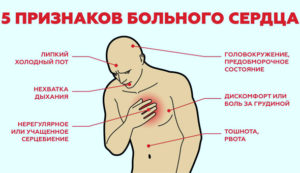
Обильное потоотделение и боли в суставах
Страшный недуг может поначалу проявляться совсем несерьезно


Как известно, все разбираются в двух вещах: как управлять государством и как лечиться. Но если страной порулить все же удается не каждому, то уж диагнозы ставят себе сами многие. Чихание — значит, простуда. Боль в пояснице — остеохандроз. Расстройство стула — съел что-то не то. В аптеках чего только не наслушаешься, когда люди подбирают себе с витрин разные препараты.
А между тем серьезные болезни пользуются нашей беспечностью. И любят маскироваться под что-то знакомое и неопасное. В результате, подбирая таблетки под симптомы, мы можем упустить время. А ведь даже рак, захваченный на ранней стадии, в некоторых случаях излечивается на 95 процентов. А на более поздних — увы.
Мы решили собрать коварные симптомы, которые могут вас запутать. И рекомендуем при возникновении любой продолжительной боли и проблемы с самочувствием обращаться к врачам. Только по результатам клинических анализов можно поставить правильный диагноз. Итак…
1. Надоедливый кашель
А между тем: Сухой несильный кашель, который все никак не пройдет, постоянное першение в горле, затрудненное глотание могут свидетельствовать о гастроэзофагеальном рефлексе — это когда содержимое желудка забрасывается в пищевод. Часто при этом бывает и изжога, но никто не связывает два этих симптома. Нелеченый ГЭР может привести к язве и другим последствиям.
И что нужно знать, чтобы прожить дольше
Кашель и чихание (необязательно вместе, иногда и по отдельности) — вполне могут оказаться не простудой, а аллергией, а нелеченая аллергия уже обернется и астмой.
Частое покашливание (вроде бы — ерунда!) на самом деле может сигналить о воспалении щитовидной железы. А чтобы вы совсем спутали эту болезнь с простудой, появляются зябкость, потливость, слабость, боль в суставах или мышцах. И определить, отчего это все происходит, должен эндокринолог.
Рак легких тоже может начинаться с вполне безобидного несильного кашля. Который все длится и длится. А другие симптомы появятся очень нескоро, только на последних стадиях, так как у легких нет нервных окончаний и даже 26% их здоровой ткани дают человеку необходимое количество кислорода. Теперь вы понимаете, почему так важно раз в год проходить флюорографию?
А если к кашлю, который усиливается, стоит вам только прилечь, присоединяется еще одышка, быстрая утомляемость, отеки — есть большая опасность, что это развивается заболевание сердца вплоть до порока или надвигающегося инфаркта.
Так что если кашель длится более двух недель, а вы еще не сходили к врачу — немедленно на прием!
2. Ни на что нет сил
Вроде бы ничего не болит. А силы вдруг вас покинули. Ничего не хочется. Каждый шаг, каждое самое маленькое дело кажутся непосильной нагрузкой. Хочется просто лечь и лежать, уставившись в потолок. Эти симптомы знакомы почти каждому и часто действительно говорят о простом диагнозе: пора в отпуск!
Или о непростом — депрессии. Которая требует обязательного медицинского наблюдения.
Но под обычную усталость от жизни и стрессов любят маскироваться и другие очень опасные недуги:
Сахарный диабет дает упадок сил, потому что организм не может усваивать глюкозу, клетки не получают нужного питания. В ход идут жиры, в результате образуются токсичные для мозга вещества, и все это дает апатию и слабость, в том числе мышечную, человек быстро утомляется, все время хочет спать, и только позже появляется повышенная жажда, иногда зуд кожи. Поэтому при любой длительной усталости важно сдать анализ крови на сахар.
Ишемическая болезнь сердца иногда проявляется исключительно сильной слабостью и не дает боли, так что инфаркт застает больного врасплох. Когда к слабости добавляются отеки ног, одышка при физической нагрузке — срочно к врачу и на ЭКГ!
Онкологические болезни на ранних стадиях развития опухолей слабость и апатия иногда — единственные симптомы. Растущая опухоль потребляет много энергии, меняет обмен веществ и вырабатывает токсины, отравляющие организм, снижает гемоглобин. И человек, у которого еще ничего не болит, чувствует непонятную усталость, вялость, у него без видимых причин развивается анемия. Потому так важно вовремя сдать анализ крови.
Дефицит витамина D и витамина В12 иногда люди годами ищут у себя какие-то болезни, мешающие им нормально жить, когда бывает даже руку тяжело поднять. Между тем такие симптомы слабости дает обычная нехватка важных витаминов: D или B12. Они играют большую роль: витамин В12 регулирует созревание эритроцитов и когда его недостаточно, начинается анемия и поражается нервная система. Витамин D нужен для работы рецепторов мозга и его дефицит приводит к депрессиям, гипертониям и патологической слабости.
В любом случае отсутствие сил и вялость — прямое показание для расширенного анализа крови. Просто так силы никого надолго не покидают. Куда-то же они деваются?
3. Резкая потеря или набор веса
— Что ты делаешь, чтобы похудеть?
— Представляешь, ничего. Ем как обычно, в фитнесс не хожу. А вес взял и ушел!
На самом деле такой диалог должен вас не обрадовать, а насторожить. Ни с чем не связанное похудение может быть вызвано спрятавшимися серьезными болезнями. Самая страшная из них — рак, который забирает из организма много питательных веществ. Но он — далеко не единственный, кто так поступает. Часто похудеть заставляют болезни печени, щитовидной железы (гипотериоз) и расстройства пищеварения, мешающие организму усваивать питательные вещества.
Потерей веса считается, когда за месяц человек без всяких диет, нагрузок и стрессов теряет более чем 5 процентов своего веса, а за полгода-год — около 10 процентов. Даже если вы потеряли без всякой причины за месяц 3−4 килограмма — необходимо пройти обследование.
Кстати, и резкий набор веса при обычном питании, сильное увеличение в объеме талии, живота — тоже серьезный сигнал. Он может означать начало инсулинонезависимого сахарного диабета, болезнь печени и почек, когда в организме скапливается жидкость, гормональные проблемы и много чего еще. Только будьте честны: может, вы все же сильно перебираете с пивом или тортами?
4. Милая забывчивость
Вы не можете вспомнить имена знакомых. Вдруг во время разговора теряете нить и переспрашиваете: так о чем это я? Забываете слова. Выходите из своего подъезда - и вдруг на секунду не можете понять: в какую сторону идти. По десять раз возвращаетесь в квартиру за вещами: телефоном, ключами, шарфом, кошельком, очками Набирая тексты смс, все время путаете буквы. Напрочь не помните, зачем куда-то пришли, о чем договаривались вчера с друзьями, с удивлением слушаете пересказ своих же реплик в споре. Шутите над собой: эта моя рассеянность!
А между тем милая забывчивость — повод насторожиться. Да, память ухудшается с возрастом и страдают этим многие. Но если постоянная забывчивость уже мешает вам жить, это может говорить о нарушениях мозговой деятельности, атеросклерозе сосудов из-за повышенного холестерина, болезнях щитовидной железы (нехватка некоторых гормонов снижает память), сахарном диабете (при нем сильно сужаются сосуды и кровь плохо поступает в мозг), шейном остеохандрозе, поясничной грыже (из-за пережатия позвоночных артерий в мозг поступает меньше кислорода и питательных веществ, что приводит к ослаблению памяти, шуму в ушах, головным болям).
Забывчивость может говорить о предрасположенности к инсульту, болезни Альцгеймера.
В любом случае при зашкаливающей рассеянности нужно посетить невропатолога и проверить кровь на холестерин, сахар, а сосуды — на эластичность.
5. Боли в пояснице
Реклама по телевизору настойчиво вбивает нам в мозги стереотип. Боль пронзила поясницу — мажем чудо-кремом и бодро скачем по жизни дальше. Не слушайте рекламу! Боль в спине — один из самых коварных симптомов, за которым может скрываться что угодно: от межпозвоночной грыжи, до инфаркта и рака.
Первый подозреваемый, конечно, — аппендицит, его особенно страшно пропустить. А приступ аппендицита может давать смазанную картину: боль возьмет и начнется не в правой подвздошной области, как положено, а вдоль всей поясницы, а температура может подняться не сразу.
Часто под приступ радикулита или остеохандроза маскируется и почечная колика. Резкая боль будет усиливаться при движении, а проблем с мочеиспусканием, крови в моче может и не быть.
У мужчин боль в пояснице иногда может вызвать простатит (плюс слабость,
головная боль, повышением температуры). У женщин — воспаление придатков.
Холецистит (воспаление желчного пузыря), панкреатит (воспаление поджелудочной железы) и заболевания кишечника вполне можно принять за приступ остеохандроза или отравление: боли возникают справа или в области пупка, отдают в поясницу, добавляется тошнота, слабость, иногда температура, вздутие живота, расстройство стула.
И человек начинает глотать обезболивающее или активированный уголь. На самом деле нужно сдать анализ крови и сделать УЗИ.
Инфаркт миокарда может маскироваться под радикулит — резкие кинжальные боли могут возникнуть совсем не за грудиной, а в районе поясницы. Ну и характерная одышка, отеки могут появиться не сразу.
Онкозаболевания - иногда боли в области поясницы дают новообразования, в том числе злокачественные — они могут возникать в желудке, кишечнике, других органах, а также разрастаться по ходу нервных волокон, опутывающих поясницу. Их симптомы очень разнообразны, их легко спутать с кучей других болезней брюшной полости и позвоночника.
Так что в любом случае боль в спине — сигнал к немедленному походу к врачу, который должен назначить УЗИ, рентген, иногда — гастро и колоноскопию.
6. Головная боль
Именно с резкой внезапной головной боли начинается инсульт, и если при этом немеет затылок, становится тяжело дышать, падает зрение, человек не может улыбнуться, путает слоги в словах — немедленно вызывайте скорую. Также начинается и ишемическая атака, только больной совсем не может говорить и не контролирует свое тело.
При гипертонии боль чаще всего появляется в затылке — плюс головокружение, ощущение жара в голове, шум в ушах, мушки перед глазами. При гипотонии (низком давлении) к головной боли добавляется слабость, общее недомогание, тошнота, звон в ушах.
В любом случае при головных болях нужно измерить давление.
Тупая, тяжелая, ноющая головная боль, сочетающаяся со слабостью, может быть симптомом онкологических заболеваний, диабета, почечной недостаточности. А также всегда сопровождает следующие заболевания:
— Менингит
— Энцефалит
— Глазные заболевания (например, глаукома)
— Невралгии
— Опухолевые болезни мозга
— Шейный остеохандроз
— Боль возникла у вас впервые и вам больше 50 лет
— Сильная боль длится больше недели
— Не проходит после приема обезболивающих и жаропонижающих средств
— Усиливается при движении головы
— Нарастает со временем
Вам нужно обязательно проконсультироваться с терапевтом.
7. Появление крови
Любые кровяные выделения — в моче, стуле, мокроте, слишком частые носовые кровотечения, незаживающие ранки — сигнал к немедленному обследованию. Причиной таких выделений может быть и банальный геморрой (кровь в стуле в этом случае будет яркая, алая), камень в почках, слабые сосуды. Но за такими симптомами может маскироваться рак. Поэтому не стоит тянуть время.
Важно запомнить: надо шагать навстречу своим страхам. И не заниматься самолечением. Большинство даже самых серьезных болезней сегодня излечимо. Главное — поймать их на ранней стадии.
Меры профилактики, от которых не стоит отказываться в период эпидемии
Журнал Lancet опубликовал исследование о Covid-19, в котором были заинтересованы конкретные люди
При заболевании почек может появиться гиперпотливость
Когда у человека повышена общая потливость, почки играют не последнюю роль в развитии этого заболевания. Конечно, гипергидроз может развиться и по другой причине, но эту статью мы решили посвятить именно людям, у которых присутствует потливость, проблемы с почками же являются ее непосредственной причиной.
Итак, давайте разберем, какие бывают болезни почек, причины их появления, основные симптомы и методы лечения. Очень важно поставить диагноз на ранней стадии болезни, чтобы не запустить процесс и не довести свой организм до самого страшного осложнения болезней почек – почечной недостаточности.
Что это за болезнь – пиелонефрит, как она влияет на общую потливость
Мочевыводящая и потовыделительная системы человека призваны делать одно общее дело – выводить из организма ненужную жидкость и растворенные в ней токсичные вещества. Количество мочи, выделяемой здоровым человеком в сутки, составляет от 1 до 2 литров. Пота выделяется в норме значительно меньше: от 500 до 900 граммов. На жаре это соотношение меняется, с потом выходит около 3 литров жидкости, при этом количество выделяемой мочи уменьшается.
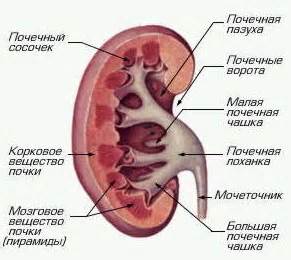
Почечные лоханки воспаляются при пиелонефрите
Болезнь пиелонефрит происходит от двух латинских слов, которые переводятся как “лоханка” и почка. Окончание “ит” на конце слова обозначает воспалительный процесс. Таким образом, из названия болезни становится понятно, что это воспаление почечных лоханок. Что это за лоханки? Это такие части мочевыделительной системы, которые собирают мочу из почек и выводят ее в мочеточники (правый и левый). Из мочеточников моча попадает в мочевой пузырь и потом выводится наружу.
Воспаление почечных лоханок бывает острым и хроническим, соответственно оно носит название острого или хронического пиелонефрита.
Острый пиелонефрит характеризуется быстрым развитием симптомов (этим он отличается от хронического), протекает болезнь тяжело, со всеми признаками общей интоксикации организма.
Следует знать, что острый пиелонефрит бывает первичным и вторичным. Обе формы сопровождаются обильным потоотделением.
Не каждое заболевание почек – патологическая потливость, в данном случае повышение потливости связано с резким повышением температуры тела и необходимостью быстрее снизить ее. Очень опасно в таких случаях самостоятельное лечение гиперпотливости, надо обязательно обратиться к врачу – урологу или нефрологу.
Первичным это заболевание называется потому, что появляется без предшествующей болезни мочевыводящих путей или почек. Хотя врачи утверждают, что в большинстве случаев все-таки присутствует малозаметное нарушение уродинамики (механизма продвижения мочи), иными словами, застойных явлений.
При первичной форме пиелонефрита инфекция появляется в почке из кровеносного русла, из других очагов инфекции в организме. Врачи выделяют три основных симптома, позволяющих заподозрить эту болезнь (триада):
- Боли в области поясницы (интенсивные, тупые, непрерывные).
- Высокая температура тела (по вечерам достигает 39-40 градусов).
- Изменения в моче: повышено количество лейкоцитов, что всегда указывает на воспалительный процесс, а также наличие бактерий в моче (в норме моча стерильна).
При болезнях почек появляются боли в пояснице
Кроме этих основных выделяют еще ряд дополнительных симптомов, которые помогают поставить правильный диагноз:
- Озноб;
- Усиление выделения пота, проливной пот;
- Головная боль (чаще всего в лобных долях);
- Тошнота, рвота;
- Боль в суставах и мышцах;
- Общее недомогание;
- Сухой обложенный язык;
- Частый пульс, сердцебиение.
Эти признаки бывают при многих острых инфекциях, поэтому очень важно определить, что чрезмерная потливость и другие симптомами связаны именно с почками. Чтобы не перепутать пиелонефрит с холециститом, брюшным тифом или аппендицитом, проводится полное обследование больного на предмет очагов инфекции (гайморит, фурункул, пульпит, остеомиелит, мастит), откуда она могла перенестись с током крови в почки. Проводят тщательный опрос больного, уделяя особое внимание перенесенным инфекциям: ангина, грипп, пневмония, энтероколит, холецистит). Однако, если присутствует основная триада симптомов, то диагноз не вызывает затруднений.
Потливость, сердцебиение при больных почках не лечатся как отдельные симптомы, первым делом надо остановить патологический процесс в почечных лоханках. Когда будет подавлена инфекция, то потоотделение, пусть не сразу, но придет в норму.
Больному назначается постельный режим, обильное питье – морсы и соки – в количестве до 2,5 литров, преимущественно углеводистую пищу (легкие мучные продукты, пудинги, вареные и сырые фрукты). Хороши и киломолочные продукты (кефир, творог).
Лечение в стационаре начинают с самых сильных антибиотиков и других антибактериальных препаратов. Очень важно вовремя погасить инфекцию, чтобы воспаление не переросло в гнойную фазу, которую вылечить в десятки раз труднее. Прописываются также иммуностимуляторы. При остром пиелонефрите наблюдается повышенный распад белка в организме, поэтому внутривенно производят вливание белковых препаратов.
При вовремя начатом лечении прогноз благоприятный – через несколько дней температура нормализуется, потливость резко уменьшается. Показатели крови и мочи тоже начинают приходить в норму. Через 10-12 дней можно выписываться из стационара. На дому пациент продолжает принимать антибиотики до полутора месяцев. Необходимо добиться полного излечения, иначе болезнь может вернуться и принять хроническую форму, с регулярными обострениями. Это очень плохой вариант развития событий, он дает такие осложнения:
- Хроническая почечная недостаточность;
- Мочекаменная болезнь;
- Артериальная гипертензия, вызванная почечным заболеванием.
При этой форме болезни выражена местная симптоматика, это облегчает врачам задачу по установлению точного диагноза. Камни в мочеточнике или в почке – вот главные причины недуга. Стимулировать развитие болезни может беременность, сужение мочевых ходов и аденома предстательной железы.

Лечение болезней почек проводится только в стационаре
Болезнь часто проявляется почечной коликой (если присутствует камень). Те, кто это испытал, врагу не пожелают такой боли. Боль очень сильная, быстро нарастают и другие симптомы – температура поднимается до высоких цифр, нарастают общая слабость, гиперпотливость, сухость во рту, адинамия (нежелание двигаться), может появиться рвота, учащается сердцебиение. Встречается эйфорическое поведение. Боли в пояснице не прекращаются, носят постоянный характер. Прощупывается болезненная увеличенная почка.
Часто задают вопрос: является ли повышенная потливость признаком хронической почечной недостаточности (ХПН)? Как видите, не обязательно это именно ХПН, при пиелонефрите также наблюдается общий гипергидроз.
При сборе анамнеза врач обращает внимание на такие моменты: были ли ранее почечные колики, отходили камни или нет, случались травмы или расстройства мочеиспускания, болел ли пациент уретритом или простатитом.
Диагноз подтверждается лабораторными исследованиями: в моче всегда обнаруживаются бактерии и повышенное содержание лейкоцитов. Увеличивается содержание лейкоцитов и в крови.
Лечение вторичной формы болезни начинают с восстановления нормального оттока мочи. Для этого надо извлечь камень хирургическим путем или раздробить его и вывести с помощью пункции через кожу под контролем ультразвука. Повышенная потливость, как и все остальные симптомы, постепенно проходит. При удачном и быстром извлечении камня осложнения развиваются редко, поэтому обращаться к врачу надо при первых признаках болезни…
Гломерулонефрит – источник многочисленных бед
Гломерулонефрит – заболевание, при котором воспаление появляется в ткани самой почки, что значительно ухудшает ее работу. Характеризуется двухсторонними болями в поясничной области, повышением температуры, потливостью, повышением артериального давления, уменьшением количества выделяемой мочи (олигурия) – менее 1 литра в сутки. Сопровождается отеками и кровью в моче. Цвет такой мочи врачи назвали “цветом мясных помоев”.
Лечение острой формы производится с помощью антибиотиков, мочегонных препаратов, диетического питания – ограничивают в рационе соль, воду и белковую пищу. Правильное лечение приводит обычно к полному выздоровлению.
При хронической форме применяют также и другие способы лечения, такие как прием гормональных препаратов, цитостатиков, противовоспалительных средств и антикоагулянтов (для снижения свертываемости крови). Чем раньше начато лечение, тем выше шансы на полное выздоровление. Чтобы не допустить развития гломерулонефрита, надо заниматься профилактическими мерами, закаливанием организма.
Посмотрите, что рассказывают о заболеваниях почек врачи-нефрологи:

Гипергидроз не может быть самостоятельным проявлением, чаще всего это признак сопутствующий развитию целого ряда заболеваний. Если болит сердце и холодный пот выделяется в нехарактерном для нормальной жизнедеятельности объеме – это сигнал о целом ряде отклонений. При одновременном появлении сердечного болевого синдрома и повышенного потоотделения необходимо исключить любые попытки самолечения и срочно обратиться к врачу, чтобы не усугубить ситуацию и не привести ее к плачевным необратимым последствиям.
Причины
Холодный пот и боль в сердце указывают на наличие таких сердечно-сосудистых заболеваний, как:
- Тромбофлебит, проявляется ноющей болью и гипергидрозом, которые возникают на фоне воспалительного процесса и сужения просвета в области пораженной вены.
- Гипертония, высокое артериальное давление способствует резкому увеличению активности нервной системы, что приводит к появлению вышеперечисленных симптомов.
- Ишемия, боли появляются в области сердца, предсердия, за грудиной. Тяжесть и сдавливание вызывают чувство нехватки воздуха, что автоматически приводит к сильной потливости.
- Инфаркт миокарда, омертвение сердечной мышцы. Боль в этом случае имеет повышенную интенсивность и может длиться более 25 минут. Больной чувствует сильное сдавливание в области груди и за грудиной. Обильное потоотделение происходит за счет повышения уровня адреналина в крови.
- Ревматизм, патология инфекционного характера, поражающая сердце, суставы и соединительную ткань. При этом заболевании болевой синдром может иметь разную локализацию, а при повышении температуры начинается большое выделение пота.
Каждое заболевание имеет свои последствия и определенную схему лечения, которую должен подбирать врач, учитывая все особенности организма пациента и сложность течения болезни.
![]()
Симптомы сопутствующего характера
В зависимости от патологии боль в сердце и выделение холодного пота могут сопровождаться другими симптомами:
- высокая температура тела;
- обмороки, головокружения;
- тошнота, рвота;
- понижение или сильное повышение артериального давления;
- покраснение кожных покровов;
- отдышка;
- упадок сил, хроническая усталость.
Также о наличии сердечно-сосудистых заболеваниях говорят такие проявления как: стенокардия, тахтикардия, аритмия. О том, что пора обратиться к доктору сигнализируют низкий уровень пульса, озноб, онемение конечностей, отечность ног, рук, лица, шум в ушах, раздражительность.
Возможные осложнения
Если своевременно не поставить правильный диагноз и не начать лечение боль в сердце и повышенное потоотделение могут привести к следующим последствиям:
- Гипоксия миокарда. Это состояние, которое развивается максимально быстро и приводит к остановке поступления кислорода в область системы вследствие, чего происходит отмирание клеток и тканей сердца. Такой процесс опасен для жизни и может привести к очень плачевным последствиям.
- Кардиогенный шок. Это серьезная патология, которая представляет собой недостаточность желудочка с левой стороны. Осложнение развивается после инфаркта через некоторое время после того, как больной его перенес. Для шока характерны снижение давления, ухудшение кровоснабжения всех органов и тканей тела.
- Частичный или общий паралич, который может стать последствием многих сердечно-сосудистых заболеваний.
- Отек мозга.
Отсутствие вовремя оказанной помощи и несвоевременное обращение к врачу могут привести не только к опасным состояниям, но и летальному исходу.
![]()
Диагностика, лечение
Если у пациента наблюдается холодный пот и болит сердце необходимо записаться на прием к терапевту или кардиологу, специалист назначит лабораторную и инструментальную диагностику. В обязательном порядке снимается кардиограмма, и берутся общие, клинические анализы крови. Также могут быть рекомендованы другие обследования, в зависимости от состояния больного, сопутствующих симптомов, предварительного диагноза
При лечении заболеваний, которые сопровождаются болью в сердце и повышенной потливостью чаще всего применяются следующие группы медикаментов:
- седативные препараты;
- нитраты;
- антибиотики;
- антикоагулянты;
- сердечные гликозиды.
При сильном болевом синдроме допускает назначение анальгетиков с содержанием наркотических веществ. При наличии соответствующих показателей может быть рекомендована операция.
Ярко-выраженную симптоматику нельзя оставлять без внимания, если боли небольшой интенсивности можно выпить чай с ромашкой, мелиссой, мятой, принять таблетку аспирина, натуральные успокаивающие средства в виде экстракта валерианы, настойки пустырника или пиона и в ближайшее время записаться на прием к врачу.
Почему женщина сильно потеет во сне
Причин усиленного потоотделения может быть несколько. Когда отрегулирован температурный режим, одежда и постель состоит только из натуральных волокон, а перегрева не наблюдается, то потливость в ночное время может носить патологический характер.

Женский организм в течение почти всей жизни подвержен изменениям гормонального фона. Одним из проявлений таких изменений является повышение количества выделяемого пота. Этот симптом может наблюдаться:
В большинстве случаев такие изменения носят временный характер и не требуют врачебного вмешательства. Исключение может составлять период климакса, когда врач может назначить препараты, корректирующие гормональный фон.
Самостоятельное воздействие на уровень гормонов категорически противопоказано .

Усиленное потоотделение в ночное время у женщин может происходить по причине банальной простуды . Различного рода ОРВИ, ОРЗ, грипп и т. д. неизменно вызывают воспаление в организме, приводящее к повышению температуры. Тело стремится понизить градусы обильным выделением пота.
Если приступы усиленного потоотделения продолжаются часто, при этом присутствуют другие симптомы простудных заболеваний (головная боль, ломота в суставах и мышцах, лихорадка), то в первую очередь стоит измерить температуру .
Ночная потливость часто является признаком нарушений в работе эндокринной системы. При этом характерным симптомом заболеваний выделяют потение отдельных участков: шеи, головы, подмышечных впадин. Самыми распространенными патологиями такого плана являются:
- гипертиреоз (повышение функции щитовидки);
- яичниковая недостаточность;
- сахарный диабет.
Помимо заболеваний, вызванных простудой, пот во время сна у женщин может выделяться в повышенном количестве из-за других инфекций, присутствующих в организме:
- туберкулез;
- ВИЧ;
- грибковые поражения и т. д.
Такие процессы, как правило, протекают с рядом других болезненных симптомов. Например, для туберкулеза характерно присутствие постоянного кашля (или покашливания) и снижение массы тела.
Постоянные стрессы, хроническая усталость, повышенная эмоциональная нагрузка постепенно дестабилизируют вегетативную нервную систему, отчего начинают страдать и кровеносные сосуды. В результате у женщины развивается сильная потливость отдельных частей тела. Как правило, это голова, шея, спина. Обильный пот быстро загрязняет волосы, поэтому женщина вынуждена мыть голову ежедневно.
Физиологические причины
Появление слабости и повышенной потливости нередко свидетельствует о накоплении усталости. Однако чаще всего это является признаком определенного недуга.

У здоровых людей сочетание данных симптомов становится результатом неправильного образа жизни. К провоцирующим факторам относят следующее:
- Нарушение режима питания. Появление слабости и потливости нередко обусловлено избыточным количеством кофеина и сахара. Чем меньше человек потребляет данных продуктов, тем лучше его самочувствие. Причиной потливости нередко становится избыток кислых продуктов или острых блюд. Также провоцирующими факторами выступают спиртные напитки и шоколад.
- Нарушение режима сна. Дефицит сна является одним из основных факторов, который приводит к слабости и упадку сил. Также у человека могут появиться колебания давления. Подобные нарушения нередко связаны с высокой температурой в спальне или использованием синтетического одеяла.
- Физическая активность. Этот фактор чаще всего наблюдается у мужчин. Хотя спортивные нагрузки обеспечивают заряд энергии, они создают риск появления избыточной усталости. При чрезмерных занятиях спортом нередко наблюдается сонливость, бессонница, сухость в ротовой полости. Потому перед началом выполнения упражнений нужно правильно подобрать уровень нагрузки.
Содержание
- Причины ночной потливости
- Ночной гипергидроз как симптом заболевания
- Ночная потливость при гормональных нарушениях
- Как бороться с ночной потливостью
- Когда для устранения ночной потливости нужен врач
Возможные причины
Множество состояний имеют такие ведущие симптомы, как утомляемость, потливость и слабость.
Среди них можно выделить особенности питания. Именно неправильно составленный рацион и прием вредной пищи чаще всего проявляется такой симптоматикой. Поэтому врачи рекомендуют избегать приема жареной жирной пищи, соленых, кислых и слишком острых продуктов, фастфуда и газированных сладких напитков.
Тяжелые физические нагрузки и эмоциональные истощения, нарушение сна могут спровоцировать развитие синдрома длительной усталости. Организм уже исчерпал все свои запасы гликогена и энергии, и теперь ему необходим длительный восстановительный период, который иногда сильно затягивается.

Длительные истощающие болезни, инфекционные поражения практически всегда сопровождаются симптоматической тройкой. Повышенная потливость и слабость у мужчин и женщин входят в клинику интоксикационного синдрома . Повышение температуры тела, влияние экзо- и эндотоксинов, угнетение иммунной системы и направленность всех сил на борьбу с чужеродными микроорганизмами сильно сказываются на общем самочувствии и пагубно влияют на нервную систему. ЦНС включает все свои резервы и пытается максимально ограничить расход своих ресурсов.
Эндокринные нарушения, такие как сахарный диабет, гипо- или гипертиреоз, заболевания сердечно-сосудистой системы, органов пищеварения часто сопровождаются подобной симптоматикой. В данном случае нарушается слаженная работа нервной системы, происходит ее перенапряжение, возникает патологическая импульсация и отсутствие четкого контроля функций. Декомпенсированные состояния основного заболевания с появлением потливости и постоянной усталости сигнализирует о тщетных попытках наладить внутренний гомеостаз.
Серьезные истощающие заболевания, такие как онкологическая патология, туберкулез, сифилис, ВИЧ иногда можно заподозрить как раз по первичным признакам быстрой истощаемости и чрезмерной потливости.
Сильная потливость и слабость у женщин также может быть обусловлено началом беременности. Симптомы сопровождают будущую маму все 3 триместра. И неудивительно, ведь все 9 месяцев организм несет двойную нагрузку. Он отвечает не только за свои системы органов, но и берет активное участие в формировании нового человека. Слабость и повышенная потливость в этот период не выступают поводом для волнения и часто свидетельствуют о недостаточном поступлении витаминов в материнский организм.
Симптомокомплекс является признаком гормональной перестройки материнского организма.

Во время болезни наблюдаются те же механизмы развития слабости и повышенного потоотделения. Интоксикационный синдром, повышение температурного ядра (необходимо для выработки эндогенного или внутреннего комплемента — системы защиты организма от инфекции) — все это обуславливает вышеуказанную клинику.
Почему мы потеем во время простуды
Это связано с такой функцией потливости, как детоксикация, необходимость вывести из организма отравляющие соединения, которые возникают при борьбе иммунной системы с агрессором. Потливость после болезни продолжается, пока организм не восстановится.
По сути, все признаки пневмонии, ОРВИ и гриппа, слабость и то, что постоянно бросает в пот, означают, что организм борется с бактериями и вирусами. Также повышенную потливость вызывают многие лекарства, которые используются человеком, чтобы устранить болезнь.
Причины триады симптомов – слабости, потливости и утомляемости
Нередко бывает, что гипергидроз (усиленное выделение пота) выявляется у мужчины долгое время. Иногда эта проблема перерастает в серьезные болезни, что значительно снижает качество жизни. И только тогда больной ищет пути решения оной.
Со стороны гипергидроз выглядит не эстетично. Потеющие мужчины стараются избегать вопросов, связанных с потоотделением. Чувства стеснения и стыда не позволяют своевременно обратиться за медицинской помощью, что чревато негативными последствиями. В медицинской практике выделяют сотни патологий, где симптомом выступает гипергидроз – сильная потливость.
Часто этиология потливости обусловлена эмоциональной нестабильностью пациента. Если мужчина часто подвергается стрессам, переживает по поводу и без, сложно переносит критику, какие-то проблемы, то причина гипергидроза – это характер.
Вторая причина – наличие лишнего веса. При ожирении тело задерживает много жидкости и вредных компонентов. Когда патогенез слабости и потливости – лишний вес, то с этим обязательно надо бороться. Толстая жировая клетчатка препятствует доступу кислорода, что проявляется потливостью, одышкой, усиленным сердцебиением.
На 100% тело человека не изучено. Поэтому нельзя исключать генетические заболевания. Они могут проявляться такими симптомами:
- Быстрое утомление;
- Периодически бросает в холодный пот;
- Тошнит по утрам;
- Головокружение;
- Головная боль.
При резком понижении артериального давления также бросает в пот. Мужчина может ощущать тревогу, беспокойство, наблюдается озноб. В этом случае лечение ориентировано на стабилизацию артериальных показателей.
Применение медикаментозных препаратов – еще одна причина, почему проявляются: чрезмерное потение, слабость и усталость.
Содержание
- Причины ночной потливости
- Патологическое ночное потоотделение
- Ночное потоотделение, вызванное гормональными изменениями
- Как устранить ночную потливость
- Когда ночную потливость должен лечить врач
В чем причины проблемы
Часто причина — это просто нахождение в условиях холодного воздуха. Так, летом озноб и потливость могут проявиться, если вы зайдете с жаркой улицы в помещение, где на всю мощность работают кондиционеры. Кровеносные сосуды сужаются, чтобы уменьшить теплоотдачу, потери тепла и без того велики. Оденьтесь во что-нибудь теплое, выпейте чаю или кофе. Алкоголь, кстати, не согревает, вернее, только ненадолго, после чего потери тепла возрастают. Озноб и вспотеть без температуры у человека также бывают следствием того, что вы, например, промокли под дождем. Как бороться с ознобом и потливостью в таком случае, все мы знаем.
У ваших озноба и потливости в отсутствие температуры могут быть и иные провоцирующие факторы:
Чаще всего ночные приступы являются не болью в сердце, а болью в области сердца. Они обладают некоторыми характерными особенностями, позволяющими выявить основную причину неприятных ощущений.
Таблица 1. Несердечные причины загрудинных ночных болей.
Заболевания и патологии желудочно-кишечного тракта
Патологии суставов и костей
К особенностям невралгии относят:
- длительный болевой приступ области сердца, который может проявляться в любое время суток;
- усиление болевых ощущений при движении, кашле, чихании или пальпации.
Невралгические боли в области сердца по ночам возникает вследствие следующих причин: 
- из-за имеющегося остеохондроза;
- после переохлаждения;
- ввиду травматического воздействия или излишних физических нагрузок;
- из-за нарушения обмена веществ;
- длительное нахождение в неудобной позе;
- резкое движение и т. д.
Эти факторы приводят к сдавливанию корешков межреберных нервов и возникновению боли в области сердца по ночам и в дневное время.
Общие сведения о гриппе

Как правило, болезнь протекает в средней или даже легкой форме. Тяжелый грипп, к счастью, развивается далеко не у всех больных. Но не стоит недооценивать даже легкую форму болезни: и она вполне способна дать осложнения на сердце, или же закончиться разлитой пневмонией. В любом случае, недуг сопровождается значительным повышением общей температуры тела, слабостью, сильным недомоганием. Возможно развитие тонзиллита (воспаление миндалин), бронхита, иных заболеваний респираторных органов.
Но все это справедливо только применительно к легкой и средней форме заболевания. Когда у человека развивается токсическая (тяжелая) разновидность гриппа, сразу же возникает поражение нервной системы и сердца, сосудистого русла и легких, отчего уже на четвертый-шестой день с момента появления первых симптомов возможен летальный исход. Инкубационный период гриппа слишком длинным не назвать – от момента попадания вируса в организм до проявления клинической картины проходит обычно не больше трех-четырех дней. Симптомы патологии достаточно характерны и позволяют сразу заподозрить заражение вирусом гриппа:
Также стоит отметить, что специфических способов лечения гриппа (то есть таких, которые бы уничтожали сам вирус) нет. Конечно, есть человеческий интерферон в назальной форме (капли в нос), но он куда эффективнее при профилактике. Вылечить им уже имеющийся грипп нереально. Кроме того, не стоит соотносить температуру и тяжесть заболевания – не так уж и редко токсический грипп протекает вообще без гипертермии. И это очень опасно. Человек до последнего думает, что у него легкая простуда, пока не сваливается с разлитой пневмонией или сердечным приступом, спровоцированным вирусом гриппа.
Характерные особенности головокружения
При головокружении человек теряет равновесие и испытывает трудности с ориентацией в пространстве. Это состояние увеличивает вероятность падений и травм.
Существует два основных типа головокружения:
- периферическое (связано с поражением нервных рецепторов, вестибулярного аппарата или органов зрения);
- центральное (вызвано патологиями нервных центров).
В числе сопутствующих признаков часто отмечается:
- гипергидроз;
- слабость;
- нарушение зрительной и слуховой функции;
- тахикардия (учащенное сердцебиение).
Также во время приступа человека может тошнить. Есть вероятность возникновения рвоты. Основная причина головокружения – наличие патологий мозгового кровообращения, которые являются следствием хронических заболеваний, механических повреждений или резких изменения условий атмосферы.
Читайте также: