Низкие лейкоциты боль в костях

- Норма и причины понижения
- Симптоматика
- Диагностика
- Лечение
- Профилактика и прогноз
Пониженные лейкоциты в крови (син. лейкопения) – являются расстройством, которое может встречаться у абсолютно каждого человека, независимо от возрастной категории и половой принадлежности. При отсутствии лечения такое состояние зачастую приводит к развитию осложнений.
Наиболее частыми провокаторами выступают: эндокринные патологии, воспалительные и гнойные процессы, а также иммунодефицитные состояния. Помимо этого, такая проблема может возникнуть на фоне передозировки лекарственными препаратами, из-за длительной химиотерапии и радиотерапии.
Снижение лейкоцитов не протекает бессимптомно, однако, характерные признаки не являются специфичными и ярко выраженными. К тому же они могут быть завуалированы под клинику основной патологии.
Обнаружить подобное нарушение можно лишь после того, как гематолог расшифрует результаты общеклинического анализа крови. В то же время для поиска первоисточника потребуется комплексное обследование.
Повысить уровень лейкоцитов в крови довольно просто – для этого нужно принимать лекарства, соблюдать специальный рацион питания и использовать методики альтернативной медицины. Однако такие мероприятия будут неэффективны без лечения болезни-провокатора.
Норма и причины понижения
О том, что лейкоциты ниже нормы, то есть наблюдается лейкопения, гематологи говорят в тех ситуациях, когда у детей и взрослых в значительной степени падают значения подтипов белых кровяных телец, а именно:
- нейтрофилов;
- лимфоцитов;
- моноцитов;
- базофилов;
- эозинофилов.
Совокупность таких веществ является показателем лейкоцитов в человеческом организме. Примечательно то, что допустимые значения будут отличаться в зависимости от возраста и пола пациента. Например:
Показатели нормы (х 10^9/л)
Подростки (с 16 по 21 год)
Мужчины среднего возраста
Женщины среднего возраста
Мужчины преклонных лет
Женщины преклонных лет
Понижение концентрации каждой составляющей части лейкоцитов имеет собственные предпосылки.
Нейтропения может возникнуть на фоне:
- широкого спектра вирусных инфекций;
- острого лейкоза;
- синдрома Костмана;
- длительной химиотерапии;
- гиперспленизма – нарушение функционирования селезенки;
- радиотерапии;
- дисфункции поджелудочной железы;
- В12-дефицитной анемии;
- бесконтрольного приема лекарственных препаратов.
Эозинопения у взрослого или ребенка провоцируется:
- начальными стадиями протекания какого-либо воспалительного процесса;
- отравлением тяжелыми металлами;
- гнойными инфекциями.
- послеоперационное восстановление;
- сепсис;
- гнойные поражения мягких тканей или костной системы;
- истощение организма.
- туберкулез;
- апластическая форма анемии;
- врожденные иммунодефицитные состояния;
- системная красная волчанка;
- химиотерапия;
- миеломный синдром;
- лучевая болезнь;
- лимфогранулематоз;
- лимфома;
- почечная недостаточность.
На низкий уровень лейкоцитов в крови также могут повлиять:
- ревматоидный артрит;
- аллергические реакции;
- анафилактический шок;
- сахарный диабет;
- повреждение костного мозга;
- бруцеллез и гепатит;
- малярия и паротит;
- краснуха и ОРВИ.
Нередко в качестве предрасполагающего фактора выступает недостаточное поступление в человеческий организм веществ, необходимых для того, чтобы костный мозг выделял новые белые кровяные тельца.
К подобным микроэлементам относятся:
- витаминный комплекс В;
- фолиевая кислота;
- железо и медь;
- цинк и йод;
- аскорбиновая кислота;
- белок.
Довольно часто пониженное содержание лейкоцитов в крови является следствием необдуманного применения лекарственных препаратов.
Чаще всего уровень таких веществ падает на фоне приема следующих препаратов:
Точную причину того, что лейкоциты понижены, может выявить только опытный клиницист на основании данных, полученных в ходе всестороннего обследования организма.

Симптоматика
Пониженные лейкоциты в крови приводят к ослаблению иммунной системы, что отразится на общем самочувствии человека. Однако клинические проявления такого состояния имеют несколько особенностей:
- неспецифичность – они не могут со 100% вероятностью указывать именно на описываемое расстройство;
- слабая степень выраженности;
- полное отсутствие, точнее, их завуалированность под симптоматическую картину базовой патологии.
Тем не менее лейкопения проявляется следующими симптомами:
- повышение температуры тела;
- учащение частоты сердечного ритма;
- озноб и холодный пот;
- головокружение;
- беспричинное беспокойство;
- головные боли;
- общее недомогание;
- увеличение размеров лимфатических узлов;
- спленомегалия – состояние, при котором происходит изменение размеров селезенки в большую сторону;
- изменение тембра голоса;
- снижение аппетита;
- истощение организма;
- кровоточивость десен.
Необходимо отметить, что вышеуказанные симптомы являются лишь общими, при этом они очень часто будут дополняться признаками, наиболее характерными для болезни-провокатора.
Диагностика
Обнаружить низкие лейкоциты поможет только общеклинический анализ главной биологической жидкости человеческого организма. Для подобной диагностики потребуется венозная или капиллярная кровь.

Для того чтобы специалист получил наиболее достоверные результаты, пациентам рекомендуется соблюдать несложные подготовительные мероприятия:
- полный отказ от еды в день диагностики, поскольку процедура проводится только натощак;
- за несколько недель до сдачи анализа прекратить приема каких-либо лекарственных препаратов (если по какой-то причине это невозможно, то следует обязательно проинформировать об этом специалиста);
- за несколько суток до процедуры ограничить физическую активность и избегать стрессы;
- за 3 дня до диагностики исключаются все вредные привычки.
Забор крови для установления содержания лейкоцитов у женщин не проводят во время протекания менструации.
Для выяснения источника состояния, при котором лейкоциты в крови понижены, необходимо осуществление комплексного обследования организма. Дополнительная схема диагностирования подбирается каждому больному индивидуально.
Общими мероприятиями диагностики, которые выполняет непосредственно клиницист, выступают:
- изучение истории болезни для поиска основного патологического источника, который может протекать в острой или хронической форме;
- сбор и анализ жизненного анамнеза – клиницисту очень важно выяснить такие факты, как прием лекарственных препаратов, пищевые пристрастия и образ жизни человека;
- тщательный физикальный осмотр больного;
- детальный опрос пациента для выяснения первого времени возникновения характерных внешних проявлений и интенсивности их выраженности.
Дополнительно может быть назначено прохождение иных лабораторных исследований, специфических инструментальных обследований и консультаций у специалистов из различных областей медицины.
Лечение
Если лейкоциты снижены, то для того, чтобы их уровень пришел в норму, прежде всего, необходимо заняться лечением базовой патологии, которое может быть консервативным, операбельным или комплексным. Если этого не сделать, то нормализация значений специфическими методиками будет неэффективной.
Быстро повысить выработку лейкоцитов в крови у женщин или мужчин можно при помощи приема таких лекарств:
Дозировка рассчитывается индивидуально для каждого больного, а в дополнение может потребоваться использование витаминных комплексов.
Когда у человека снижены лейкоциты, то также рекомендуется изменить питание, что подразумевает обогащение меню следующими ингредиентами:
- диетические сорта мяса и рыбы;
- субпродукты и морепродукты;
- любая зелень;
- свежие овощи;
- бобовые культуры;
- молочная продукция;
- гречка и рис;
- овсяная и кукурузная каша;
- орехи и сухофрукты.
Полный перечень разрешенных продуктов может предоставить только клиницист.
Поднять лейкоциты в крови можно при помощи средств народной медицины, но они используются только в качестве дополнения к вышеуказанным методикам.
После консультации с лечащим врачом, в домашних условиях разрешается готовить целебные напитки из:
- овса или полыни;
- пустырника или полевого хвоща;
- шиповника или алоэ.
Независимо от тактики, терапия проводится под строгим контролем медика.
Профилактика и прогноз
Чтобы не возникло проблемы с тем, как повысить лейкоциты в крови, людям необходимо лишь соблюдать несколько несложных профилактических мероприятий, среди которых:
- отказ от вредных привычек;
- ведение в меру активного образа жизни;
- полноценное и здоровое питание;
- постоянное укрепление иммунитета;
- прием тех лекарств, которые назначил лечащий врач;
- недопущение проникновения в организм химических и ядовитых веществ.
Также очень важно предупредить формирование вышеуказанных провоцирующих факторов, имеющих патологическую основу. Для этого следует регулярно проходить полное медицинское обследование.
Описываемое расстройство само по себе не являются угрозой для жизни человека, куда большую опасность представляют патологические источники такого состояния, потому что каждый из них имеет ряд собственных осложнений.
Почти полгода назад я столкнулась с неходжкинской лимфомой тем, что мне нужно как-то поднимать лейкоциты. Я внимательно прошерстила сообщество, впитала все ценные советы, но, кроме морального удовлетворения, эти знания не принесли никакой пользы. Поэтому 5 курсов химии я провела в обнимку с горстью ампулок филстима. Повстречав этот пост, я поняла, что могу кое-что поведать миру )) Частично это мои личные наблюдения, частично - мой опыт подтверждался потом врачами. Кому-то текст ниже покажется откровениями капитана - так и есть. Многое известно всем нам. Но некоторые вещи не мешало бы собрать в одну кучку для новичков. Если бы мне например кто-то подсказал некоторые вещи сразу, я бы мучилась меньше.
Итак:
Лейкоциты и еда:
Два врача - украинский (покатавшийся по европейским конференциям) и лисодовский (Цви Бернштейн) крайне пренебрежительно отзывались о роли продуктов в генерации лейкоцитов. Гранаты, сало, овес - это мимо, если сильно повреждается сам кроветворный орган. На моем опыте это подтвердилось - после первой химии мои лейкоциты упали до 0,5 - после икры, сала и овса. Так что больше я не рисковала. Кстати, и после филстима они повысились аж до 1,7 - так что лучше не ждать до последнего, чем ниже показатель, тем туже восстанавливается.
Допускаю, что кому-то пиво, вино и гранаты могут помогать. Если вы решили обойтись с едой, лучше почаще проверять кровь, чтобы не пропустить ничего интересного, если что. Кстати, в комментариях к посту много любопытных рецептов.
Низкие лейкоциты - повод паниковать
Я знаю, что все здесь в курсе. Но я например чхала на осторожность - ленивая. Пройдя последнюю химию, и уже сидя под манипуляционной с пакетом защиты, узнала, что из нашего отделения давеча вынесли дядю - дотерпелся. Приехал когда совсем стало плохо - лейкопеническая лихорадка,думал, поболеет и пройдет. Сделали укол, да поздно. С другой стороны, я полгода ходила везде с лейкоцитами 2, 3, 1.5 и даже болела с ними же - жива. Не делайте так никогда. Лейкоциты меньше 3х - масочный режим и сидим дома.
Анализ крови - каждый день
Если кровь уже показала свой вредный характер, или первая химия, или вы не знаете, надо сдавать или нет - надо сдавать. Лейкоциты в период нейдера способны весело ухнуть с 5 до 1,5 за полдня. Никаких прогнозов строить невозможно. Богатырям, в жизнь не видавшим у себя в анализах лейкоциты ниже 3, не беспокоиться ))
Филстим или неуласта
Это одно и то же, только неуластим дороже в 10 раз, но и в 10 раз удобнее. Пробовавшие утверждают, что даже побочек нет. Если денег мало, филстим обойдется значительно дешевле. Мне он обошелся бесплатно - родное государство, спасибо тебе.
Побочки от филстима
У всех по-разному. У меня, я так понимаю, чувствительная к ядам (и филстиму) кровь, поэтому я получила полный набор побочек. Первый укол - максимум аллергических реакций. Болело все. Я чувствовала каждый лимфоузел и каждый сантиметр кожи в течение 12 часов. С каждым уколом побочек было все меньше. А у кого-то даже в копчике не стрельнет. Бысстыдство какое ;)
В целом список побочных эффектов такой: гриппозное состояние, может подниматься температура (чуть-чуть), низкое АД и связанные с ним прелести типа вялости, головной боли и тяжести в голове. Боли в суставах и костях, боли и прострелы в пояснице, может болеть кожа при прикосновении, мышцы - сами по себе и при прикосновении. Это - все, что может быть. Если побочки другие - крапивница, высокая температура - лучше спросить врача о том, что это такое.
Куда колоть филстим
Теоретически колоть можно в любое место, где есть жир. Но конкретно филстим оптимально колоть подкожно в среднюю часть плеча, область дельтовидной мышцы или область основания трицепса. Как мне объяснили, укол в плечо уменьшает количество побочек и увеличивает эффективность. Для меня этот постулат оказался верным - после укола в живот дико пульсировала поясница и колени. после плеча поясница не болела, а едва ныла, меньше болела голова и вообще бодрее все было. И лейкоциты поднимались не на 3-4 а на 5-6 что приятно для моих перманентных 1,5.
многие колют филстим в живот. Все опрошенные мной врачи и медсестры высказались категорически против этого места. Никто не сказал почему, но мне предложили если неймется колоть в ягодицу, только не в живот. От себя добавлю, что укол филстима в жировую ткань может украсить живот мерзкими шишками. У меня в живот 6 уколов и 6 шишек. Живот стал рыхлым и целлюлитным на вид.
- Пятикубовым шприцом с резиновой прокладкой - лекарство будет вводиться равномернее и укол будет менее болезненным
- как можно дальше под кожу - поэтому пятикубовый шприц, у него игла длинная. Инструкция вот здесь. Если сильно сжать треугольник кожи, введение иглы вообще не чувствуется. Если колоть короткой иглой, лекарство будет вытекать довольно долго, пока не рассосется хотя бы наполовину. После длинной оно вытекает, но меньше или не вытекает вовсе.
- Вводить быстро. Как объяснила мне медсестра, (даже две) если быстро вводить - меньше вероятность появления шишки и меньше мучиться. На качество укола быстрота не влияет. Насчет шишек - сильно сомневаюсь.
Когда колоть
Лучше утром или в обед. Действие лекарства начинается спустя 8-12 часов, и в это время лучше всего лечь спать. Но надо проверять на себе и подбирать оптимальный режим введения. Главное - побочки можно проспать ))
П. С. Почему так падают лейкоциты?
Я задавалась этим вопросом постоянно. Это казалось несправедливым, все пьют овес и им вставляет, а мне нет. Ответ появился после четвертой химии: чувствительная кровь - чувствительная болезнь. В моем случае болезнь, паразитирующая на крови, получила конкретную ответку от лекарств. На 3Б стадии, когда мне пророчили минимум 6 курсов, я справилась за 4. А по личным ощущениям, за 2. Так что лейкоциты страдали не зря ))
Врачи объясняют сильные падения лейкоцитов так: особенности организма, организм перед лечением был ослаблен какими-то болезнями.
Сколько восстанавливаются лейкоциты после лечения?
До 4х лет. В зависимости от здоровья, возраста и проведенного лечения.
У меня все. Если у вас есть ценный опыт и дополнения, пишите, я с удовольствием буду дописывать
| Поиск по форуму |
| Расширенный поиск |
| Найти все сообщения с благодарностями |
| Поиск по дневникам |
| Расширенный поиск |
| К странице. |
Здравствуйте. Что делать если у меня на протяжении нескольких лет (динамика анализов с 2005 года) идет постоянное снижение уровня лейкоцитов в крови. Последние 2 года постоянные боли в спине и суставах,частые простуды, ЖКТ не в порядке, в этом году в феврале пневмония. Мне 48 лет, вес 52 , рост 163, работа сидячая, но стараюсь делать зарядку, ходить пешком, отрегулировать питание.
2005 июнь - 4, 7
2005 ноябрь - 5,2
2005 декабрь - 4,1
май 2006 - 5,2
октябрь 2006- 3,4
июнь 2007- 4,2
февраль 2008 - 4,3
январь 2009 - 3,8
октябрь 2010 -3,6
ноябрь 2011-3,8
последние когда болела
гемоглобин - 120, лейкоциты - 3,4
соэ- 35
эзонофилы - 0,
палочкоядерные - 0, s- 78, L - 18, M-4, ПТИ -76,
после лечения гем- 132, лейкоциты - 3,8
соэ-4, P-4, S-58, L-30, M-8, ПТИ -84%
и еще токсическая зернистость - 1.
Спустя месяц после лечения
гемогл- 130, лейкоциты -3,5, соэ-5, P-5, S-57, L-34, M-7, зернистость также - 1
Наша терапевт говорит что это нормально формула нормальная чуть ниже нормы лейкоциты
Я же себя чувствую отвратительно постоянно уставшая уже с утра, вечером выжатый лимон, кожа сухая , проходила обследование желудка в слизистой множественные геморагии слизистая истончена , если нужно вышлю полное описание.
Что мне делать ?
С уважением
Вадим Валерьевич, спасибо что отреагировали так быстро,
ответы по ссылке
слабость, повышенная утомляемость - да
повышенная нервозность и боязливость - нет;
раздражительность, недостаточная концентрация внимания - нет;
снижение трудоспособности, снижение толерантности к физ. нагрузкам да;
дневная сонливость - нет;
психологическая лабильность, депрессивное настроение -да;
головные боли по утрам - иногда;
пониженный аппетит- иногда;
отвращение к некоторым (чаще мясным) продуктам питания -нет, повышенная тяга к чрезмерному употреблению определенных продуктов питания (шоколад, сладости, газиров. напитки), субпродуктов (сырые макароны, лед) или непищевых веществ (волосы, песок, глина, побелка, шерстяные нитки)- нет;
тяжесть в пояснице/боли в спине к концу рабочего дня- да;
непроизвольное желание шевелить/двигать ногами перед засыпанием- нет;
повышенная предрасположенность к инфекциям (в том числе герперические высыпания на лице, фурункулез, рецидивирующие вагинозы/молочница) -да;
обильные менструальные кровопотери- нет;
гипотония, склонность к обморокам в душной обстановке- да;
одышка и сердцебиение при обычных физических нагрузках- иногда;
зябкость рук и ног, немотивированный субфебрилитет-да;
сухость кожи-да;
локальный или генерализованный кожный зуд-нет;
ломкость, выпадение волос- периодически;
ломкость и исчерченность ногтей- ломкость есть, исчерненности нет;
трещины кожи ног и рук-нет;
стоматит, глоссит, хейлит, кариес-да;
голубоватый оттенок склер (белочная оболочка глаза)-нет;
трyдности при проглатывании твердой пищи, таблеток-нет;
снижение мышечного тонуса, мышечная слабость-да;
императивные позывы на мочеиспускание, недержание мочи при смехе и чихании, ночное недержание мочи-нет;
неустойчивый стул, снижение желудочной секреции, атрофический гастрит- да.
И еще забыла самое главное из-за чего собственно и решила написать. Осенью 2010 при обследовании на МСКТ выявлены множественные кисты головки и шейки бедренной кости, в январе 2011 в Иркутске НИИТО взяли на биопсию, онкология отрицательно, на мед. совете порекомендовали пока воздержаться от пластики (заполнения пустот костным материалом). Была на консультации в Питере институте им. Вредена, тоже как-то неоднозначно: можем сделать пластику, можно и понаблюдаться. Сейчас периодически ноет вся поясница и особенно в районе крестца. В динамике увеличение незначительное МСКТ весна 2012.
Заранее спасибо. С ув. Марина

Общие сведения
Говоря о том, что значит уровень лейкоцитов в крови ниже нормы, следует отметить, что выраженная лейкопения – это свидетельство нарушения нормального процесса кроветворения. Если лейкоциты в крови понижены, это значит, что причинами такого явления могут быть серьезные патологии. Однако лейкоцитопения может развиваться и вследствие других причин – влияния ряда лекарств, радиоактивного воздействия, нехватке витаминов. Такое состояние иногда связано с наследственным фактором. Иногда количество лейкоцитов может быть сниженным и у здоровых людей.
Почему у человека может развиваться лейкопения, как она проявляется, и как лечить это патологическое состояние, речь пойдет в этой статье.
Лейкоциты – это белые кровяные клетки, различные по своим функциям и внешнему виду. Они продуцируются в красном костном мозге, существуют от нескольких часов до нескольких лет. Основная их функция – защищать организм от атак инфекционных агентов, инородных тел, чужеродных белков. Лейкоциты обеспечивают специфическую и неспецифическую защиту от патогенов, как внешних, так и внутренних.
Лейкоциты определяются не только в крови, но и по всему организму – в том числе и в лимфатической системе. Содержание их в крови варьируется в разные времена суток. Также их количество зависит и от состояния организма.
Часть лейкоцитов могут захватывать и перерабатывать чужеродные микроорганизмы (процесс фагоцитоза), еще часть – вырабатывают антитела.
Лейкоциты подразделяют на несколько разновидностей:
- зернистые (гранулоциты) — они, в свою очередь, подразделяются на нейтрофильные, эозинофильные и базофильные;
- незернистые (агранулоциты) — к этой категории относятся лимфоциты и моноциты.
Лейкоцитарная формула – это соотношение разных видов белых клеток крови.
Эозинофилы — это лейкоциты, которые содержат двудольчатое ядро и гранулы, окрашиваемые эозином в красный цвет. Эти клетки регулируют аллергические реакции.
Патогенез
Патогенез лейкопении определяют три главных механизма. Суть первого – в угнетении лейкопоэтической функции костного мозга, вследствие чего нарушается выработка лейкоцитов, их созревание и выход в периферическую кровь. Второй механизм состоит в чрезмерном разрушении клеток в сосудистом русле. Третий – в перераспределении лейкоцитов в крови и задержке их в органах депо.
Нейтропения – процесс, при котором отмечается снижение выработки нейтрофилов в костном мозге. Это происходит вследствие нарушения пролиферации, дифференцировки и созревания стволовых гемопоэтических клеток. Этот процесс происходит при иммунном и миелотоксическом влиянии токсических веществ и медикаментозных препаратов. Также его обуславливает наличие внутреннего дефекта клеток-предшественников гранулоцитопоэза, когда отмечается потеря их способности к дифференцировке в клетки нейтрофильного ряда и при этом сохраняется способность к нормальной дифференцировке в базофильные, эозинофильные и моноцитарные клетки.
Костно-мозговая выработка нейтрофилов также снижается вследствие уменьшения плацдарма гранулоцитопоэза, что отмечается при вытеснении гемопоэтических клеток опухолевыми клетками у больных с лейкозами и карцинозами (при метастазах в костный мозг). Причиной этого также может стать недостаток тех веществ, которые необходимы для нормального процесса пролиферации, дифференцировки и созревания этих клеток. Это ряд витаминов, аминокислоты и др.
Нейропения может быть связана и с активным разрушением нейтрофилов, происходящим под воздействием антител, которые образуются в случае переливания крови вследствие воздействия определенных лекарственных препаратов. Механизм развития этого состояния может быть связан и с развитием заболеваний, которые сопровождаются ростом иммунных комплексов, циркулирующих в крови (лимфома, опухоли, аутоиммунные болезни и др.). Также развитие этого состояния может быть связано с воздействием токсических факторов при тяжелых инфекционных болезнях и воспалительных процессах.
Нейропения развивается и вследствие слишком активного разрушения нейтрофилов в селезенке. Это происходит при ряде болезней, отличительной особенностью которых является гиперспленизм. Нейтропения как результат перераспределения нейтрофилов внутри сосудистого русла отмечается при неврозах, шоке, острой малярии и др. Такое состояние имеет временный характер, его сменяет лейкоцитоз.
Агранулоцитоз – это синдром, при котором нейтрофильные гранулоциты в крови исчезают полностью или почти полностью. Механизм его развития чаще всего связан с приемом лекарств (сульфаниламидов, некоторых антибиотиков, цитостатических лекарств и др.). Часто этиологические факторы, приводящие к такому состоянию, остаются неустановленными. Происхождение агранулоцитоза может быть иммунным или миелотоксическим. Патогенез иммунных агранулоцитозов основывается на появлении антител, действие которых направлено против собственных лейкоцитов.
Классификация
Если у больного низкие лейкоциты, это состояние классифицируется в зависимости от ряда показателей.
С учетом механизма развития определяются такие разновидности лейкопении:
- Временная (перераспределительная) – при таком состоянии лейкоциты собираются в легких, селезенке.
- Постоянная (истинная) – связанная со снижением продукции лейкоцитов из-за нарушения их дифференциации и созревания или с ускоренным разрушением лейкоцитов и их выведением.
С учетом причины развития такого состояния определяются такие типы лейкопении:
- Инфекционно-токсические – развиваются вследствие влияния ядов, применения ряда лекарств, инфекционных болезней, острых вирусных инфекций.
- Как следствие влияния ионизирующей радиации.
- Как следствие системных поражений кроветворного аппарата.
- Дефицитные – развиваются из-за недостаточного поступления в организм аминокислот, белков, витаминов группы В.
В зависимости от особенностей течения лейкопении выделяются:
- Острая.
- Хроническая.
- Циклическая.
- Рецидивирующая.
В зависимости от типа лейкоцитов, количество которых уменьшается, определяются такие типы этого состояния:
-
Нейтропения – снижается количество нейтрофилов (
Любое отклонение в составе крови свидетельствует о наличии патологических процессов в организме. Пониженные лейкоциты в крови – признак нарушения работы иммунной системы, которое развивается на фоне разных заболеваний.
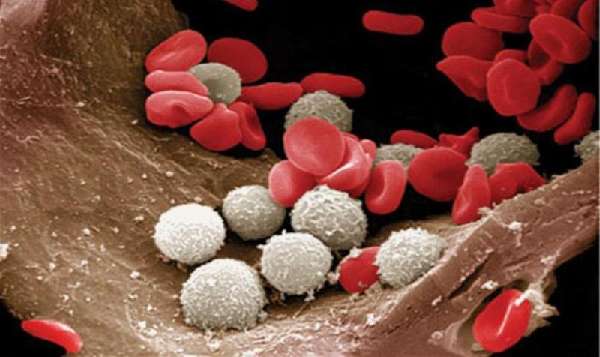
Пониженные лейкоциты свидетельствуют о сбое в работе иммунной системы
- Нормы содержания лейкоцитов
- Причины понижения лейкоцитов
- Почему падают лейкоциты у ребёнка
- Определение уровня лейкоцитов
- Что делать при снижении лейкоцитов
- Лечение препаратами
- Терапия народными средствами
- Диета
- Как предотвратить понижение лейкоцитов
Нормы содержания лейкоцитов
Лейкоциты – группа белых клеток крови, отвечают за защитные функции, предотвращают проникновение в организм патогенных микроорганизмов, токсичных веществ, шлаков, формируют иммунную память.
Норма лейкоцитов в 1 л крови зависит от возраста, времени суток, режима питания, пол практически не влияет на количество белых кровяных клеток. В бланке анализов их могут обозначать WBC.
| Возраст | Количество лейкоцитов (ед./л) |
| Новорождённые до трёх дней | 7–32,2 |
| 1 месяц | 7,7–15 |
| 1–6 месяцев | 7,7–12 |
| До двух лет | 6–11.2 |
| 3–4 года | 5.5–15,5 |
| 4–6 лет | 5–14,5 |
| 6–16 лет | 4,5–13.5 |
| 16–21 | 4.5–11 |
| Мужчины старше 21 года | 4,2–9 |
| Женщины старше 21 года | 3,9–10,4 |
| Люди преклонного возраста | 3,7–9 |
При беременности количество лейкоцитов значительно увеличивается – ослабленной иммунной системе приходится работать в усиленном режиме. Норма клеток для беременных – 12–15 единиц в 1 л крови.
Помимо количественного значения лейкоцитов, значение имеет и процентное соотношение в крови каждого вида белых клеток в отдельности – лейкоцитарная формула или лейкограмма.
Лейкоцитарная формула здорового взрослого человека:
- палочкоядерные – 1–6%;
- сегментоядерные – 47–72%;
- эозинофилы – до 5%;
- базофилы – не более 1%;
- лимфоциты – 18–36%;
- моноциты – 2–9%.
Чтобы количество лейкоцитов в крови всегда было в пределах нормы, эти клетки постоянно вырабатываются в селезёнке, миндалинах, костном мозгу, лимфоузлах.
Причины понижения лейкоцитов
Лейкоциты понижены – что это значит? О серьёзных патологических процессах в организме свидетельствует уменьшение белых клеток крови до уровня 4000/куб. мм – такое состояние называется лейкопения (нейтропения), возникает при травмах и злокачественных опухолях костного мозга, серьёзных заболеваниях крови. Если мало лейкоцитов в крови, то это означает, что человек может быть болен СПИДом лучевой болезнью, наличие аутоиммунных заболеваний. Одновременно с лейкоцитами, в крови уменьшается количество и других клеток.
· нарушение процесса кроветворения;
· иммунодефицитные состояния врождённого и приобретённого характера;
· резкое или стремительное снижение веса на фоне строгой диеты, голодания.
· патологии почек, печени;
· нарушение функций щитовидной железы.
· лейкоз, миелома, метастазы;
· хронические воспалительные процессы;
· наличие большого количества жидкости в слизистых и мягких тканях.
· ВИЧ, отклонения генетического характера;
· инфекционные и аутоиммунные поражения тканей.
· анемия, рак крови;
· болезни костного мозга;
· отравление солями тяжёлых металлов;
Полное отсутствие лейкоцитов свидетельствует о том, что организм интенсивно борется с внешним инфекционным заболеванием – гепатитом, тяжёлой формой гриппа, подобные симптомы возникают и при сильной интоксикации.
Для детей нижняя граница лейкоцитов – 4,5 ед./л. Основные причины развития лейкопении – грипп, туберкулёз, корь, краснуха, паротит, сепсис. У ребёнка снижение лейкоцитов может произойти на фоне приёма лекарственных препаратов – антибиотики, антигистаминные средства, сульфаниламиды. У новорождённых снижение количества белых клеток свидетельствует о наличии иммунодефицитных состояний, мегалобластической анемии, панцитопении.
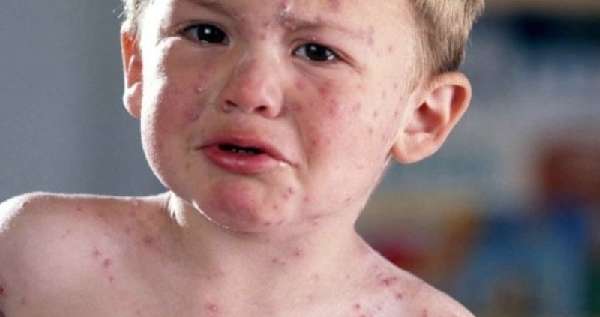
Краснуха у ребёнка может стать причиной низких лейкоцитов
В детском возрасте лейкопения развивается стремительно, вялотекущие формы диагностируют редко – быстро присоединяются инфекционные заболевания, развиваются осложнения.
Если лейкоциты немного снижены или показатели приближаются к нижней границе, то это означает дефицит фолиевой кислоты, железа, меди, витаминов группы B. Достаточно скорректировать рацион, чтобы устранить проблему.
Определение уровня лейкоцитов
Чтобы определить уровень лейкоцитов, достаточно сделать клинический анализ крови – сдавать его нужно с утра на голодный желудок – физические нагрузки и приём пищи увеличивают количество белых клеток.
Ужин перед анализом должен быть лёгким, за 8–9 часов до обследования, нельзя употреблять острые, жареные, кислые, жирные и пряные блюда, спиртные напитки, курить, принимать лекарства.
Дополнительные методы диагностики:
- анализ крови на выявление незрелых клеток лейкоцитов;
- пункция косного мозга;
- биохимический анализ крови – позволяет определить маркеры вирусного гепатита, количество витамина B в крови.
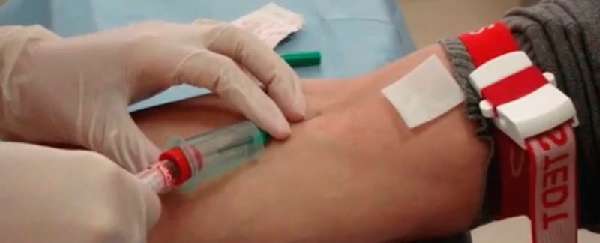
Чтобы определить уровень лейкоцитов сдайте анализ крови
Лейкопения не имеет явных признаков – патология сопровождается признаками вирусных и бактериальных инфекций, снижения иммунитета. При низких лейкоцитах регулярно повышается температура без явных причин, кровоточат дёсна, появляется боль при глотании, мигрень, учащается пульс, любая болезнь из острой фазы быстро переходит в хроническую стадию. Часто наблюдаются поражения органов пищеварительного тракта – на слизистых образуются язвы, эрозии.
Что делать при снижении лейкоцитов
Незначительное количество лейкоцитов ненамного меньше нормы, то специального медикаментозного лечения не требуется – диета, витаминные комплексы, постельный режим, народные средства помогут быстро избавиться от заболевания.
Если же причиной лейкопении послужили тяжёлые патологии, то лечение проводят в условиях стационара – больного помещают в отдельную палату, которую постоянно дезинфицируют, медперсонал должен тщательно соблюдать асептические и антисептические правила. Терапия направлена на устранение основного заболевания, восстановление иммунитета. При апластической анемии необходимо делать переливание крови, пересадку костного мозга.
Для устранения лейкопении используют различные препараты, действие которых направлено на лечение основного заболевания.
Основные группы препаратов:
- лекарственные средства для стимуляции лейкопоэза в виде таблеток, растворов для внутримышечного и внутривенного введения – Нейпоген, Лейкоген;
- иммуносупрессивные препараты для подавления нежелательных иммунных ответов организма – Циклоспорин, Азатиоприн;
- стимуляторы регенерации – Метилурацил, Пентоксил;
- антибиотики, чувствительные к грамотрицательным видам патогенной микрофлоры – Ципрофлоксаццин, Сульфаметоксазол;
- глюкокортикоиды в виде мазей при красной волчанке, ревматоидном артрите – Авекорт, Бетазон;
- витамин B12, фолиевая кислота.

Азатиоприн иммуносупрессивный препарат
При некоторых патологиях, которые стали причиной снижения лейкоцитов, проводят спленэктомию – полностью или частично удаляют селезёнку. Если у пациента возникли проблемы с дыханием, его подключают к аппарату искусственной вентиляции лёгких.
При незначительном уменьшении количества лейкоцитов для лечения можно воспользоваться средствами народной медицины, для скорейшего выздоровления необходимо принимать их вместе с лекарственными препаратами.
Как повысить лейкоциты:
- Отжать сок из стручков зелёной фасоли, пить по 10 мл лекарства на голодный желудок каждые 6–8 часов.
- Измельчить в порошок 100 г сухой крапивы, добавить 500 мл жидкого мёда. Принимать по 5 г смеси трижды в день после приёма пищи.
- Залить 10 г неочищенного овса 400 мл горячей воды, томить четверть часа, охладить, процедить. Принимать по 100 мл трижды в день на протяжении месяца.

Отвар из овса повышает лейкоциты в крови
После курса химиотерапии для восстановления организма необходимо обязательно пить отвар из льняного семени – 35 г сырья заварить 2 л кипятка, настоять на водяной бане 20 минут. Пить по 30 мл перед каждым приёмом пищи на протяжении месяца.
Правильное питание позволяет быстро восстановить уровень лейкоцитов и гемоглобина, избежать развития тяжёлых осложнений. Основу рациона должна составлять пища растительного происхождения, в качестве источника белка можно использовать соевые продукты.
Употреблять пищу следует небольшими порциями 4–6 раз в день, суточное количество калорий – 2500–3000.
Список полезных продуктов:
- овощи с высоким содержанием фитонцидов – лук, чеснок;
- все виды круп, супы на овощном бульоне;
- нежирное мясо, рыба;
- кисель, желе;
- овощи и фрукты в любом виде;
- дрожжи;
- растительные масла;
- корень и листья сельдерея, цикорий, шпинат;
- все виды орехов;
- земляника, смородина, черника:
- отвар из плодов шиповника, молочные напитки, гранатовый сок;
- свежий и сушёный абрикос;
- печень;
- свёкла.

Орехи полезны при сниженном уровне лейкоцитов
К запрещённым относятся все продукты, которые негативно влияют на процесс кроветворения, содержат много кобальта, свинца – грибы, бобовые овощи, морепродукты. Необходимо отказаться и от жиров животного происхождения – смалец, сало, масло сливочное.
Важно!При лейкопении нельзя употреблять плохо проваренное мясо, пить можно только пастеризованные соки и молочную продукцию, все овощи и фрукты следует тщательно мыть.
Как предотвратить понижение лейкоцитов
Лейкопения – не самостоятельное заболевание, а только показатель наличия в организме сбоев, незаметно протекающих болезней. Чтобы предотвратить снижение белых клеток крови, необходимо постоянно укреплять защитные силы организма.
Основные правила профилактики:
- правильное и сбалансированное питание с достаточным количеством белковых продуктов, аскорбиновой кислоты, витамина B9;
- избавление от пагубных привычек;
- закаливание, длительные пешие прогулки;
- регулярные умеренные физические нагрузки;
- избегание переохлаждения;
- своевременное выявление и устранение вирусных, бактериальных, грибковых инфекций;
- профилактическое всестороннее обследование 1–2 раза в год.
Лейкопения практически всегда развивается как последствие химиотерапии – профилактика подразумевает точное соблюдение дозировок сильнодействующих препаратов.
Лейкопения может быть признаком различных заболеваний – от гриппа до онкологических процессов в костном мозге. При сильном снижении числа белых клеток крови не следует заниматься самолечением, игнорировать проблему, а обратиться к гематологу.
Читайте также:


