Неправильно срослась лонная кость
После того как у человека случился перелом кости, чаще всего это случается с нижними или верхними конечностями, срастание может быть неправильным. При этом кость меняет свою правильную анатомическую позицию. Довольно часто причиной того, что перелом неправильно сросся, становится недостаточная фиксация фрагментов в гипсе. Но это не единственная причина.
Как происходит срастание кости
Неправильно может срастись перелом в любой части тела. Чаще это происходит при переломах челюсти, рук и пальцев. Неправильно сросшийся перелом ноги встречается намного реже.
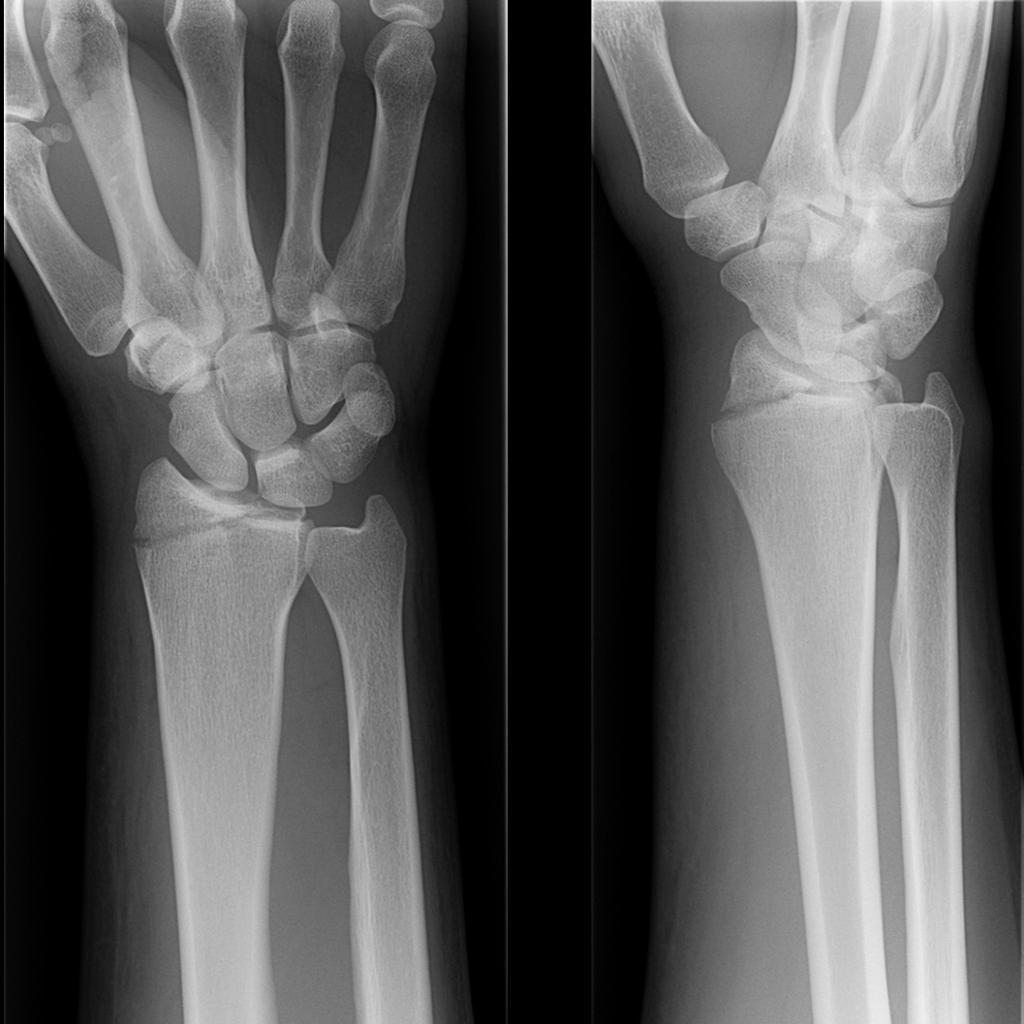
Сразу же после того как произошло несчастье, в организме человека начинается восстановление повреждения. Этот процесс состоит из двух этапов. На первом этапе происходит рассасывание тех тканей, которые погибли при получении травмы, а во время второго этапа восстанавливается непосредственно сама кость.
Чтобы кость срослась, необходимо определенное время. В течение первой недели происходит образование специальной ткани, которую называют грануляционной. Эта ткань притягивает к себе минеральные вещества, что приводит к выпадению лишних нитей фибрина. Позже появляются коллагеновые волокна, благодаря которым кость формируется в том виде, в котором она должна быть. С каждым днем на месте перелома накапливается все большее количество минеральных солей, что помогает образованию новой костной ткани.
Если сделать рентгеновский снимок через три недели, то на нем можно будет увидеть костную мозоль в месте срастания. То, что перелом срастается неправильно, можно обнаружить с помощью рентгена именно на этом этапе. Что делать с неправильно сросшимся переломом, решается в каждом индивидуальном случае по разному.
Причины неправильного срастания переломов
Переломы могут быть двух видов – закрытые и открытые. Закрытый не так опасен, как открытый. Он быстро срастается, и причиной того, что перелом неправильно сросся, может быть только неправильное лечение. Плохо, когда перелом открытый, бывают случаи, когда развивается остеомиелит. Или происходит инфицирование раны.
Что неправильно срослось при переломе руки? Почему так произошло? Причины могут быть следующими:
- При лечении были сделаны ошибки.
- В гипсе случилось смещение костей.
- Не были установлены петли, вправляющие кость.
- Во время хирургического вмешательства не по морфологии установили фиксаторы.
Чаще всего то, что перелом сросся неправильно, происходит по причине каких-либо ошибок, допущенных в период лечения. Если в области, где случилась травма, человека что-то беспокоит, и он подозревает, что кости срастаются неправильно, следует обратиться к травматологу для подтверждения или опровержения этого факта.
Самая частая проблема – неправильно сросшийся перелом лучевой кости руки. Поэтому при такой травме во время восстановления кости, нужно быть особенно осторожными, чтобы потом не было никаких проблем.
Если случилось, что при переломе лучевой неправильно срослось, то эта патология лечится также, как и переломы в других местах.
Хирургические методы лечения
Если происходит аномальное сращивание костей, то обычно это лечится хирургическим способом. Ортопедические операции бывают трех видов:
- остеотомия корригирующая,
- остеосинтез,
- краевая резекция костей.
Корригирующая остеотомия
Такая операция проводится под общим наркозом. Ее конечная цель – устранить костную деформацию. Чтобы достичь этого, приходится снова ломать кость, которая срослась неправильно. Ее ломают с помощью хирургических инструментов, рассекают радиоволнами или лазером.
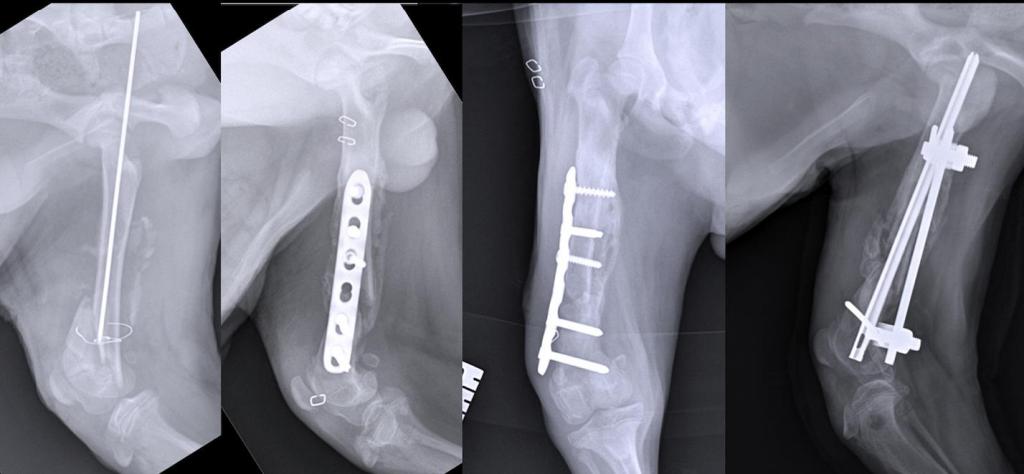
Фрагменты костей снова соединяют друг с другом в правильном положении и закрепляют, используя специальные винты, спицы, пластины и другое. Во время такой операции может быть использован принцип вытяжения. К спице, которая находится в кости, подвешивают груз, который вытягивает кость, и она занимает то положение, которое необходимо для нормального сращивания.
Виды остеотомии
Остеотомия по типу проведения может быть открытой и закрытой. В процессе открытого вмешательства делается разрез кожи на 10-12 сантиметров, который открывает кость. Затем хирург отделяет кость от надкостницы и рассекает ее. Иногда это делается по специально просверленным отверстиям.
При закрытом методе этой операции на месте травмы кожные покровы разрезаются всего на 2-3 сантиметра. После этого хирург хирургическим инструментом надсекает кость лишь на ¾, а оставшаяся часть доламывается. Во время такого вмешательства иногда серьезно повреждаются крупные сосуды и нервы, поэтому все-таки чаще проводится остеотомия открытого типа.
Корригирующая остеотомия чаще всего применяется, чтобы исправить неправильно сросшийся перелом на нижних или верхних конечностях. Благодаря этой операции ноги пациента передвигаются, а руки выполняют все движения, которые им присущи.

Противопоказания остеотомии
Этот вид операции запрещается делать, если у пациента имеются следующие заболевания:
- Тяжелые болезни почек, печени, а также других внутренних органов.
- Патологии сердца и сосудов.
- Если на момент операции у больного имеется острое или обострение хронического заболевания.
- Гнойное инфицирование органов или тканей.
Осложнения после операции
Как и после любого другого хирургического вмешательства, после остеотомии могут быть осложнения, а именно:
- Попадание в рану инфекции, что может вызвать нагноение.
- Появление ложного сустава.
- Замедление сращивания перелома.
- Смещение фрагментов костей.
Операция остеосинтез
Это очень популярный способ лечения переломов, которые срослись неправильно. Суть этой операции заключается в том, что фрагменты поломанной кости прикрепляют один к другому, используя различные фиксаторы. Они могут быть в виде специальных шурупов, винтов, спиц и т. п. Фиксаторы делаются из крепкого неокисляющегося материала, это может быть костная ткань, специальный пластик, нержавеющая сталь, титан и другие материалы.
Имплантаты используются долгое время, что позволяет кости в месте перелома полностью восстановиться.
Остеосинтез может быть двух видов:
- Наружный, его еще называют чрескостным. Во время такой операции соединяются костные обломки. Снаружи все закрепляется с помощью аппарата Илизарова или других похожих устройств.
- Внутренний (погружной). Этот метод отличается от предыдущего тем, что имплантаты закрепляют кости внутри тела, а не снаружи. После этой операции часто проводится дополнительная фиксация с помощью гипсовой повязки.
Остеосинтез обычно применяется в случаях, когда необходимо соединить длинные трубчатые кости ног (бедро, голень) и рук (плечо, предплечье), а также при переломах суставов и мелких костей кисти и стопы.
Фиксация при остеосинтезе сохраняет сломанные кости в неподвижном состоянии, и поэтому они срастаются правильно.
Противопоказания для данной операции
Такое хирургическое вмешательство как остеосинтез, несмотря на многие положительные моменты, имеет также и некоторые противопоказания. Например:
- Пациент находится в тяжелом состоянии.
- В рану попала инфекция или грязь.
- Большая зона повреждения, если перелом открытый.
- У пациента имеется недуг, который сопровождается судорогами.
- Наличие остеопороза, при котором кости становятся очень хрупкими.
Возможные осложнения
Чтобы зафиксировать кость, хирургу приходится обнажать большой участок кости. При этом она лишается окружающих ее тканей, в которых расположены кровеносные сосуды, и это приводит к нарушению ее кровоснабжения.
Во время операции повреждаются близлежащие ткани и кости. Также большое количество отверстий, которые необходимы для шурупов и винтов, ослабляют кость.
Если не соблюдаются антисептические меры предосторожности, в рану может попасть инфекция.
Частичная резекция кости
В ходе такой операции происходит удаление поврежденного участка кости. Резекция может выполняться как отдельная операция, а может быть лишь определенным этапом другого хирургического вмешательства.
Частичная резекция может быть двух видов:
- Поднадкостничная. При этом способе хирург с помощью скальпеля разрезает надкостницу в двух местах – над местом поражения и под ним. Причем это следует делать в том месте, где стыкуются здоровые и поврежденные ткани. После этого надкостницу отделяют от кости и перепиливают снизу и сверху.
- Чрезнадкостничная. Операция делается так же, как и предыдущая, разница лишь в том, что надкостница отслаивается в сторону не здорового участка, а пораженного.
Резекция проводится под общей или проводниковой анестезией.
По медицинской статистике на сегодняшний день более семи процентов из всех переломов приходится на травмирование тазовых костей. Из-за сложности лечения и заживления тканей в данной полости, перелом седалищной кости, даже без смещения, требует к себе большого внимания.
Так как травма может нарушить важнейшие функции опорно-двигательной системы, пациента ждет длительная госпитализация.
Основные причины травматизации этой области
Сильное давление на тазовые кости в сагиттальной или фронтальной плоскостях может произойти из-за многих факторов. Чаще всего в больницу обращаются в связи с травмированием при занятиях спортом.
На втором месте – это столкновение автомобиля с пешеходом или сильный наезд. Также перелом седалищной кости со смещением и без может произойти при попадании под обвалы зданий и камней или падении с большой высоты.
Для справки! Травматизация пояснично-крестцового отдела позвоночника и перелом седалищной кости имеет код по МКБ-10 —, S32.
Все причины опасны для жизни пациента, так как могут спровоцировать кровотечение внутри организма, а также сопровождаться внутренними гематомами. При любой ситуации пациенту требуется срочная госпитализация.
Симптоматика
Определить наличие перелома можно по характерной клинической картине:
- резкие болевые ощущения,
- ноющие боли в месте поражения,
- сильный отек,
- кровотечение,
- кровоподтеки на коже,
- нарушение функций опорно-двигательного аппарата,
- синдром прилипшей пятки,
- невозможность вытянуть ноги,
- при попытке перевернуться на бок боль усиливается,
- припухлость лобковой зоны,
- сильная боль при попытке перемещения,
- изменение длины ног,
- искривление костей таза,
- изменение цвета кожного покрова,
- снижение кровяного давления,
- усиление работы потовых желез.
В числе специфических признаков отмечается появление кровавых выделений в моче или вовсе полная невозможность мочеиспускания. В это же время пациент может заметить присутствие обширных гематом около таза и алую кровь при дефекации. При наличии таких симптомов у пациента возможно забрюшинное кровоизлияние, которое сопровождается вздувшимся животом.
Виды травм
Перелом седалищной кости таза может быть нескольких видов.
Чаще всего у пациентов диагностируют травму седалищной или лонной кости без смещения. Такой вид называется стабильным и не имеет изменений в состоянии тазового кольца.
К этому же виду относят краевые и отделенные травмы.
При повреждении кольца с вертикальной или ротационной неустойчивостью диагностируется нестабильная форма. При таком переломе возможно нарушение целостности костей спереди или сзади, а также образование осколков, которые могут переместиться в плоскости.
Еще один вид возникает при сломанном дне вертлужной впадины. Обычно такая форма сопровождается вывихами седалищной кости.
Если, помимо сломанной кости, врачи диагностируют выворачивание лонной области, существует риск развития не только вывихов, но и перелома крестцово-подвздошного сочленения.
Диагностирование
Диагностировать перелом можно на основе видимой клинической картины, а также при помощи сбора анамнеза. Помимо этого, следует опросить историю наблюдений. После чего пациента направляют на УЗИ и рентгенологическое обследование. Не будет лишним пройти компьютерную томографию.
Как применять Нурофен при болях?
Узнайте, как лечить перелом теменной кости.
По результатам исследования и сочетания симптомов пациенту назначается необходимое лечение.
В ходе осмотра врач пропальпирует прямую кишку, влагалище или предстательную железу, в зависимости от пола пациента. Эта процедура необходима для выявления разрывов мягких тканей.
После чего нужно проконтролировать мочеиспускательную функцию. Если в выделениях замечены кровавые выделения, нужно проверить состояние мочевого пузыря. Отсутствие поступления мочи в мочевой пузырь – это распространенное явление после травматизации, поэтому при диагностике необходимо исследовать мягкие катетеры.
У мужчин возможен разрыв уретры, который можно определить по наличию кровавых выделений в моче. В это же время в области предстательной железы появляются синяки.
Важно! Все обследования и осмотры можно проводить только в нормальном состоянии пострадавшего. Если пациент находится в шоке, диагностирование проводить запрещено.
Что нужно делать в первую очередь
Если вы стали свидетелем ДТП или другого происшествия, которое повлекло за собой перелом седалищной кости, окажите первую помощь пострадавшему. Для этого положите человека на твердую поверхность, будь то носилки, асфальт или жесткий матрас.
Под колени пациента положите валики, сделанные из подручных материалов. Вы можете использовать подушку, куртку и другие некрупные предметы.
Нижние конечности нужно закрепить шинами. Эта процедура необходима при травматизации не только таза, но и ног.
Дальнейшие процедуры должен оказать непосредственно врач в медицинском учреждении.
Комплексное лечение
Лечение перелома седалищной кости таза заключается в борьбе с кровотечением, обездвиживании и оказании срочного хирургического вмешательства.
Быстро остановить кровотечение помогут средства анестезии, которые вводят прямо в область таза. При внутреннем кровоизлиянии врачи проводят срочную операцию, чтобы восполнить плазмы и эритроциты.
При изолированном типе нарушения целостности лонной кости, пациент теряет много крови, которую можно восполнить можно при помощи переливания. При серьезной травматизации такую процедуру нужно провести в первые часы после обращения в стационар.
После нормализации количества крови, проводится стабилизация положения пациента. Его перемещают на ортопедическую кровать, в которой он должен находиться в позе лягушки: ноги сгибают в колене и бедрах. При этом стопы пациента соприкасаются по всей поверхности. Под коленные суставы кладут мягкие валики. 
Чтобы ускорить процесс выздоровления, пациенту назначаются следующие медицинские препараты:
Лекарства, способные усилить регенерацию можно дополнить средствами растительного и животного происхождения. К таким продуктам можно отнести прополис, масло облепихи и шиповника.
При переломе седалищной кости со смещениями или повреждением тазового кольца, нужна срочная операция. Разлетевшиеся в стороны куски костей восстанавливают на протяжении нескольких часов. При этом хирургам важно придать им правильное положение, что требует большое количество времени.
После формирования нужного вида, проводится закрепление элементов. Для фиксации используют винты и спицы, а также пластинки из металлов.
Операция проводится под анестезией на весь организм (общей).
Для закрепления осколков костей, врачи могут использовать разные аппараты. Сегодня специалисты все чаще выбирают чрескожный аппарат. Он позволяет оказать качественную фиксацию, а также ускоряет восстановление тканей и помогает мягко скорректировать сращение сломанных костей.
В ходе хирургического вмешательства нужно провести осмотр внутренних органов на предмет наличия осколков.
Последствия
Последствия перелома лонной и седалищной кости во многом зависят от правильности лечения. При несвоевременном обращении или нарушении правил терапии возможно длительное восстановление в связи с неправильно срастающимися костными тканями.
К другим возможным осложнениям относят:
- заражение организма болезнетворными микробами, попавшими в кровь,
- посттравматическое воспаление,
- длительная реабилитация на фоне слабого иммунитета,
- неправильная регенерация костей,
- разрывы мышц,
- нарушение целостности кровеносных сосудов,
- расстройство чувствительности кожи,
- атрофия тканей и конечностей,
- истощение,
- уменьшение органов,
- потеря жизнеспособности некоторых тканей,
- хромота.
Помимо этого, существует риск полной потери восприимчивости тканей в малом тазу или ногах.
Как применять лекарство Артрозан?
Узнайте, что нужно есть при переломах костей.
Период реабилитации
После травматизации лонной кости больному назначается строгий постельный режим в течение нескольких месяцев. Спустя восемь недель пострадавшему можно добавлять несложные физические нагрузки, в том числе сеансы массажа.
ЛФК при переломе седалищной кости назначается только спустя двенадцать недель после начала лечения. Полная реабилитация может наступить спустя полгода. Ускорить процесс восстановления помогут такие процедуры, как:
- массаж,
- физиотерапия,
- правильный рацион,
- отдых в профилактории,
- лечебная гимнастика,
- упражнения на развитие мышц.
Эффективным моментом в лечении считается применение различных ванн и употребление минеральной воды. Также врачи советуют промывать кишечник каждую неделю.
Заключение
По статистике перелом седалищной кости – это редкая травма. Но, несмотря на это, она влечет за собой опасные последствия и всевозможные осложнения. Даже через несколько лет боль в данной области может не давать покоя. Поэтому в период реабилитации важно соблюдать все назначения лечащего врача и не допускать самолечения.
При возникновении вопросов посоветуйтесь с доктором, так как самостоятельно принятые решения могут вызвать осложнение.
| Поиск по форуму |
| Расширенный поиск |
| Найти все сообщения с благодарностями |
| Поиск по дневникам |
| Расширенный поиск |
| К странице. |
Здравствуйте, уважаемые специалисты!
Очень прошу помочь советом.
Мужчина, 30 лет.
Рост 183 см (до травмы - 186).
Вес 110 кг.
Водитель.
Серьезных заболеваний не было.
В июле 2015 года попал в ДТП, в результате которого получил множественные травмы и ожоги.
Диагноз при поступлении в больницу:
сочетанная травма. Закрытая черепно-мозговая травма. Сотрясение головного мозга. Закрытый перелом лонной кости слева, разрыв лонного сочленения. Ожог пламенем правой нижней конечности, промежности, ягодиц с обеих сторон, правого предплечья II-III AB (площадь 26%, гл. - 4%). Травматический шок. Ожоговый шок.
С 22.07 по 04.08 находился на лечении, далее был направлен по линии санавиации в областной ожоговый центр, где лечился с 04.08 по 31.08.
Перенес 10 общих наркозов (перевязки делали только под общим наркозом). Там лечили только ожоги, грозила ампутация конечностей, поэтому перелом не контролировали.
Диагноз при выписке:
комбинированная травма, ожог пламенем II-IIIА-Б степени ягодиц, промежности, нижних конечностей площадью 26% поверхности тела (13% - глубокого). Перелом костей таза (крестца, лонной и седалищной костей слева). Рваная рана правой паховой области. Сотрясение головного мозга. Осложнение: ожоговая болезнь.
Выписной эпикриз прикрепляю.
Далее продолжил лечение дома. С августа по ноябрь 2015 года находился в положении лежа, были постоянные сильные боли в пояснице, левой части таза и области паха. В ноябре по рекомендации травматолога стал вставать. В течение недели восстановил функцию ходьбы. На костылях ходить было очень тяжело, в основном ходил, опираясь на стены, с костылями выходил на прогулку и часть времени шел без опоры, а затем с костылями. Левую ногу постоянно "заклинивало". В декабре начал ходить по лестнице. В январе уже носил ребенка на руках.
В мае 2016 года прошел МСЭ на группу здоровья, комиссия определила 30% потери трудоспособности.
17.05.2017 был на приеме у хирурга-травматолога, диагноз: неправильно сросшийся перелом костей таза с разрывом лонного сочленения (несросшийся), нарушение целостности тазового кольца, рубцы правой голени и левого бедра, посттравматический коксартроз слева.
Рекомендации травматолога: бандаж, пластырь Версатис, пластырь Сертиплас, Кетонал Дуо при болях, Артра, детский крем на рубцы.
После этого вышел на работу. Работа водителем, но периодически приходится помогать загружать и разгружать машины.
На сегодняшний день беспокоят постоянные боли при физических нагрузках, боли при ходьбе на дальние расстояния (порядка 1-2 км), на боку лежать возможно только при разведенных "лягушкой" ногах (болит лонное сочленение), при сидении на левой ягодице сводит левую ногу. В положении стоя правую (обожженную) ногу сводит, ощущение, что под кожу втыкают иголки.
Подскажите, пожалуйста, можно ли как-то снять болевой синдром? На комиссии ВТЭК сказали, что нужно будет делать операцию, ломать кости заново, поскольку смещение очень большое. В областном институте травматологии и ортопедии сказали, что не возьмутся за такую операцию.
В заключении медкомиссии - коксартроз 2 степени, травматолог еще в 2015 году сказал, что максимум 5 лет - и кости разрушатся, потребуется эндопротезирование, но это - когда кости разрушатся окончательно, а пока Артра и пластыри.
Скажите, что можно сделать в этой ситуации?
[Изображения доступны только зарегистрированным пользователям]
[Изображения доступны только зарегистрированным пользователям]
[Изображения доступны только зарегистрированным пользователям]
[Изображения доступны только зарегистрированным пользователям]

После перелома руки вопрос правильного срастания костей тревожит каждого пострадавшего. Ведь от неправильно наложенного гипса, когда руку фиксируют не в анатомической позиции, могут происходить своего рода деформации, а именно неправильное срастание костей. Однако на такое положение могут повлиять и другие факторы.
Перелом может срастись неправильно в любой части тела. Однако наиболее подвижные части, такие как пальцы, руки и челюсть больше подвержены деформированному срастанию. Например, неправильно сросшиеся кости на ноге встречаются в жизни намного реже.
После того как произошла травма, организм начинает сразу решать проблему, а именно формируется заживляющий процесс. На первом этапе рассасываются те ткани, которые погибли во время травмы (отмершие частицы), а уже на втором этапе происходит восстановление кости.
Чтобы костная ткань полностью срослась, нужно время. На первой неделе образуется специальная соединительная ткань (грануляционная). Как исправить деформацию срастания? На самом деле каждый случай индивидуален и требует особенного подхода.
Почему кость срастается неправильно
Как мы знаем, переломы бывают двух типов: открытые и закрытые. Во втором случае не все так опасно, кость зачастую хорошо срастается, а вот при открытом переломе могут развиваться такие состояния, как остеомиелит или инфицирование раны. Обычно кость срастается неверно при неграмотно назначенном лечении и в таких случаях:
• в гипсе сместилась кость (некорректная фиксация);
• допустили ошибку при установке диагноза (место перелома);
• во время операции установили неверно фиксаторы;
• не установили петли, которые предназначены для вправления кости.
Поэтому если пострадавший после фиксации перелома чувствует болевой синдром, дискомфорт и подобные признаки, нужно сразу обратиться к травматологу, так как по симптомам это признак неправильного сращивания костей.
Хирургическое лечение
Такой радикальный способ восстановления применяется только в том случае, когда альтернативная медицина бессильна. В основном посредством операции устраняются особо тяжкие переломы, а также исправляются ошибки от неправильно назначенного лечения, которое привело к деформированному срастанию костей. Ортопедические вмешательства бывают нескольких видов:
• корригирующая остеотомия;
• резекция костей (краевая);
• остеосинтез.
Расскажем обо всех видах операции более детально.
Корригирующая остеотомия
Совершается подобная манипуляция только под общим наркозом. Цель операции – устранение деформации костей. Чтобы восстановить анатомическую форму, врачи могут применять лазер или радиоволны для рассечения кости, а также хирургические инструменты. Кость надламывают, а затем вновь скрепляют, но уже в правильное положение, фиксируя винтами, спицами и т. д.
Виды остеотомии
Операция бывает открытая и закрытая. В первом случае кожа разрезается на 10-12 сантиметров, чтобы открыть деформированную кость. После хирург отделяет кость от надкостницы и рассекает ее. Закрытый метод более опасен. Кожа надрезается на 2-3 см. Кость же надсекается всего на 3/4, остальная часть разламывается. В ходе такой операции могут повреждаться как крупные сосуды, так и нервы.
• патологические состояния внутренних органов;
• патологические состояния сердца и сосудов;
• хронические недуги в обостренной стадии;
• инфицирование тканей и органов.
Осложнения после операции возникают не так уж и редко. Среди самых распространенных:
• внесение инфекции в открытую рану пациента во время проведения хирургических манипуляций;
• замедление срастания костей;
• формирование ложного сустава.
Остеосинтез: что это за операция

Достаточно популярный метод изменения деформаций кости. В данном случае хирурги прикрепляют фрагменты поломанной кости один к другому, применяя различные фиксаторы (шурупы, винты, спицы и пр.). Такие имплантаты ускоряют заживление кости и позволяют ей полностью восстановиться. Остеосинтез бывает двух типов:
1. Чрескостный (наружный).
2. Внутренний (погружной).
Представленный тип операции рекомендуют делать, когда необходимо соединить длинные трубчатые кости ноги (бедро, голень), рук, стопы. Фиксация в этом методе производится достаточно тщательно, что позволяет костям срастаться в правильном положении, без смещений.
К противопоказаниям можно отнести:
• тяжелое состояние пациента;
• инфекция раны;
• открытый перелом (большая зона повреждения);
• остеопороз.
Среди осложнений можно отметить повреждение близлежащих тканей и сосудов. Также использование шурупов и винтов приводит к ослаблению самой кости.
Частичная резекция кости
В данном случае проводят удаление поврежденного участка кости. Резекция как операция бывает самостоятельной (после вмешательства не требуется никаких других операций) и этапная (является этапом перед проведением другой операции). Представленный вид операции бывает двух видов:
Выбор операции напрямую зависит от типа повреждения кости. Операция проводится под общим наркозом или проводниковой анестезией.

Отсутствие необходимого внимания к своему здоровью может привести тяжелым последствиям. крайне важно вовремя обратиться за квалифицированной помощью, но также правильно оценить свое состояние и соблюдать рекомендации врача во время восстановления.
Неправильно сросшийся перелом- одно из возможных последствий пренебрежения правилами режима.
Как срастаются кости
Репарация перелома — процесс довольно длительный и сложный. Он состоит из трех фаз: воспалительной, образования костной мозоли и перестройки кости. Подробнее разберем каждую из них ниже.
Стадия воспаления и пролиферации: под воздействием запредельной силы происходит деформация кости с месте приложения силы или с наименьшей сопротивляемостью. В результате травмы происходит ряд повреждений мягких тканей и сосудов. Субъективно данные процессы описываются как отек и изменение окраски. В ответ на повреждение, организм высылает свои резервные силы, происходит высвобождение медиаторов воспаления из клеток крови, увеличивается проницаемость стенки сосудов. Воспалительный процесс сопровождается болью, отеком, покраснением, деформацией данной области и изменением функциональности конечности.
Подав сигнал о бедствии (воспалительная реакция), человеческое тело перенастраивает свои резервы. Происходит усиленное деление клеток в местах повреждения, разрастание коллатералей и увеличение количества кровеносных сосудов. Пролиферативная стадия длиться в период с 4 по 21 день, ее цель как сосредоточение восстановительных элементов в поврежденных местах, так и выведение отмерших клеток и продуктов распада.
Фаза образования первичной костной мозоли: следующая за фазой пролиферацией стадией, целью которой является необходимость сращения внешней оболочки кости. На помощь приходят клетки соединительной ткани: остеобласты, остеокласты и хондробласты. Их скорость и продолжительность периода зависит от васкуляризации данной зоны и функциональных резервов организма. Во время этой стадии кость становиться целостной и непрерывной, становиться невозможным сместить травмированные фрагменты друг по отношению к другу.
Минерализация кости. Следующим за восстановлением целостности этапом, становится восстановление плотности- минерализация. Происходит это за счет кристалов гидроксиапатитов кальция. Завершается этот этап исчезновением всех признаков воспаления.
Причины неправильного срастания переломов

Неточное срастание перелома — большая проблема. которая может в некоторых случаях привести к инвалидности.
- несопоставленный перелом;
- отсутствие необходимой степени фиксации;
- пренебрежение необходимостью иммобилизации кости;
- чрезмерные нагрузки на неокрепшую часть тела.
Наиболее часто встречается неправильный перелом лучевой кости. Это связано с частой травматизации данной области и большим объемом выполняемых движений.
Заподозрить, что у Вас неправильно срослись кости после перелома можно при возникновении неприятных ощущений под гипсом, деформации конечностей, длительном заживлении перелома. При возникновении подобных симптомов следует немедленно обратиться к ортопеду- травматологу. Ведь восстановить кость гораздо легче сразу, чем потом наблюдать последствия неправильно сросшегося перелома.
Методы лечения
Что делать при неправильно сросшемся переломе? Незамедлительно обратиться к ортопеду-травматологу!
Различают хирургический метод лечение неправильно сросшихся переломов: остеосинтез и остеотомию и консервативный. Применяются они в зависимости от места, степени и вида повреждения.
При диафизарном переломе и хорошем расположении осколков (возможно легкой репозиции), применяется операция интаостальной фиксации с помощью болтов и пластины. При этом возможно изготовление дополнительных имплантов из костной ткани или ее иссечение для выравнивания симметрии.
При сильной деформации, невозможности рекомпозиции поврежденных участков, сдавлении сосудисто-нервного пучка, применяют остеотомию (частичную резекцию кости) для избежания возможных деформаций. Если пациент обратился на стадии восстановления кости, довольно редко, но возможно, репозиция и скелетное вытяжение поврежденной кости под контролем рентгеновского исследования.
Своевременное лечение внутрисуставных переломов особенно важно при лечении детей. у них выраженность деформации конечностей увеличивается с возрастом.
Лечение неправильно сросшихся костей в Одессе
Если при переломе руки неправильно срослись кости Если Вы заподозрили, что при переломе руки неправильно срослись кости, звоните по телефону нам: (048)704-48-91. Доктор Константин Засыпка с удовольствием проконсультирует Вас о возможностях восстановления функций и красоты тела.
Читайте также:


