Мышечные боли по всему телу и мурашки
Парестезии могут быть:
Какие заболевания провоцируют парестезии
Причины мурашек многообразны. Перечислим их вначале списком:
- остеохондроз;
- поражение нервных волокон различных локализаций – невропатии;
- высокий уровень глюкозы в крови;
- нарушение питания нервных волокон при сахарном диабете, отравлениях, в том числе хронической алкогольной интоксикации – полинейропатии;
- низкий уровень в крови кальция или магния;
- травма нервного волокна;
- поражение нервных волокон антителами;
- варикозная болезнь;
- мигрень;
- синдром Рейно;
- атеросклероз артериальных сосудов;
- недостаточное поступление витаминов B1, 6, C;
- артриты;
- синдром беспокойных ног;
- опухоли нервных волокон;
- опухоль в области теменной доли мозга;
- аутоиммунное поражение сосудов – васкулит;
- недостаточность функции околощитовидных желез – гипопаратиреоз;
- неврастения;
- облитерирующий эндартериит;
- рассеянный склероз;
- невралгия тройничного нерва;
- инсульт;
- прием некоторых медикаментов;
- опоясывающий лишай;
- бешенство;
- фолликулярный гиперкератоз;
- попадание пломбировочной массы в канал зуба с живым нервом;
- повреждение нервного окончания при удалении зуба.
Здесь из-за нарушения питания кожи или постоянного ее раздражения чрезмерно утолщается верхний слой кожи, и воспаляются устья волосяных фолликулов. Лечат патологию дерматокосметологи различными местными и системными средствами.
Мурашки по телу, рукам и ногам
Таким симптомом сопровождаются многие заболевания. Рассмотрим основные из них подробнее.
Витамин B1 нужен для нормальной работы нервной системы. Он участвует в выработке ацетилхолина – вещества, которое позволяет нервному импульсу попасть на мышцу, кишечник, потовую железу, сердце – и передать ему свою команду. Его недостаточное поступление с пищей или ускорение его распада приводит к:
- ощущению мурашек по ногам и рукам;
- раздражительности;
- головной боли;
- ухудшению памяти;
- запорам;
- учащению сердцебиения;
- болям в сердце;
- отекам;
- одышке;
- иногда – даже параличам и сердечно-сосудистой недостаточности.
Такие симптомы требуют скорейшей постановки диагноза и лечения: введения синтетического витамина-тиамина и коррекции диеты.
Это сниженная функция околощитовидных желез, при которой в крови снижается уровень кальция. Она проявляется не только мурашками в конечностях, но и:
Здесь развиваются такие же симптомы, как при гипопаратиреозе, но они не столь выражены, протекают легче. Зачастую патология проявляется только болезненными спазмами мышц конечностей и лица, которые следуют сразу после бегания мурашек, учащением сердцебиения, дрожью и рецидивирующей рвотой. При крайне низком содержании в крови этого электролита может развиваться затруднение дыхания вплоть до его остановки, болезненное выгибание всего туловища.
Это состояние проявляется:
- слабостью;
- отсутствием аппетита;
- тошнотой, рвотой;
- дрожью тела или отдельных мышц;
- могут возникнуть судороги, при которых сокращается или выгибается все тело. Это наиболее характерно для детей.
В случае развития приступообразных (пароксизмальных) нарушений ритма человек может отмечать:
Подобное состояние длится от десятка минут и больше; чаще всего развивается ночью.
Параличу или частичной неподвижности конечностей одной стороны может предшествовать ощущение онемения и бегающих мурашек, иногда – на противоположной стороне. Здесь отмечается также головная боль, может быть кратко- или долговременная потеря сознания, наблюдаются очаговые симптомы: асимметрия лица, разная ширина глазных щелей, невозможность говорить или понимать речь.
Опухоль или энцефалит, развивающийся в доле, отвечающей за чувствительность, сопровождается другими симптомами: невозможностью выполнять сложные действия, неузнавание предметов, если закрыть глаза и ощупывать их руками, утрату способности писать. Также может быть выпадение половины поля зрения и потеря ощущения собственной схемы тела.
Это состояние возникает после перенесенной вирусной инфекции (в основном, простудной и герпетической), или кишечной, вызванной бактерией Кампилобактер или энтеровирусами.
Здесь в период с 5 по 21 сутки после перенесенной болезни к определенным участкам корешков спинномозговых нервов образуются антитела. Проявляется это возникновением ощущения мурашек на ногах, постепенно здесь уменьшается объем движений, нарушается чувствительность. Процесс может появляться сразу на руках. Он может захватить определенный объем, но может распространяться по направлению к грудной клетке. Последний симптом очень опасный, требует срочной госпитализации в отделение реанимации, так как может прогрессировать вплоть до остановки дыхания.
Ушиб головного мозга может приводить к появлению мурашек как с одной, так и с двух сторон. После этого может развиться потеря чувствительности.
Заболевание вызывается тем же вирусом, что и ветряная оспа; возникает у тех, кто ею уже когда-то переболел. Проявляется появлением мурашек в проекции любого нерва, но чаще – одного из межреберных. Мурашки предшествуют появлению здесь покраснения, на котором вскоре появляются пузырьки с прозрачным содержимым. Пораженное место печет и болит.
Также к начальным проявлениям заболевания относятся и мурашки, жжение, онемение или стягивание кожи, возникающее на любом участке тела. Оно самостоятельно проходит и зачастую не служит поводом для обращения к невропатологу или терапевту.
Данное заболевание характеризуется поражением периферической нервной системы вследствие отравления (в том числе, суррогатами алкоголя), метаболических нарушений (в основном, при сахарном диабете). Оно опасно тем, что отключение нервов, начинающееся с удаленных участков туловища (пальцев рук и ног) распространяется все ближе к дыхательной мускулатуре, и может задействовать и нервы, командующие сокращением мышц, отвечающих за дыхание.
Мурашки на лице и руках
Если по коже лица и рук ползают мурашки, это может быть одной из следующих патологий.
В начале на лице (в особенности, вокруг рта) и руках появляются мурашки, затем развивается головная боль преимущественно в одной половине головы. В этом случае парестезии нужно расценивать как мигренозную ауру – состояние, предваряющее приступ боли.
Мурашки на коже головы
Если мурашки бегают по затылку, это может быть:
- Невропатия большого затылочного нерва . При этом в области затылка до темени ощущаются мурашки, онемение и покалывание; здесь же отмечается повышенная или сниженная чувствительность. Можно найти болевые точки в области затылка.
- Невропатия шейного сплетения со сдавлением чувствительных его нервов . Здесь в области затылка, шеи, надплечья и за ухом ощущаются боли и мурашки.
- Транзиторная ишемическая атака (микроинсульт) . В этом случае покалывание ощущается 1-2 часа, затем исчезает, не оставляя после себя очаговых изменений.
- Паралич Белла . Вначале по лицу с одной стороны ощущаются мурашки, после чего появляется слабость мышц с этой стороны, а потом они и вовсе перестают обеспечивать движение одной стороной рта и мимическими мышцами.
Мурашки на руках
Если вы отмечаете ползание мурашек по руке, обратите внимание: это может быть вследствие следующих причин.
При перенапряжении этой мышцы, которое вызвано сдавлением нижнего ствола плечевого сплетения и подключичной артерии, отмечаются боли и мурашки в руке – от плеча до мизинца и безымянного пальца. При поворотах головы боль отдает в область затылка и грудную клетку. В руке может отмечаться онемение, зябкость, ее кожа становится бледной или более синюшной.
Он характеризуется ухудшением движения в кисти, мурашками и сниженной чувствительностью в той части руки, которая находится со стороны мизинца.
Проявляется похолоданием и побледнением пальцев рук. По ним ползают мурашки, пальцы сначала синеют и начинают болеть, затем кожа их краснеет, а боль – стихает. Зачастую страдают не только пальцы рук, но и ног.
Эти заболевания характеризуются не только появлением мурашек в руках, но и болями в мышцах рук, постепенным снижением силы в их мышцах, ухудшением температурной и болевой чувствительности в руках. Если патологическим процессом (опухолью, отеком или позвонками) сдавливается и сосуды, идущие к головному мозгу, будет отмечаться головокружение, нарушение слуха или зрения.
Мурашки в руках сопровождаются болью в области шеи. Эти симптомы усиливаются в определенном положении шеи. Подробнее о миозите.
Этот нерв отдает команды многим мышцам плеча, в том числе и бицепсу, дойдя до предплечья, разделяется на переднюю и заднюю ветви. Если нерв пережимается на уровне локтевой складки, возникает боль в этом месте, которая отдает в боковую часть предплечья и сопровождается жжением и мурашками. Боль усиливается при сгибании-разгибании локтя, поворотах предплечья внутрь-наружу.
Патология возникает, в основном, при переноске тяжестей, упираемых в подмышечную ямку, а также при совместном сне супругов, когда голова одного из них находится под рукой второго.
Здесь мурашки бегают по ладони, болью и нарушением функции вначале это не сопровождается. Если же подобная ситуация со сдавлением повторяется, ухудшается работа мышц-сгибателей ладони и тех мускулов, которые отвечают за сгибание большого и указательного пальцев. Ладонь теряет свою чувствительность; мышцы, формирующие возвышение большого пальца, гипотрофируются.
Так называется состояние, когда нерв защемляется головками пястных костей. Симптомы: онемение и мурашки в области обращенных друг к другу поверхностей пальцев, которые усиливаются при сгибании-разгибании пальцев.
Причины состояния – травма задней поверхности руки, перелом плечевой кости.
Симптомы: ухудшение или невозможность разогнуть кисть, если надавить на заднюю поверхность предплечья, появляются боль и мурашки возле большого пальца.
Это происходит из-за привычки опираться локтем на край стола. Возникают боли по внутренней стороне кисти. Если надавить на начало запястья с его внутренней стороны, боли усиливаются, появляется ощущение мурашек.
Мурашки на ногах
Она появляется вследствие сдавливания сплетения измененными верхними поясничными позвонками, гематомами, абсцессами, флегмонами, опухолями в этой области.
Симптомы: боли и мурашки – снизу живота, в области таза, на бедре. Они усиливаются при поднятии вверх вытянутой ноги.
Ноги, особенно при долгом стоянии и в конце рабочего дня, зудят, отекают, в них ощущается тяжесть. Визуально определяются расширенные вены и фиолетовые сосудистые сетки.
Для уточнения и устранения причины таких ощущений обращаются к терапевту и неврологу.
- мурашками, жжением, онемением, покалыванием области от тазобедренного сустава по переднебоковой поверхности бедра до колена;
- боли и мурашки усиливаются при ходьбе, пропадают, если сидеть или лежать с согнутыми ногами;
- если касаться кожи в этой области, будет больно, появится чувство жара, укола;
- чувствительность тут повышена;
- может быть как сухость кожи, так и повышенная потливость в этой области.
Травма нервных корешков во время люмбальной пункции может привести к появлению болей, нарушению чувствительности ног, слабостью в их мышцах.
Если во время вмешательства были травмированы нервнее корешки, возникают:
- мурашки в ногах;
- слабость мышц ног;
- снижение чувствительности ног.
Проявляется появлением боли и похолодания пальцев, затем пальцы синеют, что сопровождается усилением боли. Затем спазм сосудов проходит, пальцы краснеют, а боль и мурашки – уходят.
Она может быть вызвана переломом костей таза с кровоизлиянием в мышцы, окружающие этот нерв. Может возникать, если был травмирован нерв при пункции бедренной артерии, или если его сдавили лимфоузлы или гематома, локализованные в области паховой складки.
- боль – в паховой области;
- распространяется в область поясницы, на бедро и голень по передневнутренней их поверхности;
- здесь же определяются мурашки и снижена чувствительность;
- сгибание-разгибание бедра и колена могут производится в слишком маленьком объеме;
- подниматься по лестнице особенно тяжело.
Мурашки, боль и нарушение чувствительности определяются по внутренней стороне ноги от колена до большого пальца стопы.
Заболевание возникает вследствие укуса зараженного животного, которое вносит в рану вирус бешенства. Проявляется патология появление мурашек в укушенной ноге. В последующем развиваются свето-, водо- и звукобоязнь.
Мурашки на языке
Это характерно для:
- натирания зубными протезами;
- изменений прикуса, возникших вследствие удаления одного-нескольких зубов;
- гальванизации, когда возникает электрический ток вследствие того, что коронки выполнены из разных металлов;
- попадания в канал пломбировочного материала;
- гиповитаминоза B12;
- поражения чувствительного волокна языкоглоточного нерва;
- воспаления паутинной оболочки головного мозга;
- язвенной болезни верхних отделов пищеварительной системы;
- заболеваний ЛОР-органов: синуситов, ринитов.
Мурашки в области спины
Прежде чем впадать в панику, вспомните, после чего появились парестезии. Также важно максимально объективно оценить свое состояние и заметить дополняющие симптомы:
Плохая проходимость артерий: облитерирующий атеросклероз или облитерирующий эндартериит.
Сосудистый хирург, невролог
УЗИ с допплерографией артерий конечностей (обеих).
Эндокринолог совместно с невропатологом
Терапевт – у взрослых, педиатр – у детей
Невропатолог, иногда – совместно с инфекционистами
Если же мурашки:
- бегают по локальной области, особенно в области конечностей,
- нарушением сознания, зрения, дыхания, глотания это не сопровождается,
- к дыхательным путям не поднимается,
это может быть любая из невропатий многочисленных нервов. Такой диагноз ставится неврологом на основании планового осмотра пациента. В таблице приводить все диагнозы не будем, тем более, что лечение их однотипно.
Нужно отметить также такие важные сведения, касающиеся парестезии:
- чем ниже (ближе к пальцам ног) расположен участок, на котором бегают мурашки, тем ближе к копчику расположена патология;
- большая область бегающих мурашек, идущая от крупного (тазобедренного или плечевого) сустава к пальцам, говорит о патологии позвоночника, тогда как обратный ход (от пальцев вверх) говорит о поражении нервов;
- если нарушается чувствительность, появилась боль и бегают мурашки на небольшом участке между кистью (стопой) и плечом (бедром), скорее всего, повреждено (сдавлено) небольшое нервное волокно;
- боль, возникающая вместе с мурашками
- особенно опасны мурашки и нарушение чувствительности у больных сахарным диабетом, а также после перенесенного кишечного или простудного заболевания;
- тревогу и срочное посещение невролога должны вызвать состояния, когда вместе с мурашками обнаруживается, что пораженный участок не различает, каким – острым или тупым – предметом к нему прикоснулись, а также не отличает горячую и холодную воду;
- посетить невролога или сосудистого хирурга нужно, если кожа, где бегают мурашки, побледнела, стала холодной, на ней растет мало бледных волос.
Что может вызывать мурашки у детей
Мурашки у детей могут быть вызваны:
- синдромом Гийена-Барре;
- интоксикационной (вследствие дифтерии или отравления) полинейропатией;
- энцефалит с поражением теменной области;
- синдром лестничной мышцы вследствие добавочного ребра;
- невропатиями вследствие мышечного спазма;
- васкулитом;
- артритом;
- приемом некоторых препаратов;
- спондилезом;
- нехваткой витаминов группы B;
- гипокальциемией или гипомагниемией.
Блуждающая боль по всему телу нередко возникает в разных органах и доставляет серьёзные неудобства. Врачи Юсуповской больницы выясняют её причину с помощью современных методов исследования. Обследования пациента проводят с помощью новейшей аппаратуры ведущих европейских и американских производителей. Для лабораторных исследований используют качественные реактивы. Это позволяет получить достоверные результаты анализов, позволяющие установить точный диагноз.
Пациентов с болями в мышцах консультируют специалисты разного профиля: терапевты, неврологи, ревматологи, онкологи. Сложные случаи заболеваний обсуждают на заседании экспертного совета с участием профессоров и врачей высшей категории. Пациенты Юсуповской больницы имеют возможность при необходимости пройти сложные исследования в клиниках-партнёрах и получить консультацию специалистов профильных научно-исследовательских институтов Москвы.
Причины
Часто появляется мышечная боль после тренировок и чрезмерных физических нагрузок. Она не требует медикаментозного лечения. Блуждающая боль в суставах и мышцах быть проявлением системного невроза. Мышечные боли при неврозе возникают без видимой причины.
В данном случае пациентов Юсуповской больницы консультирует психотерапевт. Постоянная боль в мышцах возникает при интоксикации во время инфекционных заболеваний вирусной или бактериальной природы.
Бывают мышечные боли при гормональных нарушениях у женщин и мужчин. Ноющая боль в мышцах появляется после тяжёлого физического труда. Боли мышц шеи, подмышек, паха беспокоят больных с иммунодефицитными состояниями (СПИДом). Боль во всех суставах и мышцах одновременно возникает у пациентов, страдающих системными дегенеративными заболеваниями нервной системы.
Могут появиться мышечные боли после удаления пластины из ключицы. Боль в мышцах шеи при повороте головы являются проявлением шейного остеохондроза. Мышечная боль под левой лопаткой может возникнуть при межрёберной невралгии или быть одним из симптомов инфаркта миокарда. Причиной боли в трапециевидной мышце шеи является остеохондроз. Боль в жевательных мышцах возникает при миофасциальном болевом синдроме лица. Может появиться мышечная боль после сна. Ночные боли в мышцах часто бывают у беременных.
Мышечная боль в пояснице является признаком протрузии межпозвонковых дисков. Её бывает трудно отличить от почечной боли. Боль в трапециевидной мышце слева всегда настораживает врачей, поскольку ей причиной может быть остеохондроз, миозит, ишемическая болезнь сердца. Боль в грудной мышце слева может быть симптомом инфаркта миокарда. Если у пациента возникает гуляющая боль в мышцах, врачи Юсуповской больницы проводят комплексное обследование.
Гуляющая боль в мышцах
Иногда блуждающая боль возникает не по всему телу, а в отдельных местах. Боль во всех суставах и мышцах одновременно появляется при артралгии. Это может быть самостоятельная болезнь, связанная с раздражением нейрорецепторов в синовиальной сумке сустава или предвестник артрита, артроза.
Различают следующие основные причины мышечно-суставной боли:
- травмы суставов;
- вирусные или бактериальные инфекции;
- новообразования;
- нарушения в работе иммунной системы;
- избыточные нагрузки на суставы и мышцы.
Боль в суставах может быть ноющей, острой, тупой. Она возникает то в одном, то в другом суставе. Одновременно пациенты жалуются на боль в мышцах. Как отличить суставную боль от мышечной? Врачи Юсуповской больницы проводят дифференциальную диагностику болевого синдрома после получения результатов инструментальных и лабораторных исследований. В большинстве случаев блуждающая боль в суставах и мышцах устраняется с помощью анальгетиков. Врачи не рекомендуют заниматься самолечением, поскольку болевой синдром часто является ранним проявлением серьёзного заболевания.
Боль в ягодичной мышце характерна для людей, которые работают за компьютером и представителям сидячих офисных профессий, спортсменов, велосипедистов. Она может быть разной:
- стреляющей в ягодицу;
- отдающей в ягодичную область;
- внезапной и острой.
Наиболее вероятными причинами боли в ягодице являются:
- остеохондроз пояснично-крестцового отдела;
- межпозвонковая грыжа;
- пояснично-крестцовый радикулит;
- травмы;
- тендинит (воспаление сухожилия);
- искривление позвоночника;
- артрит тазобедренного сустава;
- фибромиалгия.
По этой причине при возникновении боли в ягодице можно принять внутрь таблетку нестероидного противовоспалительного средства, растереть ягодичную область обезболивающей мазью, отдохнуть. Для того чтобы выяснить причину болевого синдрома и пройти курс лечения, обращайтесь в Юсуповскую больницу.
Блуждающие боли в спине имеют те же причины, что и болезненные ощущения в суставах. Во многих случаях их виновником является артралгия, связанная с зажатием нервных окончаний в одном из отделов позвоночника. При ущемлении происходит нарушение кровообращения или спазм околосуставных мышц, что влечёт за собой раздражение нейрорецепторов и дискомфорт.
Локализованная мышечно-суставная боль
Боль в грушевидной мышце возникает при сдавливании ствола седалищного нерва и идущих с ним сосудов в подгрушевидном пространстве. В качестве основного фактора компрессии выступает спазмированная и измененная грушевидная мышца. Патологическое стойкое сокращение грушевидной мышцы сопровождается утолщением её брюшка. Это приводит к существенному сужению подгрушевидного отверстия. Сосуды и нервы, проходящие в нём, прижимаются к костной основе и крестцово-остистой связке. Это является причиной болевого синдрома.
Основным признаком синдрома грушевидной мышцы является стойкая и зачастую устойчивая к лечению боль. Диагностика синдрома грушевидной мышцы складывается из данных физикального осмотра и результатов дополнительных инструментальных методов исследования. Врачи Юсуповской больницы включают в схему лечения синдрома грушевидной мышцы медикаментозные и немедикаментозные меры. Медикаментозная терапия включает применение нестероидных противовоспалительных средств, миорелаксантов, анальгетиков, препаратов для улучшения микроциркуляции.
При стойком и выраженном болевом синдроме и двигательных нарушениях врачи клиники неврологии проводят лечебную блокаду с местными анестетиками и глюкокортикоидами. Реабилитологи применяют следующие методики:
- массаж;
- физиотерапевтическое лечение;
- мануальную терапию с использованием постизометрической и постреципроктной релаксации мышц;
- рефлексотерапию на основе иглоукалывания, вакуумной и лазерной акупунктуры.
Проводимые с помощью старшего инструктора-методиста ЛФК упражнения направлены на расслабление грушевидной мышцы и одновременную активацию её антагонистов.
Причиной боли в трапециевидной мышце являются следующие факторы:
- работа за компьютером;
- сидячий образ жизни;
- проблемы с шейным отделом позвоночника;
- артроз плечевого сустава.
При внезапном появлении болевых ощущений следует отдохнуть, избегать тяжестей и нагрузки и сделать мягкую разминку. Каждые 1,5 часа можно прикладывать пакет со льдом на 15 минут к области трапеции.
Реабилитологи рекомендуют при боли в трапециевидной мышце выполнять следующие упражнения:
- обхватите затылок рукой, которая находится со стороны болезненного участка трапеции, и удерживайте в течение нескольких секунд;
- наклоните туловище вперёд, опустив обе руки;
- положите обе руки на затылок, сделайте глубокий вдох, задержите на 5 секунд дыхание, голову максимально прижмите к рукам (повторите упражнение 5 раз).
Боль в большой ромбовидной мышце возникает при ослаблении мускулатуры спины. Многие культуристы и тяжелоатлеты переутомляют грудные мышцы и в результате получают сутулую фигуру. Сила перегруженной работой грудной мышцы тянет плечи вперёд, а последовательная нагрузка на ромбовидную мышцу ослабляет их, в результате чего развиваются болевые зоны. Любой вид работы, при которой приходится наклоняться вперёд с округленными плечами, подвергает ромбовидную мышцу опасности появления точек напряжения.
Боль в ромбовидной мышце чувствуется по внутреннему краю лопатки. Она не зависит от движения. Приступ боли может возникнуть и во время отдыха. Простой способ устранения точек напряжения в ромбоидной мышце состоит в том, чтобы лечь на пол и расположить мяч между лопаткой и позвоночником. Для комфорта нужно положить голову на тонкую подушку. Куда поместить мяч, вы поймете тогда, когда ляжете на него и испытаете болезненность от нажатия на точку напряжения. Позвольте телу расслабиться, дышите глубоко. Сила тяжести тела и сжатие мяча расслабят мышцы спины.
Выполните растяжку. Сядьте на стул, наклонитесь вперёд и опустите голову. Захватите перекрещенными руками противоположные колени. Удерживайте это положение в течение 20 секунд. Чтобы препятствовать развитию сутулой осанки во время сидения, поднимите верхнюю часть груди и опустите лопатки. Наденьте поясничный бандаж на нижнюю часть спины немного выше талии. Для этих целей хорошо подходит скатанное полотенце.
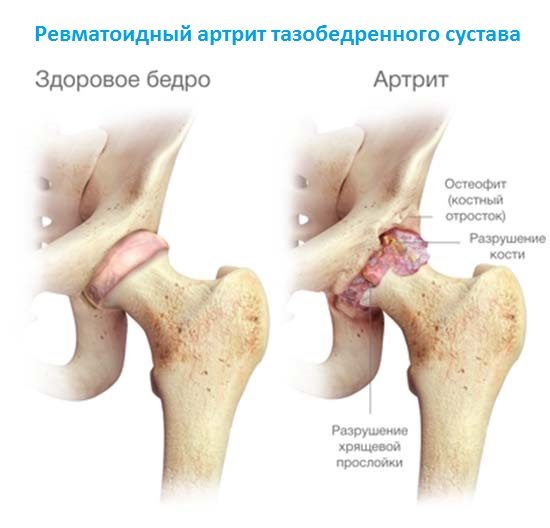
Боль при ревматоидном артрите
Пациентов, у которых выявлен ревматоидный артрит, боли в мышцах несколько затихают после осуществления активных движений. Болевой синдром часто сопровождает людей в первой половине дня, особенно с утра. К вечеру боль стихает, а на утро все повторяется вновь. На поздней стадии заболевания боль не угасает даже к ночи.
Ревматоидный артрит вызывает нарушение кровообращения, деформацию суставов и атрофию мышц. Человек становится не только недееспособным, но и впоследствии не сможет за собой ухаживать, поскольку суставы теряют свою подвижность. Ревматологи Юсуповской больницы устанавливают точный диагноз с помощью современных диагностических методов:
- определение ревматоидного фактора в крови;
- рентгенографии суставов;
- общего и биохимического анализа крови;
- компьютерной томографии.
Врачи проводят пункцию сустава и забор синовиальной жидкости для микроскопического исследования, выполняют биопсию узелков. Своевременная диагностика заболевания даёт возможность ревматологам Юсуповской больницы провести адекватную терапию. Чем раньше она начата, тем эффективнее б схема лечения и меньше риск возникновения осложнений. В основе лечения ревматоидного артрита лежит принцип обеспечения покоя поражённым суставам, так как дополнительная нагрузка приводит к усилению воспаления и боли. Иногда на непродолжительное время пациентам назначают постельный режим с обездвиживанием нескольких суставов. Для этого ревматологи в клинике терапии накладывают на пораженные участки шины.
Схема лечения включает современные препараты, обладающие высокой эффективностью и минимальным спектром побочных эффектов:
- нестероидные противовоспалительные средства;
- препараты длительного действия (пеницилламин, сульфасалазин, плаквенил и соединения золота);
- глюкокортикоидные гормоны;
- иммунодепрессанты (азатиоприн, метотрексат и циклофосфамид).
Лекарственную терапию сочетают с лечебной гимнастикой, физиотерапией, воздействием высоких и низких температур (криотерапией). Иногда может потребоваться хирургическое вмешательство. Весьма эффективны водные процедуры, когда при занятиях в бассейне суставы активно двигаются, но при этом не испытывают нагрузки.
Записывайтесь на приём к врачам по телефону Юсуповской больницы. Специалисты высокой квалификации определят причину боли в суставах и мышцах, проведут комплексное лечение и реабилитацию.
Характерные особенности артралгии
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Блуждающая боль в суставах и мышцах возникает из-за раздражения чувствительных нервных окончаний или их сдавливания. Исключение — гиалиновые хрящи сочленений, в которых нет нервных волокон. Причиной раздражения нейрорецепторов становится расстройство кровообращения или спазм поперечнополосатых мышц, расположенных в любой части тела. Артралгия диагностируется у пациентов, жалующихся на периодически возникающие боли при отсутствии объективных признаков воспалительного или дегенеративно-дистрофического поражения суставов и мышц. В этом случае она считается самостоятельной патологией.

По каким характерным клиническим проявлениям можно отличить артралгию от болей, возникающих при переутомлении:
- боль локализована в суставе, не иррадиирует в другие, рядом расположенные части тела;
- боли несимметричны, возникают только в одном сочленении;
- характер болей, появляющихся периодически в одном суставе, непостоянный: ноющий, режущий, острый;
- боль не тревожит человека в одно и то же время суток — она может появиться как в утренние, так и вечерние часы;
- болевой синдром сохраняется в течение длительного времени, обычно дольше 3 месяцев.
Иногда на прием к вертебрологу, ревматологу, ортопеду родители приводят маленьких детей, постоянно жалующихся на блуждающие боли. В большинстве случаев всей семье требуется консультация психолога. Дети, страдающие от недостатка родительского внимания, придумывают себе болезни, копируя поведение кого-либо из взрослых.
Артралгия не сопровождается ведущими симптомами суставных патологий — болями, усиливающимися при ходьбе, утренней припухлостью суставов и скованностью движений.

Настораживающим фактором становится их сочетание с признаками общей интоксикации организма (лихорадочное состояние), высыпаниями, снижением веса при сохранности или отсутствии аппетита. Такая комбинация клинических проявлений может указывать на аутоиммунные суставные заболевания, развитие остеоартрозов, сформировавшуюся раковую опухоль. Между возникновением первых блуждающих болей и диагностированием тяжелой патологии проходит от одного года до нескольких лет.
Часто появление блуждающих болей — грозный симптом начальной стадии деструктивно-дегенеративных изменений в хрящевых тканях. Через несколько лет у человека диагностируется остеоартроз, или дистрофическая патология суставов. На ее конечной стадии больной утрачивает работоспособность и становится инвалидом. Блуждающие боли предшествуют и развитию других суставных патологий. Стоит насторожиться, если артралгия возникла после воздействия на организм таких провоцирующих развитие многих заболеваний факторов:
- острых или хронических респираторных, кишечных, венерических инфекций;
- травмирования — переломов, вывихов, подвывихов, разрывов мышц, повреждений связочно-сухожильного аппарата;
- чрезмерных нагрузок во время спортивных тренировок или профессиональной деятельности;
- курсового приема гормональных препаратов, антибиотиков, цитостатиков;
- частых стрессов, депрессий;
- патологий, связанных с нарушением обмена веществ;
- дисплазии соединительнотканных структур, или гипермобильности суставов (нарушения образования коллагена).
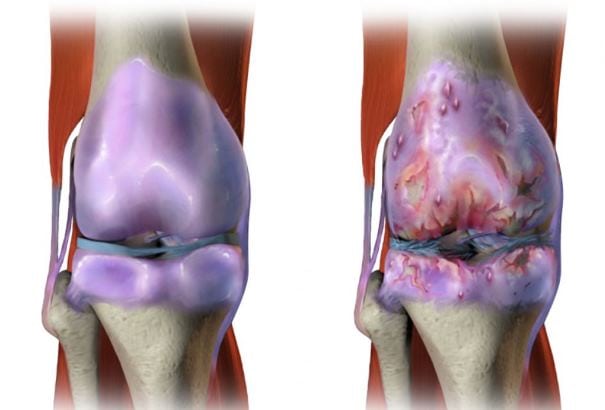
При появлении блуждающих болей срочно требуется диагностика пациентам, наследственно предрасположенным к развитию тяжелых хронических суставных или мышечных патологий.
Артралгия на начальной стадии остеопороза или подагры не сопровождается другими симптомами. Они возникают постепенно, в течение нескольких лет. В утренние часы суставы опухают, ощущается скованность движений. Часто обнаруживается и мигрирующий (блуждающий) артрит. Он протекает на фоне вялотекущего воспалительного процесса, приводящего к разрушению гиалинового хряща. При его обострении или развитии синовита появляются симптомы общей интоксикации организма — высокой температуры, желудочно-кишечных расстройств, слабости, сонливости, быстрой утомляемости.
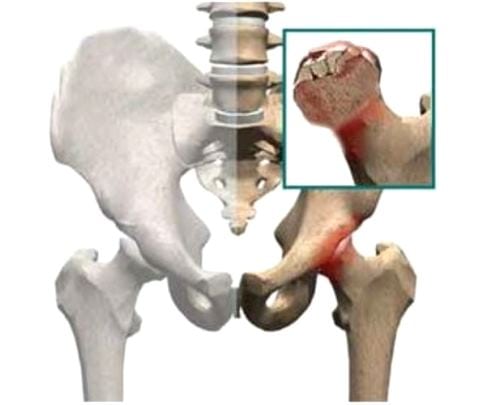
Ревматоидный артрит — аутоиммунная рецидивирующая патология, излечить которую полностью пока врачам не удается. Иногда она проявляется блуждающими болями, возникающими то в одном, то в другом сочленении. Ревматоидный артрит поражает сразу несколько суставов в опорно-двигательном аппарате. Ведущие симптомы тяжелой патологии:
- скованность движений;
- постепенная деформация сочленений. Сначала разрушаются самые крупные суставы, обычно коленные и тазобедренные, а затем боли возникают в локтях, плечах, ступнях.
Для блуждающего ревматоидного артрита характерна смена ремиссий и рецидивов. При его обострении человек страдает от острых болей, гипертермии, покраснения, отечности кожи над поврежденным суставом. На стадии ремиссии интенсивность блуждающих болей ослабевает, а иногда они отсутствуют вовсе. Заболевание трудно поддается лечению и очень часто становится причиной инвалидизации. Трудность терапии заключается в его полиэтиологичности. Причины развития блуждающего артрита до конца не установлены.
Выяснено, что спровоцировать возникновение заболевание могут стрептококки группы А — возбудители инфекции острого тонзиллита. Выделяемые ими продукты жизнедеятельности токсичны. При ослабленном иммунитете или предрасположенности организма вероятность развития этой формы артрита значительно повышается.
Фибромиалгия
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
В основе ее патогенеза лежит постоянное возбуждение чувствительных нервных окончаний задних рогов спинного мозга. Причины фибромиалгии:
- периферический болевой синдром. В результате травмирования, сдавливания нервов или их воспаления постоянно генерируются болевые импульсы;
- инфекции. Воспаление и раздражение нервных окончаний часто сопровождают инфекционный мононуклеоз, герпес любого типа, боррелиоз;
- стресс. К появлению фибромиалгии приводит длительное нахождение человека в состоянии стресса. К развитию хронического синдрома предрасположены люди, остро переживающие рядовой стресс;
- травмирование. Если боль при вывихах, переломах, разрывах связок становится причиной стресса и тяжелых переживаний, то риск развития фибромиалгии значительно повышается;
- изменения гормонального фона. Причиной блуждающих болей часто становятся нарушения работы щитовидной железы;
- вакцинация или курсовой прием фармпрепаратов. Под воздействием этих факторов могут нарушаться нейромедиаторные процессы, формирующие восприятие болей.

Частые стрессы негативно отражаются на состоянии иммунитета. При его снижении организм начинают атаковать вирусы и болезнетворные бактерии, в том числе из условно-патогенного биоценоза. Для их уничтожения в системный кровоток постоянно выбрасывается огромное количество продуцируемых иммунной системой антител. На определенном этапе происходит сбой — иммуноглобулины атакуют собственные клетки организма, из которых состоят мышцы, связки, сухожилия. Возникают кратковременные блуждающие боли — ведущий симптом фибромиалгии.
При проведении ряда лабораторных исследований было установлено, что от фибромиалгий часто страдают люди с низким уровнем серотонина — гормона радости. Этим объясняется выявление у них депрессивных состояний, а иногда и неврологических нарушений. Важная часть лечения — устранение дефицита нейромедиатора.
Лечение
Если в процессе диагностирования не было установлено патологических причин блуждающих болей в суставах, то лечение направлено только на их устранение. Препаратами первого выбора становятся нестероидные противовоспалительные препараты (НПВП), с такими активными ингредиентами:
- нимесулидом;
- кетопрофеном;
- кеторолаком;
- мелоксикамом;
- диклофенаком;
- ибупрофеном.
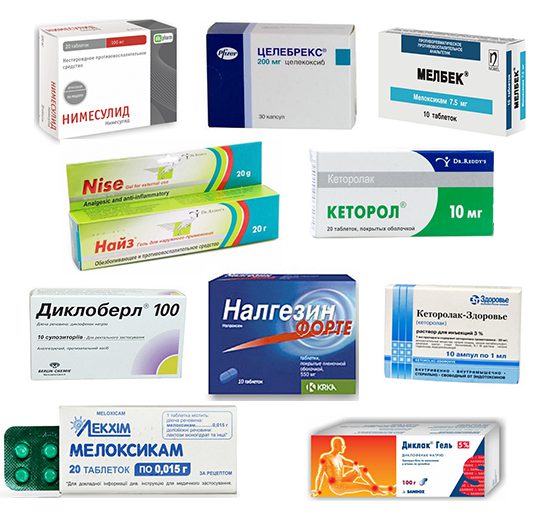
Препараты не предназначены для длительного курсового применения. Для них характерно выраженное системное побочное проявление — поражение слизистой оболочки желудка. Минимизировать изъязвление помогает комбинирование НПВП с ингибиторами протонной помпы (Омепразол, Рабепразол, Эзомепразол), понижающими секрецию соляной кислоты. При слабых, редко возникающих блуждающих болях целесообразно использование НПВП в виде лекарственных форм для локального нанесения на суставы — это гели Фастум и Вольтарен, мази Индометацин и Ибупрофен.
| Препараты для устранения блуждающих болей | Наименования лекарственных средств |
| Артралгия | Нестероидные противовоспалительные средства (Найз, Ортофен, Кеторол, Нурофен, Целекоксиб), хондропротекторы (Структум, Дона, Терафлекс, Глюкозамин, Хондроитин), мази с НПВП (Артрозилен, Диклак, Финалгель, Фастум, Вольтарен, Долгит) |
| Фибромиалгия | Инфузии с Лидокаином, центральные анальгетики (Трамадол), нестероидные противовоспалительные средства, антиконвульсанты с прегабалином, антидепрессанты (Венлафаксин, Дулоксетин, Амитриптилин) |
Лечением болевого синдрома, сопровождающего остеоартрозы, ревматоидные и реактивные артриты занимается ревматолог. Помимо препаратов с анальгезирующим действием, в терапии применяются глюкокортикостероиды, миорелаксанты, средства для улучшения кровообращения в суставах. Пациентам рекомендован прием хондропротекторов, замедляющих прогрессирование патологий. А важной частью лечения фибромиалгий становится стабилизация психологического состояния пациента. В чем заключается терапия:
- консультации у психотерапевта и (или) психолога;
- применение антидепрессантов (Венлафаксина, Дулоксетина, Амитриптилина). Препараты улучшают настроение, нормализуют сон, устраняют психоэмоциональную нестабильность;
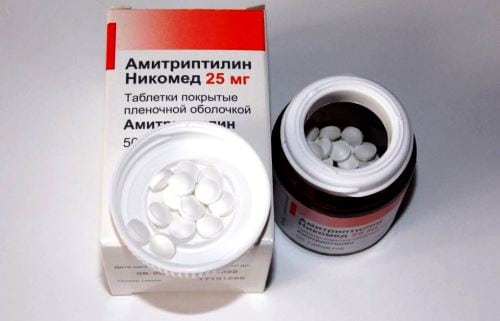
- прием антиконвульсантов (Прегабалин). Снижается болевая симптоматика, улучшается настроение. Недостатки — быстрое болезненное привыкание, синдром отмены.
Для усиления терапевтического действия фармакологических препаратов пациентам рекомендованы физиотерапевтические процедуры, массаж, аппликации с парафином, озокеритом. В лечении фибромиалгий применяются акупунктура, гипнотерапия. Обязательно назначаются занятия лечебной гимнастикой или физкультурой. Регулярные тренировки способствуют улучшению кровообращения, повышению тонуса организма.
Блуждающие боли могут указывать на поражение суставов воспалительной или дегенеративно-дистрофической патологией. Ревматологи рекомендуют сразу обращаться за медицинской помощью. Своевременно проведенное лечение позволит избежать прогрессирования заболевания и появления тяжелых осложнений.
Читайте также:


