Мр-сигнал от передней крестообразной связки неоднородный
Травма передней крестообразной связки
Повреждение передней крестообразной связки коленного сустава
Довгополов А.В., Безрученко С.О.
Передняя крестообразная связка обеспечивает стабильность коленного сустава в переднезаднем и внутреннем (медиальном) направлении,являясь при этом одним из главных внутрисуставных стабилизаторов коленного сустава.

Механизм повреждения передней крестообразной связки

Разрывы передней крестообразной связкивозникают при ротационных (круговых) движениях колена при фиксированной стопе. Ярким примером такой травмы, может быть падение при катании на горных лыжах, ведьпри падении горнолыжный ботинок не отстегивается, стопа остается в фиксированном положении, а колено совершает ротационное движение. Другой причиной травмы является боковой удар в колено, что часто наносится в контрактных видах спорта (футбол, баскетбол, волейбол) и при ДТП.

Клиническая картина
Пациенты, которые получили острый разрыв передней крестообразной связки, описывают следующие симптомы:
- Слышимый щелчок в коленном суставе во время травмы
- Невозможность продолжить предыдущую активность (игра в футбол, баскетбол, катание на лыжах)
- Быстрое возникновение отека коленного сустава (гемартроз) в течении первых часов после травмы
- Механизм травмы, который обычно включает смену направления движения (не отстегнувшаяся лыжа, резкая смена направления движения при игре в футбол или баскетбол)
- Ощущение нестабильности в коленном суставе, которое наступает со временем.
Достаточно часто во время травмы передней крестообразной связки пациенты отмечают слышимый хруст в колене. Как таковой боли разорванная передняя крестообразная связка не дает. Болевой синдром в коленном суставе связан с травмой других внутрисуставных структур (разрыв менисков, внутрисуставные переломы и т.д.), которые могут сочетаться с повреждением ПКС.
Среди комбинированных повреждений может быть:
- повреждение одного из менисков (внутреннего, наружного);
- комбинированные повреждения (ПКС + мениск, оба мениска);
- часто встречается так называемая триада: повреждение передней крестообразной связки + повреждение внутренней боковой связки + повреждение медиального мениска.
Что делать сразу после травмы колена:
- Необходимо обездвижить коленный сустав специальным ортезом или подручными средствами, обложить коленный сустав холодом (15 минут холод/60 минут отдых), принять обезболивающие препараты (анальгин, парацетамол, ибупрофен, кеторолак);
- как можно скорее обратиться к специалисту ортопеду-травматологу;
- не заниматься самолечением (устранением вывиха, выравнивание конечности и т.д.).
Диагностика
Клиническую диагностику повреждений коленного сустава желательно провести в первые часы после травмы, когда еще не развилось защитное сокращение мышц. Часто при первичной травме наблюдает суставной выпот (гемартроз), и при значительном количестве крови в полости сустава обследование не представляется возможным.В таких случаях кровь из полости сустава необходимо эвакуировать при помощи чрескожной пункции.
Самыми достоверными клиническими признаками повреждения передней крестообразной связки являются результаты теста Лахмана и переднего выдвижного ящика.
Обязательным при свежей травме является выполнение рентгенографии для выявления сопутствующих повреждений коленного сустава: внутрисуставные переломы бедренной или большеберцовой кости, отрыв связок с костным фрагментом, перелом головки малоберцовой кости.Повреждения мягкотканых структур (мениск, передняя или задняя крестообразная связка) на рентгенограмме НЕ ВИДНЫ. Однако при застарелом повреждении передней крестообразной связки, противопоказании выполнения МРТ. При неясности диагноза выполняют рентгенографию коленного сустава в боковой проекции С НАГРУЗКОЙ для определения смещения большеберцовой кости кпереди относительно бедренной кости (в норме – 3-4 мм, при повреждении ПКС смещение может достигать 20-30 мм).
УЗИ коленного сустава при повреждении передней крестообразной связки также неинформативно и в значительной степени зависит от специалиста.
Золотым стандартом неинвазивной диагностики повреждения передней крестообразной связки коленного сустава является магнитно-резонансная томография – МРТ.

На левом снимке МРТ представлена неповрежденная передняя крестообразная связка, на правом – поврежденная передняя крестообразная связка (произошел отрыв от бедренной кости и имеется культя передней крестообразной связки, оторванной от бедренной кости)
Лечение


Лечение повреждений передний крестообразной связки делится на консервативное и оперативное.
Консервативное лечение заключается в назначении обезболивающей, противоотечной, противовоспалительной терапии, наложении иммобилизационной шины (гипсовая повязка или специализированный ортез) в остром периоде травмы.В дальнейшем, при физической нагрузке рекомендуется применение специализированных ортезов с ограничением угла сгибания и разгибания в коленном суставе. Показания к данному виду лечения включают частичные разрывы передней крестообразной связки БЕЗ признаков нестабильности коленного сустава в повседневной жизни, низких физических запросах человека,например, малоактивные пациенты преклонного возраста, общехирургические противопоказания. Консервативное лечение в виде закачивания мышц бедра не будет эффективным и является САМООБМАНОМ. Как бы идеально не были накачаны мышцы – внутрисуставная нестабильность ОСТАЕТСЯ, что со временем приводит к хронической нестабильности коленного сустава, деформирующему артрозу (стирание суставного хряща), а в дальнейшем – кнеобратимым последствиям.
Оперативное лечение повреждений передней крестообразной святки, в свою очередь, можно разделить на 2 направления – лечение в остром периоде (оперативное вмешательство проводится в первых 3 дня) и лечение в отсроченном периоде (через 4-6 недель и более после получения травмы).
Лечение в остром периоде показано профессиональным спортсменам, при наличии сопутствующих внутрисуставных повреждений (разрыв мениска), которые блокируют движения в коленном суставе; при полном разрывепередней крестообразной связки, произошедшем на фоне частичного разрыва, но без значительного выпота (гемартроза) в коленном суставе.
Отсроченное оперативное лечение (в период более 6 недель) показанопри наличии полного разрыва передней крестообразной связки с наличием переднемедиальной нестабильности;при частичном разрыве передней крестообразной связки (разрыв одного из двух пучков) с нестабильностью коленного сустава и блокированием движений (отсутствие полного разгибания или сгибания в коленном суставе) одним из разорванных пучков; при болевом синдромево время физической нагрузки и в обыденной жизни. Операция может быть выполнена в любом сроке после травмы, исключением только является развитие выраженного деформирующего артроза (стирание суставного хряща) на фоне нестабильности коленного сустава.
Оперативное лечение направлено на стабилизацию коленного сустава и заключается в проведении пластики (создании новой связки из собственных сухожилий или искусственных материалов) передней крестообразной связки.
На сегодняшний день данная операция выполняется ТОЛЬКО артроскопически (операция через два прокола кожи 3-4 мм) и является высокотехнологическимвмешательством.
Артроскопическая реконструкция передней крестообразной связки выполняется под общим наркозом (человек спит и за него дышит наркозный аппарат) или спинномозговой анестезией (человек находится в сознании, обезболиваются нижние конечности ниже пояса на период 5-6 часов). Продолжительность операции от 01:00 до 01:40 в зависимости от сложности разрыва и сопутствующих повреждений коленного сустава. Выполняется операция под кровеостанавливающим жгутом, поэтому кровопотери нету.

В качестве сухожильных трансплантатов используются собственная связка надколенника (BTB), сухожилия полусухожильной и нежной мышцы (HAMSTRING), сухожилие четырехглавой мышцы бедра и сухожилия из синтетических материалов. Наиболее популярными являются использование сухожилий из собственной связки надколенника и сухожилий полусухожильной и нежной мышцы. До сих пор идет спор между ортопедами-травматологами о выборе сухожильного трансплантата – исторически считается, что более крепкое сухожилие собственной связки надколенника, однако эта методика имеет ряд недостатков – косметические (большой рубец по передней поверхности коленного сустава), боли при движениях в коленном суставе, более длителен период реабилитации. Однако если хирург владеет в совершенстве методикой забора трансплантатов из сухожилий полусухожильной и нежной мышцы, то результаты таких операций не хуже, чем после применения первой методики. Среди положительных сторон второй методики меньшее количество разрезов,рубец практически незаметен, короче период реабилитации. В своей практике предпочтение отдаем аутотрансплантатуиз сухожилий полусухожильной и нежной мышцы, так как данный трансплантат соответствует всем прочностным характеристикам связки, возможны различные варианты фиксации, и это наименее травматичный метод реконструкции передней крестообразной связки.



Фиксация биодеградирующим (рассасывающимся) винтом в большеберцовой кости.
Стационарное лечение длится 2-4 дня, после чего пациента выписывают на амбулаторное наблюдение, последующие послеоперационные контрольные осмотры и реабилитацию.
Послеоперационные рекомендации и реабилитация
Для достижения положительного результата лечения необходима хорошо продуманная программа реабилитации. Обычно пациент, перенесший реконструктивные вмешательства на передней крестообразной связке, получает подробные инструкции по дальнейшей реабилитации и своим действиям.
0 – 2 неделя
После операции Вы несколько дней проведете в стационаре, где будет проводится обезболивающая, противоотечная и противовоспалительная терапия, регулярные перевязки послеоперационных ран. Основной целью данной фазы является уменьшение боли и отечности. Сразу после оперативного вмешательства сустав иммобилизируют в жестком прямом ортезе продолжительностью 5 недель, ходьба на костылях, без осевой нагрузки на прооперированную конечность (нельзя наступать). Производятся перевязки послеоперационных ран 2-3 раза в неделю. Через 14 дней удаляют швы. Иммобилизационный период способствует заживлению зоны забора сухожилий, уменьшает риск послеоперационных кровотечений.
2 – 5 неделя
5 неделя – 6 месяц
6 месяц – 1 год
Важнейшей целью этого периода является возобновление физических нагрузок. Основное внимание уделяется спортивно-специфическим видам спортивных нагрузок, которые включают в себя занятия в спортивном зале на беговой дорожке, повышенное внимание уделяется укреплению мышц. Спортсменам разрешается вернуться к занятиям спортом.
![]()
Добрый день. Мечтаю бегать 5-10 км пару раз в неделю, ходить с дочерью в походы под рюкзаком, плавать и не вспоминать в повседневности о том, что у меня была ТРАВМА КОЛЕНЕЙ. Мне 32 года. Я мог пробежать 42 км, но предпочитал 21 или 15км кросс. У меня плоскостопие 2 степени и я начал делать гимнастику для стоп и планирую заказать стельки. Но рассказ не об этом. В мае 2016 года у меня было сильное падение на колени. Была корочка на колене, воспаление. Рентген в травматологии переломов не показал. Попил Мелоксикам, помазал траксивазином и ждал чудесного выздоровления. В итоге спустя полгода испытываю сильную боль в коленях при нагрузке и умеренную боль при отсутствии нагрузок. Ношу ортез когда совсем надоедает боль и не ношу когда боль спадает. Сделал МРТ. Ниже привожу текст. КАКИЕ ВАРИАНТЫ развития события у меня есть? Что можно сделать и что я получу на выходе? Я консультировался с 2 ортопедами. Но инсайды сообщать не буду, если никто не озвучит методы предложенные ими - дополню когда буду подводить итоги в теме.
-----------------
Левое:
На серии МР-томограмм, взвешенных по Т1 и Т2 в трех проекциях с жироподавлением:
В полости сустава, в супрапателлярной сумке определяется нерезко выраженное количество выпота.
Определяются линейные очаги субхондрального фиброза в медиальном мыщелке большеберцовой кости, в надколеннике, овальный очаг фиброза в толще медиального мыщелка бедренной кости; единичные мелкие узуративные дефекты в межмыщелковом возвышении большеберцовой кости.
Суставная щель незначительно сужена, минимально до 0,3 см, конгруэнтность суставных поверхностей сохранена.
Краевых остеофитов не выявлено.
В толще заднего рога медиального мениска определяется линейный горизонтальный очаг повышения МР сигнала, распространяющийся в тело и передний рог мениска, с распространением на нижнюю суставную поверхность и на дорзальную поверхность; по дорзальному контуру заднего рога и по латеральному контуру переднего рога определяются единичные параменисковые кисты размером до 0,3x0,4 см.
Передняя крестообразная связка неоднородна за счет очагов повышения МР сигнала, не утолщена, ее контуры и ход не изменены.
Целостность латерального мениска, задней крестообразной связки, коллатеральных связок сохранена.
Собственная связка надколенника без особенностей.
Сигнал хрящевого компонента сустава снижен, суставной гиалиновый хрящ неравномерный, истончен до 0,15 см.
Интенсивность от клетчатки Гоффа без особенностей.
Подколенная ямка не изменена. *
ЗАКЛЮЧЕНИЕ: МР картина структурных изменений заднего рога медиального мениска Ша ст. по Stoller и единичных параменисковых кист; интралигаментарных. -изменений передней крестообразной связки; нерезко выраженного бурсита, синовита.
МР картина начальных явлений гонартроза.
--------------
На серии МР-томограмм, взвешенных по Т1 и Т2 в трех проекциях с жироподавлением:
В полости сустава, в супрапателлярной сумке определяется нерезко выраженное количество выпота.
Определяются линейные очаги субхондрального фиброза в медиальном мыщелке большеберцовой кости, в надколеннике, овальный очаг фиброза в толще латерального мыщелка бедренной кости.
Суставная щель незначительно сужена, минимально до 0,3 см, конгруэнтность суставных поверхностей сохранена.
Краевых остеофитов не выявлено.
В толще заднего рога медиального мениска определяется линейный горизонтальный очаг повышения МР сигнала, с распространением на нижнюю суставную поверхность и на дорзальную поверхность, продолжающийся в единичную параменисковую кисту размером до 0,2x0,3 см.
Передняя крестообразная связка неоднородна за счет очагов повышения МР сигнала, нерезко истончена, ее контуры и ход не изменены.
Целостность латерального мениска, задней крестообразной связки, коллатеральных связок сохранена.
Собственная связка надколенника без особенностей.
Сигнал хрящевого компонента сустава снижен, суставной гиалиновый хрящ неравномерный, истончен до 0,15 см.
Интенсивность от клетчатки Гоффа без особенностей.
Подколенная ямка не изменена.
ЗАКЛЮЧЕНИЕ: МР картина структурных изменений заднего рога медиального мениска Ша ст. по Stoller и единичной параменисковой кисты; интралигаментарного повреждения передней крестообразной связки; нерезко выраженного бурсита, синовита.
9 Апреля 2011г. Михаил
На серии МР томограмм взвешенных по Т1 и Т2 в трех проекциях с жироподавлением костных травматических изменений не определяется.
Капсула сустава тонкая.
В полости сустава, в верхнем завороте умеренное количество выпота.
Суставная щель несколько сужена со стороны внутренних мыщелков, конгруэнтность суставных поверхностей сохранена.
Во внутреннем мениске, в заднем роге определяется патологический МР-сигнал от дегенеративного горизонтального повреждения 2 степени по Stoller.
Целостность крестообразных, коллатеральных связок сохранена. Сигнал от передней крестообразной связки неоднородный за счет дегенеративных изменений.
Собственная связка надколенника без особенностей.
МР-сигнал от костного мозга неоднородный вследствие явлений трабекулярного отека костного мозга наружного мыщелка большеберцовой кости.
Сигнал хрящевого компонента сустава снижен, суставной гиалиновый хрящ обычной толщины, равномерный.
Интенсивность сигнала от клетчатки Гоффа без особенностей.
Подколенная ямка не изменена.
Краевых остеофитов нет.
Окружающие мягкие ткани без видимой патологии.
Заключение: МР картина дегенеративного повреждения внутреннего мениска, передней крестообразной связки. Синовит.
Скажите пожалуйста, нужно ли хирургическое вмешательство? если нужно, то сколько займет время полной реабилитации? смогу ли я полноценно заниматься спортом?

Здравствуйте Михаил По заключению МРТ Вам показана артроскопическая резекция мениска в плановом порядке Сергей Доколин
9 Апреля 2011г. Михаил

Наиболее значимой степенью повреждения является 3я степень
9 Апреля 2011г. Вадим
11 марта 2011 – после осмотра невролога и травмотолога мне поставили укол ДИПРОСПАНа. На следующий день после укола стало чуть хуже (появилась ночная боль в утренние часы). Такое продолжалось около 6-ти дней, потом нормализовалось. 14 марта 2011 – я сделал МРТ, выявлено две патологии: 1.) Суставная щель плечелопаточного сочленения до 0,3 см. Хондральные пластинки головки плеча, суставного отростка лопатки до 0,1-0,2 см в толщину. В толще нижней трети передней губы хрящевой манжеты имеется неполный дефект до 0,3 см в глубину, до 0,9 см в длиннике. 2.) В толще центрального сектора ротаторной манжеты в проекции дистальной трети сухожилия надостной мышцы имеется участок гипоинтенсивного по T1, гиперинтенсивного по Т2 сигнала продолговатой формы до 0,8 см в длиннике, до 0,2-0,3 см в поперечнике. Наружные контуры манжеты в зоне патологического сигнала прослеживаются. Целостность остальных сухожилий ротаторной манжеты, сухожилия длинной головки бицепса не нарушена, структура сухожилий не изменена.
С 20 марта 2011 начал постепенно заниматься ЛФК (выбрал послеоперационный комплекс – Упражнения Кодмана). Постепенно сила мышц плеча восстанавливалась, но отведение более 60-70 градусов оставалось недоступно, точнее отведение примерно до 90 градусов происходило за счет движение лопатки. Начал пить препарат АРТРА по 1 таблетке в день.
9 Апреля 2011г. ольга
9 Апреля 2011г. Юлия
В повседневной жизни, колено болит только после длительной нагрузки на него. Стала носить наколенник, боли прошли. Отека и заклинивания в коленном суставе нет. Подскажите пожалуйста, консервативное лечение для моей проблемы существует? Спасибо!
8 Апреля 2011г. Марк Львович
Нужен совет. Что предпочтительней при лечении плечелопаточного периартроза курс блокад или ударно-волновое воздействие.
Боли умеренные только при движении руки.

сложно судить не зная ситуации - начните с физиолечения и дальше поступите в зависимости от его результатов Сергей Доколин
8 Апреля 2011г. Сергей

Здравствуйте Сергей В таком случае реабилитация должна проходить под контролем оперирующего доктора Сергей Доколин
7 Апреля 2011г. Юлия
На серии мрт кости образующие левый коленный сустав правильной фомы, четко визиализируются метафизы и эпифизы. Эпифизы соответствуют возрасту, с хрящевой структурой по контуру. Суставные поверхности конгруэнтны. Мениски правильной формы.В заднем роге медиального мениска косой линейный разрыв, не распространяющийся на суставную поверхность мениска (повреждение IIст. по Stolle), секвестров не выявлено. Коллатеральные и крестообразные связки сохранены. Выявляется умеренное скопление жидкости в наднадколенниковой синовиальной сумке.
Заключение: МРТ картина повреждения заднего медиального мениска.
Подскажите пожалуйста , какое лечение меня ожидает, спасибо за внимание.

Здравствуйте Юлия Если в повседневной или спортивной жизни Вас беспокоит БОЛЬ ОТЕК ЗАКЛИНИВАНИЯ в коленном суставе то Вам показано артроскопическая резекция поврежденного фрагмента мениска в плановом порядке Сергей Доколин
5 Апреля 2011г. Наталья
Лет 12 назад, в 30 лет, встряхивая "от себя" одеяло, почувствовала щелчок и резкую боль в правом плече - рука вывалилась и сама тутже встала.
Лет 7 назад, играя в бадминтон, та же ситуация при ударе с размаха, но дольше - секунд 10.
Год назад, гуляя с собакой, просто без напряжения перекинула поводок правой рукой через голову - пришлось лечь на снег и минуты через 3 мышцы сами вправили руку судорогой. Зрелище не для слабонервных:)
На этой неделе - 3 раза. Опять пришлось ложиться на пол. Больно. Работа связана с посещением заказчиком. Да и должность не предполагает "развлекать" людей:)))
Травм не было. Помогите пожалуйста. С уважением, Наталья.

Здравствуйте Наталья По всей вероятности у Вас имеется рецидивирующая нестабильность плечевого сустава и Вам показано плановое артроскопическое вмешательство Окончательное суждение о проблеме возможно после личной консультации Сергей Доколин
5 Апреля 2011г. нина
У меня заболевания обоих коленных суставов (генартроз).
Посоветуйте доктора в Ярославле.Это заболевание можно вылечить?

Здравствуйте Нина Это заболевание безусловно можно и нужно контролировать у ортопеда В Ярославле много прекрасных докторов Например доктор Гильфанов Сергей Доколин
а) Аббревиатуры:
• Передняя крестообразная связка (ПКС)
• Задняя крестообразная связка (ЗКС)
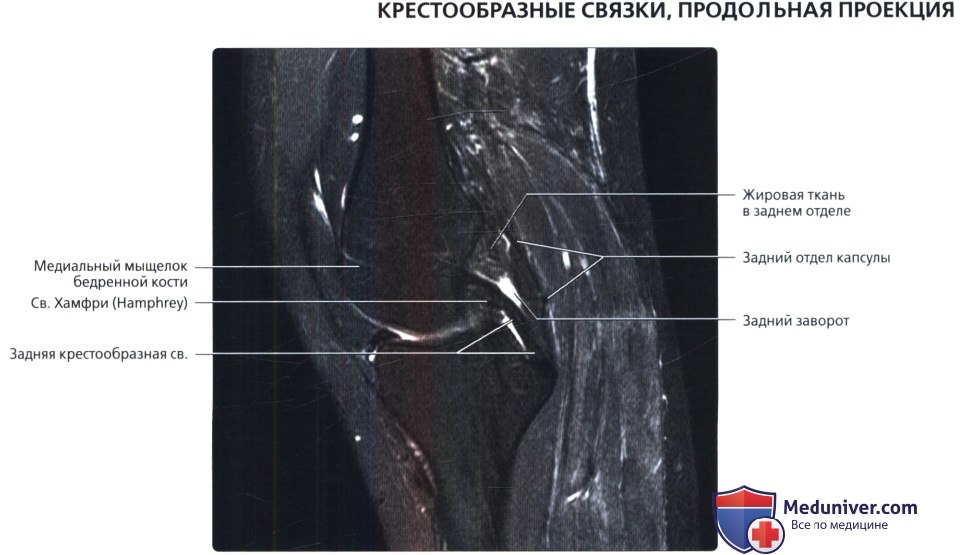
Первая из двух продольных МР-томограмм в режиме Т2 с подавлением сигнала от жира, полученная через межмыщелковую вырезку в ее более медиальном отделе: начало ЗКС в переднем отделе медиальной части межмыщелковой вырезки, а также место ее прикрепления на задней поверхности большеберцовой кости на 1 см ниже линии сустава. ЗКС выглядит как толстый единый тяж обычно не менее, чем на двух последовательных изображениях. Непосредственно позади проксимальной порции ЗКС расположена жировая ткань. Дистальнее к ЗКС примыкает задний заворот сустава. Капсула сустава находится позади жировой ткани и заворота. В данном случае имеется мениско-бедренная связка Хамфри (Hamphrey), а связка Врисберга (Wrisberg) отсутствует. 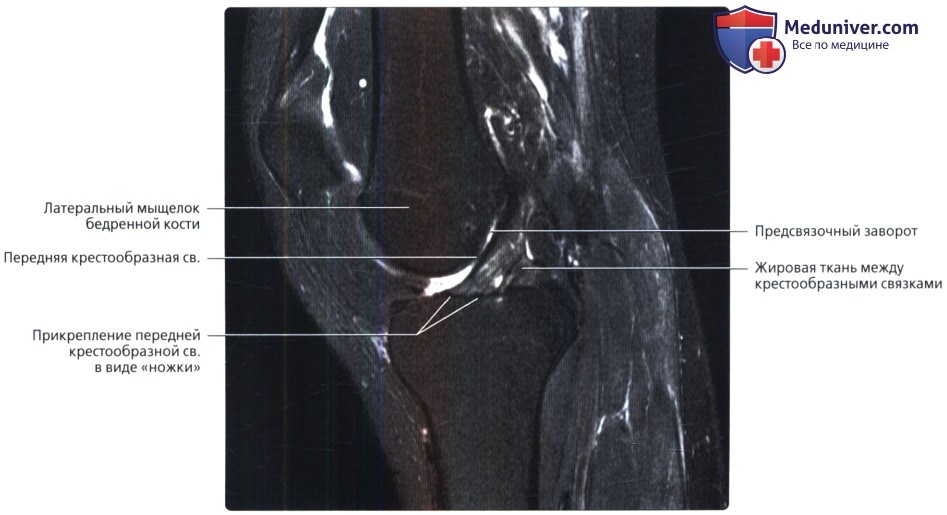
Эта томограмма получена немного латеральнее предыдущей—через межмыщелковую вырезку. Передняя крестообразная связка берет свое начало в заднем отделе латерального мыщелка бедренной кости в межмыщелковой вырезке. Визуализируется широкое прикрепление связки к плато большеберцовой кости. 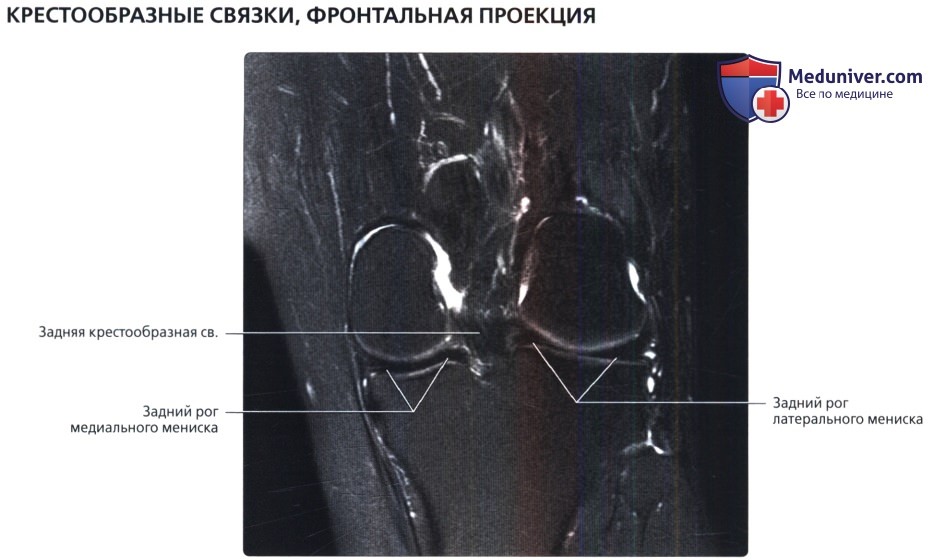
Первая из двух фронтальных томограмм в режиме Т2 с подавлением сигнала от жира: визуализируются крестообразные связки. На этом более заднем срезе визуализируется задняя крестообразная связка возле места своего прикрепления в заднем отделе плато большеберцовой кости. Передняя крестообразная связка не визуализируется. Обратите внимание, что в то время как мы ожидаем полной визуализации ПКС на более передних фронтальных изображениях, ЗКС на фронтальных срезах отображается не полностью. 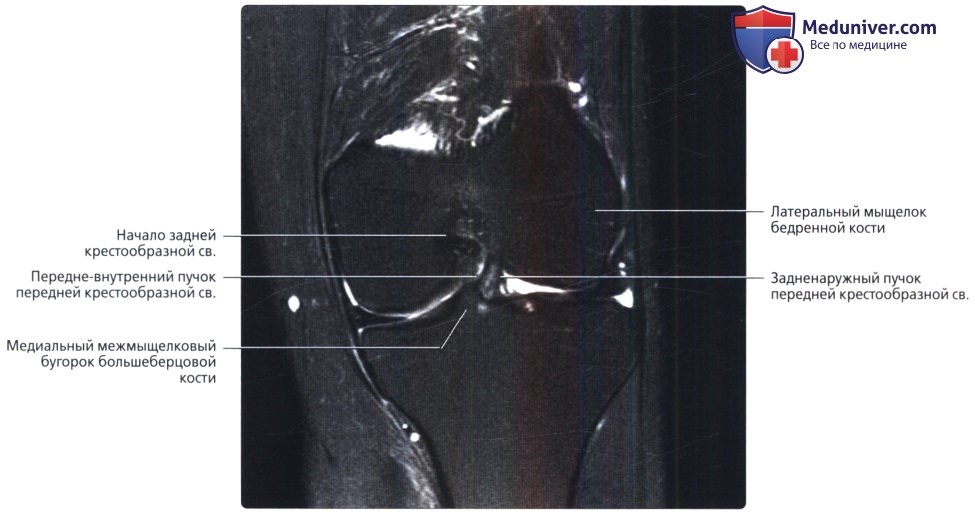
На этом более переднем срезе также визуализируются крестообразные связки: передне-внутренний и задненаружный пучки ПКС, берущие свое начало от латерального мыщелка бедренной кости и прикрепляющиеся к плато большеберцовой кости сопредельно медиальному бугорку межмыщелкового возвышения. Поскольку фронтальные срезы выполняются под углом, оба пучка визуализируются на одном и том же изображении. Задненаружный пучок натянут, так как конечность разогнута. 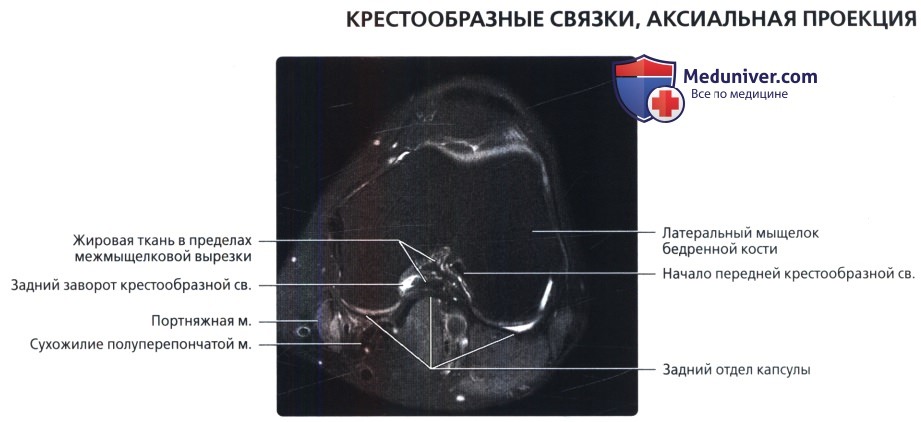
Первая из трех аксиальных МР-томограмм в режиме Т2 с подавлением сигнала от жира, полученная через верхнюю часть межмыщелковый вырезки. В верхней части вырезки визуализируется ПКС, отходящая от заднего отдела латерального мыщелка бедренной кости. Остальная часть вырезки заполнена жировой тканью и представляет собой потенциальное пространство (сумка задней крестообразной связки). 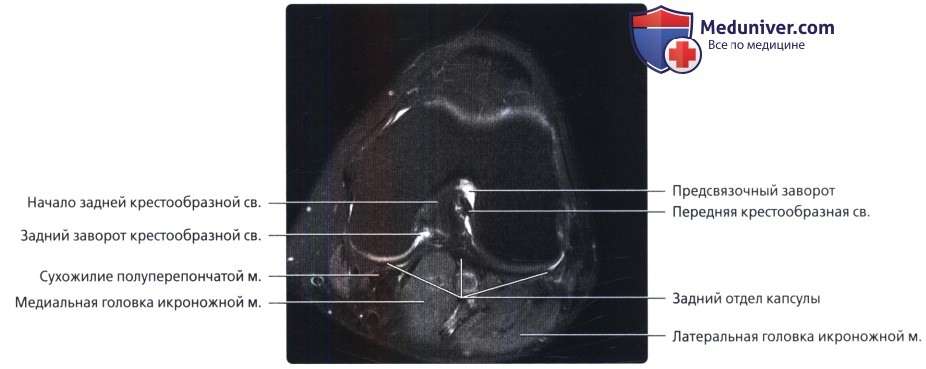
Аксиальный срез на уровне средней части межмыщелковой вырезки. ПКС проходит косо к месту своего прикрепления на плато большеберцовой кости. Визуализируется начало ЗКС в переднем отделе медиального мыщелка бедренной кости в пределах межмыщелковой вырезки. Кпереди от ПКС, а также кзади и кнутри от ЗКС определяются заполненные жидкостью завороты. 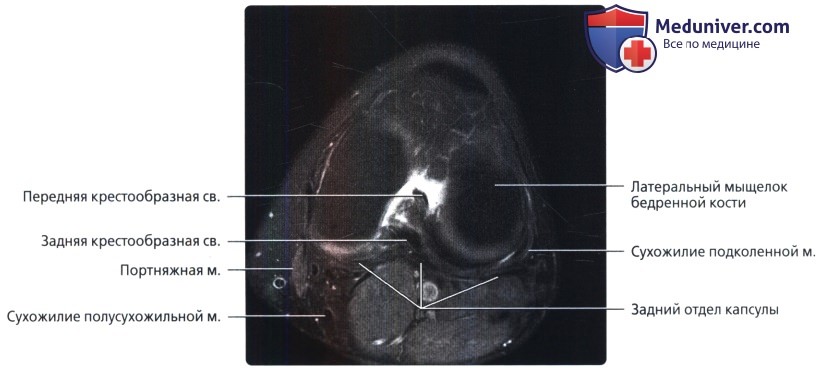
В нижней части межмыщелковой вырезки визуализируется ПКС, которая приблизилась к месту своего прикрепления на плато большеберцовой кости. ЗКС все еще находится внутри капсулы, но начинает сливаться с ней по мере приближения к месту прикрепления на задней поверхности большеберцовой кости. Крестообразные связки хорошо визуализируются в аксиальной плоскости. 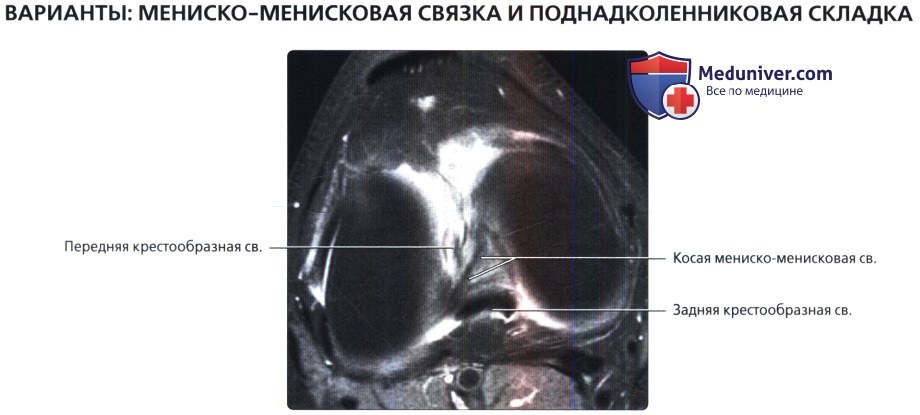
Аксиальная МР-томограмма, взвешенная по протонной плотности, с подавлением сигнала от жира, полученная через мыщелки бедренной кости: косая мениско-менисковая связка. Эта редко встречающаяся структура соединяет передний рог одного мениска с задним рогом противоположного. Она проходит между передней и задней крестообразными связками. 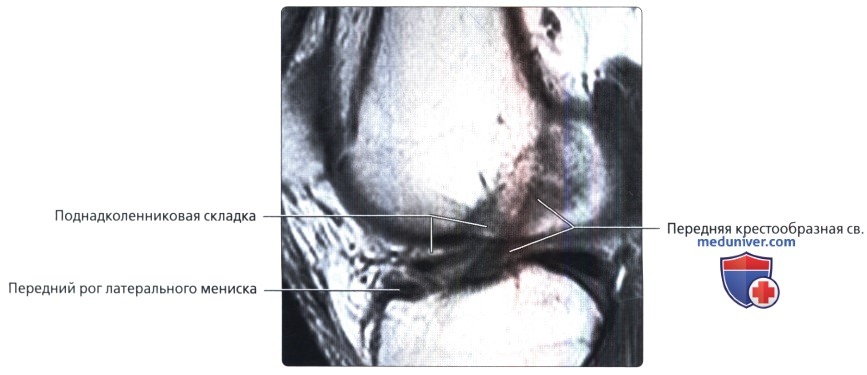
Продольная МР-томограмма, взвешенная по протонной плотности, полученная через межмыщелковую вырезку: непостоянная поднадколенниковая складка. Складка начинается от надколенника, проходит через жировое тело Гофа (Hoffa) и идет вдоль передней поверхности передней крестообразной связки. Ее не следует путать с продольным расщеплением ПКС. 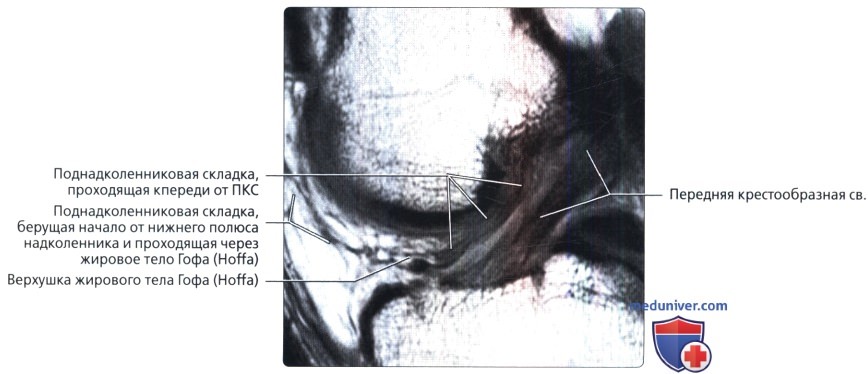
Продольная МР-томограмма, взвешенная по протонной плотности, полученная через межмыщелковую вырезку: визуализируется поднадколенниковая складка, проходящая через жировое тело Гофа, параллельно изгибу мыщелка бедренной кости, и затем параллельно передней крестообразной связке. 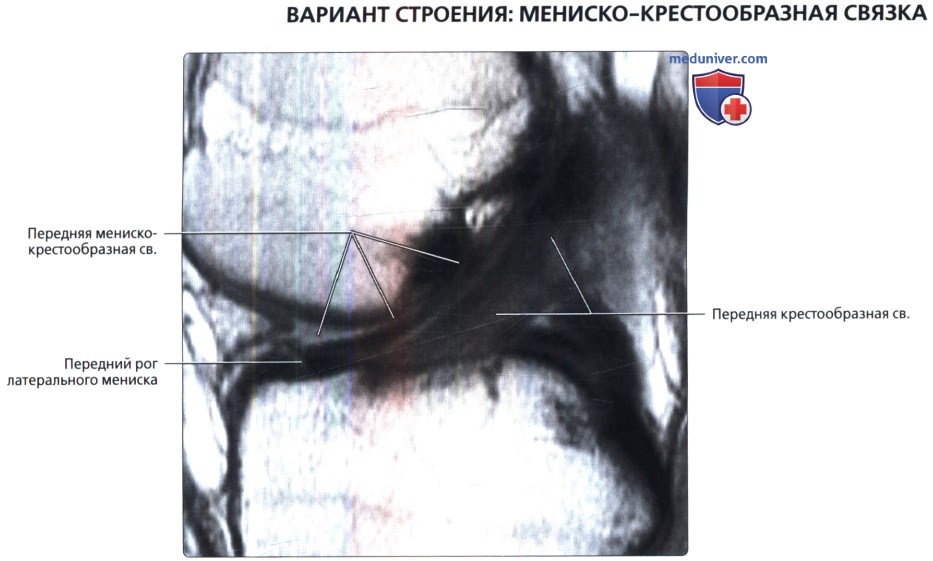
Продольная МР-томограмма, взвешенная по протонной плотности, полученная через межмыщелковую вырезку: мениско-крестообразная связка. Связка проходит от переднего рога медиального мениска вдоль передней поверхности передней крестообразной связки к мыщелку бедренной кости. Она может быть ошибочно расценена как признак продольного разрыва крестообразной связки. 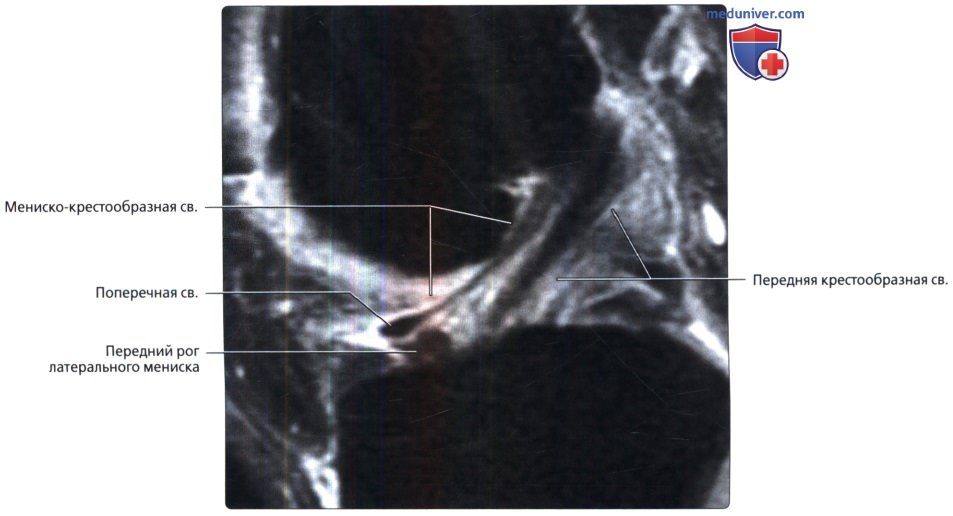
Продольная МР-томограмма, взвешенная по протонной плотности, с подавлением сигнала от жира: другой вариант мениско-крестообразной связки. Связка начинается от поперечной связки и, поскольку проходит параллельно и кпереди от передней крестообразной связки, может имитировать ее продольный или частичный разрыв. 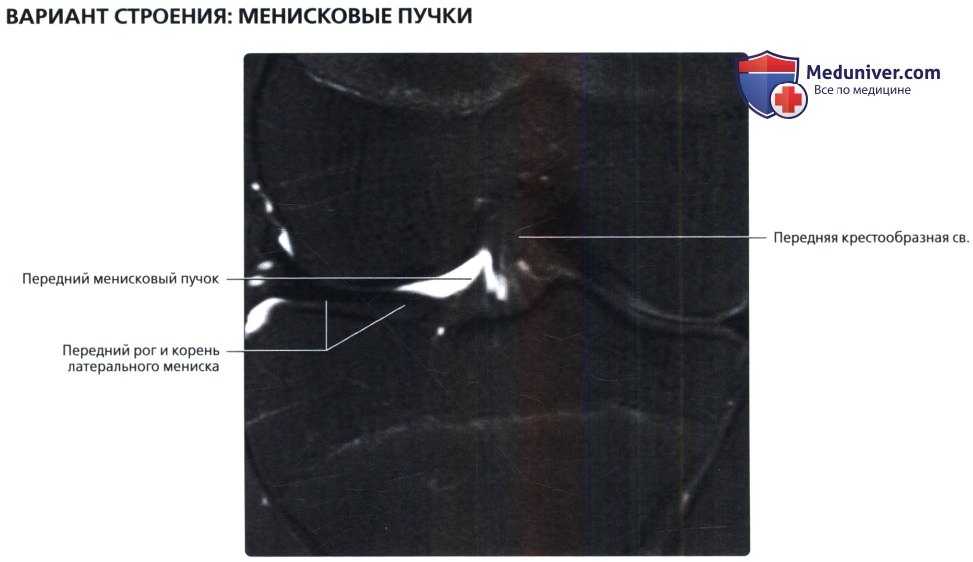
Первая из двух фронтальных МР-томограмм, взвешенных по протонной плотности, с подавлением сигнала от жира: непостоянный передний менисковый пучок, проходящий к передней крестообразной связке. Пучок начинается от переднего рога латерального мениска и его корня. Затем он уходит кверху и сливается с синовиальной оболочкой передней крестообразной связки. На этом переднем срезе пучок выглядит как отдельное волокно. Передняя крестообразная связка занимает обычное положение, проходя от латерального мыщелка бедренной кости к месту своего прикрепления, сопряженному с медиальным бугорком межмыщелкового возвышения большеберцовой кости. 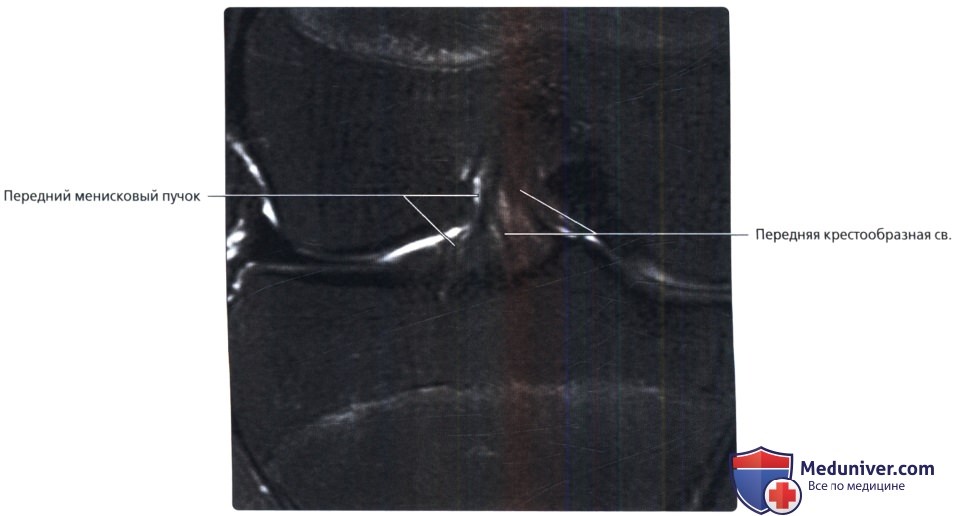
Срез получен немного кзади относительно предыдущего. Визуализируется менисковый пучок, проходящий снизу вверх и снаружи внутрь, в направлении, противоположном передней крестообразной связке. Такая картина может ввести в заблуждение и не должна расцениваться как признак патологического изменения крестообразной связки.
б) Общие сведения:
• Крестообразные связки расположены экстрасиновиально, но внутрикапсулярно:
о Между крестообразными связками лежит жировая ткань
о Синовиальная оболочка окружает крестообразные связки спереди, снаружи и изнутри, однако сзади она отклоняется от ЗКС, чтобы примкнуть к капсуле
г) Задняя крестообразная связка:
• Представляет собой единую связку, состоящую из двух основных порций; ротируется на 90°, меняя передне-заднее расположение в месте начала на бедренной кости на наружно-внутреннее в месте прикрепления к большеберцовой кости:
о Передне-наружный пучок: основная часть связки; натянут при сгибании, расслаблен при разгибании
о Задневнутренний (косой) пучок: натянут при разгибании, расслаблен при сгибании
• Начало ЗКС: средняя часть медиального мыщелка бедренной кости в межмыщелковой вырезке
• Прикрепление ЗКС: средняя часть заднего отдела большеберцовой кости на 1 см ниже линии сустава, где она вплетается в задний отдел капсулы
• Функция: основное противодействие заднему смещению
• Мениско-бедренные связки:
о Обе берут свое начало от заднего рога латерального мениска и прикрепляются к медиальному мыщелку бедренной кости; в 70% случаев наблюдается как минимум одна связка
о Задняя (Врисберга [Wrisberg]) проходит кзади от ЗКС
о Передняя (Хамфри [Humphrey]) проходит кпереди от ЗКС; интактная связка Хамфри может имитировать интактность ЗКС при полном ее разрыве
о Может выступать в роли вспомогательной структуры, препятствующей заднему смещению; может стабилизировать латеральный мениск во время сгибания
• МРТ: хорошо визуализируется в трех плоскостях; непрерывный низкоинтенсивный сигнал на всем протяжении
• Кровоснабжение: средняя коленная артерия-проксимальная и средняя части; средняя коленная и подколенная артерии-основание, капсулярные сосуды на всем протяжении
Редактор: Искандер Милевски. Дата публикации: 12.6.2019
Читайте также:


