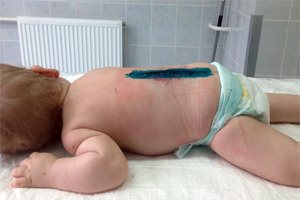
Мозговая грыжа после операции у ребенка
Врожденная спинномозговая грыжа – редкая, но тяжелая аномалия развития. Этот порок спинного мозга проявляется всего у 0,1-0,03% новорожденных, и примерно две трети из них остаются инвалидами на всю жизнь.
Современные средства предродовой диагностики позволяют узнать о наличии расщепления позвоночника ещё при беременности. Для этого используются данные ультразвукового исследования и дополнительных анализов на альфа-фетопротеин. Окончательное подтверждение происходит во время исследования околоплодных вод – амниоцентеза.
Причины появления спинномозговой грыжи
Вопрос возникновения грыжи спинного мозга изучен недостаточно. В силу этого различными учеными медиками называются такие факторы, влияющие на вероятность её появления:
Дефицит витаминов, и прежде всего, фолиевой кислоты (витамин B9). Признается большинством исследователей как основная причина заболевания;
Комплекс факторов, провоцирующих разнообразные аномалии плода: приём алкоголя и других наркотических веществ во время беременности, интоксикация организма, заражение будущей матери определенными инфекциями и паразитами, и т.п.;
Беременность в раннем возрасте;
Нервная трубка будущего ребенка формируется в первые восемь недель беременности. Именно в это время воздействие вышеописанных факторов может спровоцировать недостаточное заращение задней стенки канала позвоночника. Из-за этого один или несколько позвонков оказываются разделенными в зоне остистых отростков. В образовавшийся дефект в процессе развития плода могут выходить твердые спинномозговые оболочки, спинномозговая жидкость и даже корешки нервов.
Формы спинномозговой грыжи у новорожденных детей
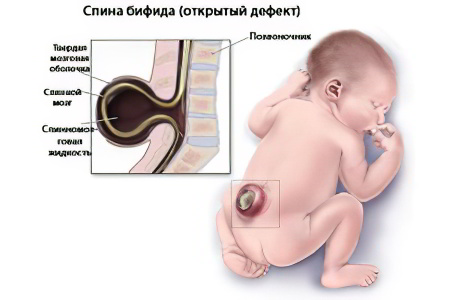
Врачи разделяют разные случаи спинномозговых грыж по их локализации и особенностям строения. Расположение дефекта играет большую роль для пациента и лечащего его врача, так как от этого зависит тяжесть симптомов и сложность лечения патологии.
Самый легкий тип расщепления, при котором отсутствует грыжа как таковая, называется скрытым (spina bifida occulta (лат.) – скрытое расщепление позвоночника). В этом случае диагностируется незначительная деформация одного из позвонков, которая зачастую не приносит неудобств пациенту. В некоторых случаях проявляются легкие неврологические симптомы, но без значительных последствий для здоровья.
Более серьезный дефект в структуре позвоночника провоцирует грыжевое расщепление. При этом отчетливо заметным является выпячивание, выходящее за пределы кожного покрова. Чаще всего оно состоит из мозговых оболочек и жидкости. В самых тяжелых случаях в полость грыжи выходят корешки и собственно спинной мозг.
Грыжа спинного мозга может принадлежать к одному из трех типов локализации:
В шейном отделе – самый редкий вариант грыжи. Затрагивает верхнюю часть спинного мозга, которая иннервирует мышцы шеи, лица и голосовые связки. Соответственно, могут нарушаться координирующие способности этих и всех нижестоящих отделов позвоночника, что отражается на двигательной активности как верхних, так и нижних конечностей, а также сердца и легких;
В грудном отделе – случается чаще, чем в шейном, но все равно гораздо реже, чем в поясничном. Нарушения работы шеи, лицевых мышц и гортани исключены, но риску подвергаются, помимо конечностей, дыхательная система и сердце, а также внутренние органы (желудок, селезенка, печень, 12-перстная кишка);
В пояснично-крестцовом отделе – самая распространенная аномалия, поражающая нижние конечности, мочевой пузырь и прямую кишку, иногда даже почки и половые органы.
В независимости от того, где расположено расщепление, тяжесть симптомов определяет степень выпячивания составляющих спинной мозг структур.
По ней патологию причисляют к одной из четырех форм спинномозговой грыжи:
Менингоцеле – легкая форма заболевания, которая характеризуется проникновением в межпозвонковый дефект исключительно спинномозговой оболочки. Сам спинной мозг остается правильно сформированным и дееспособным;
Менингомиелоцеле – кроме оболочки, наблюдается выпячивание вещества спинного мозга. Структура нервной трубки нарушена, проявляются неврологические симптомы;
Менингорадикулоцеле – в образованное деформированными позвонками отверстие выходит за пределы тела как оболочка, так и корешки спинномозговых нервов, хотя нервная трубка остается на своем месте;
Миелоцистоцеле – самая тяжелая форма аномалии, при которой спинномозговые ткани изнутри растягиваются ликвором (специальной цереброспинальной жидкостью, необходимой для питания клеток и тканей нервной системы). В результате практически полностью нарушается структура спинного мозга, что сложно поддается восстановлению и какому-либо лечению.
Кроме всех вышеописанных форм, в очень редких случаях возникает самое тяжелое из осложнений, вызванное сочетанием грыжи с опухолью. Обычно это доброкачественные липомы или фибромы, зафиксированные на оболочках, корешках или внутренних структурах спинного мозга. Перерождение опухоли в злокачественное образование не происходит, так как она удаляется вместе с выпячиванием во время хирургического вмешательства, либо до этого момента случается летальный исход.
Симптомы спинномозговой грыжи

Проявление симптомов расщепления позвоночника зависит от расположения, величины и состава грыжи. Конечно, самыми незначительными внешними признаками и полным отсутствием неврологических проявлений характеризуется скрытое расщепление. Единственным симптомом такой патологии является небольшая выемка на месте дефекта.
В плане неврологической симптоматики про грыжу с выпячиванием одной только оболочки можно сказать то же, что и про скрытое расщепление. Разница только в том, что грыжа представляет собой объемное образование, а не углубление. В некоторых случаях это место также отмечается покраснением, блеском или синюшной окраской истонченной кожи, а также темным волосяным покровом.
Неврологические симптомы проявляются в случае менингомиелоцеле, менингорадикулоцеле и менингоцистоцеле. Они возникают из-за нарушений в структуре спинного мозга, который задерживает, искажает или вовсе перестает проводить нервные сигналы.
К ним принадлежат:
Отсутствие тактильной и (или) болевой чувствительности;
Парезы, параличи и нарушения питания нижних и, в редких случаях, верхних конечностей;
Дисфункция тазовых органов, в частности, мышц мочевого пузыря, анального отверстия и половых органов.
Нарушение координации работы сердца, легких, органов пищеварительной и эндокринной системы случаются редко, когда речь идёт о грыже в шейном или грудном отделе позвоночника.
Вышеупомянутые симптомы приводят к вторичным осложнениям:
Атрофия парализованных мышц, отсутствие их температурной регуляции из-за потери чувствительности кожи, отечность, трофические язвы на коже обездвиженных конечностей;
Сгибательные контрактуры (неподвижность суставов, которая со временем становится необратимой);
Пролежни в области ягодиц и поясницы;
Недержание кала и мочи.
Диагностика спинномозговой грыжи у новорожденных детей
Для точной диагностики спинномозговой грыжи требуется полный медицинский осмотр, который начинается со сбора анамнеза. В случае обращения к врачу уже после родов, при которых не было обнаружено патологий, особое внимание уделяется возрастным показателям в период проявления симптомов болезни (слабости в конечностях, признаков атрофии и затрудненной активности мышц).
Обязательными являются такие диагностические процедуры, как:
Осмотр у невролога, во время которого проводится оценка двигательной активности, проверка мышечного тонуса конечностей, обнаружение выпячивания и фиксация соответствующих медицинских показателей;
Трансиллюминация – специальное световое сканирование, благодаря которому возможно обнаружить и охарактеризовать содержимое грыжевого выпячивания;
Контрастная миелография – внутривенное введение контрастного вещества, которое накапливается в определенных частях спинного мозга. Дает представление о структуре повреждения, нанесенного спинному мозгу в процессе образования грыжи;
Изучение послойных снимков магнитно-резонансной или компьютерной томографии позвоночника, уточняющее данные о нарушении в спинном мозге и дающее возможность прогнозировать дальнейшее развитие патологии;
Консультация у нейрохирурга с целью выяснения целесообразности операционного вмешательства.
Лечение спинномозговой грыжи у новорожденных детей
Единственный признанный метод лечения расщепления позвоночника со спинномозговой грыжей – операция. Хирургическое вмешательство в данном случае требуется как можно раньше, лучше всего – уже на первой неделе жизни пациента. Предотвратить угрозу жизни и здоровью новорожденного возможно только при полном удалении грыжевого мешка и устранении дефекта между деформированными позвонками.
В некоторых случаях при легких формах заболевания (менингоцеле небольших размеров, которое не даёт нарушений двигательной активности и чувствительности, а также при сохранении нормального кожного покрова) операцию требуется отложить. Спешное хирургическое вмешательство может обернуться повреждением важных спинномозговых структур, что вызовет те же самые расстройства неврологического характера, которых требуется избежать. Любые другие позвоночные грыжи требуют срочной обязательной операции.
Послеоперационная терапия
Чтобы перенести такую операцию любому младенцу потребуется долгий реабилитационный период. Новорожденному необходим тщательный уход, поддержание безупречной гигиены, лечебные массажи, физиотерапия, гимнастика и профилактика запоров. В список консервативных мероприятий также включают профилактику пролежней, тренировку сфинктеров мочевого пузыря и анального отверстия, лечение деформаций позвоночника и коррекцию с помощью поддерживающих корсетов.
Обычно выздоровление от спинномозговой грыжи происходит одним из двух путей:
После удаления менингоцеле и проведения всех требуемых реабилитационных процедур развитие ребенка продолжается нормально. В большинстве случаев такие дети вырастают способными вести активный образ жизни.
Устранение грыжи менингомиелоцеле, менингорадикулоцеле и менингоцистоцеле может вызвать определенные трудности, как во время операции, так и после нее. Правильное соблюдение требований реабилитационного периода помогает избежать нарушений двигательной активности конечностей, но ожидать того же самого от функций органов таза не приходится. Недержание мочи и кала могут сохраняться намного дольше, чем у нормальных детей. Во взрослой жизни даже при сохранении внешних признаков здоровья у женщин обнаруживаются бесплодие, а у мужчин – эректильная дисфункция.
Профилактика расщепления позвоночника
Так как спинномозговая грыжа является врожденной аномалией развития, профилактикой данного заболевания является устранение его причин ещё перед зачатием. Первоочередной мерой является обеспечение будущего ребенка всеми необходимыми микроэлементами и витаминами. Если даже беременность незапланированная, употребление препаратов и соответствующих продуктов питания можно начать после зачатия – чем раньше, тем лучше. В конкретном случае предотвращения грыжи спинного мозга упор делается на витамин B9 (фолиевую кислоту). Интересно, что это вещество может поступать в организм плода не только от матери, но и от будущего отца, так как оно передается через семенную жидкость, оказывая при этом значительный эффект.
Любой будущей матери следует обратиться к гинекологу и проконсультироваться насчет болезней, развивающихся на стадии формировании плода. Врач должен рассказать о способах обеспечения благоприятного вынашивания ребенка. Для начала прекращается приём большинства фармацевтических препаратов хотя бы на первые восемь недель, пока у зародыша формируется нервная трубка. Также не стоит увлекаться косметикой, то же самое касается любых средств бытовой химии.

Автор статьи: Волков Дмитрий Сергеевич | к. м. н. врач-хирург, флеболог
Образование: Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
Что такое энцефалоцеле?
Энцефалоцеле (мозговая грыжа) — это редкое врожденная аномалия, связанная с дефектом черепа, которая характеризуются неполным закрытием свода черепа, через который выступает часть мозга. В некоторых случаях спинномозговая жидкость или мембраны, которые покрывают мозг (мозговые оболочки) также могут выступать через зазор. Часть мозга, которая выступает снаружи черепа, обычно покрыта кожей или тонкой мембраной, поэтому дефект напоминает маленький мешочек. Выступающая ткань может располагаться на любой части головы, но чаще всего поражает заднюю часть черепа (затылочную область). Большинство энцефалоцеле — крупные и заметные, и диагностируются до рождения. Однако в крайне редких случаях некоторые энцефалоцеле могут быть небольшими и оставаться незамеченными. Точная причина энцефалоцеле неизвестна, но, скорее всего, расстройство возникает в результате сочетания нескольких факторов.
Энцефалоцеле относится к группе дефектов нервной трубки (ДНТ). Нервная трубка — узкий канал в развивающемся плоде, позволяющий развиваться головному и спинному мозгу. Нервная трубка складывается и закрывается в начале беременности (третья или четвертая неделя), чтобы завершить формирование головного и спинного мозга. Дефект нервной трубки возникает, когда нервная трубка закрывается не полностью, что может произойти в любом месте вдоль головы, шеи или позвоночника. Отсутствие надлежащего закрытия нервной трубки может привести к формированию мозговой грыжи, содержащей менинги и мозговую ткань.
Признаки и симптомы
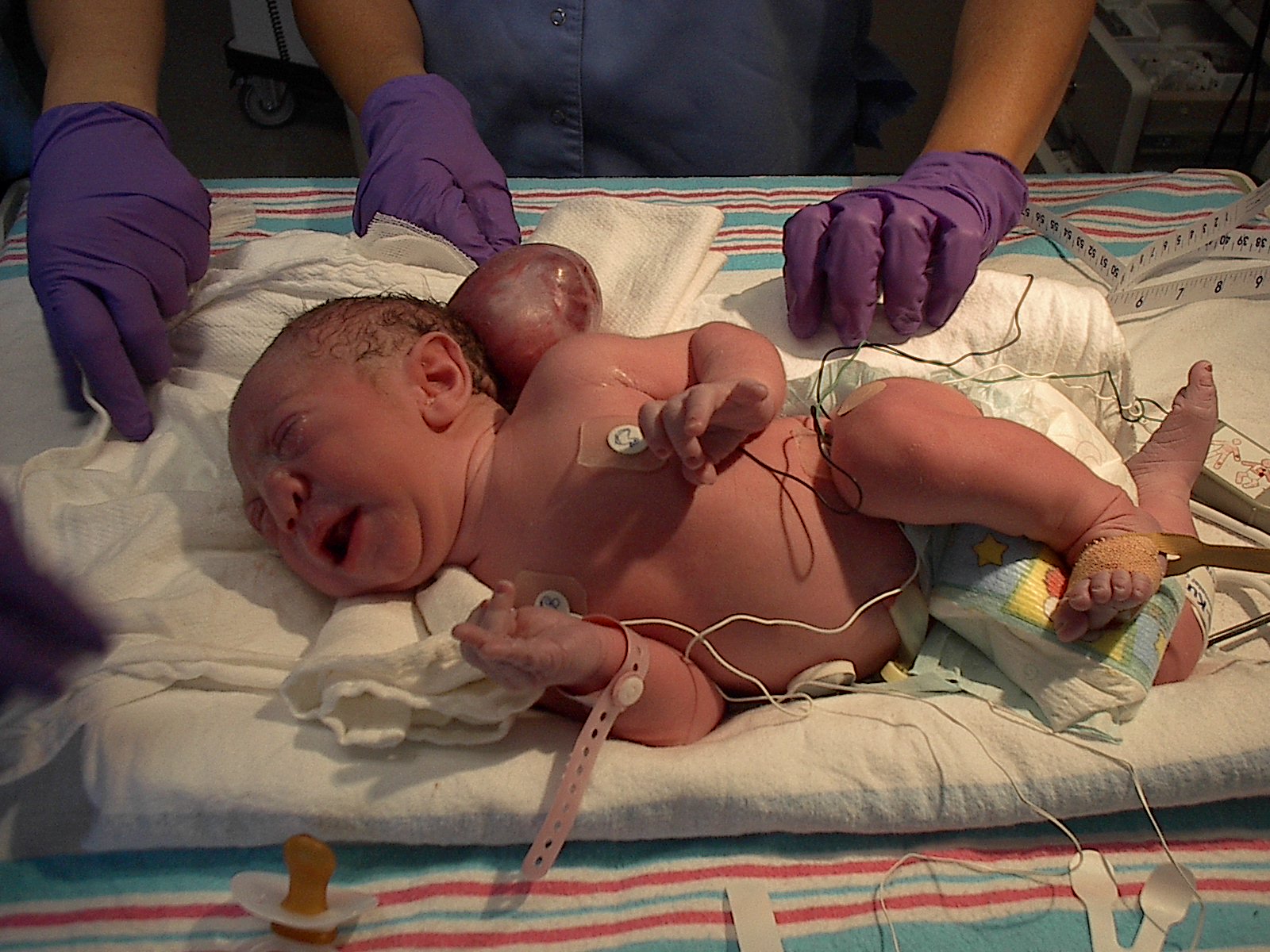
Симптомы энцефалоцеле могут варьироваться от одного человека к другому в зависимости от многих различных факторов, включая размер, местоположение, количество и вид мозговой ткани, выступающей из черепа. Энцефалоцеле — врожденный порок развития, т.е. присутствующий при рождении ребенка. Расположение энцефалоцеле очень важно, так как есть определенные клинические последствия для лечения и прогноза для переднего и заднего энцефалоцеле. Задние энцефалоцеле чаще связаны с неврологическими проблемами. Энцефалоцеле передней части черепа обычно не содержат мозговой ткани и, как правило, имеют лучший прогноз.
Большинство реестров и эпидемиологических исследований классифицируют энцефалоцеле, используя широкие категории, такие как лобная, теменная, затылочная и клиновидная.
Наиболее распространенной областью черепа для развития энцефалоцеле является верхняя часть от лба до нижней части спины черепа в области затылочной кости. Энцефалоцеле также может возникать вблизи пазух, лба и носа или около основания черепа.
Симптомы, которые могут развиться, включают:
- задержки в достижении основных этапов развития;
- умственную отсталость;
- неспособность к обучению;
- задержки роста;
- эпилепсию;
- ухудшение зрения;
- несогласованные произвольные движения (атаксия);
- гидроцефалию, состояние, при котором избыток спинномозговой жидкости в черепе вызывает давление на мозг.
Гидроцефалия может привести к различным симптомам. У некоторых больных развивается микроцефалия, состояние, которое указывает на то, что окружность головы меньше, чем можно было бы ожидать для возраста и пола ребенка. Также в некоторых случаях пострадавшие люди испытывают прогрессирующую слабость и потерю силы в руках и ногах из-за повышения мышечного тонуса и жесткости (спастическая параплегия). Однако важно отметить, что не у всех пострадавших лиц могут быть симптомы, описанные выше, и у некоторых детей может быть нормальный интеллект, в то время как другие испытывают умственную отсталость. Родители должны поговорить с врачом своего ребенка об их конкретном случае, связанных симптомах и общем прогнозе.
В некоторых случаях энцефалоцеле встречаются в связи с другими неврологическими состояниями, такими как синдром Денди-Уокера или мальформация Арнольда-Киари.
- Синдром Денди-Уокера — это порок развития головного мозга с частичным или полным отсутствием червя мозжечка и расширением четвертого желудочка.
- Мальформация Арнольда-Киари характеризуется нисходящим смещением миндалины мозжечка через отверстие в основании черепа (затылочное отверстие), что может привести к препятствованию циркуляции спинномозговой жидкости (СМЖ), ведущая иногда к гидроцефалии.
Причины
Точная причина энцефалоцеле неизвестна. Большинство случаев происходят спорадически. Большинство исследователей считают, что для развития энцефалоцеле требуется множество факторов, включая генетические факторы и факторы окружающей среды.
Не было подтверждено каких-либо специфических факторов окружающей среды, способствующих развитию энцефалоцеле. Исследователи предполагают, что могут быть вовлечены определенные токсины или инфекции.
Энцефалоцеле может возникать как часть более 30 различных синдромов, включая синдром Меккеля, синдром Фрейзера, синдром Робертса и синдром Уокера-Варбурга. Синдром амниотических перетяжек (синдром Симонарта) также может быть связан с энцефалоцеле.
Затронутые группы населения
По оценкам ежегодно в мире рождается 1 на 5000 живорожденных с энцефалоцеле. Женщины чаще имеют энцефалоцеле в задней части (затылочной области) черепа, в то время как мужчины чаще имеют его в передней части черепа. В западных популяциях энцефалоцеле чаще встречаются в задней части черепа. У людей в Юго-Восточной Азии они чаще встречаются в передней части черепа.
Диагностика
Большинство энцефалоцеле диагностируется на обычном пренатальном ультразвуковом исследовании или наблюдается сразу же после рождения ребенка. В некоторых случаях небольшие энцефалоцеле могут первоначально остаться незамеченными. Эти энцефалоцеле обычно располагаются возле носа или лба ребенка.
— Клиническое тестирование и обследование.
Ультразвуковое исследование — это обычное обследование, в котором отраженные звуковые волны используются для создания изображения развивающегося плода. При ультразвуковом исследовании энцефалоцеле может появиться в виде кисты. Если энцефалоцеле диагностируется пренатально, могут быть рекомендованы дополнительные тесты для выявления наличия дополнительных аномалий. Такие тесты могут включать пренатальную магнитно-резонансную томографию (МРТ плода).
Стандартные методы лечения
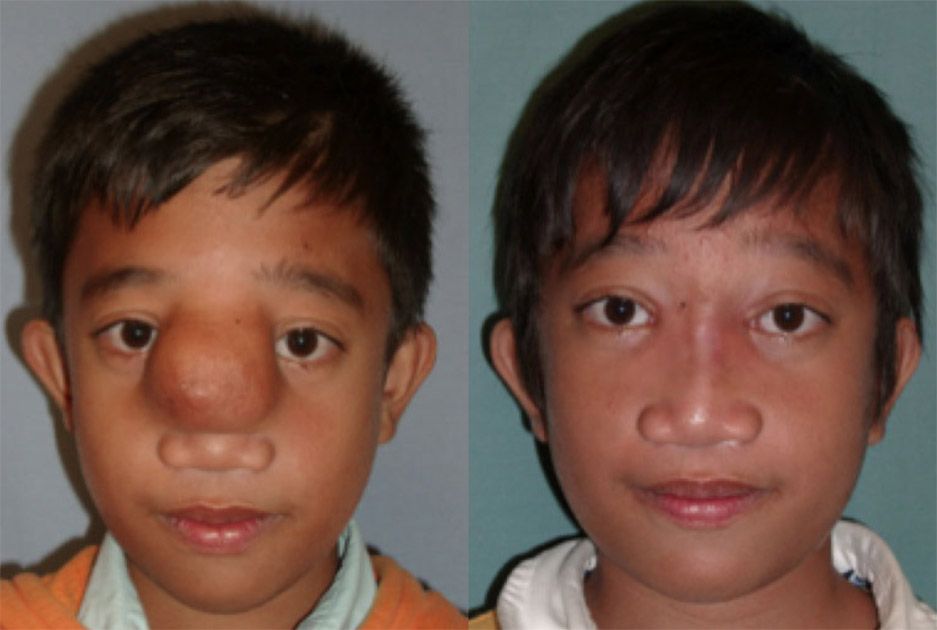
Детям с энцефалоцеле обычно необходимо хирургическое вмешательство. Операция обычно проводится где-то между рождением и 4 месяцами в зависимости от размера, местоположения и связанных с этим осложнений, а также от того, покрывает ли слой кожи энцефалоцеле. Если слой кожи присутствует и действует как защитное покрытие, операция может быть отложена на несколько месяцев. Если никакой слой кожи не защищает энцефалоцеле, операция может быть рекомендована вскоре после рождения.
Хирургическое вмешательство проводится для того, чтобы выступающее содержимое поместить обратно в череп. Сперва нейрохирург удаляет часть черепа (краниотомия), открывая доступ к мозгу. Затем нейрохирург прорезает твердую мозговую оболочку, жесткое внешнее покрытие мозга.
Затем нейрохирург переносит любую грыжу мозга, мозговые оболочки и жидкости обратно в череп и удаляет окружающий мешок. После этого твердая мозговая оболочка закрывается и череп восстанавливается либо путем замены части черепа, которая была первоначально удалена, либо с помощью искусственного материала. Хирургическая коррекция энцефалоцеле может быть достигнута, не вызывая дальнейших функциональных нарушений, даже в случае больших энцефалоцеле.
Дополнительное лечение основано на конкретных симптомах, присутствующих в каждом отдельном случае. Черепно-лицевые аномалии или дополнительные аномалии черепа лечат также хирургическим путем. Гидроцефалия у детей может быть вылечена путем хирургического имплантации шунта, который позволяет удалять избыток спинномозговой жидкости.
Услуги, которые могут быть полезны для пациента, могут включать специальное коррекционное обучение и другие медицинские, социальные и/или профессиональные услуги. Генетическое консультирование может быть полезным для пострадавших людей и их семей. Другое лечение симптоматическое и поддерживающее.
Исследования показали, что добавление фолиевой кислоты (форма витамина B) в рацион женщин, которые могут забеременеть, может снизить риск некоторых дефектов нервной трубки. Центры по контролю и профилактике заболеваний США (CDC) и другие агентства здравоохранения выступают за то, чтобы женщины детородного возраста ежедневно получали 400 мкг фолиевой кислоты.
Прогноз
Размер, местоположение и содержание энцефалоцеле определяют исход для ребенка. Передний энцефалоцеле имеет гораздо лучший прогноз, чем задний.
Смертность от затылочного энцефалоцеле составляет около 30%, если присутствует гидроцефалия, и 2%, если ее нет. Для всех типов энцефалоцеле с гидроцефалией уровень смертности составляет 60%. У большинства пациентов с теменной энцефалоцеле имеются пороки развития головного мозга, и умственная отсталость встречается у 40%. Массивные затылочные энцефалоцеле с микроцефалией имеют уровень смертности почти 100%.
Пациенты с энцефалоцеле, которые содержат одну лобную долю, чаще имеют нормальный интеллект без гидроцефалии. Задние энцефалоцеле имеют худший прогноз, если содержат большое количество содержимого задней ямки (область мозга в задней части головы), особенно ствол мозга. Могут возникнуть такие осложнения, как кровоизлияние или воздушная эмболия (инсульт).

Энцефалоцеле- черепно-мозговая грыжа, довольно редкий порок развития (встречается у 1 из 4000-8000 новорожденных), при котором через дефекты в костях черепа пролабируют (выпячиваются) оболочки мозга, а иногда и его вещество.
Возникновение черепно-мозговых грыж связывают с нарушением развития черепа и мозга в ранних стадиях эмбрионального периода, когда происходит закладка мозговой пластинки и замыкание ее в мозговую трубку.
Энцефалоцеле часто сочетается с микроцефалией, гидроцефалией, spina bifida, а также входит в состав синдрома Меккеля.
Синдром Меккеля - заболевание с аутосомно-рецессивным типом наследования, которое включает симптомы: затылочное энцефалоцеле, поликистоз почек и постаксиальная полидактилия (дополнительный шестой палец за мизинцем).
По анатомическому строению черепно-мозговые грыжи подразделяют на:
1. Менингоцеле — форма, при которой содержимым грыжевого мешка являются только оболочки мозга (мягкая и паутинная) и мозговая жидкость. Твердая мозговая оболочка и мозговое вещество остаются интактными.
2. Энцефалоцеле (энцефаломенингоцеле)— истинная черепно-мозговая грыжа. Содержимым грыжевого мешка являются мозговые оболочки и измененная мозговая ткань.
3. Энцефалоцистоцеле — наиболее тяжелая форма, когда содержимым грыжевого мешка является мозговое вещество с частью расширенного желудочка мозга.
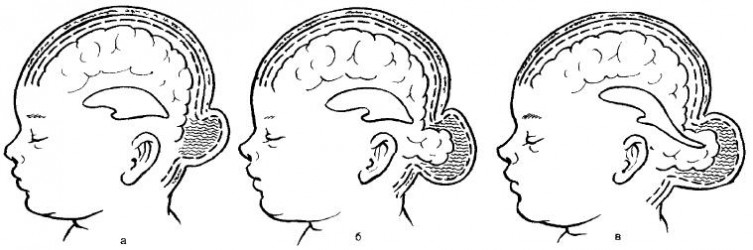
Формы мозговых грыж: а – менингоцеле; б – энцефалоцеле; в - энцефалоцистоцеле
По локализации энцефалоцеле подразделяются (Суванвел и Суванвел- Гринберг) на:
I. Затылочное: часто включает сосудистые структуры.
II. Свода черепа:
б) переднего родничка,
д) заднего родничка.
III. Лобно-этмоидальное (синципитальное):
а) носо-лобное: наружный дефект в области назиона,
б) носо-решетчатое: дефект находится между носовой костью и носовым хрящом,
в) носо-орбитальное: дефект в передне-нижней части медиальной стенки орбиты.
а) трансэтмоидальное: выпячивание в носовую полость через дефект продырявленной пластинки,
б) сфено-этмоидальное: выпячивание в задней части носовой полости,
в) транссфеноидальное: выпячивание в основную пазуху или носоглотку через сохраненный кранио-фарингеальный канал (слепое отверстие),
г) фронто-сфеноидальное или сфено-орбитальное: выпячивание в орбиту через верхнюю орбитальную щель.
Факторы, которые влияют на неправильную закладку нервной трубки во время беременности:
• Внутренние (генетическая предрасположенность).
• Внешние: употребление наркотиков, алкоголя, курение, инфекционные болезни во время беременности (токсоплазмоз, краснуха).
Симптомы черепно-мозговых грыж:
• Видимое мягкое выпячивание на голове, лице, в носу.
• Затруднение носового дыхания: ребенок при этом дышит преимущественно ртом.
• Истечение прозрачной жидкости (ликвор — цереброспинальная жидкость) из носа.
При обнаружении у ребёнка указанных выше симтомов следует обратиться к специалистам:
1. Нейрохирургу – определяет показания к оперативному вмешательству и его сроки.
2. ЛОР – определяет объёмное образование носовой полости в случае базальных грыж, признаки ликвореи.
3. Невропатологу – оценивает наличие неврологической симптоматики, задержку темпов развития ребёнка.
4. Офтальмологу – оценивает воздействие грыжи на зрительные пути, признаки внутричерепной гипертензии по результатам осмотра глазного дна.
5. Педиатру – оценивает наличие других аномалий развития органов и систем, соматическую патологию.
6. Генетику – выявляет наличие генетического характера заболевания, вероятности аномалий других органов и систем и прогноз повторения схожей патологии у следующего ребёнка
Пренатальная диагностика черепно-мозговых грыж
Диагноз можно поставить еще во время беременности. В случае большой опухоли возможно выявление патологии на УЗИ уже в начале беременности, также можно сделать необходимые выводы по изменениям анализов крови (в случае энцефалоцеле повышается концентрация белка АФП — альфафетопротеина), а также по анализу околоплодных вод.
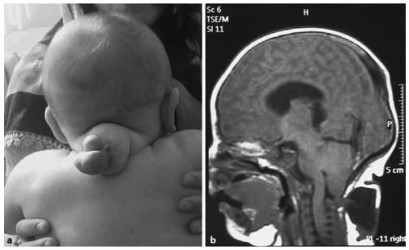
Дифференциальная диагностика черепно-мозговых грыж
Передние черепно-мозговые грыжи дифференцируют с дермоидными кистами, которые иногда располагаются у внутреннего угла глаза. Иногда черепно-мозговую грыжу принимают за липому, гемангиому и лимфангиому. Если имеет место внутриносовая мозговая грыжа, то ее путают с полипом носа.
Инструментальные методы обследования:
• Спиральная компьютерная томография (Sp-КТ).
• Эндоскопическое исследование полости носа.
Лечение черепно-мозговых грыж
Оперативное вмешательство обычно предпринимают в возрасте 1-3 лет. При быстро увеличивающихся грыжах и угрозе прорыва оболочек операция производится в любом возрасте, в том числе и у новорожденных.
Существует множество вариантов оперативного вмешательства при этой патологии, каждая из которых применяется в зависимости от характера черепно-мозговой грыжи.
Общий принцип – это иссечение грыжевого мешка и пластика грыжевых ворот – закрытие дефекта черепа во избежание рецидива грыжи.
Среди предложенных многочисленных способов оперативного лечения черепно-мозговой грыжи выделяют два основных: экстра- и интракраниальный.
Экстракраниальный способ заключается в удалении грыжевого мешка и закрытии дефекта кости без вскрытия полости черепа. Его применяют при отшнуровавшихся грыжах и небольших дефектах кости у детей в возрасте до 1 года.
Для закрытия дефекта используют аутотрансплантат из большеберцовой кости, хрящевые пластинки черепа плода, расщепленное ребро, консервированную костную ткань и др. У новорожденных пластика дефекта возможна за счет мягких тканей.
Интракраниальный способ — закрытие внутреннего отверстия костного дефекта с подходом к нему из полости черепа — применяют у детей старше года. Операцию производят в два этапа. Первый этап — интракраниальная пластика дефекта костей черепа, второй этап — удаление грыжевого мешка и пластика носа (выполняют через 3—6 мес).
После операции ребёнок в течение суток переводится в общее отделение, где пребывает с родителями. Спустя неделю его выписывают домой.
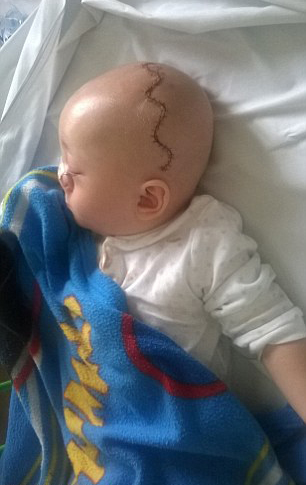
Период наблюдения после операции
В обязательном порядке ребёнок наблюдается оперирующим хирургом и ЛОР-хирургом в течение нескольких лет после операции. Срок наблюдения зависит от формы энцефалоцеле и возраста пациента, в котором он был прооперирован.
Первое обследование после операции, как правило, проводится через 3-6 месяцев. Перед консультацией необходимо провести Sp-КТ и МРТ – исследование.
Ранняя диагностика и своевременное лечение - ключи к успеху в коррекции аномалий лица. Если удается вовремя скорригировать костный дефект, то в дальнейшем кости ребенка начинают расти нормально.

Энцефалоцеле — это врождённая аномалия плода, представляющая собой черепно-мозговую грыжу, в виде грыжевого мешка, в котором содержатся оболочки и вещество мозга.
Вследствие данной патологии могут возникать расстройства интеллекта и двигательных функций.
Классификация грыж
Черепно-мозговые грыжи классифицируют по группам в зависимости от содержания и месторасположения:
- менингоцеле — грыжа маленького размера, содержащая спинномозговую жидкость, имеет мозговую или кожную оболочку;
- энцефаломенингоцеле — выбухание какого-либо мозгового отдела, содержит вещество мозга;
- энцефалоцистоменингоцеле — грыжа большого размера, вмещает в себя мозговые оболочки, мозговое вещество и желудочки.
По месторасположению грыжи подразделяются на:
- затылочные — самый распространённый вид;
- свода черепа;
- лобно-этмоидальные;
- базальные.
Патогенез и причины нарушения
Обычно грыжа покрыта модифицированными тканями, которые могут воспаляться и притягивать различные инфекции.
Наиболее тяжёлая форма — базальное энцефалоцеле.
Это связано с тем, что такая грыжа не проявляется видимыми симптомами, но при этом деформирует нос, проявляется стеканием ликвообразной жидкости по задней стенке носа.
Остальные формы грыж имеют вид опухоли, которые видны невооружённым глазом и могут достигать очень больших размеров.
Исследования показывают, что такая патология развивается из-за неправильной закладки нервной трубы в период внутриутробного развития зародыша вследствие таких факторов:
- перенесённые инфекции матери во время вынашивания;
- патологические нарушения развития зародыша.
Клиническая картина
Симптоматика будет зависеть от локализации и вида патологии:
- Если грыжа локализуется в области лба, смещаются глазницы, поэтому глаза у такого больного будут широко посажены.
- При межглазной грыже формируется расширения переносицы. Иногда такой дефект может быть незаметен невооружённым глазом и патологию можно выявить только при обследовании носовых ходов. Иногда такой вид грыжи ошибочно принимают за носовой полип, грыжа остаётся нераспознанной и ставится неправильный диагноз.
- Затылочное энцефалоцеле сопровождается уменьшённым размером черепа и умственной отсталостью.
Очень часто заболевание может встречаться изолированно, однако нередки случаи, когда патология сочетается с другими физиологическими дефектами, среди которых:
- паралич половины лица;
![]()
- волчья пасть;
- непроходимость носовых ходов;
- водянка головного мозга;
- нарушения функции глотания, речи, дыхания;
- нарушения зрения, слуха;
- задержки в умственном развитии.
Комплексная диагностика
Вследствие того, что дефект является врождённым, диагностировать заболевание можно уже на первом врачебном осмотре новорожденного. Далее ребёнка обследует специалист по патологиям лица и черепа, который и проводит комплексную диагностику.
Полноценное диагностическое обследование проводится при помощи таких процедур:
- серия снимков, которые делаются крупным планом;
- рентгенологическое обследование;
- МРТ и КТ;
- анализ состояния органов зрения и слуха;
- анализ психического развития.
Хирургическое вмешательство — современный взгляд
В наше время медицина совершила огромный прорыв и сегодня разработаны усовершенствованные способы проведения хирургических операций по коррекции любых деформаций лицевого скелета.

Цель хирургического вмешательства — ликвидация физиологического дефекта и функциональных расстройств. Ранняя диагностика и адекватное лечение способствуют достижению хороших результатов в коррекции врождённой лицевой аномалии. Если хирургическая операция будет проведена вовремя, в дальнейшем наблюдается нормальное и полноценное развитие костей.
Используемые методы и стандарты хирургии:
- В том случае, если деформированы несколько зон лицевого скелета, специалисты устраняют их в ходе единоразовой операции с применением различных методов. Но зачастую для полноценного устранения грыжи выполняется не одна, а несколько поэтапных операций.
- В зависимости от формы патологии выполняются разные типы операций. Главный принцип действий заключается в иссечении грыжевого мешка для устранения дефекта и закрытии костей черепа для снижения риска возникновения рецидива. В зависимости от локализации и объёма энцефалоцеле операция может длиться от часа до десяти или даже более часов.
- При пластических операциях выполняется пересадка костных трансплантатов — куска живой кости. Их преобразуют из рёбер, бедренных костей или свода черепа. Наиболее сложные трансплантаты комбинируются из кожи, мышц, жира, костей и нервов.
- После завершения хирургической процедуры, трансплантаты фиксируются для того, чтобы они были обездвижены. Фиксация производится с помощью специальных шин или эластичных бинтов-стяжек.
- Для предупреждения развития осложнений проводят дегидратационную терапию и регулярные люмбальные пункции.
Уже через неделю ребёнка выписывают из стационара. В этот период проводится поддерживающая терапия, а также консультация всех членов семьи. В течение последующих нескольких лет после проведения лечения малыша должен регулярно обследовать специалист-нейрохирург с проведением процедур МРТ и КТ.
Эту врождённую аномалию невозможно предупредить. Если в семье рождается ребёнок с подобной патологией, родителям необходимо пройти медико-генетическое обследование, с целью оценки вероятности появления этого дефекта у будущих детей, если предполагаются ещё одни роды.
В период беременности женщина должна тщательно следить за своим здоровьем, питаться правильно, полностью отказаться от вредных привычек и оберегать себя от риска возникновения различных инфекционных заболеваний.
Читайте также: