Мазь при склеродермии кафедра дерматологии
При ограниченных формах склеродермии применяют препараты, содержащие гиалуронидазу и вазоактивные вещества: теоникол, рутин, гепарин, димексид, индометацин, ихтиол, мадекассол.
Действие. Препараты гиалуронидазы (лидаза, ронидаза) вызывают размягчение уплотнения в очагах поражения в результате снижения вязкости гиалуроновой кислоты. Вазоактивные вещества обладают противовоспалительным, противоотечным, рассасывающим действием, активно воздействуют на микроциркудяцию в участках склеродермии.
Применение. Очаговые формы склеродермии в стадиях отека, уплотнения и атрофии.
Таблица 24
| № | Прописи рецептов Rp: | Примечания |
| Lidasae 64 ED D.t.d. № 10 in ampul. S. Для электрофореза | Содержимое ампулы разводят в 30 мл дистиллированной воды с добавлением 4—5 капель 0,1 N раствора НС1. Затем проводят электрофорез. | |
| Ronidasae 10,0 D.S. Для аппликации на очаги поражения 1 раз в сутки | Препарат гиалуронидазы в виде порошка. Смачивают салфетку физраствором и наносят на нее препарат. Прикладывают к очагу, покрывают вощеной бумагой, фиксируют легкой повязкой. | |
| Ung. Madecassoli 1% 25,0 D.S. Смазывать очаги 2 раза в день | Активное вещество: экстракт Centella asiatica. Улучшает трофику кожи, препятствует развитию уплотнения кожи. Выпускается также в виде порошка. | |
| Ung. Teonicoli 5% 30,0 D.S. Втирать в очаги уплотнения кожи 2 раза вдень | Сочетает свойства теофиллина и никотиновой кислоты. Применяется в стадию уплотнения и атрофии per se и в методике фонофореза. | |
| Ung. Ichthyoli 10% 50,0 D.S. Смазывать очаги 1 раз в день | Оказывает противовоспалительное, рассасывающее действие. | |
| Geli "Troxevasin" 40,0 D.S. Наносить на очаги слегка втирая 2—3 раза в день | Производное рутина. Оказывает противоотечное и противовоспалительное действие. Применяют в стадию отека. | |
| Ung. Heparini 25,0 D.S. Наносить на очаги 2 раза в день, слегка втирая | Содержит гепарин, анестезин, бензиловый эфир никотиновой кислоты. Применяется в стадию уплотнения и атрофии. Аналог: мазь "Гепароид". | |
| Dexamethasoni 0,025 Sol. Dimexidi 70% 50,0 M.D.S. Втирать в очаги 1—2 раза в день | Применяют втирание в очаги в течение 1—3 мес. в стадию отека и уплотнения. | |
| Geli "Indovasin" 20,0 D.S. Втирать тонким слоем в очаги 2 раза в день | Содержит индометацин и троксевазин. Применяют в стадию отека. |
Наружные средства, применяемые для лечения и профилактики ограниченных форм красной волчанки (рубцующийся эритематоз)
С лечебной целью наиболее действенны наружные препараты в виде кремов, мазей и лосьонов, содержащих галогенизированные кортикостероиды ("Синалар", "Дип-росалик", "Дермовейт" и др.). С профилактической целью в весенне-летний период назначают мазевые средства, содержащие таннин, фенилсалицилат, салол, парааминобензойную кислоту, оксид цинка, метилурацил, гематопорфирин.
Действие. Галогенизированные глюкокортикостероиды эффективно воздействуют на инфильтрацию и явления фолликулярного гиперкератоза в очагах поражения, вызывая выраженную вазоконстрикцию и активное антипролиферативное действие.
Средства, обладающие фотозащитной активностью, блокируют воспалительную реакцию, связанную с фотодинамическим эффектом.
Применение. Рубцующийся эритематоз.
Таблица 25
Список литературы
1. Скрипкин Ю.К. Кожные и венерические болезни: учебник.- М.: ГЭОТАР-Медиа, 2007.- 544 с.
2. Романенко И.М. Лечение кожных и венерических болезней: Руководство для врачей: В 2-х Т./ И.М. Романенко, В.В. Кулага, С.Л. Афонин.- М.: МИА, 2006. - 908 с.
3. Машковский М.Д. Лекарственные средства.- М.: Новая волна, 2008. – 120 с.
4. Клинические рекомендации. Дерматовенерология. 2006-2007/ А.А. Кубанова.- М.: ГЭОТАР – Медиа, 2006.- 320 с.
Владельцы патента RU 2286162:
Изобретение относится к медицине, в частности к области дерматологии, и может быть использовано для лечения склеродермии.
Склеродермия - тяжелое хроническое заболевание, при котором поражается соединительная ткань. Проявляется это, как правило, в виде уплотнений. Причины склеродермии на сегодняшний день до конца не установлены. В основе развития склеродермии ключевая роль принадлежит функциональным нарушениям фибробластов и других коллагенообразующих клеток. Особое значение имеют аутоиммунные реакции к коллагену. Можно полагать, что многообразные эндокринные, обменные, неврологические, генетические патологические влияния, сочетаясь с повреждающим действием внешних факторов, способствуют формированию патологических изменений в системе соединительной ткани не только кожи и сосудов, но и внутренних органов.
Для терапии данного дерматоза предложено много различных методов, включающих применение антифиброзных, вазоактивных, трофических, противовоспалительных, иммунотропных, кортикостероидных, детоксикационных препаратов, преформированных физических факторов (ультразвука, лазерного излучения и др.), наружных средств.
Известен способ лечения ограниченной склеродермии, заключающийся в том, что смазывают очаги поражения 2-3 раза в день ежедневно 50-70%-ным пепсидиловьм растовором димексида [RU 2018307 C1, 30.08.1994].
Известен способ лечения системной склеродермии путем электрофореза ксимедона, 2-3 курса в год в количестве 20 процедур и внутрь по 0,5 г 3 раза в день в течение 5 недель с перерывом 2-3 месяца [RU 2002116907 А, 20.01.2004].
Описано лечение кожных проявлений склеродермии лекарственным средством, содержащим фермент гиалуронидазу, продуцируемую штаммом Streptomyces actinocidus, и маннит. Препарат рекомендуется применять наружно в виде повязок или методом электрофореза. Повязку накладывают ежедневно на 16-18 ч в течение 15-60 дней или 15-20 сеансов электрофореза. Применение препарата сочетают с другими способами лечения - лечебной гимнастикой, противовоспалительными, анальгезирующими средствами и др. [RU 2005488 С1, 15.01.1994].
Общими недостатками известных методов лечения склеродермии являются их длительный, комплексный, многокурсовой характер. Нередко лечение оказывается малоэффективным. Применение в больших количествах различных препаратов приводит к существенной медикаментозной нагрузке на организм больного, опасности развития побочных реакций.
В доступной патентной и другой научно-технической литературе не обнаружены способы лечения склеродермии путем интердермального введения лекарственного препарата непосредственно в область очага.
Задача изобретения - разработать новый, более эффективный и более простой, способ лечения склеродермии.
Поставленная задача решена способом лечения склеродермии, в котором согласно изобретению патогенетически обоснованный препарат "Коллагеназа КК" вводят интрадермально непосредственно в очаг патологии в терапевтической дозе курсом 1 раз в 7-10 дней 10-15 сеансов.
Инъекции производят на глубину 2-3 мм укол за уколом на расстоянии приблизительно 1 см друг от друга специальными иглами.
Концентрация ферментного препарата "Коллагеназа КК" 250 ЕД в 2 мл физиологического раствора.
Рекомендуемое число курсов - 1-3 с интервалом в 1 месяц. Количество сеансов увеличивается пропорционально плотности и давности существования очагов. Чем раньше начато лечение, тем быстрее наступает и более выражен клинический эффект.
В заявляемом способе лечения склеродермии используют препарат "Коллагеназа КК", разработанный и выпускаемый в Тихоокеанском институте биоорганической химии ДВО РАН (г. Владивосток) [RU 2093166 С1, 20.10.1997; Фармакопейная статья предприятия 42-0170049200, утвержденная 01.11.2000].
Коллагеназа КК избирательно действует на коллаген в очагах склеродермии, вызывая его деструкцию. На другие структуры кожи фермент не действует. Коллагеназа КК характеризуется высокой удельной активностью, редкой частотой аллергических реакций у пациентов.
Технический результат - повышение эффективности лечения за счет 100%-ного введения лекарственного препарата непосредственно в очаг патологии, упрощение выполнения лечения, отсутствие ятрогенного эффекта.
Технический результат обеспечивается тем, что 100% специфического ферментного препарата "Коллагеназа КК" действует патогенетически на проблемные участки кожи, т.е. проникая в толщу рубца на глубину 2-3 мм, препарат действует непосредственно на морфологический субстрат очага патологии (на коллаген, который необходимо разрушить).
В результате эффективность лечения склеродермии ферментным препаратом повышается, достигается хороший клинический и косметический эффект. Происходит либо значительное уменьшение видимости очагов, либо их исчезновение. Улучшается качество кожи в очаге, достигается клиническая ремиссия в отношении прогрессирования данного очага; сохраняется подвижность кожи и мягких тканей, сохраняется функция суставов.
Интрадермальное введение препарата "Коллагеназа КК" посредством современной методики мезотерапии дает положительный результат за счет специфического действия лекарственного средства (фармакологический эффект) и за счет рефлексогенного и гуморального воздействия на отдаленные органы и системы.
Предлагаемый способ характеризуется отсутствием ятрогенного эффекта, связанного с приемом медикаментов, имеющим место в известных способах лечения склеродермии.
Предлагаемый способ не требует использования других препаратов, кроме препарата "Коллагеназа КК", он более прост в исполнении (может использоваться в любом малооснащенном физиоаппаратурой медицинском кабинете, включая любую сельскую больницу).
Способ включает проведение следующих процедур:
1. Постановка аллергологической пробы на препарат и наблюдение за реакцией организма в течение недели.
2. Обработка поля различными антисептиками.
3. Приготовление раствора для инъекции: разведение 250 ЕД препарата "Коллагеназа КК" 2 мл физиологического раствора либо раствором новокаина, в случае необходимости анестезии у пациентов со сниженным болевым порогом.
4. Введение препарата в очаг поражения множественными инъекциями на расстоянии около 1 см.
5. Высушивание раневой поверхности с помощью стерильных салфеток и обработка поверхности хитозановым гелем или куриозином.
Лечение пациентов предлагаемым способом осуществлялось на кафедре кожных и венерических болезней Военно-медицинской Академии (г.Санкт-Петербург).
Пример 1. Подгайский Михаил Александрович, 23 года. Дата обращения: 1 декабря 2003. Жалобы на неэстетический вид, появление новых и прогрессирование роста очагов склеродермии.
Диагноз: очаговая склеродермия туловища и конечностей.
История заболевания: болен около 6 лет, на животе, спине, верхних конечностях существуют 8 очагов, представленных различных размеров, округлой формы с уплотнением очагов, слегка пигментированных, не возвышающихся над уровнем кожи. Очаги расположены на фоне неизмененной кожи. Жалоб на состояние здоровья не предъявляет. Аллергологический анамнез - аллергические реакции на новокаин и пеницилин.
Status Localis: Для лечения был взят очаг, расположенный на задней поверхности правого предплечья, размером 4,5×5 см, округлой формы, четкими краями, существующий около года.
Перед лечением была проведена внутрикожная проба на переносимость Коллагеназы КК. Проба отрицательная. Лечение проводилось введением Коллагеназы КК в очаг 1 раз в неделю. На курс лечения проведено 15 сеансов. Пациент лечение переносил хорошо.
В результате 3,5 месячного курса очаг стал по цвету приближаться к окраске окружающей ткани, стал на 50% мягче, на 40% уменьшился в размерах, края стали размытыми. Пациент доволен лечением.
Пример 2. Таранов Николай Григорьевич, 52 года. Дата обращения: 5 мая 2004 г. Жалобы на зуд в области очага на спине, жжение, косметический дефект. Диагноз: Поверхностная очаговая склеродермия области спины.
История заболевания: болен около года. Очаг 1, расположен на фоне неизмененной кожи. Жалоб на состояние здоровья не предъявлял, аллергологический анамнез спокойный.
Status localis: очаг расположен на спине, размером 10×5 см, не возвышается над уровнем кожи, гиперпигментирован, края четкие, уплотнен.
Перед лечением была проведена внутрикожная проба на переносимость Коллагеназы КК. Проба отрицательная. Лечение проводилось введением Коллагеназы КК в очаг 1 раз в неделю. На курс лечения проведено 10 сеансов. Пациент лечение переносил хорошо.
В результате лечения очаг стал мало заметен на фоне здоровой кожи, менее плотный, края размыты. Исчезли ощущения зуда и жжения. Пациент доволен лечением.
Свое название склеродермия получила от греческих слов skleros - твердый, плотный + derma - кожа. Причины возникновения этого заболевания на сегодняшний день остаются для медиков "за семью печатями". Известно лишь то, что поражаются клетки соединительной ткани.
Склеродермией болеют в любом возрасте, но чаще всего женщины в возрасте от 30 лет и старше. Как же бороться со склеродермией? На этот и другие вопросы отвечает врача высшей категории, дерматолога московской поликлиники № 2 Михаила Александровича Арсентьева.
Какие факторы способствуют появлению склеродермии?
Михаил Арсентьева: Существует множество теорий возникновения данной болезни. Как правило, причинами становятся такие перенесенные инфекционные заболевания, как грипп, ангина, гепатит, сифилис, туберкулез, малярия, а также частое переохлаждение, например, у людей строительных профессий.
Специалисты различают две формы заболевания: ограниченную (очаговую) форму, при которой можно надеяться на благоприятный исход лечения, и системную (генерализованную) форму склеродермии, очень-очень тяжелую.
Начало заболевания системной склеродермией связывают с болезнью Рейно, повреждающей сосудистую систему. Также поражаются пищевод, легкие, сердце, а самое страшное - почки. По статистике, 45% пациентов с системной склеродермией страдают от заболевания почек. Постепенно происходит нарастание почечной недостаточности, появление злокачественной артериальной гипертонии и мышечной слабости. Результат - "истинная склеродермическая почка". Прогноз лечения неутешительный.
Какие рекомендации вы даете страдающим этой формой заболевания?
М.А.: Поскольку поражается не только кожа, но и сосуды, и суставы, и внутренние органы, то основное лечение должно проходить у ревматолога или терапевта. Такие больные подлежат стационарному лечению.
А очаговая склеродермия? Каковы ее симптомы?
М.А.: Эта форма склеродермии возникает в виде очагов поражения кожи своеобразными бляшками. Сначала появляется отек, уплотнение, а затем атрофия кожи, центр которой похож на папиросную бумагу. Нарушаются эластичность и чувствительность кожи, которая становится плотной на ощупь, малоподвижной. Очаги могут быть разного размера, очертаний и появляться в любых частях тела. Существуют различные формы склеродермии: бляшечная, полосовидная, кольцевидная. Например, кольцевидная склеродермия может стать причиной возникновения фимоза у мужчин.
При очаговой склеродермии прогноз довольно благоприятный, поэтому важно вовремя начать лечение.
Что вы посоветуете в этом плане?
М.А.: Первоочередная задача дерматолога - наладить циркуляцию сосудов. Начинать лечение нужно с применения кортикостероидной мази целестодерм с гарами-цином или же ихтиоловой мази. Они восстанавливают сосуды, снимая воспаления. Неплохо также провести курс инъекций пенициллином (до 20 млн единиц на курс). Чтобы увеличить подвижность в суставах, рекомендую сделать несколько курсов инъекций лидазы, лекарства, хорошо смягчающего соединительные ткани.
Необходимо также пройти лечение витаминными препаратами, благоприятно воздействующими на капилляры и сосуды, такими, какаскорутин и компламин. Плюс витамины группы А, например, аевит в капсулах, в состав которых входят витамин А и витамин Е. Они недорогие и доступные. Можно также провести курс витаминами группы В - В6 и В12. Их нужно чередовать: день - В6, день - В12, по 10 инъекций внутримышечно. Двадцатидневный курс в сочетании с наружными средствами дает прекрасный эффект.
В качестве вспомогательной терапии показаны сеансы лазерного воздействия на кровь.
После снятия острого процесса улучшению состояния помогают и физиотерапевтическое лечение(например, фонофорез), грязелечение, бальнеотерапия (радоновые и хвойные ванны). Хвойные ванны можно принимать и дома. Для этого вам надо купить экстракт хвои в аптеке или же самим набрать хвойных иголочек в лесу, на даче. Заварить их кипятком, как чай, настаивать в течение нескольких минут, процедить, а затем добавить в ванну. После этой процедуры повышается общий тонус организма, улучшается настроение.
Неплохо и попариться в баньке! А после этого - наложить на бляшки компресс из сока алоэ или ихтиоловой мази. Компресс из сока алоэ делать так: надо срезать несколько листиков алоэ, выжать из них сок, намочить в нем салфетку и прикладывать к месту поражения кожи. Процедуру советую делать на ночь. Спешу также предупредить: ни в коем случае вокруг поражения кожи не наклеивать лейкопластырь, иначе будет аллергическая реакция или дальнейшее распространение болезни по коже! Лучше закрепить компресс повязкой из лоскута или бинта.
Не забудьте и о таком народном методе. Запеките в духовке или печи в глиняном горшочке небольшую луковицу, выньте, измельчите. В стакан положите 1 ст. ложку этой смеси, добавьте туда 1 ч. ложку меда и 2 ст. ложки кефира. Перемешайте и наложите на бляшечку. Компресс должен быть теплым. Процедуру выполняйте на ночь 4 раза в неделю. Она нацелена на размягчение ткани в области бляшки, чтобы началось создание здоровых тканей.
Народная медицина успешно пользуется целительными свойствами живой и мертвой воды. Первые три дня воспаления обрабатывают мертвой водой, а затем в течение недели - живой водой.
И напоследок порекомендую мазь на основе полыни эстрагона (Artemisia dracunculus). Это растение многим известно по напитку "Тархун". Нужно немного протопить на водяной бане свиной нутряной жир, добавить в него сухой эстрагон (из расчета 1 часть сырья на 5 частей жира), а затем томить в духовке 5-6 часов. После чего вынуть, процедить, дать остыть и убрать в холодильник. Смазывать пораженные участки кожи перед сном в течение 2-3 месяцев. Эту мазь можно применять и при сухих экземах, и при псориазе.
Обратите внимание, что эффективность средств народной медицины научно не доказана. Информация, размещенная на этой и иных страницах данного сайта, предназначена исключительно для ознакомления и обсуждения с врачом.
Обязательно проконсультируйтесь с врачом перед лечением.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Склеродермия (дерматосклероз) - заболевание из группы коллагенозов с преобладанием фиброзно-склеротических и сосудистых нарушений по типу облитерирующего эндартериита с распространенными вазоспастическими изменениями, развивающимися преимущественно в коже и подкожной клетчатке.

[1], [2], [3], [4], [5], [6], [7]
Код по МКБ-10
Причины и патогенез кожных изменений при склеродермии
Причины и патогенез склеродермии до конца не изучены. Триггер-факторами служат вирусные, бактериальные инфекции, стресс, травмы и др. В настоящее время многими учеными склеродермия рассматривается как аутоиммунное заболевание. Обнаружение аутоантител к компонентам соединительной ткани, уменьшение содержания Т-лимфоцитов при повышении уровня В-лимфоцитов, повышение концентрации иммунноглобулинов всех классов свидетельствуют об аутоиммунном генезе заболевания.
В результате аутоиммунных процессов развивается прогрессирующая дезорганизация коллагена соединительной ткани: мукоидное и фибриноидное набухание, фибриноидный некроз, гиалиноз и склероз. Отмечено ускорение биосинтеза и созревание коллагена в коже больных как ограниченной, так и системной склеродермией. Кроме того, немаловажное значение имеют микроциркуляторные нарушения и изменения свойств крови. Наличие семейных случаев склеродермии, ассоциация очаговой склеродермии с антигенами HLA-B18, В27, А1, и BW40 подтверждают о роли наследственности в патогенезе склеродермии. В возникновении склеродермии важную роль играет состояние нервной, эндокринной систем и других органов организма.

[8], [9], [10], [11], [12], [13], [14]
Гистопатология
Морфологические изменения кожи при ограниченной и системной склеродермии сходны. В стадии отека отмечаются отек и гомогенизация коллагена дермы и стенок сосудов с лимфоцитарной инфильтрацией.
В стадии уплотнения видна атрофия эпидермиса и сосочкового слоя кожи. Характерно слияние коллагеновых пучков в дерме с признаками гиалиноза. Сальные и потовые железы отсутствуют или атрофичны. Характерны утолщение и мукоидное набухание сосудистой стенки, резкое сужение просвета сосудов за счет гипертрофированных эндотелиальных клеток, склероза их стенки. Клеточная инфильтрация выражена слабо и представлена лимфоцитарно-гистиоцитарными элементами.
В стадии атрофии наблюдается резко выраженная атрофия всех слоев кожи и придатков.
Симптомы кожных изменений при склеродермии
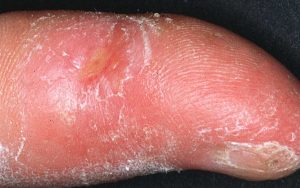
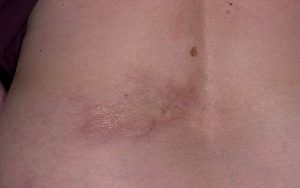
В клиническом течении склеродермии различают 3 стадии: отек, уплотнение, атрофию. Бляшечная склеродермия встречается во всем регионах мира. Болеют преимущественно женщины, реже - мужчины и дети. Очаги поражения располагаются па туловище, верхних и нижних конечностях, шее. Склеродермия начинается с образования единичных или множественных, слегка отечных округлых или овальных пятен фиолетово-родового цвета диаметром 5-15 см и более. Эти изменения соответствуют стадии отека. Со временем центр пятен уплотняется, эритема становится маловыраженной или исчезает и очаг приобретает белую с желтоватым оттенком окраску. При этом периферическая зона остается цианотической в виде сиреневого кольца. Иногда уплотнение захватывает подкожную клетчатку и мышцы и достигает хрящевой консистенции. Поверхность очага становится гладкой, кожа приобретает цвет слоновой кости, имеет восковидный блеск, волосы, пото- и салоотделение отсутствуют. В течение нескольких месяцев или лет очаг поражения может увеличиваться в размере за счет периферического роста. Субъективные ощущения отсутствуют. Затем наступает третья стадия болезни - стадия атрофии, при которой уплотнение постепенно рассасывается, кожа истончается наподобие папиросной бумаги, легко собирается в складку, западает вследствие атрофии подлежащих тканей.
К редким и атипичным формам бляшечной склеродермии относятся узловатая (при резко выраженном уплотнении очаги выбухают), буллезно-геморрагическая (проявляются пузыри с геморрагическим содержимым), некротическая (после пузырей остается изъязвление тканей).
Линейная склеродермия в своем развитии проходит те же стадии, что и бляшечная, отличаясь лишь конфигурацией очагов. Очаги поражения располагаются продольно по сагиттальной линии, па лбу, переходя па спинку носа и напоминая глубокий рубец после удара саблей. По очаги могут встречаться и на других участках кожи. При этом атрофия не ограничивается кожей, а распространяется на подлежащие мышцы и кости, деформируя лицо. Часто линейная склеродермия сочетается с гемиатрофией лица Ромберга. Данная форма чаще встречается у детей.
Поверхностная ограниченная склеродермия - болезнь белых пятен (склероатрофический лихен) обычно встречается у женщин па коже шеи, верхней части грудной клетки или на половых органах. Заболевание начинается с появления мелких (диаметром до 5 мм) пятен снежно-белого цвета, нередко окруженных розовато-сиреневым венчиком, которые впоследствии становятся бурыми. Центр пятен западает, нередко заметны камедоны, в дальнейшем развивается атрофия.
При ограниченной склеродермии у одного и того же больного может отмечаться сочетание различных форм. Из сопутствующих заболеваний может наблюдаться поражение сердечно-сосудистой, нервной и эндокринной систем и опорно-двигательного аппарата.
Системная склеродермия поражает преимущественно женщин, значительно реже - мужчин и детей. Характеризуется системной дезорганизацией соединительной ткани кожи и внутренних органов. Заболевание, как правило, начинается с продромального периода (недомогание, слабость, боль в суставах и мышцах, головная боль, субфебрильная температура). Триггер-факторами часто служат стресс, переохлаждение или травмы. Различают акросклеротическую и диффузную формы системной склеродермии. Выделение CREST-синдрома, по мнению многих дерматологов, видимо, считается оправданным.
При акросклеротической форме типично поражение кожи дистальных отделов лица, кистей и/или стоп. У большинства больных первым кожным симптомом служит побледнение или покраснение дистальных фалангов пальцев из-за спазма сосудов. Кожа становится напряженной, блестящей, приобретает белесоватый или синюшно-розовый оттенок. Отмечаются цианотическая окраска кожи, онемение. При надавливании длительное время сохраняется ямка (стадия плотного отека). Со временем, в среднем через 1-2 месяца, развивается вторая стадия заболевания - стадия уплотнения. Кожа становится холодной, сухой за счет пото- и салоотделения, цвет ее приобретает оттенок старой слоновой кости, на поверхности имеются очаги телеангиоктазии и гипо- и гиперпигментации. Движение пальцев ограничено, может наступить контрактура пальцев.
При диффузной форме системной склеродермии отмечаются генерализация поражения кожи и вовлечение внутренних органов в патологический процесс. При этом заболевание начинается с туловища, затем распространяется на кожу лица и конечностей.
При системной склеродермии часто развивается CREST-сипдром (кальциноз, Рейно-синдром, эзофагопатия, склеродактилия, телеангиэктазия отмечаются поражение опорно-двигательного аппарата (артралгия, полиартрит, деформация суставов, контрактур, остеопороз, остеолиз), желудочно-кишечного тракта (метеоризм, рвота, запор или диарея, снижение секреторной и моторной функции), неврастенические и психологические нарушения (нейроциркуляторная дистония, гипергидроз ладоней и подошв), трофические нарушения (выпадение волос, ногтей).
Классификации склеродермии
Различают две формы склеродермии - ограниченную и системную, из которых каждая имеет клинические разновидности. Большинство дерматологов рассматривают эти изменения дермы как проявление единого процесса. В основе этих форм заболевания лежит единый или очень схожий патологический процесс, ограниченный отдельными участками кожи при очаговой склеродермии, и генерализованный как в отношении кожи, так и других органов - при системной. Кроме того, отмечается однотипность в гистологической картине кожи при ограниченной и системной склеродермии.
Ограниченная склеродермия подразделяется на бляшечную, линейную и пятнистую (болезнь белых пятен, или склероатрофический лихен).

[15], [16], [17], [18], [19], [20], [21], [22]

Димексид при склеродермии используется в виде раствора или в составе специальных мазей. Склеродермия (твёрдая кожа) — аутоимунное заболевание соединительной ткани, с характерным поражением кожи, сосудов, опорно-двигательного аппарата и возможностью поражения внутренних органов.
Димексид при склеродермии
 Склеродермия – аутоимунное заболевание соединительной ткани, с характерным поражением кожи, сосудов, опорно-двигательного аппарата и возможностью поражения внутренних органов. Подробнее |
Димексид при склеродермии применение
Чистый Димексид при склеродермии необходимо разбавить при помощи дважды дистиллированной воды до необходимой концентрации. Полученный раствор наносят на ватный тампон или марлю и прикладывают к пораженному участку или прикрепляют повязку. Раствор Димексид применяется только наружно.
Как разводить Димексид при склеродермии – пропорции.
| Раствор Димексид (%) | димексид (100%) | дистиллированная вода |
| 10% | 1 часть | 9 частей |
| 20% | 1 | 4 |
| 30% | 3 | 7 |
| 40% | 2 | 3 |
| 50% | 1 | 1 |
Как сделать компресс
Мягкую ткань, сложенную в несколько слоев, необходимо пропитать раствором Димексида и приложить к пораженному участку кожи. Затем накройте пропитанную ткань вощеной бумагой большего размера, а сверху обмотайте бинтом или прикрепите пластырь. Обычно, компресс необходимо менять через каждые 5-10 минут, при лечении Димексидом склеродермии, компресс можно оставить не более чем на 10-15 минут.
Побочные действия
Возможны местные покраснения кожных покровов, сыпь, зуд, шелушение. В случае проявления побочных действий необходимо уменьшить дозу и частоту применения препарата.
При использовании двух не стероидных противовоспалительных средств для местного применения возможно более выраженное развитие локальных негативных реакций в виде зуда и кожной сыпи.
Димексид противопоказан в следующих случаях:
- при индивидуальной непереносимости препарата
- женщинам во время беременности и кормления грудью ребенка
- детям в возрасте до 12 лет
- при наличии ярко выраженного атеросклероза
- при сердечно-сосудистой недостаточности
- при глаукоме и катаракте
- при болезни печени и почек
- при инфаркте миокарда и стенокардии
- при любых видах инсульта.
Симптомы склеродермии
Специалисты отмечают генетическую предрасположенность к этому заболеванию. Основными факторами, провоцирующими склеродермию, являются: переохлаждение, вибрация на производстве, перенесенные инфекции нервной системы.
Развитие воспаления мелких сосудов приводит к разрастанию вокруг них коллагена и фиброзной ткани, а также специфическое изменение их стенок — утолщение, потеря ими эластичности, возможно даже полное закрытие просвета мелких сосудов. Эти изменения, в свою очередь, приводят к нарушению кровоснабжения всех органов и тканей, вовлеченных в патологический процесс.
Проксимальная склеродермия: симметричное утолщение кожи в области пальцев, с распространением проксимально от пястно-фаланговых и плюснефаланговых суставов. Изменения кожи могут наблюдаться на лице, шее, грудной клетке, животе.
Склеродактилия: перечисленные выше кожные изменения, ограниченные пальцами.
Дигитальные рубчики — участки западения кожи на дистальных фалангах пальцев или потеря вещества подушечек пальцев.
Димексид при склеродермии отзывы
Димексид при склеродермии отзывы на сайтах: к сожалению, отзывов об использовании Димексида при склеродермии обнаружить не удалось. Будем ждать отзывов и комментариев читателей нашего портала.
Использование препарата Ремисид гель при акне.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Информация на портале носит исключительно энциклопедический характер и предназначена для специалистов. Не используйте указанные рекомендации в целях самолечения.
Все материалы защищены авторским правом. В случае копирования статьи (или ее части) активная ссылка на первоисточник обязательны.

Провизор Обучение: Рязанский медицинский институт им. академика Павлова. фармацевтический факультет. Стаж работы 17 лет.
Читайте также:


