Молодой возраст и эндопротезирование сустава
Под нашим наблюдением находилось 51 больной моложе 30 лет, которым выполнено первичное эндопротезирование тазобедренного сустава. Показаниями к операции были: диспластический коксартроз, врожденный вывих головки бедренной кости, асептический некроз головки бедренной кости, последствия травм головки и шейки бедренной кости больных. Клиническо - функциональные результаты лечения больных молодого возраста с патологией тазобедренного сустава в сроки от 1 года до 5 лет, которым выполнено первичное эндопротезирование показали, что отличный и хороший результат в указанные выше сроки отмечен у 89,7% больных, удовлетворительный у 10,3% больных. Неудовлетворительных результатов в раннем послеоперационном периоде и в срок до 5 лет не отмечено.
Under our supervision was 51 patients 30 years by which it is executed primary endoprothesis hyp a joint are younger. Indications to operation were: displastic cocsarthrosis , a congenital dislocation of a head of a femur, aseptic некроз heads of a femur, a consequence of traumas of a head and nec a femur of patients. Clinikal - functional results of treatment of patients of young age with a pathology hyp a joint in terms from 1 year till 5 years by which it is executed primary endopronhesis have shown, the excellent and good result in the terms specified above is noted at 89,7 % of patients, satisfactory at 10,3 % of patients. Unsatisfactory results in the early postoperative period and till 5 years it is noted.
Keywords: hip a joint, endoprothesis, young patients.
Изучить результаты эндопротезирования тазобедренного сустава у больных моложе 30 лет.
Под нашим наблюдением находилось 51 больной моложе 30 лет, которым выполнено первичное эндопротезирование тазобедренного сустава. Мужчин - 26, женщин - 25. Пациентов от 18 до 20 лет – 4 (7,8% от всех оперированных молодого возраста); от 21 до 25 лет – 14, соответственно 27,5%, и от 26 до 30 лет – 33 пациента (64,7%).
Показаниями к операции были: диспластический коксартроз - 22 больных, в т.ч. пациентов после устранения врожденного вывиха головки бедренной кости – 9, асептический некроз головки бедренной кости – 17, последствия травм головки и шейки бедренной кости – 12 больных. Из 22 пациентов с диспластическим коксартрозом, развившимся в связи с различной врожденной патологией тазобедренного сустава, 16 – ти в возрасте от 3 лет до 21 года было выполнено от одной до трех операций на тазобедренном суставе или проксимальном отделе бедренной кости. Это были различные виды корригирующих остеотомий бедренной кости, костей таза, операции на вертлужной впадине. Целью этих операций было уменьшение дефицита покрытия головки бедренной кости и уменьшение нагрузки на тазобедренный сустав в целом. В группе больных с диспластическим коксартрозом дисплазия вертлужной впадины имела место у 17 пациентов (60,7%), дисплазия проксимального отдела бедренной кости у 5 больных (17,9%) и в 7 случаях (21,4%) – дисплазия носила комбинированный характер.
Из 9 больных с врожденными вывихами головки бедренной кости бедренной кости пятеро в раннем детском возрасте перенесли операцию – открытое устранение вывиха, а четверым пациентам вывих вправлялся консервативными методами. При обследовании перед эндопротезированием тазобедренного сустава у пациентов с врожденным вывихом головки установлено, что у 6 – ти пациентов этой группы (66,7%) дефицит покрытия головки составил от 40 до 60%, а у 2 – х отмечался полный вывих головки.
Двенадцати пострадавшим с последствиями травм тазобедренного сустава выполнено тотальное эндопротезирование в срок от 6 мес. до 4 лет после травмы. Восьмерым больным этой группы выполнялись различные виды остеосинтеза, однако последний был несостоятельным. У них диагностированы ложные суставы, асептические некрозы головки бедренной кости и посттравматический коксартроз различной степени выраженности. Четверо пациентов получили сочетанные и множественные повреждения (в основном тяжелую нейротравму) и не были оперированы сразу в связи с тяжелым общим состоянием.
Семнадцать пациентов с асептическим некрозом головки бедренной кости были мужчины в возрасте от 22 до 30 лет. У 9 больных этой группы отмечены признаки вторичного коксартроза 1- 3 ст. (по Kelgren, 1956) Характерно, что у 11 пациентов этой группы (64,7%) имели отягощенный анамнез. Так, семь больных на протяжении длительного периода употребляли различные наркотические препараты, четверо из них были больны гепатитом B, а один ВИЧ – инфицирован. Еще трое молодых людей с асептическим некрозом головки бедренной кости во время службы в армии имели контакты с компонентами ракетных топлив (в частности - гептилом). Таким образом, у большинства пациентов этой группы заболевание, по - видимому, было связано с хроническим токсическим воздействием различных вредных веществ или же развилось на фоне хронических инфекционных процессов.
В качестве имплантов для эндопротезирования использовались тотальные эндопротезы тазобедренного сустава бесцесментной и гибридной фиксации. Эндопротезы фирмы Zimmer (США) использованы в 36 случаях, что составило 70,6% от всех оперированных, фирмы De Pue (США) в 8 случаях (15,7%), Seraver (Франция) – у 4 оперированных (7,8%), и ЭСИ (Россия) имплантированы у 3 пациентов (5,9%). Бесцементная фиксация компонентов суставов использовалась при 37 операциях (72,5%), гибридная – у 14 пациентов (27,5%). При дефектах стенок вертлужной впадины и иных проблемах, связанных с установкой вертлужного компонента, использовалась костная аутопластика крыши вертлужной впадины (2 операции), цементная пластика с каркасом из спонгиозных шурупов (2 операции) и укрепляющие кольца Мюллера использованы при 3-х операциях.
Анализу были подвергнуты данные клинико-рентгенологического обследования 39 пациентов, оперированных в срок от 1 года до 5 лет. В анализируемую группу вошли 21 женщина и 18 мужчин. По поводу диспластического коксартроза оперировано 18 пациента, с асептическим некрозом головки бедренной кости было 13 человек, последствиями травм головки и шейки бедренной кости – 8. Бесцементная фиксация имплантов использована в 29 случаях, гибридная - у 10 пациентов. Клиническая оценка результатов лечения проводилась по оценочной шкале Харриса (табл. 1) для тазобедренного сустава (Harris W.H., 1969).
Табл. 1
Результаты лечения больных после первичного эндопротезирования тазобедренного сустава по Харрису (абс. числа/%)

По мнению многих авторов, тотальное эндопротезирование тазобедренного сустава является одним из самых успешных и рентабельных хирургических вмешательств в медицине [1; 2]. Высокая эффективность и большая потребность в ортопедической помощи объясняет повсеместное постоянно увеличивающееся количество операций по замене тазобедренного сустава [3]. На современном этапе эффективность имплантации искусственного сустава определяется несколькими переменными: функциональный статус оперированных пациентов, оцениваемый с помощью специальных шкал; качество жизни, измеряемое на основе общепринятых опросников (SF 36, SF12, EQ5D и пр.), и специфический показатель функционирования эндопротеза – долгосрочная выживаемость. При этом оценка функционального статуса не позволяет в достаточной степени определить двигательную активность пациентов, которая оказывает ключевое влияние на длительность функционирования узла трения искусственного тазобедренного сустава и, как следствие, его выживаемость [2]. Если ранее считалось, что человек в среднем проходит в течение одного года около 1 миллиона шагов, то более поздние исследования показали, что при отсутствии болевого синдрома и средней степени двигательной активности пациент совершает около 1,9 миллиона шагов, а отдельные индивидуумы проходят в год более 10 миллионов шагов [4; 5]. Поэтому изучение двигательной активности в различных группах пациентов имеет существенное значение для прогнозирования результатов эндопротезирования ТБС и понимания эффективности различных типов искусственных суставов. Особенно важно проведение исследований по измерению двигательной активности в группе пациентов молодого возраста, поскольку они имеют большую предстоящую продолжительность жизни и пара трения установленных эндопротезов будет подвергаться значительно большим нагрузкам. Не существует однозначной позиции относительно того, до какого возраста считать пациентов молодыми. В доступных сериях наблюдений последних лет, представленных из пациентов с различной патологией, средний возраст колеблется в очень больших пределах – от 38 до 65 лет, но чаще называется цифра 50–55 лет [6], а в отдельных группах молодых пациентов составляет вообще 29–35 лет [6].
Цель исследования: оценить двигательную активность пациентов молодого возраста до операции эндопротезирования тазобедренного сустава и в разные периоды после замены сустава.
Вопросы. В данной работе мы хотели решить несколько вопросов. Каков уровень двигательной активности пациентов до и после операции? Насколько быстро пациенты достигают среднего уровня активности соответствующей возрастной группы? Как связаны показатели двигательной активности с функциональным исходом?
Материалы и методы
В период с января 2016 года по сентябрь 2017 года измерение двигательной активности было выполнено у 87 пациентов, подвергшихся односторонней операции эндопротезирования тазобедренного сустава, и 20 здоровых добровольцев без признаков остеоартрита (группа сравнения). Критерием включения для обеих групп являлся возраст от 18 до 50 лет. В основную группу включались пациенты с односторонним поражением тазобедренных суставов, в группу сравнения вошли добровольцы без очевидной патологии опорно-двигательной системы. Критериями исключения для обеих групп являлось отсутствие возможности проводить измерения уровня активности, индекс массы тела больше 35, тяжелые сопутствующие заболевания. Индекс массы тела должен был быть меньше 35, так как, по данным различной литературы, в которой авторы измеряли шаги с помощью шагомера, выявили закономерность, что при измерении шагов у пациентов с высоким индексом массы тела качество измерения может отличаться от более худых пациентов. Точность исследования при нормальных показателях составляет 98% [7].
Информация о пациентах включала: возраст, пол, клинический диагноз, индекс массы тела и оценку функции сустава с помощью опросников Harris Hip Score, Oxford Hip Score, WOMAC. Все операции выполнялись через прямой боковой доступ типа Хардинга, во всех случаях использовались эндопротезы бесцементной фиксации.
В основную группу вошли 54 женщины (62,1%) и 33 мужчины (37,9%), в группе сравнения женщин было меньше, 7 (35,0%), а мужчин больше, 13 (65,0%), но различия не были статистически значимыми, р=0,068. Средний возраст в основной группе составил 39,9 года (95% ДИ от 38,4 до 41,3), в группе сравнения 36,8 (95% ДИ от 33,1 до 40,6), р=0,158. В группе пациентов с идиопатическом остеоартрозом средний возраст был 46,46 (95%ДИ от 45,73 и до 47,18), в группе асептического некроза головки бедренной кости – 36,22 (95%ДИ от 33,98 и до 38,46), у пациентов с диспластическим остеоартрозом – 36,6 (95%ДИ от 34,59 и до 38,62) и в группе посттравматического поражения тазобедренного сустава 39,00 (95%ДИ от 34,27 и до 43,72).
Показанием к выполнению эндопротезирования у 26 пациентов (29,9%) послужило наличие терминальной стадии деформирующего остеоартроза, у 18 пациентов (20,7%) - наличие асептического некроза головки бедренной кости, у 28 пациентов (32,2%) – диспластический остеоартроз и в 15 случаях (17,2%) – посттравматическое поражение тазобедренного сустава.
Оценка двигательной активности пациентов выполнялась в течение 14 дней с помощью шагомеров (A&D Medical UW-101), поскольку в памяти шагомера записывается информация только за данный промежуток времени. Шагомеры калибровались с учетом размера шага и веса пациента. Информация о шагах собиралась в один климатический сезон, в одном регионе страны для исключения погодного фактора. Пациенты были проинструктированы измерять уровень своей активности в течение всего дня, т.е. во время ходьбы по улице и ходьбы дома. Пациенты обследовались не более чем за три недели до операции, затем через три и двенадцать месяцев после операции. Контрольная группа оценивалась единовременно в течение 2 недель. Информация, полученная от пациентов, содержала количество шагов и расстояние в течение дня, на протяжении 14 дней. Для оценки активности в течение года средние значения экстраполировались на весь период, т.е. среднее количество шагов в день умножалось на 365.
Статистический анализ выполнен в программном пакете SPSS 21.
Для количественных переменных рассчитывались средние показатели и 95% доверительные интервалы. Корреляционный анализ выполнялся с использованием коэффициентов Spearman и Pearson. Корреляция 0,6 и больше считалась сильной, от 0,6 до 0,4 - средней, 0,4 и меньше - не значимой.
Со всеми пациентами в течение года поддерживался контакт, заполнение опросников проводилось по телефону или во время контрольных осмотров врача.
Во всех случаях в исследуемой группе были получены хорошие и отличные результаты, осложнений отмечено не было. Удовлетворенность пациентов результатами операции: оцениваемая по 100-балльной VAS, составила в среднем 92,3 балла. Показатели шкалы Харриса улучшились с 32,0 (ДИ 95% 26,8-37,3) до 92,2 балла (ДИ 95% 91,4-95,1).
Улучшение состояния пациентов сопровождалось набором массы тела, несмотря на увеличение двигательной активности, индекс массы тела до операции составил в среднем 26,5 (95% ДИ от 26,0 до 26,9), но в течение 12 месяцев после операции увеличился на 16,2%, составив в среднем 30,8 (95% ДИ от 30,1 до 31,5). Индекс массы тела уменьшился только у 2 пациентов (2,3%), в остальных наблюдениях пациенты после операции набрали вес, при этом максимальное увеличение индекса массы тела составило 48,1% с 30,8 до 45,7.
Тем не менее в данной группе наблюдения не было пациентов, у которых двигательная активность после операции уменьшилась. Двигательная активность, оцениваемая по среднему количеству шагов, выросла в среднем на 23,7% в сравнении с дооперационными показателями: с 4,77 тысячи (95% ДИ от 4,51 до 5,03 тысячи) шагов в день до 5,9 тысячи шагов (95% ДИ от 5,6 до 6,2 тысячи). Средняя степень послеоперационной активности достигалась пациентами в срок от 38 до 102 дней (в среднем 67,4 дня).
При этом уровень активности до операции незначительно различался в этиологических группах пациентов. У пациентов с идиопатическим остеоартрозом количество шагов в день увеличилось с 4797,57 (95%ДИ от 4238,40 и до 5356,75) перед операцией до 6008,77 (95%ДИ от 5421,77 и до 6595,76) после, в группе асептического некроза головки бедренной кости – с 4837,33 (95%ДИ от 4115,91 и до 5558,75) до 5971,39 (95%ДИ от 5127,92 и до 6814,86), у пациентов с диспластическим остеоартрозом – с 4864,46 (95%ДИ от 4455,11 и до 5237,82) до 5978,53 (95%ДИ от 5537,23 и до 6419,84) и в группе посттравматического поражения тазобедренного сустава с 4501,33 (95%ДИ от 3984,92 и до 5017,74) до 5563,93 (95%ДИ от 4936,53 и до 6191,35) (рис. 1, 2).
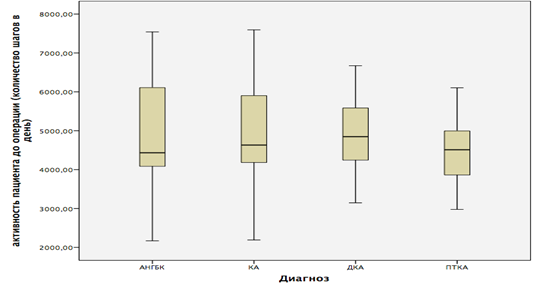
Рис. 1. Двигательная активность пациентов после операции в зависимости от этиологического диагноза. АНГБК – асептический некроз головки бедренной кости;
КА – коксартроз; ДКА – диспластический коксартроз; ПТКА – посттравматический коксартроз
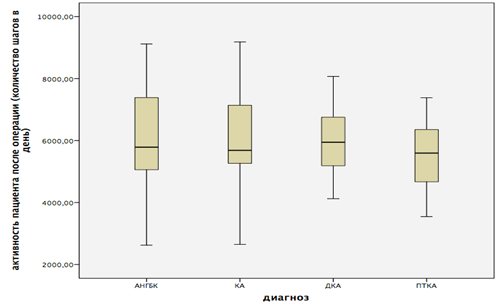
Рис. 2. Двигательная активность пациентов после операции в зависимости от этиологического диагноза. АНГБК – асептический некроз головки бедренной кости;
КА – коксартроз; ДКА – диспластический коксартроз; ПТКА – посттравматический коксартроз
Средний возраст в случае различных этиологических диагнозов незначительно отличался. Так, у пациентов с идиопатическим коксартрозом средний возраст составил 46,5 года (95%ДИ от 45,7 до 47,2). В группе пациентов с асептическим некрозом головки бедренной кости был наименьшим и составил 36,2 года (95%ДИ от 34,0 до 38,5). У пациентов с диспластическим коксартрозом возраст был чуть выше, чем в группе с асептическим некрозом головки бедренной кости, и составлял 36,6 года (95%ДИ от 34,6 до 38,6). В группе пациентов с посттравматическими изменениями тазобедренного сустава средний возраст составил 39,0 лет (95%ДИ от 34,3 до 43,7). В группе посттравматического поражения тазобедренного сустава наблюдалась самая низкая активность, связанная с тяжестью поражения, несмотря на средний возраст, но при этом после операции уровень активности также вырос до средних показателей здоровых пациентов.
Повышенная двигательная активность коррелировала с более высокими показателями опросников. Коэффициент корреляции Пирсона для шкалы Харриса составил R=0,671, p=0,01, а для шкалы Оксфорд – R=0,556, p=0,01. Шкала WOMAC показала наименее выраженную связь с двигательной активностью, коэффициент корреляции Пирсона составил R=0,382, p=0,01. Отмечалась устойчивая корреляция между предоперационным уровнем активности и послеоперационными показателями, коэффициент корреляции Пирсона составил R=0,9 (p=0,01); чем активнее пациенты были до операции, тем более высокие показатели активности они демонстрировали в послеоперационном периоде.
Индекс массы тела в контрольной группе составил 28,2 (95% ДИ от 25,3 до 32,9), р =0,101. Двигательная активность составила в среднем 5,9 тысячи шагов (95% ДИ от 5,3 до 6,4 тысячи), р=0,734.
Полноценная корректная оценка результатов эндопротезирования тазобедренного сустава – трудоемкая задача, которая может быть решена только в долгосрочных проспективных исследованиях. Тем не менее при эндопротезировании ТБС у пациентов молодого возраста необходимо, помимо выживаемости и функционального результата, в обязательном порядке анализировать двигательный режим и темпы износа узла трения искусственного сустава [8; 9], поскольку для понимания зависимости выживаемости эндопротезов от степени двигательной активности пациентов необходимо владеть информацией о реальной нагрузке, испытываемой эндопротезом. В нашем исследовании при среднем возрасте пациентов 39,9 года средний уровень двигательной активности увеличился на 23,7%, с 4,77 тысячи шагов в день до 5,9 тысячи. Лучшие показатели ежедневной активности коррелировали с более высокими показателями шкалы Харриса и Оксфорд, что подчеркивает важность этого параметра. Большинство пациентов молодого возраста в течение 1,5-2 месяцев достигают показателей, которые соответствуют среднему уровню активности здоровых людей, что, с одной стороны, свидетельствует о высокой эффективности операции по замене сустава. Однако, с другой стороны, если экстраполировать эти данные на среднегодовые показатели, получится цифра, превышающая 2 миллиона шагов в год, что существенно превышает расчетную нагрузку на трущиеся поверхности и в перспективе повышает вероятность развития остеолиза на фоне избыточного истирания узла трения. Соответственно в этой группе пациентов целесообразно использовать альтернативные пары трения, исключая пару трения металл-металл [10], обеспечивающие пониженный износ узла трения и способные потенциально повысить срок службы искусственного сустава.
Великолепные показатели износа, демонстрируемые поперечно связанным полиэтиленом в трибологических испытаниях и среднесрочных наблюдениях, позволяют докторам все чаще использовать пары трения диаметром более 32 мм, что обеспечивает близкую к нормальной биомеханику тазобедренного сустава [9; 10]. Однако клинические показатели, основанные на данных национальных регистров и метаанализов, свидетельствуют об ухудшении выживаемости при увеличении диаметра пары трения более 32 мм [11]. Исключение составляют только керамо-керамические пары трения, позволяющие увеличить диаметр без снижения выживаемости [12]. Однако другие проблемы, связанные с применением пары трения керамика-керамика, не позволяют увидеть разницы в выживаемости в первые 10-12 лет после эндопротезирования. Лишь в ежегодном отчете Австралийского регистра артропластики 2016 года на сроке в 15 лет накопленная частота ревизий у пациентов моложе 55-летнего возраста составила 6,6%, что является наименьшим показателем, зафиксированным в эти сроки [13]. Таким образом, требуется дальнейшее изучение выживаемости эндопротезов с различными парами трения в зависимости от степени двигательной активности пациентов.
Возраст пациентов, нуждающихся в протезе сустава, снизился до 20-30 лет. Раньше направление на эндопротезирование получали люди не моложе 40-50 лет, рассказал МОСЛЕНТЕ заведующий ортопедическим отделением Городской клинической больницы №13 г. Москвы, кандидат медицинских наук Халит Магомедов.
Также он отметил, что некоторые области травматологии за последние годы пережили настоящую революцию, а какие-то узкие специальности ранее в принципе не существовали.
Халит Муртазалиевич, с какими проблемами вы и ваши коллеги чаще всего имеете дело?
Смотря о каких разделах нашей специальности идет речь. Сегодня травматология все больше становится узкоспециализированной, высокотехнологичной областью медицины, которая разделилась на нейрохирургию, вертебрологию, ортопедию, артроскопию, хирургия кисти и стопы. Есть в ней и такой большой и важный раздел, как спортивная травма.
Основной фронт работы нашего отделения – артроскопия и эндопротезирование бедренного, коленного, локтевого, плечевого суставов, мелких суставов кисти и стоп при их травматическом повреждении или дегенеративных заболеваниях (артрозе или артрите).
Кого чаще всего приходится оперировать – пожилых или молодых?
Чаще всего, конечно, пожилых. В силу возрастных изменений они имеют повышенную опасность переломов, самый грозный из которых - перелом шейки бедра, на который приходится 68% всех травм опорно-двигательного аппарата.
У более молодых пациентов – другие проблемы. Одна из самых серьезных – асептический некроз головки бедренной кости, вызванный ее недостаточным кровоснабжением и связанный с вредными привычками, неадекватной физической нагрузкой, длительным приемом некоторых лекарств (антибиотиков, гормональных препаратов).
Если раньше мы брали на эндопротезирование пациентов с 40-50 лет, сейчас операцию по замене сустава мы нередко проводим 20-30-летним.
С тех пор, как вы пришли в эту специальность, подходы к лечению травматологических больных изменились?
Радикально! Сегодня мы уже не держим пациента с травмой на скелетном вытяжении 2-3 недели, а стараемся как можно раньше прооперировать и активизировать. В том числе – и пожилых пациентов с переломом шейки бедра. Согласно статистике, после такого перелома в течение первого года умирают 50% пожилых больных – из-за сопутствующих осложнений со стороны бронхо-легочной, мочеполовой системы, к которым их приводит вынужденная неподвижность. И в этом смысле операции по эндопротезированию, которые сейчас стали очень щадящими – настоящее спасение: после них больной встает уже на следующий день и передвигается при помощи дополнительной опоры на костыли либо трость.
Эти операции доступны?
Вполне. Благодаря программе государственных гарантий, сегодня по квотам на высокотехнологичную медицинскую помощь каждый москвич, имеющий полис ОМС, может бесплатно пройти всестороннее обследование и получить современные, качественные эндопротезы. И если раньше их приходилось ждать по 2-3 года, теперь эти сроки существенно сократились.
И что, никаких проблем?
Без проблем не обходится. Травматология – дорогостоящий раздел медицины. Но, как правило, они решаемы. Скажу честно: работать стало интереснее. Наша специальность очень быстро развивается. Сегодня мы имеем дело с такими высокопрочными материалами (фиксаторами, эндопротезами, искусственными связками), о которых когда-то и не мечтали, над созданием которых трудятся травматологи-ортопеды, компьютерщики, материаловеды, биомеханики, биофизики, инженеры, конструкторы.
У вас, пожалуй, самая мужская специальность. А женщины в нее идут?
Женщины в нашей специальности – редкость. Ведь для того, чтобы сопоставить отломки костей, их зафиксировать и удержать, нужна большая физическая сила. Да и работать нам приходится с инструментами, больше похожими на слесарные: пилами, сверлами, молотками, долотом…
Но самое важное – умение быстро принять решение, от которого подчас зависит не только здоровье пациента, но и его жизнь.
Среди причин временной нетрудоспособности травмы и заболевания опорно-двигательного аппарата занимают второе место и третье место среди причин инвалидности и преждевременной смерти, уступая лишь сердечно-сосудистым и онкологическим заболеваниям.
- Российские производители налаживают производство титановых эндопротезов
![]()
В Петербурге растут объемы ВМП и очередь на эндопротезирование![]()
Как восстановиться после перенесенного коронавируса

- Сергей Геннадьевич, почему в лечении ортопедических, в том числе посттравматических патологий хирургия, можно сказать, вытеснила терапию?
- Лечение травматических и посттравматических повреждений — лишь маленькая часть хирургической ортопедии. В основном мы сталкиваемся с дегенеративными дистрофическими заболеваниями. Чаще всего, с деформирующим остеоартрозом – дегенеративно-дистрофической патологией суставов и тканей, окружающих сустав. Она поражает чаще всего крупные - тазобедренные и коленные суставы. Это заболевание с неуклонно прогрессирующим течением, в процессе которого разрушаются ткани внутрисуставного хряща. А поскольку никто еще не учился выращивать новый хрящ или новый здоровый сустав, самым эффективным лечением остается хирургическое. Консервативное может дать только временный эффект – снять боли, увеличить объем движения в суставе, улучшить кровообращение, но вылечить не может. Клиники, которые обещают полное излечение, мягко говоря, лукавят.
- Тем не менее, консервативное лечение пользуется популярностью и активно рекламируется, особенно частными клиниками. Например, инъекции гиалуроновой кислоты или озонотерапия.
- Артроз - хроническое заболевание, если регулярно использовать консервативное лечение, можно облегчить его симптомы и отодвинуть неизбежную операцию на как можно более долгий срок.
Как правило, болезнь обостряется весной-осенью. Особенно заметно связано с сезонностью обострение проблем с коленным суставом. Его провоцируют похолодание, а также большая нагрузка на суставы, например, та, что выдерживают дачники на уборке урожая. Поэтому предварительно или с появлением самых первых симптомов следует начать заниматься поврежденным коленом.
Классика консервативного лечения – прием нестероидных противовоспалительных препаратов (НПВС), витаминов группы В, венотоников, улучшающих венозный отток, и физиотерапия, парафинотерапия или грязелечение на пораженный сустав. Если две недели весной и осенью провести такой курс лечения, можно оставшийся период спокойно жить без резкого обострения.
Что касается инъекций гормональных препаратов, гиалуроновой кислоты, то это уже терапия отчаяния, она остается напоследок. Озонотерапия оказывает, скорее, эффект плацебо, пользу которого тоже никто не отменял.
- Еще лет 30 назад эту группу дегенеративно-дистрофических заболеваний относили к идеопатическим прогрессирующим артрозам. То есть мы не знали их происхождение. Сейчас известно, что это генетически детерминированный процесс.
- То есть физические нагрузки влияют на развитие артроза?
- Наоборот, организм рассчитан на нагрузки – да, не олимпийские рекорды, но разумные нагрузки ему необходимы. А то, что в организме не работает, атрофируется. Например, если мы зафиксируем сустав так, чтобы он перестал двигаться, то когда мы снимем гипс, он не сможет выполнять прежние движения.
На развитие деформирующего артроза влияют воспалительные заболевания, сопровождающиеся нагноением. Однозначно эта проблема появляется у страдающих системными заболеваниями: ревматоидным артритом, подагрой, красной волчанкой, псориазом. Эти болезни в современном мире становятся все более распространенными.
Что касается травмы, то, чтобы они стали причиной развития артроза, это должны быть очень серьезные и леченые повреждения. Например, при проблемах с мениском человеку часто делают блокады коленного сустава, и это может привести к артрозу.
- Когда человеку без операции уже не обойтись?
- Хотелось бы, чтобы операции по эндопротезированию делались как можно раньше — когда проблема становится очевидной. Тогда и приживляемость конструкций лучше, и срок их действия больше. Но к нам обращаются, когда хромота становится стойкой.
- Какие хирургические вмешательства останавливают ее?
- При этой патологии применяются придуманные еще в прошлом веке три, ставшие уже классическими, костные операции. Других способов избавления от нее до сих пор нет.
Второй вид операций – коррегирующая остеотомия. В ходе такой операции пересекается кость, ставится под углом в нужном направлении, фиксируется и сращивается. Таким образом хирургическим путем мы можем вывести какие-то отделы, перегруженные из-за нарушения биомеханики, из нагрузки. Такая коррекция дает возможность пользоваться поврежденным суставом в течение 5-10 лет. Но потом все равно встает вопрос об эндопротезировании.
Эндопротезирование – замена сустава искусственной конструкцией. Это уже тупиковый этап, после него – только повторное эндопротезирование. Эндопротез обеспечивает человеку не просто облегчение, но и возвращение возможности движения без ограничений. Однако это механическая конструкция, значит, рано или поздно могут возникнуть какие-либо осложнения. А каждая повторная операция повышает риск развития осложнений в несколько раз.
- Как долго служит человеку эндопротез?
- Контрольный срок для использования протезной конструкции предусматривает его дееспособность в течение 15 лет. Сегодня их производят 5-6 фирм, и у всех контрольный срок выдерживается на 95-97%. Но поскольку операций с каждым годом выполняется все больше и больше, поэтому в эти 3-5 % попадает много пациентов и частота ревизионных – повторных операций тоже растет. От этого никуда не деться.
- Есть ли такие протезы, которые прошли испытания временем не в 15 лет, а в несколько десятилетий?
- В этом веке я встречал пациентов с эндопротезами, которые были установлены в 1970-е годы. Это тотальные эндопротезы, которые полностью замещают суставы. Их придумал Константин Сиваш в 1956 году. Именно с этой конструкции началось развитие эндопротезирования в мире - патент был продан за рубеж. А наша страна десятилетия оставалась в 1956 году.
На моем профессиональном веку появлялось и исчезало много новых модификаций протезов. Те, с которыми мы работаем сейчас, придуманы в середине прошлого века и прошли испытание временем, доказали клиническую эффективность.
- Какие это протезы? Есть ли у них отличия?
- 90% мирового рынка эндопротезов делят 5-6 известных зарубежных компаний. Их модели отличаются деталями, не более того, например, формой ножки, формой впадины. Но эти детали важны, потому что хирург может выбрать ту модель, которая больше подходит конкретному пациенту. Все они делаются из одного и того же металла, который закупается в одной американской компании.
- Какие ограничения существуют для пациента после операции? Как долго он не должен нагружать прооперированную область?
- Очередь на эндопротезирование коленного и тазобедренного сустава в Петербурге – огромная, достигает 8-9 тысяч человек в год. Чем чревато долгое ожидание операции для человека, которому она требуется по показаниям?
- Операция назначается, когда нарушается биомеханика пораженного сустава. За период ожидания его состояние существенно не ухудшится, но становится хуже остальным суставам, на которые организм перераспределил нагрузку. И изменения, что с ними происходят, могут стать необратимыми. Поэтому, чтобы не разрушались другие суставы, надо выполнять операцию, как можно раньше, чтобы защитить их.
Что касается очереди, то в Петербурге сложилась странная ситуация – пациенты рвутся в федеральный центр травматологии и ортопедии и ждут там операцию годами, в то время как в городских больницах все решается намного быстрее. Например, в нашей клинике, где самый большой опыт эндопротезирования коленного сустава, очередь составляет не более трех месяцев: 10-12 пациентов еженедельно вызываем на операции.
Мы одними из первых в городе начали делать эндопротезирование коленных суставов, потому что потребность очень высока – очередь на эти операции не меньше, чем на тазобедренные. Но, к сожалению, в ВМП по ОМС это лечение не входит. Мы можем оперировать только по квотам на бюджетное ВМП. В итоге из 350-400 операций в год мы делаем 100-120 эндопротезирований коленных суставов — но и это намного больше, чем делают другие клиники Петербурга.
- Какие нагрузки вредны, а какие полезны для суставов? Занятия какими видами спорта способны предупредить (остановить) прогрессирование деформирующего артроза?
- Однозначно вреден вертикальный подъем тяжестей (больше 3-5 кг) – он увеличивает износ сустава. Поэтому не стоит поднимать штангу в положении стоя в фитнес-центре. Аналогичная рекомендация дачникам – не стоит нести на себе с дачи мешок картошки.
Женщины увлеченно занимаются танцами, гимнастикой, а это большая нагрузка на тазобедренные суставы, суставы ног, причем не всегда физиологичная, поскольку требует увеличенного объем движений. Это нельзя назвать полезной нагрузкой, везде нужно знать меру.
Остальные спортивные занятия – обычная или скандинавская (с палками) ходьба, езда на велосипеде, плавание рекомендуются.
Читайте также: