Лечения переломов проксимальных отделов костей

Проксимальным отделом принято обозначать часть плечевой кости, включающую в себя головку плечевой кости, отделенную анатомической шейкой от большого и малого бугорков, и расположенную ниже их хирургическую шейку. Переломы плечевой кости на уровне проксимального отдела являются одной из самых распространенных травм скелета, по данным различных авторов, на их долю приходится 4-7 % от всех переломов конечностей и до 80 % переломов плечевой кости [1, 2, 3, 5].
Возрастные изменения структуры костной ткани, проявляющиеся выраженной остеопенией и остеопорозом, обусловливают значительное преобладание переломов проксимального отдела плеча у лиц пожилого возраста. По данным литературы до 75 % переломов этой локализации выявляется у пациентов старше 60 лет [1, 2].
Неослабевающее внимание отечественных и зарубежных травматологов к проблеме лечения переломов проксимального отдела плеча связано с тем, что, несмотря на использование в лечебной практике самых современных методов консервативного и оперативного лечения, до 60 % случаев травм проксимального отдела плеча приводят к значительному ограничению функции верхней конечности из-за развития тугоподвижности в плечевом суставе. В последние десятилетия показания к применению хирургических методов лечения при переломах проксимального отдела плечевой кости значительно расширились. Это произошло как благодаря улучшению хирургической техники, так и появлению новых имплантатов. В современной оперативной травматологии используются различные конструкции для скрепления отломков при повреждении проксимального отдела плечевой кости: накостные пластины различной конфигурации [1,2,6], интрамедуллярные стержни [5] или оригинальные методики с использованием спиц [3].
Цель исследования – ретроспективный анализ исходов лечения пациентов с переломами проксимального отдела плечевой кости, оперированных с использование для скрепления отломков накостных пластин с угловой стабильностью винтов.
Материалы и методы исследования
За период с 2011 по 2015 годы в травматологическом отделение СарНИИТО пролечено 77 пациентов с переломами проксимального отдела плечевой кости. Среди пациентов было 52 (68 %) женщины и 25 (32 %) мужчин. Среди женщин в зрелом возрасте до 55 лет прооперирована 21 больная, в пожилом возрасте от 55-75 лет – 26 и 5 пациенток старше 75 лет. Среди мужчин в возрасте до 60 лет прооперированно 19 пациентов и 6 – старше 60 лет.
По времени обращения пациентов в наш стационар со свежими переломами проксимального отдела плечевой кости до 5 дней с момента травмы прооперированно 46 (59,7 %) больных, с застарелыми повреждениями до 21 дня с момента травмы – 22 (28,6 %) пациента и с несросшимися переломами более 4 недель с момента травмы – 9 (11,7 %) больных.
Распределение пострадавших по типу перелома проксимального одела плечевой кости, согласно классификации C.S. Neer (1970), наиболее удобной в клинической практике, было следующим: двухфрагментарные – 37 (47,6 %), трехфрагментарные – 26 (33,4 %), четырехфрагментарные – 7 (9,5 %), переломо-вывихи головки плечевой кости – 7 (9,5 %). Все пациенты были прооперированы, для скрепления отломков проксимальной части плечевой кости использовали накостные пластины с угловой стабильностью винтов, отечественных и зарубежных производителей, которые устанавливали в режиме открытой репозиции отломков.
Технология остеосинтеза. Выполняли стандартный дельтовидно-грудной доступ к проксимальному отделу плечевой кости. После ревизии зоны перелома, удаляли все нежизнеспособные ткани, осколки губчатой кости, гематому. Осуществляли репозицию перелома плечевой кости путем прямого и непрямого воздействия на отломки. Далее устанавливали накостный фиксатор: пластину располагали точно по центру латеральной поверхности кости, передний край располагали по наружному краю межбугорковой борозды плечевой кости на 1 – 2 см ниже верхушки большого бугорка. После установки пластину фиксировали кортикальным винтом к диафизу плечевой кости, а правильность ее расположения контролировали рентгенологически, для определения длины винтов и временной фиксации пластины использовали спицу, введенную в головку плечевой кости. Винты, вводимые в головку плечевой кости, устанавливали вплотную к субхондральной поверхности, не проникая через этот слой. Для обеспечения стабильности перелома проксимальный отломок плечевой кости фиксировали 4-6 винтами. Затем производили окончательную фиксацию пластины к диафизу плечевой кости путем установки 3-4 кортикальных или блокируемых винтов в дистальной части накостной пластины. Послеоперационную рану ушивали послойно, для предотвращения формирования гематомы в области оперативного вмешательства устанавливался активный дренаж на 1 сутки.
Послеоперационное ведение больных. В послеоперационном периоде в течение 5-7 дней назначали анальгетики и проводили антибактериальную терапию. Дополнительная иммобилизация конечности выполняется с помощью косыночного бандажа. Активные движения в локтевом и лучезапястном суставе рекомендуются с первого дня после операции. С учетом достигнутой прочности фиксации отломков плечевой кости и выраженности болевого синдрома пассивные движения в плечевом суставе рекомендовали с 2-3 недели после операции. Рентгенологический контроль положения отломков проводили через 6, 9 и 12 недель с момента операции. При появлении признаков сращения перелома и отсутствии вторичного смешения отломков через 6 недель с момента операции (по данным контрольных рентгенограмм) прекращали иммобилизацию конечности и приступали к активному восстановлению функции плечевого сустава под контролем методиста ЛФК. Удаление металлической пластины выполняли через 8-12 месяцев после первичной операции при полном сращении перелома. Показанием для удаления пластины могут служить боль в проекции установки конструкции, в том числе сопровождающаяся ограничением подвижности сустава, или личное пожелание пациента.
Для контроля заживления костной раны у пациентов использовали клинические и инструментальные методы исследования (рентгенография, компьютерная томография). Исходы лечения оценивались по системе СОИ-1, включающей 16 параметров [4].
Результаты исследования и их обсуждение
Результаты оперативного лечения переломов проксимального отдела плечевой кости удалось проследить у 77 пациентов в сроки до 1 года и более. Наиболее благоприятные анатомо-физиологические результаты были получены у пациентов с двух- и трехфрагментарными переломами, в 63 клинических наблюдениях удалось добиться сращения перелома в сроки до 10 недель. Необходимо отметить что, большинство этих пациентов было прооперированно в сроки от 3 до 10 дней с момента получения травмы. Количественные показатели исходов лечения по системе СОИ-1 через 6-12 месяцев после операции достигали 86-98 %, что свидетельствовало о практически полном восстановлении функции сегмента плечо. На рис. 1 представлен клинический пример оперативного лечения двухфрагментарного абдукционного перелома проксимального отдела плечевой кости. Использование максимального количества винтов, веденных в проксимальный и дистальный отломки плечевой кости на фоне удовлетворительного состояние костной ткани позволили проводить раннюю функциональную реабилитацию поврежденной конечности у пациента трудоспособного возраста (рис. 1).
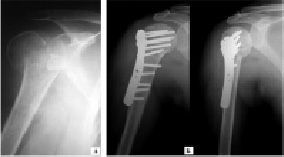
Рис. 1. Рентгенограммы пациента Б., 44 лет: а) при поступлении; б) выполнен остеосинтез перелома плечевой кости пластиной с угловой стабильностью винтов
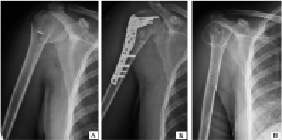
Рис. 2. Рентгенограммы пациентки П., 29 лет: а) при поступлении; б) выполнен остеосинтез перелома плечевой кости пластиной с угловой стабильностью винтов; в) перелом сросся, выполнено удаление металлоконструкции
На рис. 2 представлен клинический пример оперативного лечения трехфрагментарного аддукционного, перелома проксимального отдела плечевой кости, фрагменты большого бугорка плечевой кости были дополнительно фиксированы капроновым швом к пластине, функциональная реабилитация конечности проводилась после 4 недель с момента операции (рис. 2).
Хирургическая реабилитация пациентов с четырехфрагментарными переломами и переломо-вывихами проксимальной части плечевой кости характеризовалась значительными техническими сложностями при выполнении оперативного вмешательства: выраженные разрушения костных структур, разрывы и растяжение капсулы плечевого сустава влияли на прочность фиксации отломков плечевой кости и требовали увеличения сроков иммобилизации конечности в послеоперационном периоде.
В группе пациентов с четырехфрагментарными переломами из 7 клинических наблюдений сращения перелома удалось добиться у 5 пациентов в сроки от 8 до 10 недель с момента операции. Необходимость длительной иммобилизации конечности в целом сказалось на качественных показателях исходов лечения, по системе СОИ-1 они составляли 65-84 % через 6-12 месяцев с момента операции. В 2-х клинических наблюдениях у пациентов старше 75 лет при динамическом контроле выявлен асептическим некроз головки плечевой кости с фрагментацией костных структур и миграцией установленных конструкций. Соматическая патология и состояние костных структур не позволили выполнить у данных пациентов повторные хирургические вмешательства. На рис. 3 представлен клинический пример оперативного лечения четырехфрагментарного перелома проксимального отдела плечевой кости у пациентки старческого возраста. Несмотря на хорошее восстановление анатомии проксимального отдела плечевой кости и использование достаточного количества фиксирующих винтов сращение перелома не наступило: на фоне асептического некроза головка плеча фрагментировалась и металлическая конструкция мигрировала (рис. 3).
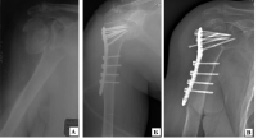
Рис. 3. Рентгенограммы пациентки Ж., 83 лет: а) при поступлении; б) выполнен остеосинтез перелома плечевой кости пластиной с угловой стабильностью винтов; в) через 10 месяцев после операции на фоне асептического некроза головки плеча произошла миграция конструкции
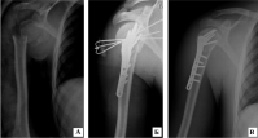
Рис. 4. Рентгенограммы пациента Г., 32 лет: а) при поступлении; б) выполнено правление вывиха и остеосинтез перелома плечевой кости пластиной с угловой стабильностью винтов; в) через 4 недели после удаления фиксирующих вывих спиц
В группе пациентов с переломо-вывихами проксимального отдела плечевой кости заживление перелома, и восстановление финкции плечевого сустава было достигнуто в 6 клинических наблюдениях из 7. Общие сроки реабилитации пациентов варьировались от 12 до 16 недель, по системе СОИ-1 исходы лечения в целом составили 75-87 %, что соответствует хорошим и удовлетворительным результатам. На рис. 4 представлен клинический пример оперативного лечения переломо-вывиха проксимального отдела плечевой кости; после репозиции и вправления вывиха установлена пластина, для профилактики повторного вывиха головка плечевой кости фиксирована спицами к суставной впадине лопатки (рис. 4).
В лечение несросшихся переломов проксимального отдела плечевой кости основные сложности остеосинтеза обусловлены дефицитом костной ткани, формирующимся в результате местного остеопороза и асептического некроза отдельных фрагментов плечевой кости, лишенных кровоснабжения. В данной группе больных было прооперированно 9 пациентов. После репозиции перелома и фиксации отломков пластиной и винтами дефект костной ткани, в зависимости от его объема заполнялся алло- или аутотрансплантатом. В 7 клинических наблюдениях удалось достичь сращения перелома в сроке до 16 недель. Необходимость длительной иммобилизации оперированного сегмента и существовавшие ранее контрактуры плечевого сустава способствовали снижению функциональных показателей исходов лечения больных, которые составили по системе СОИ-1 62-85 %. На рис. 5 представлен клинический пример оперативного лечения ложного сустава плечевой кости с дефектом костной ткани на уровне проксимального отдела плечевой кости. Остеосинтез массивной пластиной с максимальным количеством винтов дополнен аутотрансплантатом из гребня подвздошной кости, трансплантат фиксирован отдельным винтом (рис. 5).
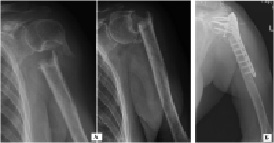
Рис. 5. Рентгенограммы пациентки Г., 65 лет: а) при поступлении; б) выполнен остеосинтез перелома плечевой кости пластиной с угловой стабильностью винтов, дефект костной ткани замещен аутотрансплантатом с дополнительной фиксацией винтом
Наши исследования подтверждают результаты полученные другими исследователями [1, 2, 6]. Так оптимальные анатомо-функциональные результаты лечения получены при хирургической реабилитации пациентов с двух- и трехфрагментарными переломами проксимального отдела плечевой кости. При этом оперативное вмешательство необходимо выполнить в ближайшие сроки после получения травмы, не позднее 5-7 дней.
При планировании оперативного вмешательства у пациентов с многофрагментарными переломами проксимального отдела плечевой кости как свежими, так и застарелыми и несросшимися необходимо учитывать качество костной ткани (регионарный остеопороз, очаги асептического некроза). Как показали наши наблюдения, качественная репозиция отломков и адекватно установленная массивная конструкция при неудовлетворительном качестве костной ткани не в состояние обеспечить сращения перелома проксимального отдела плечевой кости. Решение вопроса о выборе оптимального способа хирургического лечения пациентов с несросшимися переломами проксимального отдела плечевой кости при наличии дефекта костной ткани строго индивидуально. При наличии двух фрагментов с удовлетворительной плотностью костных структур, что может быть объективно установлено при выполнении компьютерной томографии, возможен остеосинтез накостной пластиной с угловой стабильностью винтов, дополненный пластикой костного дефекта алло- или аутотрансплантатом. При соблюдении указанных условий прогноз на удовлетворительный анатомо-функциональный исход лечения несросшегося перелома проксимального отдела плечевой кости может быть благоприятный, при других обстоятельствах оптимально выполнить эндопротезирование плечевого сустава.
Заключение
Проведенный нами ретроспективный анализ 77 клинических случаев хирургического лечения переломов проксимального отдела плечевой кости позволяет констатировать, что использование накостных пластин с угловой стабильностью винтов в целом обеспечивает необходимую прочность фиксации для сращения перелома и ранней функциональной реабилитации конечности при любых типах повреждения костных структур указанной локализации. Однако у пациентов со сложными многофрагментарными повреждениями (особенно пожилого и старческого возраста) и пациентов с несросшимися переломами проксимальной части плечевой кости необходимо индивидуально, с учетом качества костных структур, решать вопрос о выборе между остеосинтезом и первичным протезированием плечевого сустава.
С целью выявления индивидуальной структурореактивности процессов консолидации проведен сравнительный разведочный анализ между пациентами с консолидацией перелома проксимального отдела головки плечевой кости и пациентами с осложнением (ложный сустав, нек
In order to identify the individual structural reactivity of the consolidation processes a comparative exploratory analysis amid the patients with consolidation of the proximal humeral head fracture and the patients with complications (false joint, head necrosis) has been performed.
Переломы проксимального отдела плечевой кости составляют 5–10% всех переломов [1–3]. В структуре послеоперационных осложнений после лечения переломов проксимальной головки плечевой кости от 10% до 35% составляют неблагоприятные исходы в виде потери изначально достигнутой репозиции, варусной деформации головки с пенетрацией последней винтами, несращение или образование ложного сустава, как после консервативного, так и после оперативного лечения [4–7].
Давно известно, что каждая форма тела или органа характеризует индивидуальную структурореактивность по отношению к факторам внешней среды и к заболеваниям [8–12].
Однако до сих пор детально не изучены маркеры индивидуально-типологических особенностей формы головки проксимального отдела плечевой кости, определяющие или влияющие на индивидуальные особенности течения репаративных процессов (консолидации) кости. Все это свидетельствует об актуальности и необходимости ведения исследований в данном направлении.
Целью настоящего исследования было провести разведочный анализ исследуемых данных (подробное измерение проксимального отдела головки плечевой кости) у 21 обследуемого пациента с переломами этой части кости. Необходимо проверить гипотезу о наличии взаимосвязи между индивидуальными особенностями исходов консолидации (благополучных или осложненных) и индивидуально-типологическими особенностями строения проксимального отдела плечевой кости для разработки индивидуальных подходов к лечению переломов и прогнозированию результатов.
Задача исследования заключалась в том, чтобы по результатам консервативного и хирургического лечения пациентов с переломом проксимальной головки плечевой кости сравнить исходы сращения такого перелома (консолидация или осложнение в виде формирования ложного сустава, некроз головки), в связи с особенностями строения и формы проксимального отдела плечевой кости, противоположного перелому плечевого сустава на цифровых рентгенограммах.
21 пациент мужского и женского пола в возрасте от 40 до 80 лет. За основу для выбора тактики лечения взята классификация Neer, согласно которой пациенты с переломами проксимального отдела плечевой кости без смещения либо с допустимым смещением (угловое смещение до 45°, смещение по ширине до 1 см) подверглись консервативному лечению.
Пациенты, имеющие недопустимое смещение, пролечены оперативно. Оперативное лечение проводилось на третьи сутки после получения травмы. Выполнялся накостный остеосинтез пластинами с угловой стабильностью винтов, интрамедуллярный блокирующий остеосинтез.
Обследуемые пациенты были распределены в две группы. Первая группа: пациенты со сращением перелома в срок до 3 мес — 13 человек. Вторая группа: пациенты, имеющие осложнение в виде сформировавшегося ложного сустава и некроза головки, — 8 человек.
Всем пациентам проводилось традиционное для таких переломов рентгенологическое исследование травмированного и дополнительно противоположного поврежденному плечевого сустава. Условия проведения были одинаковы: в прямой проекции с разворотом в исследуемую сторону под углом в 30° на цифровом рентгеновском аппарате.
У всех обследуемых проведен анализ цифровой рентгенограммы сустава, противоположного поврежденному, т. е. здорового плечевого сустава. Согласно разработанной карте обследования, проводились измерения головки проксимального отдела плечевой кости в разных направлениях, в том числе измерялись углы и рассчитывались индексы, характеризующие особенности формы проксимальной головки плечевой кости, всего 87 параметров. Полученные величины подверглись статистической обработке методами Манна–Уитни и Краскела–Уоллеса (медианный и ранговый тесты).
Сравнительный анализ особенностей формы проксимального отдела плечевой кости между пациентами со сращением перелома в срок до 3 мес (13 человек) и пациентами с осложнением в виде сформировавшегося ложного сустава или некроза головки (8 человек) показал наличие достоверно значимых параметров, разделяющих пациентов с различными исходами лечения по медиане (табл.).
Это признак, измеряющий угол между анатомической шейкой и линией, ограничивающей большой бугорок до хирургической шейки (измеряемый признак: угол 47 — р
А. В. Лифанов
Л. Т. Левченко 1 , доктор медицинских наук, профессор
Л. Б. Резник, доктор медицинских наук, профессор
ГБОУ ВПО ОмГМУ МЗ РФ, Омск
Переломы проксимального отдела плечевой кости составляют 5% всех переломов и чаще всего встречаются у пожилых больных. Анатомически к переломам проксимального отдела относятся все переломы плечевой кости проксимальнее хирургической шейки. Классификация, используемая в этом тексте, была разработана Neer. Согласно этой классификации, проксимальный отдел плечевой кости делят на четыре сегмента:
1) большой бугорок;
2) малый бугорок;
3) анатомическая шейка;
4) хирургическая шейка.
Переломы проксимального отдела плечевой кости классифицируют на основе анатомического и лечебного принципов.
I. Переломы хирургической шейки:
Класс А: вколоченные переломы с угловым смещением
Класс Б: переломы со смешением по ширине
Класс В: оскольчатые переломы
II. Переломы анатомической шейки (эпифиза):
Класс А: переломы без смещения, включая повреждения эпифиза
Класс Б: переломы со смещением
III. Переломы большого бугорка:
Класс А: переломы без смещения
Класс Б: переломы со смещением
IV. Переломы малого бугорка
V. Сложные переломы (трех- н четырехфрагментные)
VI. Переломы суставной поверхности
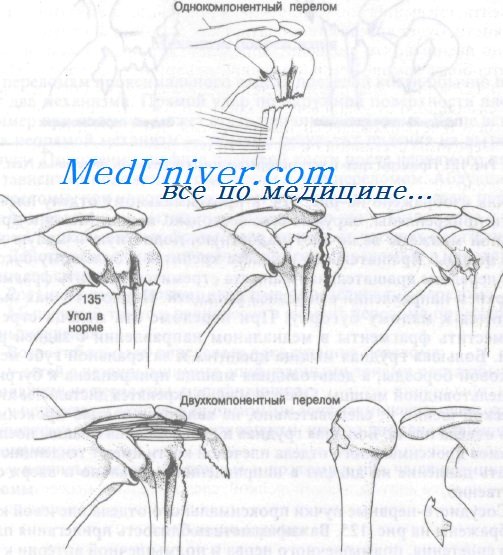
Примеры одно- и двухфрагментных переломов, описанных Neer
Эта классификация имеет как прогностическое, так и лечебное значение и зависит только от соотношения поврежденных костных сегментов и их смещения.
Если после травмы все фрагменты не смещены по ширине и под углом, перелом классифицируют как однофрагментный. Если фрагмент смещен по ширине более чем на 1 см или под углом более 45° от остальной интактной части плечевой кости, перелом классифицируют как двух фрагментами. Если два фрагмента смещены каждый по отдельности, то перелом классифицируют как трехфрагментный. И, наконец, если все четыре фрагмента смещены каждый в свою сторону, то перелом будет четырехфрагментным.
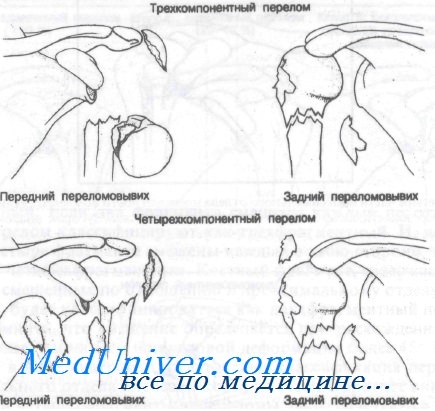
Примеры трех- и четырехфрагментных переломов, описанных Neer
Костный фрагмент, содержащий два сегмента, смещенных по отношению к проксимальному отделу плечевой кости, будет классифицироваться как двухфрагментный перелом. Важно помнить, что смещение определяется при расхождении фрагментов более чем на 1 см или угловой деформации более 45°.
На рисунке в виде диаграмм представлена классификация переломов проксимального отдела плечевой кости по Neer. Обратите внимание, что трех- и четырехфрагментные переломы часто сочетаются с вывихом. Переломы суставной поверхности не включены в классификацию Neer и будут рассмотрены отдельно в конце этой главы.
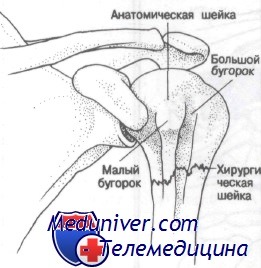
Анатомия проксимального отдела плечевой кости. Показан перелом хирургической шейки
Около 80% всех переломов проксимального отдела плечевой кости являются однофрагментными. Отломки удерживаются на месте периостом, вращательной манжетой и суставной капсулой. Первичная стабилизация и лечение этих переломов должны осуществляться врачом неотложной помощи.
Остальные 20% переломов проксимального отдела плечевой кости, как правило, двух-, трех- или четырехфрагментные. Эти переломы требуют репозиции и после нее могут оставаться нестабильными.
Чтобы понять механизм возникновения переломов в проксимальном отделе плечевой кости и особенности смещения при них, необходимо знание анатомии. Анатомия проксимального отдела плечевой кости представлена на рисунке. Суставная поверхность, сочленяясь с лопаткой, образует плечелопаточный сустав.
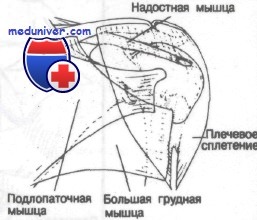
Места прикрепления важнейших мышц к проксимальному отделу плечевой кости
Суставная поверхность заканчивается анатомической шейкой; следовательно, переломы, локализованные проксимальнее анатомической шейки, рассматривают как переломы суставной поверхности. Хирургическая шейка — это суженная часть проксимального отдела плечевой кости дистальнее анатомической шейки. Большим бугорком и малым бугорком называют костные выступы, располагающиеся дистальнее анатомической шейки.
Как изображено на рисунке, к проксимальному отделу плечевой кости прикреплены, окружая его, несколько мышц. Мышцы вращательной манжеты включают надостную, подостную и малую круглую мышцы. Вращательная манжета крепится к большому бугорку. При переломе вращательная манжета стремится сместить фрагменты в верхнем направлении с передней ротацией. Подлопаточная мышца крепится к малому бугорку.
При переломе эта мышца стремится сместить фрагменты в медиальном направлении с задней ротацией. Большая грудная мышца крепится к латеральной губе межбугорковой борозды, а дельтовидная мышца прикреплена к бугристости дельтовидной мышцы. Обе эти мышцы крепятся дистальнее хирургической шейки и, следовательно, не являются частью проксимального отдела плеча. Большая грудная и дельтовидная мышцы после переломов проксимального отдела плечевой кости имеют тенденцию оказывать давление на диафиз в направлении медиально и вверх соответственно.
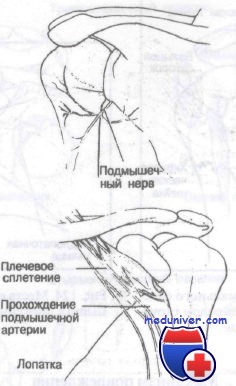
Ход важнейших нервов и сосудов, рассмотренных при обсуждении переломов проксимального отдела плечевой кости
Сосудисто-нервные пучки проксимального отдела плечевой кости изображены на рисунке. Важно отметить близость прилегания плечевого сплетения, подмышечного нерва и подмышечной артерии к проксимальному отделу плечевой кости. Повреждения нервов и сосудов часто сопровождают переломы этой области.
К переломам проксимального отдела плечевой кости обычно приводят два механизма. Прямой удар по наружной поверхности плеча, например при падении, может стать причиной перелома. Чаще встречается непрямой механизм — обычно результат падения на вытянутую руку. Положение диафиза плечевой кости после непрямого перелома зависит от положения конечности перед переломом.
Абдукционные переломы, при которых фрагмент плечевой кости отведен, происходят при падении на вытянутую отведенную руку. Положение и тип перелома проксимальных фрагментов зависят от четырех факторов.
1. Действующая сила определяет тяжесть перелома и в некоторой степени его смещение.
2. Ротация плеча в момент перелома определяет тип перелома.
3. Мышечный тонус и равновесие в момент перелома определяют степень смещения.
4. Возраст больного определяет локализацию перелома:
а) у детей с незакрывшимися эпифизарными зонами роста обычно наблюдаются не переломы, а эпифизеолизы;
б) у подростков с оссифицированными эпифизами кости очень крепкие и поэтому у них чаще бывают вывихи, иногда сопровождающиеся переломами;
в) у пожилых кости непрочные и поэтому у них чаще возникают переломы.
Серия рентгенограмм при повреждениях, рекомендованная Neer, очень помогает оценке переломов проксимального отдела плечевой кости. Кроме того, авторы рекомендуют снимки в переднезадней проекции с внутренней ротацией конечности и в аксиллярной проекции. Эти четыре проекции позволяют провести полную оценку плечевого сустава и проксимального отдела плечевой кости, включая суставную поверхность. Эти снимки можно делать больному в положении лежа, стоя или сидя, хотя авторы рекомендуют положение сидя.
При внутрисуставных переломах наблюдается гемартроз, при этом головка плечевой кости может сместиться вниз. Рентгенологически этот признак именуют псевдовывихом, указывающим на наличие внутрисуставного перелома. Дополнительным рентгенологическим признаком, указывающим на наличие внутрисуставного перелома, является наличие жировой жидкостной линии.
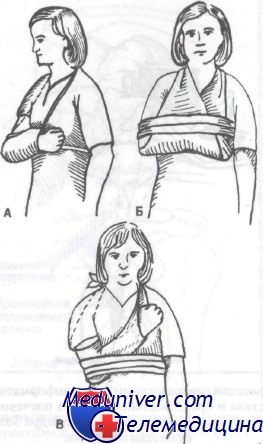
А. Поддерживающая и охватывающая повязка для иммобилизации переломов проксимального отдела плечевой кости.
Б. Поддерживающая и охватывающая повязка из коммерчески изготовляемых перевязи и эластического бандажа.
В. Повязка Вельпо и охватывающая повязка, используемые при нестабильных переломах хирургической шейки, обеспечивают расслабление большой грудной мышцы
Лечение переломов проксимального отдела плечевой кости зависит от возраста больного и его образа жизни.
Аксиома: успешное лечение переломов проксимального отдела плечевой кости зависит от раннего начала движений. Чтобы избежать длительной иммобилизации, допускается анатомически неточная репозиция.
Однофрагментные переломы, составляющие 80% всех переломов проксимального отдела, можно лечить с помощью поддерживающей и косыночной повязок, фиксированных к туловищу. Обычно рекомендуют ранние упражнения. В более поздних стадиях заживления показаны активные упражнения.

Код МКБ-10: S42.2 — Перелом верхнего конца плечевой кости.
Переломы проксимального метаэпифиза плечевой кости составляют 4–5% всех переломов и 80% переломов плечевой кости. У лиц старше 60 лет они составляют 17% от всех переломов. Среди переломов проксимального конца плечевой кости наиболее часто встречаются переломы хирургической шейки.
Частые переломы в данной области объясняются тем, что кортикальный слой этого участка тоньше и хирургическая шейка является местом перехода фиксированной части плеча (места прикрепления мышц, связок) в менее фиксированную.
При оперативном лечении переломов данной локализации частота осложнений достигает 48%.

Важное влияние на результаты лечения оказывает сосудистая анатомия головки плеча. Основным источником кровоснабжения головки является a. circumflexa humeri anterior, которая отдает ветвь – a.arcuata, проходящую в области межбугорковой борозды и внедряющуюся в головку. Эта артерия обеспечивает кровоснабжение 2/3 эпифиза плеча. Из-за такого типа артериального кровоснабжения, переломы, проходящие по линии анатомической шейки, могут приводить к деваскуляризации фрагмента головки, содержащего суставную поверхность и его аваскулярному некрозу.
Механогенез повреждения

Переломы проксималыюго отдела плеча возникают при прямом ударе по наружной поверхности плечевого сустава либо при падении на локоть или кисть.
По линии расхождения фрагментов переломы хирургической шейки делят на приводящие (аддукционные) и отводящие (абдукционные).
Абдукционные переломы возникают при падении с упором на вытянутую отведенную руку: центральный отломок приведен и ротирован кнутри, между отломками образуется угол, открытый кнаружи и кзади.
Аддукционные переломы возникают при падении с упором на вытянутую приведенную руку: центральный отломок отведен и ротирован кнаружи. Отломки образуют угол, открытый кнутри и кзади.
Классификация
Наиболее простой и применяемой в повседневной практике является классификация, предложенная Neer в 1970 году. Она основана на выделении четырех основных фрагментов - суставной фрагмент, диафиз, бугорки. Тяжесть повреждения увеличивается от двухк четырехфрагментарным переломам. Переломо-вывихи плечевой кости выделены в отдельную группу.
По Neer, фрагменты считаются смещенными лишь при их наклоне более чем на 45° или сдвиге более чем на 1 см.
Клиническая картина
При переломах без смещения определяется местная болезненность, усиливающаяся при осевой нагрузке и ротации плеча, функция плечевого сустава возможна, но ограничена. При пассивном отведении и ротации плеча головка следует за диафизом. При переломах со смещением отломков основными признаками являются резкая боль, в области плечевого сустава имеются припухлость и кровоизлияние, нарушение функции плечевого сустава, патологическая подвижность на уровне перелома, укорочение и нарушение оси плеча.
Характер перелома и степень смещения отломков уточняют при помощи рентгенограммы. Необходимо помнить о том, что перелом хирургической шейки плеча может осложниться повреждением сосудисто-нервного пучка как в момент травмы, так и при неумелой репозиции.
Диагностика

Основными клиническими признаками повреждения являются боль, отечность и гематома. Для уточнения диагноза необходимо рентгенологическое исследование, выполняемое как минимум в двух взаимоперпендикулярных проекциях. Наиболее распространенными стандартными проекциями являются следующие:

− передне-задняя проекция плечевого сустава: пациент поворачивается на 30° в больную сторону так, чтобы лопатка находилась параллельно кассете с пленкой. Луч рентген-аппарата наклоняется на 20° каудально. При этом полностью раскрывается суставное пространство плечевого сустава;
− аксиальная проекция плеча: пациент сидит с отведенным плечом, предплечье располагается на столе рентген-аппарата, кассета подкладывается под плечевой сустав на стол. При этом четко выявляется положение головки плеча в суставной впадине, а также смещения большого бугорка кзади и малого – медиально.
Кроме рентген-исследования, для диагностики повреждений проксимального отдела плеча используется КТ-исследование. Данное исследование позволяет определить вдавленные переломы хряща плечевой кости или отрывные переломы края суставной впадины лопатки. КТ-исследование уточняет картину перелома бугристости. Для уточнения диагноза повреждения мягкотканных структур проксимального отдела плеча – ротаторной манжеты, капсулы плечевого сустава, повреждение Банкарта, Хилл-Сакса, повреждение SLAP – используется МРТ-исследование.

Повреждение Банкарта (Bankart) обозначает отрыв капсулы и суставной губы от суставной впадины плеча.
Повреждение Хилл-Сакса (Hill-Sachs) – костное повреждение задне-наружной части головки плеча при ударе о край суставной впадины после вывиха.
Повреждение СЛЭП (SLAP) – отрыв места прикрепления длинной головки бицепса, от верхней части суставной губы и суставной впадины лопатки. При отрыве сухожилие тянет суставную губу за собой. КТ-исследование должно быть стандартным. Повреждение сосудисто-нервных структур. Переломы проксимального отдела плеча, особенно переломо-вывихи, могут осложняться травмой подмышечного нерва, подмышечной артерии, шейно-плечевого сплетения.
Диагностика повреждения подмышечного нерва: паралич дельтовидной мышцы – невозможность отвести руку; потеря кожной и болевой чувствительности в области наружной поверхности плеча;
Диагностика повреждений подмышечной артерии: снижение кожной температуры; побледнение кожных покровов; плотный отек плеча и предплечья; ослабление пульса на артериях предплечья; обширные подкожные гематомы в нади подключичных областях.
Клиника брахиоплексопатий зависит от локализации уровня повреждения плечевого сплетения.
Лечение
Принципы лечения переломов проксимального метаэпифиза плечевой кости:
1. Выбор оперативного метода лечения должен основываться на дифференциальном подходе, учитывающем как характер перелома, так и качество костной ткани. Оперируют такие переломы приблизительно в 20% случаев.
3. Блокируемые пластины позволяют выполнить стабильный остеосинтез метафизарных переломов в условиях снижения плотности костной ткани.
4. Интрамедуллярный блокирующий остеосинтез ипсилатеральных переломов проксимального отдела и диафиза создаёт условия для адекватной фиксации костных отломков, заживления перелома и восстановления функции конечности.
5. Многооскольчатые высокоэнергетические внутрисуставные переломы являются показанием для первичного эндопротезирования плечевого сустава.
6. Остеосинтез, выполненный с учётом морфологии перелома, качества кости, биомеханики сегмента и обеспечивающий сохранение местного кровообращения позволяет проводить реабилитацию параллельно с процессом заживления перелома. Пользуясь классификацией по Neer, выделяют: − переломы без смещения. Невзирая на количество фрагментов и линию излома, такие переломы целесообразно лечить консервативно, выполняя еженедельное рентген-обследование для контроля положения фрагментов;
− двухфрагментарные переломы: тактика лечения зависит от компонентов перелома:
отрывные переломы бугорка лечатся консервативно, если смещение фрагмента Консервативное лечение
Консервативное лечение переломов проксимального отдела плеча включает в себя закрытую репозицию отломков (или нет) и фиксацию конечности при помощи повязки Дезо или функциональной повязки.
Использование консервативных методов лечения пострадавших предполагает наличие хорошего контакта врача и пациента: необходимый уровень контроля перелома и состоятельности фиксирующего элемента, а также выполнение пациентом рекомендаций лечащего врача.

Иммобилизация повязкой Дезо. Преимущество лечения: снижение риска послеоперационных осложнений. Недостатки: возможность несращения или замедленного сращения перелома. Длительное обездвиживание плечевого и локтевого суставов может привести к тугоподвижности.
Использование повязки Дезо в лечении переломов группы рекомендовано не более 4–5 недель. Счетвертой недели повязку Дезо можно заменить на повязку типа косыночной и начинать разработку в плечевом суставе с постепенным наращиванием амплитуды движений по индивидуальной программе. После этого рекомендуется пройти курс реабилитации или активно разрабатывать плечевой и локтевой сустав согласно рекомендациям лечащего врача.
Функциональная повязка. Метод основан на репозиции перелома под собственным весом конечности. Для репозиции и дальнейшего сращения перелома имеет большое значение целостность мягких тканей сустава. Пациенту рекомендована ранняя мобилизация плечевого сустава (маятникообразные движения в повязке, начиная с 3–4-й недели).
Данный метод лечения предполагает осознанное выполнение пациентом рекомендаций лечащего врача. Не рекомендуется применение этого метода в случае наличия у пациента психических расстройств или пренебрежения к рекомендациям врача.
Преимущество данного метода заключаются в его малой травматичности и возможности ранней мобилизации в смежных суставах. Недостатки: болевой синдром при ношении повязки в первые 2 недели после травмы; большая степень риска вторичного смещения, в сравнении с повязкой Дезо; необходимость постоянного тщательного наблюдения за пациентом. Рекомендованный срок ношения повязки – 4–6 недель.

Status localis. Описание локальных статусов по травматологии
Описание локальных статусов по травматологии. Наиболее часто всречающиеся повреждения. Status localis.

Протоколы операций, травматология-ортопедия
Начните с фразы, описывающей положение пациента (на спине, на животе, полубоком, с рукой на приставном столике и т.д.)
Источник: Травматология и ортопедия : пособие для студентов лечебного и педиатрического факультетов / под ред. В.В. Лашковского. – Гродно
Материал применяется только с целью обучения и ознакомления, и используется в рамках цитирования и/или как объект обсуждения.
Внимание! Все материалы размещенные на странице не являются рекламой,
а есть не что иное как мнение самого автора,
которое может не совпадать с мнением других людей и юридических лиц!
Читайте также:


