Лечебная физкультура при вертеброгенной радикулопатии
Радикулит или радикулопатия – патологическое состояние, характеризующееся резкой простреливающей болью в области с первичным процессом, которая может иррадиировать в верхние конечности, плечи, бедра, и, даже, голени. Различают радикулит шейного, грудного, поясничного, пояснично-крестцового отдела позвоночника. В большинстве случаев используют консервативные методы лечения, одним из которых выступает гимнастика.
Коротко о болезни
Радикулопаия – не отдельное заболевание, а симптом, который сопровождает другие патологии, протекающие в области позвоночника. Они могут развиваться без явно выраженных признаков на начальных стадиях, а в остром и подостром периодах выдать себя острой болью. В таких случаях симптоматического лечения недостаточно. Нужно выявить источник радикулопатии и ликвидировать, иначе боль приобретет хроническое течение.
Часто радикулит протекает с высокой интенсивностью, проявляясь резкими и сильными болями, иррадиирующими в другие участки туловища, ограничением подвижности пораженного отдела. Клиническая картина обусловлена защемлением корешков нервов, которые располагаются по линии позвоночного столба, и воспалительным процессом. В связи с такой этиологией радикулопатию именуют корешковым синдромом.
- травмирование позвоночного столба, включая застарелые травмы;
- протрузия межпозвонкового диска;
- грыжа и остеохондроз межпозвонкового диска;
- асимметрия мышц спинного отдела;
- усиленные физические нагрузки на позвоночник.
Радикулопатия – следствие переохлаждения, присоединения инфекции, резкого и неаккуратного движения.
Эффективность ЛФК при заболевании

Гимнастика при радикулите (корешковом синдроме) – настоящее спасение для женщин и мужчин, которые страдают подобным состоянием. Основные задачи тренировок в период лечения патологии:
- нормализация естественного тока крови в больном отделе;
- повышение прочности мышечных структур;
- восстановление подвижности позвоночного столба;
- снижение интенсивности и устранение болевой симптоматики;
- уменьшение риска рецидива корешкового синдрома.
Лечебная физкультура при радикулите способствует укреплению мышечного корсета спины, который участвует в поддержке позвоночного столба в правильном анатомическом положении. Это отличная профилактика смещения позвонков относительно друг друга.
Главное условие – проведение физических упражнений в комплексе с иными методиками лечения – медикаментозным, физиотерапевтическим. В стадию обострения ЛФК не назначают. Гимнастику можно выполнять на дому, но только после консультации лечащего врача. Упражнения подбирают в индивидуальном порядке с учетом особенностей первичного заболевания.

Лечение зарядкой при радикулите спины проводится в несколько этапов, в каждый из которых назначают определенные упражнения:
- На 1 этапе гимнастика позволяет снять боль, отек, спазмы мышечного корсета, улучшить ток лимфы в пораженной области.
- На 2 этапе восстанавливается организм в целом, улучшается подвижность больного отдела.
- На 3 этапе назначают упражнения для формирования мышечного корсета, тренировки мышц конечностей.
Лечебная физкультура и утренняя зарядка должны проводиться по правилам, обозначенным тренерами:
- каждое движение выполняется плавно, без резких маневров (в противном случае боль только усилится);
- на начальном этапе упражнения при радикулите выполняют в положении сидя или лежа, со временем приступая к движениям в положении стоя;
- в первое время упражнения повторяют минимальное количество раз, со временем увеличивая число повторов;
- статические и динамические упражнения чередуют;
- ЛФК при корешковом синдроме выполняют регулярно, без перерывов, до восстановления общего здоровья;
- при неэффективности упражнений нужно обратиться к лечащему врачу (может понадобиться коррекция курса).
Лечение в домашних условиях дискогенной радикулопатии может нанести вред, если пренебрегать противопоказаниями. Ограничения к проведению лечебно-физкультурного комплекса:
- развитие тяжелого заболевания сердца;
- повышенное артериальное давление;
- стадия обострения радикулопатии;
- тяжелое общее состояние.
Если присутствует хоть одно противопоказание, выполнение упражнений откладывают до ликвидации фактора: наступления стадии ремиссии, снижения давления и т.д.
Эффективные упражнения при радикулите
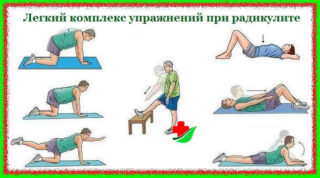
Каждое упражнение повторяют максимум по 10-15 раз.
ЛФК в положении лежа на спине:
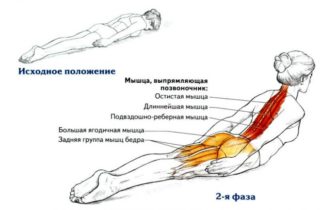
ЛФК в положении лежа на животе:
- Ладонями упереться в подбородок, нижние конечности поочередно поднимать над опорой.
- Имитация плавания брассом.
- Поднимать одновременно противоположные верхние и нижние конечности.
- Поднимать корпус над опорой, при этом создавая напряжение мышечного корсета шеи, одновременно сцепив руки за спиной в замке.
Можно выполнять упражнения на растяжку позвоночного столба, которые особенно эффективны при радикулите поясницы и пояснично-крестцового отдела:
- Лежа на спине поднимать согнутые колени к груди.
- Лежа на спине обнять согнутые колени, поворачивать туловище в стороны.
- Лежа на спине обнять согнутые колени, прогнуться в шейном отделе, делать перекаты вперед и назад по типу лодочки.
Если возникла острая боль во время тренировки, выполнение упражнений прекращают.
Йога при боли в спине

Лечиться от радикулита можно в тренажерном зале, где проводятся занятия йогой. Ею можно заменить классические упражнения лечебно-физкультурного комплекса. От обычной гимнастики йога отличается тем, что в каждое движение заложен смысл. Основная задача – концентрация на собственном теле.
Йога при радикулите позволяет разработать суставы. Лучше всего пройтись по всему туловищу, начиная упражнения с нижнего отдела, двигаясь наверх:
- Носком стопы опереться о пол, делать вращательные движения, прорабатывая каждый палец. Упражнение делают медленно, чтобы чувствовался каждый сустав.
- Пяткой опереться о пол, медленно проводить сжимание и разжимание, удерживаясь в каждом движении на протяжении 3-5 секунд.
- Слегка согнуть коленные суставы в положении стоя, делать вращение в стороны, внутрь.
- Проводить круговые движения тазобедренными суставами вправо и влево.
- То же упражнение проводить с согнутой в коленном суставе ногой, поднятой перпендикулярно прессу.
- Поочередно вращать руки целиком, кисти, локти, плечи.
- Делать наклоны шеей влево и вправо, вперед и назад, удерживаясь в каждом положении на протяжении нескольких секунд.
Йога позволяет разработать суставы и укрепить дыхательную, сердечно-сосудистую систему, восстановить нормальное кровообращение и лимфообращение в пораженной области, выработать правильную осанку, устранить лишний вес. Не менее эффективны занятия и для психологического здоровья: снимается нервное напряжение, усиливается продукция гормона счастья серотонина.
ЛФК при радикулите дает хорошие результаты, если проводить его в комплексе с иными методами лечения. Однако самотерапия при боли в спине недопустима. Только врач сможет назначить комплекс упражнений, учитывая особенности первичного заболевания и общее состояние здоровья.
Проблемы с позвоночником встречаются у большинства людей. Городской ритм жизни, личное авто или поездки в транспорте, чрезмерные нагрузки. Большая часть профессий предполагает длительное время нахождение сидя. Долгое пребывание в одном положении отрицательно влияет на состояние позвоночного столба.
Содержание

Со временем, развивается остеохондроз, затем радикулит в крестцово-поясничном отделе. Защемление спинномозгового корешка происходит при любом повреждении. Заболевание одинаково часто встречается у мужчин и женщин. Важно, что радикулит не возникает в здоровом позвоночнике.
- Постоянные боли внизу спины;
- Прострелы;
- Нарушения подвижности.
Причиной может быть радикулопатия. Как провести диагностические мероприятия для выявления синдрома и что делать для восстановления позвоночника, мы подробно расскажем в этой статье.
Потратьте 7 – 8 минут своего времени и узнайте, как быть здоровым.
Причины
Проблема появляется, когда есть остеохондроз. Ущемляется нервный корешок, который отходит от спинного мозга. Это явление может произойти при любом повреждении позвонков.

Причины радикулита следующие:
- заболевания позвоночника: спондилоартроз, остеохондроз, межпозвоночные грыжи, протрузии;
- аномалии развития костной и мышечной ткани, спазм мышц;
- искривление позвоночного столба – сколиоз; нарушение осанки;
- длительное сидячее положение – неправильная нагрузка на позвоночник;
- гиподинамия, при незначительных физических нагрузках происходит нарушение кровообращение в области пояснично-крестцового отдела;
- недостаточное количество жидкости, скудный питьевой режим;
- недостаток витаминов и микроэлементов, таких как кальций, фосфор, магний, приводит к нарушениям в костной ткани и проведении нервного импульса;
- инфекционные заболевания, поражающие позвоночник: туберкулез, сифилис;
- травматизация в пояснично-крестцовой зоне;
- ожирение, чрезмерная нагрузка на нижний отдел позвоночного столба;
- наличие новообразования.
Сдавливание спинномозговых корешков – это синдром, который может проявиться при различных заболеваниях спины. Самый частый фактор возможного развития проблемы, это болезни позвоночного столба, в частности остеохондроз и травматические поражения спины.
Остальные причины встречаются значительно реже.
Подробнее о заболевании, можно посмотреть в этом видео:
Дискогенная радикулопатия
Данная болезнь развивается при наличии межпозвоночной грыжи поясничного отдела позвоночника. Часто дискогенная радикулопатия возникает у людей, которые мало двигаются, постоянно сидят. Проявляется синдром и у тех, чья работа требует однообразного постоянного положения тела. При этом заболевании, выражен болевой синдром, который может иррадиировать в нижние конечности или во внутренние органы: сердце, желудок.
При боли в груди, болезнь маскируется под проблемы с сердцем, при болезненных ощущениях в животе, происходит имитация поражения желудка. Определить природу заболевания поможет тщательное обследование всех отделов спины.

Доктор проведет опрос, осмотр, назначит дополнительные методы обследования: лабораторные и инструментальные.
Болезнь обязательно нужно лечить. Если не принимать никаких мер, процесс приведет к серьезному осложнению – параличу нижних конечностей или хронизации процесса.
Дискогенная радикулопатия является первичной формой заболевания, существует вторичный радикулит – вертеброгенный. Он возникает при поражении позвонков, течение заболевания тяжелое.
Симптомы
Есть несколько форм болевых синдромов, описывающих состояние при радикулопатии в пояснично-крестцовой зоне. Каждая из форм может быть более легкой и менее выраженной или тяжелой, с сильными проявлениями.

Люмбалгия – тупая боль, возникающая в нижней части спины, носит беспрерывный характер, усилению неприятных ощущений способствуют повороты, наклоны, длительное нахождение в сидячем ли стоячем положении. Ослабление симптоматики происходит, когда человек ложится, снимается напряжение и нагрузка с позвоночного столба.
Люмбаго – острая боль в пояснично-крестцовом отделе, симптоматика появляется при чрезмерных нагрузках на нижнюю часть позвоночника: подъем тяжестей. Люди описывают возникновение болезненных ощущений, как резкий прострел.
Люмбоишалгия – острое сильное болевое ощущение в поясничной области, которое иррадиирует в нижние конечности.
Важно! При любой форме человек занимает вынужденное положение тела, движения в поясничном отделе позвоночного столба становятся невозможными.
Мышцы на стороне поражения спазмированы. Так как, заболевание связано с поражением периферической нервной системы, в зависимости от степени тяжести, могут наблюдаться нарушения чувствительности разного типа в нижних конечностях.
Болевой синдром усиливается при резких движениях.
Почувствовать резь в спине можно при:
- Занятиях спортом;
- Прогулках;
- Фитнесе.
Обострение происходит, когда сдавливается корешок нерва между позвонками.
К характерным признакам радикулопатии поясничного отдела относят:
- Синдром натяжения спинных мышц;
- Искривление позвоночника;
- Болезненность в спине;
- Нарушение чувствительности;
- Тянущая боль в бедрах, ягодицах или икрах;
- Слабость в ногах;
- Нарушение походки.
Обратите внимание! При появлении выше указанных симптомов следует, обязательно обратится за квалифицированной помощью.
Чем опасно заболевание?
Сдавливание корешков спинномозговых нервов происходит при дегенеративных заболеваниях позвоночника или травме. В здоровом организме, радикулопатии не бывает. Самая часто встречаемая причина радикулита – это прогрессирование остеохондроза.
При появлении простреливающей, острой боли в пояснично-крестцовом отделе, нужно немедленно принять меры. Если не лечить заболевание, возможно развитие серьезного осложнения, такого, как полное обездвиживание нижних конечностей.
Самолечением заниматься не стоит. Этот способ может ухудшить состояние.
В случае приступа радикулита, рекомендуется обратиться к неврологу и получить грамотное лечение.
Помните! Радикулопатия может сделать из человека инвалида.
Когда развивается паралич нижних конечностей, восстановить их функцию будет невозможно.
Диагностика
Радикулит является серьезной проблемой современного общества. Это заболевание существенно ухудшает качество жизни людей, является медико-социальной проблемой, часто приводит к инвалидности. При возникновении симптоматики радикулопатии, стоит незамедлительно обратиться к врачу.
Невролог проведет опрос больного, выяснит, имеются ли заболевания позвоночника. Эти данные позволяют уточнить форму заболевания: первичная или вторичная. Доктор осмотрит пациента, выявит локализацию боли, факторы при которых появляются неприятные ощущения.

При осмотре определяются расстройства чувствительности: ощущение мурашек, онемения, дискомфорта в нижних конечностях. При тяжелой степени болезни, может отсутствовать чувство боли, в ответ на раздражитель Часто не ощущается тепло, холод.
В зависимости от степени заболевания, нарушения будут разные. Врач проводит неврологическое обследование.
Исследуется работа черепных нервов, функции различных отделов головного мозга, работа периферических нервов – двигательная, чувствительная иннервация. Невролог пальпирует позвоночник, определяет, есть ли искривления, например, сколиоз, который провоцирует развитие радикулопатии, врач мануально исследует мышцы спины, определит наличие спазма. Проверит, нормально ли они осуществляют свою работу.
Затем доктор назначает лабораторные и инструментальные методы диагностики.
Из анализов сдается кровь, по ней определят активный воспалительный процесс в организме. Достаточно информативны при радикулопатии инструментальные способы выявления заболевания.
Рентгенографическое исследование – снимки делаются, как правило, в двух положениях сбоку и прямо. Этот вид обследования выявляет костную патологию позвоночного столба. Особенно актуально это в стадии прогрессирования заболевания, когда имеются выраженные нарушения.
Компьютерная томография выявляет заболевания костей, в данном случае, позвонков.
Этот метод позволяет выявить болезнь на ранней стадии, когда изменения в костной системе минимальны. На ранних стадиях можно обнаружить протрузию, спондилоартроз, остеохондроз – те заболевания, которые приводят к радикулопатии.
Магнитно-резонансная томография – метод обладает высокой точностью и информативностью результатов, позволяет осмотреть окружающие ткани, спинной мозг, спинномозговые нервы, их состояние. Что при радикулите является очень важным моментом, так как, поражается периферический нерв. Этот метод определяет состояние спинномозгового корешка, степень сдавливания, состояние волокна.
В зависимости от тяжести поражения, подбирается правильное лечение.
Подробнее о диагностике крестцово-поясничной радикулопатии, можно узнать из следующего видео:
Лечение
При появлении радикулита, нужно принимать меры как можно быстрее. Важно быстро снять обострение и закрепить результат. Для этого применяется комплексный подход.
Только использование нескольких методов лечения окажет положительное действие и избавит от боли.
Часто без лекарственных средств, при радикулопатии не обойтись. Врачи назначают нестероидные противовоспалительные средства. Особенно часто применяются препараты нового поколения – мелоксикам, целекоксиб. Они снимают воспалительную реакцию и дополнительно оказывают анальгезирующее действие.
Можно применять в виде мазей, уколов, таблеток – в зависимости от тяжести симптоматики.
Обезболивающие препараты используются для снятия сильного болевого синдрома.
Миорелаксанты используются для снятия спазма мышц и уменьшения сдавливания корешка нерва.
Витамины группы В назначаются в виде уколов, улучшают нервную проводимость, положительно влияют на спинномозговые нервы.
Стоит помнить, что любые лекарственные средства имеют значимые побочные эффекты. Особенно часто они проявляются при длительном, неконтролируемом приеме. НПВС вызывают опасные кровотечения: обостряется гастрит и геморрой.
Эту процедуру может выполнять только врач и по строгим показаниям. Блокаду лучше делать в стационаре, с отделением интенсивной терапии. Допускается и амбулаторное проведение манипуляции знающим доктором. Суть методики заключается в том, что уколом анестезирующего препарата рядом с поврежденным нервом снимается сильный болевой синдром.
Чтобы правильно выбрать точку, используют аппарат – нейростимулятор, он позволяет определить место положения нерва и укол мгновенно оказывает обезболивающее действие. Анестетики для процедуры используются разные, в государственных медицинских учреждениях обычно берут Новокаин. В частных клиниках часто применяются гормональные препараты, например, Дипроспан.
Помните! Блокада не вылечивает заболевание, а лишь снимает сильную боль.
Пациент ошибочно предполагает, что резкое облегчение состояния избавило его от болезни. Лечение должно быть комплексное с другими методами.
Иначе, после прекращения действия препарата боль вернется, постоянно делать блокады не рекомендуется. Основная опасность: патология продолжает прогрессировать в скрытом виде. Новый приступ радикулита будет значительно сильнее.
Совместно с другими методиками, используются физиотерапевтические способы лечения. Применяется электрофорез с различными препаратами, которые местно лучше всасываются. Диадинамическими токами происходит воздействие на нерв, купируется болевой синдром, улучшается кровоснабжение пораженной области, что способствует быстрой регенерации. Ослабить воспалительный процесс и снять боль можно с помощью ультрафиолетового излучения.
Этот метод обязательно стоит использовать при радикулите. Для позвоночника очень важна двигательная активность, которой очень мало у современного человека. Упражнения лечебной физкультуры следует делать ежедневно. Темп подбирается индивидуально, в зависимости от тяжести состояния, главное, чтобы он был не слишком быстрым.
Для эффективности следует выполнять полный круг упражнений. Занятия лечебной гимнастикой не повредят и здоровым людям, для профилактики проблем с позвоночником.
Упражнений достаточно много. При обострении процесса можно выполнять комплекс только лежа. Не стоит заниматься через боль. После купирования синдрома, список разрешенных манипуляций расширяется.
Важно проконсультироваться с врачом, он назначит необходимый спектр и курс занятий.
Рефлексотерапия обязательно должна применяться совместно с другими процедурами. Процедура часто хорошо снимает болевой синдром. Рекомендуется курс из нескольких процедур. Можно проводить и в период обострения заболевания. Когда наступает ремиссия, используют для профилактики.

В качестве разновидности рефлексотерапии, используется и вакуум, посредством баночного массажа. На пораженном участке улучшается кровообращение, питание.
Проводится и электроимпульсная терапия: на специальные точки организма воздействуют слабыми импульсами электрического тока, процедура безболезненна, снимает болевой синдром.
Самый современный метод рефлексотерапии – это воздействие на активные точки лазером. При помощи него улучшается кровообращение в пораженной зоне, снимается спазм мышц, купируется боль.
Обычно эта методика применяется при стихании активного воспалительного процесса. Можно применять массаж для продолжения лечения.
Процедура выполняется руками массажиста или с помощью различных приборов. Для проведения ручного массажа, нужно обращаться в медицинские центры.

С помощью дополнительных приборов, например, тренажера Древмасс, массаж можно проводить самостоятельно.
Эта процедура снимает спазм, улучшает кровоснабжение пораженной области, ослабляет сдавливание спинномозгового корешка. Древмасс сочетает в себе преимущества массажа и лечебной физкультуры, при этом, лишен их недостатков.
Он воздействует и на причину радикулопатии, устраняет заболевание позвоночного столба.
Тренажер Древмасс
Проблемы с позвоночником возникают при нарушении базовых принципов, которые необходимы для поддержания здоровья спины. При гиподинамии, постоянном положении сидя или стоя, нарушается кровообращение в поясничном отделе позвоночника.
Ослабевает мышечная ткань спины, не происходит нужного вытяжения позвоночника. В результате развиваются заболевания. Формируется остеохондроз, спондилоартроз, грыжи, которые затем приводят к радикулопатии.
Тренажер позволяет бороться с этими заболеваниями. Он воздействует на причину состояния.
Снимает боль, улучшает кровообращение в пораженной зоне, осуществлять вытяжение позвоночника. Постоянное применение помогает снимать спазм и укреплять мышцы. Синдром больше себя не проявляет.
Древмасс удобен в использовании, процедуру реально выполнить самостоятельно, без посторонней помощи.
Для получения результата, достаточно 5 – 10 минут в день. Использовать тренажер может вся семья: от детей до стариков.
Профилактика
Чтобы предотвратить радикулит, важно вовремя выявить и вылечить заболевания позвоночника. Правильная осанка, регулярные физические нагрузки – правильная стратегия.
Сон должен быть на твердой поверхности: желательно наличие ортопедического матраса.
Рекомендуется заниматься спортом по мере возможности, выполнять упражнения лечебной гимнастики.
Основа правильной профилактики синдрома – тренажер Древмасс. В качестве превентивного метода и для предупреждения обострений он достаточно эффективен. Это медицинское изделие: прибор апробирован медиками и получил сертификат соответствия.
Лучше потратить десять минут ежедневно на профилактику болезни, чем потом долгие годы лечить ее и осложнения.
Закажите Древмасс сегодня и приступайте к занятиям.
Боль в шее - весьма распространенная жалоба, отмечается примерно 20-40% взрослых лиц. Одна из основных причин этого симптома - шейный радикулит, или шейная (цервикальная) радикулопатия.
Шейная радикулопатия- это совокупность симптомов, включающих нейрогенные боли в шее и плечевом поясе, головные боли, а также иррадиирующие боли в верхних конечностях из-за компрессии нервных структур в шейном отделе позвоночника. Боль в шее, служащая поводом для обращения к врачу, периодически возникает у 10-12% пожилых лиц, а примерно у 5% в популяции наблюдается более или менее длительная утрата трудоспособности. Пик заболеваемости приходится на возраст 50-55 лет.
Наиболее часто встречается вертеброгенная шейная радикулопатия, вызванная изменениями в позвоночнике и околопозвоночных тканях. Иногда причинами шейной радикулопатии могут быть опоясывающий герпес, сахарный диабет, опухоли, васкулиты, саркоидоз, но обычно эти заболевания сопровождаются и другими характерными симптомами, которые позволяют исключить их при тщательном общем и неврологическом осмотре, с помощью дополнительных исследований.
В дальнейшем мы будем рассматривать вертеброгенную шейную радикулопатию.
Симптомы шейной радикулопатии
Вертеброгенная шейная радикулопатия чаще всего начинается без особых провоцирующих причин. Пациенты жалуются на боли в шее, головные боли, боли в плече, руке. Боль может быть как острой, так и подострой, и возникает чаще всего утром, но возможно появление периодических болевых ощущений и в течение дня. Характерным симптомом является также ощущение скованности в мышцах шеи.
При обследовании пациентов, страдающих шейной радикулопатией, выявляются ограничение подвижности шейного отдела и напряжение шейных мышц - паравертебральных (проходящих вдоль позвоночника), верхних участков трапецевидной мышцы (плоская широкая поверхностная мышца, расположенная в задней части шеи и в верхнем отделе спины). Боль при шейной радикулопатии усиливается при натяжении этих мышц, кашле, чихании, может иррадиировать в руку, в плечевую и межлопаточную область. Зона иррадиации боли зависит от локализации поражения. Возможны ощущения онемения и покалывания в зоне иннервации сдавленных нервных корешков. слабость и двигательные нарушения в пораженной конечности. В целом ощущение онемения выявляется в 50-80% случаев, слабость мышц - примерно в 1/3 случаев, изменение рефлексов - в 70%.
Иногда у пациентов с шейной радикулопатией возникает сдавление шейного отдела спинного мозга, что может привести к миелопатии.
Вертеброгенная шейная радикулопатия - этиология и патогенез
Этиология вертеброгенной шейной радикулопатии включает грыжу диска, стеноз позвоночного канала, образование остеофитов в позвонках, шейный спондилез и спондилоартроз. Непосредственной причиной всего комплекса болевых синдромов при цервикальной радикулопатии является компрессия (сдавление) спинномозговых корешков, кровеносных сосудов, а также спинного мозга и сосудистых сплетений. Компрессия может вызываться грыжей диска, реже протрузией, остеофитами в позвонках и фасеточных суставах. Такие же последствия может вызывать спондилолистез. Возможны и другие причины радикулопатии, в том числе травмы позвоночника, инфекционные и онкологические заболевания.
Межпозвонковые грыжи могут быть медиальными (срединными) - возникают довольно редко и могут привести к сдавливанию спинного мозга (миелопатии), но при этом практически не вызывают болевого синдрома. Компрессия спинномозговых корешков и интенсивные боли характерны для латеральных (боковых) грыж. Чаще грыжи диска выявляются на уровне позвоночных двигательных сегментов (ПДС) С5-С6 и С6-С7, приводя к поражению соответственно корешков С6 и С7.
Наиболее часто страдает шейный корешок С7 (60% случаев), реже - С6 (до 20% случаев), что объясняется более высокой нагрузкой на нижние суставы шейного отдела позвоночника.
Непосредственной причиной болевого синдрома при ветреброгенной шейной радикулопатии являются два фактора: раздражение болевых рецепторов (ноцицепторов) в наружных слоях поврежденного диска и окружающих его тканях, и повреждение нервных волокон корешка в результате компрессии, воспаления и отека, нарушения питания в окружающих тканях.
Корешковый синдром при шейной радикулопатии часто сопровождается формированием в мышцах шеи, плечевого пояса, рук болезненных триггерных точек, которые могут дополнительно усиливать болевой синдром.
Компрессионные синдромы при шейной радикулопатии различной локализации
В зависимости от локализации места ущемления либо раздражения нервного корешка симптоматика шейной радикулопатии несколько различается. По клиническим признакам можно выделить следующие радикулопатии в зависимости от локализации источника болевого синдрома.
При поражении верхних шейных корешков чаще всего диагностируется спондилез. Двигательные нарушения отмечаются редко. Боль локализуется:
- при поражении корешка С2 - в затылочной области от большого затылочного отверстия до макушки
- при поражении корешка С3 - в области ушной раковины, сосцевидного отростка, угла нижней челюсти, наружной части затылка
- при поражении корешка С4 - преимущественно в шее и надплечье
Поражение корешка С5 отмечается примерно в 5% случаев шейной радикулопатии и обычно вызвано грыжей диска С4-C5. Радикулопатия С5 проявляется следующими клиническими признаками:
- боль локализуется в шее, надплечье и по передней поверхности верхней части плеча
- нарушения чувствительности выявляются по наружной поверхности плеча
- возможны парез мышцы в плечевой области, ослабление рефлексов двуглавой мышцы плеча и плечелучевой мышцы
Радикулопатия С6
Поражение корешка С6 наблюдается примерно в 20-25% случаев шейной радикулопатии и чаще бывает следствием грыжи диска С5-С6. Радикулопатия С6 проявляется следующими клиническими признаками:
- боль по наружному краю плеча и заднелатеральной поверхности предплечья до I-II пальцев
- нарушения чувствительности по латеральной поверхности кисти особенно в области I и II пальцев
- парез в первую очередь может затронуть двуглавую мышцу плеча, значительно реже - другие мышцы предплечья и кисти;
- возможно снижение сухожильных рефлексов с двуглавой мышцы плеча и плечелучевой мышцы
Поражение корешка С7 наблюдается примерно в 60% случаев шейной радикулопатии, чаще в связи с грыжей диска С6-С7. Радикулопатия С7 проявляется следующими клиническими признаками:
- боль по задней поверхности предплечья;
- нарушения чувствительности локализуются в области III и IV пальцев кисти;
- парез в первую очередь захватывает трехглавую мышцу, но могут пострадать передняязубчатая, большая грудная, широчайшая мышца спины, а также мышцы предплечья и кисти;
- снижение сухожильного рефлекса с трехглавой мышцы плеча.
Стоит отметить, что при радикулопатии С7 описан феномен псевдомиотонии, который характеризуется невозможностью быстро разжать кулак. В отличие от истинной миотонии сам процесс расслабления мышц не страдает, но при попытке разжать пальцы возникает их парадоксальное сгибание.
Поражение корешка С8 отмечается примерно в 10% случаев шейной радикулопатии и чаще вызвано грыжей диска С7-Т1. Радикулопатия С8 проявляется следующими клиническими признаками:
- боль по медиальной поверхности плеча и предплечья
- нарушения чувствительности в основном выявляются по медиальной поверхности кисти и мизинца
- парез может захватить все мышцы кисти
- может снижаться рефлекс со сгибателей пальцев;
Следует учитывать, что слабость разгибателей и сгибателей кисти не позволяет дифференцировать поражение корешков С6, С7 и С8. Задние корешки соседних шейных сегментов часто соединяются интрадуральными коммуникативными волокнами. Особенно постоянны связи между задним корешком и вышележащим шейным сегментом. В связи с этим возможна ошибочная локализация уровня поражения на 1 сегмент выше, чем это есть на самом деле.
Лечение шейной радикулопатии
Хирургическое вмешательство при шейной радикулопатии показано только при симптомах сдавления спинного мозга (спондилогенная шейная миелопатия) и резко выраженном болевом.
У подавляющего большинства пациентов с вертеброгенной шейной радикулопатией консервативная терапия показывает хорошие результаты. Главной задачей на первом этапе лечения является обезболивание. Применяются нестероидные противовоспалительные препараты (НПВП), которые оказывают как анальгезирующее, так и противовоспалительное действие. НПВП должны применяться с первых часов развития заболевания. Выбор препарата определяется соотношением его эффективности и безопасности. Для снижения тяжести болевого синдрома и улучшения состояния больного могут быть использованы некоторые препараты из группы антиконвульсантов и антидепрессанты (при длительности болевого синдрома более 6-7 недель). Для купирования острой боли применяются также комбинированные витаминные препараты группы В (В1, В6, В12), которые оказывают положительное воздействие на процессы в нервной системе (обмен веществ, метаболизм медиаторов, передачу возбуждения) и на регенерацию поврежденных нервов.
В остром периоде показана иммобилизация шеи с помощью мягкого или полужесткого воротника (прежде всего в ночное время), срок которой должен быть ограничен несколькими днями
В последующем проводятся физиотерапия, рефлексотерапия, массаж, лечебная гимнастика. При хроническом болевом синдроме необходим комплексный психофизиологический подход, учитывающий значение как периферических, так и психологических факторов в происхождении боли.
Лечебный пластырь НАНОПЛАСТ форте - повышение эффективности и качества лечения радикулопатии

Необходимо отметить, что для НПВП характерен относительно высокий риск таких побочных эффектов, как диспепсия, желудочно-кишечные кровотечения, нарушение функции печени, головная боль, дисфункция почек и т.д. Поэтому большой интерес у пациентов и специалистов вызывают современные препараты, которые дают возможность при комплексном применении снизить дозировку НПВП, сократить сроки их применения, повысить эффективность лечения и при этом не вызывают побочных эффектов. Одним из таких препаратов является новый лечебный противовоспалительный пластырь НАНОПЛАСТ форте.
Лечебный пластырь НАНОПЛАСТ форте показал высокую эффективность при лечении различных заболеваний позвоночника. Он позволяет снять боль и воспаление, улучшить кровообращение в пораженном участке, позволяет снизить дозу обезболивающих и противовоспалительных средств, повышает эффективность их действия.
Для снятия острой симптоматики при лечении вертеброгенной шейной радикулопатии лечебный пластырь применяют от 3 до 5 дней. Продолжительность курсового лечения при хроническом течении заболевании - от 9 дней. Обычно рекомендуется использовать лечебный пластырь с утра на 12 часов, но возможно применять его и на ночь.
При лечении шейной радикулопатии лечебный пластырь НАНОПЛАСТ форте наносится на беспокоящую область шеи, избегая передней поверхности, в особенности зоны сонных артерий и лимфоузлов. Рекомендуется курсовое лечение от 9 дней и более. Обычно рекомендуется использовать пластырь с утра на 12 часов, но возможно применять его и на ночь.
Высокая эффективность, уникальность состава, длительное (до 12 часов!) лечебное воздействие, удобство применения и доступная цена делают НАНОПЛАСТ форте средством выбора в лечении различных форм радикулопатии.
Читайте также:


