Кто лечит подвздошные кости
Скелет является опорой человека, так как к нему крепятся мышцы и сухожилия. Кости бывают разной формы, величины и размера. Каждая из частей опоры несет определенную функцию, но основную нагрузку на себя берет позвоночник и подвздошные кости таза.
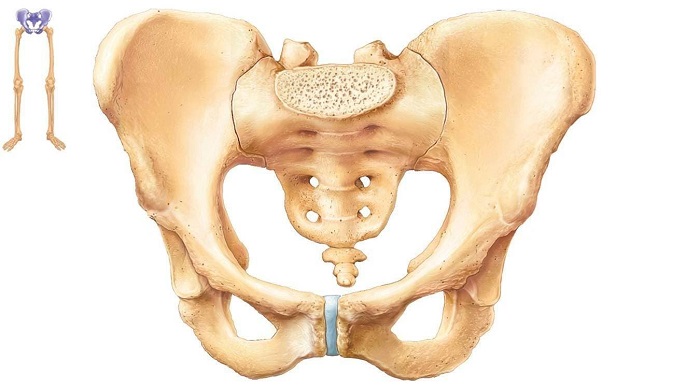
Где находится, строение и функции

Подвздошная кость парная. Правая и левая идентичны по своему строению, форме и расположению. Обе части подвздошной кости сочленяются с крестцом, где и находится тазовый отдел.
Анатомия подвздошной тазовой кости состоит из двух частей:
- Тело. Утолщенная часть, к которой крепятся седалищная, лобковая кости и крестцовый отдел. Оно участвует в соединении с бедренной костью, формируя суставную ямку. После периода полового созревания тело срастается с лобковым и седалищным сочленением и образует единый элемент.
- Крыло подвздошной кости. Широкий отдел имеет гребень с двумя выростами под названием верхняя передняя и нижняя ость (лат. spina iliaca). Снизу край крыла имеет седалищную вырезку, а задняя — ушковидную часть, которая расположена в месте соединения крестца и тазовых костей. Выпуклая наружная сторона формирует ягодицу, а вогнутая — подвздошную впадину. К губе гребня крепятся брюшные мышцы.
Функцией рассматриваемой кости является способность человека ходить, сидеть, поддержка внутренних органов и преодоление определенных нагрузок во время спорта, тяжелой работы. У женщин таз шире в нижней части, что необходимо для вынашивания ребенка при беременности и в родах.
Перелом повздошной кости

Травма тазовой кости может возникнуть из-за сдавливания во время автокатастрофы или производственной причины, падения с высоты, прямого удара.
Основными симптомами являются:
- сильная боль;
- отек в области травмы, большое кровоизлияние;
- напряжение и болезненность мышц в нижней части живота;
- невозможность ходить или сидеть, резкое ограничение движений.
При признаках перелома больного необходимо уложить на спину, обезболить и доставить в больницу на машине скорой помощи.
Положение пациента должно походить на позу лягушки (ноги согнуты в коленях и разведены).
Под колени нужно подложить валики и стараться не давать пострадавшему двигаться. При необходимости можно приложить лед, завернутый в полотенце, к местам сильного кровоизлияния в области левой подвздошной кости или справа.
В больнице проводят оперативное вмешательство и иммобилизацию на срок до 6-8 недель.
Тазовый отдел может болеть не только из-за травм. Причинами болей в левой или правой подвздошной кости служат:
- интенсивные спортивные нагрузки;
- онкологические заболевания;
- патологии системы крови (заболевания костного мозга: лейкозы, миеломная болезнь);
- инфекционные причины (туберкулез, сифилис, остеомиелит);
- недостаток минералов и витаминов;
- избыток гормона гидрокортизона;
- побочный эффект лекарственных средств, особенно стероидных;
- остеохондроз, грыжи позвоночника;
- длительное отсутствие двигательной активности;
- болезнь Педжета.
Рак тазовой кости

Онкологические новообразования костей таза бывают нескольких типов: опухоль самой костной ткани (саркома и др.), метастатическое поражение при раке других локализаций, заболевания системы крови, при которых страдает костный мозг. Иногда заболевание выявляется случайно или из-за обращения пациента к врачу с жалобами на боли.
Перед тем, как будет поставлен диагноз, человек проходит ряд обследований: КТ, МРТ, биопсия, анализы крови, рентгенография, УЗ-исследование. После подтверждения болезни решается вопрос о лечении химиопрепаратами или хирургическом вмешательстве. В начальных стадиях онкологические заболевания поддаются терапии.
Трепанобиопсия
При подозрении на злокачественное заболевание крови пациенту назначают трепанобиопсию.
Этот метод позволяет получить материал из костного мозга и поставить правильный диагноз. При подозрении на опухоль кости больному назначат пункцию образования с проведением последующего гистологического исследования.
Для проведения манипуляции необходима тонкая игла до 3 мм в диаметре спиралевидной формы для забора частиц тазовой кости. Перед выполнением процедуры поверхность для проведения биопсии обрабатывают йодом или спиртом и делают местную анестезию. Иглу устанавливают в области гребня подвздошной кости и делают прокол. Иногда после забора материала может образоваться ямка, которая постепенно исчезнет.
Методы лечения

Способы терапии при каждом заболевании различаются и требуют точного диагноза.
- Если причиной болей стал перелом, то необходимо лечение в стационаре под наблюдением врача-травматолога. Иногда для репозиции отломков проводят оперативное вмешательство и назначают строгий постельный режим. Процесс восстановления после травмы очень длительный и болезненный. Пациенту назначаются ЛФК, массажи, физиопроцедуры.
- Злокачественные новообразования в начальных стадиях можно удалить с помощью операций и курса химиотерапии.
- Для исключения болей у спортсменов необходимо снизить интенсивность физических нагрузок, посетить массажиста или физиотерапевта.
- Дефицит витаминов и минералов легко восполнить рациональным питанием с введением в пищу белка, фруктов, овощей или приемом биодобавок.
- Боли из-за приема гормональных средств можно убрать с помощью корректирования дозировки или замены лекарства с меньшим количеством побочных эффектов.
При появлении дискомфорта или неприятных ощущений в тазовом отделе во время ходьбы или сидения необходимо обратится к терапевту. Врач назначит дополнительные обследования и даст направления к узким специалистам для выяснения причин.
Главной мерой профилактики при болях является своевременное обращение в мед. учреждение и выполнение назначений.
Подвздошная кость – это одна из парных костей тазового кольца. Она соединяется с крестцовым отделом позвоночника с помощью малоподвижного сустава. С её помощью осуществляется крепление нижних конечностей к позвоночному столбу. В нижней латеральной части располагается вертлужная впадина, являющаяся составной частью тазобедренного сустава.
Если подвздошная кость болит, то для постановки точного диагноза потребуется провести несколько обследований. Потенциальными причинами появления болевого синдрома могут стать как патологические изменения в самой кости, так и поражения окружающих тканей. Это могут быть заболевания полости малого таза, опухоли брюшной полости, остеохондроз и изменение осанки, повышение внутрибрюшного давления, повреждения мышц, связок и сухожилий.
В этом материале рассказано про самые распространенные заболевания, которые сопровождаются болевым синдромом в области подвздошной кости. Помимо потенциальных причин рассказано про способы диагностики, клинические проявления, возможности современного эффективного лечения без применения небезопасных фармаколочгеиские препаратов.
Может ли болеть подвздошная кость
Первый и самый важный вопрос: а может ли болеть подвздошная кость, или это отраженные неприятные ощущения? Как определить и к какому врачу обратиться при появлении подобного клинического симптома?
Начнем с первого вопроса: подвздошная кость может болеть сама по себе. Она состоит из плотной ткани костных трабекул, покрытых снаружи надкостницей. В ней располагаются кровеносные сосуды и нервные окончания. Поэтому любые патологические изменения кости с нарушением целостности надкостницы приводят к тому, что человек испытывает серьезный болевой синдром. Среди потенциальных причин можно назвать сильные ушибы с образованием гематомы внутри надкостницы, трещины и переломы кости.
Непосредственно в костной структуре могут возникать разные деформации. Это может быть остеопороз, остеомаляция и остеонекроз. Все три состояния отличаются тем, что происходит распад костной структуры, внутри неё образуются участки разреженного вещества, вымывается кальций. Кость становится хрупкой и подверженной травматическому разрушению даже при небольшой нагрузке.
Еще одна распространённая группа причин, по которым болит непосредственно подвздошная кость – опухолевые процессы. Это могут быть полостные внутрикостные кисты, заполненные кровью и лимфатической жидкостью. Постоянно протекающий в них воспалительный процесс провоцирует отечность ткани надкостницы и боль. Онкологические новообразования довольно быстро метастазируют в расположенные рядом костные структуры. Также не редко встречается и рак самой кости – остеосаркома.
Далее рассмотрим другие потенциальные причины появления болевых ощущений в области подвздошной кости.
Причины, почему болит подвздошная кость
Давайте рассмотрим, почему болит подвздошная кость, если сама по себе она не подвергалась травматическому или иному патологическому воздействию. Чаще всего болит в области подвздошной кости при поражении других структур опорно-двигательного аппарата.
Распространенные причины того, что болит подвздошная кость – это:
- поражения тазобедренного сустава (деформирующий остеоартроз, некроз головки бедренной кости, неправильное её положение в полости вертлужной впадины, искривление нижних конечностей, артрит и т.д.);
- разрушение крестцово-подвздошного сустава (деформирующий остеоартроз, смещение, образование остеофитов, перекос костей таза, симфизит и т.д.);
- патологии пояснично-крестцового отдела позвоночника (дегенеративные дистрофические изменения в межпозвоночных дисках, грыжи, протрузии, смещение тел позвонков относительно друг друга, спондилоартроз, болезнь Бехтерева и т.д.);
- патологические изменения в окружающих кость мышцах, наиболее часто встречается синдром подвздошной и грушевидной мышц (в последнем случае происходит ущемление седалищного нерва, что дает сильнейший болевой синдром);
- повреждения сухожильного и связочного аппарата в области гребня и других поверхностей;
- патологии внутренних органов малого таза и брюшной кости (цистит, колит, вздутие кишечника, аднексит, простатит, камень в мочеточнике и т.д.).
Обнаружить точные причины того, почему болит подвздошная кость, может только опытный доктор с помощью специальных методов обследований.
В первую очередь, если появляются подобные болевые ощущения, на прием нужно обращаться к ортопеду. Этот специалист при первичной осмотре уже сможет исключить ряд заболеваний. Затем он назначит обследования, которые позволят поставить точный диагноз и назначить эффективное и безопасное лечение.
Самостоятельно заниматься диагностикой при подобных клинических проявлениях не стоит. Вы вряд ли в силу субъективного восприятия сможете отличить соматическую патологию кишечника или придатков матки от разрушения самой кости или иррадиации боли из пояснично-крестцового нервного сплетения.
Подвздошная кость болит с правой или с левой стороны
Болит подвздошная кость справа или слева – это не имеет значения для постановки диагноза в принципе. Топография болевых ощущений может лишь указывать на расположение очага патологических изменений.
Например, если болит правая подвздошная кость по причине поражения корешкового нерва на фоне дегенеративного дистрофического разрушения межпозвоночного диска и снижения его высоты. В этом случае диагноз будет: пояснично-крестцовый остеохондроза на стадии протрузии. А вот то, что подвздошная кость болит с правой стороны, будет обозначать, что топография дегенерации межпозвоночного диска находится именно с этой стороны. Соответственно при разработке курса мануальной терапии доктор сделает упор на тщательную проработку именно этого сегмента.
Если болит подвздошная кость слева по причине деформирующего остеоартроза, то диагноз будет составляться соответствующим образом. В карточке больного будет записано, что у него левосторонний деформирующий остеоартроз 1-ой, 2-ой или 3-ей степени.
Если левая подвздошная кость болит по причине поражения органов брюшной полости, то топография патологического процесса имеет значение только в тех случаях, когда поражаются парные органы. Это мочеточники, придатки матки (трубы, яичники). В случает поражения участка толстого кишечника может устанавливаться диагноз воспаление обычной кишки, сигмовидной, подвздошной и т.д.
Не важно, подвздошная кость болит с левой стороны или с правой, постановка точного диагноза потребует детальной диагностики и исключения целого ряда патологических изменений. Поэтому важно как можно быстрее обратиться к врачу при появлении симптомов на ранней стадии заболевания. Это позволит начать своевременное лечение и исключить вероятность развития осложнений.
При появлении неприятных ощущений в области костей таза необходимо обращаться к ортопеду, неврологу, вертебрологу. Эти специалисты смогут разобраться в потенциальных причинах развития болевого синдрома. В случае необходимости они назначат консультацию андролога, гинеколога, гастроэнтеролога, невролога и других узких специалистов.
Диагностика заболеваний
Если болит гребень подвздошной кости справа или слева, то нужно провести тщательную дифференциальную диагностику. Уже в ходе первичного осмотра опытный врач ортопед исключит разные патологические изменения и даст рекомендацию по проведению только тех исследований, которые необходимы в вашем клиническом случае.
Как правило, если гребень подвздошная кость болит, то обследования начинают с:
- проведения рентгенографического снимка обзорного типа (включает в себя все кости таза, пояснично-крестцовый отдел позвоночника и тазобедренный сустав – позволяет исключить деформирующий остеоартроз, разрушение подвздошно-крестцового сустава, травматические поражения костной структуры и т.д.;
- УЗИ внутренних органов брюшной полости и малого таза;
- МРТ обследования всех структур таза.
Если в этом есть необходимость, то проводят такие исследования кишечника, как ректороманоскопия или колоноскопия. Также показана консультация нефролога, гинеколога и уролога.
Если гребень подвздошной кости болит слева, то рекомендуем начинать обследования с рентгенографического снимка пояснично-крестцового отдела позвоночника. Чаще всего такая локализация болевых ощущений присуща остеохондрозу и его осложнениям. А при правосторонней локализации и остром болевом синдроме, сопровождающемся тошнотой и головокружением рекомендуем как можно быстрее обратиться на приём к хирургу. Это может быть приступ острого аппендицита.
Лечение боли в области подвздошной кости
Сама по себе боль не является заболеванием. Это всего лишь клинический симптом, который указывает на развитие того или иного патологического изменения в тканях. Поэтому, если болят подвздошные кости таза, то необходимо сначала установить точный диагноз и только после этого начинать проводить лечение.
Очень часто пациенты жалуются на то, что болит подвздошная кость слева при ходьбе, для опытного мануального терапевта иди ортопеда это означает, что патологию нужно искать либо в опорном механизме, либо в мышечном каркасе. Поскольку болевые ощущения возникают исключительно при ходьбе, то обследуют тазобедренный и подвздошно-крестцовый сустав, грушевидную и подвздошную мышцу.
После постановки диагноза деформирующий остеоартроз 1 – 2 стадии назначается курс мануальной терапии. Он может включать в себя:
- остеопатию – для улучшения процессов микроциркуляции крови и лимфатической жидкости в очаге поражения хрящевой синовиальной ткани;
- массаж – достигается расслабление чрезмерно напряженных мышц и восстанавливается капиллярное кровоснабжение пораженных участков;
- лечебную гимнастику – запускается усиленный обмен веществ, восстанавливается диффузное питание хрящевой ткани;
- кинезиотерапию – необходима для восстановления тонуса окружающих сустав мышц;
- физиотерапию – для ускорения регенерационных процессов;
- иглоукалывание – для воздействия на биологически активные точки на теле человека для активации скрытых резервов организма для запуска процесса восстановления.
- также может быть показана лазерная терапия, электромиостимуляция и многие другие методики.
Очень важно своевременно начинать лечение синдрома грушевидной мышцы. В её толще проходит туннель, в котором располагается седалищный нерв. Это самый крупный нерв, отвечающий за иннервацию нижних конечностей. Если синдром грушевидной мышцы не лечить, то в области туннеля будет образовываться рубцовые деформации ткани. Седалищный нерв будет подвергаться постоянному давлению. Это может запустить процесс атрофии нервного волокна. При нарушении иннервации восстановить её будет очень сложно.
Не используйте для лечения боли в области подвздошной кости нестероидные противовоспалительные препараты. Они причиняют вред здоровью. В первую очередь они подавляют воспалительный процесс и тем самым маскируют течение и прогрессирующе развитие основного заболевания. Также огни негативно сказываются на системе кроветворения. Снижают продукцию эритроцитов и увеличивают время агрегации тромбоцитов. Нестероидные противовоспалительные препараты при длительном приеме способы разрушать костную и хрящевую ткань. Поэтому не стоит ими злоупотреблять. Выпейте таблетку обезболивающего средства только в том случае, если прямо сейчас нет возможности обратиться к врачу. И постарайтесь попасть на прием к специалисту в ближайшее время.
Имеются противопоказания, необходима консультация специалиста.
Артроз крестцово-подвздошного сочленения представляет собой воспалительное дегенеративно-дистрофическое заболевание, при котором страдают не только соединяющие тазовые кости и крестец суставы, но и все близкорасположенные ткани. Его развитие может провоцировать выраженный болевой синдром и существенное ограничение подвижности, поскольку именно на зону крестцово-подвижного сочленения приходится большая нагрузка при ходьбе. Поэтому важно как можно раньше обнаружить заболевание и провести грамотное лечение, что предотвратит потерю способности человека свободно передвигаться.
Причины развития
Крестцово-подвздошное сочленение – парный сустав, представляющий собой место соединения позвоночного столба и таза. В крестцовом отделе позвонки прочно срощены между собой, формируя практически монолитную кость. Обе его боковые поверхности укрыты гиалиновым хрящом. К ним плотно примыкает подвздошная кость.

Образованный таким образом сустав или сочленение укреплено многочисленными жесткими, практически неподвижными связками. Он имеет щелевидную форму, а непосредственно суставная полость заполнена синовиальной жидкостью и выступает в роли амортизатора при движении.
Крестцово-подвздошное сочленение практически неподвижно, но при этом обеспечивает устойчивость при стоянии, отвечает за стабилизацию положения тела при выполнении определенных движений, при сидении и распределяет нагрузку на таз и ноги при ходьбе. Поэтому малейшие нарушения в его работе сказываются на состоянии позвоночного столба и способны провоцировать развитие самых разнообразных осложнений.
С течением лет крестцово-подвздошное сочленение постепенно видоизменяется и становится предрасположенным к дегенеративным и дистрофическим изменениям. Спровоцировать развитие артроза способны:
- травмы поясницы и копчика разного рода;
- многократные беременности и роды, особенно при вынашивании крупного плода;
- аномалии развития костной ткани;
- инфекционные заболевания, затрагивающие костную ткань;
- ожирение;
- нарушения обмена веществ, провоцирующие возникновение дефицита кальция в организме;
- малоподвижный образ жизни;
- аутоиммунные нарушения, в частности болезнь Бехтерева;
- чрезмерные физические нагрузки.

Существенно повышает риск возникновения патологии генетическая предрасположенность к ней. Большинство людей, сталкивающихся с таким диагнозом, старше 55 лет. Хотя в последнее время отмечается тенденция к омоложению заболеваний опорно-двигательного аппарата, поэтому сегодня уже не редкость обнаружение артроза крестцово-подвздошного сочленения у людей от 25 — 35 лет. Чаще всего патология диагностируется у женщин, что обусловлено особенностями анатомии.
Симптомы артроза крестцово-подвздошного сочленения
На ранних этапах развития заболевание практически не проявляется. Признаки дегенеративного процесса возникают при разрушении хрящевой ткани. Это может сопровождаться:
- дискомфортом в области пояснично-крестцового отдела позвоночника и ягодицах, усиливающимся при выполнении физической работы, наклонах, поворотах, длительном сидении или пешей ходьбе;
- повышением тонуса мышц в области крестца;
- ограничением двигательной активности и амплитуды движений, ощущением скованности;
- появлением характерного хруста при выполнении наклонов или поворотов корпусом;
- нарушением походки;
- учащением позывов к мочеиспусканию;
- снижением либидо.

Боли изначально обычно можно описать, как тянущие, ноющие. Они склонны иррадиировать в пах, ноги, промежность, ягодицы.
Воспалительный процесс быстро усугубляется, что сопровождается покраснением, повышением чувствительности и отечностью мягких тканей в проекции больного сустава, нарушением кровообращения в области поражениях и снижением количества поступающих питательных веществ. В результате формируются остеофиты. По мере прогрессирования артроза симптомы усиливаются, и в запущенных случаях человек практически полностью теряет способность самостоятельно передвигаться.
Интенсивность признаков артроза крестцово-подвздошного сочленения зависит от этапа его развития. Выделяют 4 стадии:
- На первых порах заболевание практически не проявляется. После физической работы, долгого хождения или сидения в крестце и ягодицах может возникать незначительный кратковременный дискомфорт, который быстро проходит после отдыха. При этом функции суставов полностью сохранены, поэтому человек не замечает ограничения подвижности. Приступы острой боли, мешающей стоять, бывают редко.
- Боли усиливаются и возникают все чаще, причем их удается купировать только путем приема обезболивающих препаратов. Это спровоцировано появлением необратимых изменений в состоянии хрящевой ткани сочленения.
- В виду сильной деформации хряща по всей поверхности сочленения образовываются остеофиты, а костные поверхности оголяются. В отдельных случаях наблюдается отрыв крестца. Это сопровождается выраженным болевым синдромом, полностью лишающим человека трудоспособности.
- Дегенеративно-дистрофические процессы приводят к полной скованности и постоянным сильным болям.
Диагностика
Установить причину болей только на основании имеющейся клинической картины невозможно, так как более 15 различных заболеваний сопровождаются типичными для артроза крестцово-подвздошного сочленения симптомами. В частности, анкилозирующий спондилоартроз, грыжи L5–S1, стеноз спинномозгового канала, склеродермия и другие заболевания проявляются аналогичным образом.

Чтобы диагностировать заболевание, назначаются:
- ОАК – используется для обнаружения признаков воспалительного процесса (при артрозе количество лейкоцитов в крови и СОЭ обычно не сильно превышают норму);
- биохимический анализ крови – необходим для оценки работы внутренних органов;
- рентген или КТ – каждый метод позволяет обнаружить сужение суставной щели, признаки разрушения хрящевой ткани и остеофиты;
- МРТ – наиболее информативная диагностическая процедура, с помощью которой можно обнаружить даже минимальные отклонения от нормы в состоянии связок, мышц и суставов;
- Обследование на остеопороз – назначается для выявления слабости кости.
Лечение артроза подвздошно-крестцового сочленения
Эффективность лечения во многом зависит от того, насколько рано оно было начато. Вместе с консервативной терапией назначается радиочастотная абляция сустава, в комплексе мер, которые в сумме помогают устранить воспалительный процесс и остановить разрушение сочленения. Она включает:

- медикаментозную терапию;
- физиотерапию;
- мануальную терапию;
- ЛФК.
При обострении заболевания рекомендован постельный режим вплоть до момента уменьшения выраженности болевых ощущений. В дальнейшем больным рекомендуется отказаться от тяжелой физической работы, спорта и длительного бега. Но умеренные физические нагрузки являются неотъемлемой частью борьбы с артрозом крестцово-подвздошного сочленения. При сидячей, а также стоячей работе важно регулярно прерываться и прохаживаться.
Вертебролог может рекомендовать пациенту ношение специального ортопедического корсета. Он поможет снизить нагрузку на мышцы спины и давление на пораженные суставы. Бандаж подбирается врачом индивидуально. Носить его следует несколько часов днем.
При полной неэффективности консервативного лечения или запущенных формах артроза, приведших к образованию остеофитов, помочь больным можно оперативным путем. Это обезопасит человека от болевого синдрома, сохранит его трудоспособность и позволит избежать инвалидности.
С целью купирования болей и устранения воспалительного процесса больным назначаются препараты из разных групп. Они, а также способ введения (перорально, внутримышечно, внутривенно) и дозы подбираются индивидуально, основываясь на стадии развития артроза крестцово-подвздошного сочленения. При этом обязательно принимаются во внимание имеющиеся сопутствующие заболевания.
Пациентам показано использование:
- НПВС – используются при умеренном болевом синдроме. Кроме обезболивающего действия, они обладают противовоспалительными свойствами. Чаще применяются в форме средств для перорального употребления, но при их неэффективности могут назначаться внутримышечные инъекции. Отрицательной стороной препаратов данной группы является их негативное влияние на состояние слизистых оболочек органов ЖКТ при длительном применении.
- Кортикостероидов – показаны при выраженном воспалительном процессе, не поддающимся лечению НПВС. Они назначаются короткими курсами и обладают мощным противовоспалительным действием.
- Миорелаксантов – средства, снимающие спазмы мышц. Они применяются для устранения рефлекторных спазмов, спровоцированных болевым синдромом. Благодаря этому происходит уменьшение интенсивности боли и улучшается кровообращение в данной области.
- Хондропротекторов – препараты этой группы призваны остановить разрушение хрящевой ткани и улучшить ее структуру. Они предназначены для длительного употребления.
- Витаминных комплексов – способствуют повышению эффективности препаратов других групп и нормализации обменных процессов.
- Местных средств в форме мазей, кремов или гелей – чаще всего содержат НПВС и используются для устранения слабо выраженных болей.

Но блокада не может быть выполнена при беременности, наличии гнойничковых высыпаний на коже в проекции пораженного сустава.
Правильно подобранные по длительности и кратности проведения физиотерапевтические процедуры существенно повышают эффективность медикаментозной терапии и позволяют снизить интенсивность болевого синдрома. Пациентам рекомендованы:
- электрофорез с введением препаратов из группы НПВС – процедура подразумевает введение посредством слабого электрического тока лекарственных средств непосредственно в очаг поражения;
- лазерная терапия – тепловое воздействие лазера активизирует процессы регенерации клеток хрящевой ткани;
- рефлексотерапия – воздействие на биологически активные точки способствует улучшению кровообращения и уменьшению выраженности болей;
- магнитотерапия – метод помогает снизить интенсивность болевых ощущений и уменьшить скорость течения дегенеративных процессов.

Обычно назначается курс процедур, состоящий из 10–12 сеансов. Они могут проводиться только в период ремиссии. Противопоказаниями к физиотерапевтическому лечению выступают серьезные заболевания сердечно-сосудистой системы, тяжелая почечная или дыхательная недостаточность, лихорадочные состояния, эпилепсия.
Сеансы мануальной терапии, проведенные специалистом с учетом особенностей состояния больного, способны не только активизировать кровообращение в области крестцово-подвздошного сочленения и тем самым улучшить питание тканей, но и замедлить течение дегенеративно-дистрофических процессов.
Процедуры проводятся курсами. К ним стоит приступать только после завершения острой фазы артроза.
Хотя облегчению болей способствует отдых, специальный комплекс упражнений может оказать еще большую помощь. Более того, лечебной физкультуре отводится важная роль в консервативной терапии артроза крестцово-подвздошного сочленения. В зависимости от стадии и общего состояния больного для него в индивидуальном порядке разрабатывается график занятий и нагрузка. Обычно необходимо заниматься лечебной гимнастикой ежедневно по 20–30 минут.
Первые сеансы ЛФК рекомендуется проводить под контролем специалиста. Это поможет не только усвоить необходимый комплекс упражнений, но и при его выполнении соблюдать оптимальный ритм. В большинстве случаев больным назначаются повороты корпуса, наклоны, вращения и т. д. При выполнении любого упражнения важно избегать резких движений и перенапряжения, а при появлении боли обязательно нужно обратиться к врачу.

Благотворно сказывается на состоянии больного плавание и занятия йогой. Но они допустимы только вне обострения артроза.
В ряде случаев единственной возможностью больных избавиться от мучительных болей и избежать длительные боли в спине и кпс, является оперативное лечение артроза. Оно показано при безрезультатности попыток справиться с заболеванием консервативными методами, а также в сильно запущенных случаях, т. е. артрозе крестцово-подвздошного сочленения 3 стадии.
Суть хирургического вмешательства зависит от характера имеющихся изменений. Для устранения болевого синдрома может применяться радиочастотная абляция нервных окончаний. Ее суть состоит во введении специального электрода через точечный прокол мягких тканей непосредственно к вызывающему болевой синдром нерву и его разрушение создаваемой тепловой энергией.

Процедура в большинстве случаев приводит к немедленному устранению болей. В других ситуациях наблюдается прогрессивное уменьшение их интенсивности в течение 6–8 недель. После ее выполнения пациент может практически сразу же самостоятельно передвигаться и в тот же день вернуться домой.
Если же в крестцово-подвздошном сочленении произошли необратимые изменения, хирург может рекомендовать пациенту артродезирование. Операция выполняется с двух сторон в 2 этапа:
- Из положения пациента лежа на животе после обработки операционного поля выполняют разрез, длиной около 2 см и формируют канал в полость сочленения через заднюю порцию крестцово-подвздошной связки. С помощью специальных инструментов осуществляют тщательный кюретаж, т. е. очищение суставных поверхностей. Полость промывают растворами антисептиков и антибиотиков и ушивают рану. В нее вводят дренаж и накладывают антисептическую повязку.
- Пациента переворачивают на спину и укладывают под поясничный изгиб валик. По гребню подвздошной кости выполняется разрез длиной до 4–5 см, через него в гребне формируют костный канал с помощью шила. Также создается еще 2 канала на расстоянии 1–2 см от первого. В них вводят 3 стержня и тщательно контролируют жесткость установки. На них монтируют аппарат внешней фиксации и задают необходимые параметры компрессии.
В процессе реабилитации хирурги меняют режимы компрессии, чем достигается эффективное артродезирование крестцово-подвздошного сочленения. Пациенты могут вставать уже на вторые сутки после проведения операции. При отсутствии нежелательных явлений он может самостоятельно вставать и начинать обучение ходьбе. Контрольный рентген выполняется на 5 день и при отсутствии осложнений может возвращаться домой, получая подробные рекомендации по особенностям восстановления.
Каждые 2–3 дня пациент должен самостоятельно или с помощью родных проводить перевязки, принимать назначенные лекарственные средства. Через 8–10 недель проводится повторное рентгенографическое исследование и демонтаж части аппарата внешней фиксации. После этого пациенту необходимо около часа ходить, опираясь на костыли и без них. При отсутствии болей производится окончательный демонтаж, что приводит к нормализации объема движений.
В тяжелых случаях у нас вы можете получить профессиональную хирургическую помощь и снова обрести способность спокойно двигаться. Мы осуществляем медицинские услуги на уровне известных клиник Германии, Израиля и Чехии, но при этом делаем их доступными для широкого круга больных. Стоимость всех видов услуг, включая консультации специалистов, блокады, оперативное лечение, приведена в прайсе. Доверьте свое здоровье нам, и мы сделаем все возможное, чтобы боли больше вас не беспокоили.
Профилактика заболевания
Поскольку артроз является возрастным заболеванием, гарантировать его отсутствие невозможно, особенно при наличии наследственной предрасположенности. Но снизить риск его развития реально. С этой целью рекомендуется:
- регулярные умеренные физические нагрузки;
- избегать длительного сидения или стояния;
- своевременно лечить любое инфекционное заболевание;
- избегать стрессов и нервного перенапряжения;
- не поднимать слишком тяжелые предметы;
- поддерживать вес в норме.
Стоимость лечения артроза крестцово подвздошного сочленения в SL клиника
Лечение артроза кпс представляет собой введение игл в проекции больного сустава и обработка их в температрурном режиме. Процедура малоинвазивная и амбулаторная т.е. в этот же день можно идти домой.
Стоимость радиочастотного лечения артроза кпс 68 000 руб и зависит от:
— Стоимости игл для радиочастотной абляции;
— Клиники и класса палаты.
Цена включает в себя:
— Прибывание в клинике до и после операции;
— Операцию;
— Стоимости игл для радиочастотной абляции ;
— Наблюдение и консультация на период реабилитации.
Все услуги клиники и стоимость приведены в прайсе.
Читайте также:


