Кровопотеря при переломе костей голени составляет
Ирина ГРИДЧИК, профессор. Евгений БОРИСОВ, доцент. Николай ШИПКОВ, доцент. Кафедра травматологии Российской медицинской академии последипломного образования.
Проблема кровотечений - одна из самых острых и злободневных в современной хирургии повреждений. По данным ООН, ежегодное количество раненых на дорогах мира достигает 10 млн человек, а погибших на месте - 350 тыс. человек. От послеаварийных травм дополнительно умирает свыше 900 тыс. человек.
Для сравнения: в военных конфликтах на планете гибнет около 500 тыс. человек. Общие потери во время Второй мировой войны составили 50 млн человек. В России ежегодно в результате ДТП погибает свыше 20 тыс. человек, сотни тысяч получают ранения.
Какое отношение приведенные цифры имеют к острой массивной кровопотере? По нашему мнению, самое прямое. Ведь в организме каждого человека циркулирует 5- 6 л крови. Если эту цифру умножить на количество человеческих потерь, то получим ужасающую статистику утраченной крови.
Анализ результатов обследования показывает, что основными причинами смерти являются сочетанные или множественные повреждения, в основе которых лежат грубые анатомические нарушения, несовместимые с жизнью, травматический шок и острая массивная кровопотеря. Проблема кровотечений носит общественный, экономический, социальный и медицинский характер.
С точки зрения патофизиологии человека кровопотеря имеет в своем развитии три фазы: первая - срочный переход интерстициальной жидкости в сосудистое русло, с развитием дефицита ее в интерстициальном секторе до 1 л в течение 36-40 часов после начала кровотечения; вторая - активация ренин-ангиотензинальдостероновой системы и задержка натрия (до 80% от общего количества натрия содержится в интерстициальном секторе и способствует возврату утраченного объема жидкости); третья фаза включает эритропоэз из стволовых клеток в течение 2 месяцев.
Клиническая картина кровопотери зависит от величины утраченного объема, скорости и темпа кровотечения.
С этой точки зрения интересна и абсолютно справедлива классификация кровопотери Американской коллегии хирургов, основу которой составляют утраченный объем и клинические проявления. Согласно ей, кровопотеря делится на 4 класса. К 1-му относят кровопотерю до 15% ОЦК, которая сопровождается положительной ортостатической пробой (увеличение сердечных сокращений на 20 в минуту при переходе из горизонтального положения в вертикальное). Ко 2-му - кровопотерю от 20 до 25% ОЦК. Отмечается ортостатическое падение систолического АД не менее чем на 15 мм рт.ст. при сохранности мочеотделения. При 3-м классе кровопотеря составляет от 30 до 40% ОЦК и сопровождается резким падением АД в положении лежа и стойким развитием оли-гурии (до 400 мм/сут мочи). 4-й класс - кровопотеря более 40% ОЦК, сопровождается сильным снижением АД, развитием коллапса с утратой сознания.
В России с практической точки зрения П.Брюсовым предложены 5 степеней кровопотери и соответственно 5 уровней замещения крови:
- кровопотеря до 10% требует переливания кристаллоидов и коллоидов в соотношении 3 : 1;
- кровопотеря до 20% требует обязательного применения коллоидов и кристаллоидов;
- кровопотеря до 40% ОЦК предполагает внутривенное переливание эритроцитов и альбумина, эритроциты должны переливаться в объеме 50% утраченного глобулярного объема;
- кровопотеря от 41 до 70% предполагает переливание кристаллоидов, коллоидов, плазмы и эритроцитарной массы (общий объем трансфузий составляет 170% величины кровопотери);
- кровопотеря 100% ОЦК требует переливания кристаллоидов, коллоидов, плазмы, альбумина, свежецитратной крови, эритромассы (150% величины кровопотери).
Травматическая кровопотеря значительно сложнее с точки зрения этиопатогенеза, клинического течения, лечения, трудоемкости выполнения лечебных задач, всегда связана с безвозвратно упущенным временем, со стойкими патофизиологическими состояниями самой крови (изменения со стороны свертывающей и противосвертывающей систем) и характеризуется наличием травматического шока, воздействием массированного травмирующего агента, грубыми анатомическими нарушениями различных органов и структур. Фактор времени, продолжающееся кровотечение, стойкая гипотония, на фоне резкого снижения СВ, выраженных нарушений гомеостаза, кислородтранспортной функции крови, развития упорной ишемии - основные отличия травматической кровопотери.
Интенсивная инфузионно-трансфузионная терапия включает в себя переливание кристаллоидов, коллоидов, кровезаменителей, имплантацию крови или ее компонентов, или составных частей (многие вопросы по имплантации консервированной крови в настоящее время пересмотрены).
Солевые растворы восполняют дефицит жидкости в интерстициальном секторе.
Коллоидные растворы, более 50% которых расположено в интерстиции, сначала возмещают дефицит жидкости в интерстициальном пространстве, а затем - в сосудистом русле.
Достижение практической цели, поставленной перед врачом, применяющим только кристаллоидные растворы, требует больших количеств растворов, затрат времени и определенного количества денег, но значительно меньшего, чем при использовании коллоидных растворов. Врач сам решает, что предпочесть, в зависимости от преследуемой цели. Стоит только помнить, что введение кристаллоидов в дозе, превышающей 1-1, 5 л , приводит к развитию гипокоагуляционного синдрома, коррекция которого требует введения коллоидов.
Коллоидные растворы имеют молекулы с большой массой, которая затрудняет прохождение через капиллярную стенку. Находясь в сосудистом русле, они восполняют надлежащий внутрисосудистый объем, нормализуют коллоидно-осмотическое давление.
И всё же коллоидные растворы предпочтительнее кристаллоидов, а их совместное применение дает лучший лечебный эффект.
Свежезамороженная плазма (СЗП) переливается только с целью покрытия дефицита плазменных факторов (V-VIII) свертывания крови, устранения дефицита плазмы при различных видах компрессионной травмы (сдавлении мягких тканей) и ожоговой болезни.
Эритроцитарную массу (гематокрит от 60 до 90%, гемоглобин от 230 до 270 г/л) переливают при анемии с целью увеличения гемоглобина, но не с целью восполнения объема циркулирующей крови.
Криопреципитат - концентрат факторов свертывания крови (фибриногена, фактор VIII, фибринопектин, антитромбин III) переливают при гемофилии.
При кровопотере инфузионно-трансфузионная терапия должна устранить множественные нарушения: волемические, кислородно-транспортные (из тканей убрать СО2), гидроионные, токсические, иммунные, энергетические и пластические.
Применяя различные кровезаменители, важно знать количество и качество вводимых жидкостей: 1 г полиглюкина связывает 20-25 мл воды, 1 объем 20%-ного раствора альбумина равен 4 объемам плазмы.
С целью прогнозирования эффекта проводимой инфузионной терапии, ориентирования в дозировках инфузионных средств, растворов необходимо помнить о волемическом коэффициенте.
П.Брюсов на основании своих исследований приводит величину волемического коэффициента относительно введенного объема.
Волемический коэффициент равен: для раствора плазмы - 0, 77, желатиноля - 0, 5, полиоксида - 1, 42, полиглюкина - 1, 21, реополиглюкина - 1, 32, 10%-ного раствора альбумина в равном количестве глюкозы - 0, 51. Через 3 часа после инфузии увеличение объема плазмы к введенному объему кровезаменителя составит: 84% - для полиглюкина, 74% - для полиоксидина, 70% - для реополиглюкина, 40% - для плазмы, 42% - для альбумина, 22% - для гемодеза, 20% - для желатиноля.
Величина кровезамещения (V) равна произведению объема кровопотери и коэффициента кровезамещения (К).
V = Vm * К, где коэффициент кровезамещения находится в пределах 1, 5-1, 7. Это положение справедливо и совпадает с мнением многочисленных авторов.
В практике принято считать, что объем переливаемых кровезаменителей должен превышать величину кровопотери в 3 раза.
При тяжелых травмах соотношение эритроцитарной массы, коллоидов и кристаллоидов равно 2 : 1 : 1.
Каждому врачу, занимающемуся инфузионно-трансфузионной терапией, обязательно стоит помнить о значительном расходе крови больных при проведении многочисленных анализов. Он при стандартных исследованиях достигает 3/4 литра. Многочисленные анализы крови не оправданы, слишком велика цена для больного, находящегося в реанимационном блоке.
Практическое значение имеет определение ориентировочной кровопотери по методу Clarce:
- переломы костей голеней дают кровопотерю - 0, 5- 2 л ( 1 л );
- переломы бедра - 1, 5- 2 л ;
- переломы костей таза - 2- 3 л . Методика определения кровопотери по Кларку страдает неточностью, но позволяет врачу вынести некое суждение о величине кровопотери и создавать программы инфузионно-трансфузионной терапии.
При изолированном переломе костей голени кровопотеря по Кларку составляет в среднем 1 л . С такой кровопотерей организм пострадавшего хорошо справляется за счет резервного ОЦК, равного 1, 5 л . При наличии переломов двух голеней необходимо внутривенно перелить кровезаменитель в пределах 2 л .
УЧИТЫВАТЬ ОСОБЕННОСТИ ПАЦИЕНТА
Цель переливания: восполнение утраченного объема жидкости, выведение из травматического шока, профилактика тромбоэмболии, антикоагулянтопрофи-лактика.
И в первом случае с изолированным переломом голени допустимо и желательно внутривенно перелить кровезаменитель до 1 л , но не с целью восполнения ОЦЖ, а для антикоагулянтопрофилактики, памятуя о том, что основная масса переломов костей голени почти всегда сопровождается тромбозами глубоких вен и существует постоянная угроза тромбоэмболии.
Необходимо учитывать возраст больного, сосудистые заболевания, проявления общего распространенного атеросклероза, ишемической болезни сердца, гипертонической болезни, склонность к инфарктам миокарда, нарушениям мозгового кровообращения, венозную недостаточность и помнить, что при переломах костей голени может существовать угроза развития местного ишемического гипертензионного синдрома, патоморфологическая картина которого совпадает с компрессионной травмой.
Возможна и угроза тромбозов магистральных сосудов поврежденной нижней конечности, особенно при внутрисуставных или околосуставных переломах верхней трети голени.
При тупой травме живота, множественных переломах костей таза в забрюшинном пространстве скапливается значительное количество крови.
Закономерно возникает вопрос: что входит в понятие острой массивной кровопотери или синдрома острой массивной кровопотери?
Под первым подразумевают утрату 30% объема крови в течение 1-2 часов со всеми клиническими признаками.
Однако специалисты Гематологического научного центра считают, что общего понятия острой кровопотери нет, а есть сложнейший синдром острой массивной кровопотери с его признаками, диагностикой, интенсивной терапией, полиорганной недостаточностью и развитием диссеминированного внутрисосудистого свертывания (ДВС) крови.
Естественная кровопотеря женщины в период менструации считается физиологичной. Сдача 450 г крови донором не требует восполнения объема утраченной крови, хотя формально острая кровопотеря есть.
Минимальная острая кровопотеря свыше 500 мл в течение нескольких минут с проявлением клинических признаков (быстрое падение АД, снижение пульсового давления и т.д.) относится к острой массивной кровопотере.
При синдроме острой массивной кровопотери имеет значение экспозиция времени кровотечения (ранение крупного сосуда - аорты, сонной или бедренной артерии). Хорошо известны молниеносные формы кровотечений с развитием шока и длительные операционные, послеоперационные кровотечения (кровопотеря 1- 3 л ) без проявления шока при анестезиологической и инфузионно-трансфузионной защите.
Напомним, что циркуляторная система состоит из системы макроциркуляции (сердце, аорта, магистральные сосуды, 10% капиллярного русла) и системы микроциркуляции (остальные 90% капилляров). Длина сосудов капиллярного русла составляет 100 тыс. км, ОЦК - 5- 6 л . Он делится на постоянно функционирующий (3, 5 л ) и резервный (1, 5 л ).
Массивные повреждения мягких тканей, костных структур связаны с анатомическими, сосудистыми повреждениями, выбросом большого количества тромбопластина, непосредственно с кровопотерей, диагностикой кровотечения, хирургической остановкой кровотечения, восполнением утраченного объема путем проведения инфузионно-трансфузионной терапии.
Ранее главным было найти источник кровотечения, произвести его остановку, перелить донорскую кровь или эритроцитарную массу, ориентируясь на величину кровопотери, уровни гемоглобина.
Сейчас отказались от переливания донорской крови в пользу эритроцитарной массы, которую переливают с целью устранения гипоксии, восстановления V-VIII факторов свертываемости крови, а не с целью устранения дефицита эритроцитов.
В системе микроциркуляции (артериола - капилляр - венула) главная роль принадлежит транскапиллярному обмену, взаимодействию в системе клетка - интерстиций - сосуд (динамическое равновесие между внутриклеточной, интерстициальной жидкостью и плазмой).
МОЖНО ЛИ ОПРЕДЕЛИТЬ ПОТЕРИ?
Известно, что в центре потока крови магистральных сосудов движутся эритроциты, по периферии - лейкоциты, пристеночно - тромбоциты. Скорость плазмы выше скорости форменных элементов крови. Потерю форменных элементов крови (эритроциты, лейкоциты, тромбоциты), дефицит плазмы в сосудистом русле после кровотечения просчитать теоретически просто невозможно.
Стремление клиницистов получить объективные данные истинных значений кровопотери, опираясь на опорные значения критических состояний, цифр, оказалось несостоятельным (величина кровопотери, насыщение гемоглобина кислородом, величина гемоглобина, гематокрита, количество эритроцитов, ЦВД), задача - чрезвычайно сложной, непосредственно связанной с утратой форменных элементов, их совокупным взаимодействием, нарушением оксигенизации, водно-электролитного обмена, дефицитом воды, разбалансировкой свертывающей и противосвертывающей систем, развитием ДВС-синдрома, изменением осмолярности. Дефицит воды возникает, несмотря на реакцию аутогемодилюции и введение инфузионных растворов.
Никому в мире не удается рассчитать истинную величину кровопотери, и вряд ли это возможно.
Известные методы определения кровопотери грешат неточностью в пределах 20-25%. Тем не менее знание приемов практического расчета ориентировочной величины кровопотери в критических ситуациях медицины катастроф неоценимо и важно для врачей, если они понимают, что такое синдром острой кровопотери, умеют замечать, выявлять его признаки и устранять их при проведении инфузионно-трансфузионной терапии.
Существует целый ряд способов определения ориентировочной кровопотери. Например, по данным З.Алаговой, очень важна связь тяжести травматического шока и ОЦК. Каждой степени травматического шока соответствует своя кровопотеря в литрах, равная величине степени травматического шока.
При травматическом шоке первой степени ОЦК снижен на 0, 9 л , второй степени - на 1, 7 л , третьей степени - на 2 л , четвертой степени, терминальном состоянии - 3, 48 л . Расчеты произведены без учета секвестрированной крови в собственных сосудах. В упрощенном варианте это будет выглядеть так. При травматическом шоке первой степени кровопотеря составляет 1 л , второй - 2 л , третьей - 3 л , четвертой - 4 л .
Это положение легко запоминается, что очень важно в работе в условиях катастроф, когда медицинские работники не могут пользоваться расчетами, схемами, лабораторными анализами, номограммами.
Целый ряд специалистов предлагают определение кровопотери по локализации повреждения.
По данным П.Брюсова, ориентировочная кровопотеря при тяжелой травме груди составляет 1, 5 л , живота - 2 л , при множественных переломах костей таза - 2, 5-3, 5 л , открытом переломе бедра - 1, 51, 8 л , закрытом переломе бедра - 2 л , голени - до 0, 8 л , плеча - 0, 6 л , предплечья - 0, 5 л .
В.Ключевский считает, что при высоких переломах бедра кровопотеря составляет 2, 5 л , при высоких переломах голени - 1 л , при вертельных переломах бедра - до 1 л .
Гематомы локализуются обычно в промежности, по задней поверхности бедер и локально в месте перелома. Не случайно такие больные, особенно люди пожилого и старческого возраста, страдающие гипертонической болезнью, тяжело переносят кровопотерю и нуждаются в восполнении утраченного внутрисосудистого объема крови растворами кристаллоидов, коллоидов.
Они не должны находиться длительное время в приемном покое и лежать на жестких каталках в ожидании доставки в палаты. Это приводит к развитию пролежней в местах скопления крови или может приводить к позиционному сдавлению ягодичных областей.
Цель инфузий заключается не только в восполнении объема циркулирующей жидкости, поднятии СВ, улучшении реологических свойств крови, но и в снижении тромбоопасности.
Определить степень травматического шока и величину снижения ОЦК позволяет травматический индекс Алльговера и Бурри - это соотношение величин пульса и артериального давления. В норме он составляет 0, 5. Каждое увеличение на 0, 1 соответствует кровопотере 0, 2 л , или 4% ОЦК. При увеличении его до 1 ОЦК снижается до 25%, до 1, 5 - на 45%.
В первом случае пульс - 60 ударов в минуту, АД - 120 мм рт.ст., общее состояние удовлетворительное, травматического шока нет.
При травматическом индексе, равном 1 (пульс - 90-100, АД - 90- 100 мм рт.ст.) наблюдается средней степени шок, при индексе больше 1 (пульс 120 ударов в минуту, АД - 80 мм рт.ст.)тяжелые степени травматического шока.
Травматический индекс имеет значительный недостаток. Его трудно использовать при массовом и одновременном поступлении пострадавших, так как затраты времени на считывание пульса и измерение артериального давления значительны. Нельзя его использовать и при медленном кровотечении.
Практика работы при катастрофах показывает, что медицинский персонал не пользуется ни монограммами, ни математическими формулами, ни индексами.
По нашему мнению, ориентировочную кровопотерю нужно рассчитывать, обязательно учитывая кровопотерю в собственные сосуды без их повреждения. При травматическом шоке первой степени она составляет 10% (0, 5 л ), второй степени - 20% ( 1 л ), третьей степени- 30% (1, 5 л ), четвертой степени- 40% ( 2 л ). Ориентировочная кровопотеря в собственные сосуды без их повреждения соответственно суммируется с кровопотерей, свойственной травматическому шоку первой-четвертой степени (расчет по З.Алаговой).
Тогда ориентировочная кровопотеря при травматическом шоке первой степени составит 0, 5 + 0, 9 = 1, 4 л ; второй степени - 1 + 1, 7 = 2, 7 л ; третьей степени - 1, 5 + 2 = 3, 5 л ; четвертой степени - 2 + 3, 48 = 5, 48 л . Введение инфузионных растворов должно превышать расчетную цифру в 3 раза.
Зная ориентировочную кровопотерю, можно рассчитать величину инфузионных сред, вводимых в сосудистое русло. Количество вводимых внутривенно жидкостей соответственно должно превышать расчеты величины ориентировочной кровопотери в 3 раза.
Медицинская газета № 3 (7132)19 января 2011
Переломом голени называют нарушение костной целостности в данном участке нижней конечности. Затрагиваются, в частности, малая и большая берцовые кости, которые соединяют стопу с коленом. Непосредственный раскол происходит, в основном, в большеберцовой кости или же в обеих костях сразу.
Такая травма считается одной из наиболее распространенных. Именно поэтому каждому человеку необходимо знать, что является фактором риска травмы, как ее идентифицировать, как лечить. Важно распространять знания не только на самого себя, но и при травмах, происходящих с окружающими.
Перелом костей голени несет серьезную опасность, поскольку нередко приводит к осложнениям. Поэтому квалифицированная врачебная помощь является обязательным условием.
Разновидности травмы

Повреждения классифицируются по нескольким основаниям.
- По конкретному месту травмирования выделяют перелом костей голени в районе лодыжки, большой и/или малой берцовой кости (либо перелом обеих берцовых костей голени), мыщелков и возвышения между большой берцовой и мыщелком.
- В зависимости от вовлеченности конечностей в травму, может иметь место травма на одной или двух ногах. Во втором случае речь идет про так называемый бамперный перелом (название связано с самым распространенным механизмом получения повреждения – от удара бампером автомобиля).
- С учетом количества костных разломов принято говорить про единичный и множественный либо оскольчатый перелом голени. Именно множественными обычно бывают бамперные травмы.
- Линия разлома кости позволяет выделить прямые (горизонтальные), косые (диагональные), спиралевидные переломы. Линия располагается в месте падения на ногу тяжелого предмета или в месте удара.
- По вовлеченности в травму суставных элементов костей голени определяют внутрисуставные повреждения (участвуют мыщелки или лодыжки) и, соответственно, внесуставные (когда затронуты диафизы).
- Как и в случае с повреждениями других частей тела, переломы костей голени бывают открытыми, закрытыми, без или со смещением отломков костей.
В зависимости от вида перелома подбирается оптимальный формат лечения и подходы к реабилитации.
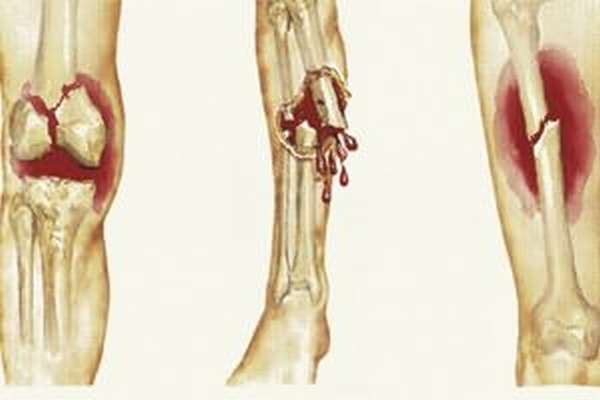
Обломки костей голени меняют положение, отклоняясь от естественного состояния. Перелом голени со смещением хорошо заметен внешне: характерен деформированный вид конечности, нога укорачивается, неестественно выворачивается.
В этом случае кости раскалываются, либо появляется трещина, однако обломки не смещаются. Внешне перелом голени без смещения идентифицировать невозможно, поэтому проверкой служит наличие ирридационного симптома. Суть проверки в том, что при переломе надавливание на голень в любом месте будет отражаться болью в зоне перелома.
Бывают случаи, когда происходит перелом левой и правой голени одновременно, причем из них первым будет замечено именно повреждение со смещением.
Разрыва кожи и мышц не происходит, сильное кровотечение не наблюдается, части сломанных костей (обломки) не видны. Однако при этом пострадавший не может поднять поврежденную конечность. Закрытый перелом голени вызывают прямые и непрямые удары, а также скручивания средней силы.
Характеризуется сильными и ярко выраженными проявлениями. Открытый перелом голени сопровождает кровотечение, разрыв мягких тканей, наружу выходят костные обломки. Пострадавший испытывает головокружение и общую слабость из-за потери крови. Часто встречается открытый перелом костей голени со смещением. Это крайне серьезная и опасная травма, которая требует скорейшего медицинского вмешательства.
Симптомы и причины перелома

Основные симптомы перелома голени различаются в соответствии с тем, какая из частей кости затронута. Общие признаки – это сильные болевые ощущения у пострадавшего человека, гиперемия, отек места травмы. Кроме того, при попытке движения поврежденной ногой слышится характерный костный хруст. Опора на травмированную ногу невозможна.
Ниже рассмотрим признаки конкретных видов нарушения костной целостности голени.
- локализация боли и отека в коленном суставе, сочленении,
- резкое усиление болей при любой попытке совершить движение,
- излияние крови в коленный сустав (гемартроз), увеличение его размера,
- подвижный наколенник,
- в случаях, когда происходит смещение костных отломков – поворот голени на сторону.
- острая боль в районе большой и малой берцовой кости,
- выраженная деформация конечности,
- отек в области тела кости голени (иногда – с гематомами, кровоизлиянием),
- укороченная конечность,
- отсутствие возможности двигать ногой, а при переломе большой берцовой кости – возможности опираться на ногу,
- характерный скрип частей кости друг от друга,
- при повреждении нервных путей – падение чувствительности конечности, отвисание стопы,
- при параллельной травме сосудов – синюшность, бледность, падение температуры конечности.
- боль и отечность концентрируются в голеностопе,
- нога в нижней части увеличивается в размере,
- движение голеностопа невозможно, активность ноги ограничена,
- гематома либо открытая рана,
- стопа развернута в неестественное положение,
- пострадавший не может опираться на ногу.
Окончательно подтвердит факт сломанной голени только врач – с помощью рентгена, магнитно-резонансной или компьютерной томографии.
Данная травма может стать результатом сильного удара или давления. Как правило, она происходит при автокатастрофах и иных чрезвычайных ситуациях, занятиях спортом или бытовых серьезных падениях. К травме приводит также резкое скручивание ноги при фиксированной стопе. Кроме того, по статистике в 5% случаев такое повреждение встречается при патологиях костной ткани (туберкулез, онкология, остеопороз, остеомиелит, врожденные дефекты).
Оказание первой медицинской помощи при травмах голени
- Следует обеспечить пострадавшего любым обезболивающим (таблетки, внутримышечные инъекции).
- Освободить травмированную конечность от обуви и одежды. Если такие действия требуют значительного нарушения покоя ноги, то лучше их исключить.
- Если после перелома голени началось кровотечение, то оно должно быть остановлено, а рана обработана антисептическим средством.
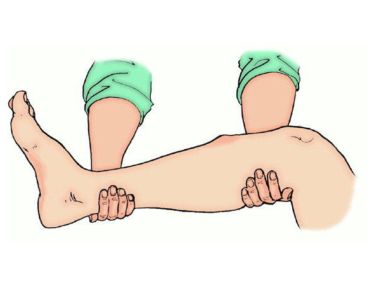
- Обездвижить ногу в месте травмы и двух соседних суставов (за счет шины) до наложения гипса врачом. Шина накладывается с захватом области колена и голеностопа, степень фиксации конечности выбирается средняя – во избежание передавливания и излишнего расслабления. Фиксация поверх костных отломков запрещена.
- При переломе голени со смещением запрещены самостоятельные попытки возвращения костей в нормальное положение.
Оперативность доставки человека с переломанной ногой или двумя ногами в стационар является также определяющим фактором. Не исключено, что врачам пострадавшего необходимо будет оперировать немедленно.
Принципы лечения после травмы голени
Лечить переломы голени положено с учетом специфики повреждения. Ниже поэтапно описан общий механизм для всех типов травм.
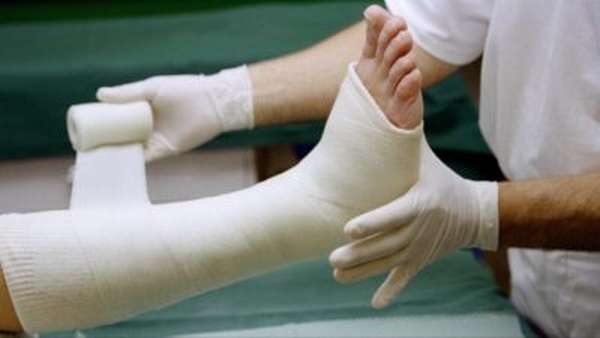
- Необходимо возвращение костных обломков на место. В медицине это называется репозицией. После перелома голени кости могут разойтись, сместиться, что приведет впоследствии к неправильному сращиванию. Вернуть голени анатомическую форму можно вправлением (консервативный подход) или операцией (открытый подход). Оперативное вмешательство используется, если у пострадавшего открытый и/или оскольчатый перелом костей голени. В сложных случаях для репозиции применяется скелетное вытяжение (экстензионный подход) длительностью не менее месяца.
- Для дальнейшего заживления и срастания кости потребуется фиксация. С учетом прочности и размера костей ноги обязательно используются специальные медицинские инструменты и аппараты – болты, шурупы, спицы, пластины, петли. В случае переломов с появлением осколочных обломков применяются аппараты Илизарова, Гофмана, Ткаченко и другие такие конструкции. Продолжительность фиксации составляет от нескольких недель до 1,5-2 месяцев.
- Последний этап, принцип лечения – это иммобилизация. Речь идет об обездвиживании ноги с помощью туторов, лонгетов, а также особых приспособлений. Часто врачи накладывают гипсовую повязку на 1 месяц или более. В целом этот период может занять до полугода.
При травмах проксимального отдела дополнительно к описанным мерам требуется пункция сустава для удаления скопившихся там крови и суставной жидкости. При серьезных проблемах с повреждением кожи есть вероятность заражения крови. В таких условиях может быть показана ампутация конечности во избежание развития гангрены.
На каждом из этапов разные подходы могут чередоваться и заменять друг друга по решению врача. Также для правой и левой ноги при их одновременном переломе часто используются разные формы лечения.
Переход к реабилитации допускается примерно через 2 месяца при переломах без смещения костей, через 3 месяца – при повреждениях со смещением и через 5-6 месяцев – при оскольчатых и спиральных травмах. Для людей преклонного возраста и маленьких детей период лечения по мере возможности сокращается. Общий прогноз зависит от хода и успешности лечения.
Реабилитация и период восстановления
Поскольку перелом костей голени относится к серьезным травмам, важно подходить к восстановительному периоду со всей серьезностью. Пациенту придется набраться терпения. После перелома голени реабилитации подлежит не только двигательная активность, но также и состояние мягких тканей на пораженном участке тела.
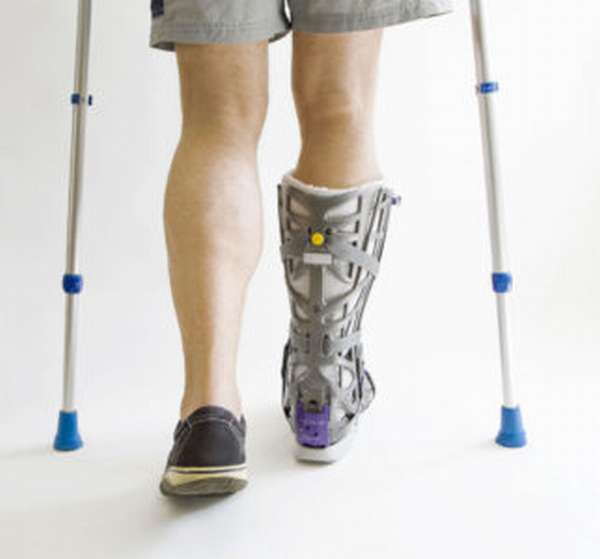
Восстановить все функции после перелома ноги можно с помощью массажа, физиотерапии, а также стандартной ЛФК и сбалансированного питания. Средняя продолжительность реабилитации составляет около месяца.
Главные цели этого этапа – устранение мышечной атрофии, приведение тела в тонус, восстановление нормального кровоснабжения конечности, а также разработка суставов и общее возвращение подвижности ноге.
Ежедневные растирания, переходящие в разминание и пощипывания позволяют устранить мышечную дистрофию, усиливают кровообращение, лимфоток, положительно влияют на заживление поврежденных тканей и подвижность в области суставов. Массаж начинают сразу после снятия гипса и проводят с использованием противовоспалительных кремов, мазей.
Упражнения необходимо делать ежедневно по 30-60 минут на протяжении всего периода реабилитации после перелома голени. Гимнастика выполняется лежа, сидя или стоя, в зависимости от состояния больного. Конкретный набор движений (махи, вращения, перекаты, ходьба обычная и на носках/пятках, велотренажер), количество подходов подбирает специалист.
Этот метод реабилитации является очень важным аспектом с точки зрения устранения воспалительных процессов и полноценного восстановления целостности тканей. Это также хороший способ улучшить метаболизм, укрепить иммунитет человека. Используются солевые и медикаментозные ванны, обертывания, электрофорез, УВЧ, УФ-облучение.
Правильный рацион служит дополнительным источником полезных веществ, которые способствуют общему восстановлению, укреплению организма. Рекомендовано питание продуктами с большим содержанием кальция и магния, а также легко усваиваемой натуральной пищей (овощи, фрукты, кисломолочные и молочные продукты, орехи, рыба). Дополнительной мерой выступает витаминотерапия (витамин С, Е, D либо поливитаминные комплексы).
Некоторое время после реабилитации пациентам предписывается ношение специальной обуви с использованием лечебного супинатора.
При переломе костей голени важно избежать следующих осложнений:
- заражение крови и закупоривание сосудов,
- нарушение нервных ходов,
- пападание к кровоток жировых тканей из кости (жировая эмболия),
- инфицирование тканей,
- деформация ноги,
- синдром ложного сустава, когда теряется двигательная возможность конечности,
- остеоартроз, остеомиелит.
Осложнения бывают результатом неправильно подобранного лечения, несвоевременно принятых мер реагирования или ошибок в процессе реабилитации. Поэтому пациенту надлежит внимательно отслеживать свое состояние совместно с врачом на всех этапах лечения.
Читайте также:


