Крепитация в лучезапястных суставах
Довольно часто лучезапястный сустав начинает доставлять человеку неудобство. Причем значительное, поскольку руки участвуют во всех сферах нашей жизни, начиная с быта и самообслуживания и заканчивая работоспособностью, обеспечивающей нас средствами на существование.
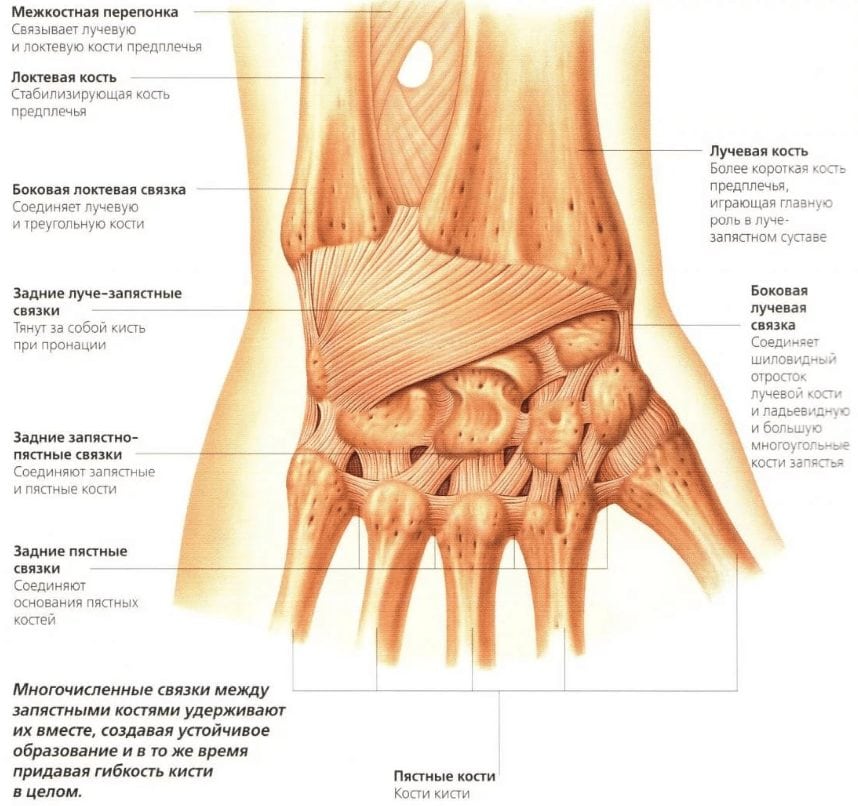
Почему лучезапястный сустав находится на предплечье, а не на кисти? Это сочленение соединяет оба отдела руки. Строго говоря, этот сустав не принадлежит ни кисти, ни предплечью, поскольку находится на их стыке. Но за счет него обеспечивается многофункциональность конечности и способность совершать очень точные движения, оперировать мелкими предметами и при этом иметь возможность поднять и удержать значительные тяжести. Естественно, только лучезапястным суставом для решения всех этих задач не обойтись. Ему должны сопутствовать крепкие связки, развитые мышцы, надежные кости – и навыки, вкладываемые человеку в мозг, инстинкты и подсознание с момента его появления на свет.
Группы риска
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
В принципе, каждому из нас может понадобиться лечение лучезапястного сустава, которое вернет кистям былую подвижность, способность поднять собственного ребенка, погладить собаку или без труда выполнять профессиональные обязанности. Но у некоторых людей риск надолго стать наполовину инвалидом (а иногда и полным) гораздо выше. К ним относятся:
- те, кто занят тяжелым физическим трудом, где нагрузка в основном приходится на кисти рук. Например, гребцы, грузчики, лесорубы;
- офисные работники — от секретарей до программистов. Здесь риски даже возрастают, поскольку многие из таких сотрудников работают в нерасчетных условиях. К примеру, не соблюдено соотношение высоты стола и стула, и на запястья постоянно приходится избыточное давление;
- спортсмены, у которых активно и постоянно работают кисти рук – бадминтонисты, теннисисты, боксеры (последние — в наибольшей опасности в плане травм и ушибов лучезапястного сустава);
- люди, чья профессия предполагает постоянное участие мелкой моторики. К ним относятся швеи и кружевницы; расписчики блюд, яиц, чашек; музыканты, особенно играющие на струнных инструментах и имеющие дело с фортепиано.
Лечение лучезапястного сустава может потребоваться и рядовым обывателям – тем, кто жизни не мыслит без игр онлайн. Проводя много времени за компьютером, таким людям приходится совершать огромное количество однообразных движений кистью, которые серьезно перегружают лучевой сустав. На определенном этапе такой подход к собственным рукам оборачивается острыми его заболеваниями, переходящими в хронические формы.
Основные заболевания
Перечислять все патологии, которые могут поразить лучезапястный сустав — дело долгое. Остановимся на тех, с которыми врачи сталкиваются особенно часто.
Заболевание вызывается сжиманием упомянутого канала, нервы, проходящие через него, испытывают давление опухшими тканями. Опухание вызывают воспаление или нагрузка – монотонная и однообразная либо краткая, но чрезмерная.
Типичное проявление синдрома — рост интенсивности болей во время ночного отдыха. Многие больные жалуются на непроходящее онемение, которое затрагивает средний, указательный и большой пальцы. Нередки также слабость и неуклюжесть всей кисти или ее части.
Он развивается вследствие износа хрящевой ткани, которая покрывает поверхность сустава. На более поздних стадиях развивается и повреждение кости. Лучезапястный сустав деформируется и теряет подвижность. Процесс медленный, сопровождается болями, постепенно набирающими интенсивность.

- снижение подвижности кисти, особенно отчетливое по утрам;
- отечность в районе сустава;
- болезненность не только в движении, но и в состоянии покоя;
- похрустывание в суставе;
- подъем температуры в пораженной зоне;
- боль при пальпации сустава.
Остеоартрит развивается вследствие травмы, длительного неправильного положения кисти или возрастной деградации тканей.
При этом заболевании воспаляются сухожилия и сухожильные влагалища. Причины его развития все те же: напряжение кисти руки, чрезмерное разовое или хроническое, от монотонных движений либо же микротравмы.
К признакам тендовагинита относятся: боль при прощупывании мышц и сухожилий, утолщение в месте поражения, местное повышение температуры, болезненность при даже небольшом напряжении (например, при сжимании ладони в кулак).
Отсутствие своевременной диагностики и правильного лечения может привести к неприятным последствиям. Смертельным исходом тендовагинит не грозит, а вот частичной потерей работоспособности – вполне. Достаточно вспомнить в этом отношении Роберта Шумана, композитора и музыкального критика, который начинал, как пианист, но потерял возможность музицировать именно из-за хронического тендовагинита.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Они являются следствием длительного воспаления в организме пациента, наличия у него хронических патологий, в первую очередь – тонзиллита, миокардита и пиелонефрита.
Такие же последствия могут вызвать системные заболевания, затронувшие соединительную ткань или эпидермис – подагра, псориаз, болезнь Бехтерева, или красная волчанка. Но боль не локализована исключительно в лучезапястном суставе. Она затрагивает также спину, голеностоп, колени и сам позвоночник. В утренние часы ощущение скованности охватывает все тело, а болевой синдром, особенно интенсивный в это время, постепенно стихает, а к вечеру исчезает полностью.
Он возникает вследствие воспалений, травм, нагрузок, вызванных профессиональной спецификой, возрастными изменениями. Диагностировать артроз лучезапястного сустава на ранних стадиях сложно – боли слабовыраженные, и пациент на них обычно внимания не обращает. Равно как и на хруст, появляющийся при движении. К медикам больной идет тогда, когда боль становится постоянной. Отечности при артрозе практически не наблюдается, подъема температуры, даже локального, тоже. Болезненность особенно ощутима при максимальном сгибании кисти, поднятии тяжести либо опоре на ладонь.
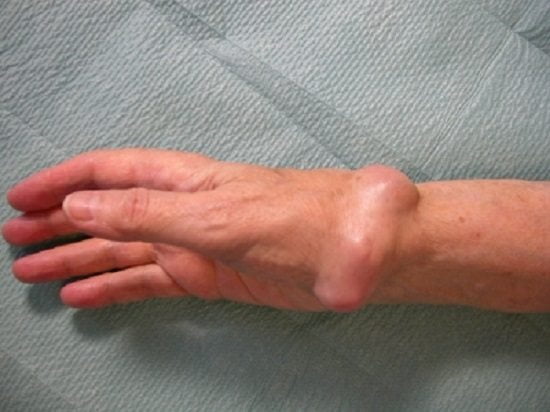
Так называется киста на запястье, похожая на шишку. Формируется она постепенно, на первых порах болезненных ощущений не доставляет и движений не ограничивает, поэтому больной просто не замечает гигрому. При ее росте сдавливаются ткани и нервные окончания; сначала появляется дискомфорт, позже он сменяется болями. Непринятие мер на этой стадии ведет к выпиранию образования на 2-5 сантиметров, значительному ограничению в подвижности кисти.

Чаще всего гигрома образуется у тех, кто входит в группу риска. Однако может появиться и в результате наследственной предрасположенности, а также физических повреждений: неудачном падении с упором на запястье, растяжении одной из связок, вывихе или переломе. Но такая шишка может образоваться без всяких причин (по крайней мере, видимых) или предпосылок. Причем гигрома развивается у людей какого угодно возраста, от маленьких детей до глубоких стариков.
Они могут быть диагностированы самим пострадавшим: боли весьма яркие, иногда доходящие до уровня нестерпимых. Что именно травмировано в лучезапястном суставе, определить может только врач, поскольку может сместиться головка кости, разорваться сухожилие или сломаться сам луч. Последняя травма считается самой сложной.
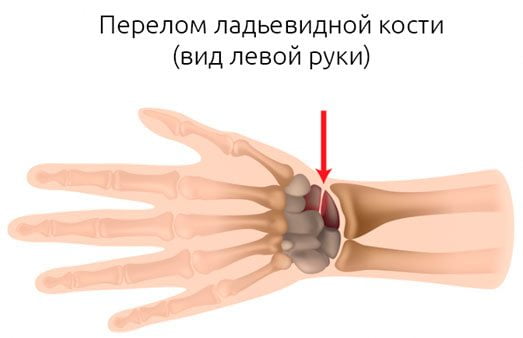
При травматическом поражении лучезапястного сустава наблюдается острая боль, быстрое отекание мягких тканей, ограничение в подвижности кисти или полное отсутствие возможности ею шевелить. Иногда имеет место деформация предплечья.
Принципы лечения
Терапия зависит от диагностированного заболевания и характера его протекания. Но чаще всего первый шаг, рекомендуемый врачом – обеспечение неподвижности пострадавшего сустава. Для иммобилизации может быть наложена гипсовая повязка или ортез.
Острые боли купируются обезболивающими препаратами; часто и при многих заболеваниях применяются новокаиновые блокады. Для снятия отечности, снижения болевого синдрома на пострадавшее место прикладывается холод. В некоторых случаях врачом прописываются антисептические препараты.
Воспалительный процесс останавливается препаратами нестероидной группы, для восстановления хрящевых тканей назначаются хондропротекторы.
В ряде случаев курс лечения включает антибиотики; если природа заболевания лучезапястного сустава имеет ревматоидный характер, их курс будет довольно продолжительным.
Ведется и сопутствующее лечение. Больной может нуждаться в восстановлении иммунитета, ему может понадобиться поддержание и восстановление функционирования сердечной мышцы, терапия почек, устранение подагрического приступа. При гигроме, если она не запущена, может в качестве лечения использоваться пункция. Во время процедуры в образование вводится игла, и жидкость, скопившаяся в его капсуле, откачивается шприцом. Современная медицина редко пользуется этой методикой. После проведения пункции оболочка гигромы остается на месте. Спустя какое-то время она может возникнуть снова. Зато для анализов и прогнозирования протекания заболевания пункция остается бесценной.
Когда острая фаза заболевания нивелирована, можно вводить другие методики лечения и восстановления. Они поддерживают и закрепляют эффект, которого смогло добиться первичное лечение лучезапястного сустава. Лечение на втором этапе зависит от диагноза. Так, при тендовагините упор делается на лазеротерапии, ударно-волновом воздействии и УВЧ; при артрозах и артритах больше внимания уделяется мануальным практикам; во время лечения туннельного синдрома хороший эффект оказывают контрастные ванночки в сочетании с массажем.
При гигроме все физиотерапевтические процедуры имеет смысл применять только на самой ранней стадии заболевания. В запущенных случаях (а именно с ними обычно приходится иметь дело врачам) действенными будут только операция.
В безвыходной ситуации
При гнойном воспалении лучезапястного сустава ставится дренаж, и в большинстве случаев этого бывает достаточно для выздоровления. Однако в отдельных случаях такая методика не дает результатов. Да и при других обстоятельствах, при разных диагнозах консервативное лечение может быть неэффективным. Если ремиссия неполная, а рецидивы слишком часты, если деградация сустава прогрессирует, требуется хирургическое вмешательство. Во время операции проводится иссечение оболочек воспалившихся сухожилий; в случае гигромы иссекается капсула новообразования либо оно выжигается лазером. Лечение проводится под местной анестезией. После операции обязательна тугая повязка, в отдельных случаях – иммобилизация кисти. Швы снимаются в период между пятым и седьмым днем после проведения вмешательства. Обычно послеоперационный период требует инъекционного введения антибиотиков.
Для окончательной реабилитации лучезапястного сустава потребуются физиотерапевтические процедуры: грязевые аппликации, парафинотерапия, электрофорез, озокерит и воздействие лазером. Будут прописаны упражнения, направленные на восстановление полной подвижности кисти и разработку самого сустава. Ограничение нагрузки на пострадавшую руку может иметь довольно долгую продолжительность по времени.
Берегите свои руки, и лечение лучезапястного сустава вам никогда не понадобится. Но если уж ощущаете дискомфорт со стороны кистей, соизвольте отправиться на обследование, чтобы не лишиться способности к самообслуживанию и не остаться без работы.
Крепитирующий тендовагинит – это воспаление внутренней стенки синовиальных влагалищ сухожилий, сопровождающееся характерным хрустом. Чаще всего крепитирующий тендовагинит развивается у людей, которые занимаются физическим трудом, сопровождающимся выраженной однотипной нагрузкой на определенную группу сухожилий.
Воспаление при крепитирующем тендовагините асептическое, то есть не сопровождается присоединением бактериальной флоры. В полости синовиальных влагалищ сухожилия скапливается экссудат серозно-геморрагического или фибринового происхождения. Этот процесс сопровождается скопление фибриновых отложений, которые объясняют появление мягкого хруста при надавливании на воспаленный участок.
Причины крепитирующего тендовагинита
Причины крепитирующего тендовагинита могут быть следующими:
Часто повторяющиеся движения пальцев кисти и стопы. Причем они могут не сопровождаться выраженной физической нагрузкой или резким мышечным напряжением. В плане развития воспаления важна именно частотность.
Выраженное напряжение мышц голеностопа и предплечья на протяжении длительного времени. Пальцы в данном случае могут быть не задействованы.
Резкие переходы в технике работы и в ее ритме.
В группе риска по развитию крепитирующего тендовагинита руки находятся люди следующих профессий: плотники, слесаря, операторы, кузнецы, доярки, шлифовщики, машинистки, фасовщики, гладильщики, скрипачи и пр. Хотя иногда спровоцировать развитие воспаления может даже продолжительная ручная стирка или подготовка к экзаменам в музыкальной школе.
Крепитирующий тендовагинит в области ахиллова сухожилия манифестирует после длительного марша, бега на лыжах или коньках (вероятность развития воспаления возрастает, если жесткий задник ботинка давит на мягкие ткани, плотно прижимая их к ахиллову сухожилию). В группе риска по развитию крепитирующего тендовагинита нижних конечностей находятся танцоры чечетки, балерины, спортсмены (лыжники, бегуны, конькобежцы) и пр.
Симптомы крепитирующего тендовагинита
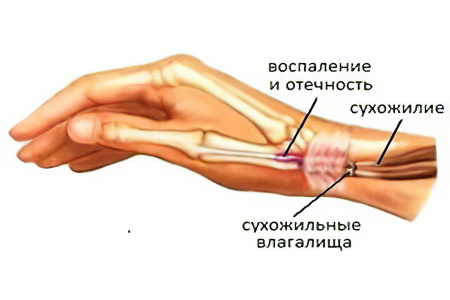
Симптомы крепитирующего тендовагинита следующие:
Манифестирует тендовагинит чаще всего остро. Воспаление может длиться 4-15 дней, затем оно угасает. Однако исключать рецидив заболевания нельзя.
Иногда наблюдается подострое течение тендовагинита. При этом патологическая симптоматика нарастает медленно, на протяжении 2-3 недель. Боли в конечности будут ломящими, изнуряющими. Возможно усиление слабости и усталости.
Боль в области воспаления. Она становится интенсивнее во время выполнения движений. В острой фазе болезни она жгучая, поэтому не позволяет человеку выполнять его привычные обязанности, например, работать с рычагами или набирать текст.
Припухлость по ходу сухожилия. Страдает чаще всего разгибательная поверхность кисти и предплечья. Реже крепитирующий тендовагинит затрагивает стопы, голени, ахиллово сухожилие.
При пальпации воспаленной области можно услышать хруст, который врачи называют крепитациями. Также хруст всегда сопутствует движениям больной конечности. Слышится он весьма отчетливо.
Общее состояние пациента не нарушено, как это происходит при гнойных тендовагинитах. Температура тела остается в пределах нормы.
Заболевание практически всегда носит односторонний характер, то есть воспаление развивается на одной руке или на одной ноге. Следует отметить, что именно сухожилия правой кисти воспаляются чаще остальных.
Отдельно специалисты отмечают влияние метеорологического фактора на течение заболевания. То есть, при смене погодных условий, болезненность может усиливаться. Однако наблюдается это не у всех пациентов.
Диагностика крепитирующего тендовагинита
Крепитирующий тендовагинит не вызывает трудностей в диагностике. Врач может сообщить пациенту о его проблеме уже во время первого посещения. Специалист будет отталкиваться от анамнеза и типичных симптомов, характерных для данной патологии – это острое начало, боли, крепитации сухожилий.
Клинический и общий анализ крови не указывает на какое-либо отклонение. Возможно назначение больному рентгенологического исследования. Однако оно показано лишь для того, чтобы исключить наличие костной или суставной патологии. В плане обнаружения тендовагинита данное исследование является малоинформативным.
Лечение крепитирующего тендовагинита

Лечение крепитирующего тендовагинита сводится к консервативным мероприятиям. Пораженную конечность в обязательном порядке обездвиживают. Иммобилизация может происходить с применением шинной повязки или гипсовой лонгеты. Эта мера показана в первые дни от манифестации воспаления. Для уменьшения болей пациенту выполняют новокаиновую блокаду. Если она не позволяет избавиться от болезненных ощущений, то ее можно повторить через 2-3 дня. Параллельно пациенту назначают препараты из группы НПВС.
По мере угасания воспалительного процесса (начиная с 3-4 дня), на больное место накладывают тепло. Это могут быть согревающие компрессы, спиртовые примочки, грелки.
Из физиопроцедур хорошо зарекомендовали себя:
Двукратное облучение лампой соллюкс. Длительность каждой процедуры должна составлять 20 минут.
Грязевые аппликации выполняют при температуре 42-46 °C. Длительность процедуры также составляет 20 минут. Количество сеансов – 4.
Прием пресных ванн с температурой воды в 36-37 °C.
В дальнейшем больному рекомендуют практиковать лечебно-гимнастические комплексы, посещение кабинета массажиста. Выполнять активные и пассивные движения пораженной конечностью следует не ранее, чем спустя 5-6 дней от начала лечения. Приспособление для иммобилизации можно полностью снять не ранее 6 дня от начала лечения.
На протяжении 14 дней пациент должен находиться под врачебным контролем. Это позволит минимизировать риск развития рецидивов болезни и максимально восстановиться. Поэтому на это время человек должен находиться на больничном.
Отдельно стоит вопрос о назначении антибиотиков. Большинство специалистов придерживается мнения, что назначать антибактериальные препараты на фоне асептического крепитирующего тендовагинита не следует, так как заболевание не вызвано патогенной флорой. Другие специалисты настаивают на том, что антибиотики должны быть пропиты курсом, так как на фоне тендовагинита всегда имеется риск развития гнойного воспаления. Препаратом выбора в данном случае выступает Цефтриаксон.
Показанием к хирургическому вмешательству становятся стенозирующие и длительно текущие формы заболевания, которые не поддаются коррекции с помощью консервативного лечения. Операцию проводят в плановом порядке, тщательно готовя к ней пациента. Сухожильное влагалище, подвергшееся воспалению, полностью иссекают, подкожную клетчатку и кожные покровы сшивают. После выполненного вмешательства конечность иммобилизируют, а пациенту назначают курс антибиотиков с профилактической целью.
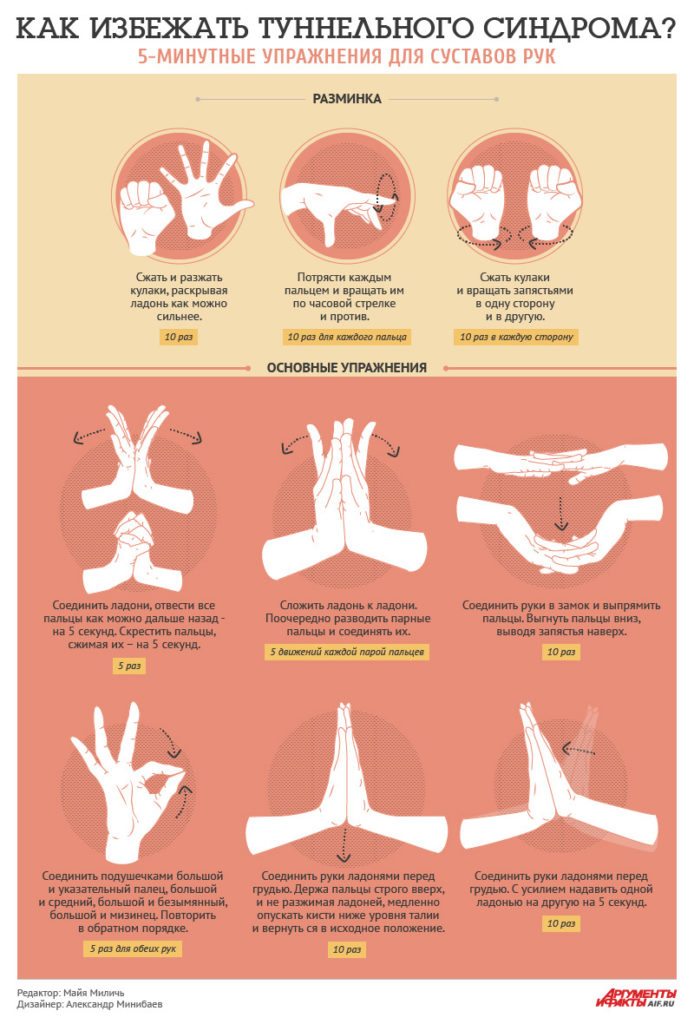
Лечебная гимнастика при крепитирующем тендовагините
Лечебная гимнастика позволяет укрепить мышцы и сухожилия конечности. Это снижает риски развития тендовагинита и его перехода в хроническую форму.
Лечебная гимнастика при тендовагините верхних конечностей:
Руки вытягивают перед собой, после чего начинают плавно сжимать и разжимать ладони. Выполнять упражнение нужно 10-15 раз по 2-3 раза в день.
Руги сгибают в локтях, ладони при этом сжаты в кулак. Выполняют вращательные движения в локтевом суставе в одну и в другую сторону.
Лечебная гимнастика при тендовагините стопы:
Ногу сгибают в коленном суставе, вращают стопой по кругу в одну и в другую сторону. Человек при этом сидит на стуле, а нога должна быть слегка приподнята.
Нога согнута, носочек следует тянуть на себя до тех пор, пока не почувствуется легкая болезненность. Повторить упражнение 5 раз для одной и 5 раз для другой ноги.
Лежа на полу с вытянутыми ногами, нужно максимально сильно сжимать и разжимать пальцы ног.
Во время сидячей работы можно катать пальцами ног бутылку или иной подходящий для этой цели предмет.
Прогноз и профилактика крепитирующего тендовагинита
Рецидив заболевания случается в среднем, у 16-20% больных, получавших качественное лечение. Если человек не обращался к доктору, то вероятность повторного развития тендовагинита у него повышается. Примечательно, что одной только иммобилизации конечности недостаточно для того, чтобы свести к минимуму риск развития рецидива воспаления. Значение имеет использование новокаиновой блокады. Кроме того, пациент должен достаточное время провести на больничном (не менее 14 дней).
Оперативное вмешательство на фоне хронического, часто рецидивирующего тендовагинита дает хорошие результаты. Спустя время, функциональность конечности удается полностью восстановить.
Профилактика развития крепитирующего тендовагинита в первую очередь сводится к ограничению той двигательной активности, которая спровоцировала воспаление. Если это произошло в силу профессиональных обязанностей, то нужно серьезно задуматься о смене профессии. Человек, который проигнорирует данную рекомендацию, находится в группе риска по инвалидизации. В дальнейшем ему в любом случае придется отказаться от выбранной работы, так как частые рецидивы тендовагинита приведут к полному нарушению функциональности конечности.
Не стоит заниматься самолечением. Тендовагинит – это заболевание, которое сопряжено с риском получения инвалидности. Поэтому избавляться от него нужно своевременно и под врачебным контролем.

Автор статьи: Волков Дмитрий Сергеевич | к. м. н. врач-хирург, флеболог
Образование: Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
Содержание:

Крепитирующий тендовагинит запястья – относительно редко встречаемое заболевание, которое принято относить к разряду профессиональных. Оно возникает, когда происходит воспаление внутренней оболочки сухожильного влагалища.
Заболевание бывает двух типов – инфекционным и неинфекционным, а данный вариант относится именно к асептическому, то есть в воспалительном процессе не участвуют микробы, бактерии, вирусы, и другие микроорганизмы.
Особенностью этого типа поражения сухожилия является то, что при попытке подвигать запястьем становится слышен шум. Его можно расслышать даже на расстоянии. Именно это носит название крепитация и случается, когда сухожилие перемещается по травмированной синовиальной оболочке.
Причины
Крепитирующий тендовагинит запястья – самостоятельное заболевание, поэтому имеет немало факторов, которые могут привести к его развитию. Чаще всего причиной становится длительная и монотонная работа с нагрузкой на один и тот же сустав. В результате этого происходит травмирование сухожилия и тканей, которые находятся в непосредственной близости.
В группу риска попадают не только рабочие некоторых специальностей, но и спортсмены, мышечная ткань которых нередко подвергается сильным нагрузкам.
Основная причина – не только длительные однотипные действия, совершаемые руками, но и травмы, которые получены в быту или во время спортивных соревнований.
И, наконец, причиной может стать варикозное расширение вен, что приводит к нарушению кровообращения в тех тканях, которые близко прилегают к суставу.
Симптомы
Принято выделять две формы заболевания – острую и хроническую. Причём хроническая наступает в тот момент, когда острая форма болезни осталась без лечения. Первые симптомы после травмы или сильного перенапряжения мышечной ткани возникают уже буквально через пару часов.
Однако опытный врач при правильном опросе выяснит, что неприятные симптомы начали появляться ещё за пару дней, а это чаще всего:
- Боли, которые могут иметь ноющий или ломящий характер.
- Жжение в месте асептического воспаления.
- Покалывание.
- Онемение, или даже непривычная слабость в конечности, чего раньше просто не было.
Для острой формы болезни характерно внезапное появление довольно большой припухлости, которая отмечается в районе повреждённого сухожилия. Также отмечается ограничение подвижности и хруст при попытке совершить любые движения.
При отсутствии лечения крепитирующий тендовагинит лучезапястного сустава из острого переходит в хронический — на это необходимо всего лишь пару недель. Если физическую нагрузку на руку исключить, тогда все симптомы практически сразу же пропадают, что не позволяет поставить диагноз быстро и правильно.
Мышечная слабость – ещё один важный симптом, который позволяет поставить правильный диагноз. При этом пациент может жаловаться на то, что он не в состоянии выполнить какие-либо движения, так как рука его просто не слушается.
Как избавиться
Лечение крепитирующего тендовагинита запястья направлено на устранение воспалительного процесса и снятие боли, если она есть. Препаратами выбора могут быть те, которые относятся к группе НПВС. Это бутадион, аспирин, реопирин, индометацин. Но у этих лекарств есть немало противопоказаний, поэтому перед началом лечения нужно обязательно обратиться к врачу.

При сильном воспалении и болевых ощущениях проводятся блокады на основе новокаина с гидрокортизоном. Также для снятия воспаления проводится фонофорез, электрофорез, УВЧ, аппликации с димексидом.
После снятия острого воспалительного процесса желательно посетить специализированные курорт или санаторий, где одновременно с лечением целебными грязями и водами будет проводится массаж, лечебная физкультура.
Очень важно при обострении, а также в острый период болезни, обеспечить хорошую иммобилизацию конечности. Если болевые ощущения очень сильные, тогда обязательно назначаются обезболивающие по рекомендации врача.
Тендовагинит этого типа в основном лечится в домашних условиях, и лишь в самых тяжёлых случаях проводится госпитализация пациентов.
Срок лечения — примерно 2 недели. После этого проводится реабилитация на такой же срок и наступает полное выздоровление. Если же симптомы заболевания были проигнорированы, а лечение не назначено, тогда может наступить полная атрофия мышечной ткани, что в итоге станет причиной полного отсутствия движения в поражённом суставе.
Хрустом сустава конечности может проявиться такое заболевание, как крепитирующий тендовагинит. Слабовыраженный патогенез позволяет не обращать внимания на легкий дискомфорт. Это приводит к поздней диагностике и неэффективной терапии, возможной инвалидности. Своевременное обращение к специалисту позволяет применить консервативный метод лечения, избежав оперативного вмешательства. Применение профилактических мероприятий позволит сохранить здоровые суставы на длительное время.
Причины заболевания и потенциальные пациенты
Тендовагинит — это воспаление сухожильной структуры и ее оболочки, сухожильного влагалища. Патология имеет асептический и инфекционный характер. Отличительной чертой неинфекционного поражения является характерный суставной хруст. Воспаление развивается на фоне травм сухожильных соединений при повторяющихся движениях кистей рук или стопы. Это происходит в связи с чрезмерными нагрузками при занятиях спортом, при профессиональных осложнениях. Таким образом, риску заболевания подвержены спортсмены и рабочие, у которых механический монотонный труд. Инфекционный тендовагинит развивается если есть гнойный очаг или вследствие специфических инфекций венерического и туберкулезного происхождения.
Затягивание начала лечения сухожильного воспаления приводит к хронической форме заболевания с формированием флегмон и ампутации конечности.
Проявления крепитирующего тендовагинита
У крепитирующего тендовагинита существует острая форма течения заболевания и хроническая. Так как пациенты не сразу обращаются к врачу, то развивается мышечная слабость и пальцевая деформация. Главными симптомами проявления являются:
Места локализации недуга
Затрагивая разгибательный элемент сустава, развивается крепитирующий тендовагинит предплечья, чаще правого, чем левого, голени, пяточного соединения, лучезапястного сустава кисти рук и стопы. Учитывая специфику работы пациента, наблюдается воспаление ягодичных мышечных тканей. Патология возникает в сухожильных структурах, покрытых синовиальной оболочкой. Внутри влагалищ скапливается экссудат серозно-геморрагического характера, вызывая изменения пораженного участка.
Методы диагностирования
Диагноз тендовагинита устанавливается клинически. Врач проводит осмотр очага воспаления, пальпацию, сбор анамнеза. Дополнительные обследования назначаются для выявления сопутствующих заболеваний, неврологических изменений, места локализации поражения. Эти методы включают:
- осмотр невропатолога;
- лабораторные исследования мочи и крови;
- КТ и МРТ;
- рентгенологию конечностей.
Лечение воспаления сухожилий
Лечебные методы зависят от причины возникновения тендовагинита. Они делятся на консервативную терапию и хирургическое вмешательство. Целью врача и пациента является уменьшение болевого проявления, отечности пораженного участка, купирование воспалительного процесса. Началом лечебного процесса является обеспечение покоя для воспаленного сустава. Это сложно сделать, когда проявляется тендовагинит кисти. Ограничить движение руки не всегда удается. Рекомендуют использовать специализированный ортез для фиксации лучезапястного суставного соединения и большого пальца. Дальнейшим является медикаментозное лечение в комплексе с физиотерапией. Основные лекарственные препараты включают:
- противовоспалительные средства нестероидного характера, анальгетики;
- антибиотики;
- глюкокортикостероидные инъекции местного назначения;
- ферментные лекарства.
После устранения острого течения болезни назначают лечебно-физкультурный комплекс. Восстановление кровообращения пораженного участка укрепляет мышечную ткань и препятствует рецидиву воспаления. Дополнительные методы для этого включает физиотерапия:
- УВЧ;
- электрофорез;
- парафиновые аппликации.
Метод оперативного лечения выбирает хирург, основываясь на возникших осложнениях заболевания. Операция состоит из рассечения и удаления воспаленного сухожильного влагалища. При необходимости проводится пластика связочного соединения. Возможно применение эндоскопии, микрохирургического метода. Образование абсцессов и флегмон удаляют при помощи ампутации конечности.
Профилактика поражения
В профилактических целях рекомендуется придерживаться щадящего режима работы с учетом коротких перерывов для проведения массажа уставших мышечных тканей. После физических нагрузок показан полноценный отдых с применением расслабляющих ванн. Спортсменам советуют перед проведением тренировок применять разогревающие легкие упражнения, а заканчивать наложением холодных компрессов.
Профилактика и комплексная терапия воспаления сухожильных синовиальных оболочек предупредит развитие осложнений суставов.
Формирование крепитирующего тендовагинита происходит незаметно и стремительно. Это приводит к запоздалому обращению к специалисту. Запущенная болезнь сухожильных соединений провоцирует распространение поражения на прилегающие тканевые структуры и части сустава. Флегмоны и гнойные абсцессы можно вылечить хирургическим вмешательством, ампутацией. Профилактические меры и своевременное лечение имеют положительный прогноз на выздоровление.
Читайте также:


