Климакс и ревматоидный фактор
Связь между ревматоидным артритом (РА) и климаксом была подтверждена на основании недавнего исследования, в ходе которого учёные наблюдали за проявлением симптомов ревматоидного артрита у женщин в пременопаузе и постменопаузе. В исследовании, результаты которого были опубликованы международным научным журналом Rheumatology, приняли участие 8189 добровольцев женского пола.
Ранее было установлено, что женщины страдают от ревматоидного артрита в три раза чаще, чем мужчины, причём у женщин симптомы заболевания сильнее мешают повседневной активности по сравнению с мужчинами. Несмотря на общеизвестность этих фактов, учёные считают, что разница в характере заболевания у полов изучена недостаточно.
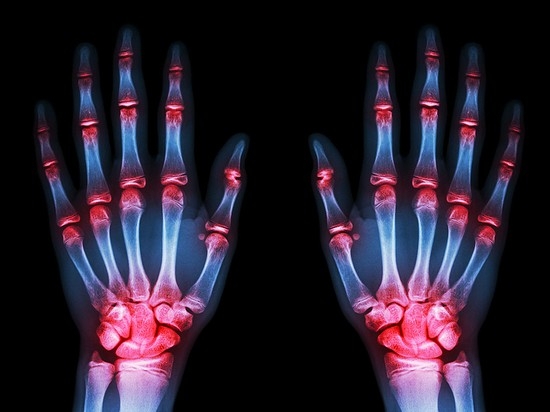
Ревматоидный артрит — аутоиммунное заболевание, которое вызывает воспаление и боль в суставах.
Исследования

После менопаузы ревматоидный артрит обычно становится более активным
Взаимосвязь между уровнем половых гормонов (эстрогеном и прогестероном) и иммунной системой сложна, но снижение производства гормонов, которое наблюдается в период менопаузы, может быть связано с активизацией ревматоидного артрита. На самом деле, ранняя менопауза способна служить фактором, который повышает риск развития ревматоидного артрита, а постменопаузный период ассоциируется с наибольшей степенью поражения суставов и с наименьшей степенью дееспособности.
Упомянутое выше исследование основывалось на прежде установленной связи между гормональными изменениями у женщин, страдающих от ревматоидного артрита, и их физиологическими функциями. В процессе наблюдений выяснилось, что гормональные уровни во время беременности и рождения ребёнка оказывают позитивное влияние на женщин с ревматоидным артритом, а послеродовой период отмечен активизацией заболевания.
Кроме того, врачи заключили, что у женщин, которые сталкиваются с ранней или преждевременной менопаузой, ревматоидный артрит развивается с большей долей вероятности по сравнению с теми женщинами, которые входят в климакс на среднем или более позднем сроках.
Эти наблюдения помогли экспертам утвердить связь между ревматоидным артритом и репродуктивными событиями в жизни женщин. Теперь они планируют продолжить исследования.
Ранняя менопауза и риск развития ревматоидного артрита
Шведские учёные провели исследования связи климакса с ревматоидным артритом и выяснили, что у женщин, которые проходят через менопаузу в раннем возрасте (до 45 лет), ревматоидный артрит развивается чаще.
Менопауза и повышенный риск развития ограниченной дееспособности
Менопауза, по-видимому, влияет на характер развития ревматоидного артрита. Вероятно, она делает заболевание более активным и повышает связанную с ним недееспособность. Одно из исследований показало, что после менопаузы женщины имеют значительно более высокую степень повреждения суставов, видимую на радиографии, и существенно более высокую нетрудоспособность по сравнению с теми женщинами, которые находятся в репродуктивном возрасте.
Менопауза и потеря плотности костной ткани

Остеопороз затрагивает 35% женщин, прошедших через менопаузу
Небольшой промежуток времени перед менопаузой (приблизительно 1,5 года), а также период, наступающий после неё, связан со снижением прочности костей. Ежегодная потеря плотности костной ткани в перименопаузе в среднем составляет 2,5%, а после менопаузы данный показатель снижается до 1%. Столь стремительное снижение может привести к остеопорозу, который после менопаузы затрагивает приблизительно 35% женщин. Данное заболевание существенно повышает риск переломов, включая повреждения спинного мозга и тазобедренного сустава.
Важно!
Женщины с ревматоидным артритом, которые уже имеют риск потери плотности костной ткани из-за хронических воспалений, сталкиваются с дополнительным риском остеопороза после достижения менопаузы. Это означает, что они чрезвычайно склонны к переломам и другим осложнениям, ассоциируемым с пониженной прочностью костей.
Менопауза и риск сердечно-сосудистых заболеваний
После менопаузы у большей части женщин значительно ухудшается состояние сердца и сосудов. Если перед достижением климакса сердечно-сосудистые заболевания тревожат женщин в три раза реже, чем мужчин, то после менопаузы данные показатели у полов практически выравниваются. Пониженный уровень эстрогена при менопаузе вызывает повышение уровня липопротеинов низкой плотности и холестерина, а также становится причиной изменений, которые оказывают влияние на кровеносные сосуды.
Важно!
У женщин с ревматоидным артритом изменения, связанные с менопаузой, делают риск развития сердечно-сосудистых заболеваний чрезвычайно высоким, поскольку ещё перед вступлением в климакс такие женщины имеют повышенный риск из-за хронических воспалений, связанных с РА.
Как снизить риски?

Ревматоидный артрит значительно повышает риски для здоровья, связанные с менопаузой
Есть несколько шагов, которые вы можете предпринять, чтобы компенсировать повышенные риски для здоровья, ассоциируемые с менопаузой. Прежде всего, следует убедиться в том, что вы лечите и контролируете свой ревматоидный артрит правильно. Тесное сотрудничество с врачом позволит найти лучшее терапевтическое решение для каждой стадии РА и поможет предотвратить повреждение суставов и другие проблемы. В настоящее время существует больше вариантов лечения ревматоидного артрита, чем когда-либо. Многие из этих методов могут минимизировать, а в некоторых случаях полностью предотвратить повреждение суставов и помочь женщине вести нормальную жизнедеятельность.
Помимо правильного лечения ревматоидного артрита, женщинам следует уделить внимание рискам, связанным с другими состояниями, которые часто оказывают влияние на здоровье женского организма после менопаузы. В частности, речь идёт об уже упомянутых выше сердечно-сосудистых заболеваниях и остеопорозе. Женщина и её лечащий врач должны контролировать состояние сердца, кровеносных сосудов (высокое кровяное давление, высокий уровень холестерина), костей и своевременно лечиться. Значительно снизить риск развития сердечно-сосудистых заболеваний могут те женщины, которые курят. Для этого необходимо отказаться от вредной привычки.
Кроме того, можно сделать следующее.
- Оставайтесь активной. Нагружающие ноги упражнения, включая быстрые прогулки, способствуют усилению и росту костей.
- Попробуйте йогу. Тот факт, что йога предполагает растягивание мышц и костей в ходе сложных упражнений, делает данную практику особенно ценной для людей, страдающих РА.
- Разминайтесь. Если вы хотите получить больше свободы от дискомфорта, то вам следует разминать суставы каждый день. Физиотерапевт или другой врач поможет разработать специальную разминку под ваши индивидуальные потребности. Люди с ревматоидным артритом склонны больше чувствовать скованность суставов утром, чем в другое время суток, поэтому примите душ, чтобы подогреть суставы, а затем разомните их, чтобы снизить скованность до конца дня.
- Потребляйте больше кальция. Молоко, йогурт и другие молочные продукты содержат много кальция, который играет ключевую роль в здоровье костей. Немолочные источники кальция включают листовые овощи и консервированные сардины с костями. Также спросите у своего доктора, можно ли вам принимать добавки.
- Потребляйте больше витамина D. Ваш организм нуждается в витамине D, чтобы усваивать кальций и строить здоровые кости. Витамин D доступен в жирной рыбе, такой как лосось, тунец, скумбрия, а также в яичных желтках, сыре, обогащённом молоке, соках и зерновых продуктах. Не забывайте о том, что организм синтезирует витамин D, когда вы проводите время на солнце. Вы также можете спросить у своего врача о целесообразности приёма соответствующих добавок.
- Употребляйте алкоголь. Если вы страдаете от ревматоидного артрита, вам могут помочь умеренные дозы алкоголя. Учёные считают, что те люди, которые при ревматоидном артрите употребляют в умеренных количествах алкоголь, сталкиваются с менее острыми симптомами по сравнению с теми, кто вообще не пьют спиртное.
- Старайтесь высыпаться.Приливы жара, ночные потоотделения и бессонница, связанные с менопаузой, не способствуют хорошему сну, а недостаток последнего может обострить боль и усталость от ревматоидного артрита.
Правильные привычки помогут улучшить ваши шансы на хороший сон и достаточный отдых:
- не ешьте тяжёлого мяса перед сном;
- не употребляйте алкоголь и кофеиносодержащие напитки перед сном;
- не смотрите телевизор в спальне;
- сделайте свою спальню в меру прохладной, бесшумной и тёмной.
- Тренируйте тело и разум. Психосоматические терапии помогут вам использовать разум для улучшения физического самочувствия. Данный подход включает медитации, биологическую обратную связь, дыхательные упражнения и управляемую релаксацию. Определённые типы упражнений, такие как двигательная медитация, цигун и тайцзицюань, также способствуют фокусировке разума на способах, которые позволяют снизить болевые ощущения, и одновременно улучшить силу и гибкость.
- Поддерживайте баланс активности и отдыха. Своевременные перерывы помогут вам расслабиться психологически, снизить боль в суставах и усталость, которая часто ассоциируется с ревматоидным артритом. Однако лишнего отдыха также следует избегать. Слабоактивный образ жизни может принести вред, поэтому перерывы необходимо чередовать с периодами активности.
- Чаще принимайте тёплую ванну или душ. При ревматоидном артрите тёплая влага обеспечивает снижение болевых ощущений путём расслабления мышц, суставов и связок. Кроме того, высокая температура улучшает кровоток, поэтому приём душа или ванны с подогретой водой может стать высокоэффективной расслабляющей процедурой. Снизить боль также можно при помощи грелок, которые необходимо прикладывать к поражённым участкам на 10-15 минут.
- Используйте массаж. В зависимости от самочувствия, массаж способен иметь спасительный или мучительный эффект. Если ваши мускулы и суставы не слишком болезненны, он поможет снизить напряжение, связанное со стрессом в суставах. Вам лучше судить о целесообразности массажа в тот или иной день, но попробовать однозначно стоит. Однако нужно удостовериться в том, что специалист, который будет делать массаж, уже работал с людьми, страдающими ревматоидным артритом.
- Попробуйте акупунктуру. Некоторые люди считают, что эта древневосточная целебная техника способствует выделению организмом гормонов счастья, именуемых эндорфинами, и таким образом снижает боль. Однако скептики утверждают, что всё дело в эффекте плацебо. Тем не менее небольшие исследования показали, что акупунктура способна помогать людям с ревматоидным артритом. Об этом говорят и те пациенты, которые уже опробовали данный метод. В любом случае акупунктура не связана с серьёзными рисками, поэтому попробовать её можно, если вы не боитесь иголок.
Климактерический артрит – это воспалительное заболевание суставов, развивающееся на фоне снижения выработки половых гормонов. Болезни подвержены только женщины старше 50 лет. Первые симптомы заболевания могут появляться через несколько месяцев или даже лет после наступления менопаузы.
Причины развития артрита при климаксе

При уменьшении выработки половых гормонов могут страдать суставы
Климакс – это снижение выработки половых гормонов. Их выработка не прекращается полностью, но значительно уменьшается объем гормонов, что оставляет отпечаток на всех системах организма.
При климаксе могут страдать суставы. Это связано с малым количеством вырабатываемого эстрогена. Этот гормон не только обеспечивает способность к зачатию, но и влияет на синтез коллагена в коже и суставах. При уменьшении количества главного женского гормона происходит снижение тонуса кожи, уменьшение эластичности хрящевой ткани, ухудшение работы связок и сухожилий.
Воспалительный процесс при климактерическом артрите имеет аутоиммунную природу. В ответ на ухудшение синтеза коллагена и снижение эластичности связок, сухожилий и хрящей, в организме запускается специфический процесс, в результате которого выделяются антитела. Эти антитела атакую суставы и вызывают воспаление.
Еще одна вероятная причина развития патологического процесса – это дегенеративно-дистрофические изменения суставов и хрящей. Такое заболевание носит название артрозо-артрит и сопровождается симптомами дегенерации хряща (артроз) и воспаления суставной капсулы (артрит).
Формы климактерического артрита
По сути, климактерический артрит – это воспалительное заболевание суставов, развивающееся на фоне изменений гормонального фона. Его симптомы и механизм развития полностью повторяют другой вид артрита.
Основной причиной развития болезни выступает наступление менопаузы и изменения, происходящие в организме на фоне прекращения выработки половых гормонов. Тем не менее врачи выделяют три формы этого заболевания:
- первичный климактерический артрит;
- вторичный артрит во время менопаузы;
- идиопатический артрит у женщин в климактерическом периоде.
Первичный климактерический артрит развивается из-за менопаузы. Механизм возникновения этого заболевания связан с изменениями в женском организме, которые происходят при наступлении менопаузы.
Вторичный климактерический артрит развивается из-за травм, ушибов, повреждений суставов. В этих случаях артрит будет осложнением полученной травмы. Также вторичный климактерический артрит может проявляться после перенесенных инфекционных заболеваний, тогда механизм его развития во многом напоминает реактивный артрит. В редких случаях вторичный артрит связан с переохлаждением и снижением иммунитета во время менопаузы.
Точные причины развития идиопатического артрита у женщин неизвестны. Предположительно, он выступает следствием обострения хронических и аутоиммунных заболеваний в период наступления менопаузы. В то же время болезнь может носить аутоиммунный характер, тогда это заболевание будет называться ревматоидным артритом.
Симптомы артрита при климаксе

При климактерическом артрите появляется скованность в суставах после сна
Как правило, такой артрит затрагивает суставы рук или ног. При климактерическом артрите симптомы следующие:
- скованность в суставах после сна;
- болевой синдром в первые часы после пробуждения;
- скованность движений;
- уменьшение амплитуды движения в пораженном суставе;
- выраженный отек суставов.
Как правило, на начальных стадиях артрита дискомфорт проходит в первые часы после сна, когда человек начинает активно двигаться, занимаясь бытовыми делами. По мере прогрессирования болезни боль и ограничение подвижности сохраняются надолго. Если на ранней стадии воспаления в суставах недомогание чувствуется только в первые 1-2 часа после пробуждения, при выраженном артрите боль проходит только после обеда, а в запущенных случаях может сохраняться до позднего вечера, либо не проходить вовсе. При тяжелых формах болезни избавиться от боли помогают только специальные препараты.
К общим симптомам заболевания относят:
- апатию;
- сонливость;
- чувство постоянной усталости;
- приливы;
- утреннее головокружение;
- перепады настроения.
Эти симптомы характерны для климакса, поэтому сопровождают и климактерический артрит.
Так как специфических проявлений и признаков климактерического артрита нет, а его симптомы идентичны симптомам других видов артритов, важно правильно поставить диагноз и подобрать оптимальную схему терапии.
Диагностика

При подозрениях на климактерический артрит нужно сдать анализ на определение уровня гормонов
Терапия, симптомы и лечение климактерического артрита будут зависеть от выраженности симптомов и причин развития болезни. Для постановки диагноза используются следующие аппаратные и лабораторные методы:
- рентгенография суставов;
- МРТ и УЗИ суставов;
- анализ крови на определение уровня мочевой кислоты;
- ревмопробы;
- анализ гормонального фона.
Рентгенография суставов позволяет точно визуализировать состояние хрящевой ткани и сочленений пораженной зоны. Это необходимо для исключения травматической природы заболевания. МРТ и УЗИ суставов позволяет определить состояние хрящевой ткани для исключения артроза. УЗИ также необходимо для исключения солевых отложений в суставах.
Анализ крови позволяет определить уровень мочевой кислоты. Если он повышен, нужно провести дополнительные обследования для подтверждения подагрического артрита.
Ревмопробы необходимы для исключения ревматоидного артрита. С этой целью проводится анализ крови на ревматоидный фактор и тест АЦЦП.
При подозрениях на климактерический артрит обязательно нужно сдать анализ на определение уровня гормонов. При выраженном гормональном дисбалансе пациентке предстоит заместительная гормональная терапия.
Методы лечения артрита

При климактерическом артрите необходима комплексная терапия
Артрит является хроническим заболеванием, избавиться от него навсегда очень сложно. При климактерическом артрите лечение направлено на достижение длительной ремиссии. Для этого применяют:
- медикаментозную терапию;
- физиотерапию;
- ЛФК;
- народные средства;
- диетотерапию.
Точная схема лечения климактерического артрита зависит от того, насколько серьезные изменения произошли с женским организмом при климаксе. При этом заболевании необходима комплексная терапия, лечением патологии занимается ревматолог, однако дополнительно нужно получить консультацию гинеколога и эндокринолога.
Медикаментозное лечение климактерического артрита включает устранение воспаления в суставах и коррекцию последствий менопаузы. Для лечения суставов применяют:
- нестероидные противовоспалительные средства;
- глюкокортикостероиды;
- иммуносупрессоры;
- цитостатики.
Нестероидные противовоспалительные препараты устраняют симптоматику болезни. Они купируют болевой синдром и уменьшают воспалительный процесс. Препараты этой группы – Диклофенак, Нимесулид, Ибупрофен. Их можно принимать в форме таблеток, также назначают обезболивающие противовоспалительные мази и уколы.
Глюкокортикостероиды – это лекарства для купирования воспаления и быстрого устранения отека. При артрите чаще всего назначают Преднизолон. Уколы этого препарата ставятся прямо в воспаленный сустав.
При аутоиммунной природе заболевания назначают цитостатики и иммуносупрессоры. Препараты этих групп купируют воспалительный процесс и подавляют активность собственного иммунитета, тем самым прекращая выработку антител, вызывающих воспаление суставов.
Женщинам назначают препараты, содержащие гестаген и эстроген. По сути, это гормональные контрацептивы в таблетках, отличающие от обычных противозачаточных лекарств большей дозировкой гормонов. Такие препараты подбираются врачом в индивидуальном порядке, в зависимости от состояния гормонального фона. Принимать гормональные препараты необходимо длительно. Минимальный срок терапии – 3 месяца. Обычно таблетки назначают на 6-12 месяцев.
Заместительная гормональная терапия подбирается только врачом. Самостоятельно принимать такие таблетки нельзя из-за опасных побочных эффектов, вплоть до онкологии.
Для устранения климактерических расстройств дополнительно могут быть рекомендованы растительные препараты для женщин (Ременс) и седативные лекарства, нормализующие деятельность нервной системы.
Лечебная гимнастика или ЛФК – важная часть лечения климактерического артрита. Она представляет собой комплекс несложных упражнений, выполнение которых поможет нормализовать двигательную активность пораженного сустава, снять боль и отек, восстановить прежнюю амплитуду движений.
Упражнения следует выполнять в специальном кабинете лечебной физкультуры в поликлинике. Обычно назначается курс из 10 ежедневных тренировок. Освоив упражнения, продолжить выполнение гимнастики рекомендуется дома. При этом ежедневное выполнение упражнений минимизирует риски повторного обострения и предотвратит прогрессирование болезни.
Для нормализации обменных процессов в пораженных суставах назначают физиотерапию. Это способствует устранению отечности, улучшению местного кровотока, восстановлению двигательной функции пораженных болезнью сочленений. Обычно при артрите применяют электрофорез с сосудорасширяющими препаратами, теплые компрессы, УВЧ и магнитотерапию. При поражении кистей рук хороший результат достигается с помощью парафиновых аппликаций.
Дополнительно пациентке рекомендована диета. Она базируется на отказе от любых продуктов-аллергенов, копченостей, солений, полуфабрикатов и слишком тяжелой пищи. Основу рациона должны составлять фрукты и овощи, каши, кисломолочная продукция и нежирное мясо и птица. Для улучшения эластичности хрящевой ткани рекомендованы продукты, богатые Омега-3.
Профилактика и сохранение ремиссии

Рекомендованы дозированные физические нагрузки
Специфических профилактических мер не существует, так как климактерический артрит является следствием дисбаланса гормонов. Единственное, что можно порекомендовать женщине – это пройти обследование у врача при наступлении менопаузы. Также следует избегать травм и переохлаждения суставов.
Для достижения и сохранения ремиссии необходимо начать лечение артрита вовремя. Чтобы предотвратить повторное обострение заболевания, рекомендовано не перегружать суставы, выбирать сбалансированный рацион, избегать инфекционных заболеваний и укреплять иммунитет.
Словарь ревматолога: знакомимся с термином
Суть анализа на РФ состоит в том, что в венозной крови пациентки выявляют аутоантитела, принадлежащие к классу G. Для этого проводится три теста: латекс-тест, карбо-тест, карбоглобулиновая проба. Обычно на такую специфическую проверку отправляют, если есть признаки, указывающие на ревматоидный артрит. Женщине, недавно выходившей беременность, назначают анализ на определение РФ, если ее беспокоит продолжительная, упорно не желающая проходить боль в горле.
Должен ли быть РФ в крови и в каком количестве?
Итак, норма ревматоидного фактора в анализе крови для представительниц слабого пола такова:
- для девочек подросткового возраста – до 12,5 Ед/мл и меньше (у детей РФ обычно не находят);
- для женщин до 50 лет – от 12,5 до 14 Ед/мл;
- для дам зрелого возраста (от 50 лет и старше) – не больше 10 Ед/мл.
Если же говорить о количествах, то содержание РФ должно быть не более 1 к 20, то есть если порцию крови пациентки развести физраствором в двадцатикратном разбавлении, то обнаружить его уже будет невозможно.
Читайте также:
Если норма ревматоидного фактора у женщин нарушена всего на несколько единиц, то это не должно вызывать тревогу. Врачи считают, что на отклонения со здоровьем указывает только ситуация, когда норма превышена от 2 до 4 раз и выше. Чтобы стало более понятно, есть повод для волнений или нет, обратите внимание на следующую информацию:
- РФ повышен незначительно – от 25 до 50 МЕ/мл;
- серьезное отклонение – от 50 до 100 МЕ/мл;
- значительное превышение – более 100 МЕ/мл.
Ревмофактор повышен. При каких болезнях это бывает?

Иногда РФ подскакивает временно, а затем сам по себе возвращается к норме. Такое случается у недавних рожениц и у тех женщин, которым сделали операцию. Этот показатель также возрастает естественным образом у лиц, чей возраст перевалил за 60-70 лет. Вызвать отклонение от принятой нормы может прием некоторых лекарств (противозачаточных, противосудорожных, Метилдопа).
Но так бывает не всегда. Если ревматоидный фактор повышен существенно, то причины могут быть гораздо опаснее:
Кроме того, при циррозе, саркоидозе, фиброзе легких, пневмосклерозе, хроническом гепатите в активной стадии также отмечается скачок ревмофактора. Онкозаболевания вне зависимости от степени поражения тела тоже оказывают влияние на рассматриваемый показатель. Он однозначно будет увеличенным.
Заметим, что при ревматизме РФ не выявляется.
Что делать с повышенным Р-фактором?
Какими должны быть Ваши дальнейшие действия, если показатели ревмофактора слишком высоки? Чтобы поставить окончательный диагноз, пациенту следует пройти как минимум три исследования. Проверка крови на Р-фактор может всего лишь заставить доктора задуматься о наличии аутоиммунного заболевания и стать поводом для более детального обследования. Отрицательный анализ (при наличии характерных симптомов) нельзя расценивать как отсутствие артрита, ведь при некоторых его формах подобные антитела не образуются вовсе.
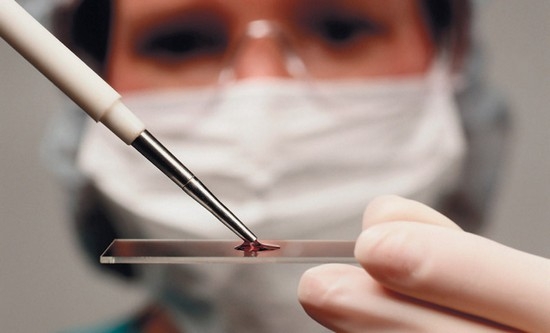
Если повышение РФ обнаружено у здоровой женщины, то следует постараться исключить или минимизировать возможность развития артрита. Для этого необходимо отказаться от вредных привычек, не переохлаждаться, убрать очаги инфекции (синуситы, зубы с кариесом).
Сам по себе высокий РФ не требует лечения. Следует устранить причину, которая вызвала такие последствия, то есть бороться с болезнью. При большинстве перечисленных недугов пациентке придется принимать антибиотики, противовоспалительные лекарства или даже стероидные гормоны.
Ревматоидный артрит, к сожалению, полностью вылечить невозможно, но ежегодная терапия, оздоровление на курортах позволят достичь стойкой ремиссии.
Читайте также:
Каждый человек (а уж женщина - тем более), получив ответ анализа, обязательно посмотрит, что там написано. Особо мнительные натуры, увидев, что РФ выше 100 МЕ/мл, могут потерять самообладание или, что еще хуже, начать лечиться самостоятельно. Помните: разбираться с Вашими анализами должен лечащий врач! Только он знает, как правильно интерпретировать результаты обследования. Возможно, это вариант нормы, так что не спешите прощаться со здоровьем.
Читайте другие интересные рубрики
Характерным признаком климактерического периода является снижение выработки женского полового гормона, а иногда и полное прекращение этого процесса. Эстроген имеет важное значение для женского организма, именно благодаря ему женщины болеют реже мужчин. Однако в данном случае, когда возникает недостаток этого гормона, организм становится более уязвим и открыт для всякого рода заболеваний. Именно в такой период одним из вероятных заболеваний может стать климактерический артрит, поражающий незащищенные суставы.
Различаются несколько типов климактерического артрита:
- Первичный. Возникает из-за происходящих в женском организме во время менопаузы изменений.
- Вторичный. Причиной его появления могут стать травмы или инфекционное заражение. Также он возникает как осложнение после сопутствующих болезней.
- Идиопатический. Точные причины ученые ещё выясняют, но пока предполагается, что источником заболевания может стать переохлаждение, занесение инфекции или применение каких-либо белковых веществ.
Причины развития артрита при климаксе
При уменьшении выработки половых гормонов могут страдать суставы
Климакс – это снижение выработки половых гормонов. Их выработка не прекращается полностью, но значительно уменьшается объем гормонов, что оставляет отпечаток на всех системах организма.
При климаксе могут страдать суставы. Это связано с малым количеством вырабатываемого эстрогена. Этот гормон не только обеспечивает способность к зачатию, но и влияет на синтез коллагена в коже и суставах. При уменьшении количества главного женского гормона происходит снижение тонуса кожи, уменьшение эластичности хрящевой ткани, ухудшение работы связок и сухожилий.
Воспалительный процесс при климактерическом артрите имеет аутоиммунную природу. В ответ на ухудшение синтеза коллагена и снижение эластичности связок, сухожилий и хрящей, в организме запускается специфический процесс, в результате которого выделяются антитела. Эти антитела атакую суставы и вызывают воспаление.
Механизм развития климактерического артрита во многом схож с причинами ревматоидного артрита.
Еще одна вероятная причина развития патологического процесса – это дегенеративно-дистрофические изменения суставов и хрящей. Такое заболевание носит название артрозо-артрит и сопровождается симптомами дегенерации хряща (артроз) и воспаления суставной капсулы (артрит).
Содержание
Климакс — это естественный и необратимый процесс в женском организме, который происходит в рамках старения всего организма. Он затрагивает детородную функцию женщины, в частности, в различных фазах климактерического периода происходит сначала угасание, а затем полная ее остановка. В этой статье вы узнаете всю исчерпывающую формацию о климаксе в доступной форме. Мы разберём нюансы проблемы и дадим дельные советы как встретить этот естественный процесс, без страха и паники и продолжить наслаждаться жизнью как и 30 лет назад.
Формы климактерического артрита
По сути, климактерический артрит – это воспалительное заболевание суставов, развивающееся на фоне изменений гормонального фона. Его симптомы и механизм развития полностью повторяют другой вид артрита.
Основной причиной развития болезни выступает наступление менопаузы и изменения, происходящие в организме на фоне прекращения выработки половых гормонов. Тем не менее врачи выделяют три формы этого заболевания:
- первичный климактерический артрит;
- вторичный артрит во время менопаузы;
- идиопатический артрит у женщин в климактерическом периоде.
Первичный климактерический артрит развивается из-за менопаузы. Механизм возникновения этого заболевания связан с изменениями в женском организме, которые происходят при наступлении менопаузы.
Вторичный климактерический артрит развивается из-за травм, ушибов, повреждений суставов. В этих случаях артрит будет осложнением полученной травмы. Также вторичный климактерический артрит может проявляться после перенесенных инфекционных заболеваний, тогда механизм его развития во многом напоминает реактивный артрит. В редких случаях вторичный артрит связан с переохлаждением и снижением иммунитета во время менопаузы.
Точные причины развития идиопатического артрита у женщин неизвестны. Предположительно, он выступает следствием обострения хронических и аутоиммунных заболеваний в период наступления менопаузы. В то же время болезнь может носить аутоиммунный характер, тогда это заболевание будет называться ревматоидным артритом.
В чем заключается сущность этого заболевания?
Такое название болезни возникло в связи с тем, что есть очень много женщин, у которых развивается артрит и сопровождающие его боли, отеки и скованность, когда они находятся в менопаузе. Когда женщина больна раком молочной железы, она получает лекарство, которое блокирует фермент, вырабатывающий гормон эстроген. Поэтому у этих женщин появляются боли в суставах. Все это доказывает наличие связи между низким уровнем эстрогена и болями в суставах. Такие боли настолько распространены в период менопаузы, что врачи называют это заболевание климактерическим артритом.
Симптомы артрита при климаксе
При климактерическом артрите появляется скованность в суставах после сна
Климактерический артрит имеет те же проявления, что и другая форма воспаления суставов, однако к ним присоединяются общие симптомы, характерные для климактерического периода.
Как правило, такой артрит затрагивает суставы рук или ног. При климактерическом артрите симптомы следующие:
- скованность в суставах после сна;
- болевой синдром в первые часы после пробуждения;
- скованность движений;
- уменьшение амплитуды движения в пораженном суставе;
- выраженный отек суставов.
Как правило, на начальных стадиях артрита дискомфорт проходит в первые часы после сна, когда человек начинает активно двигаться, занимаясь бытовыми делами. По мере прогрессирования болезни боль и ограничение подвижности сохраняются надолго. Если на ранней стадии воспаления в суставах недомогание чувствуется только в первые 1-2 часа после пробуждения, при выраженном артрите боль проходит только после обеда, а в запущенных случаях может сохраняться до позднего вечера, либо не проходить вовсе. При тяжелых формах болезни избавиться от боли помогают только специальные препараты.
К общим симптомам заболевания относят:
- апатию;
- сонливость;
- чувство постоянной усталости;
- приливы;
- утреннее головокружение;
- перепады настроения.
Эти симптомы характерны для климакса, поэтому сопровождают и климактерический артрит.
Так как специфических проявлений и признаков климактерического артрита нет, а его симптомы идентичны симптомам других видов артритов, важно правильно поставить диагноз и подобрать оптимальную схему терапии.
Положительное влияние эстрогенов на женский организм
Эстрогены оказывают защитное влияние на суставы. Оно заключается в следующем:
- повышается активность фибробластов – это клетки, которые участвуют в образовании соединительной ткани. В итоге это приводит к укреплению связочного аппарата сустава;
- происходит усиление активности хондроцитов – клеток, участвующих в синтезе хрящевой ткани;
- происходит модуляция иммунного ответа, что защищает от аутоиммунных реакций. Последние представляют собой такое состояние, когда собственные антигены организма человека воспринимаются как чужие, поэтому иммунные комплексы их повреждают.
Учитывая все вышеизложенное, становится понятно, что при снижении уровня эстрогенов развиваются те или иные повреждения суставов. Они могут иметь двоякое происхождение, а именно:
- дистрофического характера;
- воспалительного характера, преимущественно аутоиммунного.
Диагностика
При подозрениях на климактерический артрит нужно сдать анализ на определение уровня гормонов
Терапия, симптомы и лечение климактерического артрита будут зависеть от выраженности симптомов и причин развития болезни. Для постановки диагноза используются следующие аппаратные и лабораторные методы:
- рентгенография суставов;
- МРТ и УЗИ суставов;
- анализ крови на определение уровня мочевой кислоты;
- ревмопробы;
- анализ гормонального фона.
Рентгенография суставов позволяет точно визуализировать состояние хрящевой ткани и сочленений пораженной зоны. Это необходимо для исключения травматической природы заболевания. МРТ и УЗИ суставов позволяет определить состояние хрящевой ткани для исключения артроза. УЗИ также необходимо для исключения солевых отложений в суставах.
Анализ крови позволяет определить уровень мочевой кислоты. Если он повышен, нужно провести дополнительные обследования для подтверждения подагрического артрита.
Ревмопробы необходимы для исключения ревматоидного артрита. С этой целью проводится анализ крови на ревматоидный фактор и тест АЦЦП.
При подозрениях на климактерический артрит обязательно нужно сдать анализ на определение уровня гормонов. При выраженном гормональном дисбалансе пациентке предстоит заместительная гормональная терапия.
Профилактика и сохранение ремиссии
Рекомендованы дозированные физические нагрузки
Специфических профилактических мер не существует, так как климактерический артрит является следствием дисбаланса гормонов. Единственное, что можно порекомендовать женщине – это пройти обследование у врача при наступлении менопаузы. Также следует избегать травм и переохлаждения суставов.
Для достижения и сохранения ремиссии необходимо начать лечение артрита вовремя. Чтобы предотвратить повторное обострение заболевания, рекомендовано не перегружать суставы, выбирать сбалансированный рацион, избегать инфекционных заболеваний и укреплять иммунитет.
Основной причиной возникновения разнообразных расстройств функционирования организма считается дефицит эстрогена. Этот гормон оказывает существенное влияние на состояние суставов, и, если он продуцируется в недостаточном количестве, возникает артрит.
Методы лечения артрита
При климактерическом артрите необходима комплексная терапия
Артрит является хроническим заболеванием, избавиться от него навсегда очень сложно. При климактерическом артрите лечение направлено на достижение длительной ремиссии. Для этого применяют:
- медикаментозную терапию;
- физиотерапию;
- ЛФК;
- народные средства;
- диетотерапию.
Точная схема лечения климактерического артрита зависит от того, насколько серьезные изменения произошли с женским организмом при климаксе. При этом заболевании необходима комплексная терапия, лечением патологии занимается ревматолог, однако дополнительно нужно получить консультацию гинеколога и эндокринолога.
Медикаментозное лечение климактерического артрита включает устранение воспаления в суставах и коррекцию последствий менопаузы. Для лечения суставов применяют:
- нестероидные противовоспалительные средства;
- глюкокортикостероиды;
- иммуносупрессоры;
- цитостатики.
Нестероидные противовоспалительные препараты устраняют симптоматику болезни. Они купируют болевой синдром и уменьшают воспалительный процесс. Препараты этой группы – Диклофенак, Нимесулид, Ибупрофен. Их можно принимать в форме таблеток, также назначают обезболивающие противовоспалительные мази и уколы.
Глюкокортикостероиды – это лекарства для купирования воспаления и быстрого устранения отека. При артрите чаще всего назначают Преднизолон. Уколы этого препарата ставятся прямо в воспаленный сустав.
При аутоиммунной природе заболевания назначают цитостатики и иммуносупрессоры. Препараты этих групп купируют воспалительный процесс и подавляют активность собственного иммунитета, тем самым прекращая выработку антител, вызывающих воспаление суставов.
Основу лечения климактерического артрита составляет заместительная гормональная терапия.
Женщинам назначают препараты, содержащие гестаген и эстроген. По сути, это гормональные контрацептивы в таблетках, отличающие от обычных противозачаточных лекарств большей дозировкой гормонов. Такие препараты подбираются врачом в индивидуальном порядке, в зависимости от состояния гормонального фона. Принимать гормональные препараты необходимо длительно. Минимальный срок терапии – 3 месяца. Обычно таблетки назначают на 6-12 месяцев.
Заместительная гормональная терапия подбирается только врачом. Самостоятельно принимать такие таблетки нельзя из-за опасных побочных эффектов, вплоть до онкологии.
Для устранения климактерических расстройств дополнительно могут быть рекомендованы растительные препараты для женщин (Ременс) и седативные лекарства, нормализующие деятельность нервной системы.
Лечебная гимнастика или ЛФК – важная часть лечения климактерического артрита. Она представляет собой комплекс несложных упражнений, выполнение которых поможет нормализовать двигательную активность пораженного сустава, снять боль и отек, восстановить прежнюю амплитуду движений.
Упражнения следует выполнять в специальном кабинете лечебной физкультуры в поликлинике. Обычно назначается курс из 10 ежедневных тренировок. Освоив упражнения, продолжить выполнение гимнастики рекомендуется дома. При этом ежедневное выполнение упражнений минимизирует риски повторного обострения и предотвратит прогрессирование болезни.
Для нормализации обменных процессов в пораженных суставах назначают физиотерапию. Это способствует устранению отечности, улучшению местного кровотока, восстановлению двигательной функции пораженных болезнью сочленений. Обычно при артрите применяют электрофорез с сосудорасширяющими препаратами, теплые компрессы, УВЧ и магнитотерапию. При поражении кистей рук хороший результат достигается с помощью парафиновых аппликаций.
Дополнительно пациентке рекомендована диета. Она базируется на отказе от любых продуктов-аллергенов, копченостей, солений, полуфабрикатов и слишком тяжелой пищи. Основу рациона должны составлять фрукты и овощи, каши, кисломолочная продукция и нежирное мясо и птица. Для улучшения эластичности хрящевой ткани рекомендованы продукты, богатые Омега-3.
Предпосылки патологии
Определяющие предпосылки развития деформирующего артроза пальцев рук:
Причины, действующие на структуру и характеристики хрящевой ткани:
- наследственность (в семье, где предки или близкие родственники мучаются артрозом пальцев рук, возможность возникновения патологии у детей возрастает в 2–3 раза);
- гиперподвижность суставов;
- перегрузка;
- травмы (переломы, трещины, удары, вывихи);
- гипотермия (переохлаждение);
- острые или приобретенные воспаления (артриты);
- нарушение иннервации (нервной связи), утрата чувствительности пальцев (нейротрофическая артропатия);
- заболевания эндокринной системы (сладкий диабет, акромегалия, болезни щитовидной железы);
- гормональная перестройка (начало заболевания у дам приходится на период менопаузы);
- дистрофические конфигурации костной ткани (текстильное полотно, изготовленное на ткацком станке переплетением взаимно перпендикулярных систем нитей
) – нарушение питания и структуры (заболевание Педжета); - нарушения обмена веществ (подагра, кальциноз, пирофосфатная артропатия, гемохроматоз);
- нарушение кровоснабжения кости (ишемия, некроз);
- приобретенные гемартрозы (кровоизлияния в синовиальную капсулу на фоне нарушения свертывания крови).
Рука человека с акромегалией – эндокринным болезнью (это состояние организма, выраженное в нарушении его нормальной жизнедеятельности, продолжительности жизни и его способности поддерживать свой гомеостаз
), связанным с лишней выработкой гипофизом соматотропного гормона и характеризующееся ростом и повышением в размере у взрослого человека стоп, кистей, частей лицевого черепа, ушей
Процесс может протекать изолированно или смешивается с поражением колен (гонартроз), тазобедренных суставов (коксартроз).
Положительное влияние эстрогенов на женский организм
Эстрогены оказывают защитное влияние на суставы. Оно заключается в следующем:
- повышается активность фибробластов – это клетки, которые участвуют в образовании соединительной ткани. В итоге это приводит к укреплению связочного аппарата сустава;
- происходит усиление активности хондроцитов – клеток, участвующих в синтезе хрящевой ткани;
- происходит модуляция иммунного ответа, что защищает от аутоиммунных реакций. Последние представляют собой такое состояние, когда собственные антигены организма человека воспринимаются как чужие, поэтому иммунные комплексы их повреждают.
Учитывая все вышеизложенное, становится понятно, что при снижении уровня эстрогенов развиваются те или иные повреждения суставов. Они могут иметь двоякое происхождение, а именно:
- дистрофического характера;
- воспалительного характера, преимущественно аутоиммунного.
Читайте также:


