Классификация остеопороза по степеням тяжести
под редакцией
профессора, доктора медицинских наук,
зав. кафедрой педиатрии ГОУ ДПО
Пензенского института усовершенствования врачей
В.И. Струкова.
Авторский состав:
В. И. Струков,
М. Ю. Сергеева-Кондраченко,
О. В. Струкова-Джоунс,
Р. Т. Галеева, Л. Г. Радченко,
М. Н. Гербель, Е. Б. Шурыгина,
Л. Д. Романовская, Н. В. Еремина,
Рецензенты:
Л. М. Житникова, д.м.н., профессор кафедры семейной медицины
ММА им. И.М. Сеченова,
исполнительный директор Общероссийской Ассоциации
врачей общей практики.
В. А.Кельцев, д.м.н., профессор,
заведующий кафедрой факультетской педиатрии
ГОУ ВПО Самарского медицинского университета.
Существуют различные классификации остеопороза, построенные по этиологическому, патогенетическому, морфологическим признакам, по активности процесса, распространению и т.д. Наиболее удобной для клиницистов, на наш взгляд, является классификация остеопороза (ОП), принятая на заседании Президиума Российской ассоциации по остеопорозу в 1997 г. (см. таблицу 6).
Патогенетическая классификация остеопороза
А. Первичный остеопороз
- Постменопаузальный остеопороз (I тип).
- Сенильный остеопороз (II тип).
- Ювенильный остеопороз.
- Идиопатический остеопороз.
Б. Вторичный остеопороз
Заболевания эндокринной системы
- Эндогенный гиперкортицизм (болезнь и синдром Иценко — Кушинга).
- Гипогонадизм.
- Тиреотоксикоз.
- Гиперпаратиреоз.
- Сахарный диабет (инсулинозависимый).
- Гипопитуитаризм, полигландулярная эндокринная недостаточность.
2. Ревматические заболевания
- Ревматоидный артрит .
- Системная красная волчанка.
- Анкилозирующий спондилоартрит.
3. Заболевания органов пищеварения
- Состояние после резекции желудка.
- Мальабсорбция.
- Хронические заболевания печени .
4. Заболевание почек
- Хроническая почечная недостаточность.
- Почечный тубулярный ацидоз.
- Синдром Фанкони.
5. Заболевания крови
- Миеломная болезнь.
- Талассемия.
- Системный мастоцитоз.
- Лейкозы и лимфомы.
6. Другие заболевания и состояния
- Иммобилизация.
- Овариэктомия.
- Хронические обструктивные заболевание легких.
- Алкоголизм.
- Нервная анорексия.
- Нарушение питания .
- Трансплантация органов.
7. Генетические нарушения
- Несовершенный остеогенез.
- Синдром Марфана.
- Синдром Элерса — Данлоса (несовершенный остеогенез — гипостоз).
- Гомоцистинурия и лизинурия.
8. Медикаменты
- Кортикостероиды .
- Антиконвульсанты.
- Иммунодепрессанты.
- Агонисты гонадотропин — рилизинг-гормона.
- Антациды, содержащие алюминий.
- Тиреоидные гормоны.
По локализации различаются местные формы остеопороза, остеопороз скелета туловища (или системный).
По локализации — на трабекулярный, кортикальный и смешанный.
По степени активности — активную и неактивную формы болезни.
Данное определение подчеркивает необходимость знания в диагностике остеопороза следующих понятий: 1) масса кости; 2) потеря массы кости; 3) структура кости; 4) преклинический остеопороз; 5) остеопороз без переломов; 6) остеопороз с переломом ; 7) возможность лечения ранних доклинических форм остеопороза; 8) старческая потеря костной массы, когда плотность кости находится в пределах — 2,5 СО от возрастной нормы.
В настоящее время остеопороз рассматривается как кальцийдефицитная болезнь (Е. Л. Насонов, 1998 г., О. Обухова, В. Цурко,2003 г.). При тяжелом остеопорозе костная масса снижается до 40-50% от таковой тридцатилетнего человека. Вследствие этого кость менее устойчива к механическим воздействиям. В результате легко возникают переломы без травм или после легких травм.
3.1. Первичный остеопороз
Выделяют четыре типа первичного остеопороза: ювенильный, идиопатический у молодых взрослых, постменопаузальный (1 тип), сенильный (2 тип).
Клинический подход к диагностике остеопороза состоит в тщательном сборе анамнеза, физикальном обследовании, а также в проведении ряда общих и специальных методов исследования. Согласно последним американским методическим рекомендациям по остеопорозу 2008 года, сама по себе низкая МПК не ассоциируется с конкретными клиническими симптомами. Метаболические заболевания костей не остеопорозной этиологии, такие как несовершенный остеогенез, гиперпаратиреоидизм, остеомаляция и др., могут также проявляться низкой МПК. Многие из этих заболеваний имеют свою специфичную терапию. Это требует качественного изучения истории заболевания и глубокого обследования, прежде чем поставить диагноз остеопороза только на основании низкого ВМD. В том случае, если подозревается вторичные причины остеопороза, необходимо провести соответствующее обследование с последующим лечением основного заболевания, вызвавшего остеопороз (см. табл. 1, факторы риска). Исследуются анализы крови, мочи на кальций, тиреотропный гормон, электрофорез белков крови, кортизол или антитела на глютеновую энтеропатию. Например, пожилые пациенты с недавно возникшими переломами должны обследоваться на стероидные причины остеопороза. При остеомаляции необходимо обследовать на дефицит витамина D (содержание в сыворотке крови 25(ОН)D, кальций сыворотки крови, креатинин). В целом биохимические обследования должны предшествовать терапии.
Проявлениями постменопаузального остеопороза являются переломы, которые чаще наблюдаются в костях с низкой МПК при минимальной травме, нередко спонтанно или при бытовых падениях с небольшой высоты, при резких движениях и даже при кашле, чихании. Остеопороз может быть поставлен в ситуации, когда у пациента на рентгенограмме выявлены компрессионные переломы тел позвоночника, независимо от того, выявляются симптомы компрессии или нет.
Клинические проявления остеопороза:
- Кифоз.
- Боль.
- Уменьшение роста (>1 см).
- Рентгенологическое подтверждение.
- Перелом проксимального отдела бедренной кости и другие переломы.
Сенильный остеопороз возникает после 70-летнего возраста, преобладает у женщин (по сравнению с мужчинами). Потеря костной ткани происходит как в костях конечностей, так и в скелете туловища. В равной степени поражается губчатая и кортикальная костная ткань . Благодаря увеличению продолжительности жизни все больше пожилых людей страдает осложненным остеопорозом с компрессионными переломами тел позвоночника. В этом возрасте появляются смертельно опасные осложнения – переломы шейки тазобедренного сустава. От сенильного остеопороза следует отличать возрастную атрофию скелета, которая клинически никак не проявляется и с увеличением возраста бывает почти у всех людей 37.
При всех первичных формах остеопороза показатели содержания кальция, фосфора, щелочной фосфатазы в крови, кальция и оксипролина в моче зависят от активности процесса. В неактивную фазу — нормальные, в активную изменены.
Снижение костной массы зрелой кости (с завершенным ростом) и особенно отрицательная возрастная динамика это патологическое состояние: остеопения (доклинический остеопороз) или остеопороз.
У детей и подростков встречается редко, т.к. по классическому определению остеопороз — это болезнь созревшей кости. Всего описано около 150 случаев заболевания в возрасте от 1,5 лет до 21 года, чаще у мальчиков (А. В. Жданова, 1988 г.; Ю. Франке, Г. Рунге,1995 г.; В. И. Струков, 2004,2008 гг.).
Причина ювенильного остеопороза неизвестна. Гормональная перестройка во время препубертатного и пубертатного периода, которая считалась ответственной за это заболевание, — не единственная причина, так как ювенильный остеопороз описан у детей 1,5 и 3 лет. Ряд исследователей связывают его с гормональным дисбалансом (пубертатный остеопороз) или латентный синдром мальабсорбции. Поэтому при выявлении сниженной МПКТ выставляется диагноз остеопении с последующим динамическим наблюдением и уточнением диагноза.
Особенности ювенильного остеопороза:
Гистологические исследования выявляют повышенную костную резорбцию, остеопороз. Продолжительность заболевания, по данным Ю. Франк, — от 9 мес. до 9 лет, в среднем 4,4 года. Терапия: физиотерапевтические процедуры, витамин D, препараты кальция , анаболические стероиды, эстрогены и фторид натрия (1мг/кг). Исцеление наступило во всех наблюдениях как после лечения, так и без терапии, почти всегда без существенных остаточных явлений. Исходы заболевания не зависели от того, получали дети лечение или нет. Деформированные тела позвонков после перенесенного заболевания опять достигли, по рентгенологическим данным, нормальной высоты. По данным Ю. Франке, (9 наблюдений) далеко не всегда ювенильный остеопороз заканчивается так благополучно. У 5 из них остался на всю жизнь сколиоз, у 2 не исчезла клиновидная деформация тел позвонков, 2 пациентам потребовались сложные ортопедические операции по поводу сколиоза.
Под нашим наблюдением находилось 15 подростков с ювенильным остеопорозом в возрасте от 12 до 18 лет. У всех детей при рентгенабсорбционной остеометрии (без установления видимых этиологических причин) было выявлено снижение минеральной плотности костной ткани ниже -2,5 СО (по Z-score) к нормам своего возраста. В клинике преобладали жалобы на боли в суставах нижних конечностей (у всех), переломы верхних конечностей у 7, нижних — у 2. Нарушения в Са/Р обмене — у трети пациентов. У всех 15 детей обследованы их матери, при этом у большинства из них (10) отмечено снижение МПКТ. На основании этого полагаем, что в этиологии и патогенезе остеопороза у детей и подростков большую роль могут иметь исходная костная масса матери. В пользу этого говорит тот факт, что в г. Пензе у 40% женщин репродуктивного возраста выявлена остеопения. Полагаем, что заложенность костной массы плода на фоне остеопении его матери страдает. Это может содействовать развитию раннего остеопороза в отдаленном возрасте. Для окончательных выводов необходимо дальнейшие наблюдения. Все дети получали полноценное питание с включением продуктов, богатых кальцием. Препараты кальция, витамин D в лечебных дозах получали месячными курсами по 5000-10000 МЕ/сут., Са по 1000-1500 мг/сут. В последующим переходили на длительный прием 1000 МЕ препарата. При наблюдении в катамнезе через 5 лет нормализация МПКТ наступила только у 3 детей. У остальных отмечены замедленные темпы формирования косного пика.
При постановке диагноза ювенильного остеопороза необходимо исключить следующие заболевания: 1) несовершенный остеогенез (легкие формы заболевания без переломов и выраженными деформациями); 2) тубулопатии (витамин D резистентный рахит, болезнь Дебре — Де — Тони — Фанкони, почечный тубулярный ацидоз и др.); 3) различные формы рахита, в первую очередь тяжелые формы витамин D зависимого; 4) первичный гиперпаратиреоз; 5) остеопороз, вызванный иммобилизацией; 6) стероидный остеопороз; 7) антиэпилептическое лечение антиконвульсантами; 8 ) мальабсорбционный синдром; 9) болезнь Пертеса, саркома Юинга, локализующаяся в позвоночнике; 10) болезнь Гоше, цистиноз, гликогеноз, галактоземия, эозинофильная гранулема и др.
Поражает чаще мужчин, чем женщин в возрасте между 20 и 50 годами. Средний возраст мужчин выше, чем у женщин (41 год и 27 лет соответственно). У женщин пусковым механизмом чаще является беременность или кормление грудью. У мужчин пусковым фактором является злоупотребление алкоголем, пивом, курение, гиподинамия, дефицит кальция и витамина D (Е. Л. Насонов, 1998 г., Л. И. Беневоленская, О. М. Лесняк, 2005 г.). Характеризуется постепенным началом, нередко с болью в спине, уменьшением роста. Переломы возникают, как правило, в позвонках и ребрах. По рентгенологическим данным, поражается чаще скелет туловища, редко — бедра, пальцы ног и рук. Во многих случаях обнаруживается гиперкальциурия. Гистологические исследования выявляют уменьшение активности остеобластов.
Остеопорозом называют процесс разрежения костей, который сопровождает многие патологические состояния и постепенно прогрессирует при отсутствии лечения. Вследствие вымывания минералов, а также их плохого усвоения кости становятся хрупкими, легко ломаются. Диагностика степени остеопороза необходима для назначения комплексного лечения, соответствующего запущенности процесса и способного предотвратить фатальные осложнения.
Почему прогрессирует остеопороз
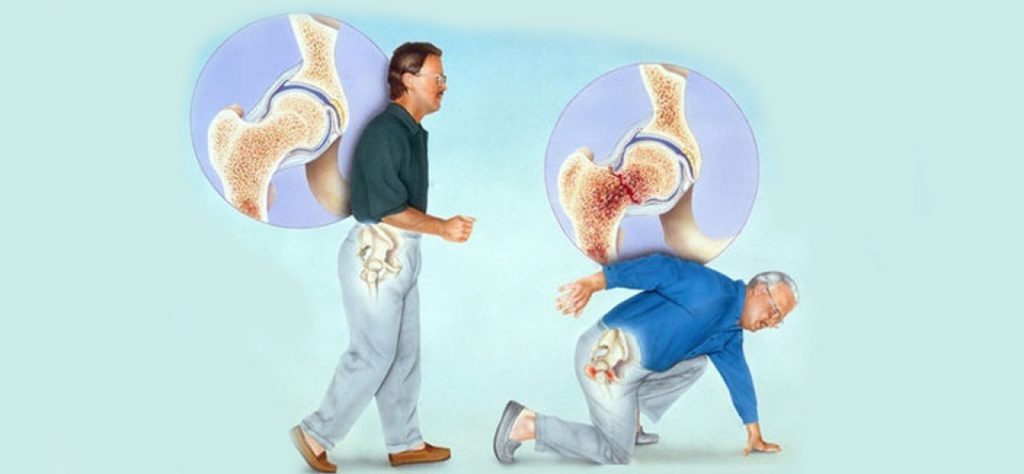
Потеря плотности костной ткани происходит на фоне гормональных сдвигов, длительного приема гормональных средств, при гиподинамии, неправильном питании, курении, злоупотреблении алкоголем.
Основная причина заболевания — гормональный дисбаланс, который часто развивается у пожилых людей. Снижение синтеза половых гормонов провоцирует начало патологии, изменение минерального состава костей. Кальций плохо удерживается костными тканями, что обуславливает уменьшение их прочности и вероятность переломов при незначительных бытовых травмах.
Другой фактор прогрессирования заболевания в пожилом возрасте — ухудшение работы органов желудочно-кишечного тракта. Кальций, другие минералы, белки и витамины всасываются хуже, что приводит к их прогрессирующему дефициту в организме. На этом фоне интенсивность остеосинтеза снижается, а процесс разрушения костей значительно возрастает. Этой патологической тенденции способствуют следующие обстоятельства:
- неправильное питание;
- недостаточная двигательная активность;
- эндокринная патология, особенно сахарный диабет, заболевания надпочечников, аденома гипофиза;
- лекарственная терапия — прием кортикостероидных гормонов, антиэпилептических препаратов, бесконтрольное использование противозачаточных средств;
- злоупотребление курением, алкоголем.
Также остеопороз может возникнуть у женщин молодого возраста при частых беременностях, неоднократных абортах, длительной лактации, после удаления яичников и заместительной гормональной терапии.
Своевременное обращение, обследование, постановка диагноза и назначение адекватного лечения остановят развитие процесса, сохранив кости в относительно здоровом состоянии.
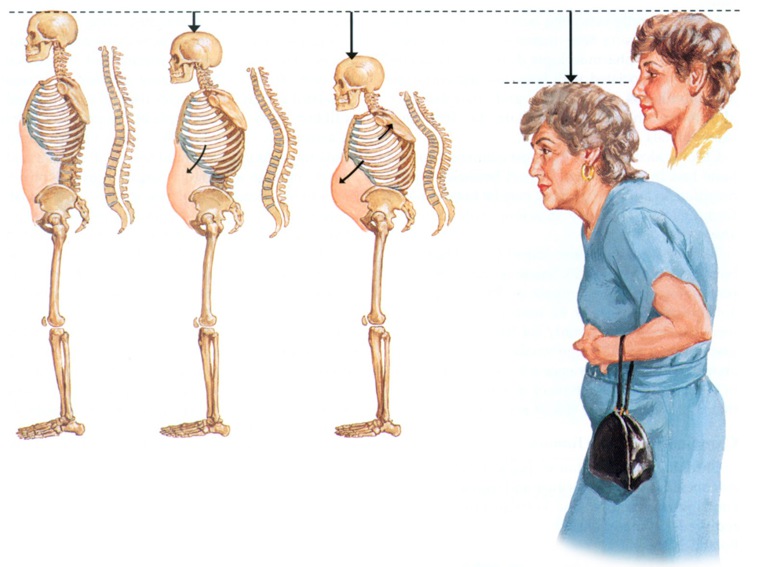
Характеристика патологии по степени запущенности
Выделено несколько стадий заболевания, каждая из которых имеет свои отличительные черты. В основе классификации лежит выраженность уменьшения плотности костной ткани.
Остеопороз первой степени может длительно протекать бессимптомно. Часто пациенты отмечают появление незначительных по интенсивности тянущих болей в крупных суставах конечностей, в области поясницы и между лопаток.
Дискомфортные ощущения провоцируются длительными физическими нагрузками статического или динамического характера и быстро проходят после отдыха. При обращении к врачам пациент может вскользь пожаловаться на следующие моменты:
- сухость кожи, незначительное шелушение в области лица, локтевых суставов;
- выпадение и замедление роста волос;
- ломкость и расслаивание ногтей;
- обильный зубной налет на фоне тщательной гигиены полости рта;
- утомляемость после ранее легко переносимых нагрузок;
- аллергизация организма.
Именно на этой стадии проведение денситометрии поможет диагностировать деминерализацию костей, хотя потеря костной массы еще минимальна (менее 5%).

Остеопороз второй степени имеет более яркую клиническую картину. Чаще всего патология диагностируется на этой стадии, когда появляются более конкретные и специфические жалобы.
Боли в костях наблюдаются чаще, даже на фоне незначительного утомления, провоцируются ходьбой или непродолжительным вынужденным положением. Часто беспокоят в ночное время. Иногда симптомы заболевания не имеют четкой локализации, но, как правило, боли возникают в пояснице, надплечьях, коленных и тазобедренных суставах. Для восстановления хорошего самочувствия требуется длительное время.
Стойкость болевого синдрома в области спины обусловлена микротравмами тел позвонков. Кроме того, возникают следующие клинические проявления:
- Беспокоят ночные судороги в мышцах голеней и стоп.
- Меняется осанка, из-за появления сутулости человек становится меньше ростом. Формируется сколиоз или кифоз в шейно-грудном отделе.
- Часто развивается стоматит, обостряется парадонтоз.
- Пациент жалуется на тахикардию, скачки артериального давления, сбои сердечного ритма.
Рентгенологическое обследование при умеренной степени уже констатирует клиновидную деформацию тел позвонков, их повышенную прозрачность.
Эта стадия отличается поражением нескольких участков опорно-двигательного аппарата. Пациента беспокоят постоянные боли в области пояснично-крестцового отдела и между лопаток. Применение нестероидных противовоспалительных средств на третьем этапе патологии малоэффективно.
Человек жалуется на постоянное ощущение усталости, мышечную слабость и плохой сон. Часто возникает хромота, передвижение затрудняется. Как правило, эмоциональный фон резко понижен. Пальпация спины и суставов болезненна.
При выраженном остеопорозе риск переломов возрастает в 10 раз. Возможны переломы костей предплечий, тел позвонков и тазобедренного сустава.
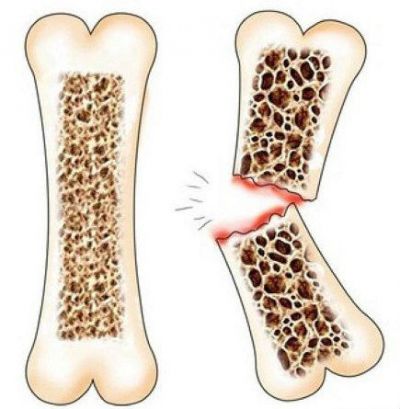
На рентгеновских снимках третья степень заболевания имеет конкретные признаки:
- нечеткие костные очертания;
- уменьшение высоты тел позвонков и деформация их по типу рыбьих;
- ячеистая структура костей.
На этом этапе наступает необратимая дегенерация всех звеньев опорно-двигательного аппарата. Наблюдается выпадение зубов. Рост человека заметно уменьшается, возникает выраженная деформация позвоночника и суставов. На фоне грубых костных деформаций возможно нарушение спинального кровообращения и развитие корешковых синдромов.
Последняя стадия характеризуется самопроизвольными переломами, возникающими при минимальных внешних воздействиях. Часто возникает перелом шейки бедра, надолго приковывающий человека к постели.
Наблюдаются грубые нарушения в работе всех важнейших органов и систем организма. На этом этапе заболевания человек, безусловно, получает инвалидность, так как обычно утрачивает возможность самостоятельно передвигаться и обслуживать себя.
На рентгеновских снимках костей видны отчетливые очаги просветления. Также значительно расширяется костно-мозговой канал, а плотные слои костной ткани истончаются до минимума. Тела позвонков приобретают форму рыбьих.
Принципы лечения заболевания
Цель терапии при любой стадии остеопороза состоит в восстановлении плотности костной ткани за счет улучшение остеосинтеза и замедления скорости костного разрушения. Лечение не зависит от локализации процесса, определяется только стадией заболевания.
Основные правила врачебной стратегии:
- терапия должно начинаться сразу после выявления патологии;
- комплексный характер воздействия;
- интенсивность лечения, соответствующая уровню разрушения костей.
Также необходим контроль эффективности применения назначенных лекарств. Любые методы терапии может назначать только специалист, который ознакомлен с историей жизни и болезни пациента.
Общие рекомендации для любой степени патологии:
- лекарственная терапия;
- изменение образа жизни;
- нормализация питания и сна;
- увеличение двигательной активности, в том числе длительные прогулки на свежем воздухе, особенно в солнечные дни;
- регулярное выполнение комплекса упражнений лечебной физкультуры, укрепляющего не только мышцы, но и костную ткань за счет нормализации кровоснабжения.
Интенсивность физических нагрузок определяется степенью повышения пористости костей. Полезен массаж по общеукрепляющим и тонизирующим методикам, проводимый курсами несколько раз в год.
Наиболее эффективно лечить остеопороз на ранней стадии. Поэтому так важно регулярно посещать участкового терапевта, сдавать биохимические анализы крови и мочи, проходить профилактические осмотры узких специалистов. После 60 лет необходима ежегодная денситометрия.
При начальной степени заболевания терапия заключается в улучшении обмена веществ и повышенном поступлении кальция, витаминов и микроэлементов. Применяются витаминно-минеральные комплексы, обогащенные кальцием и витамином D3. Хорошим подспорьем являются народные средства, например, использование порошка яичной скорлупы.
Начиная со второй степени, назначают специальные лекарственные вещества:
- эстрогены (при отсутствии противопоказаний);
- Кальцитонин (Миакальцик) — регулятор обмена кальция и фосфора;
- Бисфосфонаты (Бонвива) — для торможения костного распада;
- обезболивающие и НПВС;
- Остеогенон — замедляет процесс разрушения костей и эмали зубов;
- Кальцемин Адванс — для улучшения обмена веществ в костях и суставах.
Сколько раз в день и как долго принимать препарат, определяет врач, ориентируясь на данные лабораторных и инструментальных обследований.
Чем позже выявлена болезнь, тем сложнее с ней справиться, тем больше финансовые и временные затраты.
При третьей и четвертой стадии, наряду с лекарственной терапией, направленной на замедление дальнейшего разрушения костей, необходимо лечение переломов и профилактика осложнений. Для предотвращения травм широко применяются корсеты, которые подбирает ортопед, хирурги рекомендуют введение металлических имплантов, укрепляющих кости.
Ответы на вопросы
Как ВОЗ определяет степени тяжести остеопороза?
Всемирная организация здравоохранения оценивает стадии процесса исходя из вероятности переломов костей на фоне потери кальция. В классификации используются два показателя.
Показатель Z – это отклонение от нормы костной массы у молодых людей. При расчете учитывается возраст пациента и его пол. Если полученная цифра больше 2, то плотность костей меньше стандарта. Показатель информативен для молодых людей и мужчин.
Каков прогноз перелома шейки бедра?
В пожилом возрасте срастание костей может длиться несколько лет или не произойти вовсе. Это приводит к длительному обездвиживанию, чреватому серьезными осложнениями, вплоть до летального исхода. Зачастую перелом срастается неправильно. В результате возникает ложный сустав или происходит полное заращение суставной щели. Поэтому уже при умеренной стадии заболевания рекомендуют проводить эндопротезирование тазобедренного сустава.
Можно ли остановить развитие остеопороза первой степени только с помощью диеты?
Желательно согласовать меню с врачом-диетологом. В обязательном порядке нужно отказаться от алкоголя, газированных напитков, чрезмерного употребления кофе и крепкого черного чая, ограничить соль, сахар, маринады, консервы и копчености. Следует употреблять больше молочных продуктов, рыбы, зелени, орехов. Имеет значение и способ приготовления блюд. Акцент нужно сделать на пище, приготовленной на пару, вареным или тушеным способом.
Но даже самое правильное питание не сможет компенсировать недостаток минералов в костных трабекулах. Оно является лишь звеном в комплексном лечении остеопороза и должно практиковаться на фоне приема кальцийсодержащих препаратов.
Важно приостановить прогрессирование остеопороза любой степени. Для этого следует заняться общим оздоровлением организма, выполнять все рекомендации докторов и регулярно принимать назначенные лекарства. Все правила здорового питания, двигательной активности и приема препаратов придется соблюдать всю оставшуюся жизнь.
#!OrtopedNA4ALO!#
Любая кость – живая ткань, в ней постоянно происходят изменения. С момента рождения до формирования зрелой костной ткани идет ее непрерывное развитие и укрепление. Максимальная плотность достигается в 20-30-летнем возрасте человека, это называется пиковой костной массой.
Что такое остеопороз
По мере того, как мы стареем, некоторые из костных клеток рассасываются (резорбция), в то же время при росте новых клеток образуются остеоиды. Этот процесс известен как ремоделирование. Благодаря ему, до сорока лет у здоровых людей костная масса остается постоянной, затем происходит ее ежегодное снижение:
- у мужчин – 0,5-2% за год;
- у женщин – 2-3% за год.
Во всем мире одна из трех женщин и один из пяти мужчин подвергаются риску остеопоротического перелома. Наиболее распространены травмы бедра, позвоночника и запястья.
Виды остеопороза и причины его развития
Существует два типа остеопороза: первичный и вторичный. Первичный составляет 90% всех форм болезни и обычно связан с:
- генетической предрасположенностью (наследственный);
- инволютивными процессами в организме (постменопаузальный и сенильный), с естественным старением;
- неизвестными факторами (ювенильный – в возрасте до 20-ти лет, идиопатический – у мужчин и женщин от 20-ти до 50-ти лет).
Основные причины развития остеопороза:
- отсутствие физических нагрузок, сидячая работа;
- прием гормональных препаратов;
- эндокринные заболевания, изменения гормонального фона;
- нарушения в работе желез внутренней секреции, яичников, надпочечников;
- частое употребление алкоголя, курение;
- низкое содержание кальция (Са) в организме человека;
- пожилой возраст.
Симптомы остеопороза
Периодически появляющиеся боли в области поясницы и крестца – симптом, требующий особого внимания. По мере прогрессирования заболевания боли усугубляются. Кроме того, болевые ощущения могут появиться в других частях тела (тазобедренный сустав, ребра, область голеностопа).
Характерные симптомы остеопороза:
- меняется осанка (появляется сутулость, горбатость);
- уменьшается рост за счет деформации скелета;
- появляются ноющие, тянущие боли в костях и суставах, ломота;
- частые переломы.
Стадии заболевания
Заболевание может протекать от 1-й степени до 4-й. Рассмотрим подробнее, как это происходит и каковы особенности разных степеней.
Первые стадии остеопороза могут проявиться примерно в 30 лет, но обычно не вызывают симптомов и не доставляют проблем. Это тот момент, когда снижение показателей плотности костной ткани можно определить лишь с помощью медицинских исследований.
Остеопороз второй степени тоже довольно трудно заметить. Возрастная категория – после 35-ти лет. Трабекулы костной ткани истончаются, что приводит к незначительному уменьшению ее плотности.
Развитие болезни до 3-й стадии приводит к деформации отдельных позвонков, проявляются ярко выраженные симптомы заболевания. Именно на этой стадии случается первый костный перелом.
Способы лечения остеопороза разных степеней тяжести
Остеопороз лечится медикаментозно, исходя из основного заболевания или причины его появления.
Если имеют место гормональные нарушения и сбои в работе эндокринной системы,то назначают препараты, восстанавливающие гормональный фон.
При старческом остеопорозе назначают диету и активные добавки, содержащие кальций и витамин D.
Женщинам с постменопаузальным остеопорозом прописывают бисфосфонаты. Комплексное лечение остеопороза 2 и 3 степени включает:
- гормональные препараты с учетом индивидуальных особенностей (пол, возраст, заболевания);
- медикаменты, стимулирующие образование костной ткани (витамин D3, биофлавоноиды, стронций, кальций, фтор);
- препараты, подавляющие резорбцию (бисфосфонаты, натуральный эстроген, кальцитонин).
Особое внимание уделяется питанию при лечении остеопороза тяжелой степени. В рацион обязательно должны быть включены витамины D, K, C, E, кальций, фосфор и магний.
Самые полезные продукты, поддерживающие плотность костной ткани:
- все виды молочной продукции;
- свежая зелень, овощи;
- морепродукты, рыба;
- гречка, овсянка, бананы;
- яйца, говядина, куриное мясо, печень;
- растительные масла.
Профилактика болезни
Профилактика остеопороза начинается с детского возраста. По данным статистики, каждый четвертый школьник имеет показатели плотности костной ткани ниже нормы. Поэтому дети должны ежедневно получать продукты, содержащие кальций.
Пожилым людям рекомендуется употреблять побольше овощей, фруктов, зелени, морепродуктов. Молоко с возрастом плохо усваивается, а животные жиры, содержащиеся в молочных продуктах, могут спровоцировать развитие атеросклероза.
Физическая активность способствует поддержанию в тонусе костной и мышечной тканей. Достаточно три раза в неделю выделять полчаса на силовые упражнения, бег трусцой, танцы, подъемы и спуски по лестнице.
Вовремя обращайтесь за помощью к специалистам, не запускайте заболевания, проходите регулярные обследования.
Учеными доказано, что при профилактическом приеме кальция и витамина D, риск появления остеопороза сводится к минимуму. Правильно подобранная доза не вызывает побочных явлений и улучшает качество костной ткани.
Не стоит забывать о периодической проверке нормальной работы щитовидной железы, если есть предпосылки возникновения остеопороза. Достаточно делать УЗИ и сдать анализы крови (ТТГ, Т4, антитела к тиреопероксидазе). Ежегодно проверяйте содержание ионизированного Са в крови, выявленные отклонения показателей от нормы значительно облегчают назначение лечения.
#!OrtopedKONEC!#
Читайте также:


