Классификация костей по рентгену
Лучевая диагностика считается относительно безопасной, но существует вероятность возникновения негативных последствий. Назначается рентген только в крайних случаях, когда требуется получить важную информацию, и польза от проведения процедуры превышает вред. Рентген костей — самое распространенное исследование, проводимое в медицине.
Что это такое?
Исследование внутреннего строения объектов, которые благодаря рентгеновским лучам проецируются на бумагу или пленку. Для получения снимков костей используется рентгенография костной ткани. Она помогает определить состояние:
- кисти;
- запястья;
- предплечья;
- локтевого сустава;
- плеча;
- стопы;
- голеностопного сустава;
- костей голени;
- коленного сустава;
- бедра;
- тазобедренного сустава;
- костей таза;
- позвоночника.
Многие люди уже знакомы с процедурой, так как показания для проведения рентгена костей охватывают обширный спектр заболеваний, не учитывая травмы и переломы.
Виды рентгеновских исследований
Лучевая диагностики костей происходит при помощи разных агрегатов и методов исследования. Все зависит от некоторых факторов:
- возраст больного;
- клинической ситуации;
- основной патологии;
- сопутствующих факторов.
Такой метод незаменим в распознавании причин патологии, играет важную роль в постановке правильного диагноза и лечения пациента.
В медицинской практике существуют следующие виды рентгена костей:
- Пленочная рентгенография.
- Цифровая.
- Компьютерная томография.
- Рентгеновская денситометрия.
- Рентген костей с использованием контрастных веществ и другие методы.
Все эти аппараты служат прекрасным подспорьем медикам при оказании необходимой помощи при:
- переломах кости и вывихах;
- уточнении или обнаружении расположения осколков костей при переломах;
- выявлении инородных тел в мягких тканях или в самих костях;
- контроле ортопедических хирургических вмешательств (протезирование суставов, стабилизация позвоночника и прочее);
- конкретизации определенных диагнозов (артрит, патологическое разрастание костной ткани, артроз и другие);
- подозрении на онкологию костной ткани.
Получив результаты этих исследований, специалист уже имеет более объективную картину и делает соответствующие выводы.
Цифровой и пленочный рентген костей
На заре исследований в этой сфере в качестве принимающего элемента использовали фоточувствительный экран или пленку. Сегодня рентгеновская пленка — самый популярный приемник электромагнитного излучения.
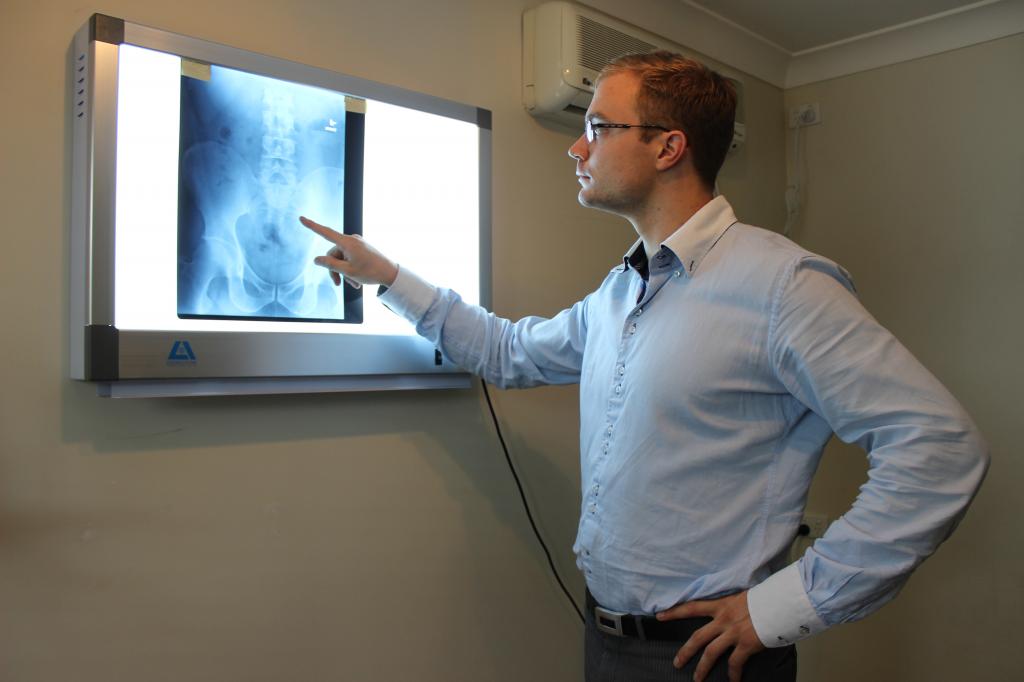
Но лучшие результаты показала цифровая рентгенография. Здесь принимающим элементом являются сенсоры, чувствительные к рентгеновскому излучению. Такой вид обладает многими преимуществами:
- высокая чувствительность цифровых датчиков позволяет уменьшить дозу облучения;
- увеличение разрешения снимка и повышение точности;
- не нужно обрабатывать фоточувствительную пленку;
- быстрое и элементарное получение снимка;
- простота обработки, передачи и хранения информации.
Недостатком можно считать только то, что аппаратура стоит дорого, поэтому не во всех медицинских учреждениях она есть.
Рентгенография с контрастным веществом
Такие технологии применяются нечасто, но иногда они крайне необходимы. Процедура выполняется с применением контрастных веществ. Кости человека отличаются от других тканей организма повышенной естественной контрастностью. Существует несколько рентгеноконтрастных методик исследования костной ткани:
- фистулография;
- пневмография;
- артрография;
- ангиография.
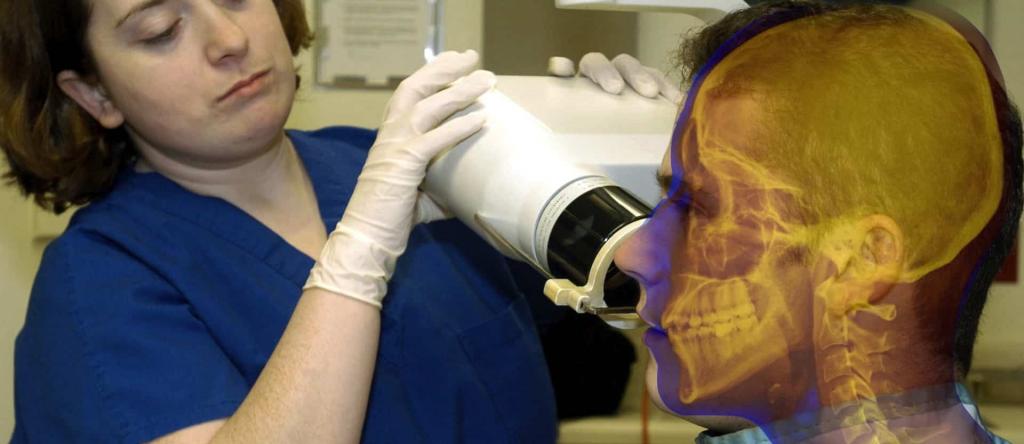
Благодаря использованию контрастного вещества получается более четкая информация, отсюда и качественная помощь. Отрицательным моментом в такой диагностике костей являются противопоказания и некоторые ограничения, помимо этого врач-рентгенолог должен иметь большой опыт работы.
Рентген и компьютерная томография (КТ)
Такой метод еще более точен и информативен. С его помощью получают трехмерное изображение любой кости в организме или срезы через любую кость в разных проекциях. Очень точный способ диагностики, но он несет за собой высокую лучевую нагрузку.
Достоинства КТ перед обычным рентгеном кости:
- точность и высокое разрешение;
- трехмерная реконструкция изучаемой части тела;
- допустимость получения любой проекции, когда обычный рентген проводится только в двух или трех проекциях;
- изображение получается неискаженным;
- параллельно можно рассмотреть мягкие ткани и сосуды;
- исследование проводится в реальном времени.
КТ делают не чаще раза в год из-за высокой лучевой нагрузки. Обычно исследуют сложные патологии (межпозвоночные грыжи, остеохондроз, опухолевые недуги).
Магнитно-резонансная томография (МРТ)
Благодаря такому виду рентгена получается четкое изображение внутренних устройств организма в разнообразных плоскостях. А также выполняется трехмерная реконструкция тканей и органов человека. Лучевая нагрузка при исследовании МРТ сведена к нулю.
Принцип работы аппарата основан на том, чтобы придать атомам, из которых состоит организм, магнитный импульс. После этого энергия, освобожденная атомами при возврате к исходному состоянию, считывается.
Нельзя использовать такой метод, если в организме находятся кардиостимуляторы или имплантаты. Диагностика дорогостоящая, это считается недостатком.
Денситометрия костей
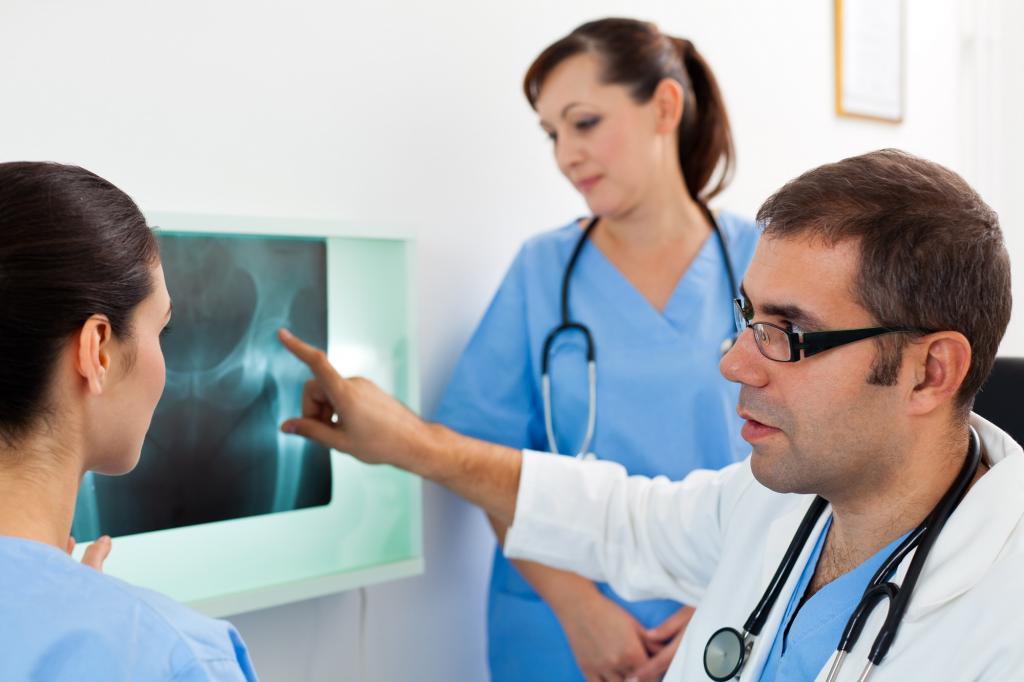
Это современный неинвазивный метод определения плотности костей, выполняемый для диагностики остеопороза. При такой патологии в костях снижается содержание минералов, обычно это кальций, из-за чего костная ткань становится хрупкой. Наиболее опасным остеопороз является для шейки бедра и позвоночника.
Выделяют несколько видов такого исследования:
- Ультразвуковая денситометрия — самый безопасный способ нелучевых современных методов, определяющий плотность костных тканей.
- Рентгеновская денситометрия — высокоточный способ определения минеральной массы костных тканей.
- Фотонная абсорбциометрия — оценивает поглощение костями радиоизотопа.
Метод позволяет обнаружить малейшую потерю плотности (от 3 до 5 %). Чем выше потеря, тем хуже устойчивость костей к повреждениям. Метод базируется на степени отражения ультразвуковых волн от поверхности костей. Преимущества способа:
- процедура длится недолго;
- материально доступен;
- нет болевых ощущений;
- можно неоднократно назначать беременным женщинам.
Насколько вреден рентген плотности костей? Отсутствие лучевого воздействия показывает, что такой метод абсолютно безвреден.
Приготовления к процедуре
Любое успешное исследование и лечение зависит от подготовки. Обычно все предельно просто, но все зависит от локализации участка, который необходимо просмотреть:
- Рентген черепа никаких особенных действий не предусматривает. Женщины должны вытащить из ушей украшения, из волос шпильки, заколки, если есть пирсинг на языке и в носу, его тоже необходимо снять.
- Для информативного фото рентгена костей конечностей необходимо, чтобы на коже больного не было масляных повязок, йода, полос пластыря. При наличии гипса специалист уточняет, будет ли снят гипс. В случае необходимости снятия гипсовой повязки процедура проходит под контролем врача, после снова накладывается гипс.
- Обследование нарушения целостности костей ребер, плечевого пояса, грудины, верхних отделов позвоночного столба не требует никаких предварительных приготовлений.
- А вот подготовка к рентгену костей пояснично-крестцового отдела позвоночного столба и тазобедренного сустава необходима. Для этого требуется за 48 часов до обследования ограничить употребление пищи провоцирующей газообразование, сделать очистительную клизму.
Проведение процедуры
Во время исследования любую часть скелета необходимо оголить и внимательно слушать рекомендации специалиста:
- поворачиваться в нужном направлении;
- задерживать дыхание;
- сохранять состояние покоя.
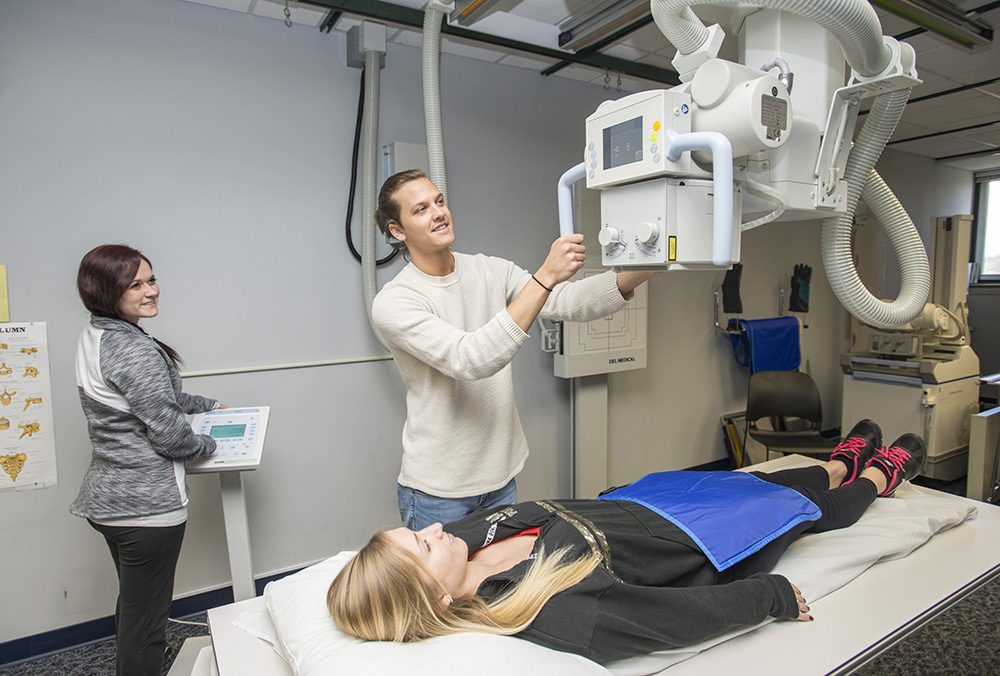
Для визуализации разных участков тела следует четко выполнять просьбы рентгенолога:
- При переломе кости рентген тазобедренного сустава выполняют следующим образом: пациент раздевается, ложится на стол с вытянутыми вдоль тела руками, сохраняет неподвижность и полное спокойствие на период проведения процедуры (примерно минуту).
- Лучевая диагностика черепной коробки проводится в положении лежа или сидя. Голова пациента (при помощи специальных приспособлений) фиксируется в нужном положении. В зависимости от необходимости и назначения специалиста, снимок может выполняться в нескольких проекциях.
- Описание рентгена костей нижних конечностей. Процедура предполагает использование разнообразных дополнительных средств (подкладки, подушки, валики), чтобы зафиксировать ногу в нужном положении. Для этого пациента укладывают на стол, фиксируют ногу, грудь и таз покрывают свинцовым фартуком и делают снимки. Во время процедуры задерживается дыхание, сохраняется неподвижность. При оценке состояния суставов назначают обследование проблемы с нагрузкой на ногу. Иногда требуется сделать несколько снимков.
Для сравнения часто делают снимок и здоровой конечности. Ребенку при рентгене перелома кости делают снимок росткового участка формирования кости с противоположной стороны. Все процедуры проходят абсолютно безболезненно и длятся максимум 10 минут.
Подготовка детей к рентгену
С детьми все может быть немного сложнее. Иногда приходиться найти к ребенку особый подход, все зависит от возраста. Деткам помладше тяжело сохранять спокойствие и неподвижность в нужном положении, к тому же они боятся врачей. При активном сотрудничестве родителей и медицинских работников все может пройти быстро и благополучно.

Назначается ребенку рентген костей или других органов в крайнем случае, когда нет других способов диагностики и мало времени для установления правильного диагноза.
Для ребенка допустимая доза рентгена колеблется, все зависит от самого недуга и регулярности проведения обследований.
Врачи советуют детям до 14 лет процедуру не проводить.

Преимущества и риски
Основным риском для здоровья считают лучевое воздействие на организм человека. Доза облучения напрямую зависит от качества аппарата, чем он современнее, тем безопаснее. Как часто можно делать рентген костей или других органов?
Особых ограничений для обследования нет, но с осторожностью к процедуре стоит подойти:
- женщинам во время беременности и в период лактации;
- пациентам в тяжелом состоянии;
- пациентам с гиперкинезами.
Рентген может нанести вред здоровью, если делать его в больших дозах. Проводить процедуру нужно только по назначению доктора.
(495) -506 61 01
Радиология и радиохирургия ¦ Рентгенологическое исследование костей
- Что такое рентгенография костей?
- В каких областях применяется рентгенография костей?
- Как нужно подготовиться к исследованию?
- Как выглядит диагностическое оборудование?
- На чем основано проведение исследования?
- Как проводится исследование?
- Что следует ожидать во время и после процедуры?
- Кто изучает результаты рентгенографии и где их можно получить?
- Преимущества и риски проведения рентгенографии костей?
- Ограничения рентгенологического исследования костей
Что такое рентгенография костей?
Рентгенологическое исследование представляет собой неинвазивную диагностическую методику, которая помогает врачам обнаруживать и лечить различные заболевания. При этом те или иные части тела подвергаются воздействию небольшой дозы ионизирующего излучения, что позволяет получить их снимок.
Рентгенологическое исследование является самым старым методом визуализации и используется в диагностике чаще всего.
Рентгенография костной ткани используется для получения снимков различных костей, в том числе кисти, запястья, предплечья, локтевого сустава, костей плеча, стопы, голеностопного сустава, костей голени, коленного сустава, бедра, тазобедренного сустава, костей таза и позвоночника.
В каких областях применяется рентгенография костей?
Рентгенологическое исследование костной ткани применяется со следующими целями:
- Диагностика переломов костей или вывихов суставов.
- Определение правильности положения костных отломков и стабилизации перелома после его консервативного или хирургического лечения.
- Контроль ортопедических операций, таких как эндопротезирование суставов, стабилизация позвоночника и различных переломов.
- Диагностика травм, инфекций, артрита, патологического разрастания костной ткани и ее изменений при различных метаболических заболеваниях.
- Помощь при выявлении и постановке диагноза злокачественных опухолей костной ткани.
- Выявление инородных объектов в мягких тканях вокруг костей или в самих костях.
Как нужно подготовиться к исследованию?
В большинстве случаев рентгенография костей не требует какой-либо подготовки. На время исследования необходимо снять часть или всю одежду и одеть специальную больничную рубашку. Кроме этого, следует снять все украшения, очки, съемные зубные протезы и любые металлические изделия или предметы одежды, которые могут повлиять на рентгеновское изображение.
Женщинам необходимо проинформировать лечащего врача и рентгенолога о любой возможности беременности. Как правило, рентгенологические исследования в период беременности не проводятся, чтобы избежать воздействия излучения на плод. Если рентгенография все-таки необходима, то следует предпринять особые предосторожности для защиты развивающегося ребенка.
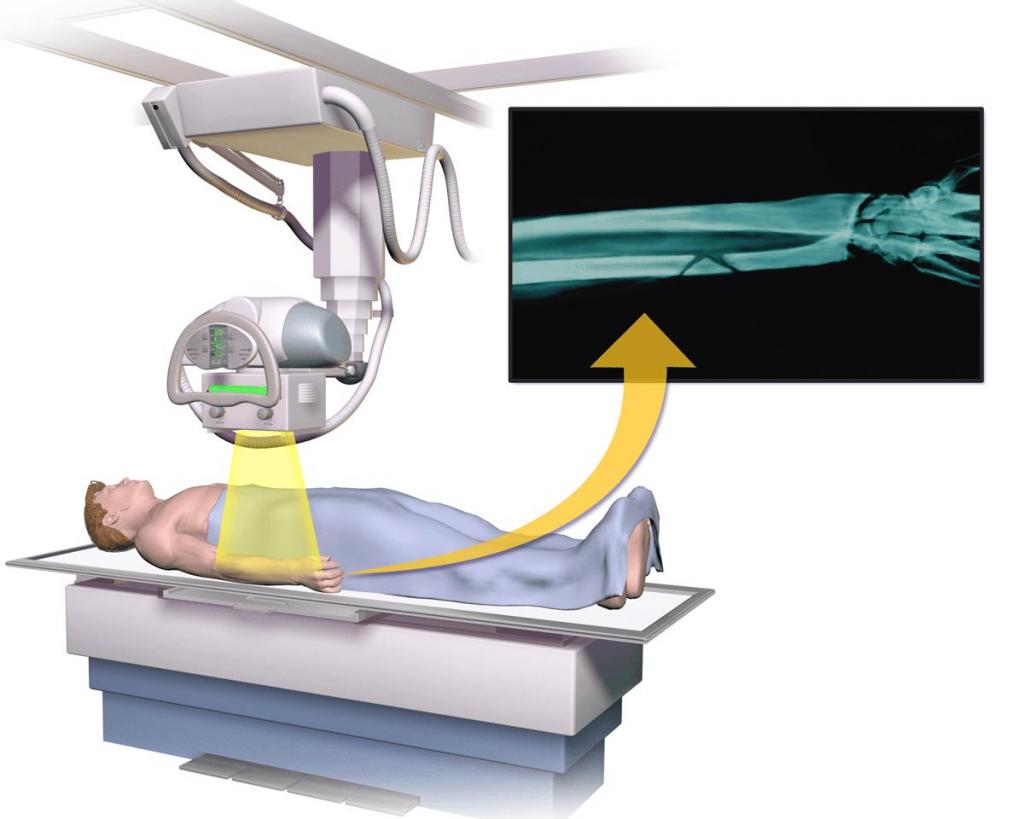
Как выглядит диагностическое оборудование?
Оборудование для проведения рентгенологического исследования костей включает рентгеновскую трубку, подвешенную над столом пациента. В выдвижном ящике, который расположен под столом, находится рентгеновская пленка или специальная фотопластина для получения изображений. В некоторых случаях рентгенография проводится в вертикальном положении пациента, например при обследовании коленных суставов.
Портативный (переносной) рентгеновский аппарат - это компактное устройство, которое позволяет проводить обследование пациента непосредственно в реанимации или на больничной койке. В этом случае рентгеновская трубка присоединяется к гибкому манипулятору, который размещается над телом пациента, в то время как фотопластина или держатель для рентгеновской пленки - позади тела пациента.
На чем основано проведение исследования?
Рентгеновское излучение подобно другим формам излучения, таким как свет или радиоволны. Оно обладает способностью проходить через большинство объектов, в том числе тело человека. При использовании с диагностической целью рентгеновский аппарат вырабатывает небольшой пучок излучения, которое проходит через тело и создает изображение на фотографической пленке или специальной матрице для получения цифровых снимков.
Рентгеновское излучение поглощается различными органами и частями тела по-разному. Плотные образования, например, кости, поглощают излучение сильно, в то время как мягко-тканные структуры (мышцы, жировая ткань и внутренние органы) в большей степени пропускают рентгеновские лучи через себя. В результате на рентгенограмме костная ткань выглядит белой, воздух и воздушные полости - черными, а мягкие образования получают различные оттенки серого.
До недавнего времени рентгеновские снимки хранились в виде копий на пленке, подобно фотографическим негативам. В настоящее время большинство изображений доступно в виде цифровых файлов, которые хранятся в электронном виде. Такие снимки легко доступны и используются для сравнения с результатами последующих обследований при оценке эффективности лечения.
Как проводится рентгенологическое исследование костей?
Рентгенолог (врач, который специализируется на проведении рентгенологических исследований) или медицинская сестра помогает пациенту разместиться на столе и помещает рентгеновскую пленку или цифровую матрицу в специальное отделение под столом на уровне той части тела, снимок которой необходимо получить.
При необходимости для поддержания правильного положения тела пациента могут быть использованы мешочки с песком, подушки или другие приспособления. Для защиты тканей от излучения на область таза или молочных желез накладывается свинцовый фартук.
Следует сохранять максимальную неподвижность, а во время самого снимка задержать дыхание на несколько секунд, что снижает вероятность смазывания изображения. При работе рентгеновского аппарата врач отходит к стене или выходит из процедурного кабинета в соседнее помещение.
После исходного снимка врач может попросить пациента поменять положение тела, после чего процедура повторяется. При обследовании суставов (коленного, локтевого, лучезапястного) обычно проводится 2-3 снимка под разными углами.
Для сравнения также нередко проводится снимок здоровой конечности, а при обследовании детей – снимок ростковой зоны формирования кости с противоположной стороны.
После завершения исследования рентгенолог просит пациента подождать до окончания анализа полученных изображений, поскольку может потребоваться дополнительная серия снимков.
Рентгенологическое исследование костей занимает, в целом, около 10 минут.
Что следует ожидать во время и после исследования?
Рентгенологическое исследование костей само по себе безболезненно.
Некоторый дискомфорт пациенту может принести прохладная температура в процедурном кабинете. Кроме этого, неудобство причиняет необходимость нахождения в определенном положении или на твердом столе, особенно при какой-либо травме. Найти наиболее удобную позицию, которая к тому же обеспечивает получение качественных снимков, пациенту помогает врач или ассистент врача.
Кто изучает результаты рентгенографии и где их можно получить?
Анализ снимков проводится рентгенологом: врачом, который специализируется на проведении рентгенологических исследований и интерпретации их результатов.
После изучения снимков рентгенолог составляет и подписывает заключение, которое отправляется к лечащему врачу. В некоторых случаях заключение можно забрать в самом рентгенологическом отделении. Результаты исследования следует обсуждать с лечащим врачом.
Часто требуется последующее обследование, точную причину проведения которого пациенту объяснит лечащий врач. В некоторых случаях дополнительное обследование проводится при получении сомнительных результатов, которые требуют разъяснения в ходе повторных снимков или применения особых методик визуализации. Динамическое наблюдение позволяет вовремя выявить какие-либо патологические отклонения, возникающие со временем. В некоторых ситуациях повторное обследование позволяет говорить об эффективности лечения или стабилизации состояния тканей со временем.
Преимущества и риски рентгенологического исследования костей
- Рентгенологическое исследование костной ткани - это самый быстрый и доступный способ получения изображений и оценки таких состояний костей и суставов, как, например, переломы и артрит.
- Оборудование для рентгенологического исследования стоит относительно недорого и имеется в большинстве отделений неотложной помощи, диагностических центрах, поликлиниках и других учреждениях, что делает проведение рентгенографии удобным как для пациентов, так и для врачей.
- Поскольку рентгенологическое исследование проводится быстро и легко, то особую пользу оно несет для диагностики и лечения неотложных состояний.
- После завершения обследования никакого излучения в организме пациента не остается.
- При использовании в диагностических целях рентгеновские лучи не вызывают каких-либо побочных эффектов.
- При избыточном воздействии рентгеновского излучения на организм всегда есть крайне небольшой риск развития злокачественных опухолей. Тем не менее, преимущества точной диагностики существенно данный риск превышают.
- Эффективная доза излучения при проведении рентгенографии костей различна.
- Женщине всегда следует сообщать лечащему врачу или рентгенологу о возможности беременности.
В ходе рентгенологического обследования врач принимает особые меры по минимизации облучения организма, одновременно стараясь получить изображение наилучшего качества. Специалисты международных советов по радиологической безопасности регулярно проводят обзоры стандартов рентгенологического обследования и составляют новые технические рекомендации для рентгенологов.
Ультрасовременные рентгенологические аппараты позволяют контролировать дозу рентгеновского излучения и обеспечивают его фильтрацию, что минимизирует рассеивание пучка. При этом органы и системы пациента, которые не подвергаются обследованию, получают минимальную дозу излучения.
Каковые ограничения рентгенографического исследования костей?
Несмотря на то, что рентгенография позволяет получить четкие и детальные снимки костей, исследовать состояние мышц, сухожилий или суставов удается не всегда.
При диагностике разрывов связок, наличия выпота в полость коленного сустава или травмы плечевого сустава, а также для визуализации позвоночника, лучше подходит МРТ, поскольку данное исследование позволяет оценить состояние как костей, так и спинного мозга. Кроме этого, МРТ используется при диагностике ушиба кости, когда на рентгенограмме видимый перелом отсутствует.
При обследовании пациентов с травмами в отделениях неотложной медицины широко используется компьютерная томография (КТ). КТ-сканирование позволяет диагностировать сложные переломы, трещины кости или смещения костных фрагментов. У пожилых людей или пациентов с остеопорозом КТ используется для обнаружения перелома шейки бедра, который на рентгенограмме иногда различим с трудом или вообще не диагностируется.
При подозрении на травму позвоночника возможно получение реконструированных трехмерных КТ-изображений без дополнительной лучевой нагрузки, что облегчает постановку диагноза и лечение пациента.
В педиатрии предпочтительно использование УЗИ, при котором для получения изображения тканей и органов вместо ионизирующего излучения применяются звуковые волны. УЗИ используется для диагностики травм мягких околосуставных тканей, а также для оценки состояния тазобедренного сустава у детей с врожденной патологией.
(495) 506-61-01 - справочная по радиотерапии и радиохирургии
Израиль занимает ведущие позиции в мире в области радиологии. В клиниках Израиля доступны все современные технологии радиотерапии и радиохирургии. Подробнее

Клиника Нордвест во Франкфурте-на-Майне - это современная многопрофильная клиника и академическая клиническая больница Франкфуртского университета им. Гёте. Главный врач департамента радиоонкологии - приват-доцент, д.м.н. Михаэль ван Кампен. Подробнее

Центр CYBERKNIFE (Кибернож) расположен при университетской клинике Мюнхена "Гроссхадерн". Именно здесь с 2005 года лечение пациентов проводится с применением новейшей разработки в области медицины под названием CYBERKNIFE (Кибернож). Это уникальное оборудование - наиболее безопасное и эффективное из всех методов лечения доброкачественных и злокачественных новообразований. Подробнее
Остеомиелит — гнойное воспаление костных структур. Подтверждение диагноза осуществляется при помощи рентгенологической диагностики. Впоследствии методика используется для визуализации динамики процесса, эффективности и результативности терапии.
Остеомиелит на рентгене трудно обнаружить на начальных стадиях, необходим тщательный подбор степени излучения, на поздних этапах болезни лизис тканей и появление воспалительного инфильтрата не оставляет сомнений в правильности диагноза.
- Как при помощи рентгена обнаружить заболевание на ранней стадии
- Методика проведения рентгенографии
- Проявление заболевания на рентгенограммах
- Острое течение патологии
- Хроническое течение
- Видео
Как при помощи рентгена обнаружить заболевание на ранней стадии
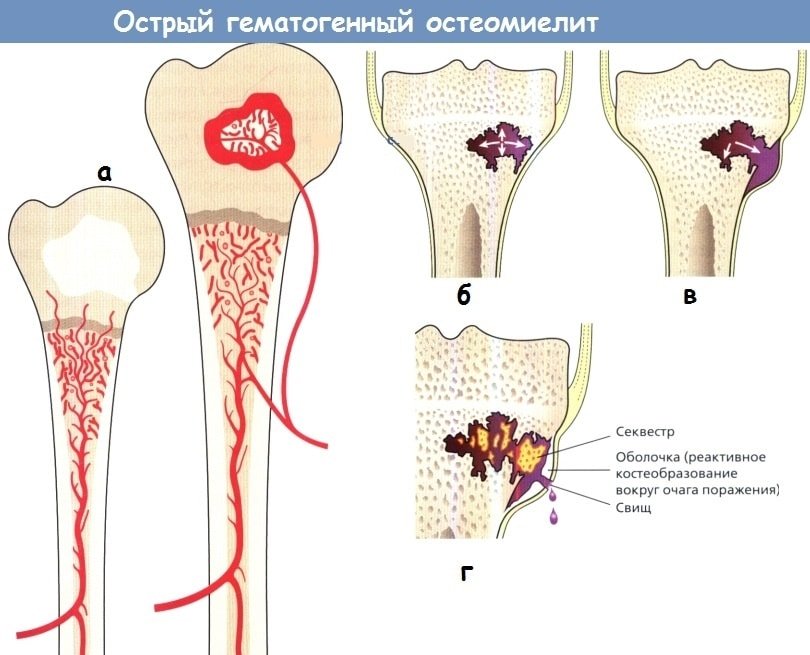
Начальные проявления острого остеомиелита на рентгеновских снимках обнаруживаются к концу первой недели развития патологии, подтвердить диагноз можно на 8-15 сутки попадания инфекции. Это связано с патогенезом заболевания.

Остеомиелит пяточной кости
Развитие патологии может быть как после травматизации кости, так и в результате гематогенного распространения инфекции.
Если при переломе кости диагностика не составляет труда, то гематогенный остеомиелит трудно заподозрить.
Чаще острый гематогенный остеомиелит встречается у детей, так как в детском возрасте костный мозг представлен красным ростком, его кровоснабжение лучше за счёт большого количества анастомозов, во взрослом он замещается жёлтым костным мозгом — жировой тканью.

Остеомиелит нижней челюсти
Патогенез развития острой патологии связан с септическим инфекционным поражением, когда с током крови инфекция попадает в полость кости и начинается воспаление костного мозга.
Чем больше коллатералей, тем большая вероятность инфицирования. После попадания бактериального эмбола должно пройти время, необходимое на реакцию организма и воздействие патогенных факторов на ткани кости.
На начальных стадиях диагноз остеомиелит выставляется по рентгенологическим признакам:
- увеличение мягкотканого компонента в объёме над местом поражения: в норме подкожная клетчатка на снимке выглядит как однородное просветление, при воспалении — она отекает, становится по плотности соизмерима с мышечными структурами, контуры размываются;
- при воспалении в метафизе трубчатой кости размывается рисунок трабекул, контур коркового слоя, иногда он может исчезать;
- периостальная реакция наблюдается при эпифизарном остеомиелите в диафизах и эпифизах трубчатых костей — происходит отслоение коркового слоя, в просвете могут наблюдаться воспалительные инфильтраты (участки затемнения, в которых происходит иммунный ответ: отёк, лимфоцитарная инфильтрация, гнойное расплавление тканей) на рентгенограмме это выглядит как симптом утолщения кости;
- костномозговой канал размывается, его обнаружение возможно только при томографическом исследовании на ранних стадиях.
![]()
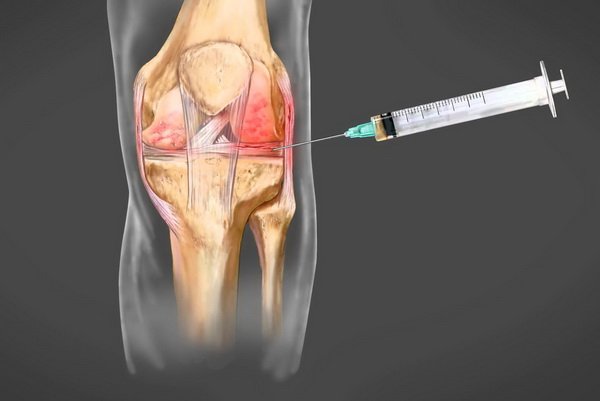
Пункция коленного сустава
Чаще патология формируется в области функциональных участков костей, суставных поверхностях. В таком случае информативным для подтверждения диагноза становится пункция сустава. После процедуры для контроля эффективности проводят повторное исследование.
Методика проведения рентгенографии
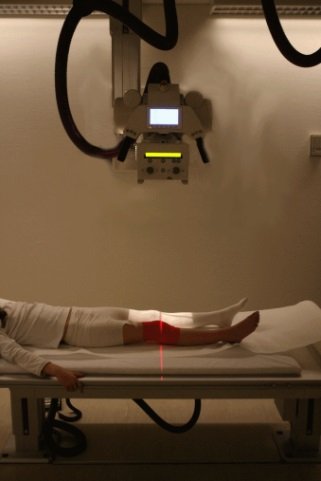
При подозрении на остеомиелит требуется подобрать оптимальную дозу облучения рентгеновского луча. Чем выше жёсткость лучей, тем более контрастный снимок и лучше видны воспалительные участки.
Хроническое течение патологии требует обязательного исследования. Это необходимо для уточнения степени повреждения и контроля динамики развития процесса, так как исследование расширяет область обзора и помогает врачу полностью представить объём поражения.
При появлении секвестров и свищей применяется метод прямого увеличения рентгенограммы или фистулография — исследование с внутривенным контрастированием.
Диагностика помогает точно определить объём деструктивного повреждения кости, мягких тканей, позволяет травматологу подобрать оптимальный способ оперативного вмешательства.
При хроническом течении гематогенного остеомиелита методика малоинформативная, так как плотные очаги склероза затрудняют визуализацию. В таком случае требуется фистула томографическое исследование.
Проявление заболевания на рентгенограммах
Признаки остеомиелита на рентгенограммах зависят от течения патологии. При остром и хроническом процессе рентгенолог видит различную рентген-картину, динамическое наблюдение позволяет проследить хронизацию заболевания.
При остром течении рентгенолог видит следующие симптомы:
- воспалительную реакцию мягкотканых структур в области патологического очага в виде утолщения тканей над ней, размытости слоёв подкожно-жировой клетчатки и мышечных структур;
- периостальная реакция по бахромчатому типу или в виде широкой неравномерной тени, результат обезыствления костной ткани;
- деструкция кости — явный симптом, при котором под воздействием инфекционного фактора и собственных иммунных клеток происходит разрушение клеток. На снимке видны очаги просветлений (тёмные пятна на снимке) разной формы и размера с нечёткими размытыми контурами в кортикальном слое, губчатом веществе. Кость теряет свою рентгенологическую плотность, становится прозрачной;
- исчезновение костномозгового канала, явный признак острого гематогенного остеомиелита в детском возрасте.
![]()
При хроническом гематогенном остеомиелите кортикальный слой значительно утолщается в сравнении с начальными снимками, надкостница наоборот — истончается.
Появляются участки склероза — замещение функциональной костной ткани соединительной. Чаще на снимках обнаруживаются области деструкции с ободком склероза, такая картина увеличивает риск возникновения патологических переломов, так как кость становится более хрупкой, нарушаются её амортизационные функции.
Происходит формирование секвестров — на рентгене выглядят как плотная тень, окружённая соединительнотканным венчиком (секвестральная капсула). Этот участок лишён костной структуры. Секвестрация может привести к укорочению костей.
Чем раньше начнётся диагностика и лечение остеомиелита, тем большая вероятность благополучного исхода.
Переход в хроническую стадию увеличивает риск развития патологических переломов, формирования ложных суставов, некроза кости и инвалидизации.
Видео
Читайте также: