Кейдж при удалении грыжи диска
Содержание:
Что такое кейдж для позвоночника
Кейдж представляет из себя некую конструкцию, очень напоминающую шайбу маленького размера (хотя бывают достаточно большие — мегакейдж для ХLIF или LLIF), как правило, имеющую полость для заполнения остеоиндуктивным материалом и выполненную из различных материалов — титана, PEEK, керамики и других. Кейдж служит для проведения межтелового спондилодеза (срастания тел позвонков) после удаления межпозвонкового диска и используется во всех отделах позвоночного столба.
Наиболее часто так называемая установка кейджа в позвоночник (кейдж в позвоночнике) проводится на шейном и поясничном уровнях, т.к. они чаще всего подвергаются дегенеративному поражению — остеохондрозу.
Кейджи шейного отдела позвоночника
Существует очень широкий ассортимент кейджей для шейного спондилодеза — от конструктивно довольно простых типа PEZO-T (качественных и надежных)

до гибридных конструкций — кейдж synthes zero-p

или peek prevail совмещающих в себе пластину и кейдж в одном.

На данном рентгеновском снимке представлено сочетание гибридного кейджа peek prevail от Медтроник и 2 простых кейджей.
Преимущество последних в том, что не нужно использовать дополнительную фиксацию пластиной, что делает операцию проще и быстрее.
Кейдж HRC
Существует несколько вариантов данной конструкции для установки в шейном и поясничном отделах позвоночника.

Кейдж HRC в позвоночнике фото

В шейном отделе позвоночника устанавливается не более 3 подобных кейджей. 2 кейджа вполне допустимо.
Кейджи поясничного отдела позвоночника
Примером использования поясничного кейджа может быть T-pal от Synthes.

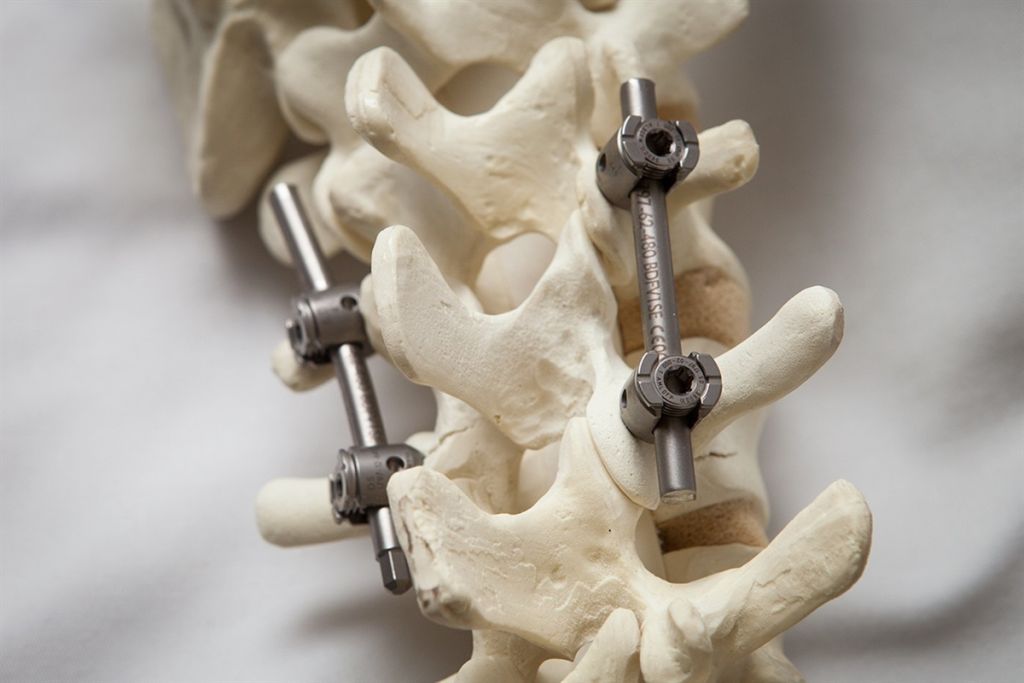
Для предотвращения миграции данного кейджа и создания надежного этот имплант используется в комбинации с транспедикулярными фиксаторами, например перкутанной системой Viper II.
Фото КТ после установки кейджа T-pal

Данный кейдж может быт установлен как по методике PLIF, т.е. через интерламинэктомию, флавэктомию (наиболее частый доступ при поясничной дискэктомии), так и методом (наиболее приемлемый) TLIF — через резецированный дугоотростчатый сустав и межпозвонковое отверстие.
Почему происходит смещение кейджа в позвоночнике
Чаще всего это бывает по двум причинам:
- Несоблюдение технологии операции, например установка T-pal без транспедикулярной системы;
- Грубое нарушение пациентом лечебного режима и режима иммобилизации — отказ от ношения различных ортезов после операции.
Почему стоит выбрать именно нас:
- мы предложим самый оптимальный способ лечения;
- у нас есть большой опыт лечения основных нейрохирургических заболеваний;
- у нас вежливый и внимательный персонал;
- получите квалифицированную консультацию по вашей проблеме.

Меня часто спрашивают можно ли обойтись без металла в теле? Вопрос очень правильный. Всегда ли при наличии нестабильности необходимо фиксировать позвонки? И действительно самой большой проблемой, при операциях по удалению грыжи диска, является рецидив грыжи. То есть, через несколько месяцев после операции, грыжа на этом месте появляется вновь. Это случается примерно в 10-15% случаях. Но даже у тех больных, которые благополучно проходят этот период, примерно через год после операции появляется болевой синдром, связанный с нарастанием нестабильности в месте операции. Это примерно 40% больных. Поэтому многие страховые компании в Америке, чтобы избежать повторных выплат за операции по поводу рецидива грыжи, перестали оплачивать операции по удалению грыж дисков, без использования стабилизирующих металлических конструкций.
Я вспомнил то время, когда о стабилизирующие операции на позвоночнике делали только травматологи ортопеды. Причем основным показанием к стабилизации была травма позвоночника. Фиксировали позвонки специальными пластинами за остистые отростки, крючками или проволокой за дужки позвонков (об этом я расскажу в последующих постах). Все виды инструментальной стабилизации были не долговечны, разбалтывались. ломались, их приходилось убирать спустя 6 месяяцев - год. И только в конце 80-х, начале 90-х годов появились устройства, состоящие из винтов, которые вводились в тела позвоноков через ножки. И конструкция получалась очень надежной. Установка этих винтов оказалась сравнительно простой и их начали использовать нейрохирурги.
Я познакомился с этими новыми системами в 1994 году, находясь в Испании. Работая медицинским директором Реабилитационного Центра для инвалидов с повреждением спинного мозга, принял участие в первой школе по транспедикулярной стабилизации позвоночника проводимой для ортопедов-травматологов Испании, известными ортопедами Бургоса, Помплоны (Испания ) и Бордо (Франция). Вернувшись в Россию в 1996 году, вместе с фирмой Stryker, мы начали использовать эти конструкции в клинике при травме позвоночника. И в 1997 году, уже имея достаточный опыт использования этих конструкций, провели первый обучающий семинар для нейрохирургов и травматологов России. Недавно в поисковике Яндекса, я увидел передачу, которую записала Елена Васильевна Малышева в 1998 году с пациентом, которому мы удалили грыжу диска поясничного отдела позвоночника и фиксировали позвонки. Тогда это был первый опыт использования конструкций при остеохондрозе. (Здоровье (ОРТ, 24 апреля 1998 года)). С тех пор прошло много время. Практически все нейрохирурги и травматологи-ортопеды работающие с позвоночником, владеют методикой установки этих конструкций. Количество этих операций немеренно возрасло. А с ним и количество осложнений. К сожалению, осложнения возникают достаточно часто при этих операциях. И если при травме позвоночника, альтернативы стабилизации практически нет, то при дегенеративных заболеваниях, они есть. Как показали серьезные, независимые исследования в США и Европе, стабилизация позвоночника при дегенеративных заболеваниях, связанных с разрушением диска, не защищает пациентов от развития болевого синдрома в послеоперационном периоде. К тому же, при стабилизирующих операциях на позвоночнике, часто возникает болевой синдром, связанный с неправильной установкой винтов.

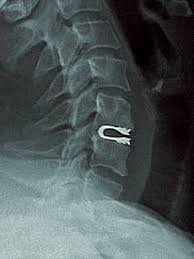
Видно, как правый винт проходит через позвоночный канал, повреждая находящиеся здесь корешки.
Нередко боль бывает связана с соседними сегментами позвоночника, где, после установки винтов, возникает сужение позвоночного канала. Часто, особенно при наличии остеопороза, происходит разрушение тел позвонков металлическими винтами. Поэтому многие нейрохирурги мира, при лечении дегенеративных заболеваний позвоночника, начали отказываться от транспедикулярных стабилизирующих операций, заменяя их динамической фиксацией позвонков.

Наш опыт, позволил это понять очень давно. Мы стали искать альтернативные возможности фиксации позвонков после удаления грыжи диска. И к счастью нашли метод восстановления хряща межпозвонкового диска. Помогла физика. Вместе с учеными МГУ, лазерщиками, был обнаружен лазер, с длинной волны и параметрами, ранее не использовавшийся в медицине. Он обладал мягким, глубоко проникающим в ткани излучением. Перегрева тканей, а соответственно и их разрушения, таким образом, удалось избежать. Эффект лазера, вначале в эксперименте, а потом и в клинике был потрясающий. Разрушенные хрящи диска стали восстанавливаться. Все полости, трещины в фиброзном кольце стали заполняться новым типом хряща - фиброгиалиновым. Он обладал высокой устойчивостью к нагрузкам и достаточной эластичностью. Но самое главное, он прочно соединял позвонки, устраняя нестабильность. Первые клинические результаты, представленные в 2001 году на Всемирном Конгрессе нейрохирургов в Сиднее, были шоком для ученых. Раньше считалось, что восстановить разрушенный хрящ нельзя. Это открытие вошло в четыре ведущих направлений развития нейрохирургии в этом тысячелетии, вместе с кибернайфом (безоперационным удалением опухолей головного мозга), внутрисосудистыми вмешательствами на головном и спинном мозге при сосудистых повреждениях и робототехнике. С тех пор прошло 14 лет. Лазерная реконструкция диска очень широко применяется нами в клинике. Создан специальный аппарат для проведения этого вмешательства. Его использование в хирургии дисков, позволило сократить количество рецидивов грыж дисков до 0,5%. А болевого синдрома, в отдаленном периоде после операции, до 8 -10%. У большинства больных имеющих явления нестабильности, мы отказались от использования металлических конструкций. Это позволило значительно увеличить количество малых операций на позвоночнике с использованием эндоскопа, пункционных методик. Но исследования использования этого типа лазера продолжаются. Оказалось, что с его помощью, удается восстановить разрушенный хрящ крупных суставов. И те пациенты, которые сейчас нуждаются в протезировании (замене разрушенных суставов металлическими протезами), я думаю, в скором времени, смогут избежать этой тяжелой операции. Будьте здоровы.
Иногда позвонки смещаются относительно друг друга больше, чем в норме и это вызывает боли и и сдавливание нервов. Это согстояние называется нестабильностью позвоночного сегмента. Нестабильность может приводить к смещению или соскальзыванию позвонка – спондилолистезу. В случаях нестабильности позвонков кроме удаления грыжи диска или расширения позвоночного канала требуется фиксировать излишне подвижные позвонки. Наиболее надежный способ – это фиксация их с помощью кейджа и транспедикулярных винтов. Такой способ получил название TLIF, от английского transforaminal lumbar interbody fusion.
Во время такого способа фиксации требуется добраться до пораженного межпозвонкового диска. Для этого удаляют небольшую часть позвонков. Костные фрагменты пациента в конце операции используют для сращения позвонков.
Во время этого вмешательства удаляется весь диск вместе с грыжей, что исключает ее повторное появление.
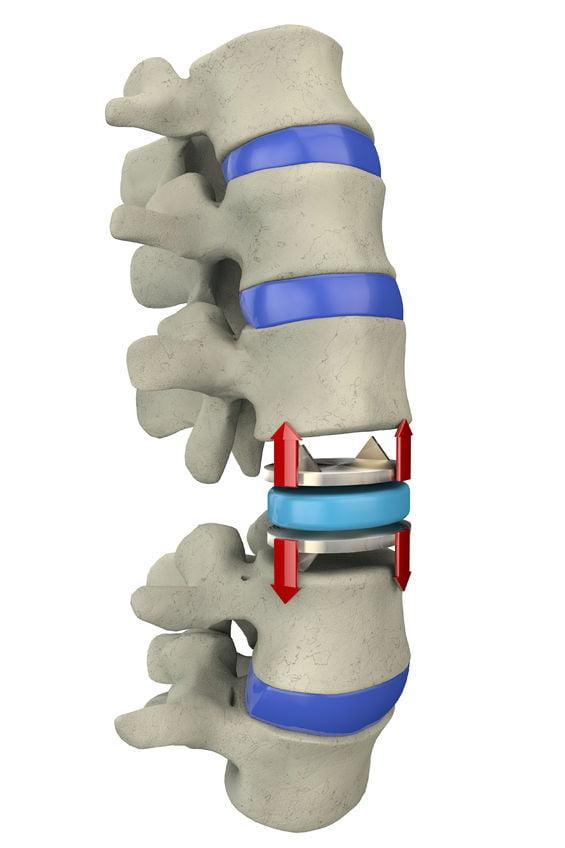
Подготовленный удаленный диск служит вместилищем для искусственной замены диска – кейджа.
Кейдж – это заменитель диска, который изготавливается из специализированного пластика. Упругость его максимально приближена к свойству кости. Он внутри пустой и заполняется костными фрагментами, удаленными ранее или искусственной костью.
После удаления диска кейдж устанавливается в диск после небольшого разведения позвонков. Это прочно фиксирует кейдж и создает условия для их срастания.
Завершается операция окончательным скреплением титановых винтов и стержней, которые прочно удерживают позвонки. Таким образом ликвидируется патологическая подвижность, нестабильность. Позвонки сразу после операции надежно фиксированы, что позволяет пациенту через несколько часов после операции ходить и сидеть. Пожизненное срастание позвонков происходит в течение 4-6 месяцев, когда наступает костное сращение позвонков – спондилодез.
Вас могут заинтересовать также:
Руководитель клиники, нейрохирург, доктор медицинских наук, профессор
- Оперативное и консервативное лечение заболеваний позвоночника
- Минимально инвазивное лечение грыж межпозвонковых дисков и спинального стеноза
- Стабилизирующие, в том числе минимально инвазивные стабилизирующие операции на позвоночнике
- Хирургическое лечение спондилолистезов
- Хирургическое лечение травмы позвоночника и спинного мозга
- Лазерная хирургия позвоночника
- Консервативное лечение хронических болевых синдромов
Сертификат Российской медицинской академии непрерывного профессионального образования министерства задравоохранения РФ от 03.03.2017 года по специальности нейрохирургия
- Оперативное и консервативное лечение заболеваний позвоночника
- Минимально инвазивное лечение грыж межпозвонковых дисков и спинального стеноза
- Хирургическое лечение болевого синдрома при остеохондрозе позвоночника и других дегенеративных поражениях позвоночника
- Вертебропластика, кифопластика, хирургическое лечение осложнений остеопороза
- Стабилизирующие, в том числе минимально инвазивные стабилизирующие операции на позвоночнике
- Хирургическое лечение спондилолистезов
- Хирургическое лечение травмы позвоночника и спинного мозга
- Эндоскопические нейрохирургические операции
- Лазерная хирургия позвоночника
- Консервативное лечение хронических болевых синдромов
- Тканевая инженерия межпозвонковых дисков
- Лечение острых и хронических болевых синдромов
- Лечебные блокады с использованием рентгенассистенции
- Заочные консультации
- Регенеративная медицина и тканевая инженерия
- A-PRP терапия
- Туннельные нейропатии
спинальный нейрохирург, травматолог-ортопед
Кандидат медицинских наук
- Нейрохирургия
- Оперативное и консервативное лечение заболеваний позвоночника
- Минимально инвазивное лечение грыж межпозвонковых дисков и спинального стеноза
- Хирургическое лечение болевого синдрома при остеохондрозе позвоночника и других дегенеративных поражениях позвоночника
- Вертебропластика, кифопластика, хирургическое лечение осложнений остеопороза
- Стабилизирующие, в том числе минимально инвазивные стабилизирующие операции на позвоночнике
- Хирургическое лечение травмы позвоночника и спинного мозга
- Лазерная хирургия позвоночника
- Консервативное лечение хронических болевых синдромов
- Травматология и ортопедия
- Хирургическое и консервативное лечение травматических повреждений
- Лечебные блокады с использованием рентгенассистенции
- Стабилизирующие операции на позвоночнике
- Заочные консультации
- Лечение дегенеративных заболеваний опорно-двигательного аппарата (артрозы, синовиты, бурситы и др.)
- Лечение заболеваний суставов
- A-PRP терапия
- Туннельные нейропатии
Диплом Московской медицинской академии имени Сеченова от 22 июня 2000 года по специальности лечебное дело. Присвоена квалификация врач.
Сертификат Российской медицинской академии непрывного профессионального образования от 11.02.2017 года по специальности травматология и ортопедия.
Аспирант кафедры нервных болезней и нейрохирургии медицинского института РУДН
- Хирургическое лечение болевого синдрома при остеохондрозе позвоночника и других дегенеративных поражениях позвоночника
- Вертебропластика, кифопластика, хирургическое лечение осложнений остеопороза
- Стабилизирующие, в том числе минимально инвазивные стабилизирующие операции на позвоночнике
- Хирургическое лечение спондилолистезов
- Лазерная хирургия позвоночника
- Консервативное лечение хронических болевых синдромов
- Лечебные блокады с использованием УЗИ — и рентгеннавигации
- Консервативное лечение боли в спине
- Тканевая инженерия межпозвонковых дисков
- Лечение острых и хронических болевых синдромов
- Лечебные блокады с использованием рентгенассистенции
- Стабилизирующие операции на позвоночнике
- Заочные консультации
При удалении грыжи на шейном отделе позвоночника, которая вызвает сдавливание нервного корешка или спинного мозга, используется протез диска – кейдж. Это пластиковый заменитель диска, упругие свойства которого приближаются к обычной кости.
Данный вид операции проводится под наркозом через косметический разрез на передней поверхности шеи. Уже через несколько месяцев тонкий рубец неотличим от естественных складок шеи.
Удаление грыжи шейного межпозвонкового диска сопровождается удалением диска.
Часто на фоне шейного остеохондроза образуются не только мягкие грыжи диска, но и окостенелые выросты – остеофиты. Данный вид операции позволяет удалить их абсолютно безопасно.
Другая проблема шейного остеохондроза – искривление позвоночника и формирование кифотической деформации, также эффективно решается во время операции. Позвонки слегка растягиваются до нормального положения, одновременно выпрямляется ось позвоночника и ликвидируется его искривление.
Для замены удаленного больного диска используют кейдж. Это протез, по форме и размерам напоминающий сам диск. Кейдж полый внутри и заполнен искусственной костью. Специальные зубцы кейджа прочно удерживают его в позвоночнике.
После подбора кейджа по размеру его устанавливают на место удаленного диска. Кейдж и смежные позвонки сразу после операции крепко связаны и дополнительно срастаются через кость в течение 4-6 месяцев. Пациенту после операции разрешается сидеть и ходить уже через 2 часа, а выписка производится через 2 суток. Через 2 недели позволяется приступать к нефизическому труду, а через 3-4 месяца постепенно переходить к физическому труду и спорту.
| Медицинская услуга | Цена (руб.) |
|---|---|
| Консультация нейрохирурга, к.м.н | 1800 |
| Консультация нейрохирурга, д.м.н., профессора | 3000 |
| УЗИ артерий головы и шеи (брахиоцефальных артерий) | 1500 |
| Микрохирургическая декомпрессия позвоночного канала на шейном уровне передним доступом с протезированием диска кейджем | от 65000 |
Руководитель клиники, нейрохирург, доктор медицинских наук, профессор
- Оперативное и консервативное лечение заболеваний позвоночника
- Минимально инвазивное лечение грыж межпозвонковых дисков и спинального стеноза
- Стабилизирующие, в том числе минимально инвазивные стабилизирующие операции на позвоночнике
- Хирургическое лечение спондилолистезов
- Хирургическое лечение травмы позвоночника и спинного мозга
- Лазерная хирургия позвоночника
- Консервативное лечение хронических болевых синдромов
Сертификат Российской медицинской академии непрерывного профессионального образования министерства задравоохранения РФ от 03.03.2017 года по специальности нейрохирургия
- Оперативное и консервативное лечение заболеваний позвоночника
- Минимально инвазивное лечение грыж межпозвонковых дисков и спинального стеноза
- Хирургическое лечение болевого синдрома при остеохондрозе позвоночника и других дегенеративных поражениях позвоночника
- Вертебропластика, кифопластика, хирургическое лечение осложнений остеопороза
- Стабилизирующие, в том числе минимально инвазивные стабилизирующие операции на позвоночнике
- Хирургическое лечение спондилолистезов
- Хирургическое лечение травмы позвоночника и спинного мозга
- Эндоскопические нейрохирургические операции
- Лазерная хирургия позвоночника
- Консервативное лечение хронических болевых синдромов
- Тканевая инженерия межпозвонковых дисков
- Лечение острых и хронических болевых синдромов
- Лечебные блокады с использованием рентгенассистенции
- Заочные консультации
- Регенеративная медицина и тканевая инженерия
- A-PRP терапия
- Туннельные нейропатии
спинальный нейрохирург, травматолог-ортопед
Кандидат медицинских наук
- Нейрохирургия
- Оперативное и консервативное лечение заболеваний позвоночника
- Минимально инвазивное лечение грыж межпозвонковых дисков и спинального стеноза
- Хирургическое лечение болевого синдрома при остеохондрозе позвоночника и других дегенеративных поражениях позвоночника
- Вертебропластика, кифопластика, хирургическое лечение осложнений остеопороза
- Стабилизирующие, в том числе минимально инвазивные стабилизирующие операции на позвоночнике
- Хирургическое лечение травмы позвоночника и спинного мозга
- Лазерная хирургия позвоночника
- Консервативное лечение хронических болевых синдромов
- Травматология и ортопедия
- Хирургическое и консервативное лечение травматических повреждений
- Лечебные блокады с использованием рентгенассистенции
- Стабилизирующие операции на позвоночнике
- Заочные консультации
- Лечение дегенеративных заболеваний опорно-двигательного аппарата (артрозы, синовиты, бурситы и др.)
- Лечение заболеваний суставов
- A-PRP терапия
- Туннельные нейропатии
Диплом Московской медицинской академии имени Сеченова от 22 июня 2000 года по специальности лечебное дело. Присвоена квалификация врач.
Сертификат Российской медицинской академии непрывного профессионального образования от 11.02.2017 года по специальности травматология и ортопедия.
Аспирант кафедры нервных болезней и нейрохирургии медицинского института РУДН
- Хирургическое лечение болевого синдрома при остеохондрозе позвоночника и других дегенеративных поражениях позвоночника
- Вертебропластика, кифопластика, хирургическое лечение осложнений остеопороза
- Стабилизирующие, в том числе минимально инвазивные стабилизирующие операции на позвоночнике
- Хирургическое лечение спондилолистезов
- Лазерная хирургия позвоночника
- Консервативное лечение хронических болевых синдромов
- Лечебные блокады с использованием УЗИ — и рентгеннавигации
- Консервативное лечение боли в спине
- Тканевая инженерия межпозвонковых дисков
- Лечение острых и хронических болевых синдромов
- Лечебные блокады с использованием рентгенассистенции
- Стабилизирующие операции на позвоночнике
- Заочные консультации
Замена межпозвоночного диска – микрохирургическая методика вживления имплантата диска после тотального удаления диска. Подобная операция по замене позволяет надежно стабилизировать пораженный сегмент, вернуть ему утраченные функции опороспособности. Протезирование восстанавливает подвижность и амортизацию на дискэктомированном уровне, приближенные к нормальным значениям. Благодаря внедрению между двумя позвонковыми телами специального замещающего устройства пациент избавляется от компрессии нервных корешков, отступают болевой синдром и неврологические расстройства, существенно улучшается работоспособность проблемной части хребта. Осложнения бывают в единичных случаях, риски неблагополучного исхода составляют 1%-2%.
Искусственные диски, допускающие движение позвонков и амортизацию, стали применять сравнительно недавно, но уже обрели высокую популярность. Их установку стало возможным осуществлять с 2004 года после одобрения методологического подхода соответствующими медицинскими инстанциями. За время использования в нейрохирургии позвоночника функциональных межтеловых протезов отзывы специалистов сводятся к тому, что это – наилучшая альтернатива традиционному спондилодезу. Объясним почему.
Костное слияние с жесткой стабилизацией имеет слишком высокие предпосылки к возникновению дегенеративных болезней смежного уровня. После внесения таких серьезных перемен в позвоночную систему неизбежно происходит перестройка биомеханики. Страдают чаще соседствующие нижние или вышележащие сегменты. Так как заблокированная костным блоком область неподвижна, возникает компенсаторная реакция: увеличивается нагрузка на прилежащие позвонки и суставы, усиливается их подвижность, возрастает давление в соседних межпозвонковых дисках. Это провоцирует деструктивные процессы в ближних костно-хрящевых структурах.


М6 spine implants
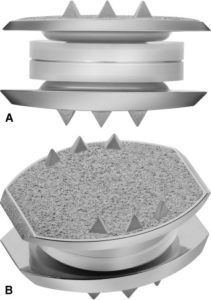

Наиболее полно механику и рессорные функции восстанавливают изделия, в конструкции которых между металлическими замыкательными пластинами имеются имитаторы пульпозного ядра и фиброзного кольца, сделанные из эластичного полимерного материала. Таковыми являются Bryan, М6. Они обеспечивают с контролируемой амплитудой и смягчением осевой нагрузки все 6 плоскостей движения, в том числе сжатие и растяжение, как у естественного диска.
Несколько меньшими возможностями обладают модели, которые предполагают допустимый поворот тел позвонков вокруг одной оси и амортизирующие свойства. Они обычно состоят из двух пластин, между которыми прочно зафиксирована упругая пружина. У приспособлений все детали произведены из металла.
Искусственные межпозвоночные диски разработаны с учетом физиологических особенностей и биомеханики позвоночно-двигательных элементов. Поэтому хорошо приживаются, очень редко вызывают негативные реакции, не ощущаются в позвоночнике, корректно и мягко функционируют. Выполнены они из высокотехнологичных материалов с наивысшей степенью биосовместимости и износостойкости – титана или титанового сплава, полиуретана высокой плотности, полиэтилена ультравысокой молярной массы.
Замена (протезирование) диска поясничного отдела
Замена диска поясничного отдела осуществляется по показаниям. В первую очередь дегенерации межпозвоночного фиброзно-хрящевого элемента. Если консервативная терапия не дает удовлетворительных результатов на протяжении максимум 6 месяцев, пациент испытывает хронические боли, рекомендуется операция по установке имплантата. О пройденном протезировании, как указывают отзывы, пациенты по большей мере не жалеют. Новый диск им помог вернуться на здоровый уровень качества жизни. Примерно 2-3 часа – это то время, сколько длится замена межпозвоночного L-сегмента искусственным аналогом.
На данный вид медпомощи слишком высокая цена (см. выше), что объясняется применением имплантов, расходных материалов к ним и трудоемкостью хирургических манипуляций. Чтобы сократить денежные расходы, как вариант, можно попробовать поискать клинику, оказывающую услугу по полису ОМС. Тогда вам нужно будет оплатить только стоимость комплекта для протезирования и медикаментозное пособие. Однако придется еще подождать своей очереди, пока вас пригласят на лечение, на что уходит от 3 месяцев до 1 года.
Во вмешательстве будет отказано, если выявлены следующие проблемы на интересующем уровне:
- остеопоротическое поражение костной ткани;
- выраженная нестабильность тел позвонков;
- остеоартрит дугоотростчатых сочленений;
- новообразования различной этиологии;
- инфекционные и воспалительные процессы;
- сильный стеноз позвоночного канала;
- повреждения связочного аппарата.
При отсутствии в ходе предоперационного обследования всех противопоказаний начинают подготовку пациента и тщательное операционное планирование.
Сегодня в эндопротезировании абсолютно всех отделов опорно-двигательного аппарата ведущую ступень лидерства занимает Чехия. Нейрохирурги этой страны владеют всеми передовыми ортопедическими технологиями. В Чехии всегда предоставляется полная послеоперационная реабилитация – очередной плюс. Цены здесь на высококачественную лечебную программу по данному профилю, включающую замену и реабилитацию, в 2 раза ниже, чем в других европейских государствах.
Оперативное вмешательство начинается с процедуры обезболивания, которая предполагает эндотрахеальный наркоз (общий). Доступ выполняется со стороны спины или брюшной стенки. Процесс всех манипуляций постоянно контролируется при помощи интраоперационного микроскопа и рентгенографического оборудования.
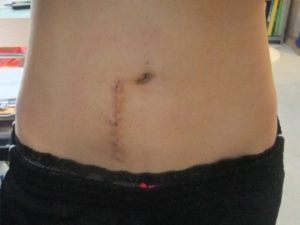
Шрам после описанного вида операции.
На следующий день после операции человек сможет вставать, двигаться, ходить, а приблизительно на 5-ые сутки покинуть лечебное заведение с рекомендациями по дальнейшему восстановлению. Через 3 месяца поверхности пластин вместе с поверхностями костных тел прочно срастаются. По окончании послеоперационной реабилитации каких-либо жестких требований по ограничению физической активности нет.
Замена (протезирование) диска шейного отдела
Натуральные сегменты верхнего отдела имеют самые мелкие формы и отличаются большей мобильностью, так природа устроила наш позвоночник для его гармоничной работы. Поэтому у шейного диска-аналога размеры меньше, а потенциал подвижности выше, чем у поясничного. На шейном отделе замена межпозвоночного компонента выполняется через переднешейный доступ. Показания, противопоказания, анестезиологическое обеспечение, интраоперационный контроль аналогичны протезированию люмбальных структур. Опишем главные технические моменты хирургической процедуры по вживлению цервикальных эндопротезов.
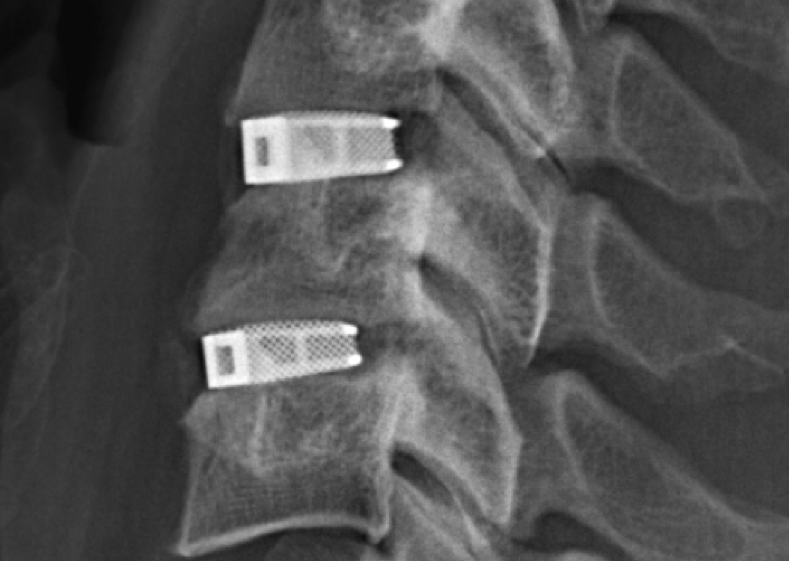
Рентген после операции.
- Хирург аккуратно рассекает по вертикали мягкие ткани с передней стороны шеи. Длина разреза – 3,5-5 см.
- Важные образования шеи очень бережно сдвигаются в сторону. Напоминаем, что все действия врач совершает, используя мощное оптическое и рентгенологическое оборудование, а именно, микроскоп с многократным увеличением (до 50 раз) и аппарат томографии.
- Подход к позвонкам и диску освобожден, рана зафиксирована микрохирургическим расширителем. Теперь проводится полное извлечение по способу микродискэктомии проблемного С-диска.
- После выполненной тотальной эктомии диска кости позвонков проходят подготовку для установки имплант-системы.
- В освобожденное от хрящевой ткани место на подготовленные грани позвонков крепится имплантат. Имплантированное изделие проверяется на качество фиксации, функциональность.
- На завершающем этапе рану закрывают при помощи хирургических нитей, применяя подкожную технологию наложения шва. Когда рана заживет, след от операции будет едва заметным.
Активизировать пациента положено в ближайшее время – через несколько часов в этот же день или на следующие сутки. Так как манипуляции проводились в районе шеи, необходимо будет соблюдать особенную диету, в первые сутки пациент только пьет, затем включают пюреобразные негустые блюда.
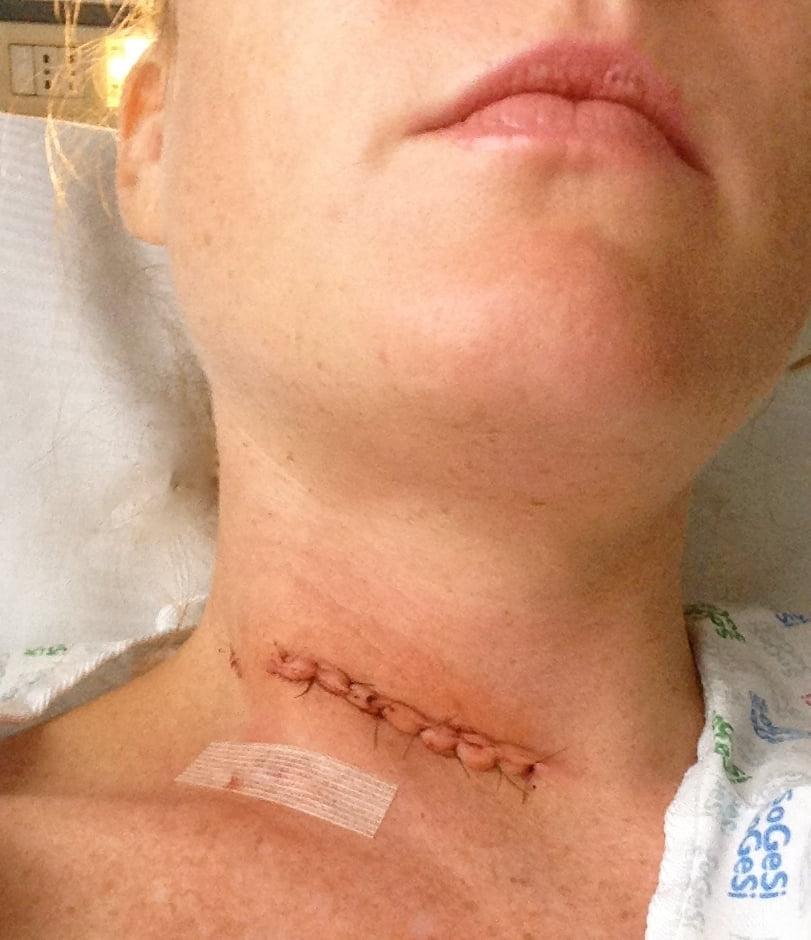
Сразу после операции.
Отзывы об операции
А что говорят, собственно, люди, которым довелось пройти через протезирование межпозвонкового диска? Как им живется со встроенным в позвоночник замещающим диск механизмом? На основании изученных отзывов, можно сделать вывод, что большинство прооперированных почувствовало почти сразу заметное облегчение болевого синдрома, который наблюдался в дооперационный период.
Боль уходит очень быстро, уже в ранний период многие отказываются от обезболивающих препаратов, будучи еще в стационаре. Но вот если ранее были проблемы с чувствительностью конечностей, подобные расстройства проходят подольше, у некоторых до полугода. На первых порах после хирургии, произведенной в области шеи, могут появиться временные проблемы с глотанием. После операции на шейном отделе – ощущение инородного тела в горле. Данные расстройства проходят, если они, конечно, не вызваны интраоперационной травмой нервно-сосудистых образований.
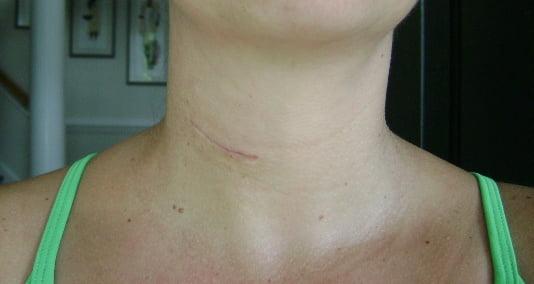
6 месяцев после операции.
Для шеи или поясницы практически всем прописываются полужесткие ортопедические приспособления – воротник, корсет, бандаж. Носят их в среднем 14 суток, через 2 недели зачастую специалисты отменяют использование поддерживающих фиксаторов в ночное время. По истечении 21-30 суток корсет обычно отменяют совсем.
Выписывают обычно через 4 суток, текущие минимум 3 месяца – строжайший период, где вы обязаны четко следовать врачебным рекомендациям, ежедневно делать ЛФК, проходить физиотерапию, массаж, не допускать резких и быстрых движений в позвоночнике. Даже если вы через 1 месяц будет считать себя на 100% здоровым и в полной физической боеготовности человеком, что вполне реализуемо, не форсируйте события! Учтите, самая распространенная ошибка среди пациентов, не сулящая ничего хорошего, – возвращаться раньше срока в спорт или даже элементарно возобновлять долгожданные пробежки.
Искусственный диск должен окончательно адаптироваться, а на это уходит от 3 до 5 месяцев, у каждого по-разному. Недопустимо ранняя отмена щадящего физического режима может привести к невозможности нормальной остеоинтеграции, к расшатыванию, миграции, нарушению целостности внедренной системы. А это уже является абсолютным показанием для выполнения ревизионной операции. Поэтому всему свое время, слушайте доктора и не отступайтесь ни на шаг от назначенной им восстановительной программы. Тогда будете с лихвой вознаграждены продолжительной и исправной службой имплантата, безболезненной свободой движения на долгие годы.
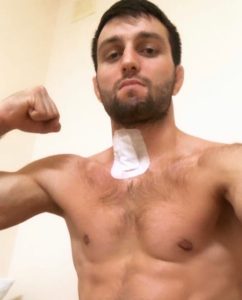
Это Сослан Рамонов, олимпийский чемпион по вольной борьбе 2016 года, чемпион мира и т.д. Спортсмену была проведена операция на шейном отделе и он продолжает спортивную карьеру.
Читайте также:


