Каудальная анестезия при косолапости
Каудальная (сакральная) анестезия является разновидностью местного обезболивания, проводимого эпидурально. Суть ее заключается в том, что анестетик через крестцово-копчиковую связку вводится в зпидурально-крестцовое пространство, распространяясь далее.
Крестцовый (он же сакральный или каудальный) канал — наиболее низко расположенное расширение спинномозгового канала, иными словами – крестцовая щель, прикрытая мембраной (связкой). У небольшого процента пациентов (5-10%) эта щель отсутствует, что приводит к невозможности проведения анестезии таким способом.
Показания к каудальной анестезии
Причины, по которым анестезиологом может быть выбран этот метод обезболивания могут быть следующими:
- операции в аноректальной области или на промежности;
- хирургическое вмешательство в зоне ниже пупка;
- в акушерстве при инструментальном родоразрешении (здесь врач должен быть предельно осторожен, так как голова ребенка находится в непосредственной близости от места проникновения иглы, и ошибочное ее введение может повлечь попадание большой дозы анестетика в голову малыша, поэтому чаще обезболивание в таких случаях проводят эпидурально);
- в педиатрии для продления анестезии, проведенной эпидурально.
Помимо проведения операционных мероприятий при каудальной анестезии, ее применяют также и в послеоперационный период для снятия болевых ощущений, возникающих после хирургического вмешательства.
Противопоказания
Существует ряд причин, по которым проведение каудальной анестезии невозможно:
- категорический отказ пациента;
- аномалии в крестцово-копчиковой зоне (в том числе и отсутствие крестцовой щели);
- киста в области копчика;
- воспалительные процессы в области введения иглы;
- аномалии спинного мозга.
При наличии этих противопоказаний иногда анестезию проводят эпидурально.
Препараты
Чтобы провести каудальную анестезию, используются практически те же препараты, что и при обезболивании эпидурально. Это может быть лидокаин, бупивакаин или ропивакаин. Количество анестетиков рассчитывается с учетом их вытекания сквозь боковые крестцовые отверстия, поэтому обезболивающее средство берется в большей дозе.
Концентрация анестетиков применяется такая же, как и при анестезии, проводимой эпидурально: 1%-ный раствор лидокаина, 0,5 – 0,75% ропивакаина или 0,5 – 0,25% бупивакаина. Иногда применяется раствор анестетика с адреналином, что дает более качественный эффект и обеспечивает длительное время блокады.
Техника проведения
Во избежание осложнений от врача требуется максимальная внимательность не только при поиске места и пути введения иглы с анатомической точки зрения, но и точность в выполнении всех шагов процесса подачи обезболивания.
В процессе введения иглы врач должен следить, чтобы ее срез был направлен вниз во избежание очень болезненного упора в надкостницу и ее повреждения.
Действие анестезии наступает в среднем через 20 минут. В процессе подачи анестезии не должно быть сильных болевых ощущений, пациент может ощущать лишь разливающееся тепло от поясничной области до стоп. При этом не прекращается врачебный контроль сердцебиения и артериального давления.
Возможные осложнения
При правильном проведении каудальная анестезия считается одним из наиболее безопасных видов обезболивания. Но иногда возможны некоторые осложнения:
- токсическая реакция на внутрисосудистую инъекцию;
- общий спинальный блок, понижение давления и задержка дыхания в результате прокола дурального мешка;
- проявившаяся через несколько минут токсическая реакция на препарат после внутрикостной инъекции (бывает сравнительно редко);
- гипертензия вследствие ускоренного введения анестетика;
- прокол прямой кишки при неверном введении иглы: особо опасно по причине извлечения уже не стерильной иглы в эпидуральное пространство;
- повреждение (царапание) надкостницы при неправильном положении среза иглы, результатом чего становится болевой синдром на протяжении вплоть до нескольких недель;
- эпидуральная гематома: случается нечасто по причине приема пациентом коагулянтов, вопрос решается хирургическим путем;
- нарушение мочеиспускания – довольно частое явление, устраняется применением катетера;
- сепсис при несоблюдении тонкостей обеззараживания;
- частичное обезболивание либо полное его отсутствие.
После проведения операции больного продолжают наблюдать, проверяют его на способность двигаться, но при этом присутствует временный запрет на ходьбу до абсолютного восстановления работы спинномозговых нервов.
Из больницы пациент не будет выписан до нормализации процесса мочеиспускания.
Постепенно каудальная анестезия теряет свою популярность: при таких же показаниях все чаще проводят обезболивание эпидурально. Но иногда бывают случаи, когда по решению врача оба эти вида местной анестезии сочетаются.
В настоящее время в медицине применяется несколько видов обезболивания. Большинство методов анестезии для оперативного вмешательства используется местно. Одним из самых популярных методик, что проводится эпидурально, является каудальная или сакральная анестезия.
Рассмотрим особенности проведения данного способа, применяемые препараты, показания, а также противопоказания к обезболиванию.
Что такое сакральная анестезия?
В настоящее время этот метод является самым безопасным для пациентов, поэтому применяется достаточно активно. С помощью сакральной или, как ее еще называют, каудальной анестезии, обезболивание происходит на определенном участке тела, поэтому воздействие на организм минимальное.
Данный вид анестезии можно использовать вне зависимости от характера оперативного вмешательства, а также возраста пациента. Несмотря на это, врач должен соблюдать определенные меры предосторожности, чтобы не вызвать развитие возможных осложнений у пациента.
Для проведения манипуляции используется эпидуральная игла типа Туохи, с помощью которой вводится необходимый препарат через крестцово-копчиковую связку в крестцовый канал.
Различают два вида процедуры:
- низкая – количество препарата, который вводится, незначительное, анестетик имеет слабое действие, в результате манипуляции блокируются только крестцовые нервы;
- высокая – доза препарата превышает низкую анестезию в два раза, поэтому блокируются не только крестцовые нервы, но и корешковые нервные центры.
Показания
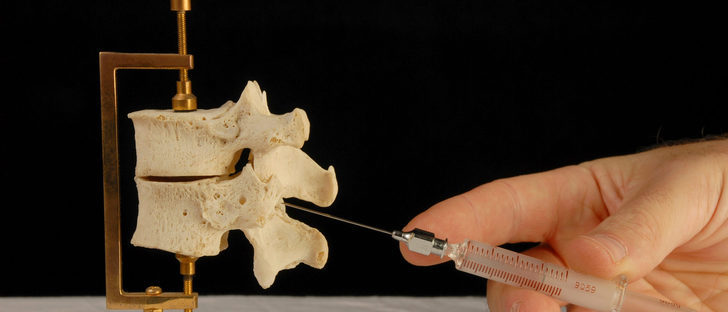
Для проведения сакральной анестезии требуется разрешение либо самого пациента, либо же его родственников.
Обезболивание данным методом может проводиться в случаях:
- операции в аноректальной области;
- хирургического вмешательства в интимной зоне или области ниже пупка;
- родоразрешения, если нужно расширение родовых путей (здесь нужно действовать очень осторожно, поскольку игла вводится непосредственно в ту зону, где уже находится головка малыша);
- когда необходимо продление воздействия эпидурального обезболивания;
- обезболивания после оперативного вмешательства и при сильных повреждениях;
- защемления позвоночных нервов и вызванных этим сильных болезненных ощущений (в данном случае анестезия способна несколько снизить болевой синдром).
Препараты
Противопоказания
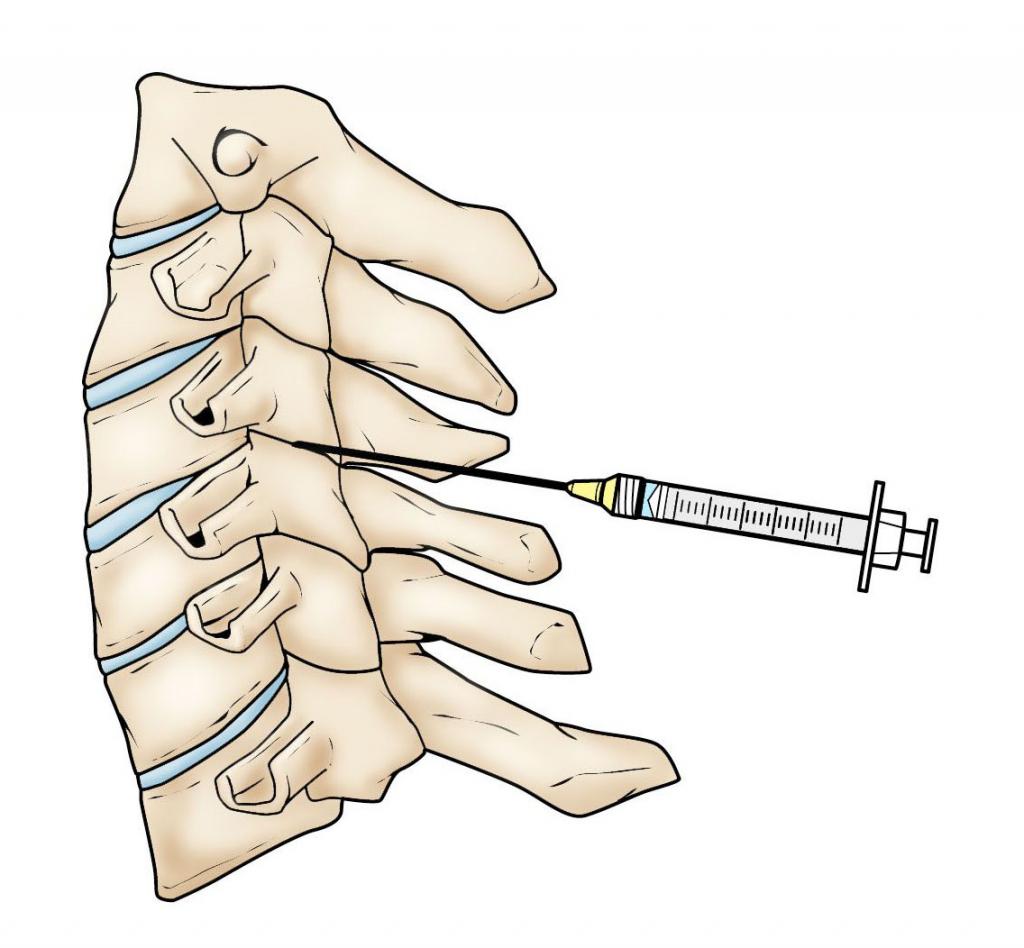
Несмотря на то что сакральная анестезия достаточно эффективная и безболезненная процедура, существует ряд противопоказаний к ней. К тому же сам пациент может отказаться от данного метода обезболивания по индивидуальным причинам. Его можно заменить терапией или местной анестезией.
Противопоказания к каудальной анестезии:
- отсутствует щель в крестцово-копчиковой области;
- аномалии, связанные со строением того места, где должен вводиться препарат;
- воспалительный процесс в месте, где будет проводиться обезболивания и введение иглы;
- новообразования или кисты на копчике;
- инфекция;
- аномальное строение спинного мозга;
- сильные травмы и повреждения копчика;
- прием антикоагулянтов, которые не совместимы с данным видом обезболивания.
Возможные осложнения
В подавляющем большинстве случаев сакральный метод обезболивания проходит без осложнений и развития побочных эффектов. Они могут возникнуть только тогда, когда нарушена техника проведения анестезии.
Возможные побочные эффекты от проведения сакральной анестезии:
- при прокалывании сосудов может произойти токсическая реакция;
- при повреждении дурального мешка из-за неправильного введения иглы повышается давление и происходит нарушение дыхательной функции;
- скачки артериального давления, которые не поддаются коррекции;
- игла может повредить надкостницу или вызвать тянущие болезненные ощущения (боли могут беспокоить пациента после процедуры несколько месяцев подряд);
- прокол прямой кишки при неправильном или резком введении иглы;
- инфицирование и сепсис при несоблюдении стерильности инструментов;
- нарушение мочеиспускания;
- эпидуральная гематома (развивается редко, чаще всего на фоне приема коагулянтов и удаляется хирургическим путем);
- снижение качества двигательной активности.
При развитии побочных эффектов или осложнений пациент должен находиться под постоянным наблюдением специалиста до облегчения состояния.
Техника проведения сакральной анестезии
Для того чтобы манипуляция не вызвала осложнений, она должна проводиться медленно и внимательно. Изначально специалист тщательно осматривает то место, где будет вводиться игла. Именно от точности этого процесса зависит весь эффект обезболивания.
В целом техника проведения каудальной анестезии заключается в следующем:
В среднем обезболивание наступает через 20 минут после введения препаратов. При этом пациент не должен ощущать сильной боли. Далее идет просто контроль над состоянием пациента во время оперативно вмешательства. Важными показателями является артериальное давление и сердцебиение.
Вывод
Сакральная анестезия чаще всего применяется при родоразрешении на второй стадии родов. Это эффективный и безболезненный метод, который при соблюдении техники и правил проведения не вызывает побочных эффектов. К тому же анестезия может проводиться как обычная процедура обезболивания, к примеру, при сильном сдавливании нервов в нижнем отделе позвоночника.
Лешкевич А.И., Михельсон В.А., Ражев С.В., Торшин В.А.
Детская городская клиническая больница №13 им. Н. Ф. Филатова г.Москва ( главный врач Лукин Г.И.,). Кафедра детской хирургии РГМУ ( зав. кафедрой — академик РАМН, проф. Исаков Ю.Ф.)
Регионарная анестезия при операциях на нижних конечностях
При операциях на нижних конечностях у детей используется центральная эпидуральная блокада на люмбальном и каудальном уровнях, а также блокада нервов поясничного сплетения в зависимости от зоны хирургического вмешательства, длительности и травматичности операции.
Длительные реконструктивные операции по поводу переломов бедренной кости, костей голени с металлоостеосинтезом, с наложением аппарата Илизарова, при патологии в области тазобедренного сустава, особенно у детей старшего возраста, продолжительностью более 60 минут и необходимостью в длительной и эффективной послеоперационной аналгезии, требуют комбинирования общей анестезии с продленной эпидуральной анальгезией на люмбальном уровне.
При оперативных вмешательствах в области таза, бедер и коленных суставов катетеризируют эпидуральное пространство на уровне L3 — L4 сегментов и катетер проводят в краниальном направлении на 4 — 5 см. Когда оперативное вмешательство проводится ниже коленных суставов, эпидуральное пространство пунктируют на том же уровне, но катетер продвигают в каудальном направлении. Нагрузочная доза 2% лидокаина при постоянной инфузии составляет 5 мг/кг. Через 10 — 15 минут после введения нагрузочной дозы начинают постоянную эпидуральную инфузию 1% раствора лидокаина со скоростью 0,2 — 0,3 мл/кг/час в течение всей операции и в послеоперационном периоде до момента удаления эпидурального катетера. Данная скорость инфузии безопасна, и не вызывает токсического эффекта у детей (2). Методика продленной эпидуральной блокады позволяет обеспечить обезболивание в послеоперационном периоде до нескольких суток.
Нагрузочная доза 0,25% раствора бупивакаина при эпидуральном введении состовляет 0,5 — 0,75 мл/кг ( максимально не более 20 мл). При пересчете на кг массы тела, общая доза анестетика не должна превышать 2 мг/кг. В дальнейшем поддерживая уровень аналгезии объем местного анестетика вводится тот же, но снижается концентрация раствора до 1/2 от исходной. Периодические болюсные инъекции проводятся через каждые 6 часов, постоянная эпидуральная инфузия проводится со скоростью 0,2 — 0,3 мг/кг/час 0,125% раствора бупивакаина.
Каудальная эпидуральная анестезия местными анестетиками в комбинации с поверхностной общей анестезией, является широко распространенным методом анестезиологического обеспечения при операциях по поводу врожденного вывиха бедра, коррекции различных деформаций костей таза, повреждений тазобедренного сустава и коррекции косолапости, особенно у детей младшего возраста. Уровень анестезии создаваемый каудальной блокадой — это область тазового кольца, нижней трети голени и стопы.
Методика каудальной эпидуральной блокады заключается в пункции эпидурального пространства через крестцово-копчиковую мембрану, т.е. значительно ниже уровня на котором оканчивается спинной мозг и твердая мозговая оболочка. Вследствие этого, осложнения, связанные с методикой создания каудального эпидурального блока, в отличие от эпидуральной анестезии на люмбальном уровне, достаточно редки.
Для расчета объема местного анестетика для каудальной эпидуральной аналгезии придерживаются схемы предложенной Аrmitadge: при блокаде люмбо — сакральных сегментов необходимый объем местного анестетика составляет 0.5 мл/кг, для люмбально — торакальных сегментов — 1 мл/кг, для среднегрудных сегментов — 1.25 мл/кг. Объемы более 20 мл не используют, так как для более высоких уровней сегментарной аналгезии целесообразнее использовать люмбальный доступ и, следовательно, меньшую дозу местного анестетика.
Дополнительное введение наркотических анальгетиков, в комбинации с местными анестетиками, в эпидуральное пространство обеспечивает более быстрое наступление аналгезии и значительно улучшает ее качество за счет блокады поступления ноцицептивной информации от поврежденных тканей к нейрональной системе задних рогов спинного мозга на разных уровнях проведения.
В работе Э. Г. Агавеляна, были получены статистически достоверные данные в длительности периода аналгезии у детей, которые подтвердили факт потенцирования и пролонгирования аналгетического эффекта местного анестетика добавлением опиоидов. При добавлении промедола в дозе 0.1 мг/кг обеспечивается эффективная анальгезия в зоне блокированных кожных дерматомов в среднем на протяжении 14 — 15 часов; в дозе 0.2 мг/кг — не менее 18 — 20 часов от момента введения в каудальное эпидуральное пространство.(3)
Тем самым, однократно используя каудальную эпидуральную блокаду мы практически обеспечиваем прекрасный уровень анальгезии в послеоперационном периоде до 20 часов, без введения наркотических и ненаркотических анальгетиков.
Абсолютными противопоказаниями к эпидуральной аналгезии являются воспалительные изменения в области предпологаемой пункции, генерализованная инфекция, шоковые состояния, повышенная чувствительность к местным анестетикам.
Относительные противопоказания: деформация или другие изменения позвоночника, заболевания центральной или периферической нервной системы, гиповолемия, сердечно — сосудистая недостаточность, нарушения свертывающей системы крови.
При операциях на конечностях до 60 мин., когда нет необходимости в длительном послеоперационном обезболивании, вполне применимы периферические блокады нервных сплетений на различных уровнях, которые обеспечивают более ограниченную и локализованную анестезию, достаточную при этих операциях. Блокада нервов поясничного сплетения ( бедренного, бокового кожного нерва бедра и запирательного) используется при операциях в области бедра и медиальной поверхности голени ( удаление новообразований, удаление пластин после металлоостеосинтеза и т. п. ), для снятия болей в послеоперационном периоде, при различных манипуляциях на мягких тканях бедра, таких как хирургическая обработка ран, биопсия мышц бедра, пересадка тканей, операции и диагностические манипуляции на коленном суставе ( артроскопия, артротомия).
Табл. №1. Объемы местных анестетиков (мл) для блокады нервов поясничного сплетения.


Недавно в роддомах стали предлагать продвинутый вид анестезии. Если эпидуральная анестезия хорошо известна и широко применяется (вплоть до 80% родов проходят с эпидуралкой), то термин "сакральная анестезия" может поставить в тупик.

Прежде всего при словах "сакральная анестезия" приходят в голову религиозные ассоциации. Согласно словарю, сакральное — это нечто, имеющее отношение к божественному, религиозному, мистическому, отличающееся от обыденных понятий и явлений. Поэтому вполне естественно, что возникает мысль о родах под гипнозом или в каком-то эзотерическом трансе.
Сакральная, или каудальная анестезия является разновидностью эпидуральной анестезии, но вводится несколько иначе. Если при эпидуральной анестезии игла вводится в эпидуральное пространство в районе поясницы, то при сакральной анестезии раствор местного анестетика вводится в крестцовый канал через крестцово-копчиковую связку. Введенный анестетик попадает в крестцовое эпидуральное пространство, распространяясь далее, причем число захваченных сегментов позвоночника прямо пропорционально количеству введенного препарата.
Название этого вида анестезии связано с тем, что часть позвоночного канала, расположенная внутри крестца, называется сакральным каналом. Именно в него вводится анестетик при сакральной анестезии.
Показания к сакральной анестезии:
- оперативные вмешательства на промежности и аноректальной зоне;
- анестезия и анальгезия в акушерстве;
- вмешательства ниже уровня пупка;
- продленная эпидуральная анестезия в педиатрии.
Противопоказания к сакральной анестезии:
- отказ пациента;
- инфекция в зоне инъекции;
- коагулопатия или прием антикоагулянтов (согласно рекомендациям по проведению РА у пациентов, получающих подобные препараты);
- киста копчика или какие-либо врожденные аномалии крестцово-копчиковой области, спинного мозга или его оболочек.
Для проведения сакральной (каудальной) анестезии используются те же препараты, что и для обычной эпидуральной анестезии. Вместе с тем, необходимо учитывать, что в связи с утечкой препарата через боковые крестцовые отверстия и большим объемом канала, для каудальной анестезии требуются большие объемы анестетиков.
Осложнения сакральной анестезии
Каудальная блокада – одна из наиболее безопасных методик нейроаксиальных блокад при точном соблюдении правил ее безопасного проведения. Тем не менее, осложнения при ее проведении также возможны и в целом соответствуют осложнениям при эпидуральной анестезии.
- Внутрисосудистая инъекция препарата приводит к развитию системной токсической реакции, особенно при использовании бупивакаина. Помощь включает в себя лечение системной токсической реакции по общим принципам (борьба с судорогами, вентиляционная и гемодинамическая поддержка).
- Интратекальное введение анестетика вследствие прокола дурального мешка ведет к немедленному и неминуемому развитию тотального спинального блока. Лечение включает в себя респираторную и гемодинамическую поддержку до восстановления всех функций.
- Перфорация прямой кишки возникает при неконтролируемом введении иглы. Опасна сама по себе, но еще более опасно попадание инфицированной иглы в эпидуральное пространство при ее извлечении.
- Повреждение надкостницы возникает при нанесении ей царапин острым концом иглы, как правило, сопровождается весьма ощутимым болевым синдромом, который может сохраняться в течение нескольких недель. В последнем случае проводится назначение НПВС и физиолечение.
- Задержка мочи встречается относительно часто, требует проведения катетеризации мочевого пузыря.
- Эпидуральная гематома встречается редко, как правило, при проведении каудальной блокады на фоне приема антикоагулянтов. Лечение хирургическое.
- Внутрикостная инъекция также встречается редко, но способна привести к развитию системной токсической реакции на местный анестетик. Отличительным признаком является развитие реакции не мгновенно, как при внутривенном введении, а через несколько минут.
- Гипертензия встречается при форсированном введении раствора анестетика и связана с ответной реакцией на сдавление нервных структур, находящихся в сакральном канале. Обычно проходит самостоятельно и предотвращается медленной инъекцией.
Каудальная анестезия показана при хирургических вмешательствах и акушерских процедурах на промежности и крестцовой области, например в аноректальной зоне.
Каудальная анестезия находит широкое применение в педиатрии, главным образом для обезболивания в послеоперационном периоде после вмешательств на нижних конечностях, промежности, мужских наружных половых органах, органах нижнего отдела брюшной полости. У детей кау-дальную анестезию проводить проще, потому что крестцовая щель легко пальпируется, а крестцово-копчиковая связка не подверглась кальцинозу и дегенеративным изменениям.
Противопоказания к каудальной анестезии такие же, как и к другим видам центральной блокады. Близость перианалъной области требует исключить инфекцию кожи и подкожной клетчатки: даже подозрение на инфекцию является абсолютным противопоказанием к каудальной анестезии. Пролежни в области крестца также являются противопоказанием из-за риска распространения инфекции на центральную нервную систему. Выраженное ожирение затрудняет идентификацию крестцовой щели и крестцово-копчиковои связки, являясь поэтому относительным противопоказанием.
Анатомия каудальной анестезии
Крестец состоит из пяти сросшихся крестцовых позвонков. Краниально крестец соединяется с пятым поясничным позвонком, каудально - с копчиком. На передней поверхности крестца по обеим сторонам от средней линии располагаются передние крестцовые отверстия, через которые выходят крестцовые нервы. На задней поверхности крестца открываются задние крестцовые отверстия, они меньше передних и полностью закрыты мышцами (рис. 16-20). Рудименты остистых отростков с первого по четвертый сегмент представлены бугорками, а вместо остистого отростка пятого сегмента находится вдавление — крестцовая щель.
Существует много вариантов анатомического строения крестца. Важная деталь для анестезиолога: у 5-10 % людей крестцовая щель отсутствует, и у них проведение каудалъной анестезии невозможно.

Рис, 16-20. Дорсальная поверхность крестца
Вентральнее крестцово-копчиковой связки находится крестцовый канал. Расположенный внутри крестца канал содержит дуральный мешок (который у взрослых обычно заканчивается на уровне второго крестцового сегмента, редко продолжаясь ниже), а также передние и задние крестцовые нервы и спинномозговые узлы, заключенные в дуральные муфты. Подобно эпидуральному пространству поясничного отдела, крестцовый канал заполнен венозным сплетением и рыхлой соединительной тканью. Вентрально от канала находится мощный костный массив крестца. При случайном попадании пункционной иглы в костный мозг инъекция анестетика может вызвать токсическую реакцию, потому что в этом случае препарат быстро поступает в кровоток.
Физиология каудальной анестезии
Физиологический эффект каудальной блокады практически идентичен действию эпидуральной анестезии на поясничном уровне. Выраженность блокады находится в зависимости от достигнутого уровня анестезии, который в свою очередь определяется объемом анестетика. Теоретически, введя при каудальном доступе очень большой объем анестетика, можно добиться блокады среднегрудных и даже верхнегрудных сегментов. В подобном случае физиологический эффект неотличим от эпидуральной анестезии на поясничном уровне. Чрезвычайная вариабельность анатомии крестца — особенно конфигурации крестцового канала — практически исключает возможность высокой эпидуральной анестезии из крестцового доступа.

Рис. 16-21. Каудальная блокада
Методика каудальной анестезии Безопасность
Информированное согласие, предоперационное обследование (анамнез, физикальное и лабораторное исследование), премедикацию проводят так же, как и при эпидуральной анестезии, на поясничном уровне.
В отличие от эпидуральной анестезии на поясничном уровне, требования к оборудованию менее строги. У взрослых применяют иглы длиной 1,5-2 дюйма (3,8-5 см) размером 22 G; для длительной анестезии используют внутривенный катетер размером 20-22 G, который вводят по методике "катетер на игле". Применение эпидуральной иглы Туохи в принципе возможно, но ее большой размер затрудняет попадание в крестцовый канал. Если же пункция иглой Туохи удалась, то через нее можно ввести стандартный эпидуральный катетер.
Больного укладывают на живот, и операционный стол изгибают таким образом, чтобы голова и ноги были расположены ниже тазобедренных суставов. Альтернативой является "поза эмбриона", единственно возможная для беременных. Крестцовую область обрабатывают антисептиком, и в стерильных условиях пальцами недоминантной руки врач пытается прощупать крестцовую щель (рис, 16-21). Сразу после того как удается пропальпировать крестцовую щель, инфильтрируют кожу раствором местного анестетика. Пункцию осуществляют 2-дюймовой иглой размера 20-22 G, которую вводят перпендикулярно к коже до соприкосновения со связкой (это ощущается как увеличение сопротивления). В этой точке иглу разворачивают из угла 90° до угла 45° к поверхности кожи и продвигают через связку.
У детей методику немного модифицируют. После обработки кожи крестцовую щель обычно легко пальпируют как ямку С-образной формы. Пальцы недоминантной руки располагают выше крестцовой щели, несколько оттягивая ее в краниальном направлении, иглу вводят перпендикулярно коже до соприкосновения со связкой, затем угол наклона сокращают до 45°, проходят связку и, опустив иглу почти параллельно коже, вводят ее в крестцовый капал на глубину 1-2 см. Важно избегать глубокого введения иглы и соблюдать угол наклона, так как в противном случае возможно повреждение дурального мешка или передней стенки крестцового канала. Крестец у детей оссифицирован не полностью, и случайная инъекция в его вещество приведет к появлению анестетика в крови в высокой концентрации.
Осложнения подобны тем, которые встречаются при эпидуральной и спинномозговой анестезии. Редкое осложнение в акушерской практике, которое тем не менее возможно, повреждение головки плода пункционной иглой и даже инъекция в нее анестетика. Важно тщательно соблюдать асептику, так как инфекции могут повлечь за собой очень тяжелые осложнения.
Случай из практики: непреднамеренная пункция твердой мозговой оболочки при эпидуральной анестезии
Спортсменка, 26 лет, без сопутствующих заболеваний доставлена в операционную в связи с острым разрывом передней крестообразной связки колена для проведения пластики. Больная заявила, что предпочитает регионарную анестезию и послеоперационную аналгезию, поэтому анестезиолог запланировал длительную эпидуральную анестезию 2 % раствором мепивакаина с адреналином. В положении сидя после обработки места пункции анестетиком была введена игла Туохи размером 18 G, использовалась методика утраты сопротивления. После кратковременного ощущения утраты сопротивления из иглы началось свободное истечение цереброспинальной жидкости.
Каков предполагаемый диагноз?
Исходя из вышеизложенного, можно констатировать непреднамеренную пункцию твердой мозговой оболочки эпидуральной иглой.
Какова распространенность непреднамеренной пункции твердой мозговой оболочки при эпидуральной анестезии?
Распространенность непреднамеренной пункции твердой мозговой оболочки при эпидуральной анестезии составляет приблизительно 1-2 %. Риск выше во время обучения врача и снижается по мере приобретения им опыта.
Какой должна быть тактика анестезиолога в данной ситуации?
Существует несколько вариантов. Во-первых, можно извлечь иглу, пунктировать эпидуральное пространство в другом межостистом промежутке, установить катетер и продолжать запланированную анестезию. Исследования показывают, что при непреднамеренной пункции твердой мозговой оболочки установка эпидурального катетера на другом уровне снижает риск появления постпунк-ционной головной боли на 50 %. Установленный катетер можно использовать не только для обеспечения анестезии, но и для введения изотонического раствора натрия хлорида, что снижает риск постпункционной цефалгии. Эта тактика имеет недостаток (главным образом теоретический) — некоторое количество местного анестетика может проникать в субарахноидальное пространство через дефект в твердой мозговой оболочке. Попадание анестетика в субарахноидальное пространство вызывает блокаду выше ожидаемой, хотя обычно этого не происходит.
Во-вторых, можно трансформировать эпидуральную анестезию в спинномозговую, применяя такие анестетики, как бупивакаин и тетракаин. Следует помнить, что диаметр эпидуральной иглы велик, поэтому после инъекции анестетика иглу с присоединенным шприцем следует некоторое время удерживать в этом же положении во избежание значительной потери анестетика через прокол и снижения эффекта.
Что можно предпринять для профилактики постпункционной головной боли?
Значительный дефект твердой мозговой оболочки у молодой женщины сочетан с очень высоким риском постпункционной цефалгии. Ранее было отмечено, что чем больше диаметр пункционного отверстия, тем интенсивнее головные боли. Консервативные мероприятия состоят в назначении 24-часового постельного режима по окончании операции, слабительных средств для профилак-
тики напряжения мышц живота, в массированной инфузионной терапии с целью увеличения выработки цереброспинальной жидкости и, возможно, использовании бандажа-набрюшника. Существуют различные мнения относительно профилактики головной боли у таких больных. Так, одно из предложений заключается в болюсном, постоянном или комбинированном введении изотонического раствора натрия хлорида через эпидураль-ный катетер в течение 24 ч. Предполагается, что давление введенной жидкости противодействует истечению цереброспинальной жидкости из дефекта твердой мозговой оболочки.
Другое предложение — уже описанная ранее процедура введения аутокрови через эпидураль-ный катетер в ближайшем послеоперационном периоде. Существует вероятность, что воспалительная реакция в месте дефекта будет вялой (поскольку прошло слишком мало времени) и ад-гезия тромбоцитов при введении крови не возникнет. Таким образом, эффективность немедленного эпидурального пломбирования кровью ниже, чем выполненного по истечении 24 ч после пункции.
Какова клиническая картина постпункционной цефалгии?
Для постпункционной цефалгии характерны фронтальная локализация в лобной области и постуральный характер. Боль может сопровождаться выраженной тошнотой, рвотой, нарушениями равновесия и, реже, симптомами поражения проводящих путей спинного мозга. Головная боль значительно уменьшается в положении лежа на спине. Симптомы мучительны, редко проходят без лечения. Часто бывает трудно отдифференцировать постпункционную цефалгию средней интенсивности от головной боли, вызванной какими-либо иными причинами. По данным акушеров, распространенность головной боли средней интенсивности после спинномозговой анестезии не выше, чем после общей. У рожениц причинами головной боли могут быть жесткий операционный стол, стрессовое действие родов и многие другие факторы. Иногда бывает сложно отдифференци-ровать постпункционную цефалгию от головной боли миофасциального происхождения. Вместе с тем истинную тяжелую постпункционную цефалгию трудно перепутать еще с чем-либо.
В чем состоит лечение постпункционной цефалгии?
Консервативное лечение включает постельный режим, инфузию жидкости, назначение смягчающих каловые массы слабительных во избежание напряжения мышц живота при дефекации и, возможно, использование бандажа-набрюшника. Также может быть эффективен кофеин, назначенный внутрь или внутривенно. В отсутствие улучшения в течение 24 ч показана более активная тактика. Методом выбора становится эпидуральное пломбирование кровью, которое выполняется иглой Туохи размером 18 G. В эпидуральное пространство того же межпозвоночного промежутка, где была непреднамеренно пунктирована твердая мозговая оболочка, вводят до 15 мл крови, взятой из вены больного в стерильных условиях. После выполнения процедуры больной должен лежать на спине и получать массированную инфузию жидкости. Эффективность эпидуральной) пломбирования кровью достигает 95 %, при повторной процедуре — более 99 %.
Как снизить риск непреднамеренной пункции твердой мозговой оболочки при эпидуральной анестезии?
Описано много способов выполнения эпидуральной анестезии, большинство из них разработано
именно для снижения риска перфорации твердой мозговой оболочки. При использовании методики потери сопротивления важно, чтобы поршень совершенно свободно двигался в цилиндре шприца. Важно уметь хорошо различать специфические ощущения от попадания иглы в желтую связку, так как она прилегает непосредственно к эпидураль-ному пространству. Попав в эпидуральное пространство, нельзя продвигать иглу вперед, крутить или смещать любым другим образом, потому что конец иглы находится рядом с твердой мозговой оболочкой и любое неосторожное движение может привести к перфорации. Надо предупредить больного о необходимости воздержаться от глубокого дыхания, кашля, резких движений.
Читайте также:


