Кальциноз кожи при склеродермии
Похожие темы научных работ по клинической медицине , автор научной работы — Старовойтова Майя Николаевна
Учреждение Российской академии медицинских наук Научно-исследовательский институт ревматологии РАМН
ПОРАЖЕНИЕ КОЖИ ПРИ СИСТЕМНОЙ СКЛЕРОДЕРМИИ
Системная склеродермия (от греч. sclerosis — затвердение, уплотнение и derma — кожа) — это прогрессирующее полисиндромное заболевание с характерными изменениями кожи, опорно-двигательного аппарата, внутренних органов (легких, сердца, пищеварительного тракта, почек) и распространенными вазоспастическими нарушениями по типу синдрома Рейно, в основе которых лежит поражение соединительной ткани с преобладанием фиброза, а также сосудистая патология по типу облитерирую-щего эндартериолита.
К настоящему времени этиология и патогенез системной склеродермии (ССД) недостаточно изучены. В развитии и формировании заболевания предполагается участие генетических, иммунных, нейроэндокринных, а также психосоциальных и средовых факторов. Основными звеньями патогенеза являются процессы усиленного кол-лагено- и фиброзообразования, нарушение микроциркуляции и иммунорегуляции.
ССД — системное заболевание соединительной ткани, отличающееся полиморфизмом клинической картины. В патологический процесс могут вовлекаться все органы, так или иначе связанные с соединительной тканью и имеющие сосудистую сеть. Распространенность сосудов мик-роциркуляторного русла, поражение их по типу облитери-рующей микроангиопатии вместе с прогрессирующим фиброзом отвечает за тяжелые висцеральные и периферические проявления ССД.
нение висцеральной патологии существенно ухудшает прогноз и способствует значительному снижению качества жизни у этой категории больных.
Значимость поражения кожи подчеркивается использованием характерных изменений кожи как основного признака в критериях Американской ассоциации ревматологов и в рабочих классификациях ССД, являющегося основой деления склеродермии на формы. Так, E.S. LeRoy и соавт. предлагают выделять три формы ССД: 1) диффузный склероз, 2) лимитированный (по поражению кожи) системный склероз, 3) перекрестный (overlap) синдром [3]. A. Barnett и соавт. классифицируют ССД по поражению кожи на три типа: склеродактилия, проксимальная и диффузная склеродермия [5].
По распространенности кожных проявлений выделяют две основные формы склеродермии: лимитированную и диффузную. По общему мнению, если поражение кожи ограничивается вовлечением дистальных отделов конечностей до локтевых и коленных сгибов, преимущественно кистей и стоп, а также лица, то речь идет о лимитированной форме ССД. Кожное поражение, локализующееся проксимальнее локтевых и коленных сгибов, включая грудную клетку и живот, называют диффузной формой ССД. Некоторые исследователи выделяют еще и промежуточный вариант (так называемую промежуточную склеродермию), при котором в патологический процесс вовлекается кожа предплечий и голеней, не затрагивая грудную клетку и живот. Однако выделение этой формы не получило достаточной поддержки со стороны клиницистов, и наиболее распространенным остается деление системной склеродермии на лимитированную и диффузную формы.
Характерное склеродермическое поражение кожи проходит три основные стадии, следующие одна за другой в процессе развития болезни: плотного отека, инду-рации и атрофии.
Причины отека многообразны: увеличение межклеточного соединительнотканного матрикса, воспаление, микроциркуляторные нарушения. В фазу плотного отека выявлена воспалительная, главным образом Т-клеточная, инфильтрация, более выраженная в глубоких слоях дермы и вокруг сосудов, которая предшествует
Рис. 1. Плотный отек кистей
фиброзу, характерному для следующей фазы поражения кожи — индурации.
Плотный безболезненный отек первоначально локализуется симметрично в области кистей, пальцы приобретают так называемый сосискообразный вид (рис. 1). В большинстве случаев отек носит постоянный характер. При хроническом течении изменения могут сохраняться на протяжении ряда лет, постепенно переходя в фазу индурации. При диффузной ССД этот процесс про-
должается от нескольких недель до нескольких месяцев; при лимитированной ССД — от нескольких месяцев до 15—20 лет.
Через несколько лет течения заболевания утолщение дермы уменьшается. На этой стадии дерма часто более плотно связана с подлежащей жировой клетчаткой. В таких случаях кожа может выглядеть нормально, но при пальпации она кажется тугой из-за плотной связи с подлежащими тканями. Атрофия кожи наблюдается обычно при хроническом течении болезни. Кожа истончается, становится сухой, морщинистой, теряет эластичность, по внешнему виду напоминает папиросную бумагу; увеличивается количество телеангиэктазий (рис. 2).
Клинически при осмотре преобладает одна из стадий поражения кожи. В процессе наблюдения можно проследить их эволюцию в сторону как прогрессирования, так и обратного развития под влиянием комплексной терапии.
шинства из этих пациентов. Иногда участки гиперпигментации кожи чередуются с участками депигментации. Такое явление расценивается как пойкилодермия.
Телеангиэктазии, обусловленные дилатацией капиллярных петель и венул, часто встречаются у больных ССД и являются характерным признаком хронического течения лимитированной формы склеродермии и одним из компонентов выделяемого зарубежными авторами СЯЕ8Т (КРЕСТ)-синдрома (К -кальциноз, Р — синдром Рейно, Е — эзофагит, С — склеродактилия, Т — телеангиэктазии). Телеангиэктазии локализуются преимущественно на лице, шее, груди, спине, конечностях и на слизистых оболочках губ, языка, твердого неба.
Наличие телеангиэктазий, особенно распространенных, часто сочетается с выраженной картиной болезни, синдромом Рейно и характерной кожной патологией, но они могут наблюдаться и у больных без отчетливых изменений кожи. Этот симптом приобретает важное диагностическое значение при ССД без характерного поражения кожи.
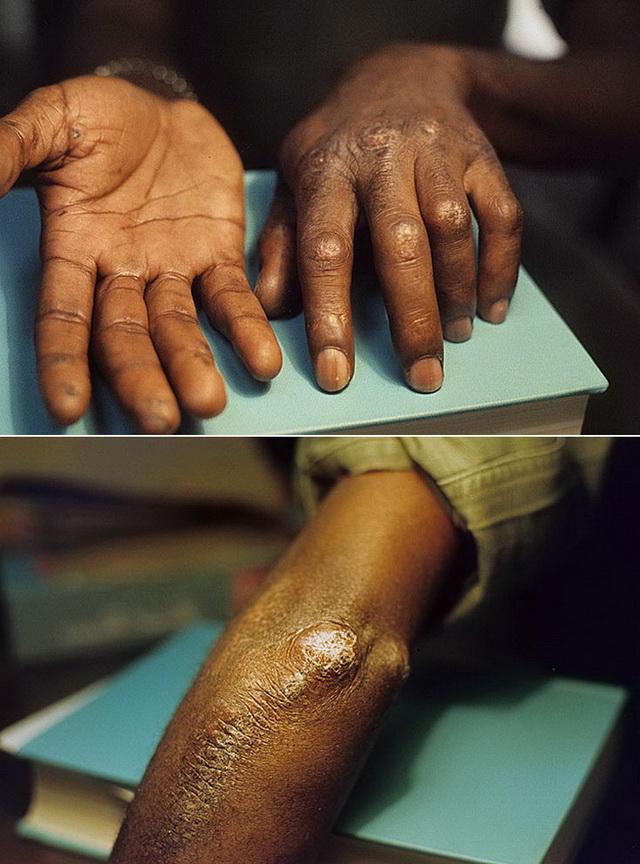
По данным Н.Г. Гусевой, у 43% пациентов отмечаются трофические нарушения вплоть до развития некрозов и гангрены пальцев, наблюдающихся чаще у больных с выраженным синдромом Рейно. Этиология язвенного поражения при ССД многофакторна. Дигитальные язвы образуются главным образом вследствие тяжелой тканевой ишемии и ги-поксемии (рис. 4). Язвы, локализующиеся в области проксимальных межфаланговых суставов, локтевых сгибов, в ушных раковинах, связаны со снижением эластичности и истончением кожи, уязвимостью к различным, даже незначительным, травмам, а также с натяжением кожи в связи с контрактурами (рис. 5). Глубокие болезненные язвенные дефекты могут возникать и вследствие васкулита; например, они могут встречаться у больных с ССД в сочетании с синдромом Шегрена, ревматоидным артритом и т. д.
Заживление дигитальных язв происходит медленно, иногда они осложняются присоединением вторичной инфекции. Боль ухудшает состояние этих больных, снижая качество жизни, приводя к развитию депрессивного состояния.
Рис. 3. Диффузная гиперпигментация кожи
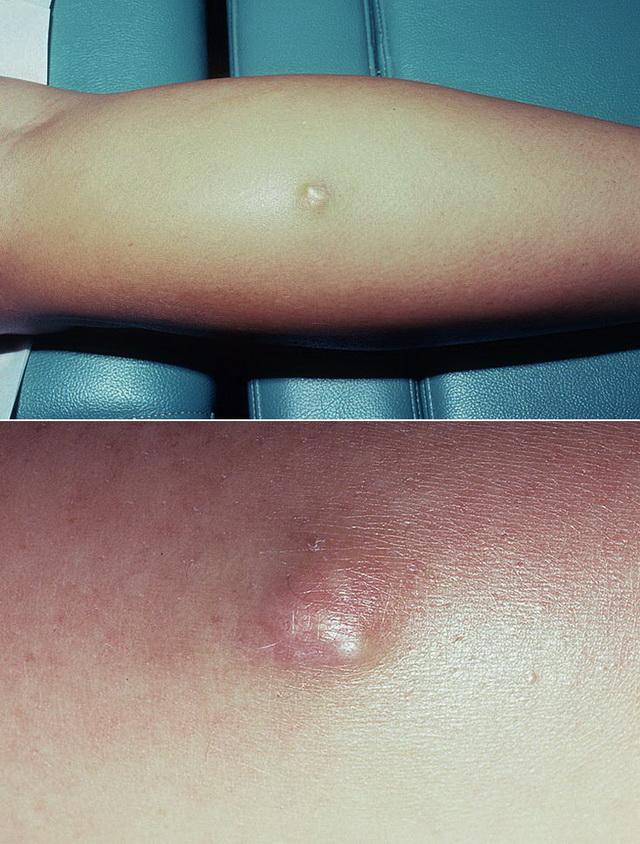
Рис. 6. Дигитальные кальцинаты
Рис. 4. Дигитальные язвы
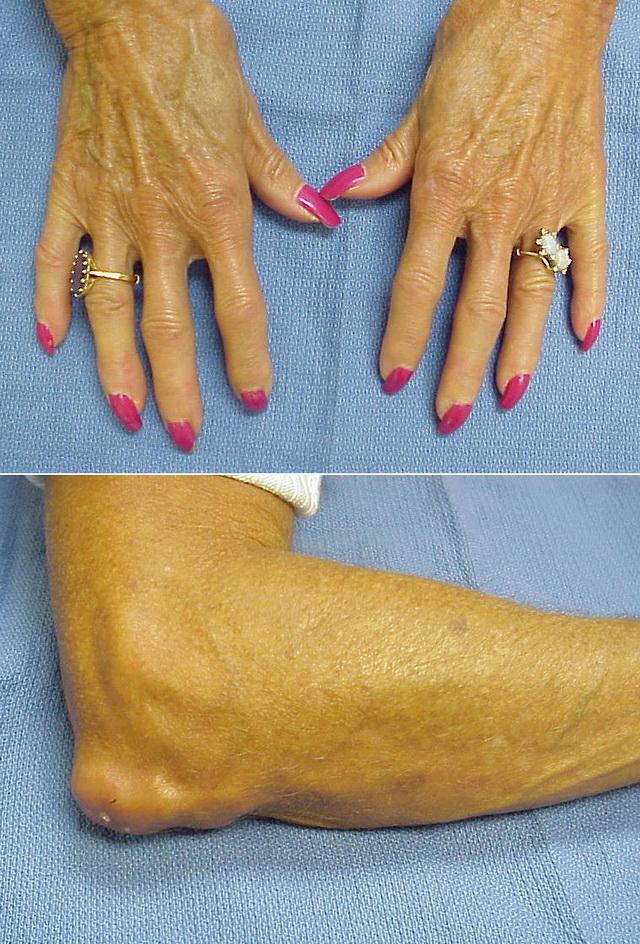
Пациенты с лимитированным поражением кожи или в поздних стадиях диффузной ССД часто имеют подкожные или кожные кальцинаты (рис. 6). Отложения кальция встречаются главным образом в подушечках пальцев и периартикулярных тканях, но могут обнаруживаться и в других местах, особенно подверженных травмам (в области локтевого отростка, сгибательной поверхности
предплечий, в коленных чашечках, ягодицах). Кальцинозные дефекты варьируют в размерах от точечных изменений до массивных конгломератов. Кальцинаты могут сопровождаться язвенными дефектами надлежащей кожи, спонтанно вскрываться, что иногда осложняется присоединением вторичной бактериальной инфекции. Этиология кальциноза при болезнях соединительной ткани, особенно ССД и дерматомиозите, неизвестна, но нарушения микроциркуляции при этих заболеваниях играют важную роль в развитии данного проявления.
Как уже было показано выше, поражение кожи является значимым клиническим признаком в рабочих классификациях ССД. Отмечена частичная корреляция распространен-
ности кожных изменений и висцеральных проявлений. Однако эта корреляция наблюдается не всегда, что очевидно при висцеральной форме ССД. По данным Н.Г Гусевой, именно скорость прогрессирования патологического процесса определяет степень распространенности и выраженности поражения кожи и внутренних органов, что отражено в отечественной классификации ССД [2].
Длительные исследования представили отчетливую картину эволюции кожных изменений при ССД и выявили их существенное значение для диагностики ССД, в том числе при висцеральной форме и ранних стадиях болезни. Изучение кожи с помощью современных методов исследования позволяет вскрыть некоторые закономерности морфо- и патогенеза, а частично и этиологии склеродермической группы болезней.
В повседневной клинической практике большое значение придается определению кожного счета. Для оценки выраженности кожных изменений (индурации) широко используется модифицированный счет G.P. Яоёпап. Метод принят и распространен в мире для характеристики пациентов с ССД в практических и научных исследованиях, используется для оценки динамики и течения заболевания, для изучения клинической эффективности лекарств.
Схематично эти области включают: 1) правые и левые пальцы кистей (2 области); 2) тыльные поверхности кистей (2); 3) предплечья (2); 4) плечи (2); 5) бедра (2); 6) голени (2); 7) стопы (2); 8) лицо (1 область); 9) переднюю поверхность грудной клетки (1); 10) живот (1). Всего 17 областей.
В настоящее время данная методика является самой простой с точки зрения исполнения и динамической оценки кожного синдрома у больных ССД. Однако продолжают изучаться и другие методы исследования кожного поражения, включающие определение степени индурации (дурометр), истончения (эластометр), отечности кожи (высокочастотное УЗИ), что при внедрении в практику может использоваться для улучшения диагностики, контроля качества и своевременной коррекции терапии системной склеродермии [7].
1. Гусева Н.Г. Системная склеродермия. М.: Медицина, 1975;271 с.
2. Гусева Н.Г. Системная склеродермия и псевдосклеродермические синдромы. М.: Медицина, 1993;268 с.
3. LeRoy E.C., Black C., Fleismajer R. et al. Scleroderma (systemic sclerosis): classification, subsets and pathogenesis. J Rheumatol 1988;15:202—5.
4. Subcommittee for scleroderma criteria of the American Rheumatism Association Diagnostic and Therapeutic Criteria Commitee. Arthr Rheum 1980;23:581-90.
5. Barnett A.J., Miller M.H., Littlejohn G.O. A survival study of the patients diagnosed over 30 years (1953—1983): the value of a simple cutaneous classification in the
early stages of the disease. J Rheumatol 1988;15:276—83.
6.Сигидин Я.А., Гусева Н.Г., Иванова М.М. Диффузные болезни соединительной ткани. М.: Медицина, 1994;542 с.
7. Akesson A., Fiori G., Krieg T. et al. Assessment of skin, joint, tendon and muscle involvement. Clin Exp Rheumatol 2003;21:S5—S8.
Отложение солей кальция в мягких тканях происходит в результате изменений системного обмена этого минерала или как местный побочный эффект воспаления, инфекций, травм или опухолевых заболеваний. Доброкачественные формы кальциноза кожи могут не вызывать неприятных ощущений. В более тяжелых случаях, возникающих на фоне склеродермии, дерматомиозита и кальцифилаксии, качество жизни больных существенно ухудшается.
Причины и виды
Выделяют такие причины патологии, имеющие особенности клинических проявлений:

- дистрофические;
- метастатические;
- идиопатические;
- ятрогенные.
Развивается при нормальном уровне кальция и фосфора в крови. Основой патологии служит повреждение, воспаление, некроз или опухоль кожи. Ткань повреждается при механических, химических, инфекционных или других воздействиях. Вероятно, патология вызвана гибелью клеток с выделением внутриклеточной щелочной фосфатазы, кальция и изменением кислотности тканей, что и приводит к выпадению солей кальция в твердом виде.
- Ожоги, укусы насекомых, варикозное расширением вен, рабдомиолиз.
- Инфекции, вызывающие некроз кожных тканей с последующим обызвествлением. Некоторые инфекционные гранулемы выделяют витамин Д, приводящий к отложению кальция в тканях. Основные заболевания – онихоцеркоз, цистицеркоз, гистоплазмоз, криптококкоз и генитальный герпес.
- Обызвествление кожных опухолей, таких как пиломатриксома. Она кальцифицируется в 75% случаев. В результате формируются подвижные плотные подкожные узелки. Имеют склонность к затвердеванию эпителиальные кисты и сирингомы, а также базальноклеточная карцинома. В редких случаях кальцифицируются меланоцитарные невусы, злокачественная меланома, атипичные фиброксантомы, гемангиомы, пиогенные гранулемы, себорейный кератоз, нейролеммомы и трихоэпителиомы.
Воспалительные, особенно аутоиммунные процессы
Лучше всего диагностируются такие тяжелые заболевания, как дерматомиозит и склеродермия. При этих болезнях нередко проявляется CREST-синдром: кальциноз, феномен Рейно, поражение пищевода, склеродактилия и телеангиэктазии. Признаки кальциноза кожных покровов описаны при волчанке. При дерматомиозите кальциноз кожи у детей встречается в 3 раза чаще, чем у взрослых. При склеродермии обызвествление тканей наступает на поздних стадиях болезни. Лечение глюкокортикоидами замедляет этот процесс.
Панникулит
Это подкожный жировой некроз, возникающий у доношенных и переношенных новорожденных в течение первых дней или недель жизни. Клетчатка поражается преимущественно на бедрах и ягодицах, а затем обызвествляется. Причина патологии неизвестна, но предполагается роль родовой травмы, преэклампсии или диабета у матери, переохлаждения или гипоксии сразу после рождения. Причина панникулита у взрослых – рак или воспаление поджелудочной железы, что приводит к повреждению жирных кислот подкожной клетчатки и некрозу тканей.
Врожденные заболевания
При синдроме Элерса-Данло нарушен метаболизм коллагена, и любые кожные повреждения приводят к формированию подкожных узелков. Синдром Вернера сопровождается преждевременным старением. Происходит кальцификация кожи, связок, суставов, кровеносных сосудов. При эластической псевдоксантоме происходит разрыв эластических волокон кожи, которые затем обызвествляются. Синдром Ротмунда-Томпсона сопровождается образованием мелких желтых кальцифицированных папул на конечностях.
Возникает при нарушении метаболизма кальция или фосфора и связана с повышением концентрации этих веществ в крови. Внешне поражение проявляется обызвествлением тканей вокруг суставов. Оно нередко сопровождается другими симптомами повышения уровня кальция в крови – болью в животе, почечной недостаточностью, нарушениями сердечного ритма, депрессией. Причины:
- Гиперпаратиреоз. При первичном гиперпаратиреозе паращитовидные железы вырабатывают слишком много паратгормона. Вторичный гиперпаратиреоз возникает в ответ на гипокальциемию, основная причина которой – почечная недостаточность.
- Паранеопластическая гиперкальциемия возникает при метастазах в костях.
- Разрушение костной ткани в результате опухоли или болезни Педжета.
- Молочно-щелочной синдром – редкое состояние, возникает при чрезмерном употреблении гидрокарбонатно-натриевых и кальций-содержащих соединений. Результатом является метаболический алкалоз с гиперкальциемией, гиперфосфатемия, нефрокальциноз и почечная недостаточность.
- Гипервитаминоз Д – редкое состояние, при котором увеличивается всасывание кальция в пищеварительном тракте и реабсорбция его в почках, что вызывает гиперкальциемию.
- Саркоидоз, при котором саркоидные гранулемы производят избыток витамина Д.
- Самая частая причина метастатической кальцификации кожи – хроническая почечная недостаточность. Из-за нарушения функции почек в крови накапливается фосфор, прямым следствием этого является гипокальциемия и дефицит витамина Д. В качестве компенсаторной реакции начинается чрезмерная выработка паратгормона, в организме задерживаются кальций и фосфор.
- Кальцифилаксия – плохо изученное состояние, сопровождающееся кальцинозом сосудов и некрозом поверхностных тканей с выраженной болезненностью. Кроме кожи, поражаются сердце и желудочно-кишечный тракт. Кальцифилаксия наблюдается у 1-4% больных с терминальной почечной недостаточностью, а также при множественной миеломе, полинейропатии, эндокринных заболеваниях, циррозе печени и ревматоидном артрите. Узелки или бляшки при этом быстро распространяются на большую площадь кожи, а затем изъязвляются. Чаще всего поражаются бедра, живот и ягодицы. Кожные язвы приводят к сильным болям. Если такие симптомы возникают у больного с почечной недостаточностью, то при локализации на туловище они ассоциируются с более высокой смертностью, чем при расположении на конечностях.
Возникает при отсутствии повреждений ткани или системных метаболических дефектов.
Идиопатический кальциноз мошонки, пениса или вульвы
Наиболее частый пример – кальциноз мошонки, возникающий у мужчин в возрасте 20-40 лет. Поражение выглядит как множественные бледно-желтые плотные подкожные узлы. Кальциноз кожи полового члена может также быть результатом кальцификации эпидермальной кисты.
Милиарный кальциноз кожи
Нередко связан с синдромом Дауна или сирингомой. Множественные очаги поражения возникают на туловище, конечностях и лице. Происхождение патологии остается неизвестным, но обнаруживается скопление кальция в потовых железах.
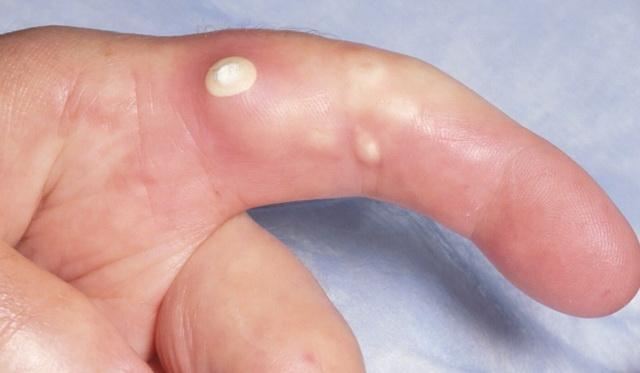
Субэпидермальные кальцинированные узелки
Обычно развиваются в раннем детстве. Как правило, они одиночные, но встречаются и многочисленные поражения. Очаги чаще всего встречаются на лице. Патогенез неизвестен.
Опухолевый кальциноз
Связан с нарушением почечного метаболизма фосфора, в результате возникает гиперфосфатемия. Около крупных суставов появляются большие обызвествленные узлы, склонные к росту и рецидивированию после удаления. Чаще всего обызвествление затрагивает бедра, локти, лопатки, стопы, колени и руки. Опухолевый кальциноз часто бывает семейным, поэтому предполагается его аутосомно-рецессивное наследование.
Трансплантат-ассоциированной кальциноз кожи
Так же как кальцифилаксия, может возникать после пересадки почки. Описаны случаи заболевания после трансплантации печени, сердца и легких. Возможно, причина связана с поступлением в организм больных вместе с большим количеством переливаемой крови цитрата кальция.
Возникает вследствие медицинских процедур:
- внутривенное введение большого количества кальция или фосфора;
- химиотерапия, вызывающая разрушение опухолевых клеток;
- длительное использование кальций-содержащих электродных паст при повторных ЭЭГ, ЭМГ или исследовании коротколатентных слуховых вызванных потенциалов.
Симптомы и осложнения
Признаки и симптомы патологии варьируются в зависимости от причины заболевания.
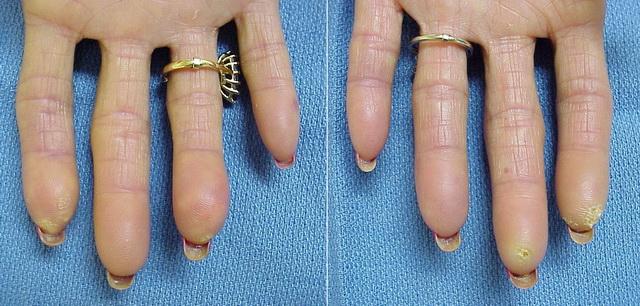
В большинстве случаев очаги обызвествления появляются постепенно и не вызывают неприятных ощущений. Внешне они представляют собой плотные бледно-желтые папулы, бляшки или узелки. Они могут быть одиночными и множественными.
Очаги могут становиться мягче и изъязвляться. При этом из них выделяется кремообразное белое содержимое, напоминающее мел.
Узелки на кончиках пальцев могут быть болезненными. При расположении их вокруг суставов из-за уплотнения кожи может возникнуть ограничение подвижности. В тяжелых случаях возможен некроз окружающих тканей. Кальциноз кожи лица вызывает значительные косметические дефекты.
Диагностика и дифференциальный диагноз
Проводится общеклиническое обследование. Чтобы определить нарушения системного обмена кальция, применяются такие исследования крови:
- содержание кальция и фосфора;
- уровень щелочной фосфатазы;
- концентрация витамина Д;
- активность паратиреоидного гормона.
- определение концентрации мочевины и креатинина в крови для оценки функции почек;
- обнаружение LE-клеток, характерных для волчанки;
- бикарбонат плазмы или определение артериального рН при подозрении на молочно-щелочной синдром;
- креатинкиназа и альдолаза в случае дерматомиозита или рабдомиолиза;
- сывороточная амилаза или липаза при подозрении на панкреатит;
- исследование антинуклеарных антител для диагностики волчанки;
- антитела к топоизомеразе при склеродермии;
- суточное выделение кальция и неорганического фосфора.
- рентген мягких тканей, суставов;
- сцинтиграфия костей с технецием более чувствительна для выявления кальциноза;
- компьютерная томография, прежде всего при опухолевом кальцинозе.
Также проводится биопсия с гистологическим исследованием или тонкоигольное аспирационное цитологическое исследование. При микроскопическом исследовании отложения кальция определяются в дерме, подкожной клетчатке, реже в стенках кровеносных сосудов.
Дифференциальный диагноз проводится с такими заболеваниями:
- кожная мицетома;
- бородавки;
- кондиломы;
- милии;
- контагиозный моллюск;
- остеома кожи;
- ксантомы.
Лечение
Прежде всего назначается терапия основного заболевания.
Принципы медикаментозного лечения кальциноза кожи состоят в следующем:
- применение мазей с глюкокортикоидами;
- при гиперфосфатемии показаны антациды с содержанием алюминия и магния;
- могут назначаться этидронат и другие бисфосфонаты;
- сенсипар, снижающий активность паратгормона;
- длительное применение блокатора кальциевых каналов дилтиазема;
- внутривенное введение тиосульфата натрия;
- есть случаи успешного применения препарата Миноциклин.
Перспективным представляется использование аутологичной трансплантации гемопоэтических стволовых клеток, но этот метод находится только в стадии эксперимента.
Показаниями для хирургического удаления образований являются боль, рецидивирующие инфекции, изъязвление и функциональные нарушения. Операционная травма может стимулировать кальцификацию.
Интересно, что некоторым больным избавиться от болей помогла электрическая ударно-волновая литотрипсия.
Пациенту назначаются консультации нефролога, ревматолога и гематолога.
При повышении уровня кальция или фосфора нужно избегать в питании продуктов, богатых этими веществами: сыра, орехов, бобовых, капусты, яблок, лосося и сардин.
Лечение народными средствами включает употребление отваров и настоев таких лекарственных растений:
- семена укропа, кориандра, аниса;
- трава тысячелистника, мяты, крапивы, душицы, донника, подорожника, кипрея, хвоща, зверобоя, горца птичьего;
- корни одуванчика, валерианы, аира, девясила, лопуха;
- цветки бузины, календулы, ромашки, вереска, кукурузные рыльца;
- почки березы;
- листья березы, толокнянки, брусники;
- плоды можжевельника, шиповника, японской софоры.
Все эти растения улучшают обмен фосфора и кальция, препятствуя образованию отложений в мягких тканях.
Рассказывает Евгений Жиляев,
профессор, д.м.н., врач высшей категории.

Системная склеродермия – это медицинский термин обозначающий группу заболеваний соединительной ткани, которые характеризуются поражением кожи, сосудов и тканей внутренних органов.
Виды системной склеродермии
Выделяют 2 типа склеродермии: локализованную, которая поражает кожу и близлежащие ткани; и системную, при которой страдает не только кожа, но и внутренние органы (сердце, легкие, почки и желудочно-кишечный тракт). Причины развития заболевания не известны. Это заболевание не наследуется, но генетическая предрасположенность играет роль при воздействии факторов внешней среды (воздействие кремния, некоторых химических веществ, радиации или радиотерапии).
Симптомы системной склеродермии
Проявления заболевания разнообразны и могут варьироваться в зависимости от локализации процесса.
К частым проявлениям заболевания относят феномен Рейно, при котором в результате спазма мелких кровеносных сосудов пальцы рук и ног меняют свой окрас. Классически описывается трехфазность этого явления, в первую фазу пальцы бледнеют, во вторую - синеют, а в заключении краснеют. Но в реальной жизни такой строгой последовательности может не наблюдаться. Провоцирующим фактором является холод, иногда также и эмоциональное напряжение.
При длительном течении склеродермии нередко наблюдается кальциноз (отложения кальция в коже и подкожных структурах), который локализуется преимущественно в области кистей, предплечий, локтевых и коленных суставов.
Вовлечение в процесс пищевода приводит к нарушению его функции. Развивается рефлюкс - заброс желудочного содержимого в пищевод. Это повреждает слизистую пищевода, что в итоге приводит к рубцеванию и сужению пищевода (стриктура). В этом случае пациента беспокоит изжога, боль за грудиной, он испытывает затруднения при глотании пищи. Перестройка клеток эпителия пищевода повышает риск злокачественного новообразования - аденокарциномы пищевода. Поражение кишечника проявляется нарушением процессов пищеварения и проявляется в виде диареи, боли в животе, потери массы тела, анемии и общей слабости.
Поражение ткани легких приводит к появлению признаков дыхательной недостаточности (одышка, чувство нехватки воздуха). Повышается давление в легочной артерии, развивается состояние, называемое легочная гипертензия. Это значительно увеличивает нагрузку на сердце и приводит к его дисфункции. Другое серьезное осложнение заболевания – сердечные аритмии.
Не менее опасным является поражение ткани почек с развитием злокачественной артериальной гипертензии и острой почечной недостаточности.
CREST - синдром это комплекс проявлений ограниченной склеродермии. Это аббревиатура, где каждая буква обозначает определенный симптом. C - Кальциноз - с англ. Саlcinosis, R - Рейно (феномен) - с англ. Raynaud's phenomenon, E – дисфункция пищевода - с англ. esophageal dysmotility, S - Склеродактилия - с англ. Sclerodactyly, T - Телеангиоэктазия - с англ. Telangiectasias.
Диагностика системной склеродермии
Диагноз устанавливается на основании клинических проявлений болезни, биопсии пораженных участков, капилляроскопии, лабораторных исследований. В ряде случаев целесообразно проведение таких исследований как эзофагогастроскопия, компьютерная томография органов грудной клетки, эхокардиография, биопсии почек. Почти у 100% пациентов с системной склеродермией и у большинства с локализованной в крови обнаруживается антинуклеарный фактор, у 25-30% антитела к центромерам, у 20-30% антитела топоизомеразе I (антиген Scl-70), у 20-30% антитела к РНК-полимеразам I, II, III, в некоторых случаях выявляются антитела к антигенам Ro/SS-A и La/SS-B. Менее специфичные изменения можно обнаружить в общем анализе крови (анемия).
Лечение системной склеродермии

На сегодняшний день заболевание не излечимо. Терапия в большинстве случаев проводится симптоматически в зависимости от распространенности и локализации процесса, а также выраженности симптомов.
Пациенты с диффузным поражением кожи, интерстициальным процессом в легких, миокардитом, миозитом получают иммуносупрессивную терапию (циклофосфомид, азатиоприн, анти-CD20 терапия, метотрексат). Цель такого лечения - замедлить прогрессию и снизить тяжесть осложнений системной склеродермии.
При лечении феномена Рейно особенно важным являются отказ от курения, исключение пребывания на холоде (ношение варежек и перчаток), профилактика эмоционального перенапряжения, отказ от употребления определенных лекарственных средств (амфетамин, эрготамин, настойки трав, содержащие эфедру, некоторые средства, использующиеся для лечения дефицита внимания и др.). В лечебных целях используются препараты из группы блокаторов кальциевых каналов, а при их неэффективности ингибиторы фосфодиэстеразы, аналоги простациклина, блокаторы эндотелиновых рецепторов.
В виду разнообразия проявлений заболевания подбор терапии должен осуществляться только лечащим врачом. Специалист составляет индивидуальный терапевтический план для каждого пациента.
Преимущества Европейского медицинского центра (ЕМС)

1. Амбулаторное наблюдение ревматологом терапевтической клиники, купирование симптомов и подбор оптимальной терапии. В команде врачей ЕМС главный ревматолог г. Москвы, профессор Евгений Валерьевич Жиляев.
2. Широкие диагностические возможности: инструментальные и лабораторные методы обследования. Консультации специалистов смежных специальностей при необходимости.
3. В сложных случаях организуется консилиум из профильных специалистов для выработки наиболее оптимальной тактики лечения.
4. Возможность госпитализации для проведения обследования и лечения в комфортабельном стационаре ЕМС.
5. Экстренная и неотложная помощь в клинике, вызов врача на дом по Москве и Московской области (до 50 км от МКАД).
Читайте также:


