Облитерирующие заболевания верхних конечностей
Симптомы атеросклероза верхних конечностей встречаются крайне редко. Нарушение обмена липидов и отложение бляшек является диффузным процессом и обычно поражает все артерии. Явные проявления данной патологии в первую очередь отражаются на состоянии сердца и головного мозга. В исключительных случаях на первое место выходят признаки нарушения кровотока в руках.
Какие сосуды поражаются
Важно! Частично кислород и питательные вещества в верхние конечности поступают из брахиоцефального ствола, но при нарушении тока крови в нем на первое место выходит неврологическая симптоматика.
Симптомы и признаки
Атеросклероз верхних конечностей проявляет себя неспецифической симптоматикой, которая зависит от стадии патологии:
- На первых порах частичное замедление кровотока проявляется слабо или не замечается пациентом. Иногда человек ощущает зябкость в пальцах руки на стороне поражения, хуже переносит холод.
- Постепенно состояние ухудшается, появляется болезненность в дистальных отделах, преходящее нарушение чувствительности в виде зуда, ползания мурашек или жжения. Усиливается при нагрузке на больную конечность или во время сна.
- Когда просвет артерии закрывается более чем на 50 %, возникает облитерирующий атеросклероз, и рука замерзает даже при нормальной температуре. Неприятные ощущения нарастают и переходят от пальцев и кистей на область предплечья и приобретают постоянный характер, беспокоят как при нагрузке, так и в покое. Действия, требующие использования мелкой моторики, выполняются с большим трудом (застегивание пуговиц, письмо, завязывание шнурков). Ногти становятся тусклыми и ломаются, начинается выпадение волос, судорожные подергивания отдельных мышечных волокон.

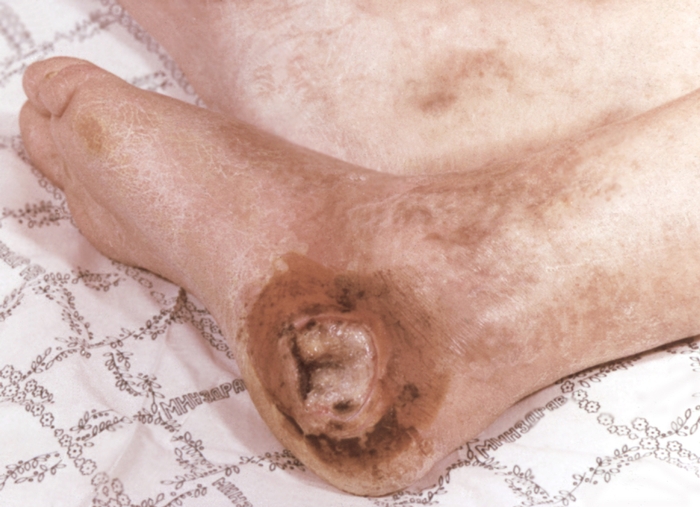
- Последняя стадия проявляется язвами на руке, выраженным отеком и появлением участков некроза, кожа становится синюшной. Наблюдается полная утрата трудоспособности. Запущенная форма атеросклероза приводит к необходимости ампутации конечности или смерти больного в результате развития гангрены.
Совет врача: как заподозрить болезнь
Для того чтобы избежать операции, следует начинать лечение и профилактику прогрессирования атеросклероза верхних конечностей на ранних стадиях. Я хочу порекомендовать обращаться к врачу сразу, если возникает хотя бы один признак проблемы кровоснабжения в руке:
- боль и неприятные ощущения в пальцах и кистях, а также в области расположения сосуда;
- бледность кожи, потеря натурального цвета;
- при изменении давления разница на правой и левой руке составляет более чем 20 мм рт. ст.;
- появление судорог, которые усиливаются при физическом напряжении;
- повышенная чувствительность к холоду или перепаду температуры;
- ухудшение состояния ногтей и волосяного покрова на руке;
- нарушение чувствительности, зуд, жжение или ползание мурашек по коже;
- мышечная слабость в одной из конечностей;
- быстрая утомляемость при выполнении обычных действий, ранее не вызывающих затруднения.
Диагностика и обследования
Для диагностирования атеросклероза проводится опрос пациента. Обычно я выясняю, когда появились первые ощущения и изменения. Неврологические патологии часто сопровождаются похожими симптомами, но они чаще всего развиваются за более короткий промежуток времени.
С момента начала отложения холестерина на стенке сосуда и до появления признаков заболевания может пройти несколько лет, поэтому нужно понимать длительность развития патологии.
Кожа на пораженной конечности более бледная или синюшная по сравнению со здоровой рукой, холоднее на ощупь. На ней пульс прощупывается слабее, артериальное давление ниже. Просьба постоять в течение 3 минут, приподняв руку параллельно земле, для пациента практически невыполнима. Неврологические тесты выявляют снижение чувствительности.
Лабораторное исследование крови при атеросклерозе покажет увеличение уровня холестерина, триглицеридов и липопротеидов низкой плотности. Дополнительную помощь в диагностике оказывают инструментальные методики:
Методы лечения
Лечение атеросклероза сосудов верхних конечностей лучше всего начинать на ранней стадии. В этом случае может помочь медикаментозная терапия и соблюдение диеты с ограничением калорий и продуктов с холестерином. Полезными будут физические нагрузки, особенно дыхательные, динамические и статические упражнения, которые проводятся больной и здоровой рукой, прогулки на свежем воздухе. На последних стадиях реальную помощь может оказать только операция.
Медикаменты
Я обычно рекомендую к применению следующие группы лекарственных средств:
- статины – они снижают уровень холестерина за счет ингибирования его продукции в печени (Аторвастатин, Розувостатин, Симвастатин);
- дезагреганты и тромболитики для предупреждения образования кровяных сгустков и полной окклюзии места сужения артерии;
- сосудистые средства для улучшения кровотока и снятия спазма;
- анальгетики или местные новокаиновые блокады при выраженном болевом синдроме.
Когда нужна операция?
Восстановить просвет артерии помогает ангиопластика со стентированием. Для этого в пораженный сосуд направляется катетер с баллончиком, в котором находится специальное прочное трубчатое приспособление, устанавливаемое в область сужения, оно укрепляет стенку и не позволяет ей спадаться. Цена в Москве на данную операцию составляет от 55 до 150 тыс. руб., при этом стоимость стента оговаривается отдельно.

Патогенетически обоснованной операцией является эндартерэктомия, когда производится удаление бляшки с той частью внутренней оболочки сосуда, где она расположена. Стоимость вмешательства составляет в разных клиниках столицы от 49 до 140 тыс. руб.
Принцип проведения этой процедуры хорошо виден на фото:

Шунтирование предполагает установку обходного пути для нормализации кровотока. Чаще всего проводится на венечных артериях, но нередко используется для устранения ишемии на периферии. Цена такой операции может варьироваться от 14 до 21 тыс. руб.
Любая операция при атеросклерозе не устраняет причины заболевания. Если не принимать препараты для снижения холестерина, продолжать злоупотреблять курением и жирной пищей, возможно появление новых участков с нарушением кровотока.
Случай из практики: почему оперироваться нужно вовремя
Хочу рассказать интересный случай из моей практики. Мужчина 56 лет пришел с жалобами на похолодание в левой руке, боли и жжение в области предплечья, головокружение, обморочные состояния. При осмотре наблюдались признаки атрофии, посинение кожи, нарушение структуры ногтей и отсутствие волосяного покрова. Пульс слабый на обеих конечностях, слева – нитевидный, давление на пораженной руке на 30 единиц ниже.
После осмотра и опроса выяснилось, что больному год назад был поставлен диагноз атеросклероза подключичной артерии, и прописаны препараты, которые он принимал недолго. В это же время была рекомендована операция для восстановления кровотока (стентирование), от которой он отказался. Результатом стала атрофия мышц руки. В настоящий момент пациент проходит подготовку к хирургическому лечению во избежание некроза и ампутации.
Для подготовки материала использовались следующие источники информации.


1. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг .
- Облитера́ция
- Облуче́ние
Васкулит — I Васкулит (vasculitis; лат. vasculum небольшой сосуд + itis; синоним ангиит) воспаление стенок кровеносных сосудов различной этиологии. К васкулитам не следует относить поражения сосудов невоспалительной или неясной природы, например… … Медицинская энциклопедия
Кровено́сные сосу́ды — (vasa sanguifera, vaea sanguinea) образуют замкнутую систему, по которой осуществляется транспорт крови от сердца на периферию ко всем органам и тканям и обратно к сердцу. Артерии несут кровь от сердца, а по венам кровь возвращается к сердцу.… … Медицинская энциклопедия
Серде́чно-сосу́дистая систе́ма — комплекс анатомо физиологических образований, обеспечивающий направленное движение крови и лимфы в организме человека и животных, необходимое для осуществления в тканях транспорта газов, субстратов питания и их метаболитов в процессе обмена… … Медицинская энциклопедия
Атеросклероз — I Атеросклероз Атеросклероз (atherosclerosis, греч. athērē кашица + sklērōsis уплотнение, затвердение) распространенное хроническое заболевание, характеризующееся возникновением в стенках артерий очагов липидной инфильтрации и разрастания… … Медицинская энциклопедия
Диабет сахарный — I Диабет сахарный (diabetes mellitus; синоним: сахарная болезнь, сахарное мочеизнурение) эндокринное заболевание, обусловленное дефицитом гормона инсулина в организме или его низкой биологической активностью; характеризуется хроническим течением … Медицинская энциклопедия
Реография — I Реография (греч. rheos течение, поток + graphō писать, изображать; синоним: импедансная плетизмография, реоплетизмография) метод исследования функции сердца и кровоснабжения органов путем регистрации колебаний импеданса, т.е. полного… … Медицинская энциклопедия
Кровообращение — I Кровообращение (circulatio sanguinis) непрерывное движение крови по замкнутой системе полостей сердца и кровеносных сосудов, обеспечивающее все жизненно важные функции организма. Направленный ток крови обусловлен градиентом давления, который… … Медицинская энциклопедия
Рейно́ синдро́м — (М. Raynaud, франц. врач, 1834 1881) свойственная некоторым болезням особая форма ангиодистонии, характеризующаяся приступообразной локальной ишемией кистей (обычно пальцев), иногда стоп, реже других участков тела, приводящей в ряде случаев к… … Медицинская энциклопедия
Функциона́льная диагно́стика — раздел диагностики, содержанием которого являются объективная оценка, обнаружение отклонений и установление степени нарушений функции различных органов и физиологических систем организма на основе измерения физических, химических или иных… … Медицинская энциклопедия
Неспецифи́ческий аортоартерии́т — (синоним: артериит молодых женщин, болезнь отсутствия пульса, синдром Такаясу, облитерирующий брахиоцефальный артериит, первичный артериит дуги аорты, синдром дуги аорты) заболевание неизвестной этиологии, характеризующееся неспецифическим… … Медицинская энциклопедия
Плетизмография — I Плетизмография (греч. plethysmos наполнение, увеличение + graphō писать, изображать) метод исследования сосудистого тонуса и кровотока в сосудах мелкого калибра, основанный на графической регистрации пульсовых и более медленных колебаний объема … Медицинская энциклопедия
Холестериновые бляшки, поражающие стенки сосудов, способны вызвать опасное заболевание — атеросклероз. Он может возникнуть в артериях брюшной полости и сердца, в верхних и нижних конечностях. Сокращение кровообращения приводит к возникновению патологий, сбоев работы внутренних органов и систем, болевым ощущениям. При несвоевременном обращении к врачу возможен летальный исход из-за инсульта или инфаркта, обильного внутреннего кровотечения.
Атеросклероз артерий верхних конечностей
Повышенное содержание в крови липидов и холестерина приводит к формированию бляшек, которые снижают или даже полностью перекрывают просвет внутри сосуда. Если происходит частичное перекрытие просвета — это стеноз, если полное — окклюзия. В результате поражения сосудов сокращается объем доставляемой к тканям крови, кислорода и питательных веществ.
Обычно холестерин скапливается в однослойном пласте плоских мезенхимальных клеток, который расположен во внутренней части кровеносных сосудов. При полном или же частичном разрушении слоя бляшка отрывается или происходит образование тромба.
Медики выделяют 4 стадии атеросклероза рук. Первая — компенсация. Она проявляется в постоянном чувстве холода в пальцах, в частичной потере чувствительности и боли при соприкосновении с холодной поверхностью. За ней следует относительная компенсация. От постоянной нехватки кислорода болят кисти рук, а наиболее сильные ощущения возникают во время работы или движения. Иногда в руках возникает онемение.
Третий этап — недостаточный кровоток в артериях. Аномальное изменение сосудов приводит к постоянной боли даже без нагрузок. Онемение распространяется не только на кисти рук, но и на предплечья. Пальцы перестают слушаться и ухудшается мелкая моторика. Последняя стадия — это язвенно-некротическая патология. Кисти рук меняют цвет на серовато-голубой или синевато-голубой. Случайные порезы приводят к сильной боли и не проходящей отечности. Возможно также появление очагов некроза.
Облитерирующим атеросклерозом предплечья и кистей называют болезнь, которая возникает при отложении на стенках сосудов липидов и холестерина.
- Заболевание делят на два типа:
- Поражение аорта или центральный;
- Поражение всех артериальных сосудов или периферический.
Обычно болезнь носит системный характер и является последствием общих нарушений в работе организма.
К появлению заболевания приводят:
- Нарушение баланса липопротеинов атерогенного и антиатерогенного вещества в плазме;
- Повышенное содержание холестерина;
- Повышенный объем атерогенной фракции;
- Неправильное питание и вредные привычки;
- Патологии эндотелия;
- Генетическая предрасположенность.
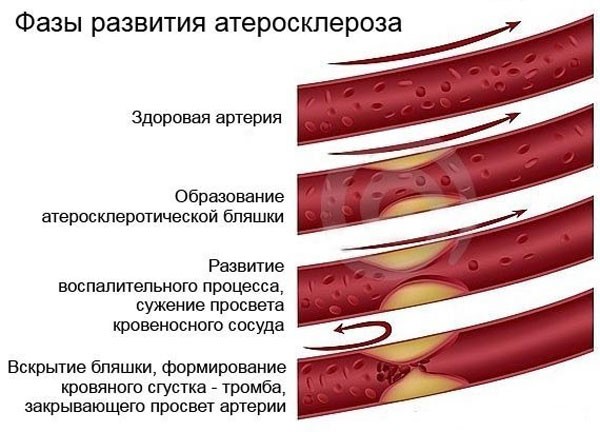
Патогенез или механизм возникновения и развития заболевания проходит в 5 этапов:
- Латентный период — деформирование слоя артерий;
- Атероматоз — появление мелкозернистого детрита;
- Липосклеротический этап — отложение холестериновых бляшек;
- Атеросклероз — прорастание соединительной ткани;
- Атерокальциноз — отложение солей кальция поверх холестериновых уплотнений.
Если на бляшках появляются раны, то это может привести к образованию тромботической массы и снижению кровотока, а также к застою крови.
Симптомы и причины атеросклероза рук
Проявление атеросклеротических признаков верхних конечностей начинается с момента закупорки кровеносного сосуда более, чем наполовину. В группе риска развития болезни те, кто злоупотребляет алкоголем и курением, имеет наследственную предрасположенность и частые стрессы. Также повышенный риск у женщин в период климакса и у всех людей, старше 45 лет.
Недостаток физической активности приводит к застою крови. Если в рационе человека много жирной пищи, то будет нарушена работа печени. Это сказывается на выработке ферментов, перерабатывающих холестерин. В результате его уровень будет повышаться, и начнется процесс накапливания вещества на стенках сосудов.
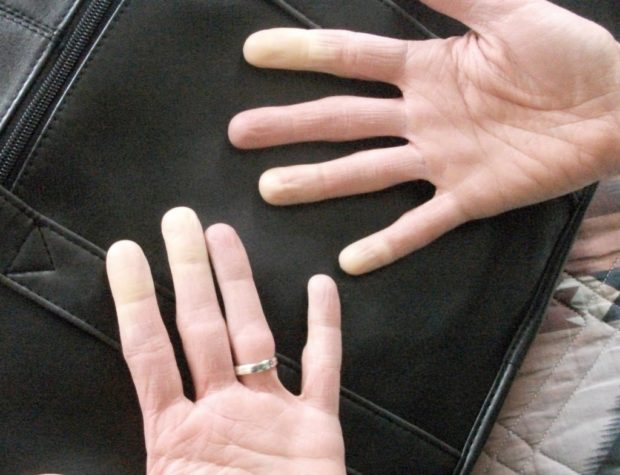
Сосудистый атеросклероз может развиваться и на фоне таких патологий, как:
- Артериальная гипертензия;
- Метаболические нарушения;
- Диабет;
- Нарушенный обмен веществ;
- Ожирение;
- Нарушенная работа щитовидной железы;
- Хронические болезни инфекционного характера;
- Аутоиммунные процессы.
Фоновым заболеванием называют болезнь, которая играет наибольшую роль в развитии основного недуга, а также его неблагоприятного течения и риска смертельной патологии. В диагнозе выявляют основную болезнь с осложнениями и сопутствующее заболевание.
Распознать болезнь можно по следующим симптомам:
- Болезненные ощущения в области сосудов;
- Слабость в мышцах рук;
- Частые судороги;
- Бледная, серая или синеватая кожа рук;
- Разница в показателях АД правой и левой руки;
- Повышенная чувствительность кожного покрова к перепадам температуры;
- Внезапное ощущение жжения и покалывания;
- Постоянное чувство холода в кистях и пальцах.
Для постановки диагноза обычно достаточно трех из перечисленных симптомов, проявляющихся одновременно.

Развивающуюся на фоне болезни ишемию распознают по:
- Бледной и синюшной коже рук;
- Появлению атрофии подкожных тканей;
- Утолщению ногтей и повышенному ороговению.
Симптомы болезни не проявляются одновременно и внезапно. Обычно они возникают постепенно и усиливаются со временем.
Лечение облитерирующего атеросклероза рук
При первом обращении к врачу записываются жалобы на болевые ощущения, время их начала и интенсивность, наличие у родственников аналогичных заболеваний. В ходе физикального осмотра проводится предварительная диагностика по возникновению болей при нажатии на кожу рук.

При осмотре врач проводит ряд тестов на выяснение природы заболевания и ее степени:
- Тест на появление слабости при сжатии мышц предплечья и кистей;
- Тест на появление боли и потери чувствительности при нажатии в области плечевого сплетения;
- Тест на возникновение боли при пальпировании ямки под ключицей, трапецевидной и парацерквикальной мышцы;
- Тест на выявление пониженной чувствительности кожных покровов рук.
- Тест Эдсона при наличии болезни покажет снижение пульса на запястье. Проводят его во время вдоха, когда пациент запрокидывает назад или склоняет набок голову. Еще один важный тест для лучевой артерии. Ее пережимают пальцем, а больной в течение 2 минут сжимает и энергично разжимает кулак. В нормальном состоянии кожный покров руки принимает нормальный цвет быстро. Во время диагностики обязательно делается рентгеновский снимок для выявления аномалии рук.
- Рентгеноконтрастная ангиография позволяет выявить суженные или закупоренные участки сосудов, расширения патологического характера, тромбы и их месторасположение.
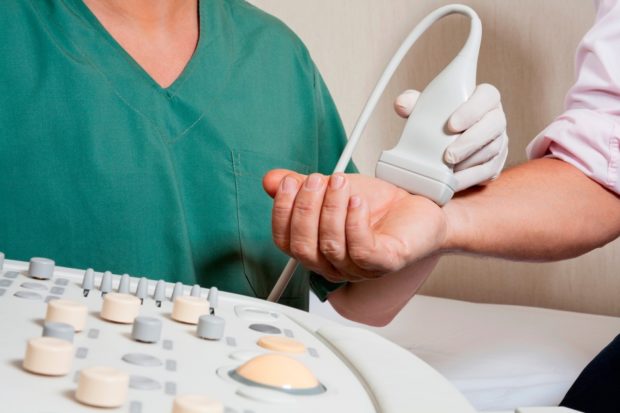
Назначают и ультразвуковое исследование сосудов. Оно позволяет выявить:
- Признаки начинающегося тромбоза;
- Венозную недостаточность в хронической стадии;
- Аневризму периферических сосудов.
УЗИ используют и для контроля над появлением участков расширенных вен, при ишемии, сопровождающейся патологическим состоянием сосудов. Заболевание артерий часто диагностируют уже после выявления ишемии и тромбоэмболии.
При атеросклерозе сосудов верхних конечностей метод, продолжительность и комплексность лечения зависит от стадии болезни. На начальном этапе, если оно не спровоцировано фоновыми заболеваниями, можно обойтись без лекарственных препаратов. Необходимо лишь:
- Исключить жирную пищу и продукты с большим количеством консервантов;
- Заниматься спортом и нести регулярные посильные физические нагрузки;
- Следить за уровнем артериального давления;
- Отказаться от вредных привычек;
- Снизить вес.
При развитии заболевания больному назначают лекарственные препараты. Для устранения сильных болевых ощущений прописывают обезболивающие уколы. Чтобы снизить давление выписывают препараты гипотензивной группы, которые также могут назначаться для улучшения кровотечения. Если имеется сахарный диабет, то необходимы препараты, регулирующие уровень глюкозы.
Средства народной медицины и физиотерапия применяются только по назначению врача и в комплексе с лекарственной терапией.
Изменение образа жизни и выполнение рекомендаций врача — главное средство предотвращения развития заболевания.
Показание к операции — полная облитерация сосуда. Существует несколько хирургических методов лечения заболевания.
Популярный способ — ангиопластика. Она заключается в надрезе сосуда и помещения баллончика на закупоренный участок. Баллончик надувается, расширяя стенки сосуда. Это приводит к нормализации движения крови. Еще один вид операции — симптаэктомия. Метод удаления всего узла используется, если болезнь находится в стадии развития и не запущена.
Шунтирование проводят при полностью закрытых сосудах и в случаях, когда не рекомендованы иные хирургические вмешательства. Его проводят методом вживления искусственных сосудов на месте пораженных участков. Если нужно удалить саму бляшку, то проводят эндартерэктомию. Это процесс открытия сосуда для вырезания атеросклерозного отложения.

При стентировании в артерию помещают тонкий материал, который расширяет диаметр сосуда и восстанавливает нормальное движение крови. В сложных ситуациях при гангренозном заражении проводят ампутацию. Операцию не относят к средствам лечения — это необходимая мера для сохранения жизни пациента.
Нарушение кровообращения приводит к атеросклерозу сосудов верхних конечностей. Симптомы и лечение зависят от степени поражения сосудов и фоновых заболеваний. Обычно на начальный стадиях пациенты ощущают онемение пальцем и чувство холода, непроизвольные судороги и болезненные ощущения во время работы и движения. Приводит к болезни не только патологические нарушения работы органов, но и неправильный образ жизни, несбалансированное питание и наследственность.
Гиподинамия ведет к ухудшению движения, а также застою крови. В результате происходит деформация сосудов.
Слишком жирная пища, обилие консервантов и химических добавок провоцируют сокращение выработки печенью ферментов, расщепляющих холестерин. Это сказывается на повышении его уровня и начале процесса отложения излишков на стенках сосудов. Если пропустить первичные симптомы, то болезнь может вызвать такие осложнения, как ишемия и гангрена. Привести это может к ампутации конечности и летальному исходу. Лечение заболевания лучше начинать на начальных стадиях, когда для улучшения здоровья достаточно придерживаться диеты и повысить физическую активность.
Облитери́рующие поражения сосудов конечностей
(лат. obliterare сглаживать, стирать; синоним окклюзионные поражении сосудов конечностей)
группа заболеваний кровеносных и лимфатических сосудов конечностей; характеризуются сужением просветов сосудов вплоть до полной облитерации (окклюзии) и сопровождаются различными степенями нарушения кровообращения и лимфообращения в конечности.
В зависимости от локализации процесса различают облитерирующие поражения вен, лимфатических сосудов и артерий конечностей. Облитерирующие поражения вен конечностей являются следствием врожденных дисплазий вен, перенесенных воспалительных процессов и тромбозов (см. Тромбоваскулит, Тромбофлебит). Облитерирующие поражения лимфатических сосудов конечностей могут быть последствием травмы, заболеваний, паразитарной инвазии и др. (см. Лимфатическая система). При этом развиваются нарушения лимфообращения различной степени — от незначительного Лимфостаза до слоновости (Слоновость).
Наиболее распространенными окклюзионными поражениями артерий являются облите-рирующий Атеросклероз, облитерирующий тромбангиит, неспецифический аортоартериит, диабетический артериит, постэмболические окклюзии и др. Менее распространены обызвествленный склероз средней оболочки артерий (Менкеберга склероз), кистозная дистрофия наружной оболочки, Артериит гигантоклеточный, фиброзно-мышечная дисплазия, идиопатическая кальцификация артерий у детей, некротизирующие ангииты, васкулиты при диффузных заболеваниях соединительной ткани — склеродермии (Склеродермия), периартериите узелковом (Периартериит узелковый), красной волчанке (Красная волчанка), ревматоидном артрите (Ревматоидный артрит) и др. Артерии верхних конечностей чаще всего поражаются при облитерирующем атеросклерозе, неспецифическом аортоартериите, болезни Рейно (см. Рейно синдром), нейроваскулярных синдромах.
Облитерирующий атеросклероз чаще развивается в артериях нижних конечностей. Изменения носят сегментарный характер, локализуются преимущественно в бедренной (рис. 1), затем в подколенной артерии. На голени обычно поражаются большеберцовые артерии. Нередко отмечаются атерокальциноз и продолженная окклюзия. Трофические нарушения тканей выражены в разной степени вплоть до некроза (рис. 2). При атеросклерозе артерий верхних конечностей чаще наблюдается окклюзия в области устья подключичной артерии. Трофические изменения в тканях отмечаются нечасто. При облитерирующем тромбангиите поражаются периферические сосуды голеней, стоп и реже кистей рук. В основе патологических изменений лежит окклюзия сосуда грануляционной тканью с последующим Тромбозом.
Диабетический артериит является следствием диабетической микроангиопатии, при которой отмечается утолщение базальных мембран за счет пропитывания их белками плазмы, что приводит к сужению и облитерации просвета сосуда.
Диффузные заболевания соединительной ткани сопровождаются поражением главным образом мелких артерий, артериол, капилляров. При узелковом периартериите, кроме того, поражаются артерии среднего калибра.
Клиническая картина многообразна, но обычно складывается из симптомов ишемии конечностей, которые сначала проявляются только при физической нагрузке. Больные жалуются на парестезии, похолодание в дистальных отделах, боли и повышенную утомляемость пораженной конечности. Характерно появление и усиление боли в икроножных мышцах голени и других мышцах нижних конечностей при ходьбе — так называемая перемежающаяся хромота. В начале заболевания она возникает сравнительно редко и после длительной ходьбы, с прогрессированием заболевания — часто, порой через каждые 100—150 м пройденного пути, что заставляет больного периодически останавливаться. С нарастанием ишемии появляются боли в покое. При этом характерным является положение больного в постели — свешивание пораженной конечности.
При осмотре выявляются бледность кожи конечности, иногда с мраморной окраской, обеднение волосяного покрова, ломкость ногтей. Позже наступает атрофия конечности, появляются трофические изменения (язва, гангрена пальцев).
Пальпация симметричных участков конечностей позволяет выявить снижение температуры. Отсутствие пульсации магистральных артерий конечности или резкое ее ослабление свидетельствует о нарушении их проходимости. При облитерирующем атеросклерозе проксимальных отделов артерий над сосудами часто выслушивается систолический шум.
В зависимости от степени выраженности клинической симптоматики различают четыре степени ишемии тканей конечности: I степень — появление перемежающейся хромоты более чем через 500 м; IIA степень — перемежающаяся хромота более чем через 200 м; IIБ степень — перемежающаяся хромота менее чем через 200 м; III степень — перемежающаяся хромота через 25 м и менее: IV степень — появление некрозов. Некрозы могут быть ограниченными (например, в виде язв на I пальце стопы, сухой гангрены кончиков пальцев стопы или кисти) или распространенными (например, гангрена стопы, гангрена голени).
Диагноз устанавливают на основании клинической картины, данных различных проб и результатов инструментального исследования. Для оценки степени нарушений артериального кровообращения наиболее часто используют пробы Оппеля, Самюэлса, Гольдфлама (см. Кровеносные сосуды), сравнительно реже — пробы Бурденко, Мошковича и др.
Проба Бурденко — появление мраморной окраски кожи на подошвенной поверхности стопы больного при сгибании им конечности в коленном суставе.
Проба Мошковича — больной в положении лежа поднимает ноги вертикально вверх, через 2 мин после побледнения кожи их дистальных (отделов он встает; в норме через 5—10 с кожа конечности становится розовой, при окклюзионных поражениях сосудов на определенных уровнях появляется мраморный, бледный или цианотичный оттенок кожи.
Проба на реактивную гиперемию Шамова и Ситенко — появление розовой окраски кожи на пальцах стопы или кисти после 5-минутного сдавления бедра или плеча пневматической манжеткой. В норме розовая окраска восстанавливается через 20—30 с после прекращения сдавления манжеткой, при поражении сосудов — позже.
Для постановки правильного диагноза большее значение, чем пробы, имеют инструментальные методы исследования, в частности определение характера и величины артериального кровотока в конечности. С этой целью используются ультразвуковая допплерография, осциллография, Плетизмография, объемная сфигмография, реовазография. Для выявления состояния сосудов в момент исследования могут быть применены различные пробы (нитроглицериновая, ишемическая, проба с физической нагрузкой и др.). Внедряются методики ультразвуковой флоуметрии, спектрального анализа и сканирования, с помощью которых можно чрескожно установить АД в непульсирующей артерии и скорость кровотока, а также увидеть контуры сосуда. Для выявления степени ишемии тканей с помощью радионуклидов может быть определен кожный и мышечный кровоток. Локальную картину изменений кровообращения конечности позволяет получить Ангиография радионуклидная. Рентгеноконтрастное исследование (аорто- или артериография) дает возможность установить окклюзию, ее выраженность, локализацию и степень развития коллатерального кровообращения (рис. 3).
В таблице приведена дифференциально-диагностическая характеристика облитерирующего атеросклероза и облитерирующего тромбангиита.
Дифференциально-диагностическая характеристика облитерирующего атеросклероза и облитерирующего тромбангиита нижних конечностей
| Показатели | Облитерирующий | Облитерирующий |
| Провоцирующие моменты | Курение, ожирение | Переохлаждение, инфекция, |
| Аллергический анамнез | Отсутствует | Имеется |
| Возраст больного | Старше 40 лет | Моложе 40 лет |
| Внешний вид больного | Старше своих лет | Моложавый |
| Симметричность поражения ног | Часто | Наблюдается часто |
| Боли в покое, ночные боли | Наблюдаются лишь при | Наблюдаются часто |
| | ишемии III—IV степени | |
| Перемежающаяся хромота | Высокая (боли в ягодичных | Низкая, на ранних стадиях |
| | мышцах) и низкая (боли в | заболевания: судорожные |
| | икроножных мышцах), | боли при ходьбе |
| | возникает сначала при | |
| | судорожных болей при | |
| Окраска кожи стопы | Бледная | Синюшная |
| Нарушение трофики | Умеренно выражены при I— | Значительно выражены |
| (гиперкератоз, дисгидроз, | III степенях | |
| изменение роста волос и ногтей) | | |
| Локализация гангрены | Развивается на пальцах, в | Развивается на концевых |
| | пяточной области и на тыле | фалангах пальцев |
| Отсутствие пульса на | Часто | Редко |
| Отсутствие пульса на | Возможно | Очень редко |
| Систолический шум над | Определяется часто | Отсутствует |
| Сопутствующие заболевания | Артериальная гипертензия, | Язвенная болезнь желудка, |
| | диабет, ишемическая | неврастения |
| Психические нарушения, | Развиваются редко, лишь | Развиваются часто |
| наркомания | при IV степени | |
| Клиническое течение | Постепенное, сезонность | Периоды обострений и |
| | отсутствует | ремиссий, связаны с |
| Гиперхолестеринемия | Определяется часто | Отсутствует |
| поражения аортоподвздошного | Обнаруживается часто | Отсутствует |
| изменения бедренных артерий | Часто окклюзии, стеноз | Редко |
| окклюзия подколенных артерий | Часто | Очень часто |
| окклюзия артерий голени | Часто | Постоянно |
| коллатерали | Крупные, хорошо развитые | Мелкие, извитые, |
Лечение комплексное, зависит от этиологии процесса, локализации поражения и степени ишемии конечности. В начальных стадиях нарушения кровообращения в основном показано консервативное лечение, которое целесообразно проводить 2—3 раза в год (продолжительность курса 1—2 месяца). Применяют сосудорасширяющие средства (папаверин, но-шпа, никошпан, галидор, компламин), спазмолитические средства (бупатол, мидокалм), препараты поджелудочной железы (андекалин, депо-падутин, депо-калликреин и др.), средства, влияющие на микроциркуляцию за счет улучшения реологических свойств крови, в частности путем уменьшения агрегации и адгезии тромбоцитов и эритроцитов (курантил, персантин, ацетилсалициловая кислота), а также пармидин. В условиях стационара хорошие результаты дают внутривенные вливания реополиглюкина, трентала. Эффективно применение солкосерила, который влияет на обменно-трофическую функцию тканей, не изменяя регионарного кровообращения. Назначают витамины группы В, транквилизаторы (тазепам, фенибут, диазепам), седативные средства. При нарушении свертывающей системы крови используют гепарин и непрямые антикоагулянты. В числе консервативных мероприятий широко применяют гипербарическую оксигенацию (Гипербарическая оксигенация), УФ-излучение, воздействие лазера. При лечении облитерирующего тромбангиита наряду с другими препаратами показаны половые гормоны, гепарин, левамизол, тавегил, дексаметазон, триамцинолон, преднизолон, а также противовоспалительная и иммунодепрессивная терапия.
С усилением степени нарушения регионарного кровообращения целесообразно (лучше в условиях стационара) внутривенное и внутриартериальное (путем катетеризации, а не пункции) введение лекарственных препаратов. Возможно использование регионарной перфузии. Курс лечения должен продолжаться 1—2 месяца.
Прямым показанием к лечению в стационаре является IIA—IV степени ишемии тканей конечности. Введение лекарственных препаратов при этом осуществляется преимущественно внутривенно, применяют также длительные внутриартериальные вливания. При этом возможно использование антикоагулянтов (гепарин) и фибринолитических средств (стрептаза, урокиназа и др.). Большое внимание уделяется ликвидации болевого синдрома. Наряду с наркотическими средствами и нейролептаналгезией (Нейролептаналгезия) хороший эффект оказывает длительная эпидуральная блокада.
Физиотерапия направлена на улучшение кровообращения, устранение гипоксии тканей, профилактику прогрессирования заболевания. Применяют методы как общего воздействия на организм, так и локального — на пораженные конечности. Из бальнеопроцедур чаще применяют различные ванны (сульфидные, кислородные, кислородно-радоновые, радоновые, йодобромные, морские ванны и др.), грязевые и озокеритовые аппликации. Процедуры (на курс 10—12) назначают ежедневно или через день, повторные курсы — после перерыва от 6 месяцев до 1 года. Импульсные токи, электрофорез лекарственных средств, местные световые ванны, УВЧ, микроволновую и магнитотерапию проводят ежедневно или через день.
ЛФК направлена на улучшение регионарного кровоснабжения и микроциркуляции, сократительной функции миокарда, состояния нервно-мышечного аппарата пораженных конечностей, тканевого метаболизма и общей физической работоспособности больного. Она показана больным облитерирующим атеросклерозом и тромбангиитом, болезнью Рейно, перенесшим реконструктивные операции на сосудах и симпатэктомию. Противопоказаниями к назначению ЛФК являются острые тромбоз и эмболия сосудов, флебиты, прогрессирующий некроз тканей с резко выраженным болевым синдромом, общей воспалительной реакцией, острые нарушения коронарного и мозгового кровообращения, ранние послеоперационные осложнения (нагноение, кровотечение, общее тяжелое состояние больного при температуре тела свыше 37,5°).
При компенсированном состоянии кровообращения конечности используют лечебную гимнастику, ходьбу, спортивные игры и упражнения (городки, волейбол, велосипед, гребля, лыжи) в индивидуальных дозировках в зависимости от времени появления перемежающейся хромоты. Физическая нагрузка определяется степенью выраженности гемодинамических расстройств. Лечебная гимнастика и плавание в бассейне целесообразны при температуре воды не ниже 30—32° (продолжительность процедур 20—25 мин), а купание и плавание в море — при температуре воды 24—26°.
Лечебная гимнастика продолжительностью 20—30 мин у больных облитерирующими поражениями сосудов нижних конечностей в фазе компенсации кровообращения предусматривает частую смену исходных положений: лежа, сидя, при ходьбе и стоя, чередуя активные усилия и расслабления мышц. При выраженных ангиоспастических реакциях, в т.ч. на физические упражнения, рекомендуется частое включение упражнений на расслабление мышц и пауз для отдыха, а также распределение специальных упражнений для ног дробными нагрузками в течение дня. В стадии декомпенсации кровообращения пораженной конечности лечебную гимнастику назначают преимущественно для здоровых конечностей и проксимальных суставов больной конечности с ограниченным усилием мышц: ее проводят в положении лежа и сидя в течение 10—15 мин. При постельном режиме целесообразна в течение дня смена положения конечности.
Эффективен массаж поясничной области или спины, в т.ч. сегментарный (ежедневный, на курс не менее 12—14 процедур). Массаж больной ноги или руки противопоказан при тромбоблитерирующих заболеваниях сосудов воспалительно-аллергического характера. У больных облитерирующим атеросклерозом целесообразен массаж ног (рук).
Показанием к реконструктивным операциям является наличие ишемии IIБ—IV степени, при условии доказанной ангиографически сегментарной окклюзии магистральной артерии с сохранением проходимости хотя бы одной артерии в дистальном сегменте конечности. Реконструктивные операции дают лучшие результаты при облитерирующем атеросклерозе, они возможны при тромбангиите, диабетическом артериите. При окклюзии после эмболии, острого тромбоза и травмы, при синдроме Лериша, поражении ветвей дуги аорты, при сдавлении подключичной артерии. Среди различных видов реконструктивных операций наибольшее распространение получило шунтирование кровеносных сосудов (см. Кровеносные сосуды). В качестве трансплантата используют преимущественно аутовену, консервированную вену пуповины человека, синтетические материалы. Все реконструктивные операции на артериях нижних конечностей возможно сочетать с поясничной симпатэктомией. В некоторых случаях проводят рентгеноэндоваскулярную дилатацию, при которой увеличивается внутренний просвет артерии. После реконструктивных операций на магистральных сосудах необходима ранняя активизация больных с целью профилактики тромбозов, пневмоний и т.д.
Результаты реконструктивных операций зависят от этиологии, распространенности поражения и степени ишемии. У большинства больных они хорошие. В послеоперационном периоде после реконструктивных операций назначают препараты, улучшающие реологические свойства крови (реополиглюкин и др.), иногда гепарин.
Библиогр.: Петровский Б.В. Хирургические болезни, М., 1980; Покровский А.В. Клиническая ангиография, М., 1979; Савельев В.С., Думпе Э.П. и Яблоков Е.Г. Болезни магистральных сосудов, М., 1972.
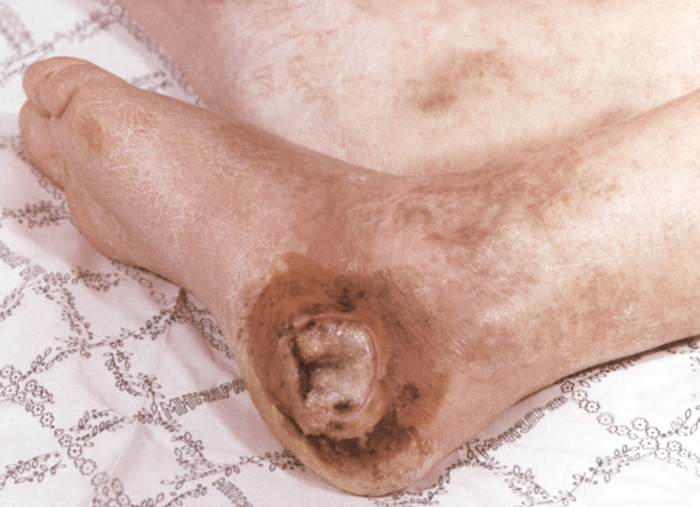
Рис. 2. Трофическая язва пяточной области стопы при облитерирующем атеросклерозе сосудов нижних конечностей.
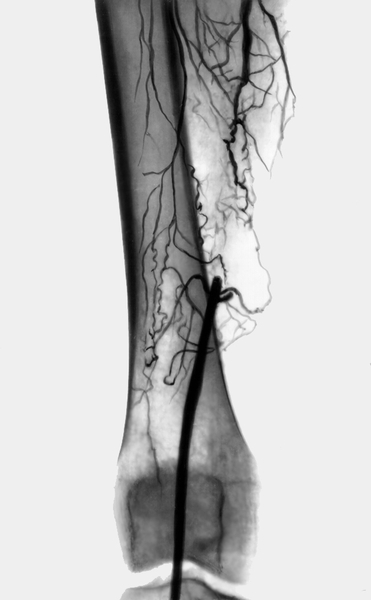
Рис. 1. Ангиограмма бедренной артерии при сегментарной ее окклюзии: видны перерыв заполнения бедренной артерии рентгеноконтрастным веществом и многочисленные коллатерали.
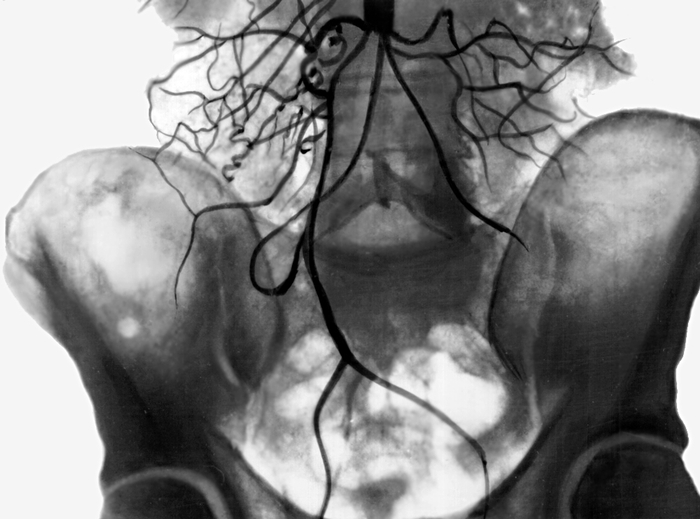
Рис. 3. Аортограмма при высокой окклюзии брюшной части аорты: видны многочисленные коллатерали, берущие начало выше уровня окклюзии аорты.
Читайте также:


