Какой анализ крови нужно сдать для определения артроза

Лабораторные анализы крови и мочи — информативные диагностические мероприятия, которые проводятся для выявления артрита и установления его вида. Клинические исследования позволяют обнаружить изменения количественного состава эритроцитов, тромбоцитов, лейкоцитов. Биохимические анализы крови проводятся для определения уровня сиаловых и мочевых кислот, белков, вырабатываемых организмом при сильном воспалительном процессе. Иммуноферментные исследования — это тестирование специфических маркеров для выявления антител — диагностических критериев ревматоидного, реактивного артритов.
При выставлении диагноза врачи учитывают результаты анализов кала и мочи. Их параметры позволяют не только дифференцировать артрит от других патологий, но и обнаружить причину некоторых заболеваний, например, хламидийную урогенитальную инфекцию.
Анализ синовиальной жидкости
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Образец синовиальной жидкости получают при проведении пункции — прокола суставной сумки специальными инструментами. Его исследование часто позволяет выявить происхождение патологии. При обнаружении в синовии примесей крови и (или) мелких фрагментов гиалинового хряща, врач предполагает развитие у пациента посттравматического артрита.
Если в синовиальной жидкости содержится гнойный экссудат, то проводятся дальнейшие исследования для установления причины его появления, например, патогенных микроорганизмов. Наличие в синовии кристаллов мочевой кислоты указывает на тяжелое течение подагры.
Общий анализ крови
В процессе исследований выявляется изменения в количественном составе красных и белых кровяных телец. Повышенный уровень лейкоцитов прямо указывает на протекание в организме пациента воспалительного процесса. По этому критерию можно косвенно судить о его интенсивности. Чем больше по сравнению с нормой в системном кровотоке лейкоцитов, тем сильнее воспаление.

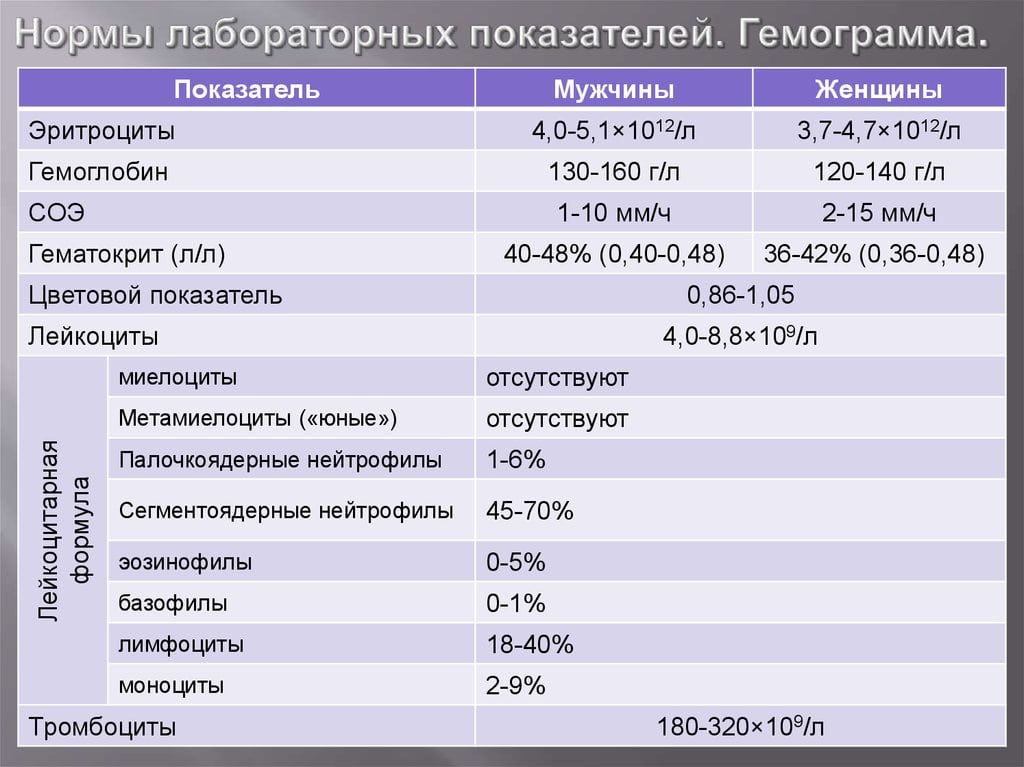
Еще один из самых информативных методов лабораторной диагностики — скорость оседания эритроцитов. В норме СОЭ не превышает 15 мм/ч у женщин, 10 мм/ч — у мужчин. Если в организме развивается патология, то в крови присутствуют его промежуточные и конечные продукты. Они прочно крепятся к эритроцитам, утяжеляя их. Поэтому скорость оседания красных кровяных телец на дно пробирки повышается. Значение СОЭ позволяет также судить о тяжести патологии. При показателях выше 4,0*109/л врач может предположить наличие у пациента:
- волчанки;
- склеродермии;
- ревматоидного артрита.
При этих аутоиммунных заболеваниях критерий СОЭ тесно связан со степенью активности воспалительного процесса.
При развитии любого вида артрита в кровеносном русле наблюдается небольшое снижение уровня эритроцитов (3,7*1012/л у женщин и 4,5*1012/л у мужчин). Уменьшается и количество гемоглобина, способного обратимо связываться с кислородом, обеспечивая его перенос в ткани. Для ревматоидного, реактивного, инфекционного артритов характерно его снижение менее 120 г/л и выявление монохромной, гипохромной, нормоцитарной, микроцитарной анемии. Значительно реже течение патологии сопровождается железодефицитной, апластической или гемолитической анемией.
При ревматоидном артрите совокупность клинико-гематологических синдромов встречается чаще, но при реактивном заболевании выраженность признаков малокровия несколько сильнее. Это объясняется высоким уровнем медиаторов цитокинов, вырабатываемых в ответ на острый воспалительный процесс.
| Лабораторные анализы для обнаружения артрита | Наименование исследований |
| Общий анализ мочи | Проводится для дифференциации артрита от других патологий. Для большинства артритов характерны нормальные значения. При системной волчанке и склеродермии повреждаются почки, поэтому в урине обнаруживаются кровь, глюкоза, белки (более 0,14 г/л). Пониженный уровень мочевой кислоты (менее 0,27 г/сут) — признак подагры |
| Посев биологического образца, взятого с мочеиспускательного канала | Посев проводится в питательные среды при подозрении на развитие хламидийного артрита. По количеству сформировавшихся колоний можно установить интенсивность воспалительного процесса, спровоцированного патогенными микроорганизмами |
Серологические анализы крови
В процессе серологического исследования крови качественно определяется ревматоидный фактор (РФ). Это не самый информативный критерий ревматоидного артрита, так как примерно такие же его значения характерны для красной волчанки и склеродермии. Но повышение уровня ревматоидного фактора более 10 Ед/мл с высокой вероятностью указывает на развитие пока еще окончательного неизлечимого вида артрита. РФ — иммуноглобулины, вырабатывающиеся синовиальной оболочкой для атаки на собственные клетки организма. Это происходит только при развитии аутоиммунных патологий, к которым и относится ревматоидный артрит.
Принцип обнаружения аномальных антител основан на их способности взаимодействовать с Fc-фрагментами иммуноглобулинов. В крови здорового человека допустимо присутствие некоторого количества РФ (менее 10-20 Ед/мл.), который остается после перенесенных инфекционных заболеваний.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
В лабораториях ревматоидный фактор определяется в качественном и в количественном значениях, причем в разных учреждениях полученные параметры могут немного отличаться из-за использования различных реагентов и оборудования. Для качественного выявления проводится латекс-тестирование или реакция Ваалера-Роуза. Установить количество позволяют результаты нефелометрического или турбидиметрического исследования. Но в последнее время предпочтение отдается ИФА – иммуноферментному анализу, обнаруживающему РФ и другие патологические иммуноглобулины.

Любая аутоиммунная реакция сопровождается выработкой антинуклеарных антител, атакующих белковые ядра клеток суставных структур. Поэтому при их обнаружении в крови врач подозревает развитие реактивного или ревматоидного артрита. Если при клиническом анализе высока скорость оседания эритроцитов, то это становится показанием для выявления уровня антинуклеарных антител. Диагностический маркер не специфичен, так как его высокие значения характерны и для других заболеваний:
- склеродермии;
- различных форм гепатита.
С высокой достоверностью на развитие ревматоидного артрита указывают высокие параметры АЦЦП (антицитруллиновых антител). Они продуцируются иммунной системой в ответ на обнаружение циклических цитруллиновых пептидов, по химической структуре схожих с аминокислотой, содержащейся в белковых молекулах синовиальной капсулы. Точность этого диагностического критерия — более 90%.
Биохимические анализы крови
Биохимические анализы при артрите помогают установить причину его развития. Обязательно определяется уровень мочевой кислоты. Ее повышенные значения при норме до 5,8 мг/дл позволяют предположить у пациента подагру, протекающую на фоне накопления в суставах и почках солей мочевой кислоты. Большое содержание мочевины в системном кровотоке обнаруживается при подагрических атаках. Устанавливаются уровни креатинина (конечного продукта креатин-фосфатной реакции) и мочевины (конечный продукт белкового метаболизма). Если параметры соответственно выше 110 мкмоль/л и 7,5 ммоль/л, то это указывает на поражение почечных структур, характерное для системных патологий, или вторичную подагру.

Обнаруженные в кровеносном русле биохимические компоненты могут стать маркером воспалительного процесса и его интенсивности. Например, во время обострения ревматоидного артрита обнаруживается высокий уровень гаптоглобина. Появление этого белка свидетельствует о разрушении большого количества эритроцитов. В процессе биохимических исследований устанавливаются количественные значения и таких компонентов:
- фибриноген — специфический белок плазмы в растворенном виде. При сворачивании крови именно из него формируются тромбы. У людей с ревматоидным артритом его содержится в сыворотке значительно больше нормы (2-4 г/л);
- сиаловые кислоты — производные нейраминовой кислоты, входящие в состав гликопротеидов, гликолипидов. Сыворотка здорового человека содержит их около 2,33 ммоль/л. Более высокие значения свидетельствуют о развитии воспалительного процесса в соединительных тканях суставов;
- серомукоиды — сывороточные гликопротеины (сложные белки, содержащие углеводы). Обычно при превышении нормальных значений указывает на прогрессирование ревматоидного или реактивного артрита, необходимость срочного врачебного вмешательства.

Выявляется и С-реактивный белок, который относится к протеинам острой фазы. Концентрация таких белков всегда высока при сильном воспалении. Его обнаружение позволяет предположить наличие у пациента инфекционного, реактивного, ревматоидного артрита.
С-реактивный белок усиленно продуцируется иммунной системой в ответ на внедрение в организм патогенных бактерий или агентов аллергии. Установление его количества позволяет дифференцировать артриты от артрозов, не сопровождающихся интенсивным воспалением. Уровень С-реактивного белка не является специфическим диагностическим маркером артритов аутоиммунного или инфекционного происхождения. Но его повышение практически всегда наблюдается при системных патологиях, которые поражают суставные структуры одновременно или последовательно вместе с внутренними органами.
Артроз – заболевание, развивающееся медленно, на первой стадии практически незаметно для пациента. Мало, идущих в медицинское учреждение при обнаружении первичных симптомов заболеваний коленного, тазобедренного, других суставов.
Независимо от стадии артроза, опроса больного с уточнением жалоб, осмотра недостаточно. Чтобы не спутать артроз с иными заболеваниями, симптомы которых могут быть схожими, стоит провести клинические анализы, исследования. Полученные результаты позволяют установить точный диагноз, назначить правильное, эффективное лечение коленного, голеностопного, тазобедренного сустава.
Список исследований
Анализа, который сразу определит присутствие остеоартроза сустава не существует. Есть исследования, позволяющие исключить наличие других патологий. К ним относятся:
- Клинический, биохимический анализы крови;
- Рентгенографический анализ;
- Магниторезонансная, компьютерная томография;
- УЗИ;
- Артроскопия.
Рентгенографическое исследование позволяет выявить артроз, определить степень заболевания, нарушения, вызванные им. Благодаря снимку выявляются признаки, свидетельствующие о наличии артроза, не иных патологий коленного, тазобедренного, других суставов. К признакам относятся: существенное уменьшение зазоров между суставообразующими костями, уплотнение хрящевой ткани, присутствие остеофитов, наличие костных разрастаний. Рентгеновский анализ считается главным при диагностике суставных заболеваний. Бывают случаи, когда снимок не даёт точных ответов, вызывает сомнения по поводу установки точного диагноза (на ранней стадии артроза сложно выявить разрушение, деформацию суставов). В таких случаях прибегают к МРТ обследованию.
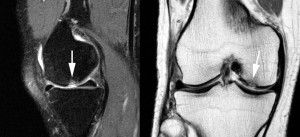
Магниторезонансная томография позволяет получать чёткое изображение, чем при рентгеновском анализе. МРТ отличается стоимостью, которая в разы выше рентгена. Но исследование позволяет подтвердить, опровергнуть наличие остеоартроза – на снимке чётко видны суставные кости, мягкие ткани (капсулы, мениски, хрящи, связки). В обычных поликлиниках не имеется оборудования для проведения таких анализов, при подозрениях наличия артроза лучше обращаться в специализированные клиники, центры.
Компьютерная томография назначается, если пациенту противопоказано проведение МРТ-обследования (при наличии кардиологического стимулятора и др.), нет возможности провести его. КТ позволяет получить изображение всех прослоек сустава. Обследование представляет нечто среднее между рентгеном и МРТ.
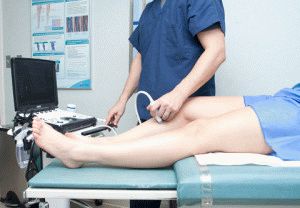
При помощи ультразвукового анализа можно оценить степень изношенности, утончения хрящевой прослойки, проследить количественное изменение жидкости, скапливаемой в суставе. УЗИ редко назначают для диагностирования артроза, анализ позволяет определить сложность ситуации. УЗИ коленного сустава позволяет увидеть степень сохранности менисков, определить наличие, отсутствие кисты Бейкера, кристаллов кислоты мочевой. Объективно описать картину болезни может узкопрофильный врач – УЗИст.
Артроскопия назначается реже, чем УЗИ. Обследование осуществляется путём введения камеры в небольшие надрезы в области суставов. На экране можно увидеть особенности структуры поражённого сустава. Артроскопия уместна при артрозе тазобедренных суставов, применима для коленного, иных суставов.
Для получения полной картины заболевания, оценки ситуации стоит проводить комплексное обследование, в котором внимание уделить анализам крови.
Какие анализы крови сдать при артрозе
Анализы при артрозе назначаются не для его выявления, а для исключения других болезней, сужая круг возможных диагнозов. Кровь при артрозе назначают и сдают в лабораториях медицинских учреждений двух видов: клиническое исследование, биохимия.
Особенность клинического исследования крови заключается, в том, что при наличии артроза он имеет нормальные показания. Часто отслеживается колебание показателей скорости оседания эритроцитов (СОЭ) – красных тел крови.
Если СОЭ повышен, при этом присутствует болевой синдром, то можно говорить о присутствии процессов, носящих ревматический характер. Боли усиливаются утром, ночью, это свидетельствует об артрите, ревматизме, не остеоартрозе. Если СОЭ повышен до уровня 25 мм и больше, то это свидетельствует о присутствии воспаления в суставах. При высоком уровне СОЭ, лейкоцитов в организме происходит воспаление инфекционного характера, отображаются на состоянии суставов нижних конечностей.

При разрушении хрящевой прослойки в суставах ног отклонений в клинических анализах не наблюдается. Все показатели остаются на уровне нормы. В редких случаях артроза, которые сопровождаются скапливанием синовиальной жидкости в суставе (синовит), СОЭ может иметь значительно повышенный уровень. Когда уровень СОЭ в крови повышен, можно говорить о наличии процессов воспаления, характер которых стоит выяснять при помощи дополнительных анализов.
Второй вариант анализа крови при артрите – биохимический. Биохимия крови (берётся кровь с вены) при артрозе осуществляется на голодный желудок (пациент не должен есть минимум 6 часов, в идеале 12). Это позволит получить более чистые показатели. При помощи анализа можно определить, присутствует ли процесс воспаления в организме. Позволяет отличать артрит от артроза.
При артрите наблюдается завышенный показатель C-реактивного белка, серомукоидов, различных видов иммуноглобулинов. Все эти показатели при артрозе остаются в приемлемых рамках нормы. Поэтому сдача БАКа важна при подозрениях на артрит или артроз. Их симптоматика схожа, отличить позволяет анализ крови, показывающий присутствие, отсутствие воспаления в суставах.
Артроз – заболевание не воспалительного характера, отклонения от нормы показателей свидетельствуют о других патологиях. Наличие мочевой кислоты говорит о подагре, высокий уровень глобулинов, иммуноглобулинов – о ревматоидном артрите.
При помощи проведения описанного списка анализов врачи разграничивают, какие могут быть проблемы – заболевания суставов воспалительного характера, артрозы.
Рентгенография тазобедренного сустава может быть назначена при нарушении ходьбы или опорной функции, а также при болях в данной области.
С помощью компьютерной томографии суставов можно получить подробные снимки в разных проекциях.
Магнитно-резонансная томография суставов с контрастированием может использоваться при наличии противопоказаний к рентгеновскому излучению.
Комплексные программы содержат набор медицинских услуг и обходятся, как правило, дешевле, чем каждая услуга отдельно.
Рентгеноденситометрия направлена на изучение минеральной плотности костной ткани.
В современных коммерческих лабораториях медицинские услуги оказываются с учетом индивидуальных особенностей пациента, а результаты могут быть записаны на компакт-диск.
Заболевания суставов не начинаются в одночасье – появившиеся боли говорят о том, что болезнь уже достигла определенной стадии. Как следить за состоянием суставов, чтобы вовремя обнаружить отклонение от нормы и сразу же приступить к лечению? Давайте в этом разберемся.
Грамотная диагностика болезней суставов – залог эффективности лечения
Боли в суставах могут быть сигналом артрита, в том числе ревматоидного, артроза, остеоартроза, бурсита, хондрокальциноза, болезни Бехтерева и других заболеваний. О возникших проблемах обычно говорят нижеперечисленные симптомы.
Появление болей в коленях во время подъема или спуска по лестнице может сигнализировать об остеоартрозе. Это заболевание иногда затрагивает и пальцы рук – в таком случае происходит уплотнение верхних фаланг. Неожиданная острая боль в пальце большой ноги – типичный сигнал артрита. Эта болезнь нередко поражает тазобедренные суставы и дает о себе знать сильными болями в верхней части ноги. Ревматоидный артирит может проявляться в нарушении мелкой моторики рук, когда становится трудно вставить ключ в замок или нитку в иголку.
К сожалению, сегодня заболеваниями суставов страдают 30% населения планеты, и в их числе не только люди солидного возраста. Болезни суставов развиваются стремительно, поэтому очень важно вовремя их диагностировать и начать лечить. Это поможет сохранить подвижность, легкость движений и избавит от сильных болей.
Для справки
Какие функции выполняют суставы?
- Передвижение в пространстве – именно суставы позволяют нам ходить, бегать, прыгать.
- Подвижность – с помощью суставов мы закидываем ногу на ногу, приседаем, поднимаем и опускаем руки, сжимаем кулаки.
- Сохранение положения тела – суставы позволяют сидеть на корточках или на стуле, подавшись вперед, стоять, опираясь на что-либо.
Первый визит к врачу начинается с общего осмотра, который позволяет увидеть внешние отклонения от нормы. Это может быть, например, отечность в зоне сустава. При общем осмотре доктор может попросить пациента произвести те или иные движения, чтобы понять характер боли и зону ее распространения. Осанка и походка также могут свидетельствовать о заболеваниях суставов.
Еще один самый распространенный и самый простой метод обследования – ощупывание, или пальпация. С помощью прикосновений врач обнаруживает внешние признаки болезней суставов. Так, например, можно найти ревматические и ревматоидные узелки, обнаружить место, где происходит дискомфорт во время движений, определить состояние суставной капсулы, изменение температуры и влажности кожи в зоне суставов.
Общий осмотр и пальпация – самые доступные методы обследования, но они происходят без применения технических средств, поэтому не дают полного представления о клинической картине заболевания.
Это способ обследования с помощью гониометра – приспособления, позволяющего определить амплитуду подвижности суставов. Гониометр напоминает транспортир и позволяет определить угол подвижности. Пациент делает ряд необходимых движений (сгибания, разгибания, подъем и опускание конечностей), а доктор производит замеры, фиксирует показатели и соотносит их с нормой.
Более точные сведения о состоянии пациента и его заболевании можно получить, узнав результаты анализов.
Анализ крови
Многие показатели анализа крови говорят о болезни суставов. Так, при биохимическом анализе, доктор обязательно обратит внимание на содержание С-реактивного белка в сыворотке крови, на содержание общего белка, на дефиниламиновую реакцию и другие показатели. Тревожным сигналом следует считать увеличение РОЭ (реакция оседания эритроцитов), поскольку это отражает уровень воспалительного процесса. При ревматических воспалительных патологиях иммунологический анализ крови показывает антинуклеарные антитела (АНА). При артрите и других болезнях суставов в сыворотке крови резко повышается уровень мочевой кислоты. Кроме того, у пациентов, страдающих ревматизмом, псориатическим полиартритом, болезнью Бехтерева и другими заболеваниями суставов, наблюдается изменение содержания лизосомальных ферментов (кислой протеиназы, кислой фосфатазф, дезоксирибонуклеазы, катепсины) в сыворотке крови и синовиальной жидкости.
Анализ мочи
Стоит отметить, что значительные отклонения от нормы в анализе мочи наблюдаются только при тяжелых формах заболеваний суставов. Однако следует помнить, что у здоровых людей белок и кровь в моче не должны присутствовать. Их появление указывает на наличие заболеваний.
В деталях изучить состояние суставов и их структуру позволяют методы лучевой диагностики. Предварительной подготовки эти процедуры не требуют.
Рентгенологическое исследование. Показанием к его проведению могут стать боли в области суставов, затруднительная подвижность, отечность и изменение цвета кожи в области суставов. При обследовании изображение суставов проецируется на особую пленку с помощью рентгеновских лучей. Специальный аппарат направляет лучи на обследуемую область, в целях безопасности все жизненно важные органы человека закрываются защитным свинцовым фартуком. Пациент при этом либо сидит, либо лежит. Рентген позволяет увидеть деформацию суставов и их патологию. Процедура занимает не более трех минут, результаты могут быть представлены минут через 15 в виде снимка. Даже при использовании самой современной аппаратуры минимальное излучение имеет место, поэтому рентген, как и другие лучевые методы исследования, не рекомендуется делать беременным женщинам.
Артрография – более точный метод по сравнению с обычным рентгеном. Его используют при повреждении менисков, связок, подозрении на разрыв суставной капсулы. Перед артрографией суставы искусственно контрастируют. Для этого в полость сустава вводят специальное вещество, затем просят пациента сделать несколько движений и фиксируют изображение прицельной рентгенографией. Результат, в зависимости от аппаратуры, может быть получен на мониторе или на пленке. Процедура длится около 10 минут и не представляет опасности. Однако если у пациента есть аллергическая реакция на йодированные контрастные вещества, это является противопоказанием для данного обследования.
Радионуклеидные методы исследования позволяют распознавать патологии с помощью радиофармпрепаратов. Самый популярный метод радионуклеидной диагностики – сцинтиграфия. В организм вводятся радиоактивные изотопы, а получение качественного изображения достигается за счет испускаемого ими излучения. Процедура происходит с использованием однофотонного эмиссионного компьютерного томографа. Визуализация осуществляется на клеточном уровне и не дублирует результаты других лучевых исследований. Это позволяет видеть функциональные изменения, которые происходят в организме раньше анатомических. Процедура является безопасной, так как используются гамма-изулучающие радионуклеиды с коротким периодом полураспада, лучевая нагрузка не выше, чем при обычном рентгене. Противопоказания к проведению обследования: беременность и кормление грудью. Результаты пациент может узнать сразу по ее окончании.
МРТ позволяет увидеть во всех деталях клиническую картину при травмах и дегенеративных заболеваниях суставов, например, при хроническом артрите. Также МРТ дает возможность диагностировать остеоартрит, септический артрит, остеомиелит и другие заболевания. Процедура длится 10-20 минут, а заключение в виде протокола обследования и снимков пациент может получить уже через 20-30 минут.
Данное обследование суставов не является опасным, так как используемое магнитное поле не представляет угроз для человеческого организма, поэтому практически никаких ограничений здесь не существует. Однако МРТ противопоказана людям, имеющим кардиостимулятор, кровоостанавливающие клипсы сосудов, электронные или ферромагнитные имплантаты среднего уха.
Этот метод диагностики суставов основан на использовании ультразвуковых волн. Специальный аппарат излучает волны определенной частоты, они взаимодействуют с мягкими тканями и проникают в зону исследования. УЗИ суставов назначают при травмах, ревматологических патологиях, сопровождаемых воспалительными процессами.
Акустические колебания фиксирует специальный сканер, изображение сразу появляется на мониторе, при необходимости его можно распечатать, то есть, результат пациент узнает фактически сразу. Во время процедуры, чтобы между сканером и зоной обследования не было воздуха, поверхность тела смазывают специальным гелем. Доктор водит по телу датчиком, что не доставляет пациенту ни малейшего дискомфорта. УЗИ является наиболее безопасной процедурой, возможной даже во время беременности.
Наиболее оптимальный метод для диагностики суставов в каждом конкретном случае подбирает лечащий врач с учетом жалоб пациента, состояния его организма и необходимости детализировать исследуемую зону. Порой для диагностики неосложненного артроза тазобедренного сустава на начальной стадии достаточно обычного рентгена. При жалобах на периодические умеренные боли, как правило, практикуют именно это обследование, и его бывает достаточно. А вот, например, при запущенной форме болезни Бехтерева лучше прибегнуть к компьютерной томографии.
Разумеется, чтобы получить наиболее точный результат, лучше использовать современные методы диагностики суставов: КТ, МРТ, УЗИ. Обратиться в клинику, где проводят такие обследования, можно без предварительной консультации. Специалист, проводящий диагностику, озвучит вашу клиническую картину и даст соответствующую рекомендацию, посоветует, к какому врачу обратиться: остеопату, ортопеду или травматологу.
При выборе клиники, где проводят диагностику суставов, следует обратить внимание на репутацию этого учреждения, наличие у него лицензии, на профессионализм медицинских сотрудников. Сделать наиболее информативное обследование можно только на высокотехнологичной аппаратуре, это тоже следует учесть.
Лицензия на осуществление медицинской деятельности ЛО-77-01-015932 от 18.04.2018.
Анализы крови при артрозе требуются прежде всего для исключения других заболеваний. Особенно актуальна такая диагностика при подозрении на коксартроз или гонартроз (для отличия болезни от ревматоидного артрита).
Диагностика крови это одна из самых доступных процедур в плане обследования на артроз. Она и по стоимости дешевле, и проводится в каждом городе. Для сравнения: КТ или МРТ гораздо дороже стоят, и доступны только в крупных стационарах.
1 Назначают ли анализ крови при артрозе, и для чего?
Да, анализы крови назначаются при подозрениях на артроз, или при его наличии. Такое обследование может потребоваться для подтверждения диагноза (чтобы понять, что у больного есть именно артрит, а не другая похожая болезнь).
Ревматоидный артрит и некоторые другие виды аутоиммунных и воспалительных артритов могут по симптомам напоминать артроз. Именно в таких случаях и требуется сдача крови, так как других способов дифференциации нет.
Можно посмотреть на данные визуализирующего обследования (рентген, МРТ или КТ), однако найти отличия не всегда удается. На таких снимках могут быть видны изменения, свойственные многим заболеваниям суставов. Поэтому визуализирующая диагностика не всегда подходит для дифференциальной диагностики.

При артрозах проведение анализов крови не является обязательным условием, но рекомендуемым
Можно еще провести артроскопию, но это инвазивная процедура (по сути мини-операция). И многие пациенты по возможности хотят ее избежать.
Диагностика крови может быть назначена не только при начале болезни. Ее делают и при обострении артроза, чтобы предупредить развитие осложнений или вовремя их заметить. Независимо от показаний такое обследование назначается врачом-терапевтом, ревматологом, инфекционистом или ортопедом.
Основные показания для сдачи крови:
- Необходимость в дифференциальной диагностике (между артрозом и другими похожими заболеваниями).
- Контроль за ходом медикаментозного лечения артроза (анализ позволит понять, как реагирует болезнь на принимаемые лекарства).
- Выявление осложнений при обострения, выявление причин обострений.
В большинстве случаев анализ проводят при первом обращении пациента, при постановке диагноза. Затем в течение года делается несколько повторных анализов.
Если пациент попал в больницу с тяжелой формой острого артроза или его обострения, ему может быть назначены несколько анализов в течение 1-2 недель. Если болезнь находится в стадии ремиссии, то сдачу крови делают 1 раз в 3-6 месяцев.
к меню ↑
Сначала нужно разобраться, какие именно анализы крови подходят. В большинстве случаев это биохимический анализ крови и исследование на ревмопробы.
Биохимический анализ проводят строго натощак, кровь берут из вены.
Этой же крови достаточно для проведения еще и ревмопроб. Ревмопробы используются только с одной целью: дифференциальная диагностика между артритом и артрозом. В первую очередь исключается ревматоидный артрит, как наиболее часто встречающийся.
Существует еще и клинический анализ, для которого проба берется из пальца руки. Эта процедура является обязательной при первом обращении к врачу с жалобой на боль в любой группе суставов.
Ревмопробы проводятся не во всех медицинских учреждениях. Биохимический и клинический анализы обычно доступны во всех поликлиниках.
2 Результаты анализа: нормы и отклонения
При артрозах методика клинического анализа в большинстве случаев является неэффективной, и ничего нужного не показывает. Только в редких случаях возможны небольшие изменения в скорости или реакции оседания эритроцитов (СОЭ или РОЭ).
Подобные изменения на фоне артроза если и фиксируются по данным клинического исследования крови, то только при поражении крупных суставов. Если фиксируется сильное изменение СОЭ или РОЭ в сторону повышения – это, вероятнее всего, свидетельствует о воспалительном (ревматическом) происхождении болей в суставах.
Результаты клинического анализа:
- умеренное повышение скорости оседания эритроцитов (СОЭ) до 25 мм указывает на артроз, осложненный синовитом;
- в рамках дифференциальной диагностики: повышение СОЭ до 40-80 мм указывает на ревматической (воспалительный) артрит.

Чаще всего кровь для анализа берется из кубитальной вены руки
Результаты биохимического анализа:
- при артрозе результаты остаются нормальными;
- повышение уровня С-реактивного белка или серомукоида указывает на возможный артрит (не только ревматоидный, но и инфекционный, псориатический).
Анализов крови недостаточно для постановки диагноза артроза (а вот для выявления артрита таких обследований достаточно). Обязательно должна проводиться визуализирующая диагностика с применением рентгенографии, компьютерной или магнитно-резонансной томографии (КТ или МРТ).
к меню ↑
Читайте также:


