Как убирают спицу из пальца после операции на сухожилия

Операция на сухожилии кисти и пальцев рук показана больным с травмами, повлекшими разрыв сухожилия и нарушение подвижности пальцев. Такие вмешательства считаются сложными, имеют свою специфику, требуют правильной и длительной реабилитации, от которой зависит возможность полного или частичного восстановления исходного объема движений, мелкой моторики, письма.

Вмешательства на сухожилиях проводятся часто, ведь руки постоянно используются в быту и профессиональной деятельности, а потому и подвержены разного рода повреждениям. По статистике, почти треть всех травм кисти протекают с нарушением целостности сухожилия.
Любые травмы сухожилий пальцев или кисти требуют хирургической коррекции, в отличие от, к примеру, повреждений плечевого сустава. Операция на сухожилии плеча проводится лишь в особо тяжелых случаях, а большинству пациентов достаточно иммобилизации и медикаментозной терапии.
На практике хирурги чаще всего сталкиваются с травмами сухожилий сгибателей, которые расположены относительно поверхностно. Реже вовлекаются нервы пальцев, а на третьем месте по частоте стоят повреждения сухожилий мышц-разгибателей, причем последние могут разрываться от кончиков пальцев и до уровня средней трети предплечья.
Сухожилия пальцев имеют одинаковое строение, отличие состоит лишь в их толщине и форме на разных уровнях, в связи с чем хирурги условно выделяют пять зон травмирования, в соответствии с которыми операции приобретают некоторые технические особенности.

Очень большие сложности в лечении возникают при повреждении сухожилий, которые сочетаются с нарушением целостности сосудов и нервов и, особенно, переломами фаланг пальцев. Такие травмы требуют сложнейших пластических операций, которые под силу только высококвалифицированному хирургу, специализирующемуся на хирургической патологии кистей рук.
Показания и противопоказания к операции на сухожилиях рук
Операция на сухожилии руки показана при любой травме, сопровождающейся нарушением его целостности — резаная рана, причиненная ножом, осколком стекла и др., огнестрельное ранение, раздавливание мягких тканей с переломами пальцев и разрушением сухожилий, неосторожное использование пиротехники.
Экстренное вмешательство необходимо при отрывах пальцев или отдельных фаланг. Плановая операция проводится при:
- Синовиальных кистах;
- Туннельном синдроме;
- Контрактурных изменениях кисти;
- Зарубцевавшихся травмах сухожилий сгибателя или разгибателя пальца;
- Рубцовых деформациях.
Сухожилия очень прочны благодаря продольно ориентированным коллагеновым и эластическим волокнам, а наиболее уязвимое их место — зона перехода в брюшко мышцы или место крепления к кости. Самостоятельно срастись они не смогут, поскольку сокращение мышечных волокон ведет к сильному расхождению его краев, которые невозможно сопоставить без операции.
Клетки, образующие сухожильную ткань, не способны к активному размножению, поэтому регенерация происходит за счет рубцевания. Если операция не будет проведена, то уже к концу первой недели после травмы между концами сухожилия появится рыхлая соединительная ткань с многочисленными сосудами, на второй — волокна, а по истечении месяца — плотный рубец.
Восстановленное за счет рубца сухожилие не способно в полной мере обеспечить двигательную функцию пальцев, из-за чего уменьшается мышечная сила и скоординированная работа сгибателей и разгибателей пальцев руки.
Длительное сокращение мышц, которые не удерживаются целостным сухожилием, ведет к их атрофическим изменениям, которые спустя 6 недель становятся необратимыми, а через три месяца и более хирургу будет крайне затруднительно выделить свободные сухожильные концы.
Противопоказанием к операции на сухожилии пальца или руки может стать обширная рана с нагноением, микробным обсеменением мягких тканей, тяжелое состояние пациента — шок, кома, выраженные нарушения свертываемости крови. В таких случаях с хирургическим лечением придется повременить, отложив его до момента стабилизации состояния больного.
Подготовка к операции и методы обезболивания

Операция на сухожилии руки обычно проводится под местным обезболиванием или в условиях проводниковой анестезии, но во всех случаях важно, чтобы обезболивание было достаточно сильным и продолжительным, не оказывало влияния на сознание пациента, с которым хирург общается во время операции. Используемые препараты не должны вызывать ни общие, ни местные осложнения.
При плановой операции пациент является в клинику в назначенное время с результатами анализов крови и мочи, коагулограммой, а в случае приема кроверазжижающих препаратов последние должны быть отменены заранее. Специфическая подготовка может включать ЛФК.
Если имеет место травматическое повреждение тканей пальцев, а состояние пациента усугубляется другими повреждениями или сопутствующими заболеваниями, то операция откладывается до момента стабилизации работы жизненно важных органов. Проводится противошоковая терапия, восполнение потерянной крови, профилактика или лечение инфекционных процессов.
При сильном микробном загрязнении раны руки, развивающемся нагноении до вмешательства вводятся антибиотики, лечение которыми продолжается и в послеоперационном периоде.
Подготовительным этапом перед восстановлением целостности сухожилия может стать первичная хирургическая обработка раны, которая необходима пациентам с открытыми и глубокими повреждениями тканей кисти, сопровождающимися костными переломами, размозжением, отрывом фаланг или целого пальца.
Если оперирующий хирург не обладает достаточным опытом операций на кистях, то оптимальным будет промыть рану, остановить кровотечение и наложить швы в случае резаного ранения. После этого пациент должен быть направлен в специализированное отделение. Без первичной обработки раны сухожилия могут сместиться, зафиксироваться соединительной тканью в неправильном положении, что создаст значительные трудности на этапе реконструктивного лечения.
В случае плановых операций на сухожилиях пальцев и кисти проводится специальная подготовка:
- Лечебная физкультура пораженных и здоровых участков;
- Парафиновые аппликации на кисть или пальцы;
- Подготовка кожных покровов в месте предполагаемых разрезов;
- Восстановление пассивных движений пальцев, когда поврежденный палец фиксируется к здоровому пластырем и совершает вместе с ним движения;
- При сформированных контрактурах рекомендована лечебная гимнастика по полчаса ежедневно, при этом важно не допустить появление болезненности.
Техника и сроки выполнения операций на сухожилиях пальцев
Наиболее частыми разновидностями операций на сухожилиях кисти считаются:
- Наложение шва;
- Тенолиз — рассечение спаек;
- Тенодез — фиксация сухожилия к кости;
- Перемещение в другое ложе из зарубцевавшегося;
- Трансплантация.
Операция при разрыве сухожилия кисти состоит в наложении шва, причем, чем раньше это будет сделано, тем выше шансы на успешную реабилитацию. Правильная первичная хирургическая обработка в значительной степени помогает наложению шва и срастанию волокон.
Важным правилом, которое должен соблюдать хирург при сшивании сухожилий, – это как можно меньшее количество продольных разрезов, которые еще больше травмируют и без того поврежденную кисть.
Правила наложения шва при травмах сухожилия сгибателя пальцев:
- Ближний к запястью конец сухожилия выделяется из мягких тканей через отдельный поперечный разрез вдоль дистальной ладонной складки;
- По возможности обеспечивается минимальное повреждение костно-фиброзного канала кисти;
- Для сшивания рекомендуется использовать тонкие и прочные нити, обязательно накладывается дополнительный рассасывающийся шов на края разорванного сухожилия.
После обработки раны антисептиками, хирург производит необходимое количество разрезов в поперечном направлении, выводит концы сухожилия и сшивает их с соблюдением вышеописанных правил. Шов сухожилия должен быть простым с точки зрения хирургической техники, концы сшиваемого сухожилия не должны перекручиваться, между ними не следует оставлять зазор, в котором впоследствии разрастется рубец. Узлы погружают внутрь сухожилия, не допуская его разволокнения, а главный шов располагается внутриствольно.

виды сухожильного шва
Сегодня используется более 70 разновидностей сухожильных швов, но идеальный вариант так и не найден, а недостатки присущи каждому типу шва. Наиболее распространен так называемый спиральный, единственным недостатком которого можно считать необходимость тщательного исполнения. Любые технические погрешности при спиральном шве приведут к серьезным осложнениям и рубцеванию.
Операция на пальце руки обычно проводится при согнутом его положении. При повреждении сухожилий глубоких сгибателей техника сшивания зависит от уровня травмы:
- При отрыве сухожилия в самой дальней его части производится фиксация конца к дистальной фаланге или проведение сшивающей нити через ноготь и крепление ее там при помощи специальной пуговицы, которая удаляется через 4-5 недель, при невозможности фиксации к фаланге накладывается сухожильный шов и дополнительный обвивной;
- Самая сложная зона — от середины средней фаланги и до основания пальца, при травмах сухожилий в этой области возможно наложение внутриствольных швов, фиксация швов на коже сбоку фаланги при помощи пуговиц, иссечение поверхностного сухожилия при сочетанной травме ради сшивания глубокого и сохранения движения пальца;
- Операция на сухожилие кисти показана при разрыве сухожилий зоны от основания пальца и до запястья, необходимо наложение швов на каждый поврежденный сухожильный ствол, а в качестве прокладок, обеспечивающих скольжение, используются жировая ткань или мышцы;
- Травма сухожилий на уровне связки запястья требует наложения швов и обязательного иссечения самой связки, чтобы неизбежное увеличение объема сшитых тканей во время заживления не привело к компрессии и рубцовому сращению неповрежденных тканей, сосудов и нервов;
- При травмах выше проксимального края связки запястья хирург действует крайне аккуратно ввиду близости крупных сосудов и нервов, а также трудности в правильном сопоставлении соответствующих концов при разрыве сразу нескольких сухожильных стволов. Хирург накладывает отдельный внутриствольный шов на каждое сухожилие, восстанавливает целостность сосудов и нервов, что представляет собой крайне трудоемкую и кропотливую работу.

Если наложить шов сухожилия не представляется возможным ввиду значительного расхождения его краев, показана пластика с помощью синтетических материалов (тендопластика) или собственных сухожилий пострадавшего.
Помимо сшивания сухожилий и восстановления целостности других структур во время одной операции, возможно проведение двухэтапного лечения, которое актуально в случае массивных рубцовых разрастаний на кисти. На первом этапе лечения хирург аккуратно формирует канал из синтетической трубки, иссекая рубцы и сшивая сосуды и нервы. Через два месяца вместо трубки устанавливается трансплантат сухожилия, взятого у самого пациента из другой области (нога, например).
Применение микрохирургической техники значительно улучшает конечный результат операции на сухожилии пальца или кисти. В процессе вмешательств удаляются рубцы, производится пластика мягких тканей или пересадка недостающих компонентов из других участков тела.
При сильном спаечном процессе показан тенолиз — рассечение соединительнотканных сращений и выделение из них сухожильных пучков. Операция может быть проведена эндоскопически, что дает хороший косметический результат.
Послеоперационный период и восстановление
После операции на сухожилиях кисти пациент может быть выписан уже на следующий день, но при микрохирургических манипуляциях госпитализация проводится на протяжении 10 дней. При сильном болевом синдроме назначаются анальгетики, для предупреждения нагноения раны — антибиотики. Возможно дополнение лечения физиотерапевтическими процедурами.
Реабилитация после вмешательств на сухожилиях направлена, главным образом, на восстановление двигательной функции кисти и пальцев и определяется видом операции и глубиной травмы. Первые несколько дней конечность требует полного покоя.
Когда отек уменьшится (с 3-4 дня), нужно приступать к активным сгибательным движениям с максимально возможной амплитудой. Первое максимальное сгибание сохраняется сутки за счет гипсовой лонгеты, затем палец разгибается и также удерживается в нужном положении гипсом еще сутки. Такая посуточная смена положений приводит к тому, что образующиеся рубцовые сращения не разрываются, а растягиваются.
Примерно через три недели палец обретает удовлетворительную подвижность, наступает ранний послеоперационный период. Дальнейшее восстановление происходит при использовании эспандеров и специальных тренажеров, при этом движения должны быть безболезненными и аккуратными, так как чрезмерная активность и резкость может спровоцировать разрыв наложенного шва сухожилия.
После 35 дня начинается этап активной разработки пальцев, длящийся до полугода. Весь этот период пациент должен быть под тщательным наблюдением, так как любое отклонение от намеченного плана, излишнее или недостаточное усердие могут привести к неполному восстановлению подвижности. Только специалист-реабилитолог должен определять время увеличения нагрузки и ее интенсивность, необходимость применения дополнительных мер (миостимуляция) и безопасность возвращения к труду.
Результат операции на сухожилиях оценивается не ранее, чем через полгода после лечения. До года пациент продолжает активные тренировки пальцев и кисти, по мере которых увеличивается амплитуда движений. Важным аспектом в реабилитации после сшивания сухожилий является личное участие и заинтересованность прооперированного, от упорства, уровня интеллекта и терпения которого зависит эффективность восстановления.
Реабилитация в целом занимает до нескольких недель, во время которых нельзя приступать к работе, иначе все усилия будут бесполезны. Конечно, время возвращения к труду определяется профессиональными обязанностями, ведь некоторые специальности не требуют активного участия по крайней мере одной руки в трудовом процессе. При необходимости выполнения тяжелой физической работы, задействующей обе кисти и пальцы, пациенту положено освобождение от таковой или перевод временно на другую работу.
После операции на пальце нога заживает обычно 2-3 месяца. Выводы об успешности операции можно делать по прошествии 6-12 месяцев, до этого срока в прооперированной ноге могут возникать неудобство, отеки и небольшая боль.
Период нетрудоспособности зависит от проведенной операции и профессии пациента: для конторского работника он длится от 6 до 8 недель, для занимающихся физическим трудом – на 4 недели больше.
Оперированная ступня начинает болеть вечером дня операции, потому что к этому времени проходит действие препарата, использованного для анестезии ноги. Уменьшить боль помогают таблетки, рецепты на которые врач выдаст перед выпиской вас из больницы. Боль уменьшит также наложение на оперированную ступню мешка с холодом на 20 минут 4-5 раз в день. Сильная боль в ноге проходит за 2-3 дня.
Для уменьшения отека стопы и вызванной этим боли самое важное – в течение первых трех суток после операции держать прооперированную ногу выше тела. Это время проводите, в основном лежа на спине, положите ногу на трех положенных друг на друга подушках. Лекарства не снимут уже возникший отек. Если вы не можете спать с ногой, расположенной выше тела, то спите в удобном для вас положении. Хороший сон важнее поднятой ноги. Сидя на диване или стуле, в течение двух недель с операции, кладите ногу перед собой на стул. Иногда, после снятия ограничений нагрузок, при ходьбе в обычной обуви отек может временно увеличиться. В таком случае ногу к нагрузке приучайте постепенно, между ходьбой поднимайте ногу, кладите на ногу холодный мешок: 20 минут 4-5 раз в день.

Из больницы пациент уходит на костылях. Kостыли используются в течение 2 недель . Первые три дня после операции на оперированную ногу опираться нельзя, рекомендуется как можно больше лежать и держать прооперированную ногу выше уровня тела (например, на трех положенных друг на друга подушках), ходить можно только в случае крайней необходимости. В течение 2 недель после операции ходить нужно как можно меньше, а в положении сидя нужно поднимать оперированную ногу (класть на стул). Обычно после операции разрешается ходить в специальной обуви, которая переносит нагрузку с оперированной области на пятку.
Специальную обувь надевают только для ходьбы в течение 6-8 недель в зависимости от операции, в состоянии отдыха и на время сна обувь снимают. Ездить на общественном транспорте и водить автомобиль можно, в зависимости от процедуры, по прошествии 6-8 недель после операции. По окончании периода использования специальной обуви можно пробовать кататься на велосипеде и плавать. Ходьба с палками, бег, прыжки и бег на лыжах разрешены после восстановления способности к нормальной ходьбе спустя примерно 16-24 недель после операции. При занятиях спортом стопу можно нагружать до возникновения боли. Обычную обувь можно начинать носить спустя 6-8 недель после операции. Пока не сойдет отек стопы и не прекратит болеть ее прооперированный участок, рекомендуется носить мягкую обувь несколько больше обычного размера. Возможность носить обувь, которая нравится пациенту, может появиться только через 3-4 месяца после операции.

Некоторая кровоточивость после операции – нормальное явление. Повязку с небольшим количеством крови менять не нужно, потому что кровь стерильна и заживлению не мешает. Бинт не рекомендуется снимать до истечения 48 часов после операции, т.к. это способствует возникновению в ране воспаления. Повязку с небольшим количеством крови забинтуйте сами нестерильными марлевыми накладками или бинтом. Если бинт сильно окровавлен или просто сильно загрязнен, при первой возможности обратитесь к компетентному медицинскому работнику с просьбой заменить его. В случае ожидаемого заживления ран перевязки ноги проводят раз в семь дней. Швы снимаются спустя 17-21 дней после операции. При нормальном заживлении раны операционные рубцы на пальцах ноги становятся еле заметными. Во избежание чрезмерного образования рубцовой ткани в течение трех месяцев после снятия швов можно использовать гель Contractubex. В случае проблем с заживлением раны перед началом мытьия стопа проконсультируйтесь с врачом. Признаки полного заживления раны: края раны срослись, из раны нет выделений и корки отошли.
После операции очень важно держать пальцы стопы в правильном положении, это поможет окружающим кости мягким тканям благотворно заживать и посредством этого сохранить нормальную форму пальцев стопы.

После операций большой палец ноги в первые 6 недель после операции нужно круглые сутки с помощью бинта держать в правильном положении. Инструкция по перевязке
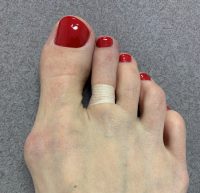
В прооперированный 2-5-й палец ноги устанавливаются тонкие металлические спицы для поддержания положения. Наконечник спиц должен круглосуточно быть покрыт повязкой во избежание воспаления. Спицы удаляются в поликлинике, процедура причиняет скорее неудобство, нежели боль. После удаления спиц прооперированный 2-5-й палец ноги поддерживается лейкопластырем 4 недели прямым и согнутым вниз, это называется тейпированием. Инструкция по тейпингу
В целях сохранения мышечного тонуса ноги сразу после операции следует начать сгибание-разгибание голеностопного сустава, на следующий за операцией день – упражнения по поднятию выпрямленной ноги.

Гимнастика первого пальца начинается через 3 недели после операции. Гимнастику 2-5-го пальца можно начать через 4 недели после операции, после удаления металлических спиц. Гимнастика пальцев обеспечит их достаточную подвижность после операции. Руководство по гимнастике
После обездвиживания плюснефалангового сустава не выполняйте упражнений для большого пальца стопы!

Стопу при мытье можно также покрывать водонепроницаемым пакетом , прочно затянув горловину вокруг голени скотчем. Этот способ в сравнении с вышеизложенным менее надежен, и повязка на ране может намокнуть. При случайном небольшом намокании бинта дайте ему просохнуть, при сильном промокании следует поменять повязку, для этого нужно прийти на прием к сестре.











Владельцы патента RU 2485900:
Изобретение относится к области медицины, а именно к хирургии кисти, касается способов восстановления разрывов сухожилий разгибателей трехфаланговых пальцев кисти.
Закрытые разрывы сухожилий разгибателей в I зоне встречаются чаще, чем три других вида вместе взятые. При подкожном разрыве сухожилия разгибателя степень дефицита разгибания дистальной фаланги может варьироваться от ограничения в несколько градусов до дефицита в 75°. Задачей лечения повреждения сухожилия в I зоне является восстановление непрерывности сухожилия [1].
Имеются способы консервативного лечения закрытых разрывов сухожилий разгибателей пальцев кисти на этом уровне до 4 недель после травмы. К ним относится наружная фиксация пальца с помощью различных шин (Фогта, Розова, Волкова, Усольцевой, Старка) на 6 недель и дополнительно 2 недели ночного ношения или 8 недель постоянной иммобилизации пальца [5, 12, 13]. Однако эффективность способов консервативного лечения дистальных разрывов сухожилий разгибателей по данным разных авторов не превышает 50-77% [2, 11].
Таким образом, недостатками консервативного лечения свежих закрытых разрывов являются: длительный период иммобилизации пальца (до 8 недель) и неэффективность в 23-50% случаев. Известны способы оперативного лечения закрытых разрывов сухожилий разгибателей пальцев кисти на уровне дистального межфалангового сустава (ДМФС) - это временные артродезы ДМФС пальца спицей Киршнера в разгибательном положении на 6 недель [7, 10] и внутриствольные швы с различными точками фиксации нитей, удаляемые сухожильные швы с наружной фиксацией и временным артродезом ДМФС спицей Киршнера [3, 8, 9, 12, 14].
Несмотря на относительную простоту методик восстановления сухожилий разгибателей, 1/3 оперативных вмешательств заканчивается неудовлетворительными результатами [2].
При выполнении временного артродеза ДМФС без выполнения сухожильного шва после удаления спицы Киршнера через 6 недель после операции у 25% пациентов имеется еще недостаточная зрелость регенерата при УЗИ сухожилия, что требует дальнейшей иммобилизации ДМФС [7].
Недостатками известных способов оперативного лечения данного вида травмы с выполнением сухожильного шва являются:
- появление краевого некроза кожи области тыла ДМФС после Z-образного разреза и обширного выделения сухожилия разгибателя из-за плохой васкуляризации поверхностных слоев мягких тканей в области тыла ДМФС;
- медленная положительная динамика раневого процесса в послеоперационном периоде после обширной мобилизации кожи в области дистального межфалангового сустава;
- возможность разрывов швов восстановленных сухожилий при начальной разработке пальца после прекращения временного артродеза или формирования разгибательной контрактуры ДМФС, обусловленная сильным натяжением сухожилия разгибателя внутриствольным сухожильным швом;
- миграция шовного материала из дистальной части сухожильного шва, обусловленная растущей ногтевой пластинкой, нарушение роста ногтевой пластинки, лигатурные свищи;
- необходимость удаления съемного сухожильного шва через 6 недель после операции;
- появление рецидивов после прекращения фиксации ДМФС.
Появилась необходимость разработать новый способ оперативного лечения закрытого разрыва сухожилия разгибателя без выполнения сухожильного шва, но с более быстрой регенерацией сухожилия, чем при временном артродезе ДМФС.
Наиболее близким к предлагаемому является способ оперативного лечения закрытого разрыва сухожилия разгибателя в I зоне, включающий трансартикулярный временный артродез ДМФС спицей Киршнера на 6 недель [10, 14]. Недостатками способа являются: необходимость дальнейшей иммобилизации после удаления спицы в 25% случаев, отсутствие возможности активной разработки после удаления артродеза, длительность временной нетрудоспособности.
Новая техническая задача - повышение эффективности способа за счет низкой травматизации области оперативного вмешательства, снижения частоты рецидивов и неудовлетворительного результата операции, возможности активной разработки ДМФС после удаления артродеза, сокращения длительности временной нетрудоспособности.
На Фиг.1-10 приведен иллюстративный материал для лучшего понимания предлагаемого способа.
Фиг.1. Осложнения в послеоперационном периоде после внутриствольных швов сухожилия разгибателя в I зоне.
1 - лигатурный свищ;
2 - лигатурный свищ с миграцией шовного материала сухожильного шва к ногтевой пластинке.
Фиг.2. Схема операции.
Фиг.3. Проводниковая анестезия пальца по Оберсту-Лукашевичу.
Фиг.4. Выполнение временного артродеза ДМФС II пальца левой кисти спицей Киршнера.
Фиг.6. Мобилизация кожи по краям раны с ревизией сухожилия IV пальца правой кисти.
Фиг.7. Вид III пальца правой кисти после выполнения кожных швов.
Фиг.8. Рентгенограмма после выполнения временного артродеза ДМФС III пальца правой кисти.
Фиг.9. Пациент К. через 3 месяца после операции (активное разгибание дистальной фаланги IV пальца левой кисти).
Фиг.10. Пациент К. через 3 месяца после операции (активное сгибание дистальной фаланги IV пальца левой кисти).
Способ осуществляют следующим образом.
Кожные швы снимают после заживления раны (через 8-12 суток после операции). Спицу Киршнера удаляют через 4-6 недель после контрольного УЗИ (подтверждения формирования регенерата сухожилия достаточной прочности) [6]. Через 2-3 дня после удаления спицы возможно выполнение пассивных и активных движений дистальной фаланги прооперированного пальца с постепенным увеличением амплитуды движений.
Кожные швы сняты после заживления раны через 8 суток после операции. Спица Киршнера удалена через 4-6 недель после контрольного УЗИ (подтверждения формирования регенерата сухожилия достаточной прочности). Через 2-3 дня после удаления спицы возможно назначение выполнения пассивных и активных движений дистальной фаланги прооперированного пальца с постепенным увеличением амплитуды движений. Выписан на 10-е сутки без осложнений.
В результате этого были выявлены следующие преимущества по сравнению с известными оперативными способами:
- простота методики и малотравматичность операции;
- легкое течение послеоперационного периода с быстрым купированием воспалительного процесса, болевого синдрома;
- отсутствие сухожильного шва;
- отсутствие необходимости дальнейшей иммобилизации или временной фиксации ДМФС после удаления спицы Киршнера;
- наличие возможности раннего восстановления активных движений дистальных фаланг поврежденных пальцев у всех пациентов.
Полученные результаты достигаются, по нашему мнению, за счет хорошего сокращения сухожилия разгибателя после мобилизации краев кожи в области операционной раны и стимуляции формирования сухожильного регенерата ишемией в области операционного доступа.
3. Зеленин В.Н., Золотев А.С., Сороковиков В.А. Способ лечения повреждений сухожилия разгибателя пальца кисти. Патент №2334479 C2, 10.01.2008.
5. Золотов А.С. Консервативное лечение повреждений сухожилий разгибателей пальцев кисти / А.С.Золотов, В.Н.Зеленин, В.А.Сороковиков // Вестник травматологии и ортопедии им. Н.Н.Приорова. - 2007. №9. - С.73-75.
6. Кузьменко В.В., Коршунов В.Ф., Еськин Н.А., Магдиев Д.А., Чуловская И.Г. Способ восстановления сухожилий разгибателей пальцев кисти при их подкожных разрывах и открытых повреждениях. Патент №2188599 C1, 10.09.2002.
7. Магдиев Д.А., Чуловская И.Г., Коршунов В.Ф., Еськин Н.А. Лечение подкожных разрывов сухожилий разгибателей на уровне дистального межфалангового сустава // Вести. РГМУ. - 2005. - №7 (46). - С.25-28.
8. Микусев Г.И. Способ лечения повреждения сухожилия разгибателя пальца кисти в области прикрепления к ногтевой фаланге. Патент №2245682 C2, 10.10.2002.
9. Arora R, Lutz М, Gabl М, Pechlaner S. Primary treatment of acute extensor tendon injuries of the hand // Oper. Orthop. Traumatol. 2008. - Mar; 20 (1). P.13-24.
10. Doyle J.R. Extensor tendon - acute injuries // In Green D.P., ed. Operative hand surgery, 3rd ed. New York. - Churchill Livingstone, 1993. - P.1925-1954.
11. Geyman J.P., Fink K., Sullivan S.D. Conservative Versus Surgical Treatment of Mallet Finger: A Pooled Quantitative Literature Evaluation // J. Am. Board Fam. Pract. - 1998. - N11: 5. - P.382-390.
12. Jablecki J, Syrko M. Zone 1 extensor tendon lesions: current treatment methods and a review of literature // Ortop. Traumatol. Rehabil. - 2007. - Jan-Feb; N9 (1). - P.52-62.
13. Newport M.L., Blair W.F., Steyers S.M. Jr. Long-term results of extensor tendon repair // J. Hand Surg., - 1990. - V.15A. - P.961-966.
14. Newport M.L. Early repair of extensor tendon injuries // In Berger R.A., Weiss A.P. ed. Hand Surgery. - Philadelphia. - Lippincott. - 2004. - P.737-752.
15. Stark H.G. A modified splint for mallet finger // J. Hand. Surg. - 1986. - V.11B. - P.236-238.
Читайте также:


