Как лечить ревматоидный артрит алматы
Ревматоидный артрит
При ревматоидном артрите иммунная система работает чересчур сильно и неправильно. Клетки из-за сбоев в иммунной системе начинают бороться не с вирусами и бактериями, а против собственного организма.
Животный белок, тем более термически обработанный (мясо, рыба, птица, молоко), полностью не переваривается в желудке и кишечнике, поскольку наше пищеварение не приспособлено к усвоению этих продуктов. В процессе пищеварения в тонком и толстом кишечнике они частично загнивают, выделяя гнойные токсины (ядовитые моноамины, а также метан, сероводород, аммиак. ), крайне опасные для жизни. Все это отправляется прямым ходом из кишечника через воротную вену с кровью в печень, которая их обезвреживает и возвращает нетоксичными в большой круг кровообращения. Затем они выделяются почками.
Десятилетие назад австралийский ученый Майкл П. Пендер (Michael P. Pender) из Университета Квинсленда (University of Queensland) опубликовал свою гипотезу о том, что хронические аутоиммунные заболевания являются результатом инфекционной аутореактивности В-лимфоцитов, развившейся после инфицирования ВЭБ. Теория о наличии потенциальной взаимосвязи между аутоиммунными заболеваниями и вирусом Эпштейна — Барр (ВЭБ) была впервые высказана учеными в 1971 г., после проведения обсервационного исследования, в ходе которого они обратили внимание на то, что у пациентов с системной красной волчанкой (СКВ), повышен уровень антител к данному вирусу. В нашей практике титры к ВЭБ завышены и при ревматоидном артрите,
В очерках местного паразитолога профессора Е. Бейсембаева, предполагается связь аутоиммунных заболеваний с наличием гельминтов в организме человека, которые также прекрасно процветают в закисшем организме человека, питающегося животным белком.
Убивая клетки различных тканей, токсины способствуют их загниванию. Этот процесс не обходит стороной и беременных женщин, то есть ребенок, еще не родившись, оказывается, буквально, нафарширован гноем. Откуда? Из материнской крови, питающей его все 9 месяцев его внутриутробной жизни. Неудивительно, что едва родившись, ребенок начинает болеть: диатезы, ОРЗ, бронхиты, ангины, воспаление легких, а позже аллергии на пищу и пыльцу цветущих растений. Если мать кормит грудью, педиатр говорит ей, что виновато ее молоко, советует перестать кормить грудью и перейти на смесь. Ребенка лишают полноценного питания, вместо того, чтобы очистить материнский организм от гноя, которым она кормит ребенка вместе с грудным молоком. Именно поэтому такие дети выздоравливают, если им дают козье молоко вместо материнского. Коза ведь мяса не ест, а питается только травой.
И именно этот гнойный процесс, происходящий в миндалинах (ангина), бронхах (обструктивный бронхит у 80% детей дошкольного возраста), придаточных пазухах носа (гайморит), слепой кишке (аппендицит, который диагностируется у многих детей уже в 5–7лет) является пусковым фактором ревматоидного артрита и у детей, и у взрослых.
От холода воспаляются ткани, содержащие гнойные скопления. Но в данном случае холод – это повод, а не причина! То же самое имеет место при воспалении легких, почек, придатков матки.
Поэтому правильный способ — это очищение организма от шлаков из-за неправильного питания, многолетних токсичных лекарственных препаратов, для дальнейшего самовосстановления и перезагрузки всех систем организма, чтобы включить наш собственный безошибочный механизм очищения, и лечения болезней. Далее усвоить и применять правильное питание для поддержания здоровья видово-специфическим, индивидуальным по строению молекулы белком, который не может стать антигеном, вызывающим образование антител. Безусловно, для обновления всей массы клеток организма требуется много времени: от 6 месяцев для детей, до 1–2 лет для взрослых.
Но это — путь к выздоровлению, а не инвалидности.
Ревматоидный артрит — это хроническое аутоиммунное заболевание, которое вызывает воспаление суставов и может настигнуть абсолютно любого человека независимо от его возраста, образа жизни и состояния здоровья. Установлено, что чаще всего полиартритом болеют женщины средних лет (36-45-летние). В пожилом возрасте уровень заболевания снижается.
Как проявляется болезнь?
В 80-годах прошлого века ревматоидный артрит считался болезнью преимущественно молодых людей (от 20 до 40 лет). Сегодня так утверждать уже нельзя. Человек может заболеть и в 50, и в 70, и даже в 80 лет. Страдают ревматоидным артритом и маленькие дети (в основном от года до трех лет), правда, в гораздо легкой степени, чем взрослые.
Суставная боль — далеко не первый симптом ревматоидного артрита. Все начинается с, казалось бы, банальной простуды. Обычно сначала возникают общее недомогание, усталость. Постепенно к этим симптомам присоединяются ноющие боли в мышцах, потливость, повышение температуры. И уже после этого появляются боли в суставах. Причем заболевание может поразить любой сустав. Кроме суставного синдрома, при полиартрите возможны и другие проявления. Например, ломкость ногтей, ослабление мышц скелета, развитие плеврита, поражение легочной ткани. Многие из этих проявлений сопровождаются образованием ревматоидных узелков — мелких комочков, состоящих из соединительной ткани. Они могут появиться в области пораженных суставов и прощупываться под кожей в виде плотных шариков.
Главный симптом полиартрита — поражение суставов пальцев рук. Основываясь только на этом симптоме, уже можно поставить диагноз. А вот если заболел коленный сустав, с диагнозом торопиться не нужно, так как это может быть сигналом и других болезней.
Второй характерный признак заболевания — симптом утренней скованности, когда человек, просыпаясь утром, не может сжать кисть. Ему приходится подолгу разрабатывать руку, и иногда это длится целый день.
Отчего бывает?
К сожалению, истинные причины полиартрита во всем мире не установлены. Известно лишь, что в результате какого-то внешнего воздействия (вирусной инфекции, стресса, переохлаждения или наоборот — перегрева) происходит сбой в работе иммунитета. Некоторые отмечают связь заболевания с сезонными обострениями и периодами физиологической перестройки организма (подростковый возраст, период после родов у женщин, климакс).
В норме клетки иммунной системы всегда реагируют на вирусную инфекцию (атакуют ее), не причиняя вреда собственным тканям организма. Так начинается воспаление суставов.
Как лечить ревматоидный артрит?
Для лечения полиартрита современная медицина использует базисную терапию (лечение, при котором снижается активность выработки антител клетками иммунной системы). Особенность этой терапии в том, что ее проводят с самого первого дня лечения и на протяжении всей жизни. Больному назначают препараты, которые он должен принимать постоянно. Только при таких условиях болезнь со временем затихает и качество жизни человека начинает меняться в лучшую строну. Важно отметить, что лечение напрямую зависит от активности и длительности заболевания. Для каждого больного подбирают индивидуальную схему лечения. Золотым стандартом лечения являются метотрексат, методжект. Их применяют в небольших дозировках, и они не вызывают побочных эффектов. Препараты используют только раз в неделю и при этом контролируют течение заболевания.
Однако все препараты, входящие в базисное лечение, действуют очень медленно. Максимальный эффект появляется лишь через 4-6 месяцев от начала лечения. Поэтому совместно с базисной терапией и применяют лечение нестероидными противовоспалительными препаратами быстрого действия для купирования болей и иногда глюкокортикостериоды. Это могут быть разогревающие гели, мази, которые проникают довольно глубоко и оказывают действие на сам сустав, но, чтобы был эффект, мазь необходимо использовать три раза в день.
Нестероидные препараты не способны вылечить, но вполне могут снизить воспаление, болевые ощущения. В этом случае широко распространено и санаторно-курортное лечение. Минеральные воды, лечебные ванны — все это оказывает благотворное действие на здоровье человека при низкой активности заболевания. Поэтому желательно делать так: сначала пролечиться в стационаре, затем пройти физиотерапевтическое лечение (один раз в полгода), ежедневно выполнять специальную лечебную гимнастику и раз в год ездить в санаторий, в котором лечат заболевания опорно-двигательного аппарата.

В современной медицине, несмотря на все прогрессивные достижения, остается большое количество заболеваний, имеющих недостаточно изученные причины и сложные многоступенчатые механизмы развития, формирующие разнообразную клиническую картину с поражением тканей и органов, что обуславливает сложности в лечении. Например, системные заболевания соединительной ткани. К этой группе заболеваний относится ревматоидный артрит, отличительной чертой которого является эрозионно-деструктивное поражение суставов, преимущественно мелких. Причина его до сих пор не установлена, в механизме развития основная роль принадлежит атаке иммунитета на собственные ткани организма.
Продолжаются исследования причин и механизмов развития указанной патологии, поиск новых, более эффективных и безопасных методик лечения, особенно комплексного.
Содержание статьи
Ревматоидный артрит суставов: симптомы и лечение
Ревматоидный артрит характеризуется прогрессирующим разрушением суставов, которые на поздних стадиях заболевания приобретают необратимый характер. Типичные признаки патологии:
- наличие эрозивно-деструктивных элементов в области суставных поверхностей;
- разрушение мелких суставов;
- симметричное поражение;
- развитие воспаления в области стоп и кистей;
- деформации, препятствующие нормальному функционированию суставов.
Помимо типичных суставных поражений характерны также и нарушения со стороны других тканей и систем, включающие наличие серозитов (воспалительный процесс в области оболочек сердца, брюшины, плевральной оболочки), формирование воспалительных узелков под кожей, поражение сосудов в виде васкулитов, увеличение лимфоузлов (лимфаденопатии) и периферические поражения нервных окончаний (нейропатии).
Методы лечения ревматоидного артрита определяет врач-ревматолог, специализирующийся на аутоиммунных, воспалительных заболеваний. Он проводит полноценную диагностику: внешний осмотр с анализом всех жалоб и их подробной фиксацией в карте, проведение целого ряда лабораторных анализов и инструментальных исследований (включая данные УЗИ, рентгенографии и иных дополнительных процедур).
Медицинская коррекция базируется на длительных курсах лекарственных препаратов в сочетании с физиотерапией и немедикаментозными методиками, диетической коррекцией и, в некоторых случаях, с оперативным вмешательством. Проводятся курсы противорецидивной терапии и реабилитации, при этом чем раньше будут назначены препараты и рекомендованы методы лекарственного воздействия, тем более благоприятным будет прогноз. В запущенных случаях заболевание грозит стойкой инвалидностью.
Чаще подобная проблема возникает у взрослых, для детей типична своеобразная форма отклонения в виде ЮРА (ювенильной), с особенностями клинической симптоматики, диагностики и терапевтических подходов.

Причины и диагностика патологии
Точные причины заболевания на сегодняшний день не установлены, хотя имеются теории о природе его развития. По мнению большинства исследователей, имеют место наследственная предрасположенность, перенесенные инфекции и действие провоцирующих факторов. Отмечено, что некоторые микроорганизмы (ретровирусы, вирусы герпеса, цитомегаловирус, Эпштейн-Барр, краснухи, а также микоплазмы) способствуют развитию воспалительных процессов в суставах. В результате перенесённой инфекции и неправильной работы иммунитета происходит запуск аутоиммунных реакций — агрессии собственного иммунитета против соединительной ткани суставов и других частей тела, что приводит к разрастанию соединительной ткани и разрушению хрящевых структур и их необратимой деформацией. Процесс приводит к контрактурам — ограничениям в движениях и необратимым деформациям суставов, подвывихам и нарушению их функциональной активности.
В результатах лабораторных исследований обнаруживается увеличение СОЭ, щелочной фосфатазы и специфических показателей системных заболеваний – ревматоидного фактора, сиаловых кислот и серомукоида. При рентгенологическом исследовании появляются специфические симптомы поражения суставов.
Ревматоидный артрит: лечение в домашних условиях или стационарно?
Помещение пациента в стационар, когда возникают подозрения на развитие болезни или при уже установленном диагнозе, показано в следующих случаях:
- при необходимости подтверждения или опровержения диагноза, для уточнения особенностей течения, оценки прогноза в отношении дальнейшей жизни и трудоспособности, решения вопроса с инвалидностью;
- подбор базисной противовоспалительной терапии (БПВТ) препаратами на начальном этапе и затем на протяжении болезни;
- при резком обострении и развитии осложнений;
- когда имеют место тяжелые и системные проявления с вовлечением нервной системы и серозных оболочек;
- при формировании сопутствующих осложнений, признаков септического артрита или других, в том числе связанных с приемом лекарств.
Во всех остальных случаях допускается лечение в домашних условиях при строгом условии постоянного контроля врача с регулярным прохождением обследований.

Как избавиться от ревматоидного артрита: принципы терапии
Основу составляет комплексный подход и сочетание приема лекарств с немедикаментозными методиками, диетой, физионагрузками и реабилитационными мероприятиями. При необходимости к консультированию и разработке схемы терапии привлекается врач-ортопед, невролог, кардиолог, психотерапевт. При незначительной деформации суставов пациентам можно продолжать привычную деятельность с ограничением физических нагрузок и стрессов, при условии профилактики инфекционных заболеваний и отказа от вредных привычек.
Не менее важное условие для уменьшении симптомов, особенно в области нижних конечностей – это контроль за массой тела, что уменьшает нагрузки на пораженные суставные поверхности и кости, снижает риск остеопороза, переломов и деформаций. Правильно подобранная диета с высоким содержанием полиненасыщенных жирных кислот, качественных животных и растительных белков помогает в уменьшении интенсивности воспаления и стимулирует восстановление хрящевых тканей.
Врач подробно рассказывает пациенту как уменьшить проявление болезни за счет изменений физической активности, посредством занятий лечебной физкультурой и применения физиотерапевтических методик. В стадии минимальных проявлений или в период ремиссии показано санаторно-курортное оздоровление.
Стандарт лечения ревматоидного артрита
В последние время наблюдается ощутимый прогресс в понимании основных механизмов формирования, патологию рассматривают как хроническое воспалительное заболевание иммунной природы, при котором наиболее эффективна терапия в начальный период. Сегодня разработан новый стандарт, включающий применение целого ряда препаратов различного действия:
- нестероидные противовоспалительные средства (НПВС);
- гормональные (глюкокортикостероиды, или ГКС);
- биологические;
- синтетические средства для купирования иммунных и воспалительных реакций.
Основа улучшения самочувствия – это базисная противовоспалительная терапия (БПВТ), которую важно начать в первые месяцы развития, причем прием лекарственных средств должен быть регулярным (перорально, инъекционно), с постоянным изменением схемы при малой эффективности. Исчезновение или уменьшение клинических симптомов и признаков воспаления по лабораторным данным свидетельствует о результативности проводимых мер. Применение БПВТ должно осуществляться с учетом возможных побочных эффектов.
Как вылечить ревматоидный артрит
В острой стадии или при обострении хронической патологии необходима медикаментозная коррекция, но как проходит лечение, определяет исключительно лечащий врач. Применяются стероидные средства, препараты фактора некроза опухоли (ФНО), нестероидные противовоспалительные средства (НПВС).
На первом этапе проводят подавление острых процессов, с последующим переходом на поддерживающую терапию в период затухания симптомов и ремиссии. Нестероидные лекарства применяются наиболее активно, обычно это группа неселективных ингибиторов ЦОГ (циклооксигеназа — фермент, ответственный за синтез веществ, способствующих развитию воспаления). Эффект при их приеме развивается быстро, после 3-5 суток приема, но сами лекарства обладают целым рядом побочных эффектов, ограничивающих их длительное применение и выбор для некоторых категорий пациентов. Активно применяют селективные ингибиторы ЦОГ, обладающие меньшим списком побочных эффектов, они относятся к средствам нового поколения, лучше переносятся и более эффективны.
Лечение ревматоидного артрита подразумевает также лекарства группы глюкокортикоидов. Они быстро и сильно подавляют иммунные и воспалительные реакции, влияют на обменные процессы и применимы при неэффективности нестероидных противовоспалительных лекарств. ГКС уменьшают воспаление в области суставов и снижают вероятность поражения внутренних органов, но также имеют внушительный список побочных эффектов и противопоказаний, в связи с чем их употребление строго контролируется и подбирается очень тщательно и индивидуально. При пульс-терапии, в комбинации с цитостатическими средствами применяются только на базе стационара. Домашний неконтролируемый прием этих препаратов запрещен, они могут быть опасными в плане серьезных осложнений.

Препараты нового поколения для лечения ревматоидного артрита
На сегодняшний день для борьбы с данной патологией широко применяются препараты нового ряда – биологическая терапия. Специфические соединения, относящиеся к группе ингибиторов ФНО (факторы некроза опухоли), не позволяют разворачиваться клинической картине иммунного воспаления. Средства относительно недавно применяются, показали хорошие результаты, но значительно влияют на иммунитет, подавляя его на фоне длительного приема. Их назначают в сложных случаях, когда заболевание устойчиво к привычным средствам. Биопрепараты обладают одним существенным недостатком — высокой стоимостью, что ограничивает их широкое применение.
Местная терапия
Практикуется и наружный способ применения медикаментов, с этими целями назначаются лекарства для местного нанесения – гели, мази, кремы, пластыри с противовоспалительными компонентами. Основной эффект заключается в локальном воздействии на ткани сустава и околосуставные поверхности, лекарства используются с целью уменьшения боли и отека. Однако они обладают низкой эффективностью по сравнению с лекарствами, которые принимаются внутрь (таблетки), и рекомендуются только в комплексной терапии.
Часто наружные средства имеют многокомпонентный состав, могут содержать НПВС, гепарин (для улучшения микроциркуляции и проницаемости сосудов), местные анестетики (для уменьшения болезненности сустава).
Как лечиться от ревматоидного артрита при помощи физиотерапии
По мере стихания острого процесса всегда встает вопрос о том, что делать далее, в стадию затухания воспаления и при выходе в ремиссии. На этапе дополнительной коррекции, в том числе и в домашних условиях, показаны физионагрузки. Процедуры способствуют снижению болевых ощущений, устранению скованности по утрам, расширяют физическую активность пациента.
Применяются методики воздействия гальваническими токами и магнитными полями на область пораженных поверхностей, аппликации парафина или озокерита. Не менее эффективны и методики дозированного облучения инфракрасными лучами или ультразвуком определенной частоты.
Магнитотерапия при заболеваниях суставов оказывает наиболее выраженное положительное действие:
- уменьшает боли и отеки в области суставов;
- повышает объем движений;
- устраняет утреннюю скованность;
- позволяет уменьшить лекарственную нагрузку на организм, так как снижает необходимость приема препаратов с обезболивающим эффектом.
Хотя данные методики обладают достаточной активностью, они не могут применяться как единственное средство при решении вопроса как вылечить ревматоидный артрит и без назначения врача. Физиотерапия показана как дополнительная методика на фоне базисного лечения.
Задать вопрос врачу
РЕВМАТОИДНЫЙ АРТРИТ (РА) — хроническое системное воспалительное заболевание соединительной ткани, характеризующееся прогрессирующим эрозивно-деструктивным полиартритом, быстрым развитием функциональных нарушений в пораженных суставах. Распространенность ревматоидного артрита составляет 0,4—0,5%. Женщины болеют в 2—3 раза чаще мужчин.
Причины
Не установлена. Важное значение придают генетической предрасположенности. Значительно чаще, чем в популяции, при РА обнаруживают антигены гистосовместимости HLADR и DW4. Механизм развития РА тесно связан с аутоиммунными и иммуно-комплексными процессами, обусловливающими хроническое течение ревматоидного синовита, поражений некоторых внутренних органов (ревматоидное легкое, ревматоидное сердце, васкулиты, амилоидоз почек и др.). Патоморфологические изменения в суставах заключаются в развитии так называемого эрозивного артрита: возникают воспалительные изменения в синовиальной оболочке, суставном хряще, на поверхности которого появляются изъязвления, эрозии, в дальнейшем развиваются фиброзные изменения капсулы сустава, приводящие к деформации сустава, анкилозированию, резкому ограничению подвижности; мышцы, приводящие в движение пораженный сустав, подвергаются атрофии. Поражаются преимущественно мелкие суставы кистей и стоп, в последующем в патологический процесс вовлекаются более крупные суставы: лучезапястные, голеностопные, локтевые, коленные.
Симптомы
Общепринятая классификация ревматоидного артрита.
Клиническая характеристика:
- Ревматоидный артрит: моноартрит, олигоартрит, полиартрит
- Ревматоидный артрит с системными проявлениями: васкулит кожи, дигитальный артериит, хронические язвы голени, полисерозит, ревматоидные узлы, ишемическая полинейропатия, склерит, увеит, поражения легких, сердца, почек, синдромы Фелти, Стилла
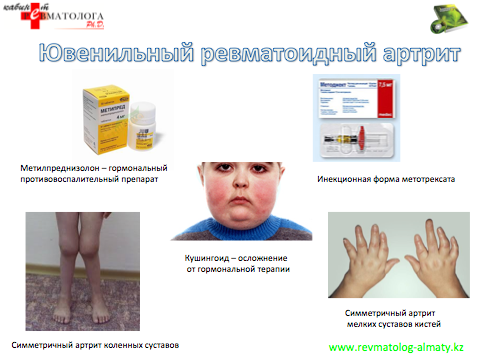
- Ювенильный ревматоидный артрит
- Ревматоидный артрит в сочетании с остеоартрозом, ревматизмом, диффузными болезнями соединительной ткани
Иммунологическая характеристика:
- Серопозитивный
- Серонегативный
Течение болезни:
- Медленно прогрессирующее
- Быстро прогрессирующее
Степень активности:
- ремиссия,
- минимальная,
- умеренная,
- высокая
Стадия (по Штейнброкеру):
- Околосуставной остеопороз
- Остеопороз + сужение суставной щели (могут быть единичные эрозии)
- Остеопороз, множественные узуры, значительное сужение суставной щели
- То же + костные анкилозы
Диагностика
По данным рентгенографии сустава, РА свойственно наличие околосуставного остеопороза, сужение суставных щелей, развитие краевых эрозий (УЗУР). В поздних стадиях болезни рентгенологически выявляют подвывихи суставов, костные анкилозы.
Диагностические критерии РА (АРА, 1987);
1. Утренняя скованность не менее 1 ч;
2. Артрит трех и более суставов;
3. Артрит суставов кистей (лучезапястных, пястно-фаланговых, проксимальных межфаланговых);
4. Симметричность артрита;
5. Ревматоидные узелки;
6. Наличие сывороточного ревматоидного фактора;
7. Рентгенологические изменения, характерные для РА.
Диагноз РА выставляют при наличии по крайней мере любых 4 из 7 критериев. Критерии 1—4 должны присутствовать не менее 6 недель.
При дифференциальной диагностике необходимо исключить системные заболевания (СКВ, склеродермия), инфекционно-аллергический полиартрит, подагру, болезнь Бехтерева и остеоартроз.
Лабораторная диагностика при ревматоидном артрите. В крови у 80% больных с ревматоидным артритом обнаруживаются особые антитела – ревматоидный фактор. Наличие / отсуствие ревматоидного фактора важно не только для диагностики, но и для прогноза заболевания. Цитруллиновые антитела тоже обнаруживаются у большинства пациентов с ревматоидным артритом. Анализ на цитруллиновые антитела используется у больных с труднодиагностируемый артритом, когда ревматоидного фактора в крови нет. При ревматоидном артрите встречается и другой вид антител – антинуклеарные антитела (АНА).
Для оценки активности воспалительного процесса применяют два других анализа – скорость оседания эритроцитов (СОЭ) и C-реактивный белок (C-РБ). СОЭ и C-РБ повышаются практически при всех воспалительных процессах, поэтому их ценность в первичной диагностике ревматоидного артрита ограничена.
Инструментальные методы диагностики при ревматоидном артрит. Рентгенологическая картина при ревматоидном артрите может не показать никаких изменений на раннем этапе заболевания. При прогрессировании заболевания на рентгенограмме появляются типичные для ревматоидного артрита эрозии суставов. Рентгенография обычно используют для наблюдения за течением заболевания.
Пункция (прокол) суставов называется артроцентез. С помощью иглы и шприца ревматолог откачивает суставную жидкость, которую потом отпарвляют в лабораторию на анализ. Артроцентез используется как для диагностики (например, когда надо отличить ревматоидный артрит от других видов артрита), так и в лечебных целях (удаление избыточного количества жидкости из сустава при воспалении, введение в сустав противовоспалительных препаратов).
Лечение
В острый период РА применяют нестероидные противовоспалительные препараты (индометацин, вольтарен и др.), кортикостероиды и пульс-терапию кортикостероидами и цитостатиками. Наряду с ними используют так называемые базисные препараты (D-пеницилламин, аминохинолиновые производные, цитостатики, сульфаниламиды, левамизол). При затухании обострения показана физиотерапия: фонофорез гидрокортизона, электрофорез гиалуронидазы и гепарина, тепловые процедуры <грязевые, озокеритовые, парафиновые аппликации), при ремиссии — лечебная физкультура. Местно в виде аппликаций применяют диметилсульфоксид (димексид). Санаторно-курортное лечение проводится на грязевых и бальнеологических курортах.
Меня зовут Женя, мне 31 год, из них 6 лет у меня диагноз: ревматоидный артрит. Сейчас многие знают, что такое рак или СПИД, а вот о РА говорят не очень часто.
Все началось в 2012 году.

Хуже стало год спустя, когда ни с того ни с сего я стала ощущать жуткие боли не только в руках, но и в ногах, по утрам ступить на ногу было невозможно, буквально. Первые 20–40 минут после пробуждения казались каким-то кошмаром, к тому времени боли в руках разошлись до такой степени, что надеть одежду самостоятельно я не могла, пока не подействует обезболивающее. Боль похожа на ту, когда очень сильно ушибся, — и эта первая звенящая боль не проходит.
Походы по врачам и анализы привели меня к ревматологу. Врач пенсионного возраста тогда сказала, что не видит у меня РА и мне стоило бы одеваться теплее. Тогда я еще не понимала масштаб бедствия, которое наступит после того, как я со спокойной душой выйду из кабинета.
Очередной московский ревматоидный центр (я тогда жила в столице и могла выбрать центр). На приеме у врача я рыдала — у меня кончились силы терпеть боль.
Так что, когда я пришла к [своему нынешнему врачу] Т. А., она сказала, что назначает гормоны и будет вводить лекарство в мое лечение постепенно, — а я всё ревела.
Гормоны — это результат затянутого начала лечения, точнее, его отсутствия, длительный воспалительный процесс просто так не затихнет, а основное лекарство — только в уколах — раз в неделю, строго по расписанию. Обезболивающее и мази, примочки из странных растворов — дополнительные помощники.
Боли начали утихать, пришли побочные эффекты от сложных лекарств: тошнота, головокружение и другие…

Ревматоидный артрит — хроническое заболевание, при котором воспаляется синовиальная мембрана, из-за чего суставы теряют подвижность и опухают. Постепенно воспаление разрушает концы кости и покрывающий суставные поверхности хрящ. Нарушаются структура и функции связок, придающих суставу прочность, и он начинает деформироваться.
Чаще всего болезнь поражает несколько суставов и обычно начинается на одном из мелких — кисти или стопы. Как правило, заболевание развивается симметрично. В воспалительный процесс могут быть вовлечены глаза, легкие, сердце и кровеносные сосуды. Болезнь обычно развивается медленно, но клинически проявляется резко.
Ревматоидный артрит — аутоиммунное заболевание; синовиальную мембрану, а в ряде случаев и другие части тела повреждают свои же антитела.
Ревматоидный артрит не свойствен молодому возрасту, да и вообще мало изучен.
Единственное, что известно наверняка, — сегодня ревматоидный артрит не излечивается, он на всю жизнь.
Я боялась этого заболевания. Видела, что оно делает с суставами и как люди впадают в отчаяние. Оно и понятно, изменения настолько уродливы, а ты настолько беспомощен…
Однажды я почувствовала, что мне нужна поддержка, и зашла на форум для людей с РА. С тех пор я больше не посещала таких форумов. Вероятно, у русского человека фокус внимания смещен больше на страдания и на то, как ему плохо. Я же искала, скорее, поддержку, рецепты того, как люди справляются, уверенность, что нам всё посильно.
Один раз пошла к психотерапевту, рассказала ему, как переживаю и нервничаю, ведь знаю, что это заболевание со мной на всю жизнь, а жизнь на глазах рушится. Он выписал мне лекарство. Я его приняла и ощутила упадок сил, мне ничего не хотелось делать. Чтобы не навредить себе больше и не впасть в апатию, я не стала больше его пить и к этому врачу больше не ходила. Моральную поддержку я стала искать в себе сама.
Ты молода, у тебя много планов, и вдруг ты уже не можешь жить полноценно, врачи говорят, что тебе нельзя заниматься активными видами деятельности и работа твоя тебе не подходит — слишком большая физическая нагрузка. Поэтому о своей особенности я молчала.
За несколько месяцев до того, как у меня развился ревматоидный артрит, я сменила сферу деятельности и стала работать бариста. Мне хотелось развиваться в кофейной индустрии, у меня был план на несколько лет. И вот ты приходишь на работу и понимаешь, что не можешь сжать руку, чтобы приготовить кофе, тебе просто не хватает сил делать то, что ты любишь.
Сейчас я просыпаюсь в 6 утра, принимаю таблетку метипреда и продолжаю спать. Так начинается каждое мое утро с 2014 года. Раз в неделю ставлю укол основного лекарства. Таких страшных болей, как раньше, нет, лекарства помогают. Но я всё же боюсь просто удариться пальцем или локтем — суставы реагируют. Несмотря на то что мне стало легче, мне нельзя бегать, под запретом ударные нагрузки, нельзя заниматься активным спортом в принципе. Так что пробежать марафон или проехать на велосипеде длительный маршрут я не смогу.
Но я прошла этап принятия.
Я не разлюбила прогулки, я научилась быть спокойнее. Ведь сначала казалось, что все вокруг бодрые и сильные и только ты такой слабак. Но потом ты учишься быть более плавным и летящим, узнаешь, как можешь сбалансировать самого себя.

Но пока центра нет, я могу лишь дать несколько советов:
— Если у вас ревматоидный артрит либо есть подозрение на него, сразу идите к врачу, ищите хорошего специалиста — вам с ним долго по пути.
В какие-то моменты я прекращала терапию без одобрения врача: мне казалось, что я выздоровела, — не делайте так, РА — коварное заболевание, потом может быть хуже.
— Надо помнить: как бы больно ни было, наступит день, когда боли не будет, главное — не опускать руки и подобрать лечение!
— Еще нужно делать зарядку. По утрам ты чувствуешь себя настолько скованно, будто твое тело сжалось в комок. Но проходит время — обязательно нужно сделать зарядку, очень медленную, прощупать все косточки и мышцы. Это помогает.
Ну и одевайтесь теплее, конечно! Говорят, это защищает от многих заболеваний.
Читайте также:


