Как лечить нарост на костях ступни
Костно-хрящевой экзостоз или остеохондрома – это доброкачественная опухоль, которая образуется на костях скелета. Как видно из названия, эта опухоль образована костной и покрывающей ее хрящевой тканями.
У кого образуется экзостоз?
Наиболее часто заболевание встречается у детей и подростков обоих полов в возрасте от 8–10 до 25–27 лет. Но могут болеть и взрослые.
Чаще всего опухоль солитарная (единичная), реже встречаются множественные экзостозы. Последние часто имеют врожденное происхождение.
Остеохондрома по МКБ 10 имеет код D16 – доброкачественное новообразование костей и суставных хрящей.
Как образуется экзостоз?
Экзостоз встречается примерно у каждого десятого больного с опухолью кости. А среди доброкачественных новообразований костей 35–45% случаев приходится именно на экзостоз. Следовательно, это самая распространенная доброкачественная опухоль кости.
Как известно, кость в период своего развития во внутриутробном периоде может происходить из двух источников: соединительной ткани и хряща. При первом варианте образуются большинство костей черепа, нижняя челюсть и ключица. Остальные кости скелета имеют в своей основе хрящевую ткань, которая затем заменяется костной почти на всем ее протяжении.
Остеохондрома развивается в костях хрящевого происхождения. Наиболее часто она встречается на эпифизе (окончании) трубчатой кости, например, большеберцовой или бедренной. Гораздо реже она появляется на плоских костях – тазовых, лопатке, ребрах и т. д.
Отдельной темой обсуждения является развитие экзостозов в полости рта: небные, на месте удаленногозуба, суставных отростках нижней челюсти и т. д.
Причины развития экзостоза

Достоверные причины образования опухоли на сегодняшний день неизвестны. Многие исследователи сходятся во мнении, что множественные экзостозы являются следствием нарушений хондрогенеза, то есть образования хрящевой ткани во внутриутробном периоде. А единичные остеохондромы являются истинными опухолями скелета.
Тем не менее есть данные о возможных факторах риска, которые в той или иной степени могут провоцировать образование и рост опухоли. К ним относятся:
- Различные травмы надкостницы и хряща, например, ушиб.
- Инфекционные поражения (сифилис и другие инфекции).
- Заболевания эндокринной системы.
- Воздействие ионизирующего излучения.
- Наследственность.
Также выделяют еще другие, менее значимые, факторы, роль которых в образовании опухоли полностью еще не изучена.
Проявления остеохондромы
В большинстве случаев заболевание протекает бессимптомно. Чаще всего небольших размеров опухоль является случайной находкой при проведении рентгенологического исследования. В случае значительного роста, остеохондрома может вызывать болевые ощущения в пораженной области. В связи с этим больной вынужден обратиться к врачу.
Вторым важным симптомом является появление видимой опухоли при значительных ее размерах. Обнаружение образования также является поводом для обращения за медицинской помощью.
Ниже мы рассмотрим отдельные, наиболее распространенные, виды экзостозов и их характерные проявления.
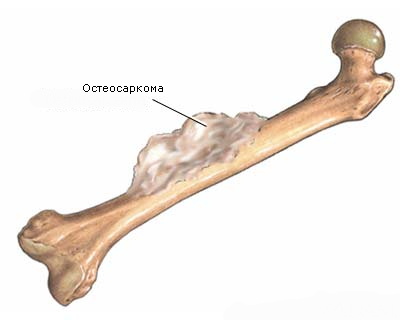
Длинные трубчатые кости являются самой частой локализацией остеохондромы. Обычно встречается у детей.
Наиболее часто поражаются бедренная, большеберцовая или плечевая кости. Как правило, длительное время опухоль ничем себя не проявляет. По мере роста остеохондромы появляются боли в ее проекции. Появление болевого синдрома связано со сдавлением растущей опухолью рядом расположенных мышц, связок, нервных пучков и других структур.
В запущенных случаях рост опухоли приводит к деформации конечности.
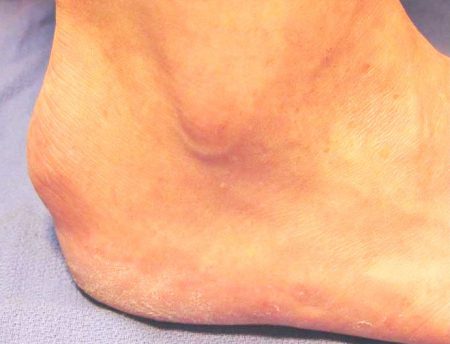
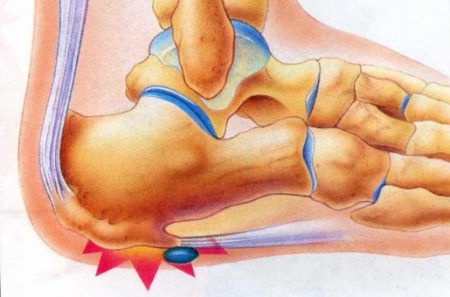
Поражение костей стопы происходит примерно в 10–12% случаев всех остеохондром. Чаще всего опухоль располагается на переднем или среднем отделе стопы. Гораздо реже экзостоз появляется на пяточной кости. Независимо от расположения костной опухоли, основными проявлениями заболевания будет боль в пораженной области и дискомфорт при ходьбе.
При поражении переднего отдела стопы в патологический процесс вовлекаются концевые фаланги пальцев ног. Также часто встречаются подногтевые экзостозы.
При образовании экзостоза на плюсневой кости она может укорачиваться. При этом стопа приобретает необычную форму, деформируется. В результате укорочения плюсневой кости соответствующий палец стопы визуально кажется короче остальных.
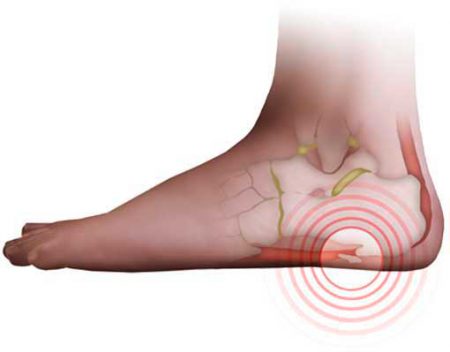
Выраженность проявлений заболевания зависит от формы и расположения экзостоза. Костные разрастания на пяточной кости могут иметь различную форму – линейную, грибовидную, шарообразную и др.
Первичный же экзостоз обычно носит наследственный характер. При этом экзостозы часто выявляются и в других костных структурах, в том числе и на соседней пяточной кости.
Проявлениями такой локализации экзостоза могут боли различной интенсивности, дискомфорт при ходьбе, отеки. Иногда может возникать нарушение чувствительности стопы при сдавлении костным разрастанием сосудисто-нервных пучков.
Такие разрастания на теле позвонка чаще всего появляются при остеохондрозе. Возникают они при трении костных структур тел позвонков друг о друга. Поэтому такой экзостоз образован только костным веществом без хрящевого компонента.
Костный экзостоз тела позвонка иначе называют остеофитом. Они обычно множественные и асполагаются по краям тел позвонков.
Краевые остеофиты тел позвонков чаще всего приводят к нарушению нормальной их подвижности. Экзостозы тел позвонков проявляются болями, хрустом при движениях и тугоподвижностью в пораженном отделе позвоночника. Также эти костные разрастания тел позвонков могут сдавливать важные сосуды и нервы, проходящие рядом с ними. При этом появляются характерные неврологические симптомы.
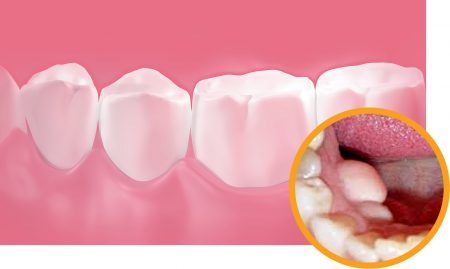
Костные разрастания в полости рта могут иметь различное местоположение. Соответственно, и возможные причины их происхождения также разные. Наиболее частыми локализациями экзостозов ротовой полости являются:
- Небные.
- На наружных и внутренних поверхностях нижней челюсти.
- На стенках альвеолярных отростков – анатомических образованиях нижней и верхней челюстей, несущих на себе зубы.
- На суставных поверхностях нижней челюсти.
Все экзостозы полости рта обычно растут медленно и в течение длительного времени не причиняют неудобств больному. Однако, по мере роста возникает давление образования на кости и зубы, а также травмирование слизистой оболочки полости рта. Это сопровождается болевыми ощущениями, иногда достаточно интенсивными.
Практически во всех случаях экзостоз полости рта представляет собой гладкий и твердый выступ под десной. Слизистая оболочка десны обычно не изменена. При больших размерах образования она может растягиваться и иметь сравнительно более бледную окраску.
Причиной появления экзостозов на стенках альвеолярных отростков чаще всего служит сложное удаление зуба. При этом происходит повреждение и смещение костной ткани и неправильное ее срастание.
При расположении разрастания в области суставного отростка нижней челюсти помимо болевого синдрома может наблюдаться асимметрия подбородочного отдела челюсти – смещение его в здоровую сторону. Это сопровождается ограничением открывания рта и нарушением прикуса зубов.
Особенности течения остеохондром у детей
Как уже указывалось выше, наиболее часто это заболевание встречается у детей и подростков. Это связано с периодами активного роста костей скелета в детском и подростковом возрасте. Первый пик роста возникает в возрасте 4–6 лет, а второй – в подростковом периоде. Следует отметить, что остеохондромы в возрасте до одного года, как правило, не встречаются.
Обычно остеохондромы прекращают свой рост в период окончания роста скелета. Если опухоль продолжает расти уже во взрослом возрасте, следует заподозрить ее малигнизацию (злокачественное перерождение).
Диагностика
Для уточнения диагноза, а также в случаях расположения остеохондром в труднодоступных местах применяется рентгенологическое исследование. В наиболее сложных случаях используется компьютерная диагностика (КТ) и магнитно-ядерная томография (МРТ).
Лечение остеохондром
По статистике, часть остеохондром (от 2 до 10%) может перерождаться в злокачественную опухоль. Поэтому все они подлежат лечению.
Однако, по мнению некоторых ученых, небольшие бессимптомные остеохондромы в детском возрасте могут самостоятельно исчезать и без лечения. В этом случае необходимо регулярное наблюдение врача.
Учитывая вышесказанное, единственно правильным методом лечения остеохондром является хирургический – удаление костной опухоли.
Объем операции обычно заключается в удалении образования и части кости, из которой исходит опухоль (краевая резекция). В подавляющем большинстве случаев этого достаточно для полного выздоровления.
Достаточно часто, особенно в интернете, можно встретить рекомендации по лечению остеохондром народными средствами, физиопроцедурами и прочими методами. Перед началом любого такого лечения следует обсудить его с врачом.
Из народных средств широко применяются компрессы на область поражения. Наиболее распространенным составом является смесь барсучьего или медвежьего жира, мумие и настойки золотого уса или сабельника:
- Для этого необходимо взять по одной ложке настойки и жира, а также таблетку мумие, которую предварительно надо растолочь. Все перемешать, нанести на экзостоз, сверху прикрыть салфеткой. Компресс накрыть фольгой, закрепить лейкопластырем или бинтом.
- Внутрь принимают настой цветков бузины и плодов боярышника. Следует взять по три столовые ложки сырья (или заранее приготовленной смеси), залить тремя стаканами кипящей воды и настоять до полного остывания. Рекомендуется принимать по 1/3 стакана два-три раза в день.
Необходимо учитывать, что средства народной медицины не помогают полностью излечиться от экзостоза. Все же радикальным методом лечения остается только операция.
Экзостозы полости рта часто причиняют неудобства больному, а также являются значительной помехой для протезирования зубов. Мелкие образования иногда не удаляют, если они не производят дискомфорта.
Показания для удаления экзостозов полости рта:
- Значительные размеры и быстрый рост образований.
- Болевые ощущения из-за давления костного выступа на соседние зубы.
- Различные косметические дефекты.
- При подготовке к протезированию зубов.
Удаление экзостозов в полости рта обычно проводится под местной анестезией. Осложнений, как правило, не возникает.
Пальцы ног – наиболее уязвимое место человеческого тела. На них приходится колоссальная механическая нагрузка. Чтобы ножки-труженицы всегда были в норме, необходимо следить за их состоянием и оберегать от появления всевозможных патологий. Одно из явлений, которое может произойти – нарост на пальце ноги.
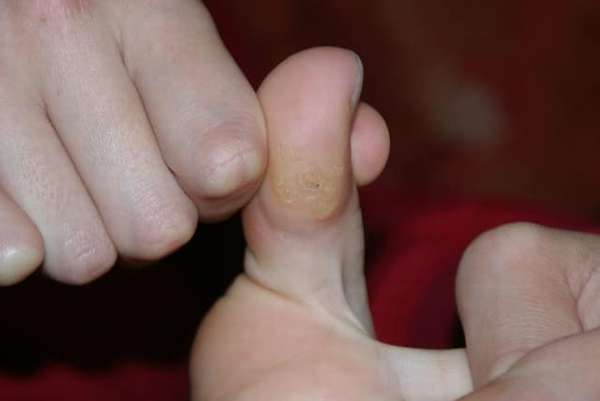
Почему образуются наросты на пальцах ног
Воспалительный процесс может дать о себе знать по следующим причинам:
- недостаточный уровень дезинфекционной обработки в помещениях с высокой влажностью общественного типа – бассейнах, банях, душах (это провоцирует формирование вирусных элементов),
- образование микротрещин и незначительных по размерам ранок в области рук и ног (через них происходит проникновение всевозможных бактериальных возбудителей),
- пренебрежение гигиеническими нормами (что, в свою очередь, провоцирует разведение и размножение вредоносных агентов, повышая риски заражения).
Если вести речь о нарушении функционирования хрящевых и костных тканевых структур, это происходит при влиянии определенных обстоятельств:
- ношение тесной обуви на высоком каблуке (это порождает деформацию плюсневой кости),
- образование плоскостопия (люди, им страдающие, жалуются на появление шишек),
- беременность и лишний вес приводят к увеличению нагрузки на стопы,
- ослабление иммунной защиты и человеческого скелета, приводящее к колоссальному проценту появления патологических и безвредных новообразований,
- наследственно-генетический фактор тоже оказывает влияние на это состояние (в 90% случаев наросты появляются у лиц, если у их родителей они тоже были, вне зависимости от зоны локализации).
Прежде чем назначать терапевтический процесс, врач обеспечивает проведение диагностики и определяет истинную причину новообразования.
Диагностический комплекс и обращение к врачу
Перед непосредственным назначением терапии всевозможных шишек и наростов, необходимо установить комплекс симптоматических проявлений.
- Анамнез. Он играет важнейшую роль, предоставляет ответы на базовые вопросы, интересующие медика. Преимущественно обследует нарост хирург или ортопед. Если костные структуры не затронуты, надо обращаться к дерматологу. Доктор расспрашивает обо всех симптомах, частоте и степени их проявления, продолжительности. Если стадия патологии начальная, этого достаточно для принятия дальнейших мер.
- Рентген стоп. Инструментальное обследование. С его помощью появляется возможность изучения присутствующих у пациента отклонений и деформаций. Это касается костей плюсневого типа, пальцев ног, заболеваний, которые способны поражать костные отростки.
- Компьютерная диагностика. Производится специфический снимок отпечатка ноги. Это способствует тому, что лечащий врач получает возможность определения выраженных патологий и выявления нарушений в плане нагрузки на нижнюю часть конечности.
- Подометрия на компьютере. Этот анализ подразумевает проведение изучения походки посредством технических устройств. С его помощью определяются первые стадии наростов, затрагивающих ступни и пальцы ног.
- Изучения биомеханического характера. Силами компетентного медика производится фиксирование патологического процесса, который выражен сниженной биологической активностью межкостных мышечных структур, пальцев. Он дает о себе знать на первых стадиях недуга.
При необходимости медик может направить пациента на вспомогательные исследовательские мероприятия, которые поспособствуют уточнению клинической картины и детальному определению с дальнейшими мерами лечения.
Разновидности наростов на пальцах ног
Если в зоне нижних конечностей появились странные новообразования, это повод обратить внимание на их вид, тип, класс, категорию. Данный шаг позволит уточнить природу патологии и быстро устранить ее.
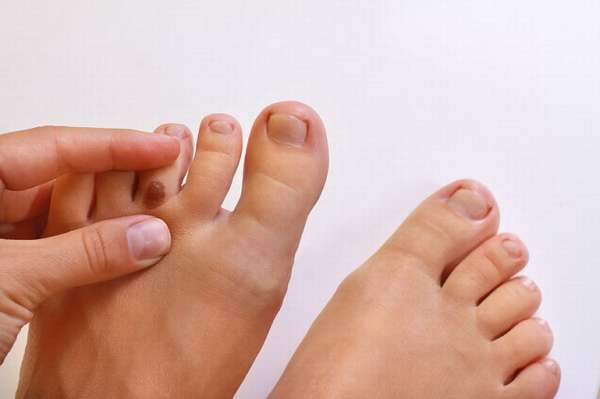
Они представляются огромным количеством разновидностей, включая подошвенные, плоские, типичные, околоногтевые, нитевидные. Традиционно пациентов поражают образования на подошве или у ногтя, которые имеют обычный цвет (средне коричневый), размер (до 5 мм), форму (овал, круг). Немаловажен риск перерождения нароста в карциному (рак). Так что при формировании болевых ощущений, крови следует обратиться к врачу-онкологу, дерматологу.
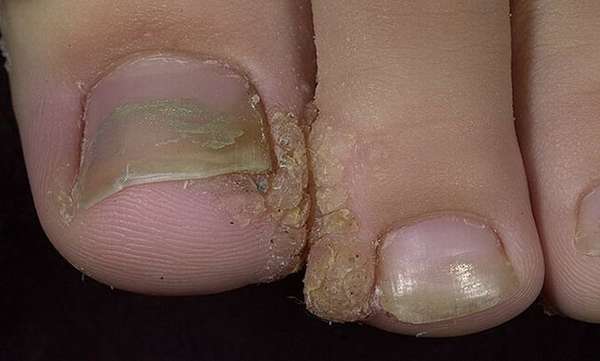
Желто-серые мозоли плоского типа, образовавшиеся из огрубевшей части кожного покрова в области стопы/пальцев. Боль могут провоцировать в процессе ходьбы. Локализация вероятна на подошве, пальцах ног и в пространстве между ними. Расположение – несимметричное. В их центре фигурируют темные точки. Ввиду утолщенного рогового слоя, служащего в качестве защиты, избавиться от подобных наростов проблематично. Для удаления медик использует лазер, жидкий азот или радиоволны.
Бородавки такого типа являют собой иной вариант болезни. На вид выросты шершавы, тверды, разрастаются моментально в области вокруг ногтя или на пальце. Их наличие может провоцировать нарушение роста ногтя, изменение его формы. Неудобная зона локализации затрудняет терапевтическую тактику. А самостоятельные лечебные меры могут привести к нарушениям роста и развития ногтевой пластины.
Большинство пациентов знает, что такое бородавки обыкновенные. Традиционно они именуются шипицами. Мы сталкивались с ними в пубертатном возрастном периоде. Но у тех, кто этого не помнит или избежал появления наростов в детстве, при обнаружении бородавчатых выростов может случиться паника. Связано это со странностью формы и окраса новообразований. Поэтому при появлении люди бегут к врачам и проводят инструментальную (а иногда и визуальную) диагностику.
Альтернативное наименование – твердая фиброма. Частый проводник человека. Он похож на темную по цвету шишку в области кожного покрова. Характерно его незначительное втяжение вглубь кожного покрова. При разрастании образования в размерах по центру формируется значительное возвышение. Причины образования – укусы, занозы, гнойничковые поражения. Беспокойства ситуация не стоит, подобные наросты в рак почти не перерождаются. Но избавиться от них дома проблематично ввиду твердости и значительной глубины выроста, поэтому нужно обратиться к медику.
По форме и цвету она напоминает гриб. Обусловливается это присутствием узкой ножки, широкой шляпки, мягким покровом на ощупь. Встретить ее в зоне нижней конечности можно редко. Цветовой параметр выроста – телесный, слегка розоватый. Если произошло разделение на дольки, в народе и медицине образование именуется кожным полипом фиброзного типа. Излюбленная зона локализации – бедро (внутренняя часть). Стопа – редкое место появления, как и палец нижней конечности. Лечению поддается легко в силу узости ножки.
Причинный фактор – неправильное ношение обуви и несоблюдение правил ходьбы, ухода за ногами. По сути, это сухое образование, напоминающее мозоль. Появление происходит из верхнего кожного слоя, который уплотнен по причине чрезмерного давления и избыточного трения. Излюбленная территория появления – большой палец, мизинец, зона между пальчиками. Внешние проявления неодинаковы и зависят от стадии прогрессирования.
В рамках участка тканей четких границ не выражено. Традиционно они являются гладкими, но поверхность может иметь шероховатость. На последних фазах развития патологического процесса есть риск образования трещин разной степени глубины. В целях терапии, в первую очередь, устраняется фактор, спровоцировавший появление нароста. Например, следует сменить обувь, вылечиться от плоскостопия, избыточного веса. Затем устранению подлежит и сам нарост.
Такое образование представлено в форме нетвердой шишки, обладающей коричневым или телесным оттенком. Поверхность может состоять из мягких сосочков или ободка темного цвета с краю. Наросты появляются вследствие частых загаров, наследственного фактора, после появления ребенка на свет. База появления недуга – размножение пигментных клеточных структур, покрывающихся поверху слоем мягких тканей. Любимые зоны локализации наростов – голень, бедро. Вероятность образования меланомы велика.
Еще один распространенный причинный фактор, провоцирующий нарост в области ноги. Образование по виду напоминает мешотчатое расширение в области оболочек вокруг сухожилий. Именно с их помощью происходит крепление мышечных структур к костям стопы, пальцам. Нарост обычно внутри заполнен жидкостью и обладает плотной эластичной консистенцией. При этом под кожным покровом медики зачастую определяют нарост, имеющий округлую форму, малоподвижный. Удаление производится хирургическим способом, с помощью классического оперирования.
Нарост напоминает мозоль. Причинный фактор образования – грибковая инфекция. Традиционно ее проявление происходит в зоне естественных складок между пальцами (именно здесь грибки могут запросто размножаться). Максимальную подверженность возникновению недуга имеют люди с ожирением и чрезмерным количеством глюкозы в крови.
На регулярной основе в зоне между пальцами дает о себе знать воспалительный процесс, гиперемия, что провоцирует образование незначительных язвочек. Со временем происходит их заживление и появление нароста, состоящего из огрубевшего кожного покрова (мозоля). На этой стадии и формируется рассматриваемый вырост. Во избежание осложнений следует изменить характер собственного рациона.
Часто возникающий тип нароста на кожном покрове. Но на ногах он встречается не так часто, преимущественно поражает иные участки тела. На вид напоминает шершавый нарост бугристого типа или светлую бляшку, которая блестит. Образование – итог влияния факторов наследственности и воздействия солнечного облучения. Встречается болячка на голенях, бедрах, тыльной части стопы. На пальцах почти никогда не возникает. Лечебный процесс осуществляется с помощью лазера, и происходит это легко в силу поверхностного характера образования.
Опасный тип нароста, способный перетечь в раковое образование с течением времени. Напоминает желтую корку твердого типа, появляется на покрасневшем кожном покрове вследствие загара и механических повреждений. Поэтому традиционное место локализации – женская голень. Избавиться от нежелательного образования можно с помощью обработки посредством жидкого азота.
Наряду с доброкачественными наростами могут развиваться саркомы – образования злокачественного типа. Они дают о себе знать на суставах, хрящах, сосудах, мышцах. Как и раковые образования, саркомы могут бесконтрольно разрастаться, поэтому являются смертельно опасными. По внешним факторам они похожи на шишки, которые чаще всего сочетаются с расширением сосудов и значительным покраснением. Поначалу рост может быть крайне медленным, а со временем происходит его ускорение. При обнаружении подобных выростов стоит безотлагательно обращаться к онкологу.
Со временем он образуется у львиной доли представительниц прекрасного пола, которые носили каблуки. Порой проявляется и у мужчин вследствие плоскостопия поперечного типа. На стартовой стадии болезнь можно корректировать посредством обычных ортопедических методов. Если запустить процесс, коррекция станет возможной лишь при хирургическом вмешательстве.
Этот нарост, затрагивающий большой палец нижней конечности, образуется вследствие подагры. Встречается состояние нечасто. Предполагает, что вокруг основания большого пальца происходит отложение кристаллов мочевой кислоты. Это и провоцирует возникновение первых симптомов подагры. Сначала наблюдается поражение одного пальца, затем – остальных. Боли могут быть нестерпимыми по мере развития патологии.
Расположение очагов заболевания традиционно происходит крайне близко к кожной поверхности. Это – твердые узлы, имеющие четкие границы. Кожный покров над ними подлежит изменениям, становясь красным и чрезмерно болезненным. Размерные показатели вариабельны – от незначительных (с горошину) до огромных узелков, которые заметно выпирают над кожной поверхностью. Лечение заключается в комплексном подходе и первостепенном удалении основного фактора-возбудителя.
Наросты на пальце ноги у ребенка
Причинных факторов этого явления предостаточно:
- инфекционный процесс, подхваченный в процессе родовой деятельности из родовых путей матери,
- частое хождение без обуви и пренебрежение основными правилами гигиены,
- несовершенство иммунной системы, что чревато проникновением вирусных агентов.
Образования такого плана имеют вид бугорков, обладающих огрубевшей кожей. Иногда они напоминают пятна шероховатого типа.
У детей чаще всего диагностируются следующие разновидности бородавчатых образований:
- вульгарные (классические),
- подошвенные,
- плоские,
- околоногтевые,
- моллюск контагинозный.
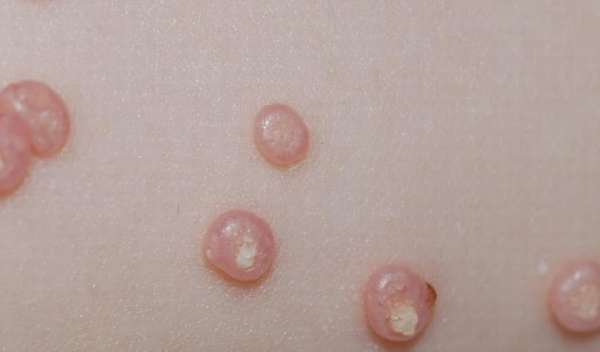
В случае своевременной терапии эти новообразования не опасны и не перерастают в злокачественные процессы.
Как избавиться от наростов на пальцах ног
Под большим и не очень наростом может таиться опасность. Поэтому есть ряд ситуаций, требующих неотложной консультации медицинского специалиста.
- Самостоятельная терапия оказалась безуспешной или вызвала осложнения.
- Нарост вызывает нестерпимые болевые ощущения и затрудняет процесс нормальной ходьбы.
- Недуг проявляет себя несвойственным подобным явлениям образом (гноится, кровоточит).
- Число образований возрастает, даже с применением соответствующего лечения.
Тактика, используемая для вывода нароста, находится в зависимости от его вида и группы.
Вот основные способы удаления патологического процесса:
- применение специальных групп медикаментов,
- использование рецептур народного лечения,
- устранение новообразований современными методами в клинике.
В первом случае назначаются:
- наружные препараты (мази, кремы, эмульсии, гели),
- системные препараты,
- антигистаминные составы,
- противовоспалительные группы,
- антибактериальные вещества.
Из народных средств принято использовать:
- уксус столовый,
- хозяйственное мыло,
- сок чистотела (для удаления бородавок),
- сода,
- лук репчатый,
- перекись водорода.
Среди современных методик терапии выделяют:
- хирургическая операция,
- лазерное иссечение,
- устранение жидким азотом,
- радиоволновой способ,
- электрокоагуляция.
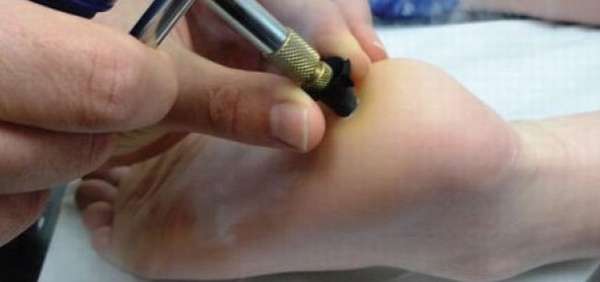
Наросты в области ноги – патологические процессы, требующие постоянного наблюдения, а в случае протекания изменений – незамедлительного вмешательства.
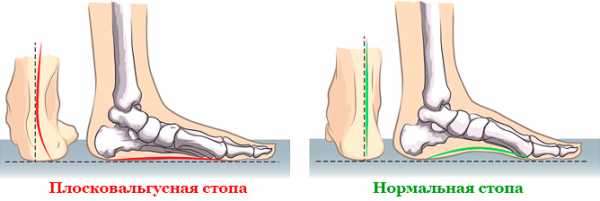
Что такое косточка на ноге
Косточка на ноге или вальгусная деформация переднего отдела стопы — это заболевание, при котором на стопе появляются косточки или “шишки” на ноге. Большой палец стопы постепенно смещается в наружную сторону, и головка плюсневой кости начинает выпирать.
Причины появления косточки на ноге
Существует несколько причин для появления косточки на стопах ног:
- избыточный вес;
- неправильно подобранная обувь — тесная, с зауженным носом, высокими каблуками, неустойчивыми колодками;
- наследственность;
- травма ноги;
- плоскостопие;
- гормональные изменения;
- инфекционные заболевания;
- пожилой возраст;
- климактерический синдром;
- сахарный диабет;
- профессия, связанная с длительным пребыванием на ногах.
Первые признаки и симптомы косточки на ноге
Врачи выделяют несколько стадий косточки на ноге переднего отдела стопы, которые служат симптомами заболевания:
- первая стадия — угол выпирания не больше 20°; вы видите покраснения и утолщения кожи в области 2-5 пальцев, но кроме вечерней усталости ног вас ничего не беспокоит;
- вторая стадия — искривление до 30°; при ходьбе вы ощущаете боли в стопе, лодыжки и голени; косточка явно выпирает;
- третья стадия — деформация большого пальца в 50°; даже небольшая нагрузка на стопу причиняет сильную боль; вы меняете обувь на мягкие туфли-тапочки;
- четвертая стадия — угол искривления выше 50°; вам больно и в движении, и в состоянии покоя; больные суставы ноют; ноги отекают; фаланги второго и среднего пальцев деформируются наряду с большим пальцем.
Как лечить косточку на ноге
Первое, что нужно запомнить — не занимайтесь самодиагностикой и самолечением. Обязательно обратитесь к врачу. Только специалист может точно определить, почему болит косточка на ноге большого пальца, чем мазать и какие дополнительные средства использовать.
Не менее важна своевременность. Вальгусная деформация стопы развивается очень быстро. Если вы будете тянуть с посещением врача, то не только откажетесь от обычных туфель, но и заработаете хронические проблемы со здоровьем — косточки на ногах провоцируют патологии позвоночника, коленного и тазобедренного суставов.
Лечение деформации начинается с определения стадии роста косточки на ноге — как лечить зависит от того, насколько запущена болезнь:
- На первой и второй стадии развития вальгусной косточки на ноге лечение включает в себя мази, кремы, гели, компрессы, массаж, примочки, стяжки, шины, бандажи, лечебную гимнастику и физиотерапию.
- На третьей стадии при деформации соседних фаланг могут назначить хирургические манипуляции — рекомендации, как убрать косточку на среднем пальце ноги, как лечить воспаление, будут строго индивидуальны.
- На четвертой стадии роста косточки на ногах лечение медикаментозное уже не поможет и потребуется ортопедическая операция.
Помимо основного лечения нужно самостоятельно позаботиться о состоянии своих ног — носить специальную обувь, делать самомассаж и корректировать питание, если причиной деформации стал избыточный вес.
Если боль от нароста стала слишком сильной, можно снять болевой синдром и сделать укол в косточку на большом пальце ноги. Однако будьте осторожны, у некоторых обезболивающих лекарств есть побочные эффекты.
Если выбирать, чем лечить косточки на ногах, мази будут самым простым и популярным решением. Их не нужно готовить, легко наносить, и при соблюдении всех инструкций мази при воспалении косточки на стопе ноги действительно помогают.
Популярное средство при заболеваниях суставов — мазь Вишневского от воспаления косточки на ноге. В ее состав входит касторовое масло, деготь из бересты и другие вещества, которые эффективно борются с воспалительным процессом.
Если вы ищете, чем обезболить косточку на ноге, попробуйте нестероидные противовоспалительные средства — Пироксикам или Диклофенак от косточки на ноге. При регулярном использовании этих препаратов течение болезни замедляется.
Не менее полезные средства, помогающие снять боль косточки на ноге, — мази обезболивающие, например, Вальгусстоп. Она оказывает комплексное воздействие на пораженную область и уменьшает костный нарост за 30-45 дней.
Лечение косточки на ноге Димексидом также хорошо справляется с болевым синдромом. Из Димексида и масляного раствора Хлорофиллипта можно сделать хорошую мазь от косточки на ноге — просто смешайте 3 мл Хлорофиллипта и 1 мл Димексида. Такое средство вызывает мощный противовоспалительный эффект.
На полках аптек часто встречается крем от косточки на большом пальце ноги с акульим жиром и лавром. Он содержит большое количество витаминов и жирных кислот, необходимых для лечения вальгусной деформации стопы.
Эффективная мазь от косточки на ноге — Бишофит. Лекарство не раздражает кожу, его легко совмещать с лечебной гимнастикой, физиотерапией и другими медикаментами. Средство не имеет сердечно-сосудистых противопоказаний.
Прежде чем использовать любую мазь для суставов ног, косточку очистите от остатков предыдущих средств — вымойте ноги с мылом или протрите влажной салфеткой.
Подробнее о том, какой мазью снять воспаление косточки на ноге, какой мазью мазать косточки на ногах при сильной боли, узнаете из таблицы.
| Название | Действие | Как использовать |
| Мазь Вальгусстоп | Мазь от косточек на ногах нормализует кровообращение, уменьшает боль и спазмы, борется с отеками и воспалением. | Втирайте средство в деформированную область и подождите, пока оно не впитается. Затем наденьте ортопедический фиксатор. Повторяйте процедуру каждый день в течение месяца, после чего прервите на 2 недели. |
| Мазь из Димексида и Хлорофиллипта | Мазь при воспалении косточки на ноге быстро снимает болевой синдром и замедляет развитие вальгусной деформации. | Смочите ватный диск мазью и приложите к косточке на 15-30 минут. Курс лечения длится 14 дней, затем сделайте перерыв на 7 дней и продолжите терапию. |
| Диклофенак | Препарат замедляет течение заболевания, уменьшает чувствительность нервных окончаний и купирует боль, улучшает эластичность хрящевых тканей. | Распределите мазь от боли косточек на ногах тонким слоем по больному участку и втирайте легкими массирующими движениями. Повторяйте процедуру 2-3 раза в сутки в течение 10-14 дней. |
| Мазь Вишневского | Средство смягчает, увлажняет и регенерирует кожу, снимает воспаление, согревает и удаляет отек. | Обильно нанесите мазь на марлевую ткань, сложенную в несколько слоев, и приложите к больному месту. Меняйте компресс 5 раз в стуки. |
| Бишофит | Лекарство воздействует на циркуляцию крови и улучшает питание хрящевых тканей стопы. | Втирайте мазь против косточек на ногах в деформированную область 2 раза в день. Если боль обострилась, используйте мазь 3 раза в день. Курс лечения составляет 2 недели. |
| Мазь с акульим жиром и лавром | Акулий жир улучшает кровоснабжение стопы, лавр восстанавливает эластичность хрящевой ткани. Оба средства купируют воспалительный процесс и стимулируют местный иммунитет. | Распарьте ноги в горячей воде. Нанесите крем от косточек на ногах на огрубевший участок и втирайте до полного впитывания. |
При небольшой деформации стопы помогут ортопедические стяжки и шины:
- полужесткие шарнирные шины — конструкция не позволяет пальцу отклоняться в сторону, не заметна под обувью, уменьшает степень нагрузки и не болезненна;
- жесткие ночные фиксаторы — фиксируют большой палец в правильном положении и постепенно меняют угол его отклонения;
- стельки — делают нагрузку на стопу более равномерной и уменьшают мышечный спазм в районе большого пальца ноги;
- дневные корригирующие межпальцевые прокладки — защищают косточку от давления обувью и формирует правильное расположение пальцев;
- ортопедические стяжки — поддерживают поперечный свод стопы.
Одним из обязательных атрибутов отхода ко сну должен быть самомассаж. Он расслабит ваши ноги, укрепит мышцы и не позволит косточке расти дальше.
Способы самомассажа при косточке на ноге:
- Сожмите руку в кулак и двигайте им вдоль и поперек стопы.
- Встаньте на специальный коврик — резиновый, пунктуационный, с камушками. Переминайтесь с ноги на ногу, пока смотрите телевизор.
- Положите на пол счеты с костяшками, сядьте в кресло или на стул, поставьте ноги на устройство и перекатывайте шарики подошвой.
Задача лечебной гимнастики — укрепить ваши суставы и мышцы, поэтому она особенно эффективна на 1 и 2 стадии заболевания. Используя следующие упражнения, вы со временем победите болезнь и избавитесь от неприятных наростов:
- Медленно сгибайте и разгибайте пальцы ног, пока не устанете.
- Сильно согните пальцы и держите 20-30 секунд.
- Напрягите стопу, не сгибая пальцы.
- Напрягите стопы, вытяните пальцы и держите 30 секунд.
- Катайте стопой бутылку по полу 5-6 минут.
Повторяйте каждое упражнение 2-3 раза каждый день.
При лечении косточки на ногах физиотерапия — одно из лучших средств обезболивания и расслабления. К методам физиотерапии относится:
- грязелечение в стационаре;
- ультразвуковое лечение;
- лекарственные массажные ванночки;
- электрофорез.
Ортопедическая обувь и стельки должны быть основой лечения вальгусной деформации стопы. Это ключевой метод, как бороться с косточкой на большом пальце и косточкой на 2 пальце ноги, как лечить деформацию среднего пальца и мизинца.
Ортопедическая обувь выпрямляет деформированный сустав, правильно распределяет нагрузку на стопу, разгружает проблемные места и снимает напряжение с ног и позвоночника, защищает от быстрой усталости при ходьбе.
Выбирайте ортопедическую обувь с учетом следующих требований:
- удобная колодка;
- мягкая сгибаемая подошва;
- жесткий супинатор;
- просторный, не стесняющий движения носок;
- каблук до 3-4 см.
Если параллельно с деформацией большого пальца появилась косточка на втором пальце ноги, лечение и выбор обуви будут такими же. Только к ортопедической обуви добавьте специальные гелевые разделители между пальцев и защитные колпачки на суставы, которые оградят наросты от дополнительных трений.
Средства народной медицины полезны, когда нужно минимизировать боль и приостановить дальнейшее искривление стопы и пальцев.
Что можно использовать при вальгусной деформации стопы:
- пластырь с прополисом;
- компресс с лопухом и скипидаром;
- компресс с натертым луком;
- смесь из яйца, залитого уксусом, вазелина и свиного жира;
- отвар из измельченной марены;
- настой одуванчика на растворе йода.
Многие фитопрактики советуют принимать йодно-солевые ванночки.
Ингредиенты:
- Соль морская или поваренная — 2 ст.л.
- Йод — 10-15 капель.
- Вода — 1 л.
Как приготовить: Растворите в воде соль и йод и перелейте в тазик. Добавьте воды таким образом, чтобы ее уровень покрывал ваши ступни.
Как использовать: Опустите ноги в тазик на 20 минут. Повторяйте процедуру 2 раза в неделю курсом 30-45 дней. После каждого сеанса делайте сеточку из йода на косточке.
Результат: Йодно-солевая ножная ванна снимет боль, отеки и припухлость.
Ортопедические операции
Какая именно операция показана при косточках на ногах, зависит от степени деформации стопы. При легкой деформации вам сделают бурсэктомию — спилят выдающиеся части кости и выровняют мышцы, связки, сухожилия. При средней и сильной деформации требуется остеотомия, чтобы вернуть правильное положение плюсневой кости. После обеих операций вы сможете ходить уже не следующий день. Только придется носить специальную обувь и не перегружать стопу.
Хирурги проводят несколько видов остеотомии — шевронная, клиновидная плюсневая остеотомия и остеотомия первой плюсневой кости типа SCARF или по Шарфу.
При шевронной остеотомии основание головки первой кости плюсны распиливают V-образно и исправляют кость в нужном направлении и расстоянии. Затем фиксируют обломки винтами, а ненужные части и лишнюю капсульную ткань сустава удаляют.
При плюсневой остеотомии шишки на ногах удаляют методом клиновидной резекции — выделяют основание плюсневой кости и высекают маленький треугольный кусочек, чья вершина направлена внутрь. Затем края кости сопоставляют и фиксируют титановой пластиной и винтами. Костное разрастание — экзостоз иссекают.
Остеотомия по Шарфу или Scarf-остеотомия похожа на шевронную операцию. Здесь также делают костный разрез и соединяют части кости в правильном направлении. Однако в данном случае рассечение имеет Z-образную форму. После отделения начала кости от основания ее перемещают к суставной поверхности фаланги пальца, соединяют, фиксируют швами и винтами и удаляют серединную ткань.
Профилактика
Чтобы предотвратить развитие косточки на ноге, следуйте рекомендациям:
- Покупайте правильную обувь — с круглым носом, из мягких материалов, широкую в поперечнике, с каблуком до 4 см.
- Если предпочитаете шпильки, вставляйте специальную стельку с поперечным корректором для поддержания стопы.
- При занятиях бегом или прыжковым спортом носите специальные кроссовки и кеды с утолщенной подошвой, чтобы не перегружать передний свод стопы.
- Периодически делайте массаж подошвы ног, ходите босиком по квартире.
- Нормализуйте свое питание, делайте утреннюю зарядку и включите в нее элементы приседаний, перекаты с пятки на носок, ходьбу на носочках.
Подробнее о косточке на ноге смотрите в видео:
Читайте также:


