Как долго пить гормон при реактивном артрите
Всем доброго времени суток. Реактивный артрит – это заболевание суставов, которое произошло вследствие микробной инфекции. Зачастую недуг поражает мужчин в возрасте от 30 до 40 лет, но случается также у женщин на фоне развития дизентерии.
Содержание:
Лечение реактивного артрита нужно начинать как можно быстрее, чтобы избежать осложнений. Оно будет комплексным, а положительный результат будет зависеть от того, насколько пациент соблюдает рекомендации доктора. В статье я опишу самые эффективные методы лечения данной патологии. Кстати, кого беспокоят колени, советую более подробно почитать как лечить реактивный артрит коленного сустава.
Базовые медикаменты
Они назначаются только в случае ярко выраженного воспалительного процесса при неэффективности стандартной терапии в комплексе с гормональными лекарствами.
Одним из ведущих препаратов данной группы является Сульфасалазин. Однако в последнее время врачи стали заменять его Метотрексатом.
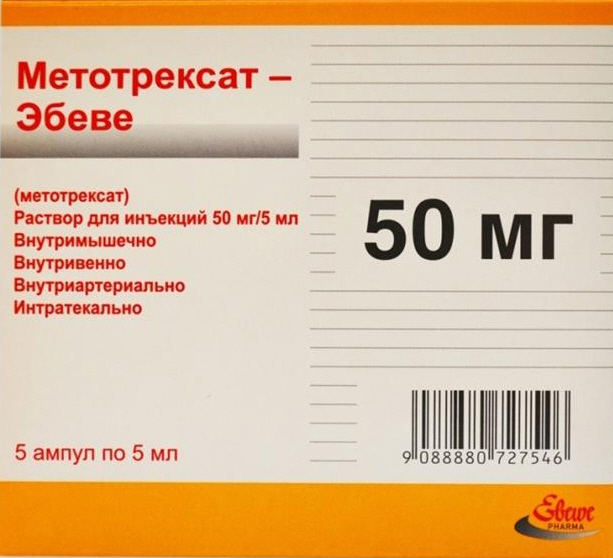
Данный медикамент имеет меньше негативных последствий по сравнению с аналогами, а также оказывает более быстрый положительный эффект, особенно при хроническом реактивном артрите. Вдобавок к этому — оптимальная цена (всего от 120 рублей).
Принимают Метотрексат четыре дня дважды в сутки, после этого делают трехдневный перерыв и повторяют курс. Можно единожды вводить препарат подкожно при непереносимости у больного таблеток.
Принимать данное лекарство можно регулярно до того момента, как период ремиссии достигнет одного года.
Также могут выписываться следующие базовые лекарства:
- Производные аминохинолина (Плаквенил, Делагин, Хлорахин);
- Лефлуномид (эффективен на начальной стадии реактивного артрита);
- Д-пеницилламин;
- Миокризин, Ауропан, Тауредон, Криназол (препараты солей золота).
Нестероидные противовоспалительные лекарства
НПВС делятся на 2 типа:
- ЦОГ-1 – препараты старого поколения с коротким курсом применения и большим списком побочных эффектов.
- ЦОГ-2, разрешенные для более долгого использования, с меньшим количеством негативных последствий.
Выпускаются такие лекарства в виде:
- таблеток для внутреннего приема;
- внутримышечных и внутривенных инъекций;
- наружных средств в виде мазей, гелей, кремов.
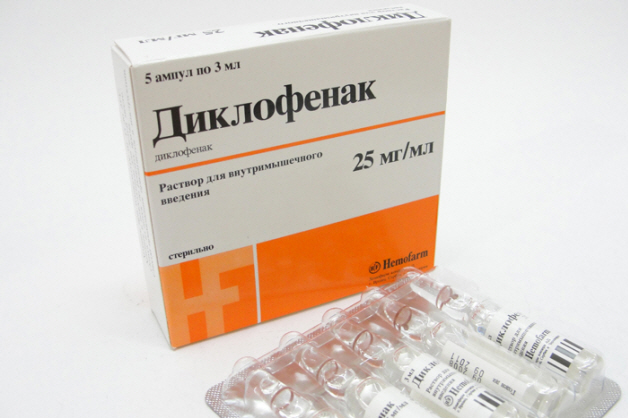
Для сокращения болевых ощущений и снятия воспаления при реактивном артрите часто назначаются такие ингибиторы ЦОГ-1:
- Диклофенак (Ортофен, Вольтарен) – недорогой препарат с хорошим анальгезирующим, противовоспалительным, жаропонижающим эффектом.
- Ибупрофен (Бурана, Макрофен, Бруфен);
- Пироксикам (Мовон, Ремоксикам);
- Кетопрофен (Профенид, Фастум, Кетонал);
- Индометацин (Метиндол, Индобене, Индомин).
- Амелотекс;
- Нимесулид (Нимесил);
- Би-ксикам;
- Артрозан;
- Целекоксиб.
Запомните, все эти лекарства не влияют на саму природу артрита, а лишь убирают симптомы. Важно сочетать их с базовыми и гормональными препаратами.
Гормональное лечение
Для достижения максимального противовоспалительного действия пациентам назначаются глюкокортикостероиды (Дексаметазон, Дипроспан, Гидрокортизон). Лечебное вещество вводится посредством инъекций в пораженный сустав.
Могут также быть прописаны аппликации с данными средствами, когда сделать уколы не представляется возможным.
Если у больного на фоне артрита начинается лихорадка, общее недомогание, то будут прописаны таблетки или внутримышечные уколы Бетаметазона либо Метилпреднизолона.
Все гормональные лекарства назначаются только врачом и принимаются строго под его наблюдением. Гормональная терапия запрещена детям, с осторожностью применяется по отношению к подросткам, а также взрослым старше 50 лет.
Антибиотики
Они выписываются в том случае, если причиной недуга стали инфекции и патогенные микроорганизмы (чаще всего, передающиеся половым путем).
Раньше всем поголовно назначали Эритромицин, но сейчас выпущены более безопасные антимикробные препараты, такие как Кларитромицин, Офлоксацин, Рокситромицин.
Хламидийный артрит, уреаплазмоз, микоплазмоз у мужчин и женщин лечится очень тяжело. Не всегда курс антибиотиков может помочь с первого раза. В этом случае доктор выпишет другие препараты для повторного лечения.
Если инфекции побеждены, то не факт, что устранен сам реактивный артрит. Именно поэтому все лечение основывается исключительно на комплексных мерах.
Физиотерапия и методы нетрадиционной медицины
Реактивный артрит лечится не только медикаментозно. Физиотерапия оказывает на суставы и весь организм в целом положительное действие. Именно поэтому больному показаны такие процедуры:
- ультразвуковая терапия;
- массаж;
- грязелечение;
- лечение пиявками;
- фонофорез;
- ЛФК;
- парафиновые, сероводородные, сернистоводородные ванны.
Отлично блокирует болевые ощущения элетростимуляция и амплипульс-терапия.
Запомните, физиотерапевты не принимают пациентов с острой болью, а также с болезнью на стадии обострения.
После лечения обязательно надо заниматься лечебной физкультурой для восстановления подвижности сустава. Она, кстати, является отличной мерой профилактики недуга.
Эффективные народные советы
Народное лечение в домашних условиях разрешается при реактивном артрите, но только в комплексе с основными мерами и лишь после консультации лечащего врача.
Хорошо зарекомендовали себя капустно-медовые компрессы. Надо взять свежие листья капусты, смазать их растопленным медом, наложить на пораженный сустав, обмотать пакетом либо пищевой пленкой.

После этого следует замотать больное место теплым шарфом или шалью, оставить на ночь.
С утра компресс снимаете, кожу промываете теплой водой.
Делайте такую манипуляцию ежедневно и вскоре вы избавитесь от боли с воспалением.
Вот еще несколько действенных советов:
- Подогреваете на сковороде морскую соль, выкладываете ее в носок/марлю, накладываете на проблемный сустав. После этого смазываете кожу пихтовым маслом, снова накладываете теплый компресс.
- Смешиваете в равных пропорциях листья окопника и растительное масло. Варите смесь на протяжении получаса, процеживаете, добавляете туда ¼ стакана пчелиного воска, витамин Е. Этой мазью надо смазывать суставы ежедневно.
- Делаете компресс из тертого хрена и редьки. Только сначала смажьте кожу растительным маслом.
- Можно в качестве компресса использовать аптечные лекарства. В одинаковой пропорции перемешиваете Димексид, Вольтарен либо суспензию Гидрокортизона. Накладываете на больное место на 30-40 минут.
Если вас беспокоит артрит тазобедренного сустава, то здесь вы можете более подробно ознакомиться с тем, как его лечить в домашних условиях.
Каков прогноз заболевания
Для тех, кто прошел комплексное лечение, прогноз на дальнейшую жизнь будет таков:
- если была подобрана правильная терапия, то рецидивы происходят крайне редко или не случаются вовсе;
- у 20 % лечащихся реактивный артрит исчезает в течение полугода;
- у 50 % больных, недуг вернется через какой-то промежуток времени, причем будет прогрессировать;
- 25 % пациентов получают хроническую форму патологии, которая прогрессирует лишь на стадии обострения;
- 5 % больных получают тяжелые последствия в виде деформации суставов и позвоночника.
Также посмотрите в этом видео о сопутствующих симптомах реактивного артрита:
Меры профилактики
Чтобы вновь не столкнуться с этой болезнью, надо соблюдать определенные профилактические меры:
- Избегайте случайных половых связей. При сексуальном контакте пользуйтесь презервативами, но помните, они не дают 100 % защиту от урогенитальных инфекций.
- Ведите здоровый образ жизни.
- Соблюдайте правила личной гигиены.
- Своевременно проходите медицинское обследование.
- Старайтесь правильно питаться.
- Откажитесь от вредных привычек.
Хочу еще отметить, что даже несмотря на полное выздоровления, рекомендуется регулярно сдавать анализы на наличие инфекций. Если будут выявлены патогенные бактерии, которые могут вновь вызвать болезнь, то врач назначит новые антибиотики.
Рекомендую сдать специальный анализ на выявление наиболее подходящих препаратов. Желаю вам удачи и крепкого здоровья!
Медицинский эксперт статьи

Принципы лечения реактивных артритов:
- разработка дифференцированной терапии с учётом выявленных инфекций, длительности течения и степени активности реактивного артрита;
- проведение монотерапии антибиотиками (макролидами, тетрациклинами у детей старше 10 лет) при остром реактивном артрите, ассоциированном с хламидийной инфекцией;
- назначение комбинированной терапии иммуномодуляторами и антибиотиками (макролидами, тетрациклинами у детей старше 10 лет) при хроническом течении реактивного артрита на фоне персистирующей хламидийной инфекции;
- назначение антибиотиков (аминогликозидов) больным с острым и хроническим течением постэнтероколитического варианта реактивного артрита и серологическими маркёрами кишечных инфекций;
- проведение антибактериальной терапии перед назначением иммуносупрессивных препаратов. Если ребёнок уже получает иммуносупрессивную терапию, на время проведения антибактериальной терапии производят временную отмену базисного лечения;
- лечение НПВП и внутрисуставное введение ГК применяют у больных с реактивным артритом в качестве симптоматической терапии по необходимости.
Три вида лечения реактивного артрита.
- Этиотропное.
- Патогенетическое.
- Симптоматическое.
Этиотропное лечение реактивного артрита
В связи с тем, что хламидия - внутриклеточный паразит, выбор антибактериальных препаратов ограничен их способностью накапливаться внутриклеточно. Препараты выбора: макролиды, тетрациклины и фторхинолоны.
Однако, тетрациклины и фторхинолоны токсичны, обладают побочными эффектами, ограничивающими их применение в детской практике. В связи с этим наиболее часто для лечения хламидиоза у детей используют макролиды (азитромицин, рокситромицин, спирамицин, джозамицин). У подростков возможно использование доксициклина (дети старше 12 лет).
Лечение антибиотиком более эффективно в острой стадии синдрома Рейтера (хламидий активно размножаются, и метаболически активное ретикулярное тельце чувствительно к антибактериальным препаратам).
При хламидиозе не назначают антибиотики пенициллинового ряда в связи с возможностью перехода хламидий в L-подобные формы и развитием хронической персистирующей хламидийной инфекции.
Этиотропное лечение реактивного артрита ассоциированного с кишечной инфекцией
Для реактивных артритов, связанных с кишечной инфекцией, однозначных рекомендаций по антибактериальной терапии не существует. Предполагают, что к началу манифестации артрита инфекция уже купирована и нет необходимости в лечении антибактериальными средствами. По мнению некоторых ревматологов, прогноз при реактивном артрите и возможность его трансформации в хроническую форму, ювенильный спондилоартрит, псориатический артрит связаны с наследственной предрасположенностью пациента и этиологией заболевания, однако не зависит от проведённой антибактериальной терапии. Всем детям с реактивным артритом при выявлении антител к бактериям кишечной группы в диагностических титрах или бактерий кишечной группы при бактериологическом обследовании кала целесообразно проведение антибактериальной терапии. Препараты выбора - аминогликозиды (амикацин).
Антибактериальная терапия позволяет добиться сероконверсии, клинической ремиссии у большинства больных и даёт возможность назначить при необходимости иммуносупрессивные препараты.
Монотерапия антибиотиками недостаточна при затяжном и хроническом течении реактивного артрита, ассоциированном с персистирующей хламидийной инфекцией.
В этот период, как правило, рецидивирует лишь суставной синдром, а не вся триада симптомов. Учитывая особенности взаимодействия микро- и макроорганизма целесообразно использование различных иммуномодулирующих средств для лечения хронического хламидийного артрита.
У больных с хронической персистирующей хламидийной инфекцией иммунная система функционирует неадекватно, и полноценный иммунный ответ не формируется или формируется слишком медленно. Над защитными реакциями преобладают иммунопатологические. Учитывая эти особенности, показано применение различных иммуномодулирующих средств, влияющих на иммунный ответ макроорганизма. Иммуномодуляторы активируют иммунный ответ и опосредованно индуцируют активность микроорганизма, что делает его доступным для воздействия антибиотиков.
Необходимо отметить, что препаратов с абсолютной специфичностью действия не существует. Однако если бы таковые и существовали, то в силу многокомпонентности и взаимосвязанности различных элементов иммунной системы, любой высокоспецифичный препарат неизбежно вызывал бы в этой системе комплекс сложных последовательных изменений.
Группы препаратов в зависимости от влияния на систему иммунобиологического надзора:
- препараты, преимущественно стимулирующие неспецифические факторы защиты: (адаптогены и препараты растительного происхождения, витамины);
- препараты, преимущественно стимулирующие моноциты/макрофаги: (препараты микробного происхождения и их синтетические аналоги);
- препараты, преимущественно стимулирующие Т-лимфоциты: (синтетические иммуностимуляторы, препараты тимуса и их синтетические аналоги, ИЛ-2, ИЛ-1b);
- препараты, преимущественно стимулирующие В-лимфоциты.
Для лечения реактивных артритов хламидийной этиологии у детей разработаны и апробированы схемы терапии с использованием тимуса экстракта, азоксимера.
Схема комбинированного лечения экстрактом тимуса (тактивин) и антибиотиком у больных с хроническим течением реактивного артрита, ассоциированного с хламидийной инфекцией
Тимуса экстракт подкожно по 1,0 мл через день, общее количество инъекций - 10.
Антибиотик назначают на 5-й день лечения, т.е. после второй инъекции тимуса экстракта. Возможно использование любого антибиотика, обладающего противохламидийной активностью: макролиды (азитромицин, рокситромицин, джозамицин) в возрастных дозах. У детей старше 12 лет возможно использование доксициклина. Курс лечения антибиотиком составляет 7-10 дней для блокады 2-3 жизненных циклов хламидий.
Тимуса экстракт (до 10 инъекций) после завершения курса антибактериального лечения.
Общая продолжительность курса комбинированной противохламидийной терапии - 20 дней.
Контроль общего анализа крови целесообразно проводить 1 раз в 7 дней, биохимические показатели контролировать до и после начала лечения.
Схема комбинированного лечения глюкозаминил мурамилдипептидом и антибиотиками у больных с хроническим течением реактивного артрита, ассоциированного с хламидийной инфекцией
Глюкозаминил мурамилдипептид в виде сублингвальных таблеток. Детям до 5 лет целесообразно назначать по 1 мг 3 раза в день, детям старше 5 лет - 2 мг 3 раза в день. Курс лечения - 24 дня.
Антибиотик на 7-й день приёма глюкозаминил мурамилдипептида. Возможно использование любого антибиотика, обладающего противохламидийной активностью: макролиды (азитромицин, рокситромицин, джозамицин) в возрастных дозах. У детей старше 8 лет возможно использование доксициклина. Курс лечения антибиотиком 7-10 дней для перекрытия 2-3 жизненных циклов хламидий.
Глюкозаминил мурамилдипептид до 24-го дня после завершения курса антибактериального лечения.
Контроль общего анализа крови 1 раз в 7 дней, контроль биохимических показателей до и после начала лечения.
Схема комбинированного лечения азоксимером (полиоксидоний) и антибиотиками у больных с хроническим течением реактивного артрита, ассоциированного с хламидийной инфекцией
Азоксимер внутримышечно по 0,03 мг на одно введение. Препарат вводят через день, общее число инъекций - 10.
Антибиотик после 2-й инъекции азоксимера, то есть на 4-й день лечения. Возможно использование любого антибиотика, обладающего противохламидийной активностью: макролиды (азитромицин, рокситромицин, джозамицин и т.д.) в возрастных дозах (приведены выше). У детей старше 8 лет возможно использование доксициклина. Курс лечения антибиотиком не менее 7-10 дней для перекрытия 2-3 жизненных циклов хламидий.
Азоксимер (до 10 инъекций) после завершения курса антибактериальной терапии.
Контроль общего анализа крови 1 раз в 7 дней, контроль биохимических показателей до и после начала лечения.
На 5-7-й день от начала лечения иммуномодулятором у больных хроническим реактивным артритом возможно обострение суставного синдрома, проявляющееся нарастанием экссудации в суставе, усилением болевого синдрома и нарушением функции сустава. У ряда больных также может отмечаться повышение температуры.
Обострение суставного синдрома можно расценивать как переход неактивной фазы жизненного цикла хламидий в активную вследствие стимуляции иммунного ответа на фоне лечения иммуномодулятором. Активация внутриклеточно расположенных хламидий приводит к их интенсивному делению, разрушению макрофагов с последующим обострением суставного синдрома. Этот феномен - положительный эффект лечения иммуномодулятором, в связи с тем, что в этот период микроорганизм становится чувствительным к воздействию антибактериальных препаратов.
Для купирования островоспалительных изменений в суставах целесообразно внутрисуставное введение rjhnbrjcnthjbljd, применение НПВП в возрастных дозах.
Контроль эффективности патогенетического и этиотропного лечения проводят не ранее, чем через 1 мес, оптимально - через 3 мес после проведённого лечения.
При неэффективности курса комбинированного лечения рекомендованы повторные курсы лечения со сменой иммуномодуляторов и антибиотиков.
В ряде случаев после успешно проведённого лечения возможно реинфицирование, что требует повторного назначения противохламидийной терапии.
Важный фактор успешного лечения ребёнка с реактивным артритом, ассоциированного с хламидийной инфекцией, - диагностика и лечение членов семьи больного.
Для лечения суставного синдрома при реактивном артрите применяют НПВП.
В рамках лечения подбирают наиболее эффективный препарат с наилучшей переносимостью. При использовании НПВП в ревматологии нужно помнить о том, что развитие противовоспалительного эффекта отстаёт по времени от анальгезирующего. Обезболивание происходит в первые часы после приёма, в то время как противовоспалительный эффект появляется только на 10-14-й день постоянного, регулярного приёма НПВП.
Лечение начинают с минимальной дозы, повышая её через 2-3 дня при хорошей переносимости. В последние годы наметилась тенденция к увеличению разовых и суточных доз препаратов, характеризующихся хорошей переносимостью, при сохранении ограничений на максимальные дозы ацетилсалициловой кислоты, индометацина, пироксикама.
При длительном курсовом лечении НПВП принимают после еды (в ревматологии). Для получения быстрого анальгезирующего и жаропонижающего эффекта НПВП назначают за 30 мин до еды или через 2 ч после еды, запивая 0,5-1 стаканом воды. После приёма НПВП в течение 15 мин желательно не ложиться в целях профилактики эзофагита. Время приёма препарата определяется временем максимально выраженной симптоматики, с учётом хронофармакологии препаратов, что позволяет достичь большего эффекта при меньшей суточной дозе. При утренней скованности целесообразен как можно более ранний приём быстро всасывающихся НПВП или назначение на ночь длительно действующих препаратов.
Нестероидные противовоспалительные препараты, используемые в детской практике и рекомендуемые дозы
Доза, мг/кг в день
Кортикостероиды - наиболее мощные противовоспалительные средства, используемые в лечении реактивных артритов в острый период и период обострения суставного синдрома. Однако их применение ограничено преимущественно внутрисуставным способом введения.
Внутрисуставное введение кортикостероидов пролонгированного действия - важная составляющая комплексного лечения реактивного артрита. Метилпреднизолон и бетаметазон обладают выраженным местным противовоспалительным эффектом.
В настоящее время синтезированы кортикостероиды для внутрисуставного введения; их применение позволило существенно повысить эффективность и безопасность локальной терапии. Препараты пролонгированного действия: метилпреднизолона ацетат - препарат средней продолжительности действия, бетаметазона ацетат + бетаметазона натрия фосфат и бетаметазона пропионат + бетаметазона натрия фосфат - длительно действующие средства.
Кортикостероиды, введённые в полость сустава, обладают быстрым местным и системным противовоспалительным эффектом. Об этом свидетельствует статистически достоверное уменьшение воспалительных изменений в пунктированных и непунктированных суставах, числа и выраженности внесуставных проявлений у всех больных уже в течение первых 12-24 ч после введения препарата. Общий противовоспалительный эффект локальной терапии глюкокортикостероидами - следствие системной абсорбции введённых в сустав гормонов, составляющей 30-90%. Быстродостигаемый терапевтический эффект локального введения пролонгированных глюкокортикостероидов позволяет купировать острые воспалительные изменения при реактивном артрите.
Глюкокортикостероиды в полость сустава или вокруг него вводят лишь при признаках экссудации. Предпочтение отдают метилпреднизолону. При его недостаточной эффективности или непродолжительности действия, для достижения более выраженного и стойкого эффекта оптимально использование бетаметазона, содержащего быстро- и медленно всасывающуюся фракцию бетаметазона (немедленное развитие эффекта и его пролонгирование соответственно).
При высокой терапевтической эффективности локальная терапия кортикостероидами не имеет каких-либо существенных побочных эффектов.
Побочные эффекты в результате нарушения правил применения при локальной терапии глюкокортикостероидами:
- атрофия кожи, подкожной клетчатки, мышц при попадании препарата подкожно;
- синдром Кушинга;
- гормонозависимость, гормонорезистентность;
- инфекционные осложнения при нарушении правил асептики и антисептики при проведении артроцентеза;
- пролиферативные реакции.
Побочные реакции, традиционные для всех глюкокортикостероидов развиваются при частом, бесконтрольном внутрисуставном введении препаратов. Они наиболее выражены при использовании бетаметазона, относящегося к сильным долгодействующим глюкокортикостероидом.
Частоту введения глюкокортикостероидов определяет активность суставного синдрома, но не чаще 1 раза в месяц.
Иммуносупрессивную терапию применяют при хроническом течении артрита, появлении признаков спондилоартрита, особенно у HLA-B27 позитивных больных при высоких лабораторных показателях СОЭ, сывороточной концентрации С-реактивного белка, IgG. Препарат выбора - сульфасалазин, реже метотрексат.
Сульфасалазин применяют у больных с острым и хроническим течением реактивного артрита, угрожаемых по развитию спондилоартритов, HLA-B27 позитивных пациентов, с клиническими признаками заинтересованности крестцово-подвздошных сочленений и позвоночника. Основные фармакологические эффекты препарата - противовоспалительный и антибактериальный (бактериостатический). У детей с риском развития ювенильного спондилоартрита сульфасалазин используют в качестве болезнь-модифицирующего препарата (базисной терапии). Сульфасалазин - препарат выбора при спондилоартропатиях, ассоциированных с хроническим воспалительным процессом в кишечнике (неспецифическом язвенном колите и болезни Крона). Препарат рекомендован для использования при олигоартикулярных и полиартикулярных вариантах суставной формы ювенильного ревматоидного артрита.
При наличии показаний и для предотвращения появления побочных эффектов необходимо начинать лечение с низких доз - 250 мг в день (по 125 мг в 2 раза в сутки). Дозу препарата постепенно повышают под контролем клинико-лабораторных показателей (числа лейкоцитов, эритроцитов, тромбоцитов; сывороточной концентрации мочевины, креатинина, уровня трансаминаз, билирубина сыворотки крови) по 125 мг в 5-7 дней до терапевтической дозы. Рекомендуемые дозы 30-40 мг/кг массы 1 раз в сутки до 60 мг/кг 2 раза в сутки во время еды или после еды, запивая молоком. Клинический эффект наступает к 4-8-й неделе лечения.
Течение и прогноз
У большинства детей реактивный артрит заканчивается полным выздоровлением. Такой исход типичен в случае развития реактивного артрита, связанного с иерсиниозной и кампилобактерной инфекцией. У части больных эпизоды реактивного артрита рецидивируют, появляются признаки спондилоартрита, особенно у HLA-B27 позитивных больных. В литературе существуют данные, что у 3 из 5 больных, позитивных по HLA-B27 после перенесённого реактивного артрита, вызванного сальмонеллёзом, развивается псориаз. По нашим данным, у некоторых больных с реактивным артритом в процессе наблюдения происходит трансформация в типичный ювенильный ревматоидный артрит, со всеми соответствующими клинико-рентгенологическими изменениями.

[1], [2], [3], [4], [5]
Гормоны при артрите – были и остаются одной из основных лекарственных групп, применяемых для лечения суставных болезней.

Они отличаются быстрым началом действия, мощными противовоспалительными свойствами, по эффективности превышающими любое нестероидное противовоспалительное средство. Однако глюкокортикоиды имеют немало побочных действий и назначаются лишь при развитии синовита или если двухнедельное применение НПВС не принесло положительных результатов.
Роль гормональных препаратов
Сложно переоценить роль стероидных гормональных средств в лечении суставных патологий, особенно ревматических. Однако многие пациенты и даже специалисты неоднозначно относятся к глюкокортикоидам.
Кто-то готов принимать их пожизненно, лишь бы снять невыносимый болевой синдром, другие наотрез отказываются использовать гормональные препараты при артрите, опасаясь развития побочных действий. Оба подхода ошибочны!
В благоприятных условиях и при грамотном подходе, гормональное лечение артрита показывает хорошие результаты. Хотя в некоторых случаях их применение нецелесообразно. Внутрисуставное введение глюкокортикоидов показано при следующих состояниях:
- Ревматоидный артрит у взрослых и детей.
- Подагра.
- Остеоартроз.
- Острый травматический артрит.
- Псориатический артрит.
- Реактивные артриты.
- Периартрит плечевого сочленения.
- Болезнь Бехтерева.
- Синовит коленного сочленения, образовавшийся после пластики противоположного тазобедренного сустава.
Иммуносупрессивные и противовоспалительные свойства глюкокортикоидов обеспечивают быстрое клиническое улучшение – через несколько часов после укола в сустав, внутримышечного или внутривенного введения.
Есть данные о способности гормонов подавлять эрозивные процессы в сочленениях, при условии длительной терапии низкими дозировками, а также их положительного воздействия на качество жизни пациента.
Воздействие гормональных препаратов на организм

- Нарушают синтез медиаторов воспаления и быстро снимают воспалительный процесс.
- Снимают аллергическую реакцию, регулируют активность иммунной системы, что особенно важно при артритах с аутоиммунной природой.
И в то же самое время:
Из перечисленного видно, что терапия гормональными лекарствами сопровождается множеством побочных эффектов. Поскольку каждый отдельный препарат требует серьёзного мониторинга, от самолечения следует отказаться и проконсультироваться со специалистом.
Список препаратов
Если у пациента диагностирован ревматоидный артрит, гормональная терапия неизбежна. Кортикостероиды применяются системно (перорально, внутримышечно, внутривенно) или локально, как правило, путём внутрисуставного введения.

Форму и дозировку определяет лечащий врач, отталкиваясь от диагноза, индивидуальных особенностей пациента. Нужно принимать гормоны с осторожностью, если присутствуют следующие состояния:
- Язва желудка, 12-перстной кишки.
- Сахарный диабет.
- Остеопороз.
- Расстройства психики.
- Эпилепсия.
- Тяжёлая степень сердечной недостаточности.
- Беременность.
- Лактация.
- Возраст до 16 лет.
- Выраженная артериальная гипертензия.
От внутрисуставного введения лучше воздержаться, если имеется:
- Воспалительный процесс инфекционной природы.
- Тяжёлая степень околосуставного остеопороза.
- Не поддающаяся коррекции деформация сочленения или выраженное повреждение костной ткани.
- Нарушение свёртываемости крови.
Широко применяется для лечения суставных болезней с аутоиммунной природой. При длительном приёме больших доз препарата, увеличивается вероятность передозировки. Это приводит к развитию побочных эффектов. В некоторых случаях Преднизолон незаменим, а в некоторых может спасти от летального исхода. Для лечения взрослых и детей используют разные лекарственные формы.
Этот препарат применяется для устранения воспаления, болевого синдрома. Занимает особое место в терапии заболеваний опорно-двигательного аппарата, поскольку оказывает комплексное целебное воздействие на суставные структуры.
Применяют Дексаметазон исключительно с разрешения специалиста. Внутривенное введение назначают лишь в экстренных случаях, когда пациенту необходима срочная медицинская помощь. Дозировку определяет лечащий врач.
Противовоспалительный эффект медленный, но более длительный, чем у водорастворимых средств. Максимальная концентрация достигается в течение суток и длится несколько дней или недель.
При лечении суставных патологий применяется для внутримышечного и внутрисуставного введения. Резкий уход от гидрокортизоновой терапии вызывает патологии коры надпочечников.
Применяется в виде внутрисуставной, внутримышечной инъекции, таблеток или наружных средств (мазь, крем). Обладает высоким противовоспалительным свойством. Эффективен при терапии ревматических заболеваний. Не задерживает натрий и жидкость в организме, не повышает давление. Назначается взрослым и подросткам старше 16 лет.
Останавливает воспаление и разрушительные процессы в суставах, налаживает работу иммунной системы. Средство в 5 раз мощнее Гидрокортизона. Регулирует обменные процессы. Назначается при тяжёлых ревматических патологиях, реактивных артритах.

Длительное использование Метилпреднизолона в детском возрасте может повлечь задержку роста. При инъекционном введении может возникнуть чувство жжения, боли. При резкой отмене препарата может появиться суставная, мышечная боль, повысится температура тела.
Синтетический кортикостероид отличается выраженным противовоспалительным свойством, воздействуя на все фазы воспалительного процесса. При инъекционном введении действующее вещество быстро всасывается. Это позволяет добиться мгновенного, но кратковременного эффекта. Попадая в организм, усиливает концентрацию эстрогенов и действие гормональных контрацептивов. Детям в период активного роста назначают по абсолютным показаниям.
Как обойтись без гормонов
Воспалительные заболевания суставов сопровождаются болями, для снятия которых назначают гормональные препараты. Всё больше пациентов отказываются от применения глюкокортикоидов. И всё чаще, на приёме у ревматолога звучит вопрос: как уйти от гормонов при ревматоидном артрите?
Достойной альтернативой гормональному лечению является плазмолифтинг. В полость повреждённого сочленения вводится собственная плазма больного, предварительно обогащённая тромбоцитами. Основные эффекты плазмотерапии:
- Развитие новых сосудов.
- Снятие боли, отёчности и других проявлений воспалительного процесса.
- Укрепление местного иммунитета.
- Активизация восстановительных процессов.
- Стимуляция выработки коллагена.
- Улучшение питания околосуставных тканей.

Плазмолифтинг с лёгкостью заменяет дорогостоящие гормоны. При этом не страдают внутренние органы или иммунная система.
Отзывы
Записаться к врачу, работающему в Вашем городе можно прямо на нашем сайте.
Аркадий 61 год: два года назад у меня диагностировали ревматоидный артрит и назначили лечение. Но лекарства не помогали снять боль в руках и ногах. Доктор назначил гидрокортизоновую мазь. Уже после первого применения боль отпустила, и я смог спокойно пошевелить пальцами.
Читайте также:


