Геморрагический васкулит и физиолечение
Из-за воспалительных процессов часто возникают локальные кровотечения. Целостность стенок нарушена. Если своевременно не начать лечение васкулита нижних конечностей, то прогрессирующие деструктивные процессы приведут к некрозу тканей.
Выделяют следующие причины, ведущие к развитию патологического состояния:
- перенесенные простудные заболевания, которые пациент отказывался своевременно лечить;
- сильное психоэмоциональное перенапряжение из-за длительного пребывания в стрессовых ситуациях;
- наличие хронических очагов, где может присутствовать условно патогенный или патогенный микроорганизм;
- чрезмерное употребление ряда фармакологических продуктов (особую опасность несут такие лекарства, как анальгетики, витаминные комплексы гр. В, некоторые антибиотики);
- перенесенный ранее артрит;
- отягощенный семейный анамнез;
- переохлаждение;
- проблемы с иммунной реакцией организма;
- воспалительные процессы щитовидной железы.
Внешне деструктивные изменения на кожных покровах напоминают клинические изменения при волчанке. Вначале на коже появляются небольшие красноватые высыпания. Затем они трансформируются в подкожные гематомы, обширные кровоизлияния по геморрагическому типу перерастают в язвы, затем и некроз.
Больного все время тревожит зуд дермального полотна, интенсивные боли в мышцах, чувство неприятного жжения. Патология протекает гораздо тяжелее при наличии сопутствующих заболеваний (диабет любой формы и артериальная гипертензия).
При первичном обращении к специалисту, врач определяет, какова причина формирования данного патологического состояния.
В зависимости от этологических факторов заболевание классифицируют следующим образом:
- Геморрагическая форма (сильная сыпь, отечность кожи, сопровождающаяся кровоподтеками, врач идентифицирует устойчивую пигментацию).
- Узловато-эритематозная форма (аллергическая реакция организма на введение специфических фармакологических препаратов, проявляется красноватым узелками на коже, без пигментации).
Основа любой терапии ангиита – воздействие на организм различными фармакологическими средствами наружного или внутреннего применения.
Важную роль играют также профилактические мероприятия:
- здоровый образ жизни;
- специфическая диета;
- повышение иммунитета народными средствами;
- умеренная физическая нагрузка;
- своевременное и корректное лечение вирусных, а также простудных заболеваний;
- исключение возможных аллергенов;
- санация организма с целью нейтрализовать очаги патологических микроорганизмов.
К базовым медикаментам относят:
Во время отдыха ноги обязательно поднимают, чтобы вызвать отток крови, лимфы. Чтобы облегчить болевой синдром, а также снизить уровень дискомфорта пациентам рекомендуют плавать в теплой воде, принимать целебные ванны с радоном или сероводородом.
Народными методами также можно добиться хорошего результата в лечении данного специфического заболевания. Некоторые народники считают обязательным комбинировать прием настоек и отваров внутрь с использованием всевозможных примочек и настоев для фитомассажа.
Самыми популярными народными травами считаются фиалка и бузина. Однако их редко используют для монотерапии. Эффективнее воздействуют на человеческий организм именно травяные сборы.
В одну тару насыпают измельченные крапивные листья, спорыш, бузину (цветки), ягоды софоры, тысячелетник (только траву) по 4 столовые ложки каждого растительного компонента. Массу тщательно перемешивают.
Отмеряют 1 столовую ложку и заливают ее 1 стаканом кипятка. Полученный настой оставляют на 1 час. Готовую целебную смесь процеживают. Пьют по 1\2 стакана утром и вечером.
Важно, чтобы будущий целебный настой остывал в темном прохладном месте. Процеженную жидкость пьют по полстакана 4 раза на день. Для детей данная доза уменьшается в два раза.
Для наружного использования рекомендуют использовать мазь, приготовленную в домашних условиях. Для этого собранные березовые почки (1 стакан) растирают в порошок. Допускается использование, как сухих элементов, так и свежих. Полученную кашицу смешивают с 0,5 кг нутриевого жира.
Готовую смесь обязательно перекладывают в горшочек или глубокую миску из глины. Будущую мазь необходимо помещать в духовку каждый день на три часа на протяжении 7 дней.
После этого смесь цедят и разливают по баночкам. Смазывают березовой мазью кожные покровы по необходимости.
Любой из рецептов, рекомендуемый народниками, хорошо по-своему. Однако, чтобы полностью излечится от васкулита, необходимо своевременно обращаться к врачам. Самолечение грозит тяжелыми последствиями.
Бугорково-некротический васкулит типа аллергического артериолита Руитера, трехсимптомной болезни Гужеро-Дюппера характеризуется наличием папул, бугорков, эритематозных и геморрагических пятен. Элементы располагаются обычно на нижних конечностях, часть из них некротизируется.
Для лечения указанного васкулита рекомендуется ультрафонофорез с дибунолом (активный антиоксидант). Озвучивают по лабильной методике (или в комбинации со стабильной методикой) . Интенсивность от 0,2 до 0,7-0,8 Вт/см2. Режим непрерывный или импульсный (10 мс). Продолжительность процедуры постепенно увеличивают до 5-6 мин на каждое поле. Сеансы ежедневно. Курс 1015 процедур. Лечение лазерным излучением малой мощности проводят ежедневно по 3 мин. Плотность потока мощности 2-10 мВт/см2. Продолжительность курса 7 дней.
Аллергический капиллярит типа дерматита Гужеро-Блюма и пигментного дерматоза Шамберга характеризуется наличием точечных и пятнистых геморрагических пятен и бляшек с последующей пигментацией, появлением телеангиэктазий. Локализация преимущественно на нижних конечностях. Из методов физиотерапии применяют электрофорез 0,5-1% раствор аскорбиновой кислоты. Плотность тока 0,010,03 мА/см2, длительность процедур 10-20 мин, ежедневно. Курс 15-20 процедур. Реактивность и резистентность организма повышают за счет общего УФО, которое проводят по основной схеме. Курс 14-18 сеансов.
При остром парапсориазе одним из действенных методов лечения является УФО. Воздействуют на очаги поражения с расстояния 100 см. Начальная экспозиция 1/2 биодозы с последующим увеличением на 1/4 биодозы при каждом сеансе. Максимальное облучение 3-4 биодозы. Обосновано селективное УФ-облучение по методике, применяемой при псориазе. Ультрафиолетовые облучения при остром вариолиформном парапсориазе Габермана-Муха можно начинать только после улучшения общего состояния и нормализации температуры тела.
Очаговые облучения рекомендуются при ограниченном крупнобляшечном псориазе. Воздействуют на отдельные кожные очаги с расстояния 50 см. Применяют 5-6 биодоз с интервалами в 2-5 дней. Курс 6-8 облучений. Облучения проводят до мазевой терапии. Им предшествуют ванна или теплый гигиенический душ. Для усиления действия УФ-облучения рекомендуются сочетанные применения дегтярных лосьонов или кремов (метод Геккермана). Предварительная обработка очагов фукарцином или 3-5 % раствором перманганата калия усиливает действие УФ-терапии. При селективной УФ-терапии облучения начинают с 1/2 биодозы, через 2 процедуры увеличивают на 1/4 биодозы. Максимальное облучение 5-7 биодоз.
Процедуры 4-5 раз в неделю. Курс 20-30 процедур. Метод показан при прогрессирующем псориазе, а также при тех его формах, которые резистентны к ПУВА-терапии или служат противопоказанием к этому виду лечения из-за непереносимости фуранокумаринов. ПУВА-терапия рекомендуется при тяжелых, распространенных формах псориаза, плохо поддающихся лечению. В качестве фотосенсибилизаторов применяют пувален (8-МОП), а также фуранокумарины (бероксан, аммифурин, псорален). Препарат в дозе 0,6 г/кг массы тела принимают за 2 ч до облучения. Начальная доза 0,5-1 Дж/см2, через 2-3 процедуры (индивидуально) ее повышают до 14-15 Дж/см2. Облучения проводят 4 раза в неделю до получения клинического эффекта. Поддерживающие облучения - по снижающейся методике: 2 раза в неделю, 1 раз в 2 нед и т. д. каждые - 3-4 нед. Поддерживающую ПУВА-терапию проводят в течение 6-9-15 мес. индивидуально.
При ограниченных инфильтративных формах псориаза, а также при непереносимости фуранокумаринов внутрь предварительно перед сеансами ПУВА-терапии очаги смазывают 0,1% раствором пувалена или 0,1% мазью, содержащей фуранокумариновые препараты (за 1-2 ч до облучения). Эффективно применение ПУВА-терапии в сочетании с пероральным (по 0,25 мг 3 раза в день) приемом ретинола или внутримышечным введением аевита - 100000 ME. Метод рекомендуется при тяжелых распространенных формах псориаза, в том числе при эритродермии. При ваго-инсулиновом типе вегетативной дисфункции (зимняя форма псориаза) наблюдается дефицит жирорастворимых витаминов: А, Е, Д.
Биостимулирующим действием обладает лазеротерапия. Противозудный эффект достигается при флюктуоризации (прогрессирующий псориаз небольшой давности с выраженным зудом). Воздействуют на паравертебральные зоны, используя малую и среднюю дозы; 1 форма тока (ДС).
Продолжительность процедуры 10-20 мин, ежедневно или через день. Куре 1015 процедур. При распространенном прогрессирующем псориазе проводят ультразвуковую терапию. Интенсивность 0,05-0,8 Вт/см2. Озвучивают соответствующие паравертебральные области в импульсном (4,10 мс) режиме по лабильной методике. Способ контактный, продолжительность процедуры - не более 15 мин (по 3-7 мин на каждую сторону), ежедневно. Курс 12-14 процедур. Ультрафонофорез применяют при ограниченном крупноочаговом псориазе в стационарной стадии. Из лекарственных средств используют флуцинар, локакортен, 10% нафталановую мазь, площадь головки озвучивателя 4 см2, интенсивность 0,4-0,6 Вт/см2, режим непрерывный, методика лабильная. Продолжительность процедуры 5-10 мин, ежедневно или через день. Курс 12-15 процедур.
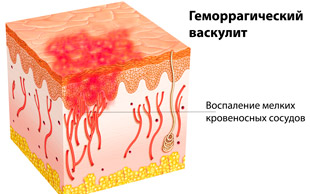
Геморрагический васкулит (болезнь Шенлейна-Геноха, капилляротоксикоз) ― системное воспаление мелких кровеносных сосудов с преимущественными поражением кожи, суставов, пищеварительного тракта и почек. Патология встречается в любом возрасте, чаще у детей 5-12 лет. Васкулит сопровождается появлением геморрагической сыпи и может привести к развитию летальных осложнений. Своевременное лечение и диспансерное наблюдение позволяют предупредить развитие хронической рецидивирующей формы заболевания.
p, blockquote 1,0,0,0,0 -->
- Патогенез (механизм развития)
- Причины
- Классификация
- Клинические проявления
- Простая форма
- Кожно-суставная форма
- Кожно-абдоминальная форма
- Почечная форма
- Осложнения
- Диагностика
- Лечебная тактика
- Перечень препаратов для любой формы
- При поражении кожи
- При воспалении суставов
- При абдоминальной форме
- При поражении почек
- Диета
- Особенности течения болезни у детей
- Это интересно!
- Вопросы пациентов
- Профилактика
- Прогноз
- Что надо запомнить
Патогенез (механизм развития)
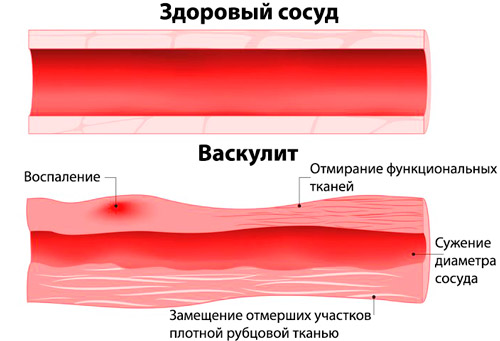
В основе заболевания лежит аутоиммунный механизм воспаления стенок мелких кровеносных сосудов (артериол, венул, капилляров) . Микроциркуляторное русло поражается сначала в коже, затем затрагиваются другие функциональные системы организма. Воздействие неблагоприятных факторов приводит к нарушению в работе иммунной системы, которая начинает воспринимать сосуды, как чужеродные ткани. В результате вырабатываются циркулирующие иммунные комплексы (ЦИК) и иммуноглобулины класса А, которые оседают на эндотелии (внутренней стенке) капилляров, увеличивают их проницаемость, способствуют образованию тромбов.
p, blockquote 2,0,0,0,0 -->
Аутоиммунный конфликт приводит к геморрагическому синдрому и нарушению кровообращения в тканях. В первом случае на коже возникает характерная пятнистая и пятнисто-папулезная сыпь (кровоизлияния различной интенсивности и локализации), во втором ― нарушается поступление кислорода и питательных веществ к органам. Совокупность патологических процессов вызывает клинические признаки геморрагического васкулита, которые зависят от степени тяжести, локализации сосудов, возраста пациента.
Причины
Заболевание развивается под действием неблагоприятных факторов, запускающих аутоиммунные процессы в микроциркуляторном русле. В некоторых случаях причина болезни остается неустановленной. Возникновение такого васкулита врачи объясняют генетической предрасположенностью к гиперчувствительности иммунитета, при которой патология развивается на фоне общего благополучия.
p, blockquote 4,0,0,0,0 -->
p, blockquote 5,0,0,0,0 -->
- Инфекции. Заражение бактериями и вирусами может привести к сбою в работе иммунной системы. Вырабатываются антитела против патогенов и мелких сосудов. К триггерным (пусковым) болезням относят ангину, тонзиллит, скарлатину, ветряную оспу, ОРВИ, гепатит В и С.
- Аллергия. Непереносимость пищи, бытовой химии, косметики, поллинозы повышают чувствительность иммунитета. Сюда можно отнести укусы насекомых, солнечную и холодовую аллергию.
- Вакцинация. Индивидуальная непереносимость прививок. Нарушение сроков и правил вакцинации (во время ОРЗ и других инфекций).
- Прием лекарственных препаратов. Чаще аутоиммунный конфликт развивается на фоне длительного и/или бесконтрольного приема высоких доз антибиотиков. Реже васкулит вызывают негормональные противовоспалительные средства (НПВС), антиаритмические препараты, контрацептивы и др.
- Травмы и ожоги. Повреждение костей, мягких тканей, кожи приводит к активации иммунной системы. При условии генетической предрасположенности в аутоиммунный процесс вовлекаются кровеносные сосуды.
- Паразиты. Инвазия гельминтов способствует аллергизации организма, что приводит к перенапряжению иммунитета.
- Беременность. Перестройка гормонального фона в период вынашивания плода способствует напряженной работе всех органов и функциональных систем.
У детей геморрагический васкулит чаще возникает в связи с инфекциями, пищевой аллергией и вакцинацией. Более частое развитие болезни у маленьких пациентов связано с несовершенством иммунной системы .
p, blockquote 6,0,0,0,0 -->
Классификация
p, blockquote 7,0,0,0,0 -->
В зависимости от преобладания клинических признаков выделяют следующие формы:
p, blockquote 8,0,0,0,0 -->
- кожную (простую) ― характерно появление геморрагической сыпи;
- суставную ― идет поражение крупных сочленений нижних, реже верхних конечностей и туловища;
- абдоминальную ― нарушение функции кишечника;
- почечную ― изменение клубочковой фильтрации органа;
- смешанную ― сочетание поражения нескольких систем, чаще встречается кожно-суставной синдром.
В зависимости от тяжести течения выделяют такие формы:
p, blockquote 9,0,0,0,0 -->
- легкая ― общее состояние удовлетворительное, единичные элементы сыпи, боли в суставах (артралгии);
- средняя ― лихорадка, распространенные высыпания на теле и слизистых, воспалительные изменения в суставах (отек, покраснение, увеличение локальной температуры), микрогематурия (эритроциты в моче), боли в животе;
- тяжелая ― неудовлетворительное состояние, лихорадка, сливные крупные участки геморрагической сыпи с некрозом (отмиранием) тканей, кровь в моче, отеки, интенсивные боли в животе, кишечные кровотечения, острая недостаточность почек.
p, blockquote 10,0,0,0,0 -->
По характеру течения выделяют следующие формы:
p, blockquote 11,0,0,0,0 -->
- молниеносная ― развивается в течение нескольких дней, сопровождается развитием осложнений;
- острая ― симптомы нарастают в течение 3-4 недель;
- подострая ― характеризуется медленным течением более 2 месяцев;
- рецидивирующая ― частые обострения (2-3 в год);
- хроническая ― симптомы сохраняются более года, в последующем заболевание может снова переходить в активную форму.
Классификация помогает врачу систематизировать патологию и правильно сформулировать окончательный диагноз. Она включает важные стороны болезни, которые учитываются при выборе тактики лечения и определении прогноза.
p, blockquote 12,0,0,0,0 -->
Клинические проявления
Дебют васкулита проходит остро или с медленно нарастающими симптомами. Заболевание характеризуется поражением кожи и внутренних органов. Геморрагическая сыпь всегда появляется первой, затем присоединяются другие патологические синдромы. В редких случаях клинические признаки со стороны суставов или кишечника опережают поражение кожи, что приводит к затруднению диагностики.
p, blockquote 13,0,0,0,0 -->
Аутоиммунное воспаление вызывает интоксикационный синдром: лихорадку (до 39 ℃), ломоту в теле, ознобы, быструю утомляемость, боли в мышцах, головные боли, нарушение трудоспособности.
p, blockquote 14,0,0,0,0 -->
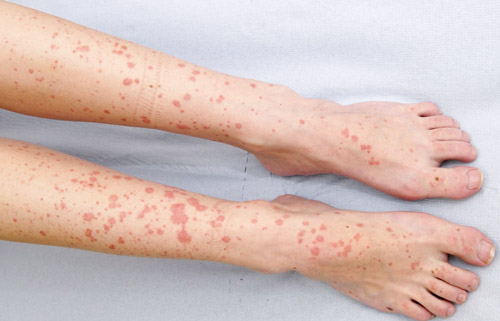
Поражение кожных покровов начинается с геморрагической сыпи (как мелкоточечные или сливающиеся участки подкожных кровоизлияний), которая имеет вид пятен и папул. Образования имеют мелкие размеры, при неблагоприятном течении болезни могут сливаться в крупные конгломераты. При пальпации сыпь ощущается под пальцами, при надавливании не исчезает. Характерная локализация пятнисто-папулезных элементов ― разгибательные поверхности голеней, бедер, вокруг голеностопного и коленного суставов, реже на руках и туловище. После рассасывания сыпи остается гиперпигментация.
p, blockquote 15,0,0,0,0 -->
Тяжелые формы геморрагического васкулита приводят к некрозу кожи. Вследствие этого на месте высыпаний образуются глубокие эрозии и язвы. Отторжение тканей вызывает интенсивные боли, повышение температуры тела, присоединение вторичной инфекции и нагноение. Распространенность по всему телу и крупные размеры сыпи указывают на тяжесть течения заболевания, которое имеет неблагоприятный прогноз для выздоровления.
p, blockquote 16,0,1,0,0 -->
Поражение опорно-двигательной системы встречается в 70% случаев. Поражаются голеностопные, коленные, локтевые суставы. При легком течении отмечают только боли (артралгии) без внешних изменений. Характерен летучий характер болевого синдрома: дискомфорт в суставе быстро появляется и исчезает, меняет свою локализацию. Тяжелые формы сопровождаются формированием артрита с характерными признаками воспаления. Сустав увеличивается в размере за счет отека, кожа над ним приобретает красный цвет, повышается локальная температура, нарушается двигательная активность.
p, blockquote 17,0,0,0,0 -->
Артралгии и геморрагический артрит обычно сохраняются в течение 5-10 дней. Характерная черта поражения суставов ― отсутствие стойкой деформации. Воспалительные изменения проходят бесследно. Это отличает суставную форму васкулита от других аутоиммунных артритов (ревматоидных, псориатических, реактивных), которые часто осложняются разрушением хрящей.
p, blockquote 18,0,0,0,0 -->
Поражение желудочно-кишечного тракта связано с кровоизлияниями на слизистой оболочке. Абдоминальная форма обычно появляется после высыпаний на теле . В редких случаях может развиваться одновременно или предшествовать геморрагической сыпи. Заболевание чаще имеет тяжелое течение и сопровождается появлением осложнений.
p, blockquote 19,0,0,0,0 -->
Характерны схваткообразные (спастические) боли в области пупка, подреберной или правой подвздошной области. Появляется метеоризм, кишечные колики, склонность к поносам. Тошнота и рвота приводят к ухудшению аппетита и снижению массы тела. В кале и рвотных массах присутствуют примеси крови.
p, blockquote 20,0,0,0,0 -->
p, blockquote 21,0,0,0,0 -->
p, blockquote 22,0,0,0,0 -->
Поражение мочевыделительной системы свидетельствует о прогрессировании болезни и имеет неблагоприятный прогноз для выздоровления. Встречается в 30% клинических случаев. Аутоиммунное воспаление развивается в клубочках почек, что приводит к гломерулонефриту Шенлейна-Геноха. Быстро снижается фильтрационная функция органа (образование первичной и вторичной мочи). Характерно развитие острой или хронической почечной недостаточности.
p, blockquote 23,0,0,0,0 -->
p, blockquote 24,0,0,0,0 -->
Характерны боли в поясничной области ноющего характера, быстрая утомляемость, головокружения, тошнота и снижение аппетита вследствие отравления организма продуктами метаболизма. Появляются скачки температуры до 37,5-38 ℃, что приводит к чрезмерной потливости, ознобам, сухости во рту.
p, blockquote 25,0,0,0,0 -->
Осложнения
Нежелательные последствия обычно развиваются при молниеносной форме геморрагического васкулита. В некоторых случаях изменения в организме настолько серьезные, что сопряжены с риском смертельного исхода.
p, blockquote 26,0,0,0,0 -->
p, blockquote 27,0,0,0,0 -->
- желудочное и кишечное кровотечение;
- некроз сосудов брыжейки;
- острый панкреатит;
- перитонит;
- кровоизлияние в головной мозг (геморрагический инсульт);
- поражение коронарных сосудов (инфаркт миокарда);
- острая и хроническая почечная недостаточность;
- ДВС-синдром (нарушение в свертывающей системе крови, которое приводит к массивным кровотечениям).
p, blockquote 28,0,0,0,0 -->
Диагностика
Выявление геморрагического васкулита основано на клинических признаках со стороны внутренних органов, характерной сыпи, выявлении неблагоприятных факторов развития болезни. Для подтверждения диагноза назначают лабораторные и инструментальные методы обследования. При необходимости пациента направляют на консультацию к узким специалистам.
p, blockquote 29,0,0,0,0 -->
С целью правильного подбора методов обследования и лечения врачи применяют специальные протоколы, учитывающие все варианты развития болезни.
p, blockquote 30,0,0,0,0 -->
Таблица — Диагностика геморрагического васкулита
Что такое геморрагический васкулит?
Геморрагический васкулит (также называемый пурпура/болезнь Шенлейна-Геноха) — это редкое воспалительное заболевание мелких кровеносных сосудов (капилляров). Болезнь Шенлейна-Геноха наиболее распространенная форма детского васкулита, которая приводит к воспалительным изменениям в мелких кровеносных сосудах.
Симптомы геморрагического васкулита обычно начинаются внезапно и могут включать головную боль, лихорадку, потерю аппетита, судороги, боль в животе, болезненные менструации, крапивницу, кровавую диарею и боль в суставах. На коже часто появляются красные или фиолетовые пятна (петехии). Воспалительные изменения, связанные с пурпурой Шенлейна-Геноха, также могут развиваться в суставах, почках, пищеварительной системе и, в редких случаях, в головном и спинном мозге (центральной нервной системе).
При одной форме расстройства, называемой пурпурой Шенлейна, поражаются кожа и суставы, а желудочно-кишечного тракта нет. При другой форме известная как пурпура Геноха, больные имеют пурпурные пятна на коже, острые заболевания брюшной полости, заболевания почек. Больные с пурпурой Геноха не страдают заболеваниями суставов.
Точная причина геморрагического васкулита не до конца понятна, хотя исследования показывают, что заболевание связано с ненормальной реакцией иммунной системы или, в некоторых редких случаях, с экстремальной аллергической реакцией на определенные вредные вещества (например, продукты питания или лекарства).
Признаки и симптомы

Симптомы геморрагического васкулита обычно начинаются внезапно. Помимо характерных красных пятен на коже (чаще всего на ягодицах и задней части ног), они могут включать головную боль, потерю аппетита и/или повышение температуры тела. Кожа обычно становится красной (диффузная эритема). Могут возникнуть спастические боли в животе, которые обычно наиболее сильны ночью. В кале может присутствовать кровь, а ненормальное кровотечение (кровоизлияние) из желудочно-кишечного тракта может вызвать кровавую диарею. В любом суставе тела может развиться боль (артралгия), особенно в коленях и лодыжках. Некоторые люди с геморрагическим васкулитом испытывают рвоту и диарею; у других могут быть тяжелые запоры и необычно темный стул (мелена).
У больных с геморрагическим васкулитом обычно появляются маленькие красные или пурпурные пятна (петехии) на коже, особенно на ногах. Эти пятна пурпуры вызваны небольшими кровоизлияниями под кожей и не связаны с аномально низким уровнем тромбоцитов, как это характерно для некоторых других форм пурпуры. Другие поражения кожи, связанные с болезнью, включают крапивницу или язвы (некротические), особенно на ягодицах и ногах. Вследствие ненормального накопления жидкости в мягких тканях лица и горла может появиться отёк (ангионевротический отек). В редких случаях отек в горле вызывает затруднения дыхания и приводит к опасным для жизни респираторным проблемам.
От четверти до половины больных с болезнью Шенлейна-Геноха имеют проблемы с функцией почек, например, гломерулонефрит, при котором часть почки, отделяющая отходы от крови, повреждена. Кровь в моче (гематурия) и воспалительные изменения в почках также могут развиваться. У некоторых пациентов развивается тяжелые заболевания почек, включая IgG-нефропатию, хроническое воспаление почек (нефрит) и/или нефротический синдром, приводящий к почечной недостаточности.
В редких случаях у пострадавшего человека возникает тип непроходимости кишечника, называемая инвагинация. Она может привести к сильной боли, и, если консервативные меры не решат проблему, может потребоваться операция.
Когда поражена центральная нервная система, пациенты с этим расстройством могут испытывать сильные головные боли, изменения восприятия, эпилепсию, проблемы со зрением (атрофия зрительного нерва) и/или спазмы.
Причины и факторы риска
В некоторых случаях было высказано предположение, что расстройство может быть экстремальной аллергической реакцией на определенные продукты, такие как шоколад, молоко, яйца или бобы. Различные лекарства (например, нифедипин, дилтиазем, цефуроксим, диклофенак и т.д.), бактерии (например, стрептококки) и укусы насекомых также были указаны в качестве возможных причин заболевания в некоторых случаях. Краснуха предшествует первым симптомам пурпуры Шенлейна-Геноха примерно в 30 процентах случаев. Примерно в 66 процентах случаев инфекция верхних дыхательных путей предшествует появлению симптомов примерно на 1-3 недели. Однако определенная связь с вирусными инфекциями не была доказана.
Затронутые группы населения
Геморрагический васкулит — это редкое заболевание, которое поражает больше мужчин, чем женщин. Заболевание может встречаться во всех возрастных группах, хотя чаще всего поражает детей.
У детей начальные симптомы обычно начинаются после 2-х лет и часто длятся около 4 недель, и часто болезнь протекает несколько слабо. Около 50 процентов пострадавших детей испытывают один или несколько рецидивов, обычно в течение нескольких месяцев. Частота рецидивов, по-видимому, выше среди тех детей, у которых начальная болезнь была более тяжелой.
Наиболее пострадавшие дети были в возрасте от 2 до 11 лет. На 100 000 детей школьного возраста приходится около 14 случаев. Обычно это доброкачественное (не угрожающее) расстройство, которое в большинстве случаев самоограничивающаяся (вылечивается самостоятельно).
Близкие по симптомам расстройства
Симптомы следующих расстройств могут быть схожи с симптомами пурпуры Шенлейна-Геноха. Сравнения могут быть полезны для дифференциальной диагностики:
Диагностика
Расстройство диагностируется по сочетанию наличия кожных признаков и/или болезненности суставов в комбинации с подтвержденным анализом на кровь в моче (анализом мочи) и биопсией кожи, которая показывает воспаление артериальных и венозных капилляров.
Стандартные методы лечения
Если считается, что у людей есть геморрагический васкулит в результате аллергической реакции, они должны строго избегать вредных веществ (например, пищи или лекарств). При наличии признаков стрептококковой инфекции назначают антибиотикотерапию. Легкие детские случаи заболевания часто улучшаются спонтанно с возрастом. Специального лечения не существует, однако у большинства пациентов заболевание протекает ограниченно, и перспективы выздоровления хорошие.
Если нестероидные противовоспалительные средства не снимают симптомы, некоторых пациентов можно лечить глюкокортикоидными (стероидными) препаратами, такими как преднизон. Эти препараты могут быть полезны для контроля острой боли в животе и суставах. В некоторых случаях отек мягких тканей (ангионевротический отек) можно лечить с помощью стероидных препаратов. Дапсон может быть назначен, когда преднизон противопоказан или не облегчает симптомы. Использование стероидов для лечения этого расстройства остается предметом споров в медицинской литературе. Некоторые исследования показывают, что стероиды не сокращают продолжительность болезни и не уменьшают частоту или повторение симптомов. Другие исследования показывают, что раннее лечение стероидами может помочь снизить риск повреждения почек.
Пациенты с болезнью Шенлейна-Геноха, у которых имеется прогрессирующее заболевание почек и почечная недостаточность, вероятно, будет полезно механическое очищение продуктов жизнедеятельности из крови (гемодиализ). Во время острого почечного кризиса необходим агрессивный и поддерживающий уход. Некоторым пациентам с тяжелым заболеванием почек необходима трансплантация почки. Однако заболевание может рецидивировать в пересаженной почке. Другое лечение симптоматическое и поддерживающее.
Прогноз
Геморрагический васкулит, как правило, доброкачественная болезнь с отличным прогнозом. Обычно наблюдается спонтанное разрешение: у большинства пациентов наблюдается полное исчезновение симптомов в течение 8 недель, и, вероятно, менее 5% испытывают хронические симптомы. Начальные приступы заболевания могут длиться несколько месяцев, и возможны рецидивы. Геморрагический васкулит смертелен только в редких случаях.
Клиническое течение с полным разрешением заболевания обычно происходит у пациентов со следующим:
- Легкое поражение почек.
- Нет неврологических осложнений.
- Заболевание, которое изначально длится менее 4-6 недель..
У детей младше 3 лет, как правило, течение заболевания короче и мягче, чем у взрослых пациентов, а также меньше рецидивов.
Читайте также:


