Инородное тело мягких тканей на рентгене
Учебная медицинская литература, онлайн-библиотека для учащихся в ВУЗах и для медицинских работников
Исследуя пострадавшего от огнестрельной травмы раненого, рентгенолог обязан также решить вопрос, имеется ли вообще в тканях опорнодвигательного аппарата огнестрельное металлическое или какое-нибудь иное инородное тело, или их несколько, какова природа инородного тела, его происхождение, форма, калибр, из какого приблизительно расстояния произведен выстрел, как инородное тело ударило кость и как теперь располагается — в самой ли кости или в мягких тканях, или и тут и там (рис. 106).
Инородным телом кости мы называем не только инородное тело, которое внедрилось в глубь компактной или губчатой костной ткани, под надкостницу или суставной хрящ, но и такое постороннее тело, которое при огнестрельном переломе кости находится вне нормальных очертаний кости, но среди отломков в зоне повреждения, и поэтому в дальнейшем процесс заживления может оказаться втянутым в общую костную мозоль.
Общеизвестно, что современная война — это во все возрастающей степени война артиллерийских огневых средств. В противовес войнам прошлого времени, когда среди огнестрельной травмы преобладали одиночные пулевые или даже пулеметные ранения, ныне гладкие пули все больше и больше уступают место осколкам. Это всевозможные металлические осколки артиллерийских снарядов, авиабомб, гранат и других взрывающихся огневых средств. При этом с рентгенологических позиций еще весьма существенно, что удельный вес множественных ранений над одиночными неуклонно повышается.
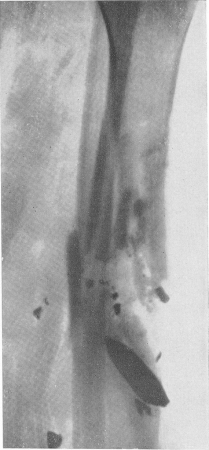
Рис. 106. Слепое пулевое огнестрельное ранение голени с переломом обеих костей, осложненное анаэробной инфекцией и остеомиелитом.
Кроме того, не следует упускать из виду категорию так называемых вторичных инородных тел, металлических и неметаллических, контрастных и более или менее прозрачных для рентгеновых лучей, которые заносятся в ткани человеческого тела. Это обрывки белья, одежды и обмундирования, снаряжения, дерева, кирпича, бетона, камня и т. д.
При решении вопроса о наличии металлического инородного тела, его природы и т. д., как известно, клинические признаки не всегда надежны, и решающее значение принадлежит рентгенологическому исследованию. Ранения, принимаемые с серьезным основанием клинически за слепые, могут оказаться сквозными, и металлического инородного тела в тканях нет. Наоборот, подчас при типичном малом входном раневом отверстии и большой выходной ране, когда, казалось бы, предельно ясно, что ранение обыкновенное сквозное, рентгенологический контроль обнаруживает металлическое инородное тело или несколько инородных тел. Это осколки артиллерийского снаряда или
ручной гранаты, которые при действительно сквозном ранении все же застряли в тканях. Далее, сквозные ранения иногда неожиданно оказываются множественными слепыми с несколькими пулями или металлическими осколками в теле раненого. Каждый поработавший хотя немного в этой области хирургии врач знает, какие невероятные случаи длительного пребывания инородного тела в костном аппарате случайно или при сознательных поисках удается открыть и разъяснить благодаря рентгенологическому исследованию.
Здесь нет надобности подробно излагать тот исключительно богатый коллективный опыт, который накопился у старшего поколения врачей по клинической рентгенодиагностике инородных тел вообще. При помощи известных из общей рентгенодиагностики способов определения инородных тел местоположение пули или металлического осколка самых малых размеров в кости может быть с точностью выяснено.
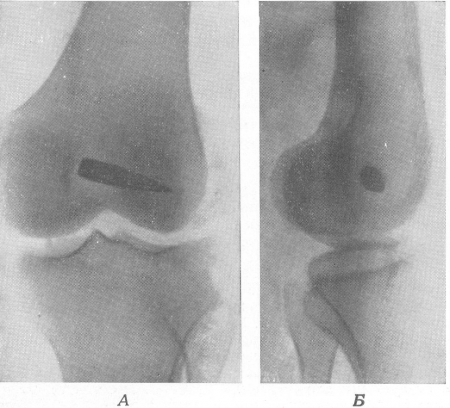
Рис. 107. Остроконечная пуля, располагающаяся в наружном эпифизе бедренной кости. Проникающее слепое ранение коленного сустава.
В прямой (А) и боковой (Б) проекциях тень инородного тела не выводится из тени костных элементов. Структурные изменения губчатого вещества в окружности инородного тела.
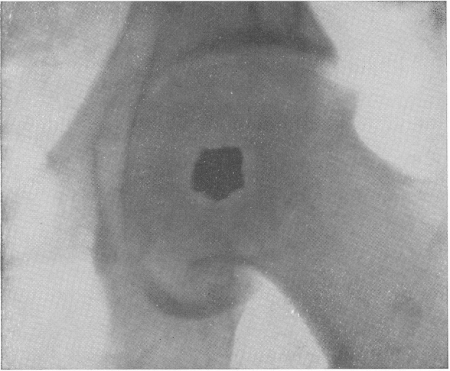
Рис. 108. Металлический осколок снаряда в толще головки бедренной кости. Диагноз возможен на основании снимка лишь в одной проекции, так как в окружности застрявшего инородного тела отчетливо обрисовываются характерные реактивные явления со стороны костной ткани.
Локализация инородного тела в самой кости сказывается рентгенологически не только в том, что тень инородного тела при всех положениях исследования лежит в тени самой кости (рис. 107), но и в реактивных изменениях со стороны костного вещества: пуля окружена светлой узкой каймой, проекцией соединительнотканной капсулы, в свою очередь окруженной остеосклеротическим валом — уплотненной стенкой костной полости (рис. 108 и 109).
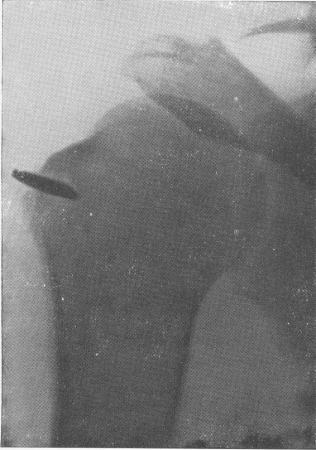
Рис. 109. Металлический осколок снаряда, частично внедрившийся в костную ткань области большого бугорка плеча. Реактивные зоны рассасывания и остеосклероза в окружности осколка. Периостит в наружной части верхнего метафиза плечевой кости.
Для этого, конечно, требуется известное время, так что этот симптом пребывания инородного тела в самом костном веществе, само собой разумеется, нельзя расценивать в качестве раннего рентгенологического признака. Показания к оперативному удалению инородного тела костной ткани весьма относительны, само по себе обнаруженное в кости металлическое инородное тело еще отнюдь не означает категорического показания к его активному хирургическому извлечению.
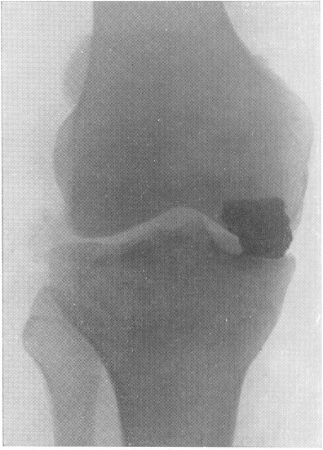
Рис. 110. Крупный осколок огнестрельного снаряда в суставной полости коленного сустава.
Другое дело, если инородное тело обнаружено в полости сустава (рис. 110) или застряло в одном из его элементов — кости, хряще, капсуле — и мешает функции сустава. Тогда никто не сомневается в необходимости скорейшего удаления подобного постороннего тела. Вот почему при вне-суставных инородных телах костей определение местоположения этого тела может быть лишь грубо ориентировочным, если, конечно, тактика будет консервативной. При расположении же инородного тела в суставе от рентгенолога всегда требуется самая точная, безупречная топографическая диагностика, совершенно необходимая хирургу.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Инородные тела кожи и мягких тканей
Самые разнообразные инородные тела внедряются самостоятельно или вводятся детьми в кожу и мягкие ткани обычно во время ползания или игр. Эти предметы чаще веет загрязнены, а потому колотые раны должны в большинстве случаев рассматриваться как инфицированные. Следовательно, необходимо назначать антибиотики, руководствуясь при этом размерами раны и степенью ее загрязнения. Проводится также профилактика столбняка, определяемая характером ранее полученных ребенком прививок.
Часто возникает вопрос — удалять или не удалять инородное тело? Как правило, если после травмы прошло немного времени и инородное тело четко определяется, оно должно быть удалено. С другой стороны, при отсутствии симптомов риск операции, производимой с целью удаления, превышает риск, связанный с нахождением инородного тела, а поэтому лучше оставить его на месте. В любом случае решение этого порой непростого вопроса зависит от характера инородного тела и его локализации.
Диагноз обычно ставится на основании анамнеза. Однако порой ребенок или родители не уверены, действительно ли имелась травма. Обычная рентгенограмма выявляет не все инородные тела. Существенную помощь в обнаружении стекла, пластмассовых предметов и деревянных щенок может оказать ксеро(элекгро) рентгенография и мягкотканная рентгенография.
Исследование в проходящем свете (трансиллюминация) небольших частей тела, таких как пальцы, рука, нога, кисть, ступня, также помогает определить наличие и локализацию щепок и заноз. В тех случаях, когда инородное голо находится глубоко в мышцах или подкожно-жировой клетчатке, исследование обязательно должно быть проведено в двух проекциях, независимо от того, какой метод применяется.
Если только инородное тело расположено не совсем поверхностно, то у маленьких детей наиболее эффективно и наименее транматично удалять его под общим наркозом. У пациентов старшего возраста при манипуляциях на кисти и ступне можно применить регионарную блокаду. Местной инфильтрации анестетиками следует однако избегать, ибо она приводит к возникновению припухлости, иногда небольшого кровотечения, а также некоторого смещения тканей, что может осложнить и без того нелегкую задачу.
Особенно трудны для удаления маленькие короткие остроконечные предметы, такие, как иглы, поскольку во время операции они легко смещаются и мигрируют в глубину. Намного проще и целесообразнее удалять их, используя общий наркоз и проводя вмешательство под контролем экрана в операционной. Разрез должен быть небольшим. Через него вводят зажим, направляя прямо к игле, которую захватывают и, осторожно маневрируя, извлекают.
Древесные инородные тела. Дерево почти всегда загрязнено, а потому для предупреждения инфекции его кусочки, попавшие в мягкие ткани, должны быть удалены. Вокруг входного отверстия обычно отмечается болезненность и гиперемия кожи. Если щепка видна, можно использовать местную анестезию и извлечь ее, захватив зажимом либо путем иссечения тканей через небольшой разрез непосредственно над ней. Глубоко расположенные щепки или остатки частично удаленных инородных тел должны быть прежде всего четко локализованы с помощью ксеро- или мягкотканной рентгенографии.
При наличии множественных мелких кусочков рациональнее не разыскивать каждый, а иссечь раневой канал и все пораженные мягкие ткани, содержащие инородные тела, если локализация позволяет это сделать. Занозы под ногтями пальцев руки или ноги должны быть удалены путем клиновидного иссечении покрывающего инородное тело ногтя. Это превращает анаэробную рану в аэробную и, кроме того, весь фрагмент при таком способе может быть удален без труда.
Металлические осколки по размерам обычно меньше древесных щепок и вызывают менее выраженную реакцию. Они особенно трудны для обнаружения, так как могут проникать глубоко в мягкие ткани. Рентгенография практически всегда выявляет металлические инородные тела. Если же они не определяются четко, то удалять их не следует.
Иглы или части игл при локализации в мягких тканях в области ладони или ступни могут причинять серьезное беспокойство. Они входят через небольшую ранку и способны проникать глубоко, мигрируя при любом движении. Если рентгенологически инородное тело обнаружено, конечность Сразу должна быть иммобилизована. Для успешного удаления необходимы общий наркоз, наложение жгута, что позволяет выполнять манипуляцию бескровно, и возможность использования рентгеновского экрана, как было описано выше.
Иногда в мягких тканях остается сломавшаяся во время медицинской манипуляции инъекционная игла- Эти иглы обычно стерильны и не требуют срочного удаления за исключением тех случаев, когда их извлечение не представляет сложности или когда у больного появились какие-либо симптомы.
Если обломившаяся при люмбальной пункции игла осталась в области позвоночника, то после рентгенологического контроля производят операцию, которая может оказаться не только длительной, но иногда даже натребовать удаления дужки позвонка или остистого отростка.
Рыболовные крючки обычно внедряются в пальцы или в ладонь. Их зубцы очень затрудняют удаление. Рыболовный крючок может быть извлечен без особых сложностей, если продвинуть его острым кончиком вперед, выколоть через кожу и срезать зубец.
Рентген мягких тканей (рентгенография мягких тканей) – информативный широкодоступный метод лучевой диагностики, основанный на проходящем сквозь тело пучке электромагнитных излучений, который генерирует изображение на специальной матрице, создавая проекцию исследуемого органа.
Мягкие ткани отображаются на снимке в сером цвете.
Преимущества данного диагностического способа в его легкодоступности, оперативности, дешевизне, легкости выполнения, высокой информативности, отсутствии специальной подготовки, возможности читать и использовать результаты любому специалисту, в том числе узкого профиля.
Назначается исследование терапевтом, хирургом, травматологом, ортопедом, ревматологом. Медицинские показания: отечность, болезненные ощущения, припухлости, гематомы, нарушение целостности тканей, ушибы.
Абсолютные противопоказания: наличие металлических трансплантатов в исследуемой области.
Относительные противопоказания: беременность, лактация, острые неотложные состояния (инфаркты, инсульты, психические расстройства, кровотечения, пневмоторакс открытый).
С помощью рентгена мягких тканей можно выявить: специфические и неспецифические поражения сосудов и суставов, воспаление подкожно-жирового слоя, мышечные или/и сухожильные разрывы, атерому, кисту, липому, папиллому, врожденные аномалии, новообразования злокачественные или доброкачественные, наличие в тканях паразитов.
Перед процедурой пациент снимает с себя все металлические украшения и предметы. Для защиты от облучения на него надевают фартук со свинцовыми пластинами.
Во время сканирования больной не должен шевелиться, иначе получится изображение низкого качества. При необходимости снимки делаются в нескольких проекциях. Это занимает минимум времени (до 5 минут).
Врач-диагност описывает изображение после его проявления (30-40 минут). Если картина ясна, то ставится точный диагноз.
| Рентген мягких тканей | 500 грн |
| Рентген мягких тканей аксиллярных участков | 460 грн |
Важность рентгенодиагностики мягких тканей

Современная рентгенодиагностика опорно-двигательного аппарата не ограничивается одним лишь изучением состояния костей.
Однако до настоящего времени подавляющее большинство рентгенологов в соответствующих случаях в своих заключениях указывает лишь состояние костей.
Введение газа в сустав для контрастирования некоторых деталей, не дающих на обычных рентгеновских снимках необходимых опорных пунктов, применяется лишь в весьма редких случаях, в частности при изучении состояния менисков коленного сустава. Этим заслуживающим внимания способом пользуется, однако, очень небольшое количество специалистов.

Отмечаются также обызвествления и окостенения в различных элементах, входящих в состав мягких тканей, хотя для их выявления порой требуется купить рентгеновский аппарат экспертного класса.
Даже наиболее солидные пособия в основном ограничиваются изложением указанного и приведением соответствующих иллюстративных данных, а также материалов, свидетельствующих о значении рентгенодиагностики для распознавания анаэробной газовой инфекции и наличия подкожной эмфиземы.
Когда при явно нарушенной конфигурации конечности рентгенолог сообщает, что костные изменения не определяются, такое заключение в лучшем случае является полуответом.
Однако часто таким больным в настоящее время может быть оказана реальная помощь в отношении рентгенологического распознавания измененных мягких тканей.
Вовсе нередко уточненная рентгенодиагностика состояния мягких тканей приводит к обнаружению до того незамеченных тонких изменений в костях.
Таким образом, мягкие ткани опорно-двигательного аппарата могут быть важным объектом систематического рентгеноанатомического и клинико-рентгенологического исследования.

Исследовательская работа в этом направлении, безусловно важном для практики, чрезвычайно облегчается при изучении и сопоставлении с топографоанатомическими данными, в особенности классическими работами Н.И. Пирогова, его фронтальными, сагиттальными и парасагиттальными распилами замороженных конечностей.
Кроме того, ряд известных и признанных анатомических, физиологических и клинических данных Поликара, Фика, М.М. Дитерихса и др.
, относящихся к мягким тканям опорно-двигательного аппарата, а также некоторых, к сожалению, забытых или легко забываемых анатомических деталей приобретает особое значение в современной врачебной деятельности, поскольку рентгенологически может быть высказано суждение о наличии нормальных или патологически измененных соотношений.
Рентгенография мягких тканей подмышечной области

Рентген подмышечной области представляет собой неинвазивный диагностический метод рентгеновского исследования структур вышеуказанной области с выполнением чёрно-белых снимков. Процедура позволяет визуализировать подмышечную область, определить состояние кожного покрова, подкожно-жировой клетчатки, а также лимфатических узлов. Более того: благодаря ей, можно узнать, в каком состоянии пребывает субаксиллярная часть молочных желёз.
Рентгенография мягких тканей подмышечной области — 1 500 руб.
Пройти диагностическое исследование можно в многопрофильной клинике ЦЭЛТ. В нашем диагностическом центре имеется всё необходимое для проведения исследований различной направленности и выявления любых патологических состояний на разных стадиях их развития.
- Болевая симптоматика, локализующаяся в подмышечной впадине и сопровождающаяся увеличением лимфатических узлов;
- Новообразования воспалительного и невоспалительного характера: гематомы, абсцессы, опухоли, прочее;
- Воспаления инфекционной и неинфекционной этиологии, в том числе и лимфоузлов;
- Заболевания щитовидной железы, которые сопровождаются увеличением лимфоузлов;
- Повреждения и разрывы мышц и связок;
- Патологическое увеличение лимфатических узлов.
Несмотря на то, что доза облучения при проведении процедуры минимальна и не способна принести вреда человеческому организму, существует ряд случаев когда её воздействие нежелательно. Поэтому процедуру проводят лишь в крайних случаях:
- Беременным и пациенткам в период кормления грудью;
- Больным, которые пребывают в тяжёлом состоянии;
- Детям до 15-ти лет;
- Пациентам, которые за последний год получили высокую дозу облучения.
Лимфатические узлы являются периферическими органами лимфатической системы человека, важнейшим элементом иммунной системы, способным фильтровать лимфу и исключать распространение заболеваний по организму.
Их увеличение — признак того, что в организме протекают патологические процессы, ранняя диагностика которых поможет справиться с ними быстрее, избежав серьёзных осложнений. Увеличение лимфоузлов в подмышечной области диагностируют при помощи рентгена мягких тканей.
Факторы, вызвавшие подобное явление, могут быть самыми разными:
- Болезни горла вирусной природы: ангина, грипп, острые респираторные заболевания;
- Заболевания, вызванные грамположительными бактериями, — стафилококками и стрептококками;
- Избыточное потоотделение, при котором лимфоузлы не справляются со своими функциями из-за большого количества бактерий;
- Злокачественные новообразования молочных желёз, лёгких и горла, а также самих лифатических узлов;
- При интоксикации организма или развитии аллергической реакции, организм будет пытаться вывести токсины через потовые желёзы, что может спровоцировать увеличение лимфоузлов;
- Воспалительные процессы волосяных фолликулов могут привести к фурункулёзу, при котором лимфоузлы увеличиваются.
В процессе проведения расшифровки полученных результатов врач сравнивает их с параметрами нормы, что позволяет определить патологии мягких тканей на рентгене. На снимках хорошо просматривается:

- подмышечная область;
- кожа и подкожно-жировая клетчатка;
- части молочных желёз.
Что касается лимфатических узлов, то процедура позволяет определить их:
- размеры;
- состояние железистой ткани;
- локализацию;
- контуры;
- количество.
При обследовании молочных желёз рентген подмышечной области проводят в комплексе с целым рядом других исследований: маммографией, пневмокистографией и прицельной пункцией.
Диагностический центр многопрофильной клиники ЦЭЛТ располагает широким спектром современного оборудования, которое позволяет нам проводить всесторонние исследования разных направлений.
Стаж работы наших диагностов составляет от пятнадцати лет — каждый из них является профессионалом с большой буквы, который хорошо знаком со всеми методиками рентгенологии и знает, как провести диагностику таким образом, чтобы получить все необходимые сведения.
Рентген мягких тканей
Адреса медицинских центров и клиник в Москве, где можно сделать рентген мягких тканей.
Рентгенография мягких тканей – радиографический метод исследования мягких тканей: мышц, сухожилий и связок, суставных и околосуставных сумок, соединительной ткани, кожи, подкожно-жировой клетчатки. Рентген является радиографическим методом сканирования и выявления патологий, использующим облучение.
Обследование показывает изменения в сосудах, патологии и гематомы. Во время диагностирования рентген аппарат продуцирует пучок излучения, который проходит через тело человека, создавая изображение на рентгеновской пленке. Мягкие ткани на пленках окрашены серым цветом.
В процессе исследования визуализируется плотность, размеры, структура тканей.
Принцип получения рентген снимка прост – направленный пучок лучей исходит из лучевой трубки аппарата, затем проходит через тело человека и проецируется на пленке.
Метод напоминает процесс изготовления фотографии, но благодаря свойству тканей по-разному пропускать рентген лучи получается снимок, на котором визуализируются мягкие ткани всеми оттенками серого, воздушные полости — черными оттенками, а костные структуры — ярко-белыми.
Обзорная рентгенография показывает всю исследуемую область в целом, прицельная помогает исследовать фрагмент области.
Рентгенография мягких тканей может включать в себя маммографию — исследование молочных желез (структуры, протоков, образований), свищевых ходов, слюнных желез и пр.
Эти исследования назначаются как нативные (например, обзорная маммография), так и контрастные (сиалография, фистулография, дуктография). Чтобы получить четкое изображение мягких тканей, часто используются рентгеноконтрастные средства.
В некоторых случаях для лучшего качества визуализации используется не контрастное вещество, а воздух (при пневмокистографии).
Рентгеновские исследования мягких тканей применяются в различных областях медицины: стоматологии, маммологии, травматологии, проктологии и пр. Рентгеновское исследование более доступно и намного дешевле, чем МРТ, поэтому назначается чаще.
Рентген назначается для выявления причин появления образований, болевых ощущений, воспалительных процессов на коже, в суставах, мышцах и связках. Сканирование выполняется при:
- разрывах сухожилий и мышц;
- болевых ощущениях, отечности, припухлостях;
- расслоении сосудов;
- воспалительных процессах;
- кальцинозе;
- внутрисуставных обызвествлениях;
- атероме;
- липоме;
- злокачественных новообразованиях;
- спондилите;
- паразитарных заболеваниях;
- туберкулезном артрите.
Также при исследовании можно обнаружить:
- области с воздухом после пункций или травмирования;
- инородные тела: стекло и фарфор, осколки камней, рыбьи кости, резиновые дренажи и металлические предметы;
- медикаменты, в составе которых содержится цинк, серебро, йод, висмут, барий, кальций, бромиды и пр.
Современные цифровые аппараты дают более низкую лучевую нагрузку при исследовании, чем традиционные. К абсолютным противопоказаниям относится — беременность, потому что любой вид лучевой нагрузки чреват для плода. Детям до 14 лет рентген назначается только в крайних случаях.
Если требуется обязательное обследование во время кормления грудью, то женщине необходимо сцеживаться и не кормить в течение трех дней после процедуры. Также к противопоказаниям относятся открытый пневмоторакс и легочное кровотечение. Не проводится рентгенография, если пациент находится в тяжелом состоянии и не может лежать спокойно. В этом случае могут получиться нечеткие снимки.
Основными преимуществами цифровой аппаратуры являются низкая лучевая диагностика и их высокая информативность.
Рентген обследование не настолько страшно, как принято считать. При рентгене мягких тканей показатель облучения не превышает 0,3 мЗв за 1 процедуру. Чтобы было с чем сравнить, такое же количество радиации обычный человек в жизни получает за 2 недели.
Максимально допустимая для взрослого человека годовая доза радиации не должна превышать 150 мЗв и только при превышении этого значения возрастает риск онкозаболеваний.
Поэтому в умеренных количествах рентгенография абсолютно безопасна для организма взрослых людей.
Особой подготовки для прохождения исследования не требуется. Перед началом диагностики пациенту следует снять с себя металлические предметы с тех частей тела, которые будут исследоваться.
Женщинам с длинными волосами при обследовании, например, мягких тканей шеи, рекомендуется запастись резиночками, чтобы убрать волосы вверх.
Чтобы минимизировать облучение, тело пациента закрывают свинцовым фартуком.
В зависимости от исследуемой области рентген может выполняться и стоя, и лежа. Длительность одного исследования – до двух минут. Основное требование к больному — максимальная неподвижность. Иногда лаборант может попросить пациента вдохнуть и не дышать — это необходимо для получения более четкого снимка. В зависимости от заболевания делается 1-2 снимка.
Правильно расшифровать изображение сможет опытный рентгенолог, который по форме просветлений и затемнений, интенсивности и оттенку линий сможет составить заключение о состоянии тканей.
Современные цифровые рентген аппараты позволяют получить заключение врача на цифровых носителях. После рентгенографического исследования врач составляет протокол R-заключения, можно получить на руки рентгеновский снимок и ДВД-диск, на котором во всех проекциях представлена картина исследуемых тканей.
Стоимость сканирования в разных клиниках варьируется от 800 рублей до 2 000.
Не знаете как подобрать клинику или врача по приемлемым ценам? Единый центр записи по телефону +7 (499) 519-32-84.
Рентген мягких тканей в Москве
Рентген мягких тканей — это метод визуализации мышечной ткани, сухожилий, кожных и подкожных покровов для исследования их патологий. Исследуется плотность, структура, диагностируются воспаления и повреждения, аномалии кровотока.
Мягкие ткани, окрашенные на снимках в серый цвет, в здоровом состоянии отличаются однородностью, потому рентген точно выявляет дефекты и пороки развития, новообразования, инородные тела и инфекции.
В то же время он недостаточно информативен для мелких видоизменений и дает мало данных для последующего анализа.
Показания для этого вида исследования включают:
- болевые ощущения в суставах, под кожей;
- воспаления, отеки неизвестной природы;
- сосудистые изменения;
- отложение кальция в суставах;
- жировики — опухоли жировой ткани;
- кисты сальной железы;
- разрывы мягких тканей;
- паразитарные заболевания;
- миозиты;
- травмы — скопление газов и костные обломки;
- гематомы.
Рентген как метод оценки состояния мягких тканей применяется в онкологии и травматологии. Также иногда назначается врачами-урологами лицам мужского пола при повреждениях и аномальных изменениях яичек (окраски, формы, размеров). Показывая уплотнения и наросты, процедура не всегда позволяет определить их происхождение, потому больные нуждаются в дополнительных видах исследования.
Беременным и кормящим женщинам не рекомендуется рентгенография из-за возможного негативного воздействия. Противопоказана при поражениях дыхательной системы: пневмотораксе открытого типа, кровотечении в легких; других тяжелых болезнях, усложняющих проведение диагностики. Затрудняет процесс в некоторых случаях неспособность обследуемого принять положение лежа, сидя или стоя.
К рентгену мягких тканей подготавливаться нет необходимости. Рекомендации традиционные для рентгенографии:
- все изделия из металла надлежит снять — аксессуары, ремни с пряжками, кольца, сережки, съемные брекеты;
- пациента защищают от излучения свинцовыми пластинами — хотя количество радиации и безопасно для человека, доктора обязуются не рисковать здоровьем больного.
Проводить диагностику этого вида стараются как можно реже из-за эффекта накопления радиации. Длительность не зависит от размерности очагов поражения мягких тканей — двух минут достаточно, чтобы сделать снимок. Иногда возникает необходимость в панораме или нескольких ракурсах.
Читайте также:


