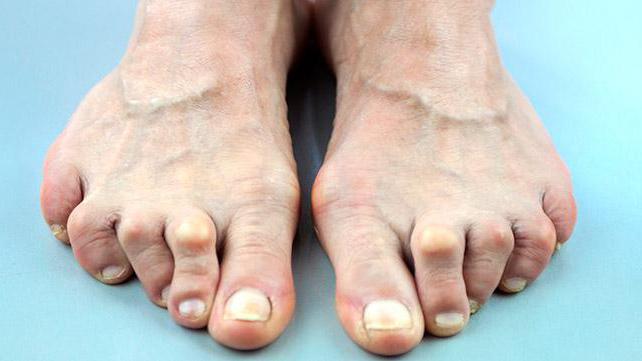
Инновации в лечении ревматоидного артрита
Ревматоидный артрит – особое заболевание, за которым следят ревматологи всего мира уже не один десяток лет. Такое пристальное внимание обусловлено его высоким общественным и медицинским значением. Он распространён среди 0,5-2% населения в развитых промышленных странах. У страдающих этим недугом продолжительность жизни уменьшается на 3-7 лет. Огромный ущерб наносится социуму тем, что происходит преждевременная инвалидизация пациентов, наступающая в первые пять лет после начала болезни при отсутствии своевременного лечения. Что нового в лечении ревматоидного артрита придумано? Об этом далее.
Ревматоидный артрит – воспалительное заболевание хронического характера с неясной этиологией, поражающее периартикулярные ткани и периферические синовиальные суставы, характеризующееся аутоиммунными дефектами, приводящее к разрушению суставного хряща и кости.
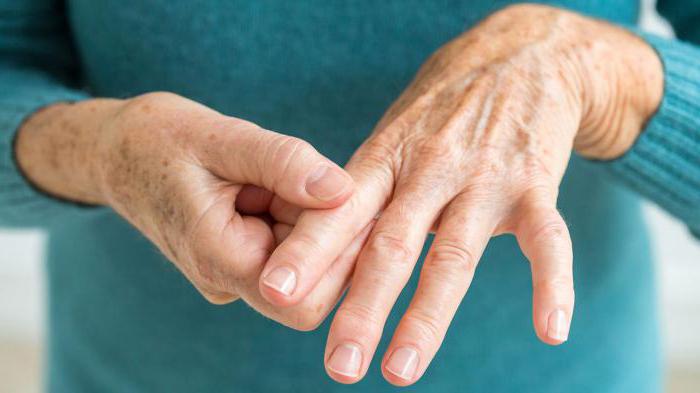
Происхождение болезни довольно сложно и до сих пор недостаточно изучено. Однако ключевые факторы хорошо известны, и на их основе определяются методы лечения ревматоидного воспаления, в которых в последнее время достигнуты серьёзные успехи.
Чтобы рассмотреть, что нового в лечении ревматоидного артрита открыто, необходимо знать, в чем заключается терапия.
Лечение ревматоидного артрита
Для того чтобы успешно лечить ревматоидный артрит, нужен комплексный подход. В том числе следует помогать больным решать социальные, психологические и бытовые вопросы. Порой немедикаментозные методы способствуют улучшению.
В определённых случаях пользу может принести ограничение нагрузок на воспалённые суставы. Для сохранения их неподвижности используются шины. Улучшить функции сустава и ослабить боль помогают различные ортопедические (и не только) приспособления, которые позволяют его зафиксировать и пресечь смещение поверхностей.
Большую роль играет также лечебная физкультура, сохраняющая силу мышц и объём движений суставов без увеличения воспалительных процессов. Повседневная и профессиональная жизнедеятельность пациентов должна быть перестроена таким образом, чтобы способствовать максимальному повышению качеству жизни и работоспособности без перегрузки суставов. Итак, что нового в лечении ревматоидного артрита?
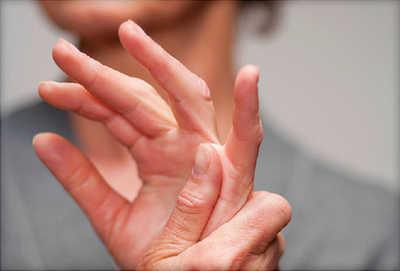
Современные подходы к терапии
Современное лечение своей главной целью имеет неспецифическое подавление в организме воспалительных реакций и уменьшение иммунных изменений. Однако такие методики позволяют только улучшить общее состояние и продлить ремиссию, снизив при этом все деструктивные процессы в суставах. Полного же излечения не происходит. Современные методы лечения ревматоидного артрита заслуживают рассмотрения.
В настоящее время, когда медицинские технологии становятся всё более продвинутыми, стало известно, что хронический воспалительный процесс развивается в связи с активацией иммунокомпетентных клеток – Т-лимфоцитов и макрофагов. Как следствие, выделяются клеточные медиаторы, провоцирующие рост иммунных комплексов (ревматоидных факторов), в 80% случаев находящихся в крови при анализе. Их возникновению способствует увеличение соединительной ткани в синовиальной суставной оболочке, вызывающее воспаление. Современные методы лечения ревматоидного артрита включают:
- нестероидные противовоспалительные средства;
- синтетические базисные противовоспалительные препараты;
- антибактериальную терапию;
- глюкокортикоидные препараты.
В основе медикаментозного лечения лежат два направления:
- подавление слишком высокой активности иммунной системы;
- блокирование производства медиаторов, которые провоцируют воспаление.
![]()
Нестероидные противовоспалительные препараты
Лечение с помощью нестероидных противовоспалительных препаратов (НПВП) даёт хороший результат, так как болевая активность снижается на несколько часов, однако длительного эффекта нет. Препараты значительно облегчают больному жизнь, но вылечить артрит, используя НПВП, не представляется возможным, поскольку отмена их приёма снова возобновляет болезненные ощущения.
Подбирая НПВП, нужно учитывать, что отсутствие эффекта в первые 3-5 дней сигнализирует о необходимости замены препарата другим. Новейшие методы лечения ревматоидного артрита интересуют многих.
Лечение с помощью базисных противовоспалительных средств
Применение базисных противовоспалительных препаратов – важная составляющая лечения артрита всех пациентов, у которых не обнаружены противопоказания к таким средствам. Оптимально назначать подобную терапию вначале, так как эффект в этот период будет наиболее выраженным.
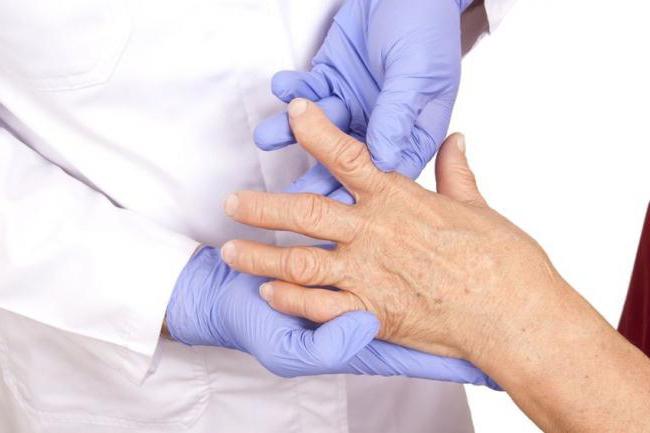
Препараты данной категории способствуют продолжению ремиссии, быстро улучшают лабораторные показатели, снижают клинические проявления болезни и сдерживают разрушение суставов. Наличие большого числа побочных эффектов обусловливает то, что лечение такими средствами должно осуществляться под строгим контролем. Эффект появляется в течение нескольких недель, а результат может быть непродолжительным. Улучшение покажут лабораторные анализы: уровень лейкоцитов, белка в крови и СОЭ снижается.
Выделяются две группы препаратов базисной терапии:
Какие самые современные препараты для лечения ревматоидного артрита?
Гормональное лечение
Гормональная терапия играет важную роль в лечении артрита, поскольку способна влиять на множество метаболических процессов в организме. Для того чтобы снять воспаление, повсеместно используются гормоны коры надпочечников.
Выбирать препарат, способ введения и дозировку нужно с учётом индивидуальных характеристик. Стоит помнить, что даже самые новые гормональные средства – это стероиды, подвергающие организм человека значительным изменениям, которые в большинстве случаев имеют необратимый характер. Современные методы в лечении ревматоидного артрита предполагают применение биологических средств.
Биологические агенты
Использование биологических препаратов в отличие от базисных даёт более быстрый эффект, наступающий в течение нескольких недель. Средства, входящие в эту категорию, применяют вместе с нестероидными противовоспалительными и гормонотерапией.
На сегодняшний день используются следующие биологические агенты: "Кинерет", "Оренция", "Энбрел", "Ритуксан", "Хумира", "Ремикейд". Единственным недостатком этих медицинских препаратов можно назвать их высокую стоимость. Чтобы получить новую терапию артрита в России, можно воспользоваться государственной системой квот.
Биологические препараты следует принимать осторожно, вводить лекарства нужно только под контролем специалистов в условиях стационара. Ввод медикаментов может продолжаться несколько часов. Такие лекарства назначаются больным с угнетённой иммунной системой после предварительного комплексного обследования на туберкулёз, онкологию и венерические болезни. Подобные меры необходимы по той причине, что препараты данной группы серьёзно влияют на иммунитет и ослабляют его.
Своевременная и грамотная терапия ревматоидного артрита помогает достичь высокого результата в минимальные сроки. Во время обострения заболевания нужно увеличить дозировку и пройти госпитализацию в стационарных условиях. Прервать воспалительные процессы и боль можно с помощью гормональных лекарств.
Мы рассмотрели, что есть на сегодняшний день нового в лечении ревматоидного артрита. Надеемся, эта информация будет полезной.
Е. Насонов, акад. Записал Б. Руденко.
Резкий поворот произошёл в современной ревматологии, области медицины, от которой зависят здоровье и жизнь миллионов людей. Ревматизм — одна из самых распространённых болезней. Академик РАМН Евгений Львович Насонов, директор НИИ ревматологии РАМН, рассказывает о совершенно новых подходах к лечению ревматоидного артрита.
Есть болезни редкие (орфанные, от лат. orfanus — сирота), число которых варьируется в пределах 100—200 случаев на миллион населения, а есть занимающие промежуточное положение между ними и распространёнными. Именно им сегодня медицина уделяет всё большее внимание. Это мировая тенденция. Впрочем, цифры — вещь достаточно условная. Согласно статистике Всемирной организации здравоохранения (ВОЗ), только в Европе около 100 млн человек страдают от различных ревматологических заболеваний. В США насчитывается около миллиона больных системной красной волчанкой, в России — сотни тысяч. Много это или мало? Ревматические заболевания вообще один из наиболее серьёзных факторов, влияющих на качество жизни и вызывающих утрату трудоспособности. Не случайно по объёму средств, которые затрачиваются в мире на разработку лекарств, ревматология лишь незначительно уступает онкологии — 40% против 50% (только 10% средств тратится на борьбу с прочими заболеваниями).
К сожалению, долгое время российские ревматологи не могли с достаточной достоверностью говорить о масштабах распространённости ревматических болезней в стране. Причина в особенности нашей медицинской статистики. Учёт ведётся, прежде всего, по наиболее опасным для жизни заболеваниям. Если, например, у пациента ишемическая болезнь сердца, то он и учитывается только по этой графе. Между тем примерно 30% больных ревматоидным артритом имеют также и ишемическую болезнь. Несколько лет назад мы в своём институте инициировали исследование: в 10—15 крупных городах пациенты с болями в суставах обязательно направлялись к ревматологу. Обследование прошли около 70 тысяч человек. И тогда обнаружилось, что распространённость ревматоидного артрита (одного из наиболее тяжёлых ревматических заболеваний) у нас точно такая же, как и во всём мире. Это примерно 800 тысяч больных! Такая же картина и с прочими ревматическими заболеваниями.
Связь ревматических болезней с нарушениями иммунной системы была установлена давно. В какой-то момент организм начинает вырабатывать антитела, атакующие собственные белки, инициируя хронический воспалительный процесс. Причины возникновения таких аутоиммунных заболеваний до сих пор остаются неясными — на этот счёт существует лишь ряд гипотез.
Длительное время врачи были вынуждены действовать методом проб и ошибок: назначать один препарат, если он не помогал, назначать новый и так далее до получения положительного результата. И лишь фундаментальные открытия последних лет в биологии, и в частности биологии молекулярной, дали возможность намного раньше, чем прежде, распознать болезнь и поставить правильный диагноз, а значит, эффективней на неё воздействовать. Кроме того, стали более понятны механизмы развития воспаления при ревматических заболеваниях. Проще говоря, мы получили возможность точно определять молекулярные мишени, по которым следует бить, чтобы победить болезнь. И соответственно появились новые лекарства, позволяющие избирательно поразить именно эти мишени.
Новые формы лекарственных препаратов представляют собой генно-инженерные моноклональные (синтезированные одним клеточным клоном) антитела, по структуре сходные с антителами человека. По этой причине их применение значительно — на порядки, снижает риск развития осложнений в процессе лечения.
За последние десять лет в мире было создано шесть генно-инженерных препаратов моноклональных антител. Ещё в конце 1990-х
годов ревматологи не могли предположить, что перемены произойдут настолько быстро и их результаты окажутся настолько эффективными. Если новые лекарства применять на ранней фазе заболевания, они могут вызвать то, что ранее было почти недостижимо: длительную ремиссию и даже (у некоторых пациентов) полное излечение.
Механизм действия новых препаратов таков. В организме человека существует группа веществ-медиаторов — цитокинов. Они вырабатываются клетками иммунной системы, в первую очередь лимфоцитами, и некоторые из них обладают провоспалительной активностью. То есть индуцируют развитие воспаления. Само по себе воспаление — это защитная реакция организма на травму, вирусную или бактериальную инфекцию. Чтобы побороть их, синтез воспалительных медиаторов необходим. В этом случае действие цитокинов следует считать положительным. Но проблема в том, что у пациента с ревматоидным артритом воспаление инициируется не чужеродными, а собственными белками и очень быстро переходит в хроническую фазу.
Как уже было сказано, первым препаратом нового класса, получившим широкое применение за рубежом и в нашей стране, стал ритуксимаб. Институт ревматологии уже четыре года ведёт специально созданный регистр больных системной красной волчанкой, которым было назначено это лекарство. И теперь на основании многочисленных наблюдений мы имеем возможность сделать совершенно определённые выводы. Препарат помогает очень тяжёлым больным, состояние которых другие средства и методики (например, экстракорпоральное очищение крови) существенно не улучшили. Кроме того, новый метод лечения вызывает намного меньше осложнений.
Теперь, когда появляются всё новые моноклональные антитела, в ревматологии возникла концепция персонифицированной медицины — индивидуальной терапии, ориентированной на лечение конкретного заболевания конкретного пациента, что раньше в принципе было невозможно. Вот тут-то огромную роль играют новые методы диагностики, позволяющие точно определить характер заболевания, на самой ранней стадии понять, какой именно спектр нарушений иммунной системы преобладает, и в зависимости от этого выбрать именно тот препарат, который поможет больному. Это самая актуальная, самая амбициозная цель современной ревматологии.
К величайшему сожалению, в нашей стране новые препараты для ревматологии на основе моноклональных антител не создаются и не производятся. Процесс создания и выведения такого препарата на рынок — чрезвычайно сложная задача, требующая колоссальных финансовых вложений, длительных и дорогостоящих клинических испытаний и высокого научного потенциала, который за последние десятилетия в России был утрачен. Но мы принимаем активное участие в международных клинических проектах по испытаниям новых лекарств. Сейчас в НИИ ревматологии испытывается более 40 различных веществ нового класса. Это большие международные программы, которые осуществляются по стандартным правилам, сложившимся в мире последние 30 лет. Они инициируются крупнейшими фармакологическими компаниями и рассчитаны на довольно длительный период — 5—7 лет. Надо сказать, что при всех сложностях финансирования здравоохранения сейчас в России сегмент дорогостоящих, инновационных методов лечения поддерживается государством. И в результате мы уже имеем свой собственный вполне успешный опыт использования шести новых препаратов.
Для оценки эффективности и безопасности новых методик мы создаём российский регистр больных с различными ревматическими заболеваниями, в базу данных которого входят все пациенты от Дальнего Востока до Калининграда. Вообще, подобные регистры существуют во всех развитых странах мира как неотъемлемый компонент медицинской помощи. В Дании, например, регистр охватывает до 95% пациентов, получающих лекарства. Пока мы таким охватом похвастаться не можем, но уже в 80 крупных клиниках и больницах по всей стране существуют Центры терапии генно-инженерными биологическими препаратами, тесно связанные с нашим институтом.
Конечно, мы отчётливо представляем, что речь вовсе не идёт о панацее: определённый процент больных, которым новые лекарства помогают недостаточно, присутствует всегда — однако такого мощного скачка в лечении тяжёлых, потенциально смертельных случаев в ревматологии не было со времени появления глюкокортикоидных гормонов.
Борьба с ревматическими заболеваниями сегодня не ограничивается разработкой медикаментозных средств. Очень мощно развивается хирургическое лечение. Операции по замене поражённых суставов — коленных, тазобедренных — искусственными стали вполне обычными. В США ежегодно проводится до 400 тысяч подобных операций, восстанавливающих подвижность и возвращающих больных к полноценной жизни. У нас количество таких операций меньше, но число их увеличивается с каждым годом. Искусственные суставы в принципе мало чем отличаются от естественных и нормально функционируют на протяжении всей последующей жизни. Операции проводятся под местной анестезией. Это очень важно, поскольку больные ревматоидным артритом, как правило, имеют немало сопутствующих заболеваний, когда общий наркоз крайне нежелателен. За счёт этого количество противопоказаний к хирургической помощи снизилось до нуля. Сейчас разработаны методы, позволяющие оперировать практически все суставы, поскольку состояние любого из них — вопрос качества жизни человека. У нас есть больные, которым приходилось заменять не один, а пять-шесть суставов, и пациент не только возвращался к нормальной жизни, но и возобновлял занятия спортом.
Ревматические заболевания включают более 200 болезней, от артрита до поражений суставов и соединительной ткани. Примерно половина из них связана с нарушениями функционирования иммунной системы. Одно из самых тяжёлых — классическое аутоиммунное заболевание системная красная волчанка, при котором в отличие от прочих недугов этого класса поражаются практически все органы и системы.
Как правило, о начале ревматической болезни сигнализирует опухание, боль в суставах и даже общее состояние нездоровья — быстрая утомляемость и слабость. Точный диагноз больному может поставить только специалист на основе исследований. Поэтому к врачу следует обращаться при первых же признаках недомогания.
Причин, вызывающих ревматизм, немало: генетическая предрасположенность, образ жизни и род занятий, травмы и физические нагрузки, инфекционные болезни, нарушения гормональной регуляции. Риск заболеть повышается с возрастом. Однако сегодня медицина совершенно определённо называет два важнейших фактора: избыточный вес и курение.
Раннее диагностирование и своевременное лечение ревматоидного артрита (РА) — единственный метод, позволяющий избежать инвалидизации и сокращения продолжительности жизни страдающего заболеванием пациента. Для купирования недуга назначается прием медицинских препаратов, задействуются физиотерапия и ЛФК. Отказ от посещения врача приводит к формированию необратимых изменений суставных тканей и повышает риск преждевременной смерти.
Чем отличается артрит от артроза?
Симптоматика рассматриваемой болезни подобна проявлениям артроза. Сущность и этиология процессов, развивающихся в пораженных сочленениях, различна.
Ревматоидный артрит является заболеванием сложного аутоиммунного патогенеза, которое вызывает воспаление элементов подвижных соединений и поражение внутренних органов. Артроз (синонимы термина — остеоартрит, остеоартроз) — хронический недуг, проявляющийся наличием дистрофических дегенеративных изменений в хрящевых тканях, субхондральных костях, синовиальных оболочках, связках.

РА выявляется у пациентов любого возраста и пола; в группе риска — дети до 16 лет и женщины. Деформирующая структуры сочленений болезнь диагностируется преимущественно у пожилых людей.
В нижеследующей таблице приведены дополнительные факторы, позволяющие различить патологии.
| Характеристика | Артрит | Артроз |
| Дискомфорт | Резкий | Тянущий |
| Повышение температуры | Присутствуют | Не наблюдаются |
| Отечность | ||
| Изменение цвета кожных покровов в области поражения | ||
| Хруст в больных суставах | Нет | Имеется |
| Зона локализации | Несколько сочленений, расположенных симметрично | Одно подвижное соединение |
Возникновение утренней скованности, неприятных ощущений в нижних конечностях — признаки, объединяющие РА и остеоартрит.
Симптомы ревматоидного артрита
Заболевание начинается преимущественно с полиартрита; лишь в 30-40% случаев от общего количества аномалий выявляется олиго-, моноартрит.
В начальной стадии развития патологическое состояние отличается умеренностью симптоматики. Пациенты отмечают медленное усиление болевого синдрома (дискомфорт нарастает постепенно, в течение нескольких месяцев) в пальцах ног, голеностопах, коленях.
Дополнительными изменениями, свидетельствующими о развитии РА, является:
- потеря аппетита;
- резкое снижение массы тела;
- ухудшение общего самочувствия;
- увеличение лимфоузлов;
- субфебрильная температура.
О наличии синовиального воспаления сигнализируют утренняя скованность (признак наблюдается в течение 30-40 минут после момента пробуждения), припухлость суставов, отсутствие возможности выполнять привычные движения.

Прогрессируя, недуг поражает внутренние органы, биологические жидкости. В перечне проявлений:
- Заболевания сердца, сосудов — перикардиты, атеросклерозы.
- Аномалии дыхательной системы (плевриты).
- Сбои в функционировании ЦНС (сенсорно-моторные и компрессионные нейропатии).
- Болезни почек — нефриты, амилоидозы.
- Поражения глаз (васкулиты сетчатки, склериты).
- Изменения состава крови (тромбоцитозы, анемии).
К внесуставным проявлениям РА относятся изменения состояния кожи — утолщение покровов, возникновение ревматоидных узлов. Последние локализуются над мелкими сочленениями, у пяточного сухожилия.
Причины и стадии развития
Этиология описываемого недуга выяснена не полностью. Эксперты выделяют три фактора, способствующих появлению болезни:
- Генетическая предрасположенность. Согласно статистике, ревматоидный артрит коленного сустава и других прерывистых соединений ног чаще выявляется у лиц, имеющих наследственную склонность к заболеваниям аутоиммунной природы.
- Инфекции. В перечне триггеров, провоцирующих развитие аномалии — ретро-, герпес-, гепато- и парамиксовирусы.
- Вторичные факторы — травмы, переохлаждения, аллергические реакции, прием некоторых лекарств, частые стрессы, нарушения питания, гиперинсоляции, злоупотребление алкоголем, наличие лишнего веса, проведение химиотерапий и оперативных вмешательств.
Современные исследования подтверждают теорию о двукратном снижении вероятности возникновения описываемого типа артрита у женщин, кормивших детей грудью на протяжении 2 лет.
В основе классификации РА — активность заболевания, результаты инструментальных исследований, иммунологические характеристики.
| Принципы систематизации | Виды (стадии) недуга | Краткое описание |
| Длительность симптоматики | Очень ранний | Состояние протяженностью не более полугода. Потенциально обратимо |
| Ранний | Период развития патологии — 6-12 месяцев | |
| Развернутый | Продолжительность прогрессирования аномалии —от 1 года | |
| Поздний | Признаки заболевания наблюдаются свыше 2 лет. | |
| Активность РА | Ремиссия | |
| 1 | Низкий уровень проявлений | |
| 2 | То же, средний | |
| 3 | Высокий | |
| Итоги рентгенологического обследования | Первая стадия | Околосуставной остеопороз, отличающийся незначительным развитием. Небольшие сужения суставных щелей |
| Вторая форма | Единичные эрозии поверхностей сочленений. Умеренная деформация костных тканей | |
| Третий этап | Множественные (от 5) изъязвления суставов. Наличие подвывихов, вывихов | |
| Четвертая степень | Значительное сужение суставной щели в пораженном сочленении. Большое число эрозий. Остеопороз — умеренный либо выраженный | |
| Иммунологические характеристики | Серопозитивный | Показатели определяются в ходе тестирования на специфический белковый комплекс (ревматоидный фактор) |
| Серонегативный |
Рассматриваемый недуг также подразделяется на 4 функциональных класса по степени сохранения подвижности суставов (присутствия у больного возможности самообслуживания, способности выполнять профессиональную деятельность).
В отдельную группу врачи выделяют ювенильный РА — аномалию, поражающую представителей педиатрической популяции.
Диагностика
Раннему выявлению патологии препятствует отсутствие ярко выраженных симптомов заболевания на начальных стадиях. При первых признаках ревматоидного артрита колена и иных суставов нижних конечностей рекомендуется обращаться к специалисту — это позволит избежать прогрессирования болезни.
Врач-ревматолог осмотрит пациента, проведет сбор анамнеза.

На втором этапе осуществляется лабораторное исследование урины, крови, синовиальной жидкости. Общий анализ первой необходим для проведения дифференциальных диагностических процедур — исключения схожих по симптоматике заболеваний. Аналогичное значение имеет и изучение синовии.
Общий анализ крови позволит определить изменение количества лейкоцитов, эритроцитов и ускорение СОЭ, биохимический — даст возможность выявить уровень креатинина, мочевины, белков плазмы. Параллельно осуществляется тестирование на ревматоидный фактор.
В списке инструментальных методов обследования:
- Рентгенография.
- МРТ.
- УЗИ крупных суставов.
Для уточнения диагноза применяют артроскопию и костную денситометрию.
Лечение
Ведущей задачей терапии РА является достижение полной ремиссии недуга. Основное место в схемах лечения занимают лекарственные препараты — таблетки и линименты. Для купирования болезни также задействуются ЛФК, физиопроцедуры, диета. В целях поддержания достигнутого результата используются рецепты народной медицины.
К основным препаратам, применяемым для лечения ревматоидного артрита, относятся базисные средства, нестероидные противовоспалительные медикаменты и гормоны.
В списке БПВП — иммуносупрессоры Метотрексат, Лефлуномид, Циклоспорин, Д–пеницилламин и другие таблетки, подавляющие иммунитет. Терапия ряда больных включает задействование инъекций солей золота.
Метотрексат относится к средствам нового поколения и хорошо переносится лицами, страдающими РА. Лишь 1/5 часть пациентов фиксирует побочные влияния этого БПВП на организм. Среди негативных проявлений базисного противовоспалительного препарата — диарея, кожные высыпания, затрудненное мочеиспускание. Купирование проблем с пищеварением и иных отрицательных воздействий достигается путем подкожного введения средства.

Использование Лефлуномида позволяет облегчить самочувствие больного уже спустя 8 недель от момента начала лечения. Медикамент назначается при наличии противопоказаний к применению Метотрексата.
Соли золота показаны пациентам, жалующимся на длительную скованность суставов, сильные боли. Вещество улучшает минерализацию костных тканей, замедляет разрушение хрящей. Ауротерапия помогает пресечь развитие ювенильного РА.
Дискомфорт и неприятные ощущения в сочленениях купируют НПВП. Нестероидные противовоспалительные средства оказывают ярко выраженное обезболивающее действие, но не пресекают развитие РА.
Среди популярных медикаментов, применение которых дает максимальный эффект:
- Ибупрофен;
- Диклофенак;
- Бутадион;
- Нимесулид.
Ряд лекарств предлагается аптечными сетями в виде мазей. Нанесение таких линиментов на кожные покровы в области поражения помогает уменьшить боль.
Cколько и в каких количествах следует принимать НПВП, может дать только ревматолог. Препараты оказывают негативное влияние на систему ЖКТ ; задействовать их в схемах терапии без назначения врача нельзя.
При индивидуальной непереносимости нестероидных медикаментов (либо низкой результативности) в лечении рассматриваемого вида артрита используются глюкокортикостероиды — аналоги гормонов.

Пациентам, жалующимся на мучительные боли, назначают преимущественно Метилпреднизолон, Гидрокортизон, Дексаметазон.
Средства уменьшают воспалительные процессы, улучшают функционирование суставов.
В отдельных случаях ревматологи рекомендуют пациентам задействовать совместно с НПВП и физиотерапией хондропротекторы Структум, Терафлекс, Артрон Комплекс. Эти препараты восстанавливают хрящевые ткани, сухожилия и связки. Полноценных исследований, доказывающих (либо опровергающих) эффективность медикаментов, не проводилось.
Гомеопатия применяется в лечении РА суставов нижних конечностей редко. Основные проявления патологии купируются при помощи:
- Ледума;
- Брионии;
- Рус токсикодендрона;
- Колхикума.
Лекарственные средства выпускаются в виде масел, гранул, мазей. Такие товары обладают обезболивающим, противовоспалительным действием, снимают отеки.
Меню больного, страдающего РА, не должно содержать жирных, острых, соленых и жареных блюд, копченостей, консервированных продуктов, крепкого кофе и чая, шоколада. Запрещено употреблять алкоголь, животные жиры, цитрусовые.
Правильное питание пациента при ревматоидном артрите предполагает наличие в ежедневном рационе 250 грамм фруктов и аналогичного количества овощей. Улучшению состояния способствует включение в диету морской рыбы, листовой зелени, орехов, молока. Блюда могут быть отварными, приготовленными на пару.

Не рекомендуется использовать в меню щавель, зеленый лук, цветную капусту: они выводят из организма кальций, что увеличивает риск переломов и травм пораженных болезнью суставов.
Для снижения веса и облегчения нагрузки на сочленения следует максимально ограничить употребление белого хлеба, сдобы, сладких напитков и сахара.
Диета при комплексной терапии ревматоидного артрита также полностью исключает из рациона красное мясо, яичные желтки, помидоры, картофель, специи. В период ремиссии допускается употребление небольшого количества телятины, некрепкого чая, разбавленного молоком кофе, субпродуктов.
Специальная физкультура позволяет улучшить кровообращение и трофику тканей, снизить дискомфорт, нормализовать работу суставов.
Среди назначаемых упражнений:
- медленные сгибания-разгибания конечностей;
- подтягивание коленей к груди;
- махи, разведения ног в стороны;
- перекатывания с носка на пятку.
Нагрузка увеличивается постепенно, под контролем инструктора. Минимальная протяженность курса — 14 дней.
Запрещается выполнять упражнения в периоды обострения болезни, при сильной боли.

Для лечения рассматриваемого вида артрита широко используется физиотерапия. Наиболее эффективными процедурами, по мнению экспертов, являются:
- Электрофорез с Новокаином, глюкокортикостероидами.
- УФО (облучение ультрафиолетовыми волнами).
- Магнитотерапия.
- Светолечение.
В роли вспомогательных методов лечения также могут выступать нафталано-, крио-, лазеротерапия.
Рецепты альтернативной медицины помогают закрепить достигнутые результаты. В схемах терапии суставов при РА используются:
- чай из сырья люцерны (трава богата витаминами и минералами);
- примочки из листьев алоэ и пивных дрожжей;
- настойка из корней барбариса на спирту;
- теплые ванночки с хвоей;
- лечебный отвар из аира, солодки и одуванчика;
- компрессы из натертого на терке картофеля (сырого).
Любой из перечисленных способов следует применять только после получения врачебной консультации.
При наличии некротических явлений, деформации хрящей суставов и стойкого дискомфорта назначается операция.

Хирургические вмешательства дифференцируются на 2 группы. Синовит, терапия которого не приносит результатов более 8 месяцев, купируется при помощи лечебно-профилактических манипуляций (синов-, теносинов-, синовкапсулкэктомий).
Реконструктивно-восстановительные процедуры (артродез, артропластика, миотомия и др.) проводятся при резких нарушениях функций ног, значительных разрушениях тканей.
Реабилитация
Восстановительная работа дифференцируется на медицинский, социальный и профессиональный этапы.
Первый начинается в условиях стационара, включает ЛФК, физиотерапию. Дальнейшие процедуры (выполнение специальных упражнений для суставов) осуществляются в санатории и на дому.
Социальная реабилитация подразумевает приобретение особых технических приспособлений (кроватей, колясок, душевых кабинок) в целях адаптации жилых помещений к передвижению пациента, сну и отдыху.
Возвращение человека к профессиональной деятельности предусматривает сокращение графика работы, запрет на длительные командировки, поднятие тяжестей. При потере профпригодности рекомендуется прохождение курсов для освоения другого вида деятельности.

Осложнения и профилактика
Функциональная недостаточность суставов в отсутствии лечения приводит к развитию остеопороза, частым переломам, кардиоваскулярным патологиям. Последние существенно повышают риск летального исхода (страдающие сердечно-сосудистыми заболеваниями больные с РА живут в среднем на 8 лет меньше).
Для предотвращения развития недуга рекомендуется:
- отказаться от курения, употребления алкоголя;
- избегать стрессов;
- регулярно заниматься спортом;
- совершать длительные пешие прогулки;
- соблюдать принципы правильного питания и ЗОЖ.
Ревматоидный артрит — заболевание, значительно ухудшающее качество жизни больного. Ускорить наступление ремиссии помогает адекватная тактика терапии и соблюдение пациентом всех рекомендаций лечащего врача.
Читайте также: