Hla b27 положительный артрит
Заболевания соединительной ткани, в частности аутоиммунного характера, поражают людей различного возраста. Причины подобных патологий не всегда известны. На сегодняшний день важную роль отводят аллергическим реакциям, которые провоцируют иммунную систему атаковывать клетки собственного организма.
Для того, чтобы своевременно диагностировать ревматологические болезни с поражением соединительной ткани, специалисты рекомендуют проводить анализ крови HLA-B27, который помогает оценить не только наличие болезни, но и вероятность ее развития в будущем.
Что это — HLA B27 антиген
На поверхности каждой клетки организма присутствуют наборы молекул, называемые антигенами гистосовместимости. У всех людей эти белки разные.
Они выполняют защитную функцию, представляя иммунным клеткам чужеродные агенты и информацию о том, какая клетка является здоровой, а какая измененной в результате попадания в нее вируса или опухолевого превращения.
В диагностике HLA-B27 используют как маркер для выявления заболеваний соединительной ткани (например, анкилозирующего спондилоартрита) и метод для дифференциальной диагностики артритов, увеитов и других болезней с аутоиммунным компонентом.
Важно! Определение HLA-B27 проводят с исследованием других параметров крови, сигнализирующих о воспалении: количество лимфоцитов, концентрация С-реактивного белка, фибриногена и пр.
Заболевания, провоцируемые HLA-В27

Болезней, которые характеризуются наличием в крови данного антигена – множество. Большинство из них относятся к аутоиммунным поражениям с неясными причинами, и сопровождаются развитием воспалительных изменений в соединительной ткани.
Наиболее часто выявляют следующие патологии:
- синдром Рейтера возникающий на фоне мочеполовой инфекции (основной инфекционный агент – шигеллы, хламидии и кишечная палочка). При патологии развивается острая воспалительная реакция в суставах, сопровождающаяся аутоиммунным поражением тканей: конъюнктивы глаз, суставных сочленений, слизистых оболочек половых и мочевыводящих органов. В ряде случаев, связь между инфекцией и аллергией выявить не удается;
- болезнь Бехтерева (анкилозирующий спондилоартрит) – патология, сопровождающаяся постепенной утратой подвижности позвоночного столба из-за изменений в его связочном аппарате, суставных сочленениях и околопозвоночных мягких тканях. В связках на фоне воспалительной реакции появляются уплотнения, плохо поддающиеся лечению. Болезнь Бехтерева характеризуется жалобами на скованность в спине по утрам, болевым синдромом в области поясницы и крестца, уменьшением симптомов после начала движения. Это аутоиммунное заболевание, поражающее преимущественно лиц молодого возраста и мужского пола;
- ювенильный ревматоидный артрит – патология суставов, развивающаяся у детей до 16 лет. Сопровождается признаками воспаления: суставы горячие на ощупь, кожа красного цвета, усиление болезненности при движениях, утренняя скованность, с последующей деформацией пораженных суставных сочленений.
HLA-B27 может выявляться у пациентов, страдающих псориатическим или реактивным артритом, поражением кишечника (болезнь Крона), синдромом Шегрена, дерматомиозитом, ревматоидным воспалением суставов кистей рук, рецидивирующим увеитом, миозитом, полиангиитом, васкулитом и другими аутоиммунными патологиями.
Методика определения HLA-B27
Исследование проводится в специальной лаборатории при помощи полимеразной цепной реакции (ПЦР). Манипуляцию выполняют в три этапа: выделяют генетический материал пациента, увеличивают количество копий ДНК за счет химических реакций, а затем изучают их на наличие HLA-B27.
В процессе диагностики всегда используют положительный и отрицательный контроль, снижающий риски постановки ложного результата. Срок выполнения исследования до 7-10 дней.
Важно! Проводить определение HLA-B27 следует в лабораториях, имеющих аккредитацию на данный вид лабораторной деятельности. При ее отсутствии достоверность исследования под вопросом.
Интерпретация результатов
Результат анализа выдается на специальном бланке в виде положительного или отрицательного заключения. Необходимо помнить, что вся информация этого бланка только для лечащего врача – не следует использовать ее самостоятельно для постановки диагноза и последующего назначения самолечения.
Это может стать причиной прогрессирования воспалительной патологии и развития ее осложнений.

Положительным результатом считается присутствие антигена в крови, а отрицательным – отсутствие HLA-B27 антигена в крови. При этом наличие у больного клинических признаков аутоиммунного поражения повышает риски наличия патологии.
Следует помнить о том, что около 7-8% людей европеоидной расы имеют данный антиген в своих клетках. Это увеличивает для них вероятность заболеваний в 10-20 раз.
При обнаружении антигена, в 90% случаев пациент имеет болезнь Бехтерева или ювенильный спондилит, в зависимости от возраста. Имеется ряд серонегативных (отрицательных по уровню аутоантител в крови) артропатий, при которых в 60-70% случаев находят антиген.
Это характерно для псориатического поражения суставов и реактивного артрита. HLA-B27 негативный результат исследования наблюдается у 10% с анкилозирующим спондилоартритом.
Поэтому важно помнить, что сам по себе отрицательный результат тестирования не исключает возможность наличия патологии. В этом случае врачи отмечают в истории болезни HLA-B27-негативный характер патологии, так как это может влиять на прогноз и эффективность проводимой терапии.
Справка! При проведении исследования, результаты могут быть ложноотрицательными, например, из-за гемолиза крови. В связи с этим, определение HLA-B27 должно проводиться двукратно для исключения диагностических ошибок.
Заключение
Анализ крови на HLA-B27 антиген – это исследование, при котором клетки организма проверяются на наличие определенного белка.
Известно, что он участвует в развитии аутоиммунных патологий опорно-двигательного аппарата, повышая риск их проявления. Исследование проводят с помощью ПЦР-диагностики, позволяющей определить наличие генов, ответственных за образование HLA-B27 антигена.
Проходя обследование, следует помнить, что даже при отрицательном результате исследования нельзя сказать о том, что аутоиммунного воспалительного заболевания нет, так как существуют их HLA-B27-отрицательные варианты течения.
Выявление генетической предрасположенности к спондилоартритам, в ходе которого с помощью полимеразной цепной реакции определяется аллель HLA-B27.
Выявление аллеля 27 локуса В главного комплекса гистосовместимости человека, HLA-B 27 антиген.
Ankylosing spondylitis Histocompatibility Antigen, Ankylosing spondylitis Human Leukocyte Antigen.
Полимеразная цепная реакция (ПЦР).
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Спондилоартриты – это группа воспалительных заболеваний осевого скелета, имеющих выраженную генетическую направленность. К ним относится анкилозирующий спондилоартрит (болезнь Бехтерева), реактивный артрит (синдром Рейтера), псориатическая артропатия и некоторые другие заболевания. Большинство пациентов со спондилоартритами являются носителями определенного аллеля локуса B главного комплекса гистосовместимости человека – HLA-B27. Для скрининга, диагностики, а также прогноза спондилоартритов проводят генетическое исследование (типирование), позволяющее выявить наличие или отсутствие аллеля HLA-B27.
Около 8 % людей являются носителями HLA-B27-аллеля (HLA-B27-позитивны, в литературе также можно встретить выражение "носители HLA-B27-антигена"). Распространенность анкилозирующего спондилоартрита у HLA-B27-позитивных людей составляет 1,3 %. Он встречается у 15-20 % HLA-B27-позитивных пациентов, имеющих кровного родственника с анкилозирующим спондилоартритом, что соответствует 16-кратному увеличению риска этого заболевания при наличии отягощенного анамнеза. Положительный результат типирования HLA-B27 увеличивает риск развития какого-либо заболевания из группы спондилоартритов в 20 раз. Поэтому типирование HLA-B27 может быть использовано для оценки риска развития спондилоартрита.
При дифференциальной диагностике суставного синдрома наличие HLA-B27 является характерным признаком спондилоартритов: этот аллель присутствует у 90-95 % пациентов с анкилозирующим спондилоартритом, у 60-90 % – с реактивным артритом, у 50 % – с псориатической артропатией и 80-90 % – с ювенильным анкилозирующим спондилоартритом. Наличие HLA-B27 у пациентов с другими заболеваниями с поражением суставов (подагра, ревматоидный артрит, септический артрит) не превышает 7-8 %. Типирование HLA-B27 оказывается особенно полезным, когда диагноз заболевания не удается сформулировать на основании основных диагностических критериев.
Типирование HLA-B27 имеет наибольшее значение при диагностике раннего анкилозирующего спондилоартрита. В большинстве случаев между появлением первых признаков заболевания и постановкой окончательного диагноза проходит 5-10 лет. Это связано с тем, что основным диагностическим критерием являются рентгенологические признаки сакроилеита, который развивается лишь после нескольких лет воспалительного процесса в крестцово-подвздошных суставах. Пациенты с жалобами на боль в спине без радиологических признаков сакроилеита фактически в поле зрения ревматолога не попадают. Обнаружение HLA-B27 в такой ситуации может оказаться достаточным основанием для направления к специалисту узкого профиля. Типирование показано при обследовании пациента с жалобами на боль воспалительного характера в спине при отсутствии радиологических признаков сакроилеита или при обследовании пациента с асимметричным олигоартритом.
Наличие HLA-B27 связано с повышенным риском внесуставных проявлений анкилозирующего спондилоартрита. Наибольшее значение имеют ассоциации HLA-B27-аллеля и острого переднего увеита, недостаточности аортального клапана, острого лейкоза, IgA-нефропатии и псориаза. HLA-B27-позитивные пациенты более подвержены риску туберкулеза и малярии. С другой стороны, присутствие HLA-B27 играет и определенную "защитную" роль: некоторые вирусные инфекции (грипп, герпес-вирусная инфекция 2-го типа, инфекционный мононуклеоз, гепатит С и ВИЧ) протекают в более легкой форме у носителей HLA-B27.
Следует отметить, что существуют и другие, как наследственные, так и приобретенные, факторы риска развития спондилоартритов. Отсутствие HLA-B27 не противоречит диагнозу "анкилозирующий спондилоартрит", в таком случае он классифицируется как HLA-B27-негативный и развивается в более позднем возрасте, чем HLA-B27-позитивный спондилоартрит.
Кроме того, типирование HLA-B27 проводят при составлении прогноза осложнений ревматоидного артрита. Наличие HLA-B27 связано с трехкратным увеличением риска атланто-аксиального подвывиха.
Для чего используется исследование?
- Для дифференциальной диагностики суставного синдрома (серонегативных спондилоартритов, ревматоидного и септического артрита, подагры и других).
- Для скрининга, диагностики и прогноза анкилозирующего спондилоартрита.
- Для оценки риска развития атланто-аксиального подвывиха при ревматоидном артрите.
Когда назначается исследование?
- При суставном синдроме: асимметричном олигоартрите, особенно в сочетании с болью в поясничной области спины воспалительного характера (утренняя скованность более 1 часа, улучшение при физической нагрузке, ухудшение в ночное время суток) и признаками энтезита.
- При отягощенном наследственном анамнезе по анкилозирующему спондилоартриту.
- При ревматоидном артрите.
Что означают результаты?
Референсные значения: отрицательно.
- встречается у 90-95 % пациентов с анкилозирующим спондилоартритом и ювенильным анкилозирующим спондилоартритом,
- у 60-90 % пациентов с реактивным артритом,
- у 50 % с псориатической артропатией,
- у 7-8 % людей европейской популяции.
- наблюдается у 92-93 % людей европейской популяции,
- у 10 % пациентов с анкилозирующим спондилоартритом (HLA-B27-негативный спондилоартрит).
- Наличие HLA-B27 увеличивает риск развития какого-либо заболевания из группы спондилоартритов в 20 раз.
- Отсутствие HLA-B27 не противоречит диагнозу "анкилозирующий спондилоартрит".
Кто назначает исследование?
Ревматолог, хирург, врач общей практики, мануальный терапевт.
Литература
- Sieper J. How to screen for axial spondyloarthritis in primary care? Curr Opin Rheumatol. 2012 Jul;24(4):359-62. Review.
- McHugh K, Bowness P. The link between HLA-B27 and SpA--new ideas on an old problem. Rheumatology (Oxford). 2012 Sep;51(9):1529-39.
- Sheehan NJ. HLA-B27: what's new? Rheumatology (Oxford). 2010 Apr;49(4):621-31. Epub 2010 Jan 18.
- Sheehan NJ. The ramifications of HLA-B27. J R Soc Med. 2004 Jan;97(1):10-4.
- Chernecky C. C. Laboratory Tests and Diagnostic Procedures / С.С. Chernecky, В.J. Berger; 5th ed. - Saunder Elsevier, 2008.
Болезнь Крона, диагностика, диета, лечение
Антиген HLA-B27 может обнаруживаться у здоровых (6-8% в популяции), а также у больных неспецифическим язвенным колитом, при болезни Крона. Иммуноглобулины различных классов (G, А, М, Е, D) исследуются в целях диагностики первичного или вторичного иммунодефицита. При ревматических заболеваниях отмечается иммунодефицит IgA, надо лишь учитывать то, что он может быть обусловлен влиянием таких препаратов, как пеницилламин, сульфасалазин, каптоприл. Увеличение содержания IgA нередко наблюдается при сероиегативных спондилоартропатиях. Важными диагностическими критериями ревматических заболеваний являются обнаружение в крови криоглобулинов и циркулирующих иммунных комплексов (ЦИК), Криоглобулинемия III типа встречается при СКВ, РА, системной склеродермии, синдроме Шегрена. Наличие этого белка в крови должно настораживать врача на возможность появления у таких больных осложнений в виде васкулита, пурпуры, гломерулонефрита, нейропатии, синдрома Рейно. Обнаружение криоглобулинов в крови (более 0,016 ед. опт. пл.) при СКВ ассоциируется с активностью процесса и поражением почек, а при синдроме Шегрена — с развитием системных проявлений болезни. Исследование содержания циркулирующих иммунных комплексов в крови ревматологических больных имеет определенную ценность. Увеличение их концентрации отражает воспалительную и иммунологическую активность патологического процесса при СКВ, РА, сероиегативных спондилоартропатиях. Определенную диагностическую ценность представляет исследование некоторых ферментов крови (особенно при патологии мышц), таких как креатин-фосфокиназа (КФК), щелочная фосфатаза, трансаминазы, лактатдегидрогеназа и др. Однако повышение их уровня в крови возможно и при некоторых неревматических заболеваниях.
Источник: тут
Исследование для выявления предрасположенности к заболеваниям из группы серонегативных спондилоартритов, в ходе которого с помощью метода проточной цитометрии определяется антиген HLA-B27.
Синонимы русские
Человеческий лейкоцитарный антиген B27
Иммуногенетический маркер HLA-B27
Дифференциальная диагностика аутоиммунных заболеваний
Синонимы английские
HLA typing, flow cytometry (flow cytofluorometry)
Ankylosing spondylitis Histocompatibility Antigen
Ankylosing spondylitis Human Leukocyte Antigen
Метод исследования
Проточная цитометрия.
Какой биоматериал можно использовать для исследования?
Венозную кровь.
Как правильно подготовиться к исследованию?
Исключить из рациона алкоголь в течение 24 часов до исследования.
Не принимать пищу в течение 12 часов до исследования.
Полностью исключить прием лекарственных препаратов в течение 24 часов перед исследованием (по согласованию с врачом).
Исключить физическое и эмоциональное перенапряжение в течение 24 часов до исследования.
Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Антиген HLA-B27 – это специфический белок , обнаруживаемый на поверхности иммунных клеток. Он относится к белкам главного комплекса гистосовместимости человека, который обеспечивает различные иммунные реакции. Носительство антигена HLA-B27 ассоциировано с повышенным риском развития заболеваний из группы серонегативных спондилоартритов. Так, этот антиген может быть выявлен у 90-95% пациентов с анкилозирующим спондилоартритом (болезнь Бехтерева), 75% пациентов с реактивным артритом (синдром Рейтера), 50-60% пациентов с псориатической артропатией, 80-90% пациентов с ювенильным анкилозирующим спондилоартритом и 60-90% пациентов с энтеропатическим артритом. Наличие антигена HLA-B27 у пациентов с другими заболеваниями суставов (подагра, ревматоидный артрит, септический артрит) не превышает 7-8%. Учитывая эту особенность, выявление антигена HLA-B27 имеет большое диагностическое значение в клинике ревматологических болезней.
Определение антигена HLA-B27 имеет наибольшее значение при диагностике раннего анкилозирующего спондилоартрита. В большинстве случаев между появлением первых признаков заболевания и постановкой окончательного диагноза проходит 5-10 лет. Это связано с тем, что основным диагностическим критерием заболевания являются рентгенологические признаки сакроилеита, который развивается лишь после нескольких лет воспалительного процесса в крестцово-подвздошных суставах. Пациенты с жалобами на боль в спине без радиологических признаков сакроилеита фактически в поле зрения ревматолога не попадают. Обнаружение HLA-B27 в такой ситуации может оказаться достаточным основанием для направления пациента к узконаправленному специалисту.
Определение антигена HLA-B27 показано при обследовании пациента с жалобами на боль воспалительного характера в спине при отсутствии радиологических признаков сакроилеита или при обследовании пациента с асимметричным олигоартритом.
Определение антигена HLA-B27 проводят для прогнозирования осложнений ревматоидного артрита. Наличие HLA-B27 связано с трехкратным увеличением риска атланто-аксиального подвывиха.
Для определения антигена HLA-B27 могут быть использованы различные лабораторные методы: лимфоцитотоксический тест, методы молекулярной диагностики (ПЦР), иммуноферментный анализ (ИФА) и метод проточной цитометрии. Метод проточной цитометрии является быстрым и надежным способом выявления антигена HLA-B27. При этом он имеет некоторые ограничения, которые следует учитывать при интерпретации результата. Так, моноклональные антитела к антигену HLA-B27, используемые в тесте, не являются абсолютно специфичными, но также могут реагировать и с другими антигенами семейства HLA-B(в первую очередь – HLA-B7, и в меньшей степени – HLA-B40, 73, 22, 42, 44). Учитывая эту особенность, во избежание диагностических ошибок современные протоколы определения антигена HLA-B27 используют двойные антитела, позволяющие дифференцировать антиген HLA-B27 с другими антигенами семейства HLA-B. Такой подход увеличивает специфичность и чувствительность теста до 97,6 и 98,8% соответственно.
Несмотря на наличие стойкой ассоциации атигена HLA-B27 и риска развития спондилоартритов, положительный результат теста не всегда отражает реальный риск заболевания у конкретного пациента. Это связано с тем, что антиген HLA-B27 представлен 49 различными вариантами, характеризующимися различной степенью ассоциации с этой группой заболеваний. Так, вариант HLA-B2708 имеет наибольшую ассоциацию с болезнью, а варианты HLA-B2706 и HLA-B2709, по-видимому, вовсе не связаны с риском заболевания. Около 7-8% здоровых людей европейской популяции являются носителями антигена HLA-B27. При интерпретации положительного результата могут помочь дополнительные данные о наследственности пациента.
Для чего используется исследование?
Для дифференциальной диагностики суставного синдрома (серонегативных спондилоартритов, ревматоидного и септического артрита, подагры и других);
для скрининга, диагностики и прогноза анкилозирующего спондилоартрита;
для оценки риска развития атлантоаксиального подвывиха при ревматоидном артрите.
Когда назначается исследование?
При суставном синдроме: асимметричный олигоартрит, особенно в сочетании с болью в поясничной области воспалительного характера (утренняя скованность более 1 часа, улучшение при физической нагрузке, ухудшение в ночное время суток) и признаки энтезита;
при отягощенном наследственном анамнезе по анкилозирующему спондилоартриту;
при ревматоидном артрите.
Что означают результаты?
Наличие антигена HLA-B27:
наблюдается у 90-95% пациентов с анкилозирующим спондилоартритом и ювенильным анкилозирующим спондилоартритом, а также у 60-90% с реактивным артритом и 50% с псориатической артропатией;
наблюдается у 7-8% здоровых людей европейской популяции.
Отсутствие антигена HLA-B27:
наблюдается у 10% пациентов с анкилозирующим спондилоартритом (HLAB27-негативный спондилоартрит);
наблюдается у 92-93% людей европейской популяции.
Важные замечания
Выявление антигена HLA-B27 увеличивает риск развития какого-либо заболевания из группы спондилоартритов в 20 раз;
ИСТОЧНИК
HLA-B27 является анализом крови, при котором можно обнаружить белок, который обнаруживается на поверхности белых кровяных клеток. Этот белок называется человеческим лейкоцитарным антигеном B27 (HLA-B27).
Лейкоцитные человеческие антигены (HLAs) являются белками, которые помогают иммунной системе организма определять разницу между своим клеткам и инородными, вредными веществами. Ваш врач может назначить этот тест, если у вас боли в суставах, скованность, или опухоль.
HLA B27 тип связан с аутоиммунными заболеваниями, такими как анкилозирующий спондилит и синдром Рейтера. Испытание может быть сделано вместе с другими тестами, в том числе: С-реактивный белок Скорость оседания эритроцитов Ревматоидный фактор Рентген HLA антигенное тестирование также используется в соответствии с донорской тканью у человека. Например, это может быть сделано, когда человек нуждается в пересадке почки или в пересадке костного мозга.
Нормальный (отрицательный) результат означает, что HLA-B27 отсутствует.
Что аномальные результаты означают?
Положительный тест означает, что HLA-B27 присутствует. Он предпологает больший, чем в среднем риск развития определенных аутоиммунных заболеваний.
Аутоиммунные расстройства являются состоянием, которое возникает, когда иммунная система ошибочно атакует и разрушает здоровые ткани организма.
Аномальный результат может быть вызван:
Анкилозирующим спондилоартритом Артритом, связанным с болезнью Крона
Сакроилеитом (воспаление крестцово-подвздошного сочленения)
Ревматологические проявления заболеваний желудочно-кишечного тракта
1. Какие заболевания кишки сочетаются с воспалительными артритами?
• Идиопатические воспалительные заболевания кишки (неспецифический язвенный колит, болезнь Крона).
• Микроскопический колит и коллагенозный колит.
• Глютенчувствительная энтеропатия (целиакия, или глютеновая болезнь, нетропическая спру).
• Артриты при наложении обходных межкишечных анастомозов.
2. Какова частота развития периферических артритов и артритов позвоночника (спондилитов) у пациентов с идиопатическими воспалительными заболеваниями кишки?

3. Какие суставы поражаются наиболее часто при развитии воспалительных периферических артритов у пациентов с язвенным колитом и болезнью Крона?
Верхние конечности и мелкие суставы чаще поражаются при язвенном колите, чем при болезни Крона. При болезни Крона преимущественно поражаются коленные и голеностопные суставы.
4. Перечислите характерные клинические проявления периферических воспалительных артритов, обусловленных идиопатическими воспалительными заболеваниями кишки.
Артриты встречаются с одинаковой частотой у мужчин и женщин; дети поражаются столь же часто, как и взрослые. Для типичного артрита характерны острое начало, мигрирующий асимметричный характер поражения, вовлечение в процесс, как правило, менее 5 суставов (так называемый олигоартрит). Анализ синовиальной жидкости позволяет установить наличие воспалительного экссудата, в котором содержание лейкоцитов достигает 50 000 клеток/мм3 (преимущественно нейтрофилов). Кристаллический осадок в синовиальной жидкости отсутствует, бактериальные исследования ее дают отрицательные результаты. В большинстве случаев эпизоды артритов разрешаются в течение 1-2 мес и не приводят к развитию рентгенологических изменений или деформаций суставов.
5. Какие другие внекишечные проявления часто встречаются у пациентов с идиопатическими воспалительными заболеваниями кишки и воспалительными периферическими артритами?
Гангренозная пиодермия ( витамина D .
Введение
- припухлостью;
- покраснением;
- высокой температурой тела;
- болью.
Помимо воспаления суставов, патология связана с двумя другими симптомами:
- покраснение и воспаление глаз;
- воспаление мочевыводящих путей.
Эти симптомы могут возникать отдельно, вместе или не проявляться вообще.
Что такое реактивный артрит?
Реактивный артрит, ранее известный как синдром Рейтера представляет собой группу нарушений, вызывающий воспаление во всем теле, особенно в позвоночнике. Примеры других расстройств из этой группы включают:
Во многих случаях заболевание вызывается венерической инфекцией мочевого пузыря или мочеиспускательного канала, у женщин — влагалищем. Эту форму расстройства иногда называют мочеполовым или урогенитальным реактивным артритом.
Другая форма реактивного артрита вызвана инфекцией в кишечном тракте в результате употребления пищи или веществ, которые загрязнены бактериями. Эту форму иногда называют кишечным или желудочно-кишечным реактивным артритом.
Симптомы болезни обычно длятся от 3 до 12 месяцев, хотя у небольшого процента людей симптомы могут вернуться или перерасти в длительное заболевание.
Что вызывает реактивный артрит?
Реактивный артрит обычно начинается примерно через 1-3 недели после заражения хламидиями (chlamydia). Бактерия, чаще всего ассоциируемая с реактивным артритом, это: Chlamydia trachomatis, вызывающая хламидиоз.
Бактерия обычно приобретается через сексуальный контакт. Некоторые данные также утверждают, что респираторная инфекция, вызванная Chlamydia pneumoniae, может вызывать реактивный артрит.
Инфекции в пищеварительном тракте, вызывающие реактивный артрит:
- сальмонелла;
- шигеллы;
- иерсинии;
- кампилобактерии.
Люди могут заразиться этими бактериями после употребления неправильно приготовленных продуктов, например, мяса, которое готовилось не при надлежащей температуре.
Врачи не знают точно, почему у некоторых людей, подверженных воздействию бактерий, развивается реактивный артрит, а у других нет, но они идентифицировали генетический фактор, человеческий лейкоцитарный антиген (HLA) B27, который увеличивает вероятность развития у человека реактивного артрита. Приблизительно 80 процентов людей с реактивным артритом имеют положительный результат на HLA-B27. Однако наследование гена HLA-B27 не обязательно означает, что человек заболеет реактивным артритом. Восемь процентов здоровых людей имеют ген HLA-B27, и только у одной пятой из них развивается заболевание, если они заразятся вызывающими инфекциями.
Заразен ли реактивный артрит?
Реактивный артрит не заразен; то есть человек с расстройством не может передать артрит кому-то другому. Тем не менее, бактерии, вызывающие заболевание, могут передаваться от человека к человеку.
Признаки и симптомы
В целом, реактивный артрит чаще всего развивается у мужчин в возрасте от 20 до 40 лет. Однако данные свидетельствуют о том, что, хотя у мужчин в девять раз чаще развивается заболевание из-за венерических инфекций, у женщин и мужчин вероятность развития реактивного артрита в результате пищевых инфекций одинаков.
Женщины с реактивным артритом часто имеют более легкие признаки заболевания, чем мужчины.
Реактивный артрит чаще всего приводит к воспалению:
- урогенитального тракта;
- суставов;
- глаз.
Менее распространенными симптомами являются язвы во рту и кожные высыпания. Любой из этих признаков может быть настолько слабовыраженным, что пациенты их не замечают. Они обычно приходят и уходят в течение периода от нескольких недель до нескольких месяцев.
Заболевание часто поражает мочеполовой тракт, в том числе:
- простату или уретру у мужчин;
- уретру, матку или влагалище у женщин.
Мужчины могут заметить повышенную потребность в мочеиспускании, ощущение жжения при мочеиспускании, боль в половом члене и выделения жидкости из полового члена. У некоторых мужчин с реактивным артритом развивается простатит. Симптомы простатита могут включать лихорадку и озноб, а также повышенную потребность в мочеиспускании и ощущение жжения при мочеиспускании.
У женщин с реактивным артритом могут развиться проблемы с мочеполовым трактом, такие как кольпит или уретрит, которые могут вызывать жжение во время мочеиспускания. Кроме того, у некоторых женщин также развивается сальпингит или вульвовагинит.
Симптомы болей в суставах при реактивном артрите обычно включают и отек в:
- коленях;
- щиколотки;
- ногах.
Запястья, пальцы и другие суставы поражаются реже. У людей с заболеванием обычно развивается тендинит. У многих пациентов с реактивным артритом это приводит к боли в лодыжке или ахилловому тендиниту. У некоторых больных также развиваются пяточные шпоры, которые представляют собой костные нарывы на пятке, которые могут вызвать хроническую боль в ногах. Примерно половина людей с реактивным артритом сообщают о боли в пояснице и спине.
Заболевание также может вызвать спондилит или сакроилиит. Люди с реактивным артритом, у которых есть ген HLA-B27, еще более склонны к развитию спондилита и/или сакроилеита.
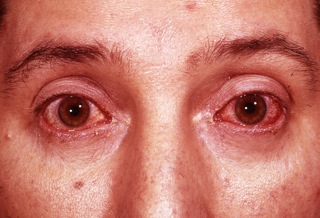
Конъюнктивит, воспаление слизистой оболочки, которая покрывает глазное яблоко и веко, развивается примерно у половины людей с реактивным артритом. У некоторых людей может развиться увеит. Конъюнктивит и увеит могут вызвать:
- покраснение глаз;
- боль и раздражение в глазах;
- затуманенный взгляд.
Вовлечение глаз обычно происходит на ранней стадии реактивного артрита, а симптомы могут приходить и уходить.
Приблизительно у 25 процентов мужчин с реактивным артритом развиваются небольшие мелкие безболезненные язвы на конце полового члена.
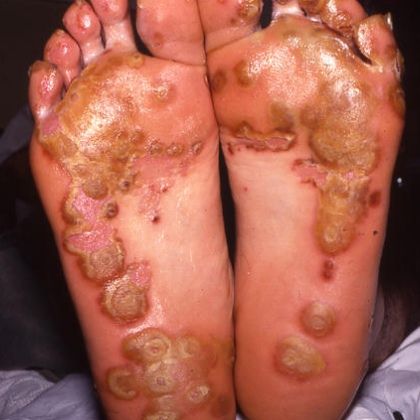
У небольшого процента мужчин и женщин появляются сыпь или маленькие твердые узелки на подошвах ног и, реже, на ладонях или в других местах.
У некоторых с артритом развиваются язвы во рту, которые приходят и уходят, у некоторых эти язвы безболезненны и остаются незамеченными.
Кто лечит и диагностирует реактивный артрит?
Человек с реактивным артритом, вероятно, должен будет посетить несколько разных типов врачей, потому что болезнь поражает различные части тела. Однако врачам и пациенту может быть полезно, чтобы один врач, обычно ревматолог (врач, специализирующийся на артрите), управлял полным планом лечения. Этот специалист может координировать лечение и контролировать побочные эффекты различных лекарств, которые будет принимать пациент. Следующие специалисты рассматривают другие функции, которые влияют на различные части тела.
- Офтальмолог (лечит болезни глаз).
- Гинеколог (лечит генитальные симптомы у женщин).
- Уролог (лечит генитальные симптомы у мужчин и женщин).
- Дерматолог (лечит кожные симптомы).
- Ортопед (выполняет операцию на сильно поврежденных суставах).
- Физиотерапевт (контролирует режимы тренировок).
В начале обследования врач, вероятно, возьмет полную историю болезни и отметит текущие симптомы, а также любые предыдущие медицинские проблемы или инфекции. До и после посещения врача иногда полезно вести учет симптомов, которые возникают, когда они возникают и как долго они сохраняются. Особенно важно сообщать о любых симптомах гриппа, таких как:
- лихорадка;
- рвота;
- понос.
Эти симптомы могут свидетельствовать о бактериальной инфекции. Врачи иногда затрудняются диагностировать патологию, потому что нет специального лабораторного теста, подтверждающего наличие у человека реактивного артрита.
Как диагностируется реактивный артрит?
Врачи могут заказать анализ крови на генетический фактор HLA-B27, но положительный результат не всегда означает, что у человека есть расстройство.
Врачи могут назначить другие анализы крови, чтобы исключить другие заболевания и подтвердить диагноз. Тесты на ревматоидный фактор или антиядерные антитела могут помочь исключить реактивный артрит. У большинства пациентов с болезнью результаты этих тестов будут отрицательными. Если результаты теста положительные, у вас может быть другой тип артрита, например:
Врачи могут также проверить скорость оседания эритроцитов. Высокая скорость оседания часто указывает на воспаление в организме. Как правило, люди с ревматическими заболеваниями имеют повышенное оседание.
Врачи, скорее всего, будут проверять наличие инфекций, которые могут быть связаны с реактивным артритом. Пациенты, как правило, тестируются на хламидийную инфекцию (исследования показали, что раннее лечение реактивного артрита, вызванного хламидиозом, может снизить прогрессирование заболевания).
При обследовании берутся образцы клеток из горла, уретры у мужчин или шейки матки у женщин. Образцы мочи и стула также могут быть проверены. Образец синовиальной жидкости могут быть взяты из воспаленного сустава. Исследования синовиальной жидкости могут помочь исключить инфекцию в суставе.
Врачи иногда используют рентген, чтобы помочь диагностировать реактивный артрит и исключить другие патологии. Рентгенограмма может обнаружить другие симптомы, включая:
- спондилит;
- сакроилиит;
- отек мягких тканей;
- повреждение хряща и суставов;
- отложения кальция.
Лечение реактивного артрита

Хотя лекарств от реактивного артрита нет, некоторые методы лечения облегчают симптомы расстройства.
Нестероидные противовоспалительные препараты (НПВП) уменьшают воспаление суставов и обычно используются для лечения пациентов с реактивным артритом. Некоторые НПВП доступны без рецепта, например:
- аспирин;
- ибупрофен.
Другие НПВП, которые обычно более эффективны при заболевании, должны назначаться врачом, например:
- индометацин;
- толметин.
Для пациентов с тяжелым воспалением суставов инъекции кортикостероидов непосредственно в пораженный сустав могут уменьшить воспаление.
Эти кортикостероиды входят в состав кремов или лосьонов и могут наноситься непосредственно на поражения кожи, например, на язвы. Местные кортикостероиды уменьшают воспаление и способствуют заживлению ран.
Антибиотики помогают устранить бактериальные инфекции, которые вызывают реактивный артрит. Конкретный назначенный антибиотик зависит от типа присутствующей бактериальной инфекции. Некоторые врачи могут порекомендовать человеку с расстройством принимать антибиотики в течение длительного периода времени (до 3 месяцев). Исследования показывают, что в большинстве случаев такая практика необходима.
БМАРП, такие как метотрексат или сульфасальзин, могут помочь контролировать серьезные симптомы, которые контролируются другими препаратами.
Ингибиторы ФНО, такие как этанерцепт и инфликсимаб, могут быть эффективны при лечение реактивного артрита и других спондилоартропатий.
Перед началом программы упражнений пациенты должны поговорить с физиотерапевт, который порекомендует соответствующие упражнения.
Упражнения, если их вводить постепенно, могут помочь улучшить функцию суставов. В частности, упражнения на укрепление и диапазон движений будут поддерживать или улучшать функцию суставов.
Упражнения на растяжку и разгибание спины могут быть особенно полезны для предотвращения длительной нетрудоспособности у пациентов с болями в позвоночнике или воспалением.
Водные упражнения также могут быть полезны при реактивном артрите. Плаванье в воде значительно снижает нагрузку на суставы, облегчая выполнение необходимых упражнений.
Прогноз
Большинство людей с реактивным артритом полностью выздоравливают от начальных вспышек симптомов и могут вернуться к обычной деятельности через 2-6 месяцев после появления первых признаков.
Приблизительно у 20 процентов людей с реактивным артритом будет хронический (длительный) артрит, который обычно является умеренным.
Исследования показывают, что от 15 до 50 процентов пациентов снова начинают проявлять симптомы через некоторое время после исчезновения первоначальной вспышки. Возможно, что такие рецидивы могут быть вызваны повторным заражением. Боль в спине и воспаление — это симптомы, которые чаще всего возникают вновь.
У небольшого процента пациентов будет хронический, тяжелый артрит, который трудно контролируется с помощью лекарств и упражнений, и может вызвать деформацию суставов.
Читайте также:


