Грыжи брюшной полости оперативное лечение
Вентральная грыжа передней брюшной стенки – это послеоперационное осложнение. В этом случае органы брюшной полости выпячиваются под кожу в области послеоперационного рубца. Такой дефект может достигать больших размеров, нарушать работу органов ЖКТ, ущемляться.
Как проявляется грыжа передней брюшной стенки
- грыжевые ворота;
- грыжевой мешок;
- содержимое мешка;
- наружные мягкотканые оболочки мешка.
Грыжа причиняет боль и дискомфорт, некоторые больные чувствуют, что что-то вышло наружу или испытывают ощущение разрыва. Другие симптомы:
- ощущение давления на переднюю брюшную стенку;
- боль и жжение;
- ощущение ослабленности;
- выпуклость может появляться при кашле, чихании, натуживании и исчезать в положении лежа;
- при натуживании, кашле, поднятии тяжестей боль усиливается.
Классификация брюшных грыж
Грыжи передней брюшной стенки подразделяются на два основных вида – первичные и вентральные (послеоперационные).
- пупочными;
- околопупочными;
- эпигастральными;
- грыжами спигелиевой линии;
- грыжами белой линии.
Послеоперационные дефекты делятся на первичные и рецидивные (появившиеся после удаления аналогичной патологии).
Что будет, если не лечить?
Выпуклость будет постепенно увеличиваться, перестанет исчезать в положении лежа, будет усиливаться боль. Самое опасное осложнение – это ущемление, при котором может начаться некроз органов с последующим перитонитом, который является прямой угрозой жизни. При ущемлении проводится экстренное удаление грыжи брюшной полости.
Другие возможные осложнения грыж:
- воспаление;
- невозможность вправления;
- копростаз.
Что такое ущемление грыжи?
При ущемлении внутренние органы, находящиеся в грыжевом мешке, сдавливаются кольцом грыжевых ворот. В результате пережимаются сосуды, которые питают органы (чаще всего это большой сальник и петли кишечника).
Характерные симптомы ущемления:
- следы крови в кале;
- боль в зоне образования, которая нарастает и не проходит в покое;
- отсутствие возможности вправить дефект лежа на спине, даже нажав на него (делать это категорически не рекомендуется!);
- кожа в месте выпячивания меняет цвет – от очень бледного до багрового;
- образование увеличивается и уплотняется;
- больного тошнит и часто рвет.
- отсутствует передача кашлевого толчка.
Хирургические методы лечения
Герниопластика может быть натяжная и ненатяжная, открытая и лапароскопическая. Лапароскопическим способом возможно удалить паховую и пупочную грыжу. В остальных случаях применяется открытая методика.
Операция заключается в том, что хирург делает наружный разрез кожи вместе с апоневрозом. Далее выводятся грыжевые ворота и мешок. Вышедшие наружу органы осматриваются и вправляются. Затем выполняется пластика грыжевых ворот собственными местными тканями, которыми закрывается отверстие. Такая методика подходит для лечения небольших дефектов.
Заключается в установке сетчатого имплантата из специального синтетического волокна, который закрывает грыжевые ворота после вправления органов. Сетка постепенно прорастает тканями, и это препятствует повторному образованию дефекта. Сегодня это самая распространенная методика, потому что дает меньше всего рецидивов заболевания. При этом натяжение собственных тканей отсутствует.
- минимум боли, потому что не сшиваются собственные ткани;
- риск рецидива – менее 1%;
- быстрое восстановление – от 1 до 4 дней в стационаре, через 7 дней можно вернуться к привычной жизни, а через месяц все полностью заживает.
Отличия лапароскопической методики
Вместо разрезов делается три небольших прокола, а сетка помещается изнутри брюшной полости, под брюшную стенку. Преимущества малоинвазивного метода:
- минимальное травмирование тканей;
- слабый болевой синдром после операции;
- выписка из стационара уже на второй день;
- быстрое возвращение к привычной жизни, нет ограничений на ходьбу, вождение автомобиля и др., за исключением тяжелого физического труда.
В периоде реабилитации назначается щадящая диета, ношение бандажа. Болевой синдром в первые 2-3 дня снимается обезболивающими препаратами. Для профилактики повторного появления грыжи брюшной полости рекомендуют пролечить системные заболевания, которые приводят к повышению давления в брюшной полости, и избавиться от вредных привычек.

Аппендицит – это воспаление червеобразного отростка (аппендикса, слепой кишки) в связи с закупориванием отверстия прямой кишки. Это может быть связано с накоплением.
- Хирургия
- О центре
- Врачи
- Лицензии
- Операционный блок
- Стационар
- Отзывы
- Контакты
- Цены
- Наши ресурсы
- Многопрофильный центр СМ-Клиника
- Педиатрическое отделение
- Центр пластической хирургии
- Хирургическое отделение
- Центр вакансий
- СМ-Клиника г. Москва
- Версия для слабовидящих
- Общая информация
- О холдинге
- Юридическая информация
- Карта сайта
- Статьи
- Контакты
-
e-mail: Этот адрес электронной почты защищён от спам-ботов. У вас должен быть включен JavaScript для просмотра.
![]()
- Виды и причины появления
- Способы удаления
- Как проводится операция — удаление грыжи живота?
- Послеоперационное восстановление
- Возможные осложнения
Одна из основных операций в хирургическом стационаре – удаление грыжи живота. Она проводится как экстренно, так и в плановом порядке.
Методика операции по удалению грыжи живота зависит от давности заболевания. От наличия ущемления и того, насколько своевременно пациент обратился за медицинской помощью.
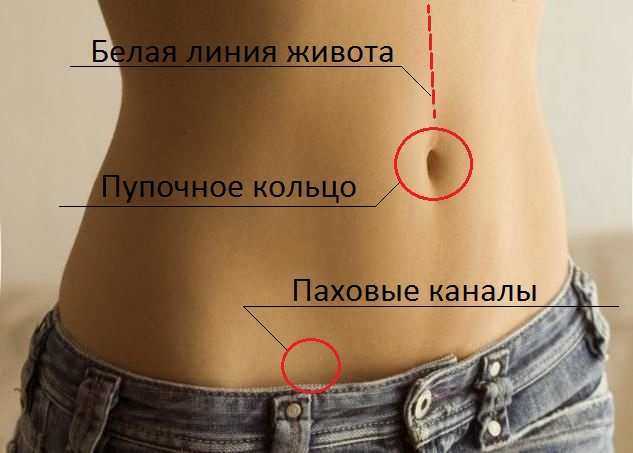
Операция представляет собой выпячивание органов брюшной полости через несуществующие в норме отверстия. Например, в околопупочной области белой линии живота.
Виды и причины появления
- склонность к запорам;
- детский или пожилой возраст;
- нарушение анатомической целостности передней брюшной стенки, из-за ранее перенесенных операций;
- тяжелый физический труд;
- мужской пол;
- склонность к повышенной массе тела;
- сильный кашель или крик;
- повторные сложные естественные роды;
- травмы.
![]()
Грыжи белой линии живота бывают врождённые и приобретённые. Они редко достигают диаметра более 10 см. Чаще они расположены над пупком и крайне редко ущемляются.
Клиническая картина проявляется болью в том органе, который попадает в грыжевой мешок. Это может быть сальник, петли тонкой кишки, мочевой пузырь.
В случае попадания в грыжевые ворота петель кишечника возникают неприятные ощущения. Это может быть жжение в петлях кишки в верхней половине живота. В детском возрасте грыжи белой линии практически не встречаются.
Способы удаления
Операция – герниопластика может проводиться следующими способами:
- ушивание дефекта в белой линии кисетным, П-образным, узловыми и другими видами швов;
- пластика собственными тканями;
- лапароскопическая операция.
Операцию лучше проводить в плановом порядке не дожидаясь осложнений. По поводу которых придётся выполнять экстренное оперативное вмешательство. Лучше всего операцию проводить в специализированных клиниках по удалению грыжи.
Подготовка к операции включает в себя следующие анализы:
- клинический анализ крови; общий анализ мочи;
- биохимический анализ крови;
- коагулограмма – анализ на свёртываемость крови и длительность кровотечения;
- определение группы крови и резус фактора;
- кровь на реакцию Вассермана, ВИЧ, гепатиты;
- рентгенография органов грудной клетки;
- ультразвуковая допплерография сосудов нижних конечностей;
- при наличии сахарного диабета показана консультация эндокринологом;
Если у больного имеется язвенная болезнь желудка или двенадцатиперстной кишки, то необходимо выполнить ФГДС.
Как проводится операция — удаление грыжи живота?
Если содержимым грыжевого мешка является предбрюшинный жир, то операция включает в себя наложение П-образных швов. Предварительно надо убедиться, что внутри грыжевых ворот находится только брюшной жир и отсутствуют петли кишечника.
При больших выпячиваниях, производится удаление грыжи белой линии живота. Операция выполняется лапароскопически и включает в себя установку сетки в область расхождения листков апоневроза.
Сетка имплантируется в том случае, когда своих местных тканей не хватает для выполнения пластики. Также, если соединительная ткань очень мягкая, рыхлая, существует опасность рецидива грыжи.
Имеются следующие преимущества использования сетки во время операции:
- Практически исключаются рецидивы грыж.
- Легче протекает послеоперационный период, меньше болей в послеоперационной ране, т. к. меньше натяжение местных тканей в зоне оперативного вмешательства.
- Возможность раньше активизировать больного, восстановление качества жизни.
- Этот способ существенно снижает длительность оперативного вмешательства.
- Значительно меньшее количество шовного материала используется в процессе операции, и, следовательно, снижается риск возникновения лигатурных свищей.
- Сетка быстро прорастает фиброзной тканью и капиллярами, не отторгается, не требуется её удаления в дальнейшем.
При расхождении прямых мышц живота сбоку от белой линии используется лапароскопия. Она позволяет сделать оперативное вмешательство менее травматичным и послеоперационный период более гладким.
Удаление грыжи живота с применением лапароскопической методики позволяет:
- выполнять эту операцию у пожилых пациентов
- или больных, страдающих тяжёлой сопутствующей соматической патологией.
Лапароскопия желательна, когда есть подозрение, что содержимое грыжевого мешка заполнено петлями кишечника и ревизию грыжи надо проводить со стороны брюшной полости.
Особенностями хирургического лечения послеоперационных грыж является необходимость выделения грыжевого мешка из спаек, образовавшихся с момента предыдущей операции.
В этой ситуации также хороший эффект даёт лапароскопия, т. к. она позволяет значительно снизить риск развития интраоперационных осложнений. Чем аккуратнее выполнена операция, меньше травматизация тканей, кровотечение. Тем меньше риск развития нагноения и возникновения рецидива грыжи.
Послеоперационное восстановление
В послеоперационном периоде необходима ранняя активизация в бандаже. Это необходимо для профилактики развития такого опасного вида осложнений как гипостатическая пневмония.
Особенности послеоперационного периода зависят от того на каком этапе заболевания выполнялась операция. Предшествовало ли оперативному вмешательству ущемление петель кишечника, а также какие имеются сопутствующие соматические заболевания.
Ношение бандажа является строго обязательным.
При неосложнённом течении послеоперационного периода, пребывание в стационаре составляет 1 сутки после операции.
Целью использования послеоперационного бандажа является:
- уменьшение болевого синдрома;
- снижение вероятности развития рецидивных грыж после операции;
- бандаж предохраняет от инфекций, раздражения кожи, способствует быстрейшему восстановлению двигательной активности.
После восстановления перистальтики кишечника постепенно расширяется диета, разрешается употребление пищи. Особенности питания подразумевают употребление здоровой пищи. Пищи богатой клетчаткой, с целью профилактики запора, заболеваний других органов желудочно-кишечного тракта.
Реабилитация после удаления грыжи протекает легче, если оперативное вмешательство выполнялось лапароскопически. При этой методике отсутствуют большие травмирующие разрезы и болевой синдром после операции менее выражен.
Процесс реабилитации включает в себя контроль над следующими основными параметрами:
- Изменение температуры 2 раза вдень утром и вечером.
- Перевязки до снятия швов и контроль за послеоперационной раной. Швы снимаются на 7-10 день после операции.
- Отказ от вождения машины в ближайшие 2 суток после операции, т. к. анестетики, которыми проводился наркоз, снижают внимание, способность управлять транспортным средством.
- Если человек занимается умственным трудом, то возвращение на работу возможно через несколько дней после операции.
- При физической работе нужна будет реабилитация в течение нескольких недель после операции, которая будет включать ЛФК, массаж.
Возможные осложнения
В послеоперационном периоде могут развиться следующие осложнения:
- нагноения;
- кровотечения;
- рецидивы грыжи;
В случае своевременно выполненной операции, выполнения назначений врача, соблюдения режима питания и двигательной активности, то вероятность развития осложнений будет минимальной.
При появлении жалоб на неприятные ощущения и дискомфорт в области средней линии живота, необходимо:
- обратиться к врачу;
- сдать анализы крови;
- выполнить УЗИ органов брюшной полости.
Своевременная диагностика и лечения позволят вовремя выполнить операцию, исключить возможность осложнений и рецидивов.
Еще некоторые подробности об этой операции, вы можете увидеть из передачи Елены Малышевой.
Послеоперационная грыжа подразумевает выход за пределы брюшных стенок внутренних органов человека, чаще всего это большой сальник и петли кишечника. Выпадение грыжи происходит в месте послеоперационного рубца.
После выпячивания больной может ощущать сильный болевой синдром, а при ущемлении грыжи — тошноту, рвоту, вздутие и запор.
Диагностика послеоперационной грыжи может включать следующие методы:
- УЗИ;
- ЭГДС;
- рентгенографию и другое.
Характерной особенностью вентральной грыжи является её уменьшение или исчезновение в момент, когда пациент принимает горизонтальное положение. При выявлении данной патологии у пациента, рекомендуется неотложное проведение герниопластики.
Лечением недуга занимается хирург. Обращаться в клинику стоит при выявлении первых симптомов недуга.
Причины появления
Причин у появления послеоперационной грыжи гораздо больше, чем может показаться на первый взгляд.
Хирурги выделяют следующие причины выпадения грыжи в месте послеоперационного рубца:
- низкокачественное наложение послеоперационного шва доктором;
- низкое качество используемого шовного материала;
- загноение шва, оставшегося после операции.
Данные факторы влияют на крепость послеоперационного шва. Слабый шов очень часто приводит к выпадению грыжи.
Фото послеоперационной грыжи на животе у мужчины
Чаще всего операционная грыжа появляется после проведения экстренных операций. Спешка в проведении хирургического вмешательства не позволяет правильно и тщательно подготовить пациента к предстоящей операции.
Без должной подготовки органов ЖКТ у больного могут наблюдаться:
- метеоризм;
- нарушение кишечной моторики;
- ухудшение дыхательной функции;
- повышение внутрибрюшного давления;
- запоры;
- удушающий кашель.
Все эти особенности могут привести к ухудшенному заживлению рубца.
Очень часто к возникновению послеоперационных грыж причастны и сами пациенты. Несоблюдение некоторых профилактических мер, среди которых игнорирование ношения бандажа, несоблюдение диеты и поднятие больших тяжестей, может привести к осложнённому заживлению тканей после операции.
Также причинами осложнений могут быть:
- общая слабость организма;
- тошнота и рвота;
- пневмония;
- бронхит;
- сахарный диабет;
- запоры;
- ожирение;
- хронический панкреатит;
- беременность и роды;
- системные заболевания.
Видео рассказывает о том, что такое послеоперационная или вентральная грыжа:
Классификация
Рубцовые грыжи классифицируют согласно нескольким основным признакам.
По анатомотопографическому признаку различают:
- медиальные — срединные, нижне срединные и верхне срединные;
- латеральные — левосторонние, правосторонние, нижние боковые и верхние боковые.
По размеру дефекта, возникшего после операции, выделяют следующие типы грыж:
- малые — грыжи, которые не меняют внешнего вида живота;
- средние — грыжи, которые занимают только одну отдельную, небольшую часть брюшной стенки;
- обширные — грыжи, занимающие большую часть брюшной стенки;
- гигантские — грыжи, которые занимают сразу несколько областей.
Также врачи указывают на то, что к данным классификациям стоит добавить такие типы:
- вправимые грыжи — можно устранить без оперативного вмешательства;
- невправимые грыжи — устраняются только грыжесечением;
- однокамерные;
- многокамерные.
Отдельно выделяют рецидивный тип послеоперационных грыж. Такие грыжи могут появляться повторно единожды или многократно.
Данные категории выделяются специально для того чтобы провести максимально эффективное лечение и устранить грыжу.
Симптомы послеоперационной грыжи живота
Диагностирование грыжи практически всегда вызывает некоторые затруднения, так как болезнь является сложной и опасной.
Первый признак, который начинает мучить пациента — это возникновение припухлости в области послеоперационного шва. Эта жалоба не встречается в том случае, если у пациента есть значительный лишний вес или грыжа имеет небольшие габариты.
Усиление выпячивания и болевой синдром возникает в тех случаях, когда пациент делает резкие движения, поднимает тяжести или натуживается. С течением времени болевой синдром становится постоянным, а в некоторых случаях проявляется схваткообразно.
Другие возможные симптомы включают в себя сильное вздутие кишечника, частую отрыжку, тошноту, рвотные позывы, длительные запоры и низкую работоспособность больного.
Если грыжа расположена над лобковой областью, у пациентов могут наблюдаться расстройства мочеиспускания. Если выпячивание расположено в области передней брюшной стенки, то пациент может столкнуться с воспалением кожи вокруг рубца и раздражением.
Срочно обращаться в больницу нужно в случае, если пациент заметил следующие симптомы:
- длительная задержка стула;
- испражнения с примесями крови;
- тошнота и периодическая рвота;
- нарастающие боли в области выпячивания;
- низкая работоспособность и признаки анемии.
Данные признаки говорят об осложненном течении недуга и надобности срочного обращения к врачу.
Симптомы заболевания
Основной признак грыжи – выпячивание за брюшной стенкой. Первое время оно небольшое и легко вправляется, но может появиться чувство распирания и дискомфорт в этой области. Образование увеличивается при повышении внутреннего давления (кашель, дефекация). Болевой синдром увеличивается после физических нагрузок и приема пищи.
Осложнения развиваются при попадании сальника или части кишки. Происходит ущемление органа, особенно при увеличении давления. Развивается сильная боль, рвота, кишечная непроходимость, повышение температуры и другие признаки интоксикации. При отсутствии операции развивается перитонит и высокий риск смерти.
При пупочной грыже размер кольца не превышает 10 см, но само выпячивание может быть большим. Появляется ущемление, кишечная непроходимость и застой каловых масс.
Болевой синдром более выражен в положении сидя или стоя. Когда человек ложиться, боль может пропадать – мышцы пресса расслабляются и не происходит сжимание тканей.
Грыжа белой линии живота начинается с проникновения жировой клетчатки. Но отличительной особенностью будет резкая боль вверху живота, схожая с приступом язвенной болезни или холецистита.
Диагностика
При предварительном врачебном осмотре пациента, грыжа представляет собой несимметричное выпячивание в области рубца.
В вертикальном положении, при напряжении или покашливании выпячивание увеличивается в размерах.
Пациенту могут назначить УЗИ. Данная процедура позволяет выяснить размеры и форму грыжи, а также наличие спаек в брюшной полости.
Диагностика является комплексной. Пациенту также назначается рентгенографическое исследование. Оно позволяет определить состояние функции ЖКТ, наличие спаечных процессов, расположение внутренних органов относительно грыжи.
Исходя из места расположения грыжи, пациенту могут назначить колоскопию, эзофагогастродуоденоскопию и МРТ.
КТ или компьютерная томография помогает определить размеры и расположение грыжи более точно, чем все остальные диагностические методы.
Важно провести полноценную диагностику сразу же после появления первой тревожной симптоматики. Это позволит сохранить здоровье и справиться с выпячиванием, которое не успело ущемиться.
Виды операций
В хирургии различают 2 вида оперативного лечения грыжи живота:
- Пластика собственными тканями (натяжная герниопластика).
- Хирургическое лечение с использованием сетки (имплантат из полимерного инертного материала).
Натяжная герниопластика осуществляется при помощи собственных тканей, они сопоставляются и сшиваются в области грыжевых ворот. У этого метода есть немало недостатков: натяжение, в результате которого есть риск развития неправильного рубцевания тканей, несостоятельность швов, длительный период реабилитации, боль после оперативного лечения, высокий % возникновения рецидивов (вентральные грыжи).
К более современным и высокоэффективным методам относят операции грыжи живота с сеткой из полимерных инертных материалов. После такой операции повторный выход органов из своих полостей снижается менее до 3% и менее, заживление происходит быстро и безболезненно. На сегодняшний день ненатяжная герниопластика самая популярная в хирургии. В зависимости от доступа к месту проведения операции различают открытый и лапароскопический метод.
Открытый Лапароскопический Преимущества Недостатки Преимущества Недостатки Может проводиться под местным наркозом Длительный реабилитационный период. Выписка на 5–7 день Выписка осуществляется не позднее 1–2 суток после операции Возможно образование инфильтрата в месте разреза, перитонит, гематома брюшной полости Лечение осложненных и множественных грыж или грыж большого размера Длинный разрез, и впоследствии большой послеоперационный рубец Маленькие надрезы, которые быстро заживают и практически незаметны Делается под общим наркозом, который не всем разрешен Большая возможность в правильном установлении сетки и снижения риска ее смещения Во время прокола не травмируется мышечная ткань, что практически не приносит болезненных ощущений Возможен риск развития внутренних кровотечений, повреждения внутренних органов В государственных учреждениях операция по ликвидации патологии проводится бесплатно. Сюда входят все виды грыж: пищеводного отверстия диафрагмы, белой линии живота, пупочная, паховая и бедренная.
Возможные осложнения
Возможных осложнений послеоперационной грыжи может быть сразу несколько. Основными и самыми опасными являются:
- копростаз;
- перфорация;
- кишечная непроходимость.
Ущемление грыжи — ещё один опасный тип осложнений. Возникает он внезапно, чаще всего у тех пациентов, которые не обратились в клинику вовремя. При этом у больного возникают грыжевые ворота, которые пережимают большой сальник или кишечные петли, что приводит к кишечной непроходимости, частым запорам и некрозу тканей.
Дефект при ущемлении является невправимым и требует срочного врачебного вмешательства для сохранения жизни пациента.
В случаях, когда некроз тканей уже произошел, то при грыжесечении, хирург проводит резекцию ущемленной кишки.
При ущемлении пациент может ощущать сильные боли, которые зачастую приводят даже к болевому шоку. Вместе с болью у пациента отмечают бледность кожных покровов, гипотония и тахикардия. Большая часть больных страдает от запоров, длительность которых может достигать более недели.
Ущемление послеоперационной грыжи может привести к смерти пациента, поэтому при данном недуге обращение к врачу должно быть неотложным.
Что будет, если не лечить?
Выпуклость будет постепенно увеличиваться, перестанет исчезать в положении лежа, будет усиливаться боль. Самое опасное осложнение – это ущемление, при котором может начаться некроз органов с последующим перитонитом, который является прямой угрозой жизни. При ущемлении проводится экстренное удаление грыжи брюшной полости.
Другие возможные осложнения грыж:
- воспаление;
- невозможность вправления;
- копростаз.
Лечение послеоперационных грыж на животе
Консервативные методы терапии применяются только в случае, когда пациенту абсолютно противопоказано любое хирургическое вмешательство.
К таким ситуациям относят и беременность. Однако, сразу после родов операцию всё-таки назначают.
Обычно пациентам, которым противопоказано хирургическое вмешательство, рекомендуют носить бандаж и соблюдать диету для борьбы с симптомами послеоперационной грыжи.
Лечение любого типа грыж проводится только оперативным путем. Чаще всего устраняют грыжу при помощи герниопластики. Использоваться могут как собственные ткани пациента, так и специальная сетка, которая устраняет выпячивание.
Замещение собственными тканями применяется только в случае, если грыжевое выпячивание не превышает 5 см. В этом случае операция даёт положительный результат. Однако, данный метод лечения является недостаточно надежным. Практически в каждом 3 случае грыжа даёт рецидив.
Более надежным и эффективным методом является герниопластика с применением специальной сетки — синтетического протеза. Такая сетка подшивается на место, где локализуется выпячивание и сдерживает его. При этом такой вариант пластики является гораздо более надежным и применяется даже в случае, когда грыжи являются очень обширными.
Для того чтобы грыжа не возникла повторно, пациенту нужно придерживаться всех врачебных рекомендаций.
Подготовка к оперативному лечению
Перед тем как выполнить плановую операцию, необходимо пройти небольшую подготовку.
- Минимум за 3 суток (а лучше больше) не употреблять никаких спиртсодержащих напитков.
- За 2 недели отказаться от приема аспирина, т. к. он нарушает работу системы гемостаза, отвечающей за остановку кровотечений.
- В течение месяца правильно питаться, обогащая свой рацион продуктами, богатыми витаминами.
- Не принимать пищу за 12–16 часов до начала операции (обычно с 6 вечера предыдущего дня).
Не проводится никаких хирургических вмешательств, если недавно были перенесены простудные или воспалительные болезни. Интервал между окончанием заболевания и началом операции должен составлять не менее 14 дней.
Кроме этого, необходимо пройти некоторые медицинские процедуры: сдавать кровь на общий и биохимический анализ, протромбиновый индекс (ПТИ) и глюкозу, инфекционные заболевания (ВИЧ, гепатит В и С, сифилис и т.д.), сделать электрокардиограмму сердца. Все эти манипуляции не проводятся, если произошло защемление грыжи и необходимо экстренное ее удаление.
Профилактика
Послеоперационная профилактика, независимо от того, какое хирургическое вмешательство было проведено, заключается в нескольких моментах:
- Правильное лечение возникших раневых осложнений в постоперационный период.
- Атравматичное оперирование.
- Предохранение от различных заражений тканей.
- Правильная подготовка больного к операции и правильная реабилитация.
- Предупреждающее эндопротезирование, которое способно предупредить появление грыжи в случае чрезмерной слабости брюшной стенки пациента.
После проведения хирургического вмешательства, пациент должен обязательно соблюдать все правила, предписанные доктором. Среди них:
- строгая послеоперационная диета;
- нормализация веса до здоровых показателей;
- своевременное, периодичное опорожнение кишечника;
- ограничение чрезмерных физических нагрузок;
- ношение поддерживающего бандажа.
Отличным профилактическим методом являются занятия спортом для укрепления мышц. При этом акцент делается на мышцах брюшного пресса. Их укрепление позволяет не беспокоиться о повторном возникновении выпячивания. Добиться укрепления мускулов можно обычными упражнениями по накачиванию пресса.
Рекомендации послеоперационного периода после операции на грыжу, в следующем видеоролике:
Читайте также: