Гипсовые повязки при врожденной косолапости
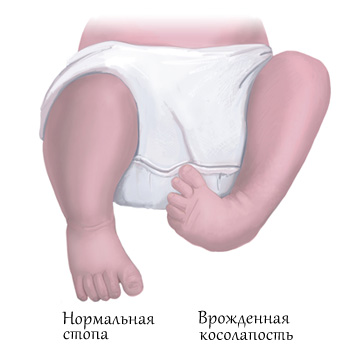
Врождённая косолапость (эквиноварусная деформация стопы) считается одним из часто встречаемых пороков внутриутробного развития. Согласно статистике, косолапость наблюдается у 1–3 детей на 1000 новорожденных. При этом мальчики страдают данной патологией примерно в два раза чаще, чем девочки. К тому же случаев двустороннего поражения на порядок больше, чем одностороннего.
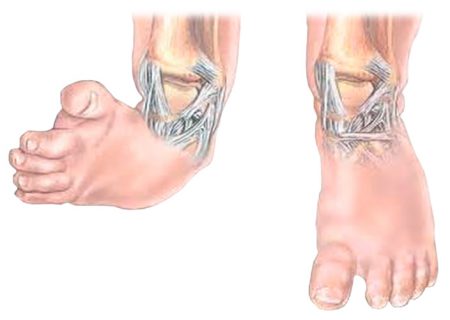
В 10% случаев косолапость у детей сочетается с вывихом бедра, кривошеей и сколиозом.
Причины развития косолапости у новорожденных
Возникновение эквиноварусной деформации стопы связывают либо с генетической аномалией и нарушением первичной закладки плода, либо с воздействием внешнего фактора на плод или с тем и другим одновременно. Наиболее распространенные причины появления врождённой косолапости:
- Сращение водной оболочки (амниона) с нижней конечностью эмбриона.
- Нарушение нормального формирования и развития нижних конечностей в первом триместре беременности.
- Механическое давление амниона или пуповины на стопу плода.
- При маловодии давление матки на наружную часть дистального отдела нижней конечности плода.
- Возможно механическое воздействие опухоли матки на стопу при нормальном количестве околоплодных вод.
- Патология спинномозговых нервов.
- Токсоплазмоз во время беременности.
Классификация косолапости
Существует несколько классификаций врождённой косолапости у детей. Однако с учётом последних данных принято выделять четыре формы эквиноварусной деформации стопы исходя из особенностей причины и патогенеза заболевания. Кроме того, отдельно акцентируют внимание на степенях тяжести.
Общепринятой является классификация на основе этиопатогенеза. В зависимости от причин и механизма развития порока различают следующие формы врождённой косолапости у детей:
- Типичная. Точная причина возникновения неизвестна. Характеризуется дисплазией и стойким нарушением расположения всех анатомических структур стопы. Эта патология возникает в период закладки органов и систем. Наблюдается задержка формирования и деформация костей стоп с нарушением формы и локализации их суставных поверхностей. При типичной врождённой косолапости даже у новорождённых детей невозможно осуществить полную одномоментную ортопедическую коррекцию суставов стопы.
- Позиционная. Рассматривается как эмбриональное нарушение развития нижней конечности, при котором наблюдается укорочение мышечно-связочных структур в заднемедиальной области голени и стопы без первоначального поражения костно-суставного аппарата.
- Вторичная. Развивается вследствие врождённых патологических изменений в нервно-мышечной системе. Клиническая симптоматика напрямую зависит от первичного заболевания.
- Артрогрипотическая. Возникает при тяжёлой патологии суставов артрогрипозе.

Симптомы заболевания напрямую зависят от тяжести и обширностии процесса. Выделяют следующие степени:
- Лёгкая форма характеризуется отсутствием ограничения движений в голеностопе и исправляется без приложения значительных усилий.
- При средней тяжести наблюдаются определённые ограничения движений. Вместе с тем при коррекции положения ступни чувствуется пружинистая податливость, но и также некоторое препятствие.
- Для тяжёлой формы характерны выраженные деформации костно-суставного аппарата стопы, которые в большинстве случаев не поддаются коррекции или исправлению при мануальном воздействии.
Клиническая картина косолапости
Независимо от причины и механизма развития эквиноварусной деформации стопы, будут присутствовать общие клинические признаки нарушения функции. Отчётливо определяется характерное положение дистальных отделов нижней конечности:
- подошвенное сгибание стопы в голеностопе;
- поворот вовнутрь подошвенной части ступни с провисанием наружного края;
- приведение переднего отдела ступни.
Ко всему прочему при ходьбе выявляется ограничение движения в голеностопе, атрофия группы мышц голени (больше всего страдает икроножная мышца) и своеобразная переваливающаяся походка.
Односторонне поражение при эквиноварусной деформации стопы может привести к укорочению соответствующей конечности на 1–2 см.
Рентгенодиагностика различных форм косолапости
На сегодняшний день самым информативным инструментальным методом обследования детей с врождённой косолапостью является рентгенодиагностика, позволяющая определиться с правильной тактикой при выборе лечения. Для объективной оценки костно-суставного аппарата применяют методику рентгенографии с установкой стоп в предельных функциональных положениях.
Информативность рентгенодиагностики существенно возрастает при сравнении результатов обследования в динамике.
Лечение различных форм косолапости у детей
Многие родители всерьез обеспокоены тем, как избавиться от косолапости у ребёнка раз и навсегда. Сразу следует отметить, что это дело не одного дня, недели или даже месяца. Лечение эквиноварусной деформации стопы требует немало усилий, терпения, времени и средств.
Начинать лечить врождённую косолапость у детей необходимо как можно раньше — уже с первых недель жизни. Учитывая выраженность деформации и нарушение функции, комплекс консервативных методов включает:
- редрессирующую гимнастику (принудительное постепенное исправление деформации стопы с последующей фиксацией эластичным бинтом);
- применение гипсовой повязки;
- ортопедическую обувь;
- ЛФК с выполнением специальных корригирующих упражнений;
- массаж.
При средней и тяжёлой формах заболевания с возраста 3 недель переходят на этапное использование гипсовых повязок, смену которых осуществляют 1 раз в 3 недели. Одновременно проводят принудительную коррекцию (исправление) деформаций стопы. В положении гиперкоррекции стопа должна находиться не менее 3–4 месяцев.
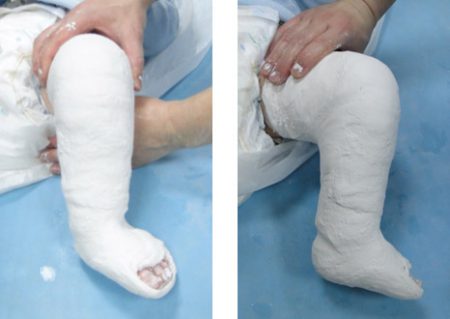
Как утверждает известный детский врач Комаровский, в настоящее время метод Понсети считается оптимальным видом консервативного лечения врождённой косолапости у детей. Если начать лечить до 9 месячного возраста, то шансы исправить большинство деформаций довольно высоки.
Лечение косолапости по методу Понсети оказывается эффективным в 80–90% случаев. Сама техника исправления врождённой косолапости состоит из 3 последовательных этапов:
- Коррекция деформаций стопы гипсовыми повязками. В общей сложности курс состоит из 5–6 гипсований.
- Ахиллотомия. Подкожное рассечение самого крупного сухожилия у человека — ахиллова для его удлинения.
- Ношение специальной обуви – брейсов с целью удержания коррекции и предотвращению рецидивов.
Закрепляют лечение занятиями ЛФК, регулярными физическими упражнениями, массажем и физиотерапией.

При всех видах приобретенной и врожденной косолапости у детей в качестве составной части лечения и профилактики заболевания применяется ортопедическая обувь. Для повышения эффективности рекомендуется использовать ортопедическую обувь вместе с другими видами консервативного лечения (ЛФК, лечебная гимнастика, корригирующие упражнения, массаж, ванны, фиксация стопы с помощью эластичного бинта и т. д.).
По мнению врача Комаровского, родителям следует помнить, что без чётких показаний и назначений врача-ортопеда приобретение и ношение специальной обуви не рекомендуется.
Использование антиварусной обуви позволяет малышу сохранять правильное положение стопы при ходьбе. При этом нагрузка на ножку распределяется предельно равномерно. Отличительная особенность такой обуви – это отсутствие супинатора. Кроме того, в обязательном порядке в детской ортопедической обуви для плотной фиксации ножки должны присутствовать шнурки, регулируемые застёжки или липучки.
Врач-ортопед обязан обучить родителей выполнению в домашних условиях специальной гимнастики, корригирующих упражнений, массажу и правильной фиксации стопы эластичным бинтом.
Ничто так не укрепляет мышечно-связочный и костно-суставной аппарат голени и стопы при косолапости, как лечебная гимнастика и комплекс специальных корригирующих упражнений. В обязанности врача-ортопеда входит подробно объяснить и показать родителям все упражнения для ребёнка, которые необходимо выполнять вне лечебного учреждения или реабилитационного центра.

Массаж при косолапости у детей является обязательным компонентом комплексного лечения детей, как ЛФК, гимнастика и корригирующие упражнения.
По возможности минимальными навыками массажа должны овладеть родители, чтобы сделать курс лечения непрерывным и повысить его эффективность.
При тяжёлых формах врождённой косолапости или отсутствии ожидаемого эффекта от консервативного лечения переходят к оперативному вмешательству. Основная задача хирургического лечения – максимально устранить имеющиеся деформации стопы.
В реабилитационный период после операции рекомендуют назначать ЛФК с силовыми упражнениями, массаж и физиотерапевтические процедуры (электрофорез, лазеротерапия, магнитотерапия).
Лечение косолапости у взрослых людей
Сегодня весьма актуальным остаётся вопрос, как исправить косолапость уже в более взрослом возрасте. Вопреки расхожему мнению, справиться с приобретенной или не до конца вылеченной в детстве косолапостью вполне возможно и без хирургической операции.
Прежде всего, для этого необходимо обратиться к опытному врачу-ортопеду, который сможет оценить степень костно-суставных деформаций и расписать оптимальную схему лечения, включающую мануальную терапию, физические упражнения, массаж и ношение ортопедической обуви.
Косолапость – сложное заболевание, заключающееся в деформации стопы и голени и нарушении их функции. Патология затрагивает мышцы, сухожилия, костную ткань, суставы, часто – нервы и сосуды. Формируется эта болезнь во время развития плода еще на ранних сроках беременности по не до конца установленным причинам. Обычно деформация стоп – двухсторонняя.
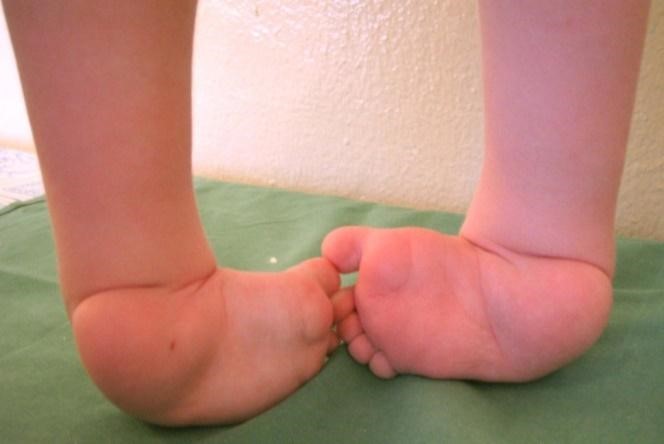
Косолапости в большей мере подвержены мальчики. Лечение врожденной косолапости должно начинаться у детей до достижения ими возраста одного года или вертикализации. В противном случае болезнь будет препятствовать нормальной ходьбе. Если же провести эффективное лечение врожденной косолапости в нормальные сроки, то в будущем стопа будет функционировать, ребенок сможет носить обычную обувь, не будет испытывать болей, сможет заниматься спортом.
Если вы заметили у ребенка признаки косолапости, обратитесь к ортопеду. Врач назначит диагностику (УЗИ или рентгенографию) и подберет оптимальный способ лечения.
Существует две основные методики терапии – оперативное исправление дефекта и консервативные способы.
Оперативное лечение косолапости
Традиционно у детей это заболевание лечилось методом гипсования, а при его неэффективности назначалась хирургическая операция. Она также показана, если нарушена анатомия стопы и снижена функция мышц. Вмешательство показано, когда ребенок достигнет возраста одного-двух лет. Для коррекции применяются релизы по Штурму, Зацепину и др., а также пластика связочного аппарата, сухожилий и апоневроза стоп. Сухожилия могут удлиняться и сшиваться, связки стопы – пересекаться. В некоторых случаях приходится корректировать также костные структуры. Операция может предполагать фиксацию стопы при помощи спиц или аппарата Илизарова. Однако чаще всего в периоде реабилитации на срок до шести месяцев показано ношение гипсовой повязки.

Хирургическая методика характеризуется большим процентом рецидивов – по мировой статистике, показатель достигает 64%.
Консервативное лечение косолапости
Терапия должна начинаться как можно раньше, быть постоянной и последовательной. Результат лечения во многом зависит от того, какова у пациента разновидность косолапости:
- идиопатическая – таранная кость уменьшена, пятка подтянута кверху, стопа изгибается по направлению к подошве, икроножная мышца укорочена, есть патологии развития большеберцовых сосудов;
- постуральная – суставные поверхности развиты в норме, но находятся в стадии подвывиха;
- врожденная, сочетающаяся с миопатией и нейропатией (тоже врожденного характера), – вторичное поражение стопы, спровоцированное нарушениями в развитии других мышц и костей;
- синдромологическая – сочетание предыдущего вида с внескелетными нарушениями.
Влияние на эффективность терапии оказывает и степень косолапости. При легкой степени возможно вылечить консервативно до 90% пациентов, а при тяжелой – только 10%.
Консервативное лечение должно проводиться с первых недель жизни, потому что в это время кости очень мягкие и без операции можно вернуть стопе правильное положение. Как правило, назначается массаж, лечебная гимнастика, мягкая фиксация специальными бинтами из фланели. Когда стопа принимает нужную форму, накладывают шину. Гипсовые повязки применяются при выраженной степени дефекта.
После лечения детям показан массаж, физиотерапия, лечебная гимнастика, ортопедическая обувь.
Лечение косолапости по методу Понсети
Преимущества этого способа терапии:
Методика Понсети позволяет корректировать косолапость с учетом особенностей строения костей и мышц ребенка, а также состояния соединительной ткани. Ее основные плюсы:
- высокая эффективность;
- атравматичность;
- полное восстановление функции стопы;
- гипсование – не дольше 2,5 месяцев.
Лечение включает три основных этапа. Рассмотрим их подробнее.
Наложение гипсовых повязок в первые недели жизни очень эффективно, благодаря мягкости и эластичности сухожилий ребенка, их способности растягиваться в нужном направлении. При этом отсутствует боль и существенный дискомфорт.
Повязки нужно менять раз в неделю, накладывать от пальцев до верха бедра. Каждый раз их накладывают в новом положении, благодаря чему стопа и исправляется. Обычно нужно от 4 до 7 повязок, в зависимости от тяжести болезни и возраста ребенка.
При косолапости ахиллово сухожилие укорочено и препятствует опусканию пятки. Из-за этого почти все дети при косолапости нуждаются в его удлинении. По методу Понсети применяется щадящая техника – закрытая ахиллотомия. Она проводится без наркоза детям в возрасте до 2 лет, длится несколько минут. После процедуры как само сухожилие, так и его функции полностью и максимально быстро восстанавливаются. Далее снова накладывается гипсовая повязка на срок три недели.
Закрепление результата – брейсы

Брейсы – это пара обуви на раздвигающейся планке, фиксирующая стопы в специальном положении, чтобы избежать рецидива заболевания. В первые три месяца после окончания лечения брейсы носят 23 часа в сутки, снимать их можно только для умывания и переодевания. Через некоторое время их надевают ребенку примерно на 15 часов в сутки, а затем – только на время сна (дневного и ночного). В последнем режиме брейсы ребенок должен носить до 2-4-х, иногда до 5-ти лет. В остальное время, кроме сна, ребенок может носить обычную обувь, играть, гулять, заниматься спортом без ограничений.
Если не уделить этому этапу лечения должного внимания, то вероятность рецидива составляет 80%.
Метод Понсети — это нехирургический способ коррекции врожденной формы заболевания. Отклонение стоп от нормального положения приносит боли, трудности при передвижении, сказывается на состоянии коленных и тазобедренных суставов.

Эффективность лечения косолапости методом Понсети
Косолапость бывает врожденной и приобретенной. Применяя метод в раннем возрасте для коррекции положения, стоп можно исправить ошибку природы и оградить ребенка от проблем в будущем.
Лечение косолапости по методу ортопеда Понсети было разработано и введено в медицинскую практику в 50 г. прошлого столетия. Наблюдения за пациентами, перенесшими гипсование, доказали эффективность и надежность способа лечения.
Гипсование Понсети имеет ряд преимуществ:
- неинвазивная методика;
- коррекция начинается в возрасте – 7–14 дней от роду;
- ребенок не испытывает боли;
- не нарушается порядок между сухожилиями стопы;
- не нарушается подвижность нижней конечности;
- длительность лечения составляет от 1 до 2 месяцев в зависимости от индивидуальных особенностей ребенка;
- эффективность – коррекция в 90% случаев;
- исправление нарушений, вызванных косолапостью – эквинус, супинацию и аддукцию;
- рецидивы косолапости наблюдаются всего у 6% пациентов.

Техника проведения методики
Методика гипсования по Понсети требует скрупулезности и внимательности, соблюдения сроков фиксации. В реабилитационном периоде – длительное использование брейсов для закрепления достигнутых результатов. Способ лечения является стандартом консервативного лечения в странах Европы, США.
Эффективность терапии зависит от качества взаимодействия врача и родителей. Ножка в гипсе хоть и вызывает жалость, но если поддаться этому чувству, можно усугубить состояние ребенка вплоть до инвалидизации. Ортопед должен четко соблюдать график растяжения связок стопы и информировать родителей об изменении режима гипсования и ношения брейсов.
На этом этапе проводится исправление деформации стопы при помощи гипсовых повязок. Потребуется 6–7 эпизодов гипсования каждые 5–7 дней. Стопа выводится из состояния искривления в нормальное положение. Угол изменения конечности составляет 10–15 градусов за 1 сеанс гипсования. Повязка должна фиксировать коленный сустав и закрывать верхнюю треть бедра.
Процедуру проводит врач и его ассистент. Медсестра удерживает конечность, а ортопед производит гипсование.
- Первое наложение гипса – исправление кавуса – внутреннего поворота передней части ступни. Тыльное сгибание в голеностопе ограничено.
- Второе-четвертое гипсование – исправление поворота стопы и пальцев внутрь, варуса. У малышей первого года жизни кавус отличается эластичностью и подвижностью. Требуется супинация – вращение части конечности наружу – переднего отдела для коррекции продольного свода стопы.
- Проводится исправление деформации. Головка таранной кости остается зафиксированной, а стопа отводится. Затем стабилизируется положение таранной кости.
- Для исправления нарушения положения стопы достаточно 4–5 эпизодов гипсования. Если стопа трудно поддается коррекции, количество процедур придется увеличить.
- При эпизоде смены гипсовой повязки наблюдается улучшение. Но полной нормализации кавуса, поворота стопы в физиологическом положении, варуса, частичной коррекции эквинуса недостаточно. В редких случаях, при избыточной гибкости сухожилий, эквинус возможно исправить путем гипсования. На втором этапе проводится оперативная коррекция или ахиллотомия.

Операция показана на втором этапе лечения. У малышей с врожденной косолапостью длина ахиллового сухожилия недостаточна для деятельности стопы. Требуется хирургическое удлинение структуры.
По методике Понсети операция проводится через небольшой – не более 0,5 см – разрез. Связки подсекаются, затем производится фиксация концов сухожилия. Накладывается гипсовая повязка.
Длительность заживления составляет 3 недели. Этого периода достаточно для нормализации длины сухожилия и заживления. Процедура проводится под местным обезболиванием, в редких случаях показан ингаляционный наркоз.
Ношение брейсов по Понсети – ботиночек с жесткой подошвой и разделительной планкой – заключительная стадия лечения врожденной формы косолапости. Это позволяет закрепить результаты и минимизировать риск развития рецидива.
Ширина планки и угол, под которым будут находиться ножки малыша, определяет врач. Ортопед должен провести инструктаж по срокам ношения специализированных конструкций.
Система применения брейсов для детей различного возраста:
Дети от новорожденности до 9 месяцев:
- 3 месяца – круглосуточно – снимать во время купания;
- 4-й месяц терапии – 20–22 часа;
- 5-й месяц – 18–20 часов;
- 6-й месяц – 16–18 часов в сутки;
- до начала самостоятельной ходьбы – 14–16 часов – во время дневного и ночного сна;
- до 5 лет – во время ночного сна.
При начале ношения лечебной обуви после 9 месяцев:
- 2 месяца – 18–20 часов в сутки;
- 4 месяца – 16 часов;
- До 5 лет – ночной сон в брейсах.
Терапия начата после года. В это время ребенок уже начал ходить:
- 4 месяца – 16–18 часов;
- до 5 лет – ночной сон в ботиночках.
Коррекция проводится по достижению 4 лет – ночной сон в брейсах в течение 1 года.
Прогноз лечения
Рецидивы заболевания возникают у 1–2 пациентов из 10. Это связано с несоблюдением правил ношения ортопедических конструкций или режима гипсования. В 90% случаев после лечения по методике Понсети ребенок начинает ходить в положенные природой сроки, а впоследствии – заниматься спортом наравне с другими детьми.
При односторонней косолапости после коррекции одна стопа может быть немного меньше другой. Это не мешает двигательной активности малыша, но он может уставать быстрее сверстников.
Доктор Е.О. Комаровский не комментирует эту методику лечения косолапости. Терапией врожденной патологии должен заниматься ортопед, а педиатр – оказывает родителям помощь в поиске клиники, работающей по методике Понсети.
В разных странах существует Ассоциации ортопедов, которые должны предоставить список врачей и медицинских учреждений по запросу детского врача, родителей.
Коррекция косолапости – длительная и пошаговая, ежедневная работа малыша, родственников и врачей. И оттого насколько хорошо все справляются с задачами, зависит, будет ли ребенок ходить и станет полноценным членом общества.
Медицинский эксперт статьи

Врождённая косолапость (эквино-кава-варусная деформация) - одно из наиболее распространённых пороков развития опорно-двигательного аппарата, которое составляет, по данным различных авторов, от 4 до 20% всех деформаций.
Код по МКБ-10
Q66. Врождённые деформации стопы.
Код по МКБ-10
Эпидемиология
Деформация наследственная у 30% пациентов. Наиболее часто косолапость встречается у мальчиков. Рождаемость детей с врождённой косолапостью составляет 0.1-0.4%, при этом в 10-30% случаев наблюдают сочетание с врождённым вывихом бедра, кривошеей, синдактилией, незаращением твёрдого и мягкого нёба.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11]
Чем вызывается врождённая косолапость?
Врожденная косолапость развивается вследствие воздействия эндогенных и экзогенных патологических факторов (сращение амниона с поверхностью зародыша и давление амниотических тяжей, пуповины, мускулатуры матки; токсикоз во время беременности, вирусная инфекция, токсоплазмоз, токсические воздействия, авитаминоз и др.) во время эмбриогенеза и раннего фетального периода развития плода.
Существуют различные теории возникновения эквино-кава-варусной деформации стоп - механическая, эмбриональная, неврогенная. По мнению ряда исследователей, косолапость - наследственная болезнь, вызванная мутацией генов. Большинство авторов считает, что ведущая роль в патогенезе врождённых деформаций стоп и последующего рецидива после хирургического лечения принадлежит нервной системе - нарушению проведения нервного импульса и мышечной дистонии.
Врождённая косолапость может быть как самостоятельным пороком развития, так и сопутствовать ряду системных заболеваний, таких как артрогрипоз, диастофическая дисплазия, синдром Фримена-Шелдона, сидром Ларсена, а также иметь неврологическую основу при пороках развития пояснично-крестцового отдела позвоночника, тяжёлой спондиломиелодисплазии.
Как проявляется врождённая косолапость?
Врождённая косолапость ног проявляется изменениями суставных поверхностей костей голеностопного сустава, особенно таранной кости, суставной сумки и связочного аппарата, сухожилий и мышц - их укорочением, недоразвитием, смещением точек прикрепления.
Неправильное положение стопы у ребёнка определяют с момента рождения. Деформация при врождённой косолапости состоит из следующих компонентов:
- подошвенного сгибания стопы (pes equinus);
- супинации - поворота подошвенной поверхности кнутри с опусканием наружного края (pes varus);
- приведения переднего отдела (pes adductus);
- увеличения продольного свода стопы (pes excavates).
С возрастом косолапость увеличивается, появляются гипотрофия мышц голени, внутренняя торсия костей голени, гипертрофия наружной лодыжки, выстояние головки таранной кости с наружно-тыльной стороны стопы, резкое уменьшение внутренней лодыжки, варусное отклонение пальцев. В связи с деформацией стопы дети начинают поздно ходить. Врождённая косолапость характеризуется типичной походкой с опорой на тыльно-наружную поверхность стопы, при односторонней деформации - хромота, при двусторонней - походка мелкими шажками, переваливающаяся у детей 1.5-2 лет, у детей старшего возраста - с перешагиванием через противоположную деформированную стопу. К 7-9 годам дети начинают жаловаться на быструю утомляемость и боль во время ходьбы. Снабжение их ортопедической обувью крайне затруднительно.
В зависимости от возможности выполнить пассивную коррекцию деформации стопы различают следующие степени врождённой косолапости:
- I степень (лёгкая) - компоненты деформации легко податливы и устраняются без особого усилия;
- II степень (средней тяжести) - движения в голеностопном суставе ограничены, при коррекции определяют пружинистое сопротивление, в основном со стороны мягких тканей, препятствующее устранению некоторых компонентов деформации;
- III степень (тяжёлая) - движения в голеностопном суставе и стопе резко ограничены, коррекция деформации руками невозможна.
Где болит?
Классификация врождённой косолапости
Косолапость может быть как двусторонней, так и односторонней. При односторонней косолапости отмечают укорочение стопы до 2 см, иногда до 4 см. К периоду подросткового возраста развивается укорочение голени, иногда требующее коррекции по её длине.
Структура деформации - приведение переднего отдела, варусная деформация заднего отдела, эквинусное положение таранной и пяточной костей, супинация всей стопы и увеличение продольного свода (кавусная деформация), что и обусловливает латинское название патологии - эквино-кава-варусная деформация стопы.

[12], [13], [14], [15], [16], [17], [18], [19]
Как распознается врождённая косолапость?
Обследование начинают с общего осмотра ребёнка. Врождённая косолапость часто сочетается с нарушениями опорно-двигательного аппарата - врождённая или установочная кривошея, дисплазия тазобедренных суставов различной степени тяжести, дисплазия пояснично-крестцового отдела позвоночника. Врождённые перетяжки на голени встречают у 0,1% больных.
При первичном осмотре обращают внимание на положение головы ребёнка по отношению к оси скелета, наличие втяжений, телеангиэктазий в поясничном отделе, степень разведения и ротационных движений в тазобедренных суставах. Необходимо также отмечать наличие торсии костей голени.
При отклонениях от нормы рекомендуют дополнительное обследование - УЗИ шейного, поясничного отделов позвоночника и тазобедренных суставов.
При снижении функции разгибателей пальцев, гипотрофии мышц тыльного отдела голени и стопы необходимо неврологическое обследование, дополненное электромиографией мышц нижних конечностей.
Предложены различные классификации по определению степени тяжести деформации, однако наиболее практична классификация Ф.Р. Богданова.
- Типичная форма - лёгкая, средняя и тяжёлая степени.
- Отягощенная форма - косолапость с амниотическими перетяжками, артрогрипоз, ахондроплазия, врождённые дефекты костей стопы и голени, резко выраженная торсия костей голени и неврогенная форма деформации.
- Рецидивирующая форма - косолапость, развивающаяся после лечения отягощенной или резко выраженной степени косолапости.
Представленную типичную форму врождённой косолапости следует дифференцировать от атипичных при артрогрипозе, амниотической перетяжке голени, spina bifida aperta при миелодисплазии.
- При артрогрипозе наряду с деформацией стопы по типу косолапости с рождения отмечают контрактуры и деформации коленных, тазобедренных суставов, нередко с вывихом бедра, сгибательные контрактуры верхней конечности. чаще лучезапястного сустава.
- Амниотические перетяжки формируются при сращении амниона с различными частями плода, нередко вызывая спонтанные ампутации конечностей или образуя, например, в области голени глубокие циркулярные втяжения и деформации дистального отдела (на голени по типу косолапости) с функциональными и трофическими нарушениями.
- При spina bifida aperta, сопровождающейся спинномозговой грыжей и миелодисплазией. деформация по типу косолапости формируется в результате вялого паралича или пареза нижней конечности. Выявляют неврологические симптомы (гипорефлексию, гипотонию с гипотрофией мышц конечности), нарушения функций тазовых органов.
Что нужно обследовать?
Как обследовать?
К кому обратиться?
Как исправить врождённую косолапость?
Врождённая косолапость должна устранятся уже с первых дней жизни ребёнка консервативными методами. Основы консервативного лечения - ручное исправление деформации и удержание достигнутой коррекции. Ручное исправление деформации заключается в следующих действиях:
- редрессирующей гимнастике, массаж при косолапости;
- последовательной коррекции компонентов деформации стопы: аддукции, супинации и эквинуса.
При лёгкой степени деформации корригирующую гимнастику проводят перед кормлением ребёнка в течение 3-5 мин, завершая её массажем голени и стопы, повторяя 3-4 раза в день. Стопу после гимнастики удерживают в корригированном положении мягким бинтом из фланелевой ткани (длина бинта 1.5-2 м, ширина 5-6 см) по методу Финка-Эттингена. Появляющаяся иногда синюшность пальцев через 5-7 мин должна исчезнуть. В противном случае конечность следует забинтовать вновь, ослабив туры бинта.
При среднетяжёлых и тяжелых степенях деформации вышеуказанная ЛФК при косолапости следует применять как подготовительный этап для лечения этапными корригирующими гипсовыми повязками. Лечение косолапости выполняет врач-ортопед поликлиники, начиная с двухнедельного возраста ребёнка. Первую гипсовую повязку-сапожок накладывают от кончиков пальцев до коленного сустава без коррекции деформации. В последующем с каждой сменой гипсовой повязки через 7-10 дней последовательно проводят устранение супинации и аддукции, затем - подошвенной флексии стопы.
Для исправления косолапости у ребёнка укладывают на живот, сгибают ногу в коленном суставе и рукой фиксируют за пятку и нижнюю треть голени. Другой рукой лёгким ненасильственным движением, медленно, постепенно растягивая мягкие ткани и связки, осуществляют коррекцию. Гипсовую повязку накладывают на ножку с ватно-марлевой прокладкой. Туры гипсового бинта ведут свободно, круговыми ходами против направления деформации, снаружи стопы на тыльную поверхность внутрь с тщательным моделированием повязки. Важно наблюдать за состоянием пальцев. Устранения деформации достигают через 10-15 этапов, в зависимости от степени косолапости. Затем в положении гиперкоррекции стопы накладывают гипсовый сапожок на 3-4 мес. меняя его ежемесячно. После снятия гипсового сапожка рекомендуют массаж, лечебную гимнастику, физиотерапию (тёплые ванны, парафиновые или озокеритовые аппликации). Обувь при косолапости выглядит с подбитым по всей поверхности подошвы пронатором. Для удержания стопы в корригированном положении надевают на ночь тутор из гипса или полимерных материалов (например, поливика).
Непосредственно при выписке из родильного дома ребёнка необходимо направить в специализированное учреждение, где будут проводиться этапные гипсовые коррекции для устранения деформации стопы.
Лечение, начатое как можно раньше, имеет значительно больше шансов на достижения полной коррекции стопы консервативным путём, нежели отсроченное.
При неудаче консервативного лечения у детей старше б месяцев, а также при позднем обращении показано хирургическое лечение - тенолигамен-токалсулотомия по методу Т.С Зацепина.
Накладывают кровоотдавливающий и кровоостанавливающий жгуты на нижнюю треть бедра. Операцию выполняют из четырёх разрезов:
- разрез кожи длиной 2-3 см по подошвенно-медиальной поверхности стопы. Пальпаторно определяют подошвенный апоневроз, для чего ассистент натягивает его, надавливая на головку плюсневой кости и пятку. Под подошвенный апоневроз подводят желобоватый зонд, скальпелем выполняют фасциотомню. На кожу накладывают узловые кетгутовые швы;
- разрез кожи длиной 4 см по медиальной поверхности стопы над головкой I плюсневой кости. Мобилизуют и Z-образно удлиняют сухожилие мышцы, отводящий палец. Накладывают узловые кетгутовые швы на кожу:
- разрез кожи, идущий от середины медиально-подошвенной поверхности стопы через середину внутренней лодыжки до средней трети голени. Мобилизуют кожу. Рассекают лакунарную связку, по желобоватому зонду вскрывают сухожилие влагалища задней большеберцовой мышцы и длинного сгибателя пальцев. Производят Z-образное удлинение сухожилий этих мышц. Скальпелем рассекают медиальные, задние (осторожно - сосудисто-нервный пучок) и передние связки надтаранного и подтаранного суставов. Рану не ушивают.
- разрез кожи длиной 6-8 см кнаружи от пяточного сухожилия (осторожно - к saphena parvel). Мобилизуют кожу. По зонду вскрывают сухожильное влагалище и производят Z-образное удлинение ахиллова сухожилия в сагиттальной плоскости, оставляя у пятки наружную половину сухожилия. Рассечённое сухожилие отводят, в глубине раны по средней линии вскрывают глубокий листок фасции голени. Мобилизуют сухожилие длинного сгибателя I пальца.
Следуя дистально вдоль сухожилия (осторожно - кнутри сосудисто-нервный пучок), рассекают задние связки надтаранного и подтаранного суставов. Стопу выводят в среднее положение при выпрямленной в коленном суставе конечности и удерживают в таком положении. Накладывают узловые швы на удлинённые сухожилия. Снимают жгут. Накладывают узловые кетгутовые швы на влагалище сухожилий, подкожную жировую клетчатку и кожу.
В некоторых клиниках применяют модифицированную методику. Операцию выполняют из одного разреза. Начинают его над головкой I плюсневой кости, проходят по границе с подошвенной поверхностью стопы до проекции пяточной кости и далее вверх по проекции сосудисто-нервного пучка (середина между внутренней лодыжкой и пяточным сухожилием). Мобилизуют кожу и сосудисто-нервный пучок. Последний берут на резиновые держалки.
Делают асептическую марлевую наклейку. Накладывают циркулярную гипсовую повязку от стопы до средней трети бедра. Повязку разрезают по передней поверхности. После снятия швов на 12-14-е сутки накладывают глухую гипсовую повязку. Через 1 месяц с момента операции повязку меняют на гипсовый сапожок, что позволяет осуществлять движения в коленном суставе. Общий срок иммобилизации в гипсе составляет 4 мес. В дальнейшем ребёнку изготавливают туторы и проводят курсы восстановительного лечения (массаж, ЛФК, физиотерапия).
Раннее консервативное лечение позволяет получить до 90% благоприятных исходов. Судить о полном излечении такой патологии, как врождённая косолапость можно не ранее чем через 5 лет. Необходимо диспансерное наблюдение до 7-14 лет.

[20], [21], [22], [23], [24], [25], [26], [27], [28], [29], [30], [31]
Читайте также:


