Формулировка диагноза анкилозирующего спондилита
 |  |  |  |
Анкилозирующий спондилоартрит (АС) (болезнь Бехтерева) — хроническое воспалительное анкилозирующее заболе вание суставов осевого скелета (межпозвонковых, реберно-позвоночных, крестцово-подвздошных).
Классификация болезни Бехтерева (анкилозирующего спондилоартрита (В. И. Чепой, 1978)
Формы анкилозирующего спондилоартрита:
1. Центральная форма—поражение только позвоночника. 2. Ризомелическая форма — поражение позвоночника и корневых суставов (плечевых и тазобедренных). 3. Периферическая форма — поражение позвоночника и периферических суставов (коленных, голеностопных и др.). 4. Скандинавская форма — поражение мелких суставов кистей, как при ревматоидном артрите, и позвоночника. 5. Висцеральная форма — наличие одной из перечисленных выше форм и поражение висцеральных органов (сердца, аорты, почек).
Течение анкилозирующего спондилоартрита:
I. Медленно прогрессирующее. 2. Медленно прогрессирующее с периодами обострения. 3. Быстро прогрессирующее (за короткое время приводит к полному анкилозу).
Стадии анкилозирующего спондилоартрита:
- I. Начальная, или ранняя.
- II. Стадия умеренных повреждений.
- III. Поздняя стадия.
Степени активности анкилозирующего спондилоартрита
I степень — минимальная.
Боли в позвоночнике и в суставах конечностей преимущественно при движении, небольшая скованность в позвоночнике по утрам; СОЭ до 20 мм/ч, СРП — слабоположительная ( + ), ДФА до 0,22 ЕД.
II степень — умеренная.
Постоянные боли в позвоночнике и суставах при их поражении, умеренная скованность по утрам; СОЭ 20—40 мм/ч, СРП — положительная (+ +), ДФА — 0,23—0,26 ЕД.
III степень — выраженная.
Сильные боли в позвоночнике и суставах постоянного характера. При поражении периферических суставов могут быть субфебрильная температура тела, экссудативные изменения; СОЭ 40—50 мм/ч, СРП — резкоположительная (+ + +). ДФА более 0,26 ЕД, фибриноген больше 65 г/л.
Степень функциональной недостаточности
- I — изменение физиологических изгибов позвоночника, ограничение подвижности позвоночника и суставов.
- II — значительное ограничение подвижности позвоночника и суставов, больной вынужден менять профессию.
- III — анкилоз всех отделов позвоночника и тазобедренного сустава, вызывающий полную потерю трудоспособности.
Этиология неизвестна. Установлена определенная связь заболевания с носительством клебсиелл в толстой кишке. Большое значение имеет наследственная предрасположенность, маркером АС является антиген гистосовместимости HLA В27 (встречается почти у 90 % больных).
Патогенез. Развитие АС связано с генетически обусловленными изменениями иммунитета у лиц с HLA В27, предполагается роль иммунокомплексной патологии. Установлено усиление гуморального иммунного ответа и снижение — клеточного. Воспалительный процесс чаще начинается с поражения крестцово-подвздошных сочленений, затем вовлекаются межпозвонковые, реберно-позвоночные и реже — периферические суставы. Рано наступает окостенение связочного аппарата позвоночника.
Клинико-лабораторные данные
Симптомы ранней стадии анкилозирующего спондилоартрита (по В. Отто, 1979; Г. П. Матвейкову, 1983):
- 1) начало заболевания между 20 и 30 годами (преимущественно у мужчин);
- 2) боли в пояснице и крестце постоянные, но усиливающиеся преимущественно во второй половине ночи и утром;
- 3) боли в ягодичной области с иррадиацией в ногу, возникающие то слева, то справа;
- 4) боли в грудной клетке, усиливающиеся при кашле и чихании;
- 5) тугоподвижность в поясничном отделе позвоночника;
- 6) скованность и напряжение прямых мышц спины;
- 7) нарушение общего самочувствия (утомляемость, похудание, субфебрилитет, потливость);
- 8) клинические и рентгенологические симптомы двустороннего сакроилеита;
- 9) ирит, иридоциклит;
- 10) повышение СОЭ, появление в крови СРП;
- 11) наличие антигена HLA В27.
Симптомы поздней стадии анкилозирующего спондилоартрита (Г. П. Матвейков, 1983):
Клинические варианты анкилозирующего спондилоартрита
Центральная форма — поражение только суставов позвоночника и крестцово-подвздошного сочленения.
Ризомелическая форма — поражение как позвоночника, так и плечевых и тазобедренных суставов.
Периферическая форма — в одних случаях заболевание суставов конечностей предшествует поражению позвоночника, в других — наоборот, в третьих — одновременно поражаются суставы и позвоночник. Наиболее часто страдают коленные суставы.
Вариант, сходный с РА,— поражение суставов кистей и стоп, утренняя скованность, клинические признаки поражения позвоночника отсутствуют.
Септический вариант — остро возникающая в начале заболевания лихорадка (до 38—39°), проливной пот, артралгии, миалгии, похудание.
По клиническому течению различают:
- 1) медленно прогрессирующее течение (легкая форма), которое характеризуется минимальным изменением позвоночника и отсутствием полиартрита; отмечается небольшой кифоз и некоторая ригидность позвоночника; трудоспособность боль
ных страдает мало; - 2) медленно прогрессирующее течение с периодами обострения (форма средней тяжести), отличается периодическими обострениями и возможными длительными ремиссиями заболевания; полиартрит умеренно выражен, иногда отсутствует; болевой синдром умеренный; трудоспособность больных нерезко снижена;
- 3) быстро прогрессирующее течение (тяжелая форма),
за короткое время развиваются кифоз и анкилозы, сопровождается полиартритом, выраженным болевым синдромом и значительными сдвигами в лабораторных показателях активности процесса.
Диагностические критерии анкилозирующего спондилоартрита
Римские диагностические критерии (Международный конгресс ВОЗ, 1963, Рим):
1) боль в нижнем поясничном сегменте позвоночного столба, его тугоподвижность, продолжающаяся свыше 3 мес и не поддающаяся лечению покоем; 2) боль и тугоподвижность (скованность) грудной клетки; 3) ограничение движений поясничного отдела позвоночника; 4) ограничение распространенных движений и разгибания в грудном отделе позвоночника; 5) ирит и его осложнения; 6) рентгенологические признаки двустороннего сакроилеита; 7) рентгеновские признаки синдесмофитоза.
Диагноз АС считается достоверным при наличии четырех из 5 диагностических критериев или шестого критерия в сочетании с любым другим.
Лабораторные данные
1. OAK: увеличена СОЭ, на поздних стадиях болезни может стать стойко нормальной. Редко наблюдаются признаки гипо-хромной анемии и лейкоцитоз. 2. БАК: умеренное повышение содержания аг- и у-глобулинов, серомукоида, гаптоглобина, сиаловых кислот, появление СРП. 3. Исследование крови на рф — отрицательный результат. 4. Определение антигена гисто-совместимости HLA В27— антиген обнаруживается у 81—97 % больных. 5. Сцинтиграфия крестцово-подвздошных сочленений производится с помощью пирофосфата технеция, повышенное его накопление отмечается даже при начальном сакроилеите со слабо выраженными воспалительными явлениями, еще до развития рентгенологических изменений.
Инструментальные исследования
Программа обследования
- 1. ОА крови, мочи.
- 2. БАК: общий белок, белковые фракции, серомукоид, сиаловые кислоты, фибрин, мочевая кислота, СРП.
- 3. Исследование крови на РФ.
- 4. Рентгенография поясничного, крестцового и грудного отделов позвоночника.
- 5. Определение в крови антигена В27 системы гистосовместимости HLA.
Примеры формулировки диагноза
1.Анкилозирующий спондилоартрит (болезнь Бехтерева), центральная форма, медленно прогрессирующее течение, 1 стадия, I ст. активности, ФНI.
2.Болезнь Бехтерева, ризомелическая форма, медленно прогрессирующее течение, II стадия, III ст. активности, ФНII.
3.Болезнь Бехтерева, висцеральная форма, недостаточность аортального клапана, миокардиодистрофия Н0, иридоци-клит, II стадия, II ст. активности, быстро прогрессирующее течение, ФНII.
Диагностический справочник терапевта. Чиркин А. А., Окороков А.Н., 1991 г.
Воспаление суставов позвоночника нередко проявляется болевым синдромом в спине. Хроническое воспаление чревато нарушением двигательной функции скелета и работы внутренних органов.
Одним из наиболее серьезных диагнозов среди заболеваний соединительных и костно-мышечных структур является анкилозирующий спондилит или синдром Бехтерева. В данной статье расскажем подробно о причинах возникновения данного синдрома, о его диагностике и лечении.
Характеристика заболевания
Первый вопрос пациента, обратившегося с подобным диагнозом к лечащему врачу: “Что это такое —, анкилозирующий спондилит?”. Формулировка диагноза может заранее напугать больного и ввести в депрессивное состояние, поэтому квалифицированный специалист должен грамотно рассказать о причинах и последствиях синдрома.
Анкилозирующий спондилит (болезнь позвоночника Бехтерева) —, это системное заболевание соединительных тканей, суставов и внутренних органов, характеризующееся воспалительными процессами в суставах и связках.
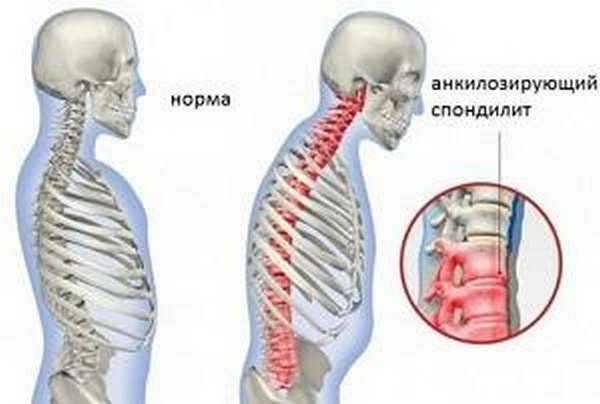
Прогрессирование патологии приводит к распространению воспаления на внутренние органы, нарушению функции опорно-двигательного аппарата, деформации позвоночника.
При сильном изменении строения скелета человек может стать инвалидом.
Диагноз Бехтерева В.М. был впервые описан в 1892 году и дословно звучал, как “одеревенелость позвоночника с искривлением”.
Причины
На данный момент не установлено единственно верной причины, вследствие которой развивается данный синдром. Причинами развития анкилозирующего спондилоартрита считается генетический дефект —, наличие в крови антигена, вызывающего аутоиммунную реакцию организма.
В группе риска заболеваемости находятся мужчины 15-35 лет. Болезнь Бехтерева у женщин диагностируется в девять раз реже и протекает намного легче.
Среди факторов, влияющих на развитие спондилита выделяют такие, как:
- инфекционные поражения мочеполовой, нервной системы и ЖКТ,
- заболевания эндокринной системы,
- гормональный сбой,
- переохлаждение,
- травмы и другие болезни опорно-двигательной системы,
- стресс,
- острые или хронические воспалительные процессы в организме.
Считается, что внешние факторы лишь усиливают генетическую предрасположенность. То есть, не имея в крови специфического антигена HLA-B27, вряд ли вы столкнетесь с диагнозом спондилита, однажды переохлодившись или получив травму позвоночника.
Симптомы и диагностика
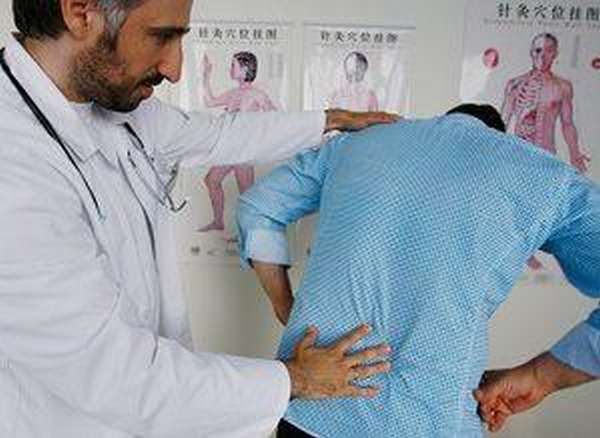
Клиническая картина диагноза характеризуется аутоиммунной реакцией организма на антигены, выработанные телом для борьбы с инфекцией, но в превышающем необходимое количестве.
Неиспользованные антигены начинают атаковать клетки хозяина и разрушать ткани.
Под воздействием антител развиваются деструктивные процессы в позвоночнике, человек утрачивает свободу передвижения, теряет подвижность суставов.
Болезнь в первую очередь поражает крестец и подвздошные сочленения, сращивая их между собой. Затем, патология распространяется на межпозвоночные, реберно-позвоночные суставы.
Вследствие прогрессирования спондилита наблюдается деформация скелета, сращивание межпозвоночных дисков, отсутствие гибкости и подвижности суставов, снижение двигательной активности пациента, переломы.
Симптомы спондилита разделяют на ранние и поздние, в зависимости от того, на какой стадии диагностируется заболевание.
На начальной стадии развития синдром проявляется болезненными ощущениями в паху, крестце, ягодицах, бедрах. Нарастают боли во время сна или после пробуждения.
Скованность в суставах ощущается даже при подъеме с постели, а нарастающие к вечеру боли мешают человеку уснуть.
На первой стадии спондилита уже наблюдается ограничение подвижности суставов крестцово-подвздошного сочленения —, наклоны даются с трудом. Дыхание, кашель и чихание становятся болезненными.
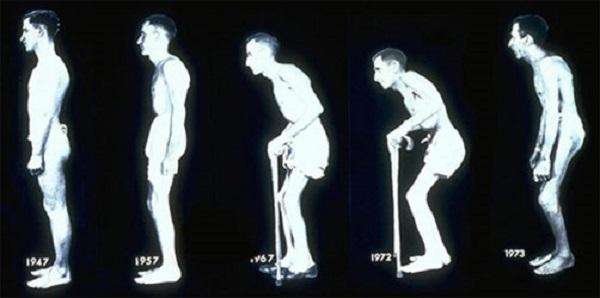
По мере развития патологии, человек утрачивает двигательную функцию позвоночника. Оссификация формируется по всей длине позвоночного столба, что приводит к существенному разрушению скелета и инвалидности.
Внешне недуг обезображивает человека, делая его невысоким, горбатым, с перманентно согнутыми ногами и руками (см. фото).
Лечение
Основная цель лечения данного патогенеза —, ликвидировать причину и снизить риски осложнений. Достигается эта цель путем приема нестероидных противовоспалительных препаратов, глюкокортикоидных гормонов, физиотерапии, гимнастики, массажа.
Терапия должна служить повышению защитных сил организма и устранению болевого синдрома.
Лечение анкилозирующего спондилита не может гарантировать полного восстановления функций опорно-двигательного аппарата.
В большинстве случаев, в результате лечения удается остановить прогрессирование недуга, но позвоночный столб к этому времени уже достаточно деформирован и не в силах приобрести здоровый вид. В таких случаях лечащий врач принимает решение оперативного вмешательства с целью установления импланта сустава.
Болезнь Бехтерева: прогноз для жизни

Медикаментозное лечение анкилозирующего спондилита призвано на время улучшить самочувствие, устранив причины развития аутоиммунной реакции организма.
Однако, с большой вероятностью специалисты предсказывают рецидивы патологии.
Спустя время после терапии болезнь снова начинает докучать пациенту, разрушая и деформируя позвоночный столб, приводя к полному его обездвиживанию.
В такой ситуации человек обречен ежедневно следить за здоровьем своего организма, в частности —, опорно-двигательной системы, с целью поддержания хорошего самочувствия, прибегая к ЛФК, массажу, физиотерапии, санаторно-курортному лечению.
Заключение
Симптомы и лечение анкилозирующего спондилита зависят от степени нанесенного организму ущерба патологией.
Понимая, как развивается спондилит, пациенту легче предотвратить серьезные последствия недуга —, такие, как инвалидность и обездвиженность.
СМОТРЕТЬ ДРУГИЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
Год утверждения 2018
Профессиональные ассоциации:
- Ассоциация ревматологов России
Оглавление
1. Краткая информация
Анкилозирующий спондилит (болезнь Бехтерева) – хроническое воспалительное заболевание, характеризующееся обязательным поражением КПС и/или позвоночника с потенциальным исходом в анкилоз, с частым вовлечением энтезисов и периферических суставов.
Группа спондилоартритов (СпА):
- анкилозирующий спондилит
- реактивный артрит
- псориатический артрит
- спондилоартрит при воспалительных заболеваниях кишечника
- недифференцированные СпА.
Этиология не ясна.
Анкилозирующий спондилит (болезнь Бехтерева) - мультифакториальное заболевание с наследственной предрасположенностью.
Гены предрасположенности к анкилозирующему спондилиту с % генетического риска:
- HLAB27 - 16-23%
- кластер IL1 - 4-6%
- ERAP1 - 0,34%
- IL23R - 0,31%
- KIF21B -0,25% и другие.
Триггерные факторы внешней среды:
- травма
- стрессовые факторы (физиологические, холодовые, психоэмоциональные).
В основе заболевания два патофизиологических процесса:
- воспаление
- образование синдесмофитов.
Распространенность анкилозирующего спондилита (болезнь Бехтерева) зависит от частоты HLAB27 в популяции - от 0,02% до 2,0%.
В России распространенность 0,1-0,2%.
В России на 2009г. зарегистрировано 39,4 тысяч больных АС (0,034%) при ежегодном выявлении 4-6 тысяч новых случаев.
Пик заболеваемости в 25-35 лет.
- до 18 лет - 10-20% случаев,
- старше 50 лет 5-7%.
Мужчины болеют в 3-6 раз чаще. В последние годы соотношение приближается к 2:1, при ранних формах - к 1:1.
Исходы благоприятнее, чем при ревматоидном артрите, при равной частоте инвалидизации.
Продолжительность жизни практически не отличается от популяционной.
М45 - Анкилозирующий спондилит
Специальной классификации не существует.
Для ежедневной практики используют временную клиническую классификацию:
Основной диагноз: Анкилозирующий спондилит (М 45)
На основании модифицированных Нью-Йоркских критериев (1984г.):
- Боль в нижней части спины более 3 мес., уменьшающаяся после физических упражнений
- Ограничение движений в поясничном отделе
- Ограничение дыхательной экскурсии грудной клетки
Рентгенологический: Сакроилиит двусторонний (стадия ≥2) или односторонний (стадия 3-4).
Клиническая стадия:
- Ранняя (нерентгенологическая) - достоверный сакроилиит (СИ) только на МРТ.
- Развернутая: на обзорной рентгенограмме таза достоверный СИ, но без четких синдесмофитов.
- Поздняя: на обзорной рентгенограмме таза достоверный СИ и четкие структурные изменения в позвоночнике (синдесмофиты).
Активность болезни:
- По индексам ASDAS и BASDAI (низкая, умеренная, высокая и очень высокая)
Внеаксиальные проявления:
- Артрит (отдельно отмечается коксит)
- Энтезит
- Дактилит
Внескелетные проявления:
- Увеит
- Воспалительные заболевания кишечника (болезнь Крона, язвенный колит)
- Псориаз
- IgA- нефропатия
- Нарушение проводимости сердца и аортит
Дополнительная иммуногенетическая характеристика – HLAB27
- HLAB27 – позитивный
- HLAB27 – негативный
Функциональный класс:
- I – полностью сохранены самообслуживание, все виды деятельности
- II – сохранены самообслуживание, профессиональная деятельность, ограничена непрофессиональная
- III – сохранено самообслуживание, ограничены все виды деятельности
- IV – ограничены самообслуживание и вся деятельность
Осложнения:
- вторичный системный амилоидоз
- остеопороз (системный)
- аортальный порок сердца
- нарушение ритма сердца
- перелом синдесмофита
- подвывих в атлантоаксиальном суставе, нестабильностью шейного отдела
- анкилозы и контрактуры периферических суставов
- нарушение функции тазобедренных суставов
- шейно-грудной кифоз
Примеры формулировки клинических диагнозов:
- Анкилозирующий спондилит, ранняя стадия, очень высокая активность (BASDAI 7,8; ASDAS С-РБ – 3,7), с внеаксиальными (энтезиты пяток, артрит) и внескелетными (увеит) проявлениями, HLA B27 позитивный, ФК II.
- Анкилозирующий спондилит, развернутая стадия, активность высокая (BASDAI 5,8; ASDAS С-РБ – 2,5), с внеаксиальными проявлениями (двусторонний коксит), HLA B27 позитивный, ФК II.
- Анкилозирующий спондилит, поздняя стадия, активность умеренная (BASDAI 3,8; ASDAS С-РБ – 2,0), HLA B27 позитивный, ФК II. Шейно-грудной кифоз (затылок-стена – 10 см).
2. Диагностика анкилозирующего спондилита (болезни Бехтерева)
- поражение аксиального скелета (позвоночник, КПС и тазобедренные суставы);
- артриты и энтезисы (энтезиты) часто;
- нередко поражение глаз (увеиты), кожи (псориаз), кишечника, сердца (аортит, нарушение проводимости) и почек;
- без существенных половых различий;
- без отрицательного влияния на фертильность, беременность и роды.
- длительность от 3 и более месяцев, в начале заболевания может быть кратковременной, рецидивирующей;
- постепенное нарастание интенсивности;
- усиление интенсивности боли и скованности после отдыха, уменьшение - после физической активности или через 24-48 часов после НПВП;
- во время обострения просыпаются ночью, чтобы подвигаться и/или принять НПВП;
- часто утренняя скованность в спине и/или суставах;
- ранний симптом – попеременная перемежающаяся боль в ягодицах;
- иррадиация боли по задней поверхности бедра.
Артрит в дебюте АС:
- обычно моно- или олиго-;
- часто поражаются суставы нижних конечностей и асимметрично;
- отсутствие ревматоидного фактора в сыворотке;
- наличие HLA-B27 или семейного анамнеза;
- воспаление энтезисов (энтезит) часто пяток, таза;
- нередко внескелетные проявления.
Функциональные тесты для определения ограничения движений в позвоночнике:
- модифицированный тест Шобера
- измерение бокового сгибания
- расстояние козелок-стена и затылок-стена
- измерение ротации в шейном отделе
- максимальное расстояние между лодыжками
- экскурсия грудной клетки
- 44 суставов
- отдельный осмотр и пальпация энтезисов
- общетерапевтический осмотр.
Анализ крови на HLAB27 однократно - вспомогательная роль, неспецифический тест
СОЭ – высокочувствительный, но неспецифичный и нестабильный маркер системного воспаления
СРБ (количественным методом, мг/л):
- наиболее чувствительный биомаркер;
- независимый предиктор быстрого структурного прогрессирования АС;
- стабильнее и воспроизводимее при воспалении, нежели СОЭ.
СОЭ и С-РБ - компоненты индекса активности АС, у 50% больных не соответствуют клинической активности заболевания.
Для выявления противопоказаний, факторов риска нежелательных реакций (НР):
- общий анализ крови;
- биохимический анализ крови: АСТ и АЛТ, креатинин, глюкоза, клиренс креатинина;
- маркеры вирусов гепатита В, С и ВИЧ;
- тест на беременность.
Оценка индексов BASDAI и ASDAS:
- при очень высокой, высокой и умеренной активности каждые 3 месяца
- при низкой активности или ремиссии 1 раз в 6 месяцев
- окулиста;
- гастроэнтеролога;
- дерматолога;
- кардиолога;
- фтизиатра (при назначении ГИБП);
- ортопеда;
- акушера-гинеколога (при планировании беременности).
3. Лечение анкилозирующего спондилита (болезни Бехтерева)
Основные методы ведения больных АС:
- Мультидисциплинарный подход при координации ревматолога;
- Оптимальная терапия на основе сотрудничества врача и больного;
- Базис оптимальной терапии - комбинация нефармакологических и фармакологических методов.
Лечение индивидуальное согласно:
- Имеющимся клиническим проявлениям;
- Выраженности симптомов и наличия факторов неблагоприятного прогноза;
- Общего клинического статуса.
Цель лечения - достижение ремиссии или (альтернатива) низкой активности болезни.
Современная стратегия лечения АС:
- активное назначение противовоспалительной терапии с момента диагностики;
- частый и объективный контроль состояния пациента;
- изменение схемы лечения при недостаточном ответе на терапию;
- постоянное динамическое наблюдение.
Лечение проводит врач-ревматолог.
- уменьшение (купирование) воспаления;
- улучшение самочувствия;
- увеличение функциональных возможностей;
- замедление (предотвращение) структурных повреждений.
Лекарственные средства при АС:
- НПВП;
- Анальгетики;
- Глюкокортикоиды;
- Синтетические базисные противовоспалительные препараты (c-БПВП);
- Ингибиторы фактора некроза опухоли α (иФНО-α);
- Ингибиторы интерлейкина 17 (иИЛ17).
НПВП
Вне зависимости от стадии заболевания препараты первой линии – НПВП.
Непрерывный прием при наличии факторов риска прогрессирования и осложнений и/или наличии предикторов хорошего ответа на терапию.
Нет преимуществ какого-либо НПВП.
Непрерывный прием НПВП.
Показание к смене на другой НПВП - неэффективность или неполная эффективность.
Полная терапевтическая доза:
- высокая активность (BASDAI≥4,0; ASDASсрб>2,1);
- умеренная активность (1,3≤ASDASсрб≤2,1).
Уменьшение суточной дозы НПВП или отмена - после достижения клинической, лабораторной и МРТ-ремиссии.
НПВП в минимальной дозе:
-
низкая активность (BASDAI
Не рекомендуются системные ГК:
- при аксиальной форме АС,
- при внеаксиальных проявлениях – только локальное введение ГК 1 раз в 3 месяца для быстрого противовоспалительного эффекта
Локальное введение ГК в область КПС под контролем УЗИ, КТ.
Высокие дозы (суммарно 1000-1500 мг) метилпреднизолона в/в 3 дня существенно улучшают все клинические проявления от 2 недель до года.
Синтетические базисные противовоспалительные препараты (с-БПВП)
- Не эффективны с-БПВП (сульфасалазин, метотрексат, лефлюномид) у пациентов только с поражением аксиального скелета.
- Рекомендуетсясульфасалазин не менее 2 г/сутки при внеаксиальных проявлениях.
- При неэффективности или непереносимости сульфасалазина при внеаксиальных проявлениях (артрит, дактилит)рекомендуется метотрексат не менее 15 мг/неделю.
Генно-инженерные биологические препараты (ГИБП)
Все ГИБП (инфликсимаб, адалимумаб, этанерцепт, голимумаб, цертолизумаба пэгол) обладают сходной эффективностью.
На ранних стадиях АС эффективность ГИБП выше.
ГИБП показаны при отсутствии противопоказаний:
- при высокой активности (BASDAI >4 или ASDAS >2,1) и неэффективности 2-х последовательно назначенных не менее 4-х недель НПВП в полной дозе;
- при BASDAI> 4 или ASDAS >2,1, периферическом артрите и неэффективности 3 месяцев сульфасалазина от 2 г/сутки и не менее 2-х внутрисуставных инъекций ГК;
- рецидивирующий или хронический увеит (иФНО-α);
- быстропрогрессирующий коксит.
При аксиальном варианте не эффективно назначать с-БПВП перед ГИБП или одновременно.
При потере эффективности иФНО-α рекомендуется переход на другой иФНО-α или иИЛ-17.
Предикторы хорошего ответа на иФНО-α:
- молодой возраст
- небольшая длительность заболевания
- низкий уровень функциональной недостаточности
- высокие уровни СРБ/СОЭ
- носительство B27 антигена
- признаки активного воспаления на МРТ.
Перевод на другой иФНО-α или иИЛ17, если за 12 недель ГИБП нет уменьшения ASDAS ≥1.1 и BASDAI ≥2.
При достижении стойкой ремиссии на фоне ГИБП не менее 3-х месяцев терапию можно модифицировать увеличением интервалов между введениями без снижения дозы.
- инфликсимаб 5 мг/кг в/в/кап 0–2–6 нед., далее каждые 6–8 недель;
- адалимумаб 40 мг 1 раз в 2 недели п/к;
- этанерцепт 50 мг 1 раз в неделю п/к;
- голимумаб 50 мг 1 раз в 28 дней п/к, при весе более 100 кг по 100 мг;
- цертолизумаб пэгол 400 мг 0–2–4 нед п/к, далее 200 мг 1 раз в 2 недели или 400 мг в 4 нед.;
- секукинумаб 150 мг на 0, 1, 2 и 3 нед. п/к, далее, с 4-й недели каждый месяц.
Оценка эффективности терапии ГИБП через 12 недель от начала и далее каждые 3 месяца.
Не показаны ГИБП при декомпенсированной сердечной недостаточности (III и IV по NYHA).
- развитие сердечной недостаточности;
- рецидивирующие серьезные инфекции;
- выявление ЗНО.
При воспалительных заболеваниях кишечника используются только моноклональные антитела:
- инфликсимаб
- адалимумаб
- голимумаб
- цертолизумаба пэгол.
При высоком риске реактивации туберкулеза предпочтительны:
- этанерцепт
- секукинумаб.
ГИБП у пациентов с вирусным гепатитом С:
- без ограничений после полного курса эффективной противовирусной терапии;
- на фоне противовирусной терапии под динамическим контролем вирусной нагрузки и функции печени.
ГИБП у больных гепатитом В:
- препарат выбора – этанерцепт;
- инфликсимаб противопоказан;
- 1-10% случаев активации инфекции;
- носителям HBsAg показано превентивное назначение нуклеотидных аналогов 12 мес.;
- при антителах к ядерному антигену (анти-HBс) можно ограничиться наблюдением без противовирусной терапии;
- при выявлении ДНК вируса гепатита B и отсутствии HBsAg лечение только на фоне противовирусной терапии.
Замена оригинального ГИБП на биоаналог только при консенсусе лечащего врача и пациента.
ГИБП пациентам с нр-аксСПА, соответствующим критериям ASAS, по тем же принципам, что и пациентам АС.
Эндопротезирование или артродез суставов при выраженных структурных изменениях со стойкой болью и нарушениями функции.
Лечебная артроскопия при стойком синовите и отсутствии эффекта от консервативной терапии.
Хирургическое лечение кифотической деформации показано при тяжелом кифозе и невосполнимой потере горизонтального видения.
Обучение пациентов с АС (школы больных).
4. Реабилитация после анкилозирующего спондилита (болезни Бехтерева)
Ежедневная лечебная физкультура.
Постоянные занятия ЛФК:
- Уменьшение прогрессирования анкилозов;
- Профилактика и лечение деформаций;
- Увеличение мышечной силы и уменьшение мышечного спазма и болевого синдрома;
- Правильная двигательная компенсация/стереотип;
- Увеличение дыхательной возможности легких;
- Улучшение самочувствия.
Краткосрочная эффективность с низким уровнем доказательности:
- гидротерапия,
- мануальная терапия,
- чрезкожная электронейростимуляция.
5. Профилактика анкилозирующего спондилита (болезни Бехтерева)
Первичная профилактика АС не разработана.
Избегать факторы, провоцирующие обострение болезни.
Отказ от курения:
- фактор риска прогрессирования АС,
- снижает эффективность иФНО-α,
- увеличивает летальность.
Медико-генетическое консультирование для определения риск возникновения АС у ребенка, рожденного больными.
6. Дополнительная информация, влияющая на течение и исход заболевания
Только планируемая беременность.
- в период ремиссии или минимальной клинико-лабораторной активности не менее 3-6 месяцев,
- при отсутствии функциональной недостаточности любого органа или системы,
- на фоне минимальной лекарственной нагрузки.
Лекарственная терапия до и во время беременности
- непостоянный прием для уменьшения болей в суставах;
- не рекомендуетсярегулярный приём на 8-14 неделе (крипторхизм у детей).
НПВП:
- временная отмена перед зачатием при проблемах фертильности (подавляют овуляцию);
- с-НПВП противопоказаны беременным;
- с 32-й недели не рекомендуются все НПВП.
Прекращение ацетилсалициловой кислотой за неделю до родов с эпидуральной анестезией.
ГК:
- при необходимости контроля активности используют в течении всей беременности.
- относительно безопасны препараты короткого действия (преднизолон, метилпреднизолон) в низких и средних дозах (5-20мг/сут преднизолона);
- высокие/умеренные дозы повышают риск преэклампсии, гипертензии, гестационного СД, инфекций и преждевременного вскрытия плодного пузыря.
- длительно получающим ГК при родах рекомендуютсястрессовые дозы ГК.
Метотрексат:
- противопоказан при беременности;
- в детородном возрасте всегда используется под прикрытием контрацептива;
- отменяется за 3 месяца до зачатия;
- при лечении низкой дозой (˂20мг/нед) в течение 3 мес. до зачатия показана фолиевая кислота 5мг/сут;
Сульфазалазин не более 2г/сутки:
- вместе с фолиевой кислотой 5мг/сут в течение всей беременности при необходимости (внеаксиальные проявления).
Этанерцепт или адалимумаб:
- при наличии показаний до конца II триместра;
- при необходимости продолжения ГИБП из-за высокой активности вакцинация ребенка живыми вакцинами откладывается до 7-месячного возраста.
Цертолизумаб пегол:
- в течение всей беременности как относительно безопасный.
Голимумаб:
- в I триместре беременности.
Читайте также:


