Если вывих неправильно сросся
После того как у человека случился перелом кости, чаще всего это случается с нижними или верхними конечностями, срастание может быть неправильным. При этом кость меняет свою правильную анатомическую позицию. Довольно часто причиной того, что перелом неправильно сросся, становится недостаточная фиксация фрагментов в гипсе. Но это не единственная причина.
Как происходит срастание кости
Неправильно может срастись перелом в любой части тела. Чаще это происходит при переломах челюсти, рук и пальцев. Неправильно сросшийся перелом ноги встречается намного реже.
Сразу же после того как произошло несчастье, в организме человека начинается восстановление повреждения. Этот процесс состоит из двух этапов. На первом этапе происходит рассасывание тех тканей, которые погибли при получении травмы, а во время второго этапа восстанавливается непосредственно сама кость.
Чтобы кость срослась, необходимо определенное время. В течение первой недели происходит образование специальной ткани, которую называют грануляционной. Эта ткань притягивает к себе минеральные вещества, что приводит к выпадению лишних нитей фибрина. Позже появляются коллагеновые волокна, благодаря которым кость формируется в том виде, в котором она должна быть. С каждым днем на месте перелома накапливается все большее количество минеральных солей, что помогает образованию новой костной ткани.
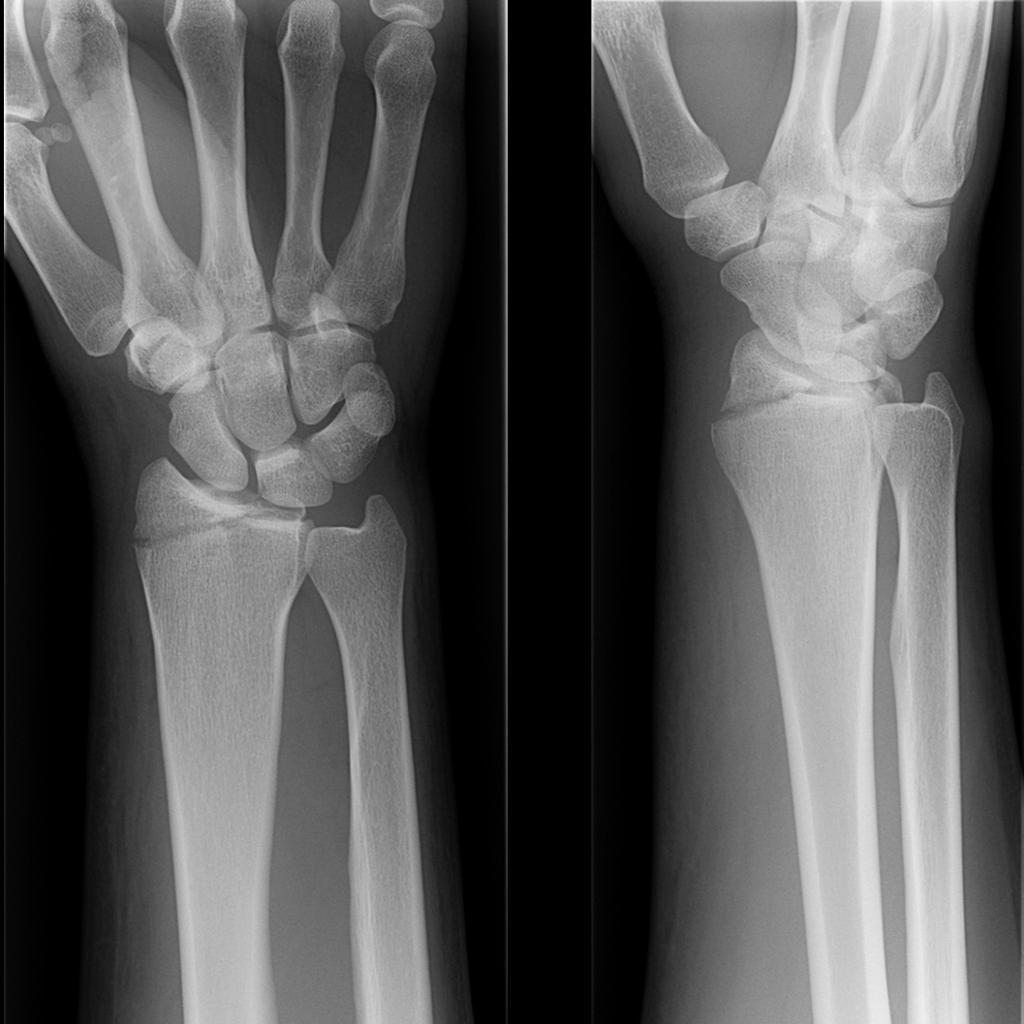
Если сделать рентгеновский снимок через три недели, то на нем можно будет увидеть костную мозоль в месте срастания. То, что перелом срастается неправильно, можно обнаружить с помощью рентгена именно на этом этапе. Что делать с неправильно сросшимся переломом, решается в каждом индивидуальном случае по разному.
Причины неправильного срастания переломов
Переломы могут быть двух видов – закрытые и открытые. Закрытый не так опасен, как открытый. Он быстро срастается, и причиной того, что перелом неправильно сросся, может быть только неправильное лечение. Плохо, когда перелом открытый, бывают случаи, когда развивается остеомиелит. Или происходит инфицирование раны.
Что неправильно срослось при переломе руки? Почему так произошло? Причины могут быть следующими:
- При лечении были сделаны ошибки.
- В гипсе случилось смещение костей.
- Не были установлены петли, вправляющие кость.
- Во время хирургического вмешательства не по морфологии установили фиксаторы.
Чаще всего то, что перелом сросся неправильно, происходит по причине каких-либо ошибок, допущенных в период лечения. Если в области, где случилась травма, человека что-то беспокоит, и он подозревает, что кости срастаются неправильно, следует обратиться к травматологу для подтверждения или опровержения этого факта.
Самая частая проблема – неправильно сросшийся перелом лучевой кости руки. Поэтому при такой травме во время восстановления кости, нужно быть особенно осторожными, чтобы потом не было никаких проблем.
Если случилось, что при переломе лучевой неправильно срослось, то эта патология лечится также, как и переломы в других местах.
Хирургические методы лечения
Если происходит аномальное сращивание костей, то обычно это лечится хирургическим способом. Ортопедические операции бывают трех видов:
- остеотомия корригирующая,
- остеосинтез,
- краевая резекция костей.
Корригирующая остеотомия
Такая операция проводится под общим наркозом. Ее конечная цель – устранить костную деформацию. Чтобы достичь этого, приходится снова ломать кость, которая срослась неправильно. Ее ломают с помощью хирургических инструментов, рассекают радиоволнами или лазером.
Фрагменты костей снова соединяют друг с другом в правильном положении и закрепляют, используя специальные винты, спицы, пластины и другое. Во время такой операции может быть использован принцип вытяжения. К спице, которая находится в кости, подвешивают груз, который вытягивает кость, и она занимает то положение, которое необходимо для нормального сращивания.
Виды остеотомии
Остеотомия по типу проведения может быть открытой и закрытой. В процессе открытого вмешательства делается разрез кожи на 10-12 сантиметров, который открывает кость. Затем хирург отделяет кость от надкостницы и рассекает ее. Иногда это делается по специально просверленным отверстиям.
При закрытом методе этой операции на месте травмы кожные покровы разрезаются всего на 2-3 сантиметра. После этого хирург хирургическим инструментом надсекает кость лишь на ¾, а оставшаяся часть доламывается. Во время такого вмешательства иногда серьезно повреждаются крупные сосуды и нервы, поэтому все-таки чаще проводится остеотомия открытого типа.
Корригирующая остеотомия чаще всего применяется, чтобы исправить неправильно сросшийся перелом на нижних или верхних конечностях. Благодаря этой операции ноги пациента передвигаются, а руки выполняют все движения, которые им присущи.

Противопоказания остеотомии
Этот вид операции запрещается делать, если у пациента имеются следующие заболевания:
- Тяжелые болезни почек, печени, а также других внутренних органов.
- Патологии сердца и сосудов.
- Если на момент операции у больного имеется острое или обострение хронического заболевания.
- Гнойное инфицирование органов или тканей.
Осложнения после операции
Как и после любого другого хирургического вмешательства, после остеотомии могут быть осложнения, а именно:
- Попадание в рану инфекции, что может вызвать нагноение.
- Появление ложного сустава.
- Замедление сращивания перелома.
- Смещение фрагментов костей.
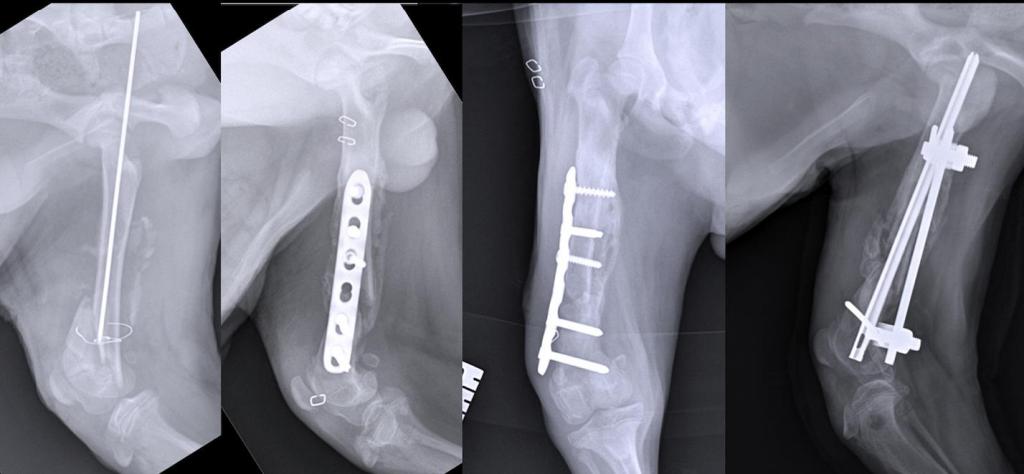
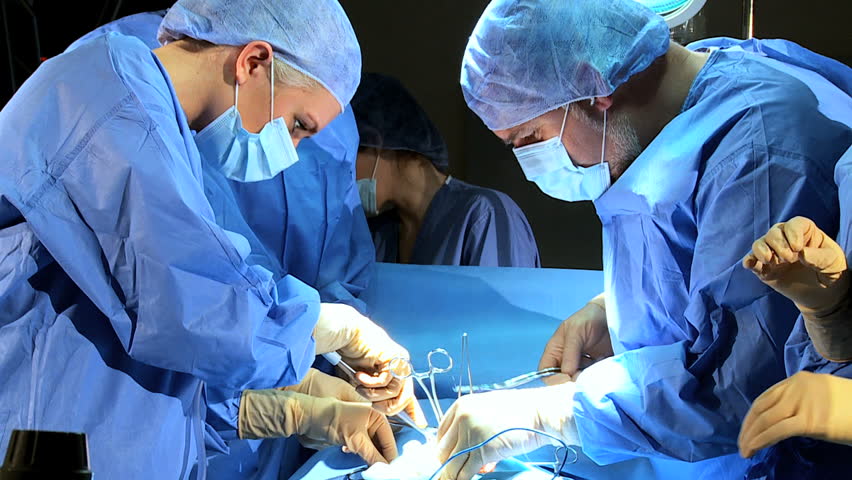
Операция остеосинтез
Это очень популярный способ лечения переломов, которые срослись неправильно. Суть этой операции заключается в том, что фрагменты поломанной кости прикрепляют один к другому, используя различные фиксаторы. Они могут быть в виде специальных шурупов, винтов, спиц и т. п. Фиксаторы делаются из крепкого неокисляющегося материала, это может быть костная ткань, специальный пластик, нержавеющая сталь, титан и другие материалы.
Имплантаты используются долгое время, что позволяет кости в месте перелома полностью восстановиться.
Остеосинтез может быть двух видов:
- Наружный, его еще называют чрескостным. Во время такой операции соединяются костные обломки. Снаружи все закрепляется с помощью аппарата Илизарова или других похожих устройств.
- Внутренний (погружной). Этот метод отличается от предыдущего тем, что имплантаты закрепляют кости внутри тела, а не снаружи. После этой операции часто проводится дополнительная фиксация с помощью гипсовой повязки.
Остеосинтез обычно применяется в случаях, когда необходимо соединить длинные трубчатые кости ног (бедро, голень) и рук (плечо, предплечье), а также при переломах суставов и мелких костей кисти и стопы.
Фиксация при остеосинтезе сохраняет сломанные кости в неподвижном состоянии, и поэтому они срастаются правильно.
Противопоказания для данной операции
Такое хирургическое вмешательство как остеосинтез, несмотря на многие положительные моменты, имеет также и некоторые противопоказания. Например:
- Пациент находится в тяжелом состоянии.
- В рану попала инфекция или грязь.
- Большая зона повреждения, если перелом открытый.
- У пациента имеется недуг, который сопровождается судорогами.
- Наличие остеопороза, при котором кости становятся очень хрупкими.
Возможные осложнения
Чтобы зафиксировать кость, хирургу приходится обнажать большой участок кости. При этом она лишается окружающих ее тканей, в которых расположены кровеносные сосуды, и это приводит к нарушению ее кровоснабжения.
Во время операции повреждаются близлежащие ткани и кости. Также большое количество отверстий, которые необходимы для шурупов и винтов, ослабляют кость.
Если не соблюдаются антисептические меры предосторожности, в рану может попасть инфекция.
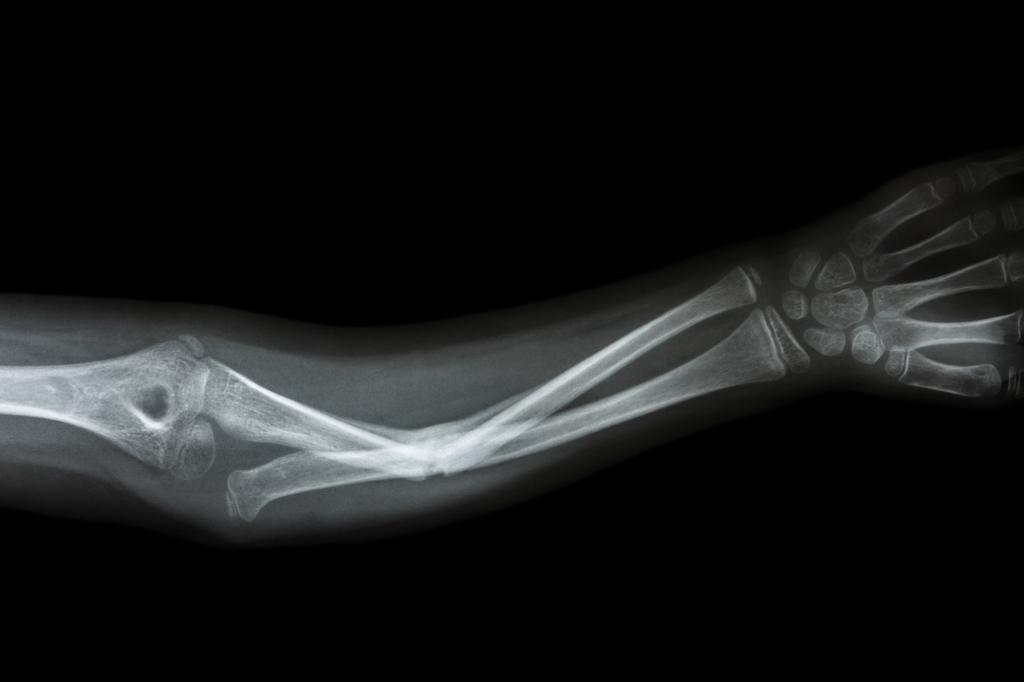
Частичная резекция кости
В ходе такой операции происходит удаление поврежденного участка кости. Резекция может выполняться как отдельная операция, а может быть лишь определенным этапом другого хирургического вмешательства.
Частичная резекция может быть двух видов:
- Поднадкостничная. При этом способе хирург с помощью скальпеля разрезает надкостницу в двух местах – над местом поражения и под ним. Причем это следует делать в том месте, где стыкуются здоровые и поврежденные ткани. После этого надкостницу отделяют от кости и перепиливают снизу и сверху.
- Чрезнадкостничная. Операция делается так же, как и предыдущая, разница лишь в том, что надкостница отслаивается в сторону не здорового участка, а пораженного.
Резекция проводится под общей или проводниковой анестезией.
Плечо в человеческом организме расположено между плечевым и локтевым суставами и является самой подвижной частью в теле. Плечом выполняются сгибательно-разгибательные движения, поднимаются предметы, руками можно доставать до различных поверхностей благодаря свойствам плечевого сустава. Вместе с тем, неповторимая подвижность плечевого сустава выводит его в зону риска для травм. Вывихи костей плеча частое явление в медицине. Статистика говорит о том, что половина всех вывихов относится к травмам плеча.
Анатомия
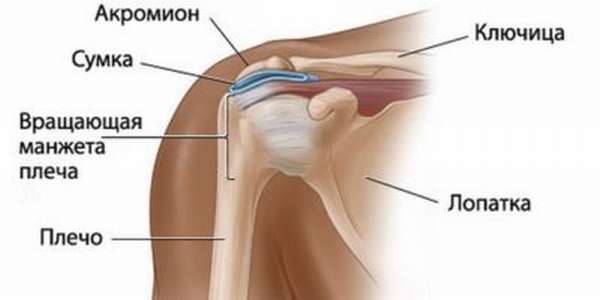
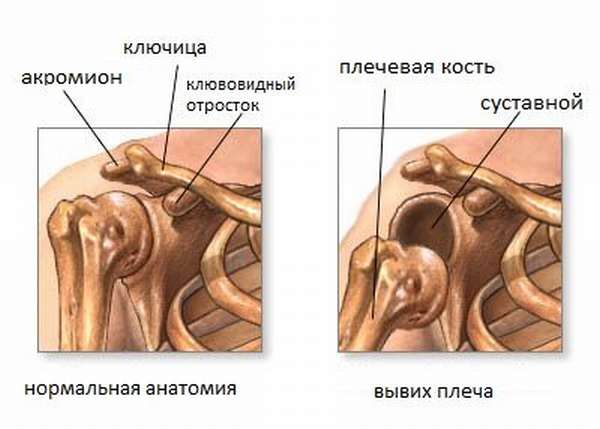
Плечевой сустав образован головкой плечевой кости и суставной впадиной лопатки. Оба костных элемента на 100% соответствуют друг другу по форме. Чтобы плечо совершало движения в разных плоскостях, его строение предполагает наличие расстояния между элементами сочленения. Определенную стабилизацию головке плечевой кости придают мышцы, сухожилия, суставные связки и соединительная ткань. При этом у суставной впадины практически отсутствует костная опора, что приводит к частым повреждениям.
С учетом строения плечевого сустава вывих плеча это потеря соединения сочленяющихся поверхностей головки плечевой кости и суставной впадины. В результате происходит остановка в нормальном функционировании плечевой области. У взрослых наблюдают симптомы разной степени тяжести. Плечо выглядит неестественно, ассиметрично здоровому. Может быть слишком спущено вниз или наоборот чрезмерно приподнято над нормальным расположением.
Симптомы
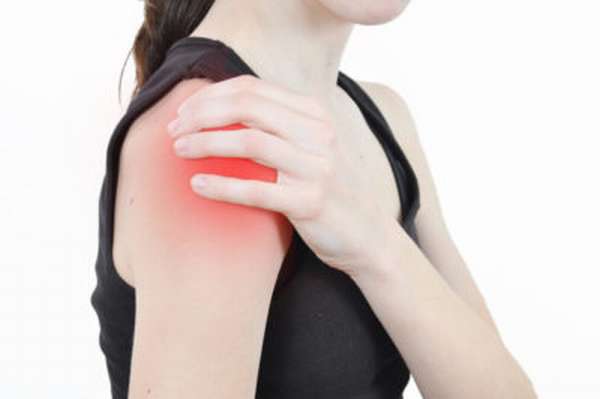
Вывихи плеча происходят по разным причинам. Симптоматика одинаковая у всех видов подобных травм, но с некоторыми особенностями. В первую очередь стоит выделить симптомы свежих травм, которые только что произошли:
- ограничение либо отсутствие возможности двигать рукой в области плеча болезненные ощущения возникают даже при пассивных движениях, возникает ощущение пружинящего сопротивления,
- отек мягких тканей вокруг травмированной области,
- болевой синдром в зависимости от степени тяжести травмы болеть может как плечо, так и лопатка, ключица, рука,
- неестественный внешний вид поврежденной конечности,
- онемение пальцев рук, потеря чувствительности, кровоподтеки, которые свидетельствуют о том, что произошло защемление нервных окончаний.
Причина застарелых травм не вправленный вывих. В таких ситуациях развивается хронический воспалительный процесс, а также самостоятельное сращение тканей кости в области повреждения. В результате такого неправильного сращения образуются соединительные наросты фиброзные тяжи, которые фиксируют плечевой сустав в неправильном положении с точки зрения анатомии. Травмированная область не причиняет боли или отека. Все это ограничивает или препятствует нормальному движению в суставе и конечности.
Если произошел подвывих плечевого сустава, то кроме болевых ощущений и ограничения двигательной активности пострадавшего также беспокоит покраснение кожных покровов, увеличение температуры в области повреждения.
Не имеет значения, с какой стороны руки произошла травма: правого плеча или левого. Симптомы и признаки одинаковы с обеих сторон. Чтобы определить наличие вывиха, в первую очередь доктор осматривает плечо методом пальпации, определяет предположительный диагноз. Также врач обязательно проверяет пульс на обеих руках, чтобы исключить травмирование сосудов. После этого пострадавшего направляют на рентген. При необходимости назначают дополнительные методы диагностики.

Причины вывиха костей плечевого сустава можно условно поделить на травматические и патологические. Патологические причины:
- заболевания, влияющие на состояние костей и суставов: артрит, артроз,
- особенности анатомического строения костей и их сочленений,
- врожденные аномалии, например гипермобильность сустава.
К травматическим причинам относятся:
- удары, падения на выпрямленные, расправленные или отведенные руки,
- резкие движения плечевым суставом,
- неправильное выполнение физических упражнений, травмы на тренировках.
В зоне риска спортсмены, активно и регулярно нагружающие плечевой пояс: пловцы, теннисисты, волейболисты.
Классификация
Виды повреждений классифицируются по многим признакам, механизму воздействия, времени.
По степени смещения:
- вывих,
- подвывих плечевого сустава или вывих сочленения головки плечевой кости и суставной впадины (в данном случае остаются точки соприкосновения поверхностей плечевого сустава).
В зависимости от времени приобретения травмы выделяются:
- врожденный вывих, произошедший либо в результате аномалий внутриутробного развития, либо из-за родовых травм у новорожденного,
- приобретенный.
Приобретенные подразделяются на:
- травматический, произошедший в результате травмы,
- привычный вывих, который происходит из-за слабого укрепления мышц и сухожилий плеча после травмы.
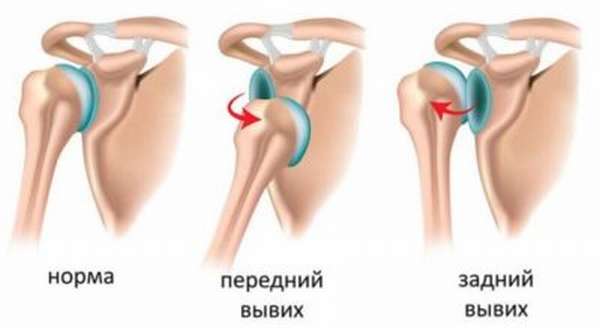
По расположению смещенной головки плечевой кости выделяют:
- передний вывих плеча,
- задний вывих плеча,
- нижний вывих.
По времени воздействия на плечо:
- застарелый вывих: повреждение произошло более трех недель назад,
- несвежий вывих: от трех дней до трех недель,
- свежий: с момента травмы прошло до трех дней.
Классифицируют также на:
- первичный вывих,
- патологически хронический вывих плеча.
Диагностика
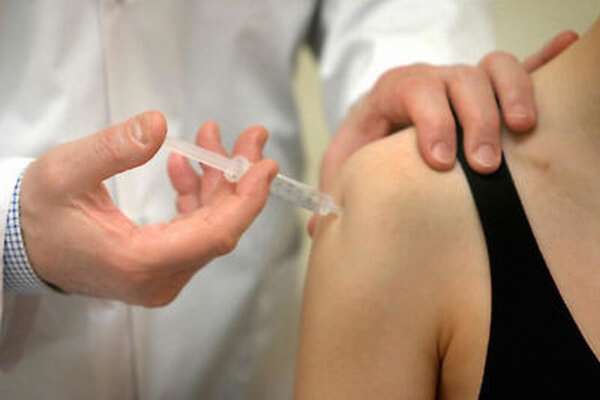
Предположить диагноз можно, основываясь на данных первичного осмотра. Чтобы установить точный диагноз, определить тип вывиха, важно провести аппаратные исследования.
К методам диагностики относятся:
- Рентген (две проекции) носит обязательный характер. Без него невозможно вправлять вывих или произвести иные манипуляции по лечению.
- Компьютерная томография определяет расположение и смещение головки плечевой кости, перелом или трещину костей.
- МРТ помогает увидеть точнее и четче интересующие поверхности.
- УЗИ делают, если предполагают защемление сосудов, для визуализации жидкости в суставе.
Важно пройти обследование после вывиха, ведь запущенная травма может срастись неправильно и привести к операции для нормализации функционирования.
Лечение вывихов плеча
Лечение зависит от того, что показывает рентгенологический снимок, времени оказания помощи и наличия осложнений. Целью травматологов является восстановление функции сустава и сведение к минимуму последствий.
После осмотра врач вправляет вывих, если это позволяет состояние пострадавшего. Существует много методов вправления вывиха в зависимости от клинической картины и состояния пациента.
Если к врачу обратиться в первые часы после получения травмы, вправить плечо будет намного легче и быстрее. Когда за помощью обращаются позже, то происходит сокращение мышц, расположенных вокруг сустава, и вправить его становится сложнее. Если первичный способ не даёт результатов, а также при застарелой травме пострадавшему требуется оперативное вмешательство. Подвывих плеча лечится таким же способом.
После вправления поврежденную руку важно иммобилизовать гипсовой лонгетой или повязкой. Как только снимается гипс, пациентам показан обязательный курс восстановления.
Первая помощь при подозрении на вывих оказывается сразу после повреждения конечности. Основными шагами будут:
- пострадавшего расположить в ровном положении, обездвижить конечность,
- при остром состоянии вызвать скорую либо безотлагательно обратиться в пункт травматологии,
- обеспечить человека обезболивающими средствами,
- травмированную руку зафиксировать и подвязать платком, косынкой, другой подручной тканью к телу,
- если есть возможность, приложить лед или иным образом охладить поврежденную часть тела, следить, чтобы не произошло обморожение тканей конечности, для этого убирать охлаждающий предмет каждую четверть часа.
Ни при каких обстоятельствах не стоит вправлять плечо самостоятельно. Подобными действиями можно нанести ещё больший вред пострадавшему.
Когда вызов скорой не требуется, пострадавшего необходимо доставить в отделение травматологии непосредственно после происшествия. Вывихи плеча относятся к компетенции врача травматолога-ортопеда. При наличии осложнений требуется консультация невролога, хирурга.
К мероприятиям по восстановлению двигательных функций плеча относятся закрытое вправление вывиха и наложение специальной повязки или гипса.
Эффективные способы вправления: способ Джанелидзе, Кохера, Гиппократа, Мухина-Мота. Осуществляют их из разных положений тела как в положении лежа на спине, так сидя или стоя.
Сначала процедура осуществляется под местным обезболиванием. Если она не дает результатов, предпринимают попытку провести закрытое вправление при общем наркозе.
После этого обязательна иммобилизация конечности на срок до одного месяца при помощи гипса или повязки Дезо. Этот важный этап лечения создает условия для быстрого заживления тканей в состоянии полного покоя. Также назначаются противовоспалительные средства, и накладывается охлаждающая повязка для уменьшения боли. После вправления боль, как правило, быстро проходит. Последним, но не менее важным шагом к выздоровлению, будет реабилитация.
Намного сложнее обстоит дело с вправлением привычных вывихов. Суть проблемы заключается в нестабильности сустава из-за его недостаточного восстановления. Плечи не готовы к привычным нагрузкам, от чего случается второй и далее повторяющиеся повреждения. Данная патология лечится только оперативно.
Вывих плеча нуждается в операции, когда базовая терапия не оказывает положительного действия. Кроме того, операция нужна при хронической нестабильности плечевой головки. Известно несколько разных видов операций: Турнера, Путти, Банкарта, Бойчева. Они отличаются методами проведения, степенью инвазивности, травматичности и сроками восстановления. Наименее травматичной и малоинвазивной считается операция по Банкарту благодаря использованию артроскопа.
Другие типы операций могут быть выбраны лечащим врачом на основании общей картины лечения и осложнений.
Выздоровление после операции связано с индивидуальными показателями здоровья пациента. Обычно реабилитация занимает до 6 недель.
Реабилитация
Все кости в теле человека могут быть повреждены. Не стоит недооценивать последствия какой-либо травмы. Очень важно пройти полный курс реабилитации и соблюдать все рекомендации врача.
- медикаментозная терапия,
- физиотерапия,
- ЛФК,
- массаж.
Процесс выздоровления достаточно продолжительный:
- Первые движения осуществляются через двое суток после оказания помощи и наложения гипса. Движения кистью руки плавные, не резкие. Постепенно увеличивается нагрузка и расширяется выбор движений. Одновременно врач назначает физиотерапию.
- После снятия иммобилизирующей повязки начинается следующий этап продолжительностью до двух недель. На плече оставляется поддерживающая повязка. Разрешено делать массаж. Тренировки щадящие, допускаются движения плечом вверх и вниз.
- Окончательное восстановление произойдет через полгода. В этот период уже выполняются упражнения с утяжелением в разумных пределах. За счет постепенного увеличения нагрузки плечо плавно восстанавливается.
В совокупности с упражнениями после вывиха физиотерапия оказывает благотворное влияние и имеет положительный эффект в виде уменьшения отека, снятия болевых ощущений, улучшения кровообращения, питания тканей кислородом и ускорения процессов восстановления.
- низкоинтенсивной/высокоинтенсивной импульсной магнитотерапии,
- криотерапии,
- индуктотермии,
- парафина,
- электрофореза.
Применение того или иного физиотерапевтического воздействия возможно только после консультации с лечащим врачом, так как все эти процедуры имеют свои противопоказания.
У детей

Вывих плечевого сустава у детей может носить врожденный либо травматический характер. В случаях, когда имели место родовые травмы, или в период внутриутробного развития у ребенка развилась патология суставов, говорят о врожденной травме.
Если вывих плеча у ребенка произошел вследствие травмы или неосторожного падения, удара, то речь идёт о травматическом виде повреждения. У малышей такие травмы происходят в процессе активной игры или во время занятий спортом. Дополнительными причинами подобных недугов могут стать излишний вес ребенка и наследственность.
Симптомы схожи с теми, что появляются у взрослых. Терапия производится по тем же принципам. Важную роль играет реабилитация, помогающая суставу полностью восстановиться.
Осложнения
Наиболее распространенным осложнением выделяют повторный вывих. Зачастую люди пренебрегают реабилитацией. Эта ошибка мешает суставу окончательно выздороветь, и в результате неизбежны повторные повреждения, которые приводят к привычному их виду. Единственным вариантом на пути излечения является операция.
Профилактика
Чем более крепким будет плечевой пояс, тем меньше риск травмирования. Поэтому основными направлениями в профилактике данных патологий будут регулярные занятия спортом, здоровый образ жизни, недопустимость самолечения при возникновении травм. Тренировки должны осуществляться со всеми группами мышц для формирования прочного мышечного корпуса.
Даже не пытайтесь справиться с этой травмой самостоятельно.
Как узнать, что это вывих
Вывих — травма, с которой может столкнуться каждый. Неудачно спрыгнул с бордюра или приземлился на локоть при падении, или слишком энергично стукнул по баскетбольному мячу, да даже просто слишком широко зевнул… Глухой щелчок (впрочем, на фоне внезапно возникающих свежих и более чем неприятных ощущений его замечают не все) — и что-то заклинило.
Прежде всего, не паникуйте. Возможно, болезненные ощущения — это лишь мышечный спазм, вызванный ударом, или, положим, растяжение связок. Неприятно, но относительно безопасно. Поэтому глубже вдохните (это поможет уменьшить боль) и рассмотрите пострадавшую часть тела.
Вывих — это смещение костей в суставе.
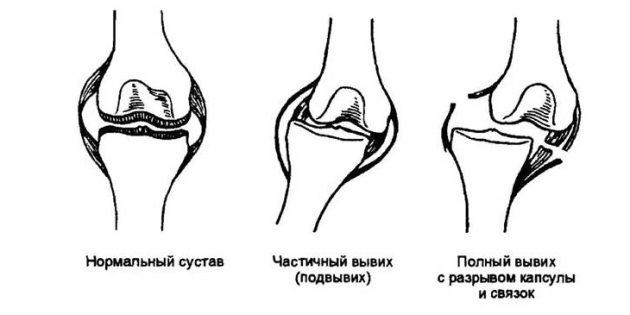
В зависимости от степени смещения внешние проявления могут отличаться. Но в целом это не важно. Запомните всего четыре симптома Dislocation . При любом из них нужно как можно скорее отправляться к травматологу!
Чего нельзя делать при вывихе
Заподозрив вывих, ни в коем случае не совершайте эти распространённые ошибки.
Прежде всего потому, что у вас может быть не вывих, а перелом. Симптомы этих травм очень схожи Dislocation , а отличить одну от другой подчас возможно лишь с помощью рентгена. Пытаясь вправить поломанные кости, вы только увеличите повреждения.
Как оказывать первую помощь при вывихе
1. Обеспечьте пострадавшему суставу максимальную неподвижность: не сгибайте колени, локти, пальцы, не двигайте челюстью…
autogear.ru
2. Приложите к травмированной области что-нибудь холодное — пакет со льдом или замороженными овощами (не забудьте обернуть его тонкой тканью), грелку с ледяной водой. Холод остановит развитие отёка и снизит болезненные ощущения.

yimg.com
3. Примите болеутоляющее на основе ибупрофена или парацетамола.

allmed.pro
4. И поторопитесь к врачу!
rambler.ru
Как будут лечить вывих
Лечение начинается с медицинского осмотра. Травматолог или хирург, скорее всего, отправит вас на рентген — чтобы убедиться, что речь идёт именно о вывихе, а не о переломе или треснувшей кости. В некоторых случаях может потребоваться МРТ: томография поможет медику оценить повреждения мягких тканей вокруг сустава.
Дальнейшие действия зависят от того, что именно обнаружит врач. Чаще всего лечение включает в себя следующие пункты.
То есть вернуть сдвинувшиеся кости в правильное положение. Эта процедура довольно болезненна, так что может потребоваться анестезия — местная или даже общая.
К ней прибегают в том случае, если справиться с вывихом вручную не удалось. Также хирургическую операцию назначают при значительных повреждениях нервов, кровеносных сосудов и связок или же повторяющихся вывихах в одной и той же зоне.
Избавившись от шины или стропы, готовьтесь долго и упорно делать суставную гимнастику и проходить физиотерапевтические процедуры. Это важный этап, который необходим, чтобы вернуть прежнюю подвижность.
Кстати, учтите: если сустав хотя бы раз был вывихнут, велика вероятность, что однажды это повторится опять. Чтобы уменьшить риски, следуйте всем рекомендациям врача. И конечно же, берегите себя.
Вывих голеностопа приводит к патологическому смещению костей, которые формируют сустав данной части ноги. Иногда при переломе лодыжки диагностируется полный вывих голеностопа. Такое повреждение часто связано с надрывом, разрывом, растяжением тканей связок или подвывихом – смещением части поверхности сустава.
Такие травмы зачастую происходят из-за удара во время падения или движения по скользкой или неровной поверхности. Симптомы вывиха голеностопа заключаются в отеке, болевом синдроме, патологии опоры и движения. Что делать при вывихе ноги, и как правильно оказать помощь пострадавшему?
Суть проблемы

Голеностопный сустав – система суставных блоков, состоящая из большеберцовой, малоберцовой и таранной кости. Механизм рассматриваемой травмы основан на смене стандартного расположения суставной поверхности одной из костей по отношению друг к другу. Вывих ноги в районе щиколотки может быть полным и сопровождаться тяжелыми последствиями или неполным, который приводит к растяжению или повреждению связок. Травмы такого рода сопровождаются повреждениями скрытого характера, но в определенных ситуациях они могут привести к открытым переломам.
Под таранным вывихом подразумевается вывих стопы по отношению к таранной кости в ладьевидном, пяточном суставе. В момент травмы стопа может подвернуться внутрь или наружу. При движении внутрь травмируются связки большеберцовой кости. Внешний вывих приводит к повреждению малоберцовых связок голеностопного сустава.

Степени повреждения связок
Надежность фиксации связками голеностопного сустава напрямую влияет на степень вывиха.
Учитывая характер травмы, степень воздействия на связки, суставы и мышцы голени может быть разной:
Зачастую подвывих голеностопного сустава приводит к нарушению целостности соединительных связок между большеберцовой и малоберцовой костями. Подобные травмы чаще встречаются у людей с избыточным весом. Каждый последующий вывих лодыжки провоцирует разрушение тела хряща сустава, что может привести к артрозу.
Классификация подвывихов и вывихов
Вывихи ноги в рассматриваемой зоне можно классифицировать следующим образом:
- Внутренний вывих проявляется при переломе лодыжки с внутренней стороны;
- Наружный вывих наблюдается при переломе лодыжки с наружной стороны;
- Задний вывих – при переломе задней части большой берцовой кости;
- Передний вывих является последствием травмы суставов или различных переломов нижней трети большой берцовой кости.
Рассматриваемые травмы могут быть комбинированными, с разрывом межберцового синдесмоза, двух- или трехлодыжечный перелом, надрыв и разрыв большого количества связок или капсулы сустава. Неправильное лечение подобных травм или затягивание с обращением в больницу может привести к тяжелым нарушениям опоры при ходьбе, постоянной болевой симптоматике и развитию артроза.

Причины вывиха голеностопа
К вывиху голеностопного сустава могут привести следующие причины:
- Удар;
- Падение с высоты;
- Неосторожность при повороте;
- Неправильное приземление на ногу;
- С возрастом без регулярных тренировок, ткани связок могут ослабевать;
- Малоберцовые мышцы недоразвиты с рождения;
- Высокий подъем стопы;
- Небольшое растяжение мышц связок, полученное раннее;
- Нарушение нейромышечного аппарата мышц;
- Постепенное ослабевание мышц, связанное с неправильной ходьбой и постановкой стопы.
Наличие определенных болезней может патологически влиять на плотность костей и связок, повышая нагрузку на стопу.
К данным болезням относятся:
![]()
Туберкулез;- Сахарный диабет;
- Болезни онкологического характера;
- Ожирение;
- Парез мышц;
- Воспалительный процесс в сухожилиях и связках;
- Патологические процессы в период внутриутробного развития.
Симптоматика
При переломе, ушибе или вывихе стопы симптомы повреждения довольно похожи. Для исключения перелома проводится рентген травмированной конечности.
При получении сложного вывиха необходимо впервые пару часов обязательно вправить повреждение, но без самодеятельности. Вправлением должен заниматься квалифицированный врач.
Среди общих признаков вывиха стопы в районе голеностопа стоит выделить следующие патологические симптомы:
- Зона стопы и щиколотки опухает, в течение суток воспаление увеличивается. Площадь отечности голени напрямую зависит от характера полученной травмы.
- Дискомфортный болевой синдром проявляется при классическом вывихе и при надрыве связок I или II степени. Открытый вывих голеностопного сустава с повреждением мягких тканей провоцирует острую боль. Неприятные ощущения постоянно возрастают, пальпация крайне болезненная.
- Дискомфортное состояние и неспособность подняться на ноги. Третья степень приводит к отсутствию контроля над стопой.
- Симптомы вывиха ноги также представлены появлением нетипичного хруста или щелчка при получении травмы.
- Воспалительный процесс повышает температуру в месте повреждения, а изредка и общую.

Первая помощь
Оказание первой помощи при вывихе ноги позволит минимизировать негативные последствия:
- Если травма незначительная, постарайтесь избавиться от обуви и носков для нормализации кровообращения в тканях. В особо тяжелых случаях этого делать не стоит, чтобы не усугубить состояние.
- Обездвижьте конечность с помощью подушки или валика.
- Приложите к травмированному месту холодный компресс для снижения отечности и частичного купирования болевой симптоматики.
- Актуально применение анальгетиков, которые более эффективны при необходимости снять сильную боль.
Воздействие холода на место вывиха ступни позволяет предотвратить дальнейшее опухание пораженной зоны, но боль данная мера устраняет частично.




Для снятия воспаления и болевой симптоматики можно принять следующие медикаменты на выбор:
- Ибупрофен, Нимесулид, Найз – борются с воспалительным процессом, снимают отек;
- Кетанов, Пенталгин, Анальгин – мощные анестетики, подавляющие боль;
- Троксевазин ускоряет рассасывание гематомы.
Вправление сустава
Любой вывих щиколотки, даже при незначительном повреждении голеностопа, требует посещения квалифицированного ортопеда. Специалисту нужно подробно рассказать об обстоятельствах травмы и симптомах. Проведя пальпацию места поражения, врач для проверки целостности кости может назначить МРТ или рентгенографию. Вправление смещенного сустава можно проводить хирургически или мануально. В последнем случае используется техника тяги ноги на себя. Пациент госпитализируется, если при вывихе образовался перелом кости. В данном случае проводится операция, которая заключается в надрезе места перелома, вправлении поврежденного участка и фиксации конечности пластинами или винтами из титана.
Лечение дома
При несложной травме можно проводить лечение вывиха лодыжки в домашних условиях по согласованию с врачом. Комплексное лечение предполагает использование следующих методов.
Далее рассмотрим, как лечить вывих стопы в домашних условиях холодом. Курс лечения домашней криотерапии продолжается в течение двух-трех суток. Ежедневно необходимо проводить несколько сеансов длительностью не более 15 минут. Лед можно прикладывать только через полотенце или марлю, избегая прямого контакта с кожей. Воздействие холода способствует замедлению процессов метаболизма за счет ускорения кровообращения, а также снимает отечность, воспаление и покраснение.
В аптеке можно приобрести специальную повязку для голеностопа на основе эластичного бинта. С виду такая повязка напоминает простой носок с обрезанной частью в районе пальцев, она удобно и надежно зафиксирует голеностоп в нужном положении.

Если специальный чехол не удалось найти, забинтовать травмированную ногу можно самостоятельно, используя эластичный бинт. Методика заключается в накладывании бинта от основания пальцев с постепенным перекрытием предыдущего слоя на 3 см. Бинт периодически перекручивается для лучшей фиксации. Концы бинта зажимаются скобами, входящими в комплект.
Что делать при вывихе стопы, если у вас нет эластичного бинта? Для фиксации можно обойтись и простым бинтом. Если травма произошла утром, не стоит слишком туго бинтовать конечность (не нарушая циркуляцию крови), поскольку эту повязку нельзя будет снимать целый день. Ночью поврежденная конечность должна отдохнуть, поэтому повязка снимается.
Мази применяются при лечении вывиха голеностопа для купирования болевой симптоматики, рассасывания гематомы и уменьшения отечности. Средства в виде геля лучше проходят через слой кожи, поэтому их лучше использовать в начале лечения.









Ассортимент кремов и мазей довольно большой, вот некоторые из них:
- Гепариновая мазь обезболивает, воздействует на сосуды, расширяя их, чем улучшает кровообращение. Курс лечения до 15 дней. Аналогами являются гели на основе декспантенола или троксерутина – Долобене-гель, Троксевазин.
- На начальных этапах лечения можно использовать Фастум-гель или Быструмгель, основным действующим веществом которых является кетопрофен. Данные препараты относятся к нестероидным противовоспалительным средствам, для которых свойственны побочные действия. Если лечение затягивается, лучше заменить их натуральными аналогами: Бадяга, Форте гель, мазь окопника.
- На второй неделе лечения можно переходить на мази с согревающим эффектом: Финалгон, Эфкамон, Апизатрон. Их действие направлено на улучшение обмена веществ в соединительных тканях голеностопа, ускорение процесса восстановления связок.
- Арника – гомеопатический препарат, снимающий воспалительный процесс, обезболивающий. Способствует регенерации и восстановлению тканей.
В восстановительную терапию входят сеансы лечебного массажа. Около двух-трех минут проводят аккуратные круговые и продольные поглаживания в зоне голеностопного сустава. Спустя пару минут выполняются поперечные растирания ребрами ладони. Далее подушечками пальцев продольными и спиральными движениями растирается каждая из лодыжек. В последнюю очередь массажируется свод стопы. Весь комплекс повторяется три раза.

Для ускорения процесса регенерации применяются следующие виды компрессов:
- Травяной компресс изготовляется из 3 столовых ложек цветов пижмы залитых 200 мл кипятка, настоянной в течение одного часа. К месту повреждения на 2 часа прикладывается пропитанная настоем повязка. Аналогами пижмы в данном рецепте могут стать мать-и-мачеха, чистотел или календула, ромашка. Для купирования болевой симптоматики можно чередовать холодный и теплый компресс.
- Разогревающий компресс делается с помощью марли, пропитанной медицинским спиртом. Травмированный сустав обматывается пропитанной повязкой, далее оборачивается целлофаном и накрывается теплой тканью.
- Состав из двух тертых картофелин на ночь наносится на голеностоп, накрывается тканью из хлопка.
- Компресс на основе яблочного уксуса разводиться в соотношении 1:2 и накладывается на 10 минут на пораженный участок.
Среди наиболее эффективных видов ванночек стоит выделить следующие:
- В одном литре кипятка заваривается зверобой, мать-и-мачеха, почки березы. После остывания жидкости до 50⁰С, ванночки принимаются перед сном каждый день в течении недели.
- Озокеритовые ванночки.
- Ванночки на основе парафина улучшают циркуляцию крови, ускоряют процесс восстановления, прогреваю связки.

Период восстановления
При вывихе голеностопа время восстановления зависит от уровня профессионализма врача и грамотно оказанной первой помощи. Не стоит упускать из внимания также такие факторы, как физиологические особенности организма, правильность назначенного лечения, эффективность лечебной физкультуры.
В период восстановления рекомендуется придерживаться следующих правил:
- При микротравмах, вывихах и подвывихах обязательным является использование эластичной повязки на протяжении двух недель. На 5-7 день отек уменьшается, а через 10 дней понемногу восстанавливается подвижность конечности. Период полной терапии составляет от 10 до 15 дней.
- Если связки не были повреждены, после вправления на 15 дней накладывается гипсовая повязка. Параллельно в течение этого периода выполняются специальные восстановительные упражнения. Срок восстановления занимает 1-1,5 месяца.
- При полном вывихе со смещением сустава, если проводилось оперативное вмешательство, можно готовиться к выписке только через 5-7 дней. До полного срастания кости травмированная конечность находится в гипсе 20 дней. При таком диагнозе период лечения длится от 1,5 до 2 месяцев.

Меры профилактики
В качестве мер профилактики можно выполнять ряд укрепляющих упражнений:
- Хождение босиком по мелкой гальке или песку.
- Ежедневная тренировка ходьбы на внутренней и внешней стороне стопы.
- Тренировка икроножных мышц. Упражнение заключается в следующем: носок стопы ставиться на любую возвышенную опору, чтобы пятка слегка свисала. Плавными движениями нужно опускать и поднимать пятку на носке.
- Прыжки на скакалке укрепят не только голеностопный сустав, но и кисти рук.
- Хорошей тренировкой будет сбор рассыпанных мелких предметов (монеты, пуговиц, камешков) на полу пальцами ног.
- При сидячей работе можно катать босыми ногами небольшую бутылку с водой или легкие гантели.
Помните, если все признаки указывают на вывих голеностопа, не стоит ждать, пока травма самостоятельно пройдет, в противном случае связки и сухожилия могут срастись неправильно, а стопа станет нестабильной из-за деформаций
Читайте также:



