Дополнительные методы исследования ревматизма
Для диагностики ревматических заболеваний используются различные методы исследования, среди которых важнейшее место занимают лабораторно-инструментальные исследования.
Физикальное исследование
Основным симптомом ревматических болезней является боль в суставах, обусловленная патологическим процессом в суставах и околосуставных тканях. Возникновение болей нередко связано с физической перегрузкой сустава, растяжением его сухожильно-связочного аппарата, раздражением синовиальной оболочки остеофитами, микроциркуляторными расстройствами, изменяющимися метеорологическими условиями и обменными нарушениями в костях сустава.
Боли нередко имеют эмоциональную окраску, приводящую к развитию депрессии и психогенных артропатий, при которых отсутствуют органические изменения в суставах даже при многолетнем наблюдении. Диагностическое значение имеют характер, длительность, интенсивность и время появления болей. Так, при ревматоидном артрите боли имеют ноющий характер, усиливаются во второй половине ночи и уменьшаются после начала движения.
Характерным является чувство скованности в суставах по утрам. Деформирующий остеоартроз сопровождается тупыми, ноющими болями, усиливающимися к концу дня после физической нагрузки и в первой половине ночи. Боли уменьшаются к утру и в покое. Нередко больные жалуются на мышечную слабость в прилежащих к пораженным суставам областях.
Важное значение имеет тщательно собранный анамнез.
- Необходимо установить начало, течение и длительность заболевания. Подагра и инфекционный артрит развиваются внезапно, а ревматоидный артрит и деформирующий остеоартроз – постепенно. По течению поражение суставов может быть рецидивирующим (при подагре), мигрирующим (при ревматизме и вирусных артритах), непрерывно прогрессирующим (при ревматоидном артрите, синдроме Рейтера) и хроническим (при деформирующем остеоартрозе).
- Поражение суставов может быть острым (менее 6 недель) и хроническим (более 6 недель).
- Ревматические заболевания могут протекать с поражением одного (моноартрит), двух-трех (олигоартрит) и более чем трех суставов (полиартрит).
- Следует уточнить, перенес ли больной или члены его семьи какие-либо инфекции (носоглоточные, кишечные, урогенные) незадолго до возникновения симптомов поражения, выявить неблагоприятное воздействие внешней среды (охлаждение, инсоляцию, травмы).
Состояние больных может быть удовлетворительным, средней тяжести и тяжелым. При осмотре выявляют припухлость суставов, обусловленную воспалительным отеком синовиальной оболочки и мягких тканей, окружающих сустав, и иногда выпотом в суставные полости. При хроническом артрите развивается дефигурация (изменение формы) суставов вследствие гипертрофии синовиальной оболочки и фиброзно-склеротических процессов в периартрикулярной ткани. Возможно обнаружение деформации суставов – стойкое изменение формы суставов за счет костных разрастаний. Припухлость сустава следует отличать от припухлости околосуставных тканей. Пальпация и баллотирование позволяют иногда выявить выпот в полости суставов и отличить его от утолщения синовиальной оболочки, капсулы или кости. Нередко припухлость выявляется только с одной стороны сустава, что может быть обусловлено воспалительными изменениями связок, сухожилий или синовиальных сумок. Пораженные суставы необходимо сравнивать с симметричными здоровыми.
Признаком воспаления может быть повышение температуры кожи над суставом. Гипертермия обычно сопровождается изменением цвета кожи. Так, ярко-красная окраска кожи характерна для артрита большого пальца стопы у больных подагрой, малиново-красный – для псориатического артрита.
Обязательным при физикальном обследовании является определение объема движения каждого пораженного сустава. Определяют объем активных и пассивных движений во всех направлениях (сгибание, разгибание, отведение, приведение, супинация и пронация). Ограничение движений может быть связано с болью и выпотом, развитием фиброзных и костных анкилозов, главным образом при хроническом течении заболевания. При движении в суставах могут возникнуть щелчки, источником которых могут быть внутрисуставные образования или сухожилия. Например, трение между бедренной и большеберцовой костями может сопровождаться щелчками в коленном суставе.
Патологические изменения суставов нередко сопровождаются поражением прилежащих к ним мышц, в которых развиваются воспалительные и гранулематозные изменения, васкулиты и дегенеративно-дистрофические процессы. Клинически поражения мышц проявляются слабостью и атрофией, но они обычно не являются основными симптомами заболевания. Единственное ревматическое заболевание, при котором поражение мышц определяет клиническую картину, является дерматомиозит.
Ревматические заболевания сопровождаются разнообразными поражениями кожи. Эритему в виде бабочки в области спинки носа выявляют при системной красной волчанке; многоморфную экссудативную эритему, округлые розовато-красные пятна или папулы на тыле кистей и стоп при синдроме Стивенса–Джонсона и дерматомиозите. Возможно развитие крапивницы – аллергической реакции немедленного типа, которая может быть острой и хронической. Хроническая крапивница характерна для системной красной волчанки, ревматоидном артрите и др.
Характерным симптомом являются узлы различной величины и плотности, расположенные в глубоких слоях кожи и подкожной клетчатки. Например, при ревматоидном артрите узелки обнаруживают в области олекранона. Подагрические узлы, отложения кристаллов мононатриевого урата – в сухожилиях, хрящах, синовиальных оболочках суставов. Наиболее частая локализация – ушные раковины, область локтей, коленных суставов, пальцев кистей и стоп.
При обследовании состояние костно-мышечной системы изучают как в статике, так и динамике. Необходимо установить патологические отклонения походки – хромоту, неравномерность длины шага, движение с преимущественной опорой на пятки, ходьбу на прямых ногах из-за невозможности сгибательно-разгибательных движений в коленных суставах. Следует установить способность больного подниматься и спускаться по лестнице.
Лабораторные методы исследования
Стандартное обследование включает общий анализ крови, исследование СОЭ и С-реактивного белка. Повышение СОЭ и появление С-реактивного белка происходит при инфекционных и аутоиммунных болезнях, артритах, у беременных и пожилых.
Определение ревматоидного фактора, антинуклеарных антител, комплемента и титра антител к стрептолизину-О не имеют диагностического значения при минимальных или неспецифических поражениях суставов и соединительной ткани. Проведение этих серологических исследований показано только при выраженных симптомах соответствующих заболеваний.
Диагностическое значение имеют высокий титр антинуклеарных антител и их иммунофлюоресцентное окрашивание. Наличие антител к нативной ДНК подтверждается краевым (периферическим) свечением, что характерно для системной красной волчанки.
Биохимическое исследование мочевой кислоты в сыворотке проводят для диагностики подагры.
При острых и хронических моноартритах, выпоте в сустав после травмы и подозрении на инфекционный, кристаллический артрит или гемартроз проводят пункцию сустава и аспирацию синовиальной жидкости. Оценивают общий вид и вязкость синовиальной жидкости, подсчитывают в ней количество лейкоцитов, окрашивают по Граму, проводят посев по показаниям и определяют чувствительность к антибиотикам. Наличие кристаллов определяют с помощью поляризационной микроскопии.
- При невоспалительном поражении сустава синовиальная жидкость прозрачная, янтарного цвета, вязкая (капля, выпущенная из шприца, вытягивается в длинную нить), количество лейкоцитов менее 2000 мкл -1 .
- При воспалительном поражении синовиальная жидкость непрозрачная, желтая, вязкость снижена (нити после капли отсутствуют), количество лейкоцитов превышает 2000 мкл -1 , преобладают нейтрофилы.
- При гемартрозе синовиальная жидкость имеет геморрагический характер.
- При гнойных артритах синовиальная жидкость густая, мутная, с пониженной вязкостью, количество лейкоцитов превышает 50000 мкл -1 , преобладают нейтрофилы. Синовиальную жидкость окрашивают по Граму и проводят посев.
- Кристаллы урата натрия в синовиальной жидкости при подагре игольчатые, длинные, с отрицательным двойным лучепреломлением; кристаллы пирофосфата кальция дигидрата при псевдоподагре короткие, ромбовидные, с положительным двойным лучепреломлением.
Инструментальные методы диагностики
Рентгенологическое исследование имеет большое значение в диагностике, оценке тяжести поражения суставов и последующей динамики процесса. Ранними рентгенологическими признаками большинства хронических артритов являются утолщение мягких тканей или околосуставной остеопороз. При прогрессировании заболевания развиваются обызвествление мягких тканей, хрящей, костей, сужение и неравномерность суставных щелей, эрозии, кисты субхондриального отдела костей, остеосклероз, остеофиты, костный анкилоз. Дальнейшее обследование при детальном и правильном анализе результатов рентгенологического исследования обычно не требуется.
Ультразвуковое исследование (УЗИ) имеет ограниченные показания для применения. Метод используют для выявления поражения мягких тканей, синовиальных кист и повреждений сухожилий.
Сцинтиграфия – чувствительный, но недостаточно специфичный метод диагностики воспалительных и метаболических поражений костей и околосуставных мягких тканей, не позволяющий иногда различать эти поражения. Используют 99m Tc, лейкоциты, меченные 111 In, и 67 Ga.
Компьютерная томография (КТ) – эффективный метод диагностики, позволяющий получить изображение сагиттальных, фронтальных и горизонтальных срезов всех суставов. КТ дает возможность выявить саркоилеит, остеоид-остеолиз, суставные мыши, остеомиелит и остеонекроз.
Магнитно-резонансная томография (МРТ) имеет высокую разрешающую способность и превосходит рентгеновское исследование и КТ в диагностике внутрисуставных нарушений, повреждений мягких тканей, подвывихов или артритов межпозвоночных суставов. МРТ позволяет выявить остеонекроз и остеомиелит. МРТ не имеет побочных эффектов и ионизирующего излучения. Но высокая стоимость и большая продолжительность исследования ограничивают применения МРТ. Проводят это исследование лишь в отдельных случаях, когда более простые и дешевые методы не дают достаточную информацию.
Преимущественно с ревматизмом, или острой ревматической лихорадкой сталкиваются в детском возрасте. Для заболевания характерно воспаление и сильные боли в суставах, воспаление тканей сердца, при котором имеется риск развития приобретенного порока сердца. Основной причиной развития ревматизма является наличие инфекции, вызванной бактерией стрептококком. Как правило, развитие ревматизма происходит спустя несколько недель после того, как человеком была перенесена ангина или фарингит. Методы диагностики ревматизма основаны на проведении ряда исследований.
Диагностика ревматизма
Если Вы обнаружили у себя симптомы ревматизма, которые, как правило, прежде всего, представлены повышением температуры тела, воспалением и сильной болью в суставах, то необходимо в ближайшее время обратиться к врачу. Врачом будут заданы вопросы, способствующие диагностированию заболевания, после чего им назначаются дополнительные обследования, чтобы уточнить диагноз:
- выполнение общего анализа крови. В случае наличия острой ревматической лихорадки обнаруживают повышение уровня лейкоцитов, СОЭ;
- осуществление биохимического анализа крови, который используют для того, чтобы определить уровень С-реактивного белка. Он обычно повышен в случае ревматизма и при некоторых других заболеваниях;
- сдача анализа крови на уровень антистрептолизин О, с помощью которого врачом может быть уточнено наличие в крови антител против стрептококка. Если уровень антител высокий, то это свидетельствует о недавнем перенесении больным инфекции, вызванной стрептококком группы А;
- выполнение электрокардиографии (ЭКГ) во время приступа острой ревматической лихорадки, с помощью чего возможно выявление нарушения работы сердца, встречающееся при ревмокардите;
- проведение рентгена грудной клетки, который используется для того, чтобы определить размеры сердца. Как правило, у больных ревматизмом сердце оказывается увеличенным;
- выполнение УЗИ сердца, благодаря которому врачом определяются размеры полостей сердца, направление движения крови в полостях сердца и крупных сосудах, наличие повреждений клапанов. С помощью УЗИ возможно выявление пороков сердца.
Таким образом, диагностику ревматизма осуществляют на основе данных лабораторных исследований и инструментальных методов.
Основные симптомы ревматизма
К основным симптомам ревматизма относятся возникновение воспаления и сильной боли в суставах, слабости, одышки, появление кожной сыпи, повышение температуры тела и др. Особо опасно при ревматизме воспаление сердца, которое может быть осложнено повреждением сердечных клапанов и развитием приобретенного порока сердца.
Особенности ревматизма
К особенностям ревматизма относятся:
- воспаление крупных суставов: колени, голеностопных суставов, плеч, локтей, лучезапястных суставов и пр. Суставы оказываются пораженными симметрично: к примеру, одновременно воспалены оба колена;
- развитие стремительного воспаления суставов, которое в некоторых случаях может достигать нескольких часов. В области сустава кожа становится отекшей, красной, горячей на ощупь;
- сковывание движений суставов из-за возникновения сильной боли;
- при отсутствии лечения через неделю возможно самостоятельное стихание воспаления суставов. Но при этом не исключено развитие воспаления в других крупных суставах. В целом продолжительность приступа ревматизма составляет 4-5 недель;
- возникновение одышки, сердцебиения, ощущения перебоев в работе сердца, слабости, головокружения, болей в груди. При ревматизме воспаление сердца может протекать незаметно, им может быть не вызвано каких-либо симптомов, и заболевание выявляется при проведении тщательного медицинского обследования;
- развитие нарушения координации движений, непроизвольных движений руками и ногами, подергиваний мышц лица;
- возникновение на коже красноватой сыпи, которая может сливаться в кольца, причудливые фигуры;
- возникновение подкожных узелков, имеющих плотную консистенцию. На ощупь они безболезненные. Узелки исчезают самостоятельно спустя несколько недель после появления.
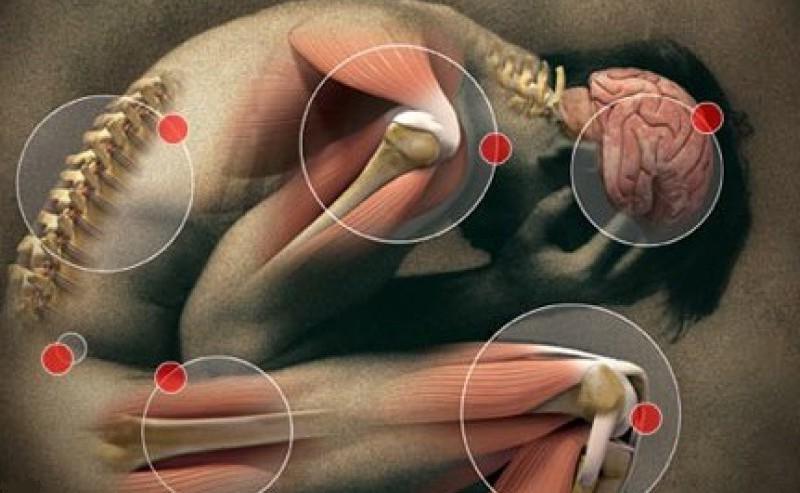
Диагностика ревматизма представляет определенную сложность, т.к. клинические проявления первичной формы заболевания отличаются высокой степенью полиморфизма. Данная патология может спровоцировать развитие осложнений, связанных с поражением аутоиммунным процессом различных органов и систем. Сейчас все чаще выявляются случаи ревматизма.
Благодаря лабораторным методам исследования удается выявить это патологическое состояние еще до того, как появляются первые признаки ревматизма. Это повышает шансы подавить заболевание еще до появления осложнений на сердце и других органах.
Методы диагностики
При подозрении на наличие любого заболевания человеку надо незамедлительно обратиться в поликлинику. Сначала пациент попадает на прием к терапевту. Этот специалист, изучая историю болезней и соотнеся появление симптомов после перенесенной стрептококковой инфекции в течение 10-14 дней, может заподозрить активизацию аутоиммунного процесса. В этом случае терапевт направляет больного на консультацию к ревматологу, который может определить, какие анализы нужно сдать, чтобы поставить диагноз ревматизм.
Для определения болезни сначала этот узконаправленный специалист проводит внешний осмотр, анализ жалоб и выявляет, относится ли пациент к группе риска, т.к. данная патология часто встречается у представителей одной семьей.
Нередко люди попадают на прием к ревматологу, когда заболевание проявляется острой симптоматикой, в т.ч. пациента беспокоят боли в суставах интенсивного характера, а при аускультации слышны аномальные сердечные шумы и нарушение ритма, являющиеся результатом ухудшения работы клапанов сердца. Это связано с тем, что нередко ревматизм развивается стремительно и его признаки могут появиться в течение нескольких недель, а иногда и дней. В дальнейшем без направленного лечения ситуация ухудшается.

Для уточнения наличия ревматизма и определения степени его активности врачи в своей практике используют различные тесты лабораторной и инструментальной диагностики.
В первую очередь необходимо проведение общего и биохимического анализов. Кроме того, назначаются специальные анализы на ревматизм и выявление стрептококкового антигена. Они позволяют выявить в крови пациента особое вещество, которое называется ревматоидным фактором.
Широко применяются и инструментальные методы диагностики ревматизма. Часто для подтверждения диагноза используется рентгенография суставов и позвоночника для оценки состояния элементов опорно-двигательного аппарата. Кроме того, может быть сразу же назначено проведение УЗИ сердца и электрокардиограммы, т.к. они позволяют точно узнать, не вызвала ли болезнь развитие порока сердца.
Существует несколько классификаций, отражающих степень активности ревматизма, но во многом скорость нарастания проявлений этого заболевания зависит не от причины, давшей толчок аутоиммунной реакции, а от индивидуальных особенностей организма.
Правильно проведенные диагностические тестирования позволяют точно определить степень активности заболевания и составить прогноз его течения. На основе данных, полученных при использовании лабораторных и инструментальных методов исследования, в т.ч. о характере боли, определяются принципы лечения и оценивается возможность пациента вести полноценный образ жизни. Группа назначается только в тяжелых случаях течения ревматизма.

Диагностические критерии
Диагностировать ревматизм крайне тяжело, т.к. основные его клинические признаки, в т.ч. проявления кардита и полиартрита, являются неспецифичными. Кроме того, смазать картину могут симптомы со стороны других систем. Часто при определении этого нарушения используются диагностические критерии ревматизма Киселя , Джонса , Нестерова. К основным диагностически ценным проявлениям, дающим возможность выявить наличие данного заболевания, относятся:
- полиартрит,
- кардит,
- мелкие образования под кожей в виде узлов,
- кольцевидная эритема.
Разработанные критерии диагностики ревматизма по Нестерову-Киселю-Джонсу к основным параметрам, по которым можно с высокой вероятность подтвердить болезнь, относят положительный ревматический анамнез, т.е. выявление взаимосвязи имеющейся у пациента клиники с перенесенной ранее носоглоточной инфекцией, вызванной стрептококковым агентом. К главным критериям, позволяющим диагностировать ревматизм, относится и наличие в семейном анамнезе родственников, страдающих ревматоидным артритом (РА) или кардиосклерозом.
Кроме этого, к основным диагностическим критериям, позволяющим быстрее выявлять наличие данного заболевания у пациента, относится доказательство exjuvantibus, т.е. появление выраженного улучшения состояния больного после 3-5 дневного курса лечения антиревматическими препаратами. Если пациенты после приема данных лекарственных средств перестают ощущать острую боль в суставах и снижается интенсивность других присутствующих признаков болезни, в т.ч. поражения ЦНС, это может свидетельствовать о наличии ревматизма.

Однако в данном случае больному необходимо объяснить, что имеющиеся улучшения не отменяют необходимости прохождения всего цикла комплексной терапии. Это крайне важный момент, т.к. некоторые пациенты не осознают, что симптомы и лечение взаимосвязаны и при отсутствии направленной терапии развивается тяжелая форма болезни, появляются более стойкие проявления и выраженное поражение тканей сердца и других органов.
Помимо основных диагностических критериев при постановке диагноза учитываются и вспомогательные. К ним относятся следующие отклонения:
- повышение температуры,
- чрезмерная потливость,
- абдоминальный синдром,
- воспаление и сильные отеки суставов,
- лихорадка,
- носовые кровотечения,
- повышенная утомляемость,
- общая слабость,
- нейтрофильный лейкоцитоз,
- повышенное СОЭ,
- появление С-реактивного белка в крови,
- гиперфибриногенемия,
- повышение уровня глобулинов и т.д.

Комплексная диагностика и лечение специальными препаратами позволяет исключить ряд других заболеваний, которые могут иметь схожие симптомы. Дифференциальная диагностика ревматизма предполагает исключение таких патологий, как:
- туберкулез,
- неспецифический полиартрит,
- тиреотоксикоз,
- септический эндокардит,
- невроз.
Ревматический полиартрит следует дифференцировать от реактивных форм артрита, возникающих при сальмонеллезе и других инфекционных заболеваниях. Наибольшие сложности возникают при процессе дифференциации ревматического кардита с другими заболеваниями сердца, в т.ч. сердечной недостаточностью, митральным стенозом, функциональной кардиомиопатией при вегето-сосудистой дистонии. Только после того как будут исключены все другие патологии, способные вызывать ту или иную симптоматику у пациента, врач может начать лечить его.

Лабораторные анализы
Лабораторным методам диагностики отводится главное место при подтверждении ревматизма, т.к. они позволяют выявить инфильтрацию антителами, лимфоцитами и изменения в крови. При таком патологическом состоянии, как ревматизм, показатели анализа крови дают возможность уточнить не только наличие этого нарушения, но и степень его активности. Врач уже на первой консультации укажет, какие анализы сдают для подтверждения ревматизма. Часто проводятся:
- общий анализ крови (ОАК),
- общий анализ мочи,
- биохимия,
- иммунологические пробы.
Нередко сдавать кровь на анализ приходится несколько раз, чтобы подтвердить наличие болезни. Лабораторная диагностика начинается с проведения ОАК с подсчетом тромбоцитов и ретикулоцитов. Учитывая, что у большинства больных ревматизмом анализ крови показывает наличие анемии, вызванной воспалительным процессом, сразу же может быть выявлено умеренное снижение эритроцитов.
Кроме того, определятся снижение содержания железа с одновременным повышением общей железосвязывающей способности. При расшифровке анализа нужно учитывать, что степень выраженности анемии находится в прямой зависимости от активности воспалительного процесса при РА. Этот параметр крайне важен.
При ряде ревматологических заболеваний, в т.ч. синдроме Шегрена, РА с системными проявлениями, саркоидозе и склеродермии, выявляется выраженная эозинофилия. В большинстве случаев показатели количества эозинофилов более 0,7X109/л. Кроме того, при проведении данного этапа лабораторной диагностики выявляется выраженная тромбоцитопения. В анализе крови на ревматизм может указывать количество тромбоцитов более 400Х109/л. Общий анализ для диагностики ревматизма позволяет выявить и умеренный лейкоцитоз, выраженный повышением количества лейкоцитов до 9,0Х109/л.
Кроме того, ОАК почти в 100% случаев показывает повышенное СОЭ. Это крайне достоверный критерий наличия и степени выраженности воспалительного процесса в суставах, мышцах и других тканях при подагре и иных ревматологических заболеваниях. Данный лабораторный признак может присутствовать и при других нарушениях.
После получения результатов врач сопоставляет имеющиеся данные повышения в крови СОЭ с нормой у женщин по возрасту и другим параметрам. Для мужчин имеются другие нормы, позволяющие выявить степень выраженности отклонения в скорости оседания эритроцитов.
В действительности почти все лабораторные показатели при ревматизме имеют отклонения от нормы.

Лабораторные методы исследования при ревматизме важны. Нередко больного просят сдать анализы мочи. При РА исследования мочи выполняются для уточнения наличия гломерулонефрита, вызванного стрептококком. Нередко в моче при ревматизме выявляются специфические белки Бенс-Джонса, эритроцитурия и другие отклонения. Эти изменения в составе показывают степень поражения почек.
Обязательно выполняется биохимический анализ крови. Перед сдачей крови на анализ следует отказаться от приема пищи утром . Анализ позволяет выявить прогрессирующую диспротеинемию из-за стремительного увеличения содержания фракции глобулиновых белков.
При развитии амилоидоза почек, РА, отличающемся системными проявлениями, и нефротическом синдроме отмечается гопопротеимия. Достоверными лабораторными признакам активности ревматизма являются повышенные показатели серомукоида, фибриногена и сиаловых кислот, С-реактивного белка (СРБ). Они наблюдаются в анализе крови при РА почти в 100% случаев и указывают на активизацию воспалительного процесса. Зная, какой титр веществ был раньше, можно спрогнозировать течение болезни.
Кроме того, выполняются специфические биохимические анализы крови на ревматизм. Для выявления того, острый или хронический процесс протекает в организме человека, назначается исследование С-реактивного белка. В норме он отсутствует или его концентрация крайне низка и составляет не более 0,002 г/л. На наличие РА может указывать изменение его концентрации в сторону повышения до уровня 0,01 г/л и более. В тяжелых случаях может наблюдаться его повышение до отметки 5 мг/л.
Насколько С- реактивный белок повышен, показывает степень активности ревматизма.
Нередко при проведении биохимии выявляются нарушения свертываемости крови. Кроме того, анализ дает возможность определить повышенный уровень мочевины и креатинина, что указывает на развитие почечной недостаточности. Биохимический анализ крови при ревматоидном артрите может показывать и увеличение уровня щелочной фосфаты и других соединений
При таком заболевании, как ревматизм, лабораторные исследования предполагают проведение иммунологических проб. Изучение неспецифичного иммунитета включает в себя определение уровня:
- моноцитов,
- лейкоцитов,
- оценку компонентов системы комплемента,
- активности мононуклеарных фагоцитов.
Проводится оценка состояния клеточного иммунитета путем подсчета процентного соотношения Т-лимфацитов, Х-хеллеров. Для определения активности гуморального иммунитета выполняется определение количества иммуноглобулинов IgG, IgA, IgM, IgD, IgE.
Чтобы выявить, был ли ревматизм запущен стрептококком группы А, нередко проводится АСЛО. Могут использовать и другие серологические и бактериологические тесты. Для выявления ревматизма часто используется анализ АЦЦП. При выполнении АЦЦП показатели крови при ревматоидном артрите, ревматизме сердца и других аутоиммунных отклонениях будут отличаться от нормы в 80% случаев. Кроме того, выполняются анализы на антитела следующих типов:
- антинуклеарные,
- к гистонам,
- к рибонуклеопротеидам,
- к Sm-антигену,
- к Ro(Robert)/SS-A,
- к La(Lane)/SS-B,
- к кардиолипину,
- к Scl-70,
- к аминоацилсинтетазе тРНК,
- АФА,
- АсА,
- АФЛ.
Если клинические проявления со стороны суставов выражены отчетливо, может потребоваться исследование синовиальной жидкости. В норме она является стерильной. При ревматизме ее химический состав претерпевает некоторые изменения. Результаты анализов дают возможность точно поставить диагноз.
Электрокардиограмма
Учитывая, что повреждение сердца при развитии ревматизма у взрослых и детей не является редкостью, в большинстве случае врачами назначается электрокардиограмма. Картина, присутствующая на ЭКГ, позволяет распознать имеющиеся нарушения в работе сердечных мышц.
Изменения ритма, которые могут быть выявлены при проведении данного исследования, нередко указывают на то, что у пациента может развиваться ревмокардит.
ЭКГ при ревматизме проводят с определенной частотой. Это необходимо для предупреждения развития осложнений со стороны сердца. Данное обследование может дополняться УЗИ.
Рентген
При ревматизме диагностика предполагает использование метода рентгенографии. Часто выполняются снимки пораженных суставов. С помощью этого исследования диагностируют нарушения в работе опорно-двигательного аппарата как у ребенка, так и у взрослого пациента. На снимке видны повреждения суставов и степень их выраженности.
Даже минимальное сужение суставных щелей и деформации, которые часто встречаются при ревматизме, говорят о том, что патология протекает в активной форме. В большинстве случаев рентген позволяет подтвердить диагноз и точно определить, какие изменения в суставах произошли при этом заболевании.
Читайте также:


