Дисплазия соединительной ткани сердечной мышцы
В последние годы отмечается увеличение числа врожденных пороков развития и наследственных заболеваний, а также нарастание распространенности различных вариантов соединительнотканной дисплазии из-за ухудшения экологической обстановки.
В последние годы отмечается увеличение числа врожденных пороков развития и наследственных заболеваний, а также нарастание распространенности различных вариантов соединительнотканной дисплазии из-за ухудшения экологической обстановки. По современным представлениям синдром соединительнотканной дисплазии определяют как самостоятельный синдром полигенно-мультифакториальной природы, проявляющийся внешними фенотипическими признаками в сочетании с диспластическими изменениями соединительной ткани и клинически значимой дисфункцией одного или нескольких внутренних органов (В. А. Гаврилова, 2002).
Частота диспластического сердца составляет 86% среди лиц с первичной недифференцированной ДСТ (Г. Н. Верещагина, 2008).
По современным представлениям к синдрому ДСТС относят пролапсы клапанов сердца, аневризмы межпредсердной перегородки и синусов Вальсальвы, эктопически крепящиеся хорды митрального клапана и многие другие.
В основе патологии лежит неполноценность внеклеточного матрикса, его коллагеновых структур.
Диспластическое сердце формируют:
II. Костно-вертебральные дисплазии и деформации со сдавлением, ротацией, смещением сердца и перекрутом крупных сосудов: по данным Урмонаса В. К. и др. (1983). Деформации грудной клетки и позвоночника приводят к развитию торако-диафрагмального синдрома, ограничивающего работу всех органов грудной клетки.
III. Особенности строения сердца и сосудов:
IV. Патология органов дыхания со снижением жизненной емкости легких:
Миксоматозная дегенерация створок, хорд, подклапанных структур — генетически детерминированный процесс разрушения и утраты архитектоники коллагеновых и эластических структур соединительной ткани с накоплением в рыхлом фиброзном слое кислых мукополисахаридов. При этом признаки воспаления отсутствуют. В основе — дефект синтеза коллагена III типа, что приводит к истончению фиброзного слоя, створки увеличены, рыхлые, избыточные, края закручены, иногда определяется бахрома. Первичный локус аутосомно-доминантного миксоматоза при ПМК локализован в хромосоме 16. Morales A. B. (1992) выделяет миксоидную болезнь сердца.
В популяционных исследованиях феномен ПМК выявлен у 22,5% детей в возрасте до 12 лет. У детей с ДСТ ПМК обнаруживается значительно чаще — у 45–68%.
Клинические проявления ПМК у детей варьируют от минимальных до значительных и определяются степенью соединительнотканной дисплазии сердца, вегетативными и психоневрологическими отклонениями.
При аускультации характерными признаками пролапса митрального клапана являются изолированные щелчки (клики), сочетание щелчков с позднесистолическим шумом, изолированный позднесистолический шум, голосистолический шум.
Происхождение шума связано с турбулентным током крови, связанным с выбуханием створок и вибрацией натянутых хорд. Позднесистолический шум выслушивается лучше в положении лежа на левом боку, усиливается при проведении пробы Вальсальвы. Характер шума может меняться при глубоком дыхании. На выдохе шум усиливается и иногда приобретает музыкальный оттенок. Нередко сочетание систолических щелчков и позднего шума наиболее отчетливо выявляется в вертикальном положении после физической нагрузки. Иногда при сочетании систолических щелчков с поздним шумом в вертикальном положении может регистрироваться голосистолический шум.
Голосистолический шум при первичном пролапсе митрального клапана наблюдается редко и свидетельствует о наличии митральной регургитации. Этот шум занимает всю систолу и практически не меняется по интенсивности при перемене положения тела, проводится в подмышечную область, усиливается при проведении пробы Вальсальвы.
Основными методами диагностики ПМК являются двухмерная Эхо-КГ и допплерография. ПМК диагностируют при максимальном систолическом смещении створок митрального клапана за линию кольца митрального клапана в парастернальной продольной позиции на 3 мм и более. Наличия изолированного смещения передней створки за линию кольца митрального клапана в четырехкамерной верхушечной позиции недостаточно для диагностики ПМК, это служит основной причиной его гипердиагностики.
Эхо-КГ-классификация миксоматозной дегенерации (МД) (Г. И. Сторожаков, 2004):
Степень регургитации при ПМК зависит от наличия и выраженности миксоматозной дегенерации, количества пролабирующих створок и глубины пролабирования.
В состоянии покоя митральная регургитация (МР) первой степени диагностируется у 16–20%, вторая степень — у 7–10% и третья степень — у 3–5% детей с ПМК.
Прогноз больного с ПМК определяет степень митральной регургитации. При этом любая степень пролабирования приводит к изменениям перфузии миокарда, изменениям чаще в области передней стенки ЛЖ и межжелудочковой перегородки (Нечаева Г. И., Викторова И. А., 2007)).
Тяжелые осложнения при ПМК у детей встречаются нечасто. Ими являются: жизнеугрожаемые аритмии, инфекционный эндокардит, тромбоэмболия, острая либо хроническая митральная недостаточность и даже внезапная смерть.
У детей митральная недостаточность при ПМК протекает чаще всего бессимптомно и диагностируется при допплерэхокардиографическом исследовании. В последующем при прогрессировании регургитации появляются жалобы на одышку при физической нагрузке, снижение физической работоспособности, слабость, отставание в физическом развитии.
ПМК является высоким фактором риска возникновения инфекционного эндокардита. Абсолютный риск возникновения заболевания выше, чем в популяции, в 4,4 раза.
Диагностика инфекционного эндокардита при ПМК представляет определенные трудности. Поскольку створки при пролапсе избыточно фестончатые, это не позволяет выявить начало формирования бактериальных вегетаций по данным эхокардиографии. Поэтому основное значение в диагностике эндокардита играют: 1) клиническая симптоматика инфекционного процесса (лихорадка, ознобы, сыпь, и другие симптомы), 2) появление шума митральной регургитации и факт обнаружения возбудителя при повторных высевах крови.
Частота внезапной смерти при синдроме ПМК зависит от многих факторов, основными из которых являются электрическая нестабильность миокарда при наличии синдрома удлиненного интервала QT, желудочковых аритмий, сопутствующая митральная недостаточность, нейрогуморальный дисбаланс.
Риск внезапной смерти при отсутствии митральной регургитации низкий и не превышает 2:10 000 в год, в то время как при сопутствующей митральной регургитации увеличивается в 50–100 раз.
В большинстве случаев внезапная смерть у больных с ПМК носит аритмогенный генез и обусловлена внезапным возникновением идиопатической желудочковой тахикардии (фибрилляции) или на фоне синдрома удлиненного интервала QT.
В редких случаях в основе внезапной сердечной смерти у больных с ПМК может лежать врожденная аномалия коронарных артерий (аномальное отхождение правой или левой коронарной артерии), приводящая к острой ишемии миокарда и его некрозу.
Таким образом, основными факторами риска внезапной смерти у детей с синдромом ПМК являются: желудочковые аритмии III–V градации по Lown; удлинение корригированного интервала QT более 440 мс; появление ишемических изменений на ЭКГ во время физической нагрузки; кардиогенные обморочные состояния в анамнезе.
ДСТС являются одними из неблагоприятных факторов, предрасполагающих к развитию аритмических осложнений в детском и подростковом возрасте, в том числе гемодинамически значимых. В структуре нарушений ритма у детей с ДСТС чаще выявляются наджелудочковая экстрасистолия в патологическом количестве и желудочковая экстрасистолия, взаимосвязанные со степенью кардиальной дисплазии (Гнусаев С. Ф., соавт., 2006).
Морфологическими проявлениями синдрома ДСТС у детей с сопутствующей патологией почек, по данным Домницкой Т. М., Гавриловой В. А. (2000), являются: шаровидная или треугольная форма сердца, закругление верхушки сердца, увеличение массы сердца в 1,4–2,5 раза, утолщение и укорочение хорд митрального клапана, отхождение хорд в виде веера, гипертрофия сосочковых мышц, воронкообразная форма митрального клапана, открытое овальное окно. Миксоматозная дегенерация створок атриовентрикулярных клапанов наблюдалась у большинства больных с синдромом ДСТС и заболеваниями органов мочевой системы (частота ее колебалась от 66,7% до 77%). Фиброэластоз эндокарда был выявлен у 10 детей анализируемой группы.
В популяции детей наиболее часто выявлялись смещение септальной створки трехстворчатого клапана в полость желудочка в пределах 10 мм, нарушенное распределение хорд передней створки митрального клапана, дилятация синусов Вальсальвы, увеличенная евстахиева заслонка более 1 см, дилятация ствола легочной артерии, ПМК, диагонально расположенные трабекулы в полости левого желудочка.
Тактика ведения детей с первичным ПМК различается в зависимости от степени выраженности пролабирования створок, характера вегетативных и сердечно-сосудистых изменений. Основными принципами лечения являются: 1) комплексность; 2) длительность; 3) учет направленности функционирования вегетативной нервной системы.
Обязательным является нормализация труда, отдыха, распорядка дня, соблюдение правильного режима с достаточным по продолжительности сном.
Вопрос о занятиях физкультурой и спортом решается индивидуально после оценки врачом показателей физической работоспособности и адаптивности к физической нагрузке. Большинство детей при отсутствии митральной регургитации, выраженных нарушений процесса реполяризации и желудочковых аритмий удовлетворительно переносят физическую нагрузку. При наличии врачебного контроля им можно вести активный образ жизни без каких-либо ограничений физической активности. Детям можно рекомендовать плавание, лыжи, коньки, катание на велосипеде. Не рекомендуются спортивные занятия, связанные с толчкообразным характером движений (прыжки, борьба каратэ и др.). Обнаружение у ребенка митральной регургитации, желудочковых аритмий, изменений обменных процессов в миокарде, удлинения интервала QT диктует необходимость ограничения физической активности и занятий спортом. Этим детям разрешается занятие лечебной физкультурой под контролем врача.
Лечение строится по принципу общеукрепляющей и вегетотропной терапии. Весь комплекс терапевтических мероприятий должен строиться с учетом индивидуальных особенностей личности больного и функционального состояния вегетативной нервной системы.
Важной частью комплексного лечения детей с ДСТС является немедикаментозная терапия: психотерапия, аутотренинг, физиотерапия (электрофорез с магнием, бромом в области верхнешейного отдела позвоночника), водные процедуры, иглорефлексотерапия, массаж позвоночника. Внимание врача должно быть направлено на санацию хронических очагов инфекции, по показаниям проводится тонзиллэктомия.
Медикаментозная терапия должна быть направлена на: 1) лечение вегетативно-сосудистой дистонии; 2) предупреждение возникновения нейродистрофии миокарда; 3) психотерапию; 4) антибактериальную профилактику инфекционного эндокардита.
При умеренных проявлениях симпатикотонии назначается фитотерапия седативными травами, настойка валерианы, пустырника, сбор трав (шалфей, багульник, зверобой, пустырник, валериана, боярышник), обладающий одновременно легким дегидратационным эффектом. При наличии изменений процесса реполяризации на ЭКГ, нарушениях ритма проводятся курсы лечения препаратами, улучшающими обменные процессы в миокарде (панангин, карнитин, Кудесан, витамины). Карнитин назначают в дозе 50 мг/кг в сутки на 2–3 мес. Карнитин выполняет центральную роль в липидном и энергетическом обмене.
Являясь кофактором бета-окисления жирных кислот, он переносит ацильные соединения (жирные кислоты) через митохондриальные мембраны, предупреждает развитие нейродистрофии миокарда, улучшает его энергетический обмен. В наших исследованиях 35 детям с экстрасистолией (более 15 в одну минуту) в состав комплексной терапии был включен карнитин. По окончании лечения у 25 детей экстрасистолия значительно уменьшилась, у 10 детей — не определялась.
Отмечен благоприятный эффект от применения препарата Коэнзим Q10®, который значительно улучшает биоэнергетические процессы в миокарде и особенно эффективен при вторичной митохондриальной недостаточности.
Ранняя диагностика ДСТ у детей позволяет осуществлять соответствующую реабилитационную терапию и предотвращать прогрессирование заболевания. Одним из наиболее ярких терапевтических результатов является эффективное лечение детей с ДСТ (главным образом с ПМК) при помощи магнийсодержащего препарата магния оротата — Магнерот®. Выбор препарата был обусловлен известными свойствами иона магния, отмечающимися у антиаритмических препаратов I и IV класса (мембраностабилизирующие и антагонисты кальция), а также отсутствием побочных эффектов, которые могут появляться при применении традиционной антиаритмической терапии. Учитывалось также и то, что действующим веществом препарата является магния оротат, который, индуцируя синтез протеинов, участвуя в обмене фосфолипидов, являющихся составной частью клеточных мембран, необходим для фиксации внутриклеточного магния (Громова О. А., 2007).
Препарат Магнерот® применялся в виде монотерапии в дозе 40 мг/кг в сутки в течение первых 7 дней приема, затем по 20 мг/кг в сутки в течение 6 месяцев. Результатом лечения явилось уменьшение на 20–25% глубины пролабирования створок митрального клапана и уменьшение степени регургитации на 15–17%. Терапия препаратом Магнерот® не влияла на размеры левых отделов сердца и сократимость миокарда, показатели которых до лечения находились в пределах нормы.
В исследованиях, проведенных Е. Н. Басаргиной (2008), выявлен антиаритмический эффект препарата Магнерот®. При проведении суточного мониторирования ЭКГ у детей 2-й и 3-й групп было отмечено уменьшение количества желудочковых комплексов на 50% и более у 18 (27,7%) больных. Причем у 6 детей отмечено исчезновение желудочковой аритмии или уменьшение количества желудочковых комплексов до 30–312 за сутки. У 14 (21,5%) детей количество желудочковых комплексов уменьшилось не менее чем на 30%. У двух больных отмечено увеличение количества желудочковых экстрасистол до 30% от исходного уровня. Таким образом, антиаритмическая эффективность препарата Магнерот® составила 27,7%. Подобные результаты ранее получены и в других исследованиях (Домницкая Т. М. и соавт., 2005).
В то же время редкие суправентрикулярные и желудочковые экстрасистолы, если не сочетаются с синдромом удлиненного интервала QT, как правило, не требуют назначения каких-либо антиаритмических препаратов.
Таким образом, дети с синдромом ДСТС нуждаются в своевременной диагностике с использованием допплерэхокардиографии, электрокардиографии, в ряде случаев суточного мониторирования ЭКГ, назначении индивидуальной терапии и наблюдении детским кардиологом.
Терапия препаратом Магнерот® у детей с синдромом ДСТС приводит к уменьшению признаков пролапса клапанов, частоты выявления митральной регургитации, уменьшению выраженности клинических проявлений вегетативной дисфунуции, частоты желудочковых аритмий, сопровождается повышением уровня внутриэритроцитарного магния.
Волокнистые структуры организма могут иметь дефекты. Они связаны с изменениями в коллагеновых волокнах генетического характера и относятся к проблеме, которую обозначают как дисплазия соединительной ткани.
Патология распространяет свое влияние на многие системы и органы там, где присутствует соединительная ткань, нарушая их здоровье. Большая доля проблем такого характера в общем количестве заболеваний приходится на ткани сердца. О том, что это такое, дисплазия соединительных тканей сердца у взрослых и детей, расскажем в данной статье.
Особенности недуга у взрослых и детей
Болезнь может обозначить себя сразу после рождения человека или проявляться постепенно в течении жизни. У детей, новорожденных дисплазия соединительных тканей сердца присутствует чаще всего как фактор, вызывающий нарушения ритмов. Это: наджелудочковая или желудочковая экстрасистолия. Могут быть и врожденные пороки сердца, и другие нарушения.
Во взрослом возрасте выявление причины нарушений, если это дисплазия соединительной ткани, также актуально, как и в ранние годы. Диагноз проясняется с трудом.
Классификация

Однозначной общепринятой классификации заболевания еще пока не существует. Один из вариантов разделить нарушения по разновидностям, это классификация их по синдромам. Дисплазия соединительной ткани, которая поражает ткани сердца и вызывает его заболевания, включает:
- Клапанный синдром:
- дегенерация клапанов,
- всевозможные пролапсы, вызванные нарушениями соединительной ткани.
- Сосудистый синдром – недостаток компонентов в стенках сосудов, болезненные изменения в артериях, которые имеют эластический тип:
- тонус сосудов изменяется и отличается от нормы,
- давление в артериях склонно к пониженным показателям.
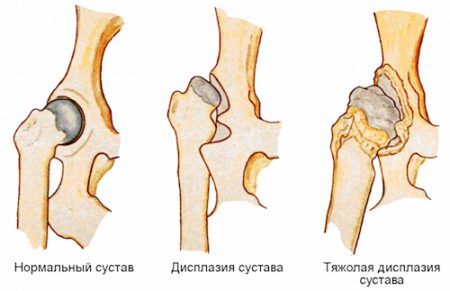
- Торакодиафрагмальное сердце – камеры имеют нормальное строение, но размеры их уменьшенные ( часто провоцирует заболевание деформация грудной клетки).
- Аритмический синдром встречается у больше половины пациентов с дисплазией соединительной ткани. Причиной является нарушение метаболизма в мышцах сердца. Аритмии могут быть инициированы клапанным синдромом. Возможны проблемы:
- пароксизмальные тахиаритмии,
- внутрижелудочковые и атриовентрикулярные блокады,
- желудочковая экстрасистолия,
- нарушения в работе водителей ритма,
- синдром перевозбуждения в работе желудочков.
- Синдром внезапной смерти – это явление может быть вызвано действием одного или нескольких одновременно перечисленных выше синдромов.
Синдром дисплазия соединительных тканей сердца в 1990 году был определен как группа заболеваний, которые вызывают болезни сердца из-за органических нарушений в соединительных тканях. Синдром включает варианты неполноценного развития соединительной ткани, которые объединяет общее название – диспластическое сердце.
Причины возникновения
Нарушения строения соединительной ткани могут быть разной природы:
- Врожденные:мутация генов, которые ответственны за создание ферментов, необходимых при синтезе коллагена и тех, что непосредственно отвечают за формирование и пространственную организацию волокон коллагена.
- Приобретенные:
- недостаточное питание,
- неблагополучная экологическая обстановка.
Симптомы дисплазии соединительной ткани сердца

Признаки аномальных явлений в работе сердца, связанных с дисплазией соединительной ткани могут быть разнообразными, потому что есть множество вариантов проявления болезни в организме. Чаще наблюдаются вегетативные нарушения и общее недомогание.
- нарушение сна,
- повышенная утомляемость,
- болезненные ощущения в сердце,
- слабое самочувствие,
- цефалгия,
- частые предобморочные состояния.
Причины, обуславливающие болезни сердца, являются одновременно симптомами возможной дисплазии соединительной ткани:
- Особенности строения сосудов, сердца и его структурных частей:
- аневризма перегородки между предсердиями,
- гипоплазия аорты или легочного ствола,
- нарушение функционирования митрального клапана — пролабирование его створок,
- проблемы, связанные с хордами: избыточная подвижность, удлинение;
- аневризмы, располагающиеся на коронарных артериях,
- функциональные нарушения проводящей системы,
- клапаны трикуспидальный и митральный имеют на створках избыточную ткань,
- легочный ствол или аорта расширены в проксимальной части,
- составляющие клапанов имеют дегенеративные изменения,
- нарушения в строении крепления хорд,
- овальное окно,
- клапаны имеют неприродное число створок,
- миокардиальные мостики,
- аномалии перегородки между желудочками.
- Конституциональные особенности:
- поворот сердца вокруг продольной и сагиттальной оси,
- «капельное” сердце,
- «висячее” сердце.
- Деформации позвоночника и грудной клетки, провоцирующие болезни сердца.
Про данные УЗИ сердца при дисплазии межпредсердной перегородки, митрального клапана, левого желудочка и другие методы диагностики недуга читайте ниже.
Диагностика
Раннее определение проблемы очень важно, потому что дает возможность поддержать состояние больного и не допустить прогрессирования болезни и, связанных с ней последствий.
- электрокардиография,
- Допплер-эхокардиография,
- электрокардиография суточного мониторирования.
Лечение
Лечебные мероприятия при заболеваниях соединительной ткани основаны на, большей части, общеукрепляющих действиях немедикаментозного характера. Целью их проведения является улучшение кровообращения и питание тканей недостающими для их полноценного функционирования компонентами. Немаловажным является подобрать для пациента распорядок дня, предусматривающий полезные нагрузки и своевременный отдых.

Терапевтическое лечение дисплазии сердца:
- лечебная физкультура – подбирают нагрузки с учетом индивидуальных особенностей больного;
- психотерапия,
- физиотерапия,
- аутотренинг,
- водные процедуры,
- массаж позвоночника,
- упражнения йоги,
- иглорефлексотерапия.
Прием препаратов, направленных на следующий результат:
- обогащение организма магнием,
- метаболического характера, подпитывание тканей необходимыми аминокислотами,
- средства, увеличивающие коллагенообразование;
- уменьшение проявлений вегето-сосудистой дистонии,
- приведение в спокойное состояние нервной системы,
- предупреждение нейродистрофии миокарда,
- профилактика антибактериальными препаратами инфекционного эндокардита.
Применяются препараты, если есть назначение врача:
- магнерот,
- коэнзим,
- панангин,
- витамины,
- карнитин,
- препараты, содержащие жирные кислоты.
Допускается лечение настоями и отварами трав, предварительно следует согласовать назначение с врачом.
- боярышник,
- шалфей,
- пустырник,
- валериана,
- багульник.
Профилактика
Если в семье есть люди, у которых выявлена проблема нарушения соединительной ткани, то важно:
- чтобы всех членов семьи наблюдал один специалист,
- семейный врач берет на себя координирование наблюдения членов семьи другими специалистами,
- в таких семьях в качестве профилактики обозначают мероприятия по заблаговременному планированию семьи.
Осложнения

Пациенты с проблемой нарушений строения соединительной ткани должны быть в поле наблюдения специалистов. Если состояние тканей не поддерживать своевременно, а вызванные этим явлением болезни не пролечивать, то возможно дальнейшее прогрессирование патологии и тяжелые последствия.
Соединительная ткань без специальной терапии может подвергаться деградации, перерождению и вызывать необходимость хирургического вмешательства, если это возможно, например, замена клапана. Если операция невозможна, то необратимые явления могут привести к летальному исходу
Прогноз
Давайте поговорим про прогноз при синдроме дисплазии соединительной ткани с поражением сердца. Если пациент соблюдает рекомендации специалиста, относится со вниманием к своему здоровью, периодически проходит профилактические курсы лечения, то возможен позитивный прогноз с нормальным качеством жизни.
Еще больше полезной информации об особенностях дисплазии соединительной ткани сердца :
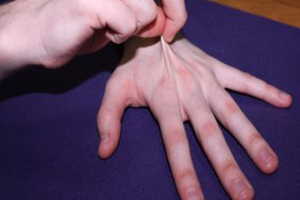
Далеко не все читатели задумывались о происхождении этих необычных качеств у юного героя и похожих на него людей.
Тем не менее совокупность симптомов, ведущим из которых является сверхгибкость, отражает неполноценность соединительной ткани.
Откуда берется удивительный талант и одновременно проблема, связанная с развитием и формированием ребенка. К сожалению, не все так однозначно и просто.
Что же такое дисплазия?
Большую роль в изучении дисплазии соединительной ткани в постсоветском пространстве сыграла Тамара Кадурина, автор монументального и фактически единственного руководства проблеме ее неполноценности.
В основе этиологии дисплазии соединительной ткани (ДСТ) заболевания лежит нарушение синтеза белка коллагена, который выполняет роль некоего остова или матрицы для образования более высокоорганизованных элементов. Синтез коллагена осуществляется в базовых соединительнотканных структурах, причем каждый подвид производит свой тип коллагена.
Что представляют собой соединительнотканные структуры?
Нужно упомянуть, что соединительная ткань – наиболее представленная гистологическая структура нашего организма. Ее многообразные элементы составляют основу хрящевой, костной ткани, клетки и волокна выступают в качестве каркаса в мышцах, сосудах и нервной системе.
Даже кровь, лимфа, подкожный жир, радужка и склера – это все соединительная ткань, берущая начало из эмбриональной основы, называемой мезенхимой.
Несложно предположить, что нарушение формирования клеток – родоначальников всех этих, казалось бы, разных структур в период внутриутробного развития, будет иметь впоследствии клинические проявления со стороны всех систем и органов.
Появление же конкретных изменений может происходить в разные периоды жизни человеческого организма.
Классификация
Сложности диагностики заключаются в разнообразии клинических проявлений, которые зачастую фиксируются узкими специалистами в виде отдельных диагнозов. Само понятие ДСТ заболеванием как таковым не является и в МКБ. Скорее это группа состояний, вызванная нарушением внутриутробного формирования тканевых элементов.
До настоящего времени имели место неоднократные попытки обобщить патологию суставов, сопровождающуюся множественными клиническими признаками со стороны других систем.
Попытку представить дисплазию соединительной ткани, как ряд врожденных болезней, имеющих сходные черты и ряд общих признаков, предприняла Т.И. Кадурина в 2000 г.
Классификация Кадуриной разделяет синдром дисплазии соединительной ткани на фенотипы (то есть по внешним признакам). Сюда включены:
- MASS-фенотип (от англ. – митральный клапан, аорта, скелет, кожа);
- марфаноидный;
- элерсоподобный.
Создание Кадуриной этого разделения продиктовано большим числом состояний, не укладывающихся в диагнозы, соответствующие МКБ 10.
Синдромные дисплазии соединительной ткани
Сюда, по полному праву, можно отнести классические синдромы Марфана и Элерса – Данло, имеющие свое место в МКБ.
Наиболее часто встречающимся и широко известным из этой группы является синдром Марфана. Это не только проблема ортопедов. Особенности клиники часто заставляют родителей ребенка обращаться в кардиологию. Именно ему соответствует описанная гуттаперчивость. Кроме всего прочего, для него свойственны:
- Высокий рост, длинные конечности, арахнодактилия, сколиозы.
- Со стороны органа зрения отмечаются отслойка сетчатки, подвывих хрусталика, голубые склеры, причем степень выраженности всех изменений может варьировать в широком диапазоне.
Девочки и мальчики болеют одинаково часто. Почти у 100% больных имеют место функциональные и анатомические изменения сердца и они становятся пациентами в кардиологии.
Наиболее пхарактерным проявлением будет пролапс митрального клапана, митральная регургитация, расширение и аневризма аорты с возможным формированием сердечной недостаточности.
Это целая группа наследственных заболеваний, основными клиническими признаками которой также будет разболтанность суставов. К другим, весьма частым проявлениям стоит отнести кожную ранимость и образование широких атрофических рубцов за счет растяжимости покровов. Диагностическими признаками могут быть:
- наличие у людей подкожных соединительнотканных образований;
- боли в подвижных суставах;
- частые вывихи и подвывихи.
Так как это целая группа болезней, которые могут наследоваться, то помимо объективных данных, врачу нужно уточнять семейную историю, чтобы выяснить не было ли в родословной похожих случаев. В зависимости от преобладающих и сопутствующих признаков выделяют классический тип:
- гипермобильный тип;
- сосудистый тип;
- кифосколиотический тип и ряд других.
Соответственно, кроме поражения суставно-двигательного аппарата будут явления сосудистой слабости в виде разрывов аневризм, кровоподтеков, прогрессирующего сколиоза, образования пупочных грыж.
Основное объективное клиническое проявление для диагностики синдрома дисплазии соединительной ткани сердца – это пролабирование (выпячивание) митрального клапана в полость желудочка, сопровождаемое при аускультации особым систолическим шумом. Также в трети случаев пролапс сопровождается:
- признаками суставной гипермобильности;
- кожными проявлениями в виде ранимости и растяжимости на спине и ягодицах;
- со стороны глаз обычно присутствуют в виде астигматизма и миопии.
Диагноз подтверждается традиционной эхокардиоскопией и анализом совокупности внесердечных симптомов. Такие дети проходят лечение в кардиологии.
Стоит отдельно остановиться на таком обширном понятии, как синдром недифференцированная дисплазия соединительной ткани (НДСТ)
Здесь вырисовывается общая совокупность клинических проявлений, не укладывающаяся ни в один из описанных синдромов. На первый план выступают внешние проявления, позволяющие заподозрить наличие подобных проблем. Это выглядит как набор признаков поражения соединительной ткани, которых в литературе описано около 100.
Тщательный осмотр и сбор анализа, особенно информации о наследственных заболеваниях, необходимы для точной постановки диагноза.
Несмотря на все многообразие этих признаков, их объединяет то, что основным механизмом развития будет нарушение синтеза коллагена с последующим формированием патологии опорно-двигательного аппарата, органов зрения, сердечной мышцы. Всего описано более 10 признаков, некоторые из них считаются главными:
- гиперподвижность суставов;
- высокая эластичность кожи;
- скелетные деформации;
- аномалии прикуса;
- плоская стопа;
- сосудистая сеточка.
К малым признакам относят, например, аномалии ушных раковин, зубов, грыжи и др.
Четкая наследственность, как правило, отсутствует, но в семейной истории могут отмечаться остеохондрозы, плоскостопие, сколиозы, артрозы, патологию органа зрения и др.
Особенности артритов у детей с ДСТ

Обследование детей с признаками артритов разного происхождения показало, что у большинства из них присутствуют признаки ДСТ. К особенностям суставного синдрома, обусловленного слабостью скелетного аппарата, относятся:
- избыточное накопление экссудата в суставной сумке;
- поражения суставов ног;
- слабовыраженные нарушения функций и образование бурситов.
То есть болезни суставного аппарата имею склонность к затяжному течению исходом в артрозы.
Принципы лечения ДСТ заключаются в организации режима дня, подбора специальной диеты, занятиями лечебной физкультурой и доступными видами спорта и рациональной психотерапии.
Эффективность лечения во много зависит от соблюдения режима труда и отдыха. Это достаточный ночной сон, утренний контрастный душ. Лечебная гимнастика должна чередоваться с периодами отдыха.
Отдыхать желательно с приподнятыми ногами, чтобы создать отток крови от нижних конечностей.

Из спортивных занятий можно рекомендовать плавание, которое хорошо разгружает суставы и позвоночник, лыжи, велосипед. Эффективна дозированная ходьба. Регулярные занятия спортом повышают адаптационные возможности организма.
Если присутствуют ортопедические дефекты стопы, рекомендовано ношение ортопедической обуви или использование специальных стелек. Для лечения разболтанности суставов – наколенников и фиксирующих средств на другие суставы.
Курсы лечебного массажа улучшают трофику мышц и уменьшают боли в суставах.
Нервно-психическая лабильность таких детей и их родственников, склонность к тревожности диктует необходимость лечения с помощью психотерапии.

Лечение с помощью диетотерапии. Больным рекомендуется рацион богатый протеинами, незаменимыми аминокислотами, витаминами и микроэлементами. Детям, не имеющим патологии желудочно-кишечного тракта, следует стараться обогатить рацион натуральным хондроитинсульфатом. Это крепкие мясные и рыбные бульоны, холодец, заливное, желе.
Необходима пища, содержащая большое количество естественных антиоксидантов, например, витамина C и E.
Сюда следует включить цитрусовые, сладкий перец, черную смородину, шпинат, облепиху, черноплодную рябину.
Дополнительно назначают продукты, богатые макро- и микроэлементами. В крайнем случае их можно заменить микроэлементами, если ребенок капризен в еде.
Медикаментозное лечение носит заместительный характер. Цель применения препаратов в данной ситуации – стимуляция синтеза собственного коллагена. Для этого используют глюкозамин и хондроитинсульфат. Для улучшения усвоения фосфора и кальция, необходимого костям и суставам, назначают активные формы витамина D.
Читайте также:


