Дисплазия фиброзная челюстных костей
Фиброзная дисплазия - довольно редкое заболевание, которое характеризуется системным повреждением скелета. При этом осуществляется замещение нормальной костной ткани опухолевидными соединительными клетками.
Основной причиной зарождения патологии считается генная мутация. Однако медики называют еще множество других предпосылок к развитию аномалии, которые могут различаться в зависимости от степени ее протекания.
Описание
Фиброзная дисплазия - специфическое опухолевидное формирование костных тканей. Аномалия развивается еще в детском возрасте, ей свойственно стремительное прогрессирующее течение. В категории всех новообразований костей эта патология составляет приблизительно 2 %. В пятой части всех случаев заболевания дисплазия повреждает челюстно-лицевую область. При этом в аномальном процессе могут участвовать околоносовые пазухи и зона виска. В отоларингологии столь серьезная болезнь встречается крайне редко, а ее причины по сей день до конца не изучены.
Особенности
Заболеванию свойственна ярко выраженная этиология, которая, кроме внешних изменений, характеризуется болевым синдромом и патологическими переломами.
Поставить диагноз "фиброзная дисплазия костей" можно даже на основании проявляющихся симптомов, но важное место занимают также инструментальные обследования, среди которых главную роль играет МРТ. Терапия во всех ситуациях предполагает оперативное вмешательство.
Патогенез
До сих пор основные предпосылки для развития и механизм зарождения патологии остаются невыясненными до конца. Однако по мнению большинства медиков, источник кроется в генных мутациях и пороках развития во внутриутробном периоде.
Итак, специалисты считают, что не последнюю роль в появлении болезни играют некоторые предрасполагающие условия:
- сбои гормонального характера;
- разлады формирования и развития костей, а также хрящей;
- аномалии связок и мышц, соединяющих суставы;
- генетическая наследственность;
- несбалансированное питание будущей мамы - отсутствие в рационе необходимого набора витаминов, полезных микроэлементов и питательных веществ;
- злоупотребление вредными привычками и пагубные внешние факторы, воздействующие негативно на женский организм в период вынашивания ребенка;
- обострение хронических патологий либо перенесенные серьезные инфекционные заболевания во время беременности;
- употребление определенных препаратов без назначения врача на ранних сроках вынашивания малыша;
- воздействие химических либо токсических элементов на организм женщины в положении;
- слишком ярко выраженный токсикоз;
- присутствие у будущей матери серьезных гинекологических патологий, связанных с маткой и придатками;
- маловодие.

Как видно, основу группы риска составляют новорожденные дети, однако медицине известны ситуации, когда такую аномалию впервые обнаружили у человека зрелого возраста. Примечательно, что у женщин эта патология выявляется намного чаще, чем у представителей сильного пола.
Разновидности
Существует несколько форм фиброзной дисплазии:
- монооссальная - поражение одной кости, симптомы при этом могут возникнуть в любом возрасте;
- полиоссальная - патологическое состояние охватывает несколько костей, к примеру, плеча или бедра, но лишь с одной стороны корпуса.
Сегодня наиболее распространенной является классификация Зацепина, которая предусматривает распределение порока на несколько основных типов.
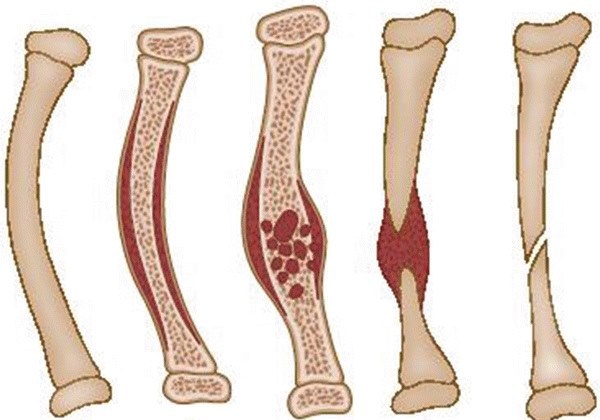
- Внутрикостная фиброзная дисплазия, может протекать и в полиоссальной, и в монооссальной форме. При осуществлении микроскопических исследований обнаруживаются очаговые образования, однако иногда ткань может охватить всю кость. Примечательно, что у пациентов, страдающих от такого заболевания, не бывает сильных костных изменений.
- Тотальное травмирование. Эта разновидность отличается от внутрикостной дисплазии тем, что поражаются все части кости, из-за чего возникает деформация, а это, в свою очередь, провоцирует регулярные переломы. Название патологии говорит само за себя: она протекает только в полиоссальной форме. Чаще всего встречается тотальная фиброзная дисплазия бедренной кости, а также берцовой.
- Опухолевый тип. Эта разновидность всегда провоцирует разрастание патологической ткани. Встречается такая дисплазия крайне редко.
- Болезнь Олбрайта. Этот вид патологии считается самым распространенным, чаще всего диагностируется среди детей. Аномалия обладает быстротечным характером и стремительно прогрессирует.
- Фиброзно-хрящевая разновидность. Особенность этой формы заключается в том, что почти всегда эта патология обретает злокачественные черты.
- Обызвествляющий тип. Особая разновидность аномалии, которая встречается чрезвычайно редко.
Дополнительные классификации
Патология различается также локализацией повреждений, чаще всего аномальные изменения охватывают:
- челюсть и череп;
- малую и большую берцовую кость;
- плечевую кость;
- позвоночник и ребра;
- коленный сустав.
Кроме того, фиброзная дисплазия черепа обладает собственной классификацией.
- Кистоподобная форма обычно поражает нижнюю челюсть. Специфические новообразования бывают множественными и одиночными.
- Склеротическая разновидность. Характеризуется возникновением мест с ярко выраженными изменениями костных тканей, из-за чего происходит их уплотнения. Чаще всего подобные аномалии затрагивают основание черепа, лобную и верхнечелюстную кость, а также нос.
- Педжетоподобная форма. Патологические изменения происходят при синдроме Педжета и основываются на увеличении объема мозговой зоны черепа.
Клиническая картина
Первые очаги заболевания возникают еще в ранние детские годы и в течение долгого времени совершенно никак не проявляют себя. Однако с ростом ребенка болезнь постоянно прогрессирует. Как правило, после завершения развития детского организма в промежуток полового созревания течение патологии становится стабильным.
Лишь в исключительных случаях дисплазия продолжает прогрессировать и в зрелом возрасте. Такое явление объясняется появлением различных осложнений либо присутствием сопутствующих болезней.

Развитие патологического процесса провоцирует увеличение объема травмированного участка и сдавливание размещенных неподалеку структур и органов, которое приводит к нарушению их функций. Одним из первоначальных симптомов поражения лор-систем может стать местное воспалительное явление, например отит либо синусит.
Первые проявления болезни
Со временем патологический очаг разрастается, увеличиваясь в размерах, при этом формируются видимые внешне изменения скелета с присутствием уплотненной припухлости. Примечательно, что этот участок не вызывает болезненных ощущений при пальпации. Кожа, покрывающая опухоль, становится истонченной и слишком блестящей вследствие ее атрофии.
У пациента могут появиться жалобы на общее плохое самочувствие, мигрень, ухудшения зрения или слуха. Это касается случаев развития дисплазии черепа. Если же речь идет о других костях скелета, то больной чаще всего замечает боль и ненормальные внешние изменения.
Симптомы
Клинические признаки патологии существенно отличаются в зависимости от локализации самого процесса. Но кое-какие общие черты имеются у всех разновидностей заболевания. Как выглядят пациенты с фиброзной дисплазией? Фото больных, мягко говоря. малоприятны, поэтому от публикации подобных снимков мы решили воздержаться. При желании читатель всегда может ознакомиться со специализированной литературой или материалами сугубо медицинских порталов. И все же, как зрительно определить признаки порока? Обычно изменения в теле пациента более чем очевидны.
К примеру, фиброзная дисплазия берцовой кости сопровождается такими симптомами:
- хромота при ходьбе;
- регулярные переломы;
- укорочение бедренной кости;
- надломы поврежденного участка.
Дисплазия коленного сустава проявляет себя иначе:
- болевой синдром, интенсивность которого значительно возрастает из-за физических нагрузок либо вследствие резкой перемены погоды;
- частичное либо полное изменение формы ног;
- характерный суставный хруст при сгибании либо разгибании колена;
- изменение формы коленного сустава и чашечки;
- повышение подвижности колена.
Патология челюстей выделяется:
- деформацией лица;
- утолщением травмированной кости;
- замедленным процессом полового созревания.
Фиброзная дисплазия костей черепа провоцирует возникновение таких проявлений:
- аномалии развития зубов;
- уменьшение объема черепа;
- преобладание мозговой зоны над лицевой частью;
- искривление первого позвонка;
- изменение околоносовых пазух.
Зачастую это заболевание приводит также к распространению патологии на тазобедренный сустав и хребет, что провоцирует всевозможные нарушения осанки.
В случае нахождения аномалии в плечевой кости возникает разлад подвижности травмированной конечности.
Болезнь Олбрайта обладает самой выраженной симптоматикой:
- сбои в работе эндокринного аппарата;
- преждевременное половое созревание у женщин;
- нарушение нормальных пропорций корпуса;
- пигментация кожи очаговой формы;
- сложные изменения костей.
Кроме того, эта разновидность патологии зачастую сопровождается нарушенным функционированием внутренних систем и органов.
Диагностика
Квалифицированный специалист может с легкостью поставить правильный диагноз на основании одних только визуальных симптомов. Первичное исследование может состоять из:
- детального опроса больного, необходимого для определения времени возникновения изначальных признаков и интенсивности их выраженности;
- изучения истории патологии и существующего анамнеза - для поисков предрасполагающего к возникновению заболевания фактора;
- внимательного физического осмотра травмированного участка, его пальпации и перкуссии.
Выявление дисплазии не предполагает осуществления лабораторных исследований мочи, крови и кала, так как они не обладают в таком случае диагностической ценностью.
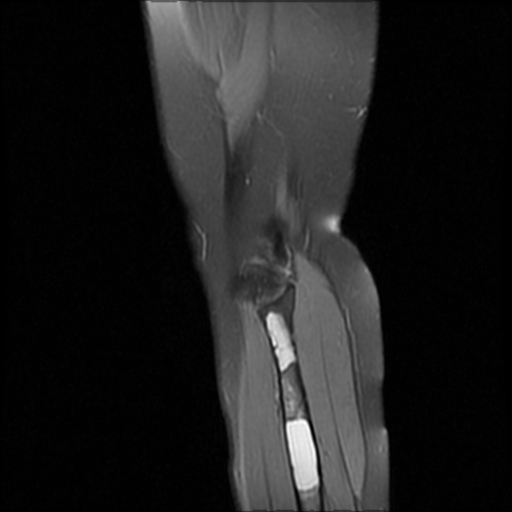
Среди инструментальных способов обнаружения болезни можно выделить:
- МРТ;
- денситометрию;
- КТ;
- рентгенографию.
Очень важна дифференциальная диагностика, которая поможет отделить патологию от всевозможных опухолей, воспалительных и гиперпластических явлений.
Кроме всего прочего, подтвердить диагноз можно с помощью эндоскопического обследования с биопсией. В таком варианте взятые анализы дополнительно отправляются на гистологическое тестирование.
Хотя в действительности очевидные изменения патологического характера хорошо видны на рентгене. Фиброзную дисплазию можно обнаружить даже на основе этого типа исследования и детального осмотра пациента. Но легкие формы болезни все же желательно подтвердить при помощи вспомогательных методик.
Лечение фиброзной дисплазии кости
Использование консервативных способов терапии, как правило, не приносит положительного эффекта. Именно поэтому обычно больным с подтвержденным диагнозом "фиброзная дисплазия" операция назначается в обязательном порядке. Такое устранение патологии рекомендуется и взрослым пациентам, и детям.
Лечение фиброзной дисплазии осуществляется путем:
- резекции травмированного участка с дальнейшей заменой костного трансплантата;
- остеотомии;
- удлинения поврежденной кости - такая операция необходима исключительно в тех случаях, когда конечность укорочена.
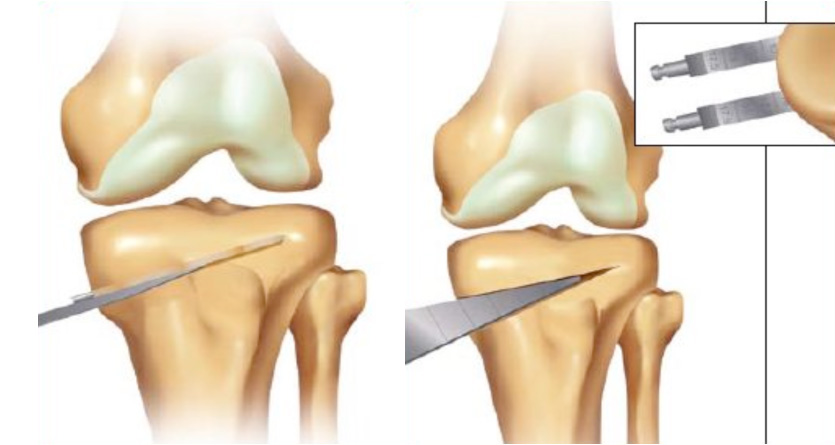
Лечение при осложнениях
Полиостотическая фиброзная дисплазия может существенно ограничивать возможности хирургов и отбирать у пациента шанс на произведение операции. В такой ситуации возможно лечение другими методиками:
- физиотерапевтические манипуляции;
- использование специальной ортопедической обуви и прочих устройств, понижающих нагрузку на поврежденные суставы и кости;
- ЛФК;
- курсы лечебного массажа.
Профилактика
Из-за того, что точный механизм зарождения порока до сих пор неизвестен, для предотвращения такого заболевания необходимо придерживаться общих правил:
- вести полноценный, здоровый образ жизни во время вынашивания ребенка и регулярно посещать гинеколога;
- соблюдать все правила безопасности, работая с токсическими, химическими и другими опасными веществами;
- соблюдать правильный, сбалансированный рацион;
- держать собственное тело в форме;
- исключить воздействие усиленных физических нагрузок на самые частые места возникновения патологии;
- систематически проходить полное медицинское обследование.
Прогноз
Исход фиброзной дисплазии обычно благоприятный. Только тяжелая полиоссальная форма аномалии способна спровоцировать появление серьезных калечащих изменений. Осложнение в качестве формирования злокачественного новообразования происходит лишь в 4 % всех случаев заболевания.
Причины
К сожалению, точно установить причины изменений до сих пор не удалось. Медики полагают, что все дело в мутациях, но доказательств пока нет.
Врачи дополнительно выделяют ряд предрасполагающих к фиброзу факторов. Среди них:
- различные гормональные нарушения, особенно опасные в детском возрасте, когда кости только формируются;
- патологии связочно-мышечного аппарата, из-за которых часто страдают область большеберцовой кости, бедра, челюстей;
- наличие предрасположенности, закрепленной генетически;
- неправильное питание женщины во время вынашивания ребенка (пренебрежение фруктами и овощами);
- действие факторов окружающей среды и вредных привычек;
- использование некоторых лекарственных средств в период беременности;
- выраженный токсикоз;
- синдром маловодия и др.
Однако все эти факторы лишь предрасполагают к развитию заболевания, но их наличие не ведет к нему в 100% случаев.
Классификация
При развитии фиброзной дисплазии костей у детей принято выделять несколько форм болезни. В первую очередь деление происходит на моно- и полиоссальную патологию. При монопатологии поражается только одна кость.
При полипатологии вовлекается в процесс несколько костей, но только с одной стороны тела. Например, может быть диагностирована фиброзная дисплазия большой берцовой кости, верхней челюсти и черепа, но только слева или только справа.
Существует еще одна классификация, в которой выделяют:
- диплазию внутрикосного типа, при которой у пациента редко наблюдаются сильные костные деформации, а при исследовании в одной или в нескольких костях есть очаги фиброза;
- тотальный тип, при котором поражается вся кость в целом, а у пациента выявляются сильные деформации костного скелета;
- синдром Олбрайта – форма болезни, диагностируемая у детей и отличающаяся быстрой прогрессией;
- фиброзно-хрящевую форму, которая отличается способностью часто перерождаться в злокачественную опухоль.
Дополнительно выделяются опухолевидная и обызвествляющая формы, но они встречаются очень редко.
Симптомы
Важно понимать, что выраженные врожденные деформации при этой болезни обычно отсутствуют. Симптомы патологии очень разнообразны, зависят от пораженного сочленения. При поражении тазобедренных костей пациент может жаловаться на легкие боли, деформация будет происходить постепенно. Иногда диагноз ставится только после того, как будет сформирован патологический перелом.
Полиоссальная форма влечет за собой поражение трубчатых костей с одной стороны. Вовлекаются больше- и малоберцовая кости, плечевая, локтевая, лучевая, бедренная. Фиброзная дисплазия костей черепа и таза также встречается при полиоссальной форме. Могут вовлекаться лопатка, ребра, позвоночник. Интересно, что кости запястья обычно не входят в процесс.
Нижние конечности всегда искривляются. Происходит это из-за того, что они вынуждены выдерживать на себе вес тела. Особое внимание обращает на себя укорочение бедренной кости. В зависимости от выраженности болезни укорочение может достигать 10 см с одной стороны. При этом пациент начинает хромать, жаловаться на боли в суставе.
Фиброзная дисплазия коленного сустава или большеберцовой кости может вести к тому, что у человека искривляется голень, замедляется рост конечности с пораженной стороны. Соответственно, часто выявляется искривление осанки. Особенно неблагоприятен процесс, если поражаются одновременно бедренные кости и кости таза.
Монооссальная патология имеет более благоприятное течение. В зависимости от вида болезни и степени выраженности варьируется степень деформации. Например, при поражении нижней челюсти может изменяться прикус, появляться выраженная асимметрия лица, а если вовлекаются ребра, деформируется грудная клетка.
Какой врач лечит фиброзную дисплазию?
Фиброзная дисплазия – сложное заболевание. Его лечением в первую очередь занимается хирург или травматолог. Если выявляются опухолевые процессы, необходимо привлечение онколога.
Диагностика
Диагностика заболевания не представляет сложностей для опытного рентгенолога. Необходимо обнаружить на снимке конечности очаги, напоминающие мутное стекло или крапчатые зоны, которые чередуются с участками плотной ткани. В некоторых случаях, если явно заметно поражение одной кости и необходимо исключить вовлечение других частей скелета, выполняется денситометрия. Также может рекомендоваться КТ-исследование.
Монооссальная патология может представлять трудности для диагностики. В этом случае рекомендуется динамическое наблюдение. Также пациенту необходимо посетить терапевта, онколога, фтизиатра. Нередко для дифференцировки туберкулезного поражения костей требуется сдать пробы на туберкулез.
Лечение
Лечится фиброзная дисплазия в основном с помощью оперативных методик. Рекомендуется удаление пораженных костных структур, замена их на трансплантаты. Если обнаруживаются патологические переломы, то пациенту накладывается аппарат Илизарова.
Если патология носит полиоссальный характер, например, обнаружена дисплазия верхней челюсти, костей черепа и конечностей, рекомендуются мероприятия по предотвращению патологических переломов. Пациенту выполняют массаж, назначают физиотерапию, лечебную физкультуру. Постоянно ведется динамическое наблюдение за процессами.
В терапии не используются лекарственные средства ввиду их неэффективности. Если препараты и назначаются, их используют в основном для коррекции сопутствующих заболеваний или облегчения симптомов.
Профилактика
На 100% эффективных методов предотвращения фиброзной дисплазии не существует, так как неизвестны причины этой болезни. Женщинам, которые заботятся о здоровье своего будущего ребенка, рекомендуется:
- отказаться от работы на вредных производствах;
- перестать употреблять алкоголь и курить;
- тщательно следить за своим питанием, контролируя поступление в организм полезных витаминов, макро- и микроэлементов;
- своевременно брать под контроль эндокринные заболевания, способные негативно сказаться на развитии плода;
- выбрать оптимальный режим труда и отдыха, чтобы воздействие стрессов в период беременности было минимальным.
Прогноз при фиброзной дисплазии в основном расценивается, как положительный. Наибольшую опасность представляет полиоссальная форма болезни, ведущая к выраженным деформациям и снижению качества жизни.
Вероятность озлокачествления составляет 0,2%, а если пациент находится под постоянным динамическим наблюдением, онкологию удается обнаружить на ранних стадиях ее развития, что позволяет предпринять меры.
Полезное видео про фиброзно-мышечную дисплазию
12.3.3. Опухолеподобные поражения костей лица
Опухолеподобные поражения (сходные с истинными опухолями) лица рассматриваются в сериях № 5, 6 МГКО. Разграничить опухолевый и диспластический характер поражения ЧЛО сложно.
Фиброзная дисплазия — порок развития кости, близкий по биологической сущности к истинным опухолям. При фиброзной дисплазии очаги характеризуются автономностью роста. При неполном удалении возможен рецидив. Новообразование чаще проявляется в период интенсивного роста лицевых костей, прорезывания постоянных зубов, активизации деятельности эндокринных органов и полового созревания. Большинство авторов считают, что фиброзная дисплазия (нередко сочетающаяся с другими пороками развития) относится к процессам дизонтогенетического происхождения и проявляется как диспластический процесс, имеющий признаки доброкачественной опухоли.
Фиброзная дисплазия одинаково часто встречается у девочек и мальчиков, иногда наблюдается в комбинации с другими врожденными заболеваниями, пороками развития, преимущественно с пороками развития зубочелюстной системы; выявляется у детей 10—15 лет и редко в младшем возрасте.
Клиническая картина. По клиническому проявлению различают моно- и полиоссальные формы, херувизм и синдром Олбрайта. В раннем детском возрасте при поражении костей лица нередко наблюдается бурный рост фиброзной дисплазии. У детей можно отметить и цикличность развития заболевания, при которой быстрый рост сменяется периодом затишья и прекращением распространения процесса.
Болевой синдром чаще отсутствует, но нередко наблюдаются ноющие боли. Ведущим симптомом фиброзной дисплазии является утолщение (как бы вздутие) в области верхней или нижней челюсти за счет разрастания остеоидной ткани.
Определенной локализации в челюстях фиброзная дисплазия не имеет. В верхней челюсти могут быть небольшие одиночные очаги, возможно диффузное поражение всей челюсти. При локализации фиброзной дисплазии в верхней челюсти и большой распространенности процесса возникают вторичные деформации костей лица и нарушение функций близлежащих органов: затрудненное носовое дыхание, нарушение обоняния, гипертрофия слизистой оболочки полости носа, нарушение зрения, экзофтальм, ограничение открывания рта при поражении всей верхней челюсти (особенно ее дистального отдела) (рис. 12.29, а, б).


Рис. 12.29. Фиброзная дисплазия верхней челюсти.
а — внешний вид ребенка; б — ортопантомограмма (диффузная форма).
В нижней челюсти очаг фиброзной дисплазии чаще локализуется в области тела и ветви (при этом опускание нижней челюсти всегда свободное). Поражение подбородочного отдела нижней челюсти отмечается редко, но встречается диффузное поражение, распространяющееся на всю челюсть.
При пальпации определяется ограниченное плотное выбухание с ровными или бугристыми краями и четкими границами. Пальпация, как правило, безболезненная, мягкие ткани лица не изменяются, слизистая оболочка полости рта в области опухоли обычной окраски, зубы неподвижны.
Рентгенологическая картина фиброзной дисплазии лицевых костей разнообразна, но более часто она проявляется в виде очаговой и диффузной форм поражения. Характерен очаг увеличения кости в объеме за счет разрастания остеоидной ткани. Кортикальный слой истончен, но нигде не прерывается. Истонченные участки кортикального слоя могут чередоваться с участками его компенсаторного утолщения и склерозирования. Структура кости равномерно уплотнена или трабекулярно-ячеистого характера, а иногда имеется сочетание того и другого.
Полиоссальное поражение встречается значительно реже. Поражение нескольких костей лица называется регионарной формой. Патологические очаги в других костях скелета могут существовать бессимптомно и выявляются при общем обследовании больного. Могут наблюдаться отдельные очаги фиброзной дисплазии в костях лица и опорно-двигательного аппарата, чаще это бывает одностороннее поражение.
Дифференциальную диагностику моно- и полиоссальной форм фиброзной дисплазии необходимо проводить с опухолями ГКО, амелобластомой, саркомой и с другими формами фиброзной дисплазии (херувизм, синдром Олбрайта), а также с первично-хроническим продуктивным остеомиелитом.
Херувизм — особая форма фиброзной дисплазии лицевого скелета. Семейно-наследственный характер заболевания обнаруживается при тщательном обследовании родителей и наблюдается одинаково часто как по линии матери, так и по линии отца. В потомстве могут встречаться как здоровые, так и унаследовавшие заболевание дети, заболевание может быть в одном или многих поколениях.

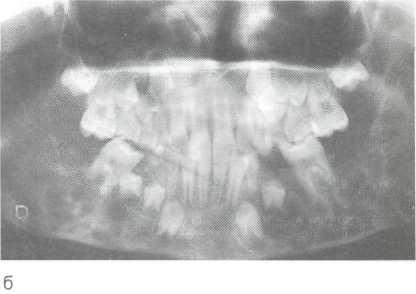
Рис. 12.30. Херувизм.
а — внешний вид ребенка; б — ортопантомограмма (ячеистое поражение нижней челюсти).
Эта форма фиброзной дисплазии обычно диагностируется в первые 3—7 лет жизни ребенка. Начало ее относится к эмбриональному периоду. Характерно симметричное утолщение или только нижней челюсти, или одновременное двустороннее утолщение верхней и нижней челюстей. Наряду с патологическими очагами в челюстях часто наблюдаются нарушение формирования, прорезывания и положения зубов, ретенция или раннее выпадение зубов. Таким образом, отмечается сочетанное нарушение развития производных мезо- и эктодермы, что позволяет трактовать херувизм как проявление эктомезодермальной дисплазии. Наиболее интенсивный рост патологических очагов происходит до 11 — 12 лет (рис. 12.30, а, б).
Заболевание протекает волнообразно. Периоды активного увеличения объема костной ткани и деформации челюстей, где располагаются очаги поражения, часто наблюдаются в 3—4 года, затем процесс может стабилизироваться, но до 11 — 12 лет возможно прогрессирующее увеличение очагов поражения. Это касается изменений как верхней, так и нижней челюсти.
Плотность очагов поражения с возрастом меняется от упругоэластичной до плотной, соответствующей плотности костной ткани. Характер рентгенологических изменений остается прежним.
В период половой зрелости у отдельных детей интенсивность роста новообразования уменьшается и отмечается костеобразование в патологических очагах челюсти.
При херувизме на рентгенограммах правой и левой сторон нижней челюсти выявляются множественные кистовидные просветления различного размера и формы. Они занимают область угла и ветви, реже захватывают задние отделы тела челюсти. Кость вздута и истончена. В переднем отделе между патологическими участками имеется участок здоровой кости, который их разделяет; иногда бывает поражена вся челюсть. Задержка развития, положения и прорезывания зубов определяется рентгенологически. Рентгенологическая картина одной стороны напоминает картину другой как по распространению процесса, так и по структуре. Число, размеры и форма ячеистых образований различны. С возрастом число ячеек уменьшается, границы их становятся нечеткими.


Рис. 12.31. Синдром Олбрайта.
а — пигментные пятна; б — поражение всей верхней челюсти.
Костные поражения, которые при синдроме Олбрайта являются главными и определяющими, ничем не отличаются от таковых при моно- и полиоссальных формах фиброзной дисплазии. Можно думать, что раннее половое развитие и очаговая гиперпигментация кожи встречаются при более тяжелых формах фиброзной дисплазии и связаны, по-видимому, с более глубокими нарушениями эмбриогенеза. С наступлением половой зрелости отмечается тенденция к приостановке процесса.
Все формы фиброзной дисплазии дифференцируют от гигантоклеточной опухоли, ее ячеистой формы, имеющей центральное расположение в челюсти, оссифицирующей фибромы, амелобластомы, саркомы, первично-хронического продуктивного остеомиелита.
Лечение фиброзной дисплазии челюстей только хирургическое. При монооссальных формах проводят резекцию челюсти (верхней или нижней) экономно в пределах здоровых тканей в сочетании с восстановительной операцией. При полиоссальной форме удалению подлежат очаги, вызывающие нарушение функции близлежащего органа, и лечение имеет паллиативный характер. Такая же тактика терапии синдрома Олбрайта. При херувизме показания к хирургическому лечению индивидуальны.
Эозинофильной гранулемой заболевают преимущественно дети и юноши, особенно часто в школьном возрасте. Наблюдается болезнь и у детей самого младшего возраста, причем у мальчиков в 3—4 раза чаще, чем у девочек. В лицевом скелете поражение имеет солитарный либо множественный характер.
Клиническая картина. Изменения альвеолярного отростка у детей грудного возраста в период, предшествующий прорезыванию зубов, характеризуются появлением на десневых валиках участков некротизированной ткани серовато-зеленого цвета, после отторжения которой остаются незажившие эрозии и язвы. В дальнейшем на этих участках наблюдается преждевременное прорезывание молочных зубов, обладающих значительной подвижностью в результате разрушения их зоны роста патологическим процессом. Описанные начальные изменения слизистой оболочки альвеолярного отростка нередко диагностируются как язвенный стоматит.
Проявление эозинофильной гранулемы в полости рта при наличии зубов у детей напоминает клиническую картину пародонтита: гингивит, образование патологических зубодесневых карманов, обнажение шеек зубов, запах изо рта, прогрессирующая подвижность и потеря отдельных зубов. Наряду с этим наблюдаются распространение эрозий и язв на прилежащие отделы слизистой оболочки, секвестрация зачатков постоянных зубов.
Изменения в полости рта на ранних стадиях заболевания могут быть первыми или единственными симптомами болезни.
Костные изменения, определяемые рентгенологически, сводятся в основном к образованию дефектов неправильно-округлой или овальной формы, как бы выбитых шлямбуром, которые очень часто видны по краю альвеолярного отростка. При наличии зубов отмечается рассасывание межзубных перегородок с образованием костных карманов.
Диагностика. Дифференцировать эозинофильную гранулему необходимо от пародонтолиза и от заболеваний Леттерера—Зиве, болезни Хенда—Шюллера—Крисчена.
Лечение хирургическое при ограниченном процессе. При обширном поражении показаны рентгенотерапия, химиотерапия (цитостатики).
Читайте также:


