Дикуль лечение ревматоидного артрита
Валентин Дикуль – разработчик уникальной методики реабилитации пациентов после тяжелых травм. Оригинальность учения — в направлении человеческих усилий на восстановление функций организма. Суставная гимнастика Дикуля – это не просто набор конкретных упражнений. Это система здравоохранения, подкрепленная деталями личного опыта и знаний, успешно демонстрируемая на практике.

Популярность гимнастики Дикуля
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Суставная гимнастика Дикуля пользуется популярностью среди пациентов и людей, заботящихся о своем здоровье. Валентин Иванович сам смог восстановиться после компрессионного перелома позвоночника, вернуться к полноценной жизни. Многочисленные последователи уникальной методики получают удивительные результаты при восстановлении функций позвоночника.
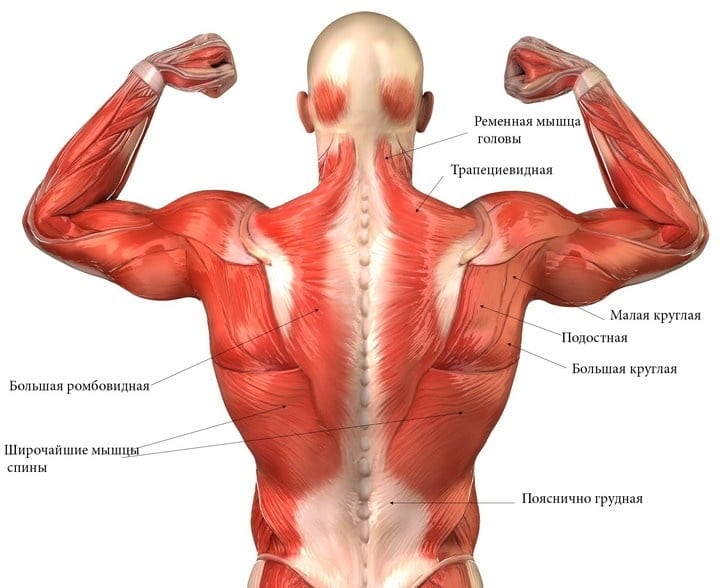
Чтобы дерево не сломалось, ему дают опору. Для позвоночника такой опорой служит мышечный корсет. Без движения мышцы атрофируются и теряют эластичность. Позвоночный столб лишается опоры, а это — прямой путь к остеохондрозу и сколиозу. Резко снижается подвижность костей, дисков и крупных суставов. В спине появляется боль, которая часто отдает в руку или ногу.
Снять мышечную блокаду и укрепить мышечный корсет – цель комплексного лечения таких заболеваний позвоночника, как грыжа дисков, остеохондроз, радикулит, сколиоз и другие. Такая терапия применяется в реабилитационных центрах. Основа основ – это лечебная физкультура. За счет нагрузок снимаются спазмы в поврежденных участках позвоночника. Такое быстрое и эффективное восстановление возможно при занятиях на специальных тренажерах. После устранения причины боли пациент приступает к следующему этапу – созданию и укреплению мышечного каркаса.
Кому показана суставная гимнастика?
Занятия гимнастикой для суставов рекомендованы при следующих заболеваниях:
- грыжи межпозвоночных дисков;
- артрит;
- артроз;
- остеохондроз;
- полиартрит;
- искривление позвоночника.
Показан гимнастический комплекс и в целях профилактики людям старше 35 лет, страдающим гиподинамией. Он будет полезен тем, чья деятельность связана с длительным стоянием. Эффект от занятий появляется постепенно, первые результаты отмечаются спустя некоторое время при регулярных тренировках.
Задачи суставной гимнастики
Системный подход к выполнению упражнений обеспечивает человеку необходимые нагрузки. Благодаря этому воздействию на организм пациенты отмечают следующий физический и моральный результат:
- укрепление мускулатуры спины и пресса;
- уменьшение отложения солей;
- омоложение организма;
- укрепление и разработка суставов;
- гибкость позвоночника;
- борьба с лишним весом;
- повышение жизненного тонуса;
- укрепление нервной системы;
- нормализация обменных процессов;
- увеличение активности;
- прилив сил.
Гимнастика Дикуля показана пациентам всех возрастов, почти не имеет противопоказаний, занимает минимум времени. В полный комплекс входят:
- мануальные процедуры;
- один из двух комплексов физических нагрузок;
- физиотерапия;
- питьевой режим.
Для получения стойкого продолжительного результата нужно набраться терпения. Первый положительный эффект появится через 3-4 месяца регулярных тренировок.
Противопоказания
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Комплекс физических упражнений имеет некоторые противопоказания. Сюда относят:
- онкологические заболевания;
- инфекционные болезни в острой фазе течения;
- нарушения мозгового кровообращения.
- проблемы с сердцем;
- заболевания нервной системы тяжелой стадии;
- температура тела выше 37,5;
- выраженная компрессия позвоночника.
При наличии в анамнезе пациента мочекаменной болезни или эпилепсии начинать занятия нужно с разрешения врача.
Комплекс суставной гимнастики
Суставной комплекс Дикуля разделен на два вида. Назначение первого – поддержка суставов и развитие мускулатуры. Его рекомендуют выполнять ежедневно утром и вечером, он подходит для периода реабилитации пациента. Первый комплекс разделен на две части: утром тренируют ноги и спину, вечером – руки, живот и грудь. Системный подход укрепляет мышечный корсет. Первые три месяца разрешено заниматься без утяжелителей. Упражнения выполняются плавно, с ровным дыханием. Количество повторов – 10-15 раз без остановок по 6 подходов.
Задача второго вида гимнастики – развитие гибкости и эластичности связочного аппарата. Он сложнее первого, разрешен к выполнению пациентами с восстановленными суставами. Упражнения способствуют укреплению отдельных мышечных групп. По мере привыкания к нагрузкам нужно использовать утяжелители и противовесы. Дополнительный вес, как и сам комплекс, подбирается индивидуально.
Выполняется, когда боль еще сильна, имеет место ограничение подвижности в пояснице, шее, при хождении. Темп занятий – медленный, плавный. Никаких специальных тренажеров и оборудования для этого не требуется.
- Исходное положение – стоя в упоре на коленях. Руки прямые, голова смотрит вперед. На выдохе опуститься ягодицами на пятки. Прогибаясь вперед, сделать выдох. Повторить до 12 раз. Темп медленный; старайтесь не торопиться. При появлении болевых ощущений амплитуду можно сократить.
- Положение тела не менять. Колени вместе, подбородок приподнять. Выполнить поворот обеими ногами из стороны в сторону. Дыхание произвольное.
- Исходное положение то же. Подбородок приподнять, колени вместе, стопы лежат на полу. Плавно опустить таз на одну сторону до возникновения легкой боли, плавно на другую.
- В том же положении выполнить прогибы поясницы вниз, высоко запрокинув голову, и вытолкнуть ее вверх, опуская подбородок к груди.
- Лечь на спину, ноги согнуть в коленях, стопы поставить на пол. Медленно опускать колени вправо, влево. Спину от пола не отрывать. Повторить до 10-12 раз.
- Из того же положения поочередно подтягивать колено к животу двумя руками. Дыхание произвольное. Повторить до 10-12 раз.
Все упражнения рекомендуется выполнять по 2-3 подхода.
- Исходное положение – лежа на спине. Бедро левой ноги вывернуть до упора. Задержаться на 3-5 секунд. Вернуться в предыдущее положение. Повторить для второго бедра. При выполнении стараться держать торс неподвижным.
- Не поднимаясь с пола, развести ноги в стороны. На вдох развернуть тело в один бок до предела, замереть на 3-5 секунд, выдох. Выполнить поворот в другую сторону, соблюдая дыхательный режим.
- Остаться в том же положении, ноги выпрямить. Подтянуть носки на себя до упора. Выполнить несколько скользящих движений носками вправо, затем влево, напрягая стопы. Корпус от пола не отрывать.
- Исходная позиция – лежа на спине, ноги выпрямлены, разведены в стороны. Руки скрестить на груди, плотно обхватив ладонями плечи. Выполнять наклоны вправо-влево из исходной позиции, фиксируя корпус на 3-5 секунд в нижнем положении.
- Перевернуться на живот, руки вытянуть вдоль корпуса ладонями кверху. Поднимать плечи и ноги без помощи конечностей. Фиксировать тело в предельном положении на 3-5 секунд.
- Упражнение выполняется стоя. Выполнять наклоны вперед, прогибая спину параллельно полу.
Занятия ЛФК по Дикулю требуют достаточного числа повторений. Темп тренировки – умеренный, плавный. Тело расслабляется, мышцы растягиваются и напрягаются. Соблюдение правил занятий дает положительный эффект от гимнастики.
Упражнения для создания и укрепления мышечного корсета нужно выполнять в специализированном тренажерном зале. В комплекс входят:
- Тяга нижнего блока к животу. Преследует две цели: вытягивает поясничную область и создает мышечный корсет.
- Горизонтальный жим ногами — для наращивания мышечной массы в области ног и выравнивания остей таза. Показан для борьбы с грыжей за счет вытяжения поясничной области, прорабатывания пресса.
- Тяга вертикального блока к себе. Прорабатывает массу мышц верхней части спины, снимает осевую нагрузку и вытягивает позвоночник вверх.
- Сидя с гантелями (минимальный вес). Руки опущены, на вдохе развести в стороны, гантели расположить на уровне плеч. На выдохе вернуться в исходное положение. Количество повторений — 15-20 раз по 1-2 подхода. Прорабатывается верхний отдел позвоночника и плечевой пояс.
- Из того же положения. Руки с гантелями опущены. На выдохе поднять гантели перед собой на уровне плеч и зафиксировать, развернуть кисти горизонтально, на выдохе опустить. Количество повторений — 15-20. При появлении боли амплитуду уменьшить. Поворот кистей осуществляется в плечевых суставах, а не в локтевых.
Суставная гимнастика призвана подготовить организм к нагрузкам, сбалансировать их, укрепить связки, сухожилия, мускулатуру. Во время занятий в организме выделяется гормон счастья, улучшается настроение, повышается энергия, жизненный тонус. Особенно это необходимо пожилым людям. Для них разработан специальный комплекс суставной гимнастики.
- Лежа на спине, выровнять ноги. Одну ногу согнуть, расположив ее за коленом другой. Поменять, выполнив упражнение в другую сторону. На начальном этапе 5 повторений достаточно. Постепенно увеличивать их число, доводя до 20 повторений каждой ногой.
- Лежа на спине, согнуть ноги в коленях, поставить их на ширине плеч. В медленном темпе разводить колени в разные стороны, пытаясь достать ими пол. Начинать с 5 повторений, постепенно увеличивая их число до 20.
- Стоя лицом к стене, упереться в нее руками. Попеременно выполнить вращения прямыми ногами. Не делайте круг слишком большим. При выполнении нужно разогреть суставы, а не напрячь мускулатуру.
- Лежа на спине, нижние конечности вытянуть вперед. Поочередно поднимать ноги до вертикального положения, зафиксировав каждую вверху на 10 секунд.
- Лечь на живот лицом вниз, руки завести за голову. При подъеме туловища вверх руки разводить в стороны. Количество повторов — 5-20 в зависимости от физической подготовки.
- Упражнение выполнять, лежа на животе. Руки согнуть в локтях и ладони разместить под подбородком. Поочередно поднимать ноги вверх.
- Лечь на бок, выполнить 10 махов ногой. Затем 10 вращений ногой в тазобедренном суставе. Повторить все для второй ноги.
- Лечь на спину, нижние конечности выпрямить. Поочередно подтягивать к подбородку согнутую в колене ногу. Количество повторов — 10-20 для каждой ноги.
- Для разминки мышц шеи. Сядьте на пол. Положите голову сначала на одно плечо, затем на другое. Точно так же выполнить наклоны головой вперед, назад. Темп — медленный, плавный.
- Сидя на стуле, поворачивать корпус, доставая руками назад. Выполнять в одну, потом другую стороны.

Эти же упражнения используются в комплексе для начинающих, но выполнение каждого увеличивается в 2 раза. Сам автор методики – пример восстановления и возвращения к нормальной жизни после тяжелейшей травмы позвоночника. Суставная гимнастика по Дикулю дает результаты при системном подходе.
✓ Статья проверена медицинским экспертом









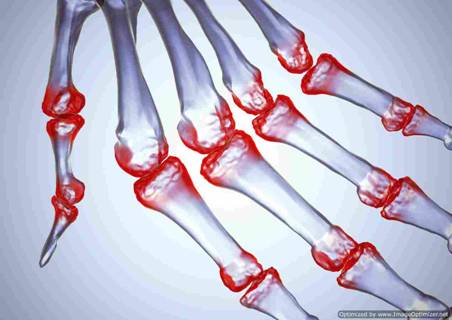
Ревматоидный артрит – это воспаление мелких суставов, приводящее к изменениям структуры соединительной ткани.
Ревматоидный артрит - хроническое двустороннее постоянно прогрессирующее заболевание, приводящее к деструкции суставов и наличию внесуставных поражений.
Невозможность своевременно распознать ревматоидный артрит, приводит к тому, что данное заболевание прогрессирует, проводится неправильное лечение, тем самым, усугубляется его течение.
Учитывая данные факты, врачи любых специализаций должны иметь настороженность в отношении РА, знать его ранние клинические проявления, способы диагностики и рекомендуемые схемы терапии.
Заболевание протекает в несколько стадий. Острая фаза длится три месяца. Симптомы возникают внезапно. Зачастую болезнь проходит в подострой фазе, при которой симптомы неяркие, но мешают обычному ритму жизни. Выделяют непрерывно-рецидивирующую фазу, при которой ремиссия неполная, а обострение случается в любой момент. Данная стадия опасна осложнениями со стороны внутренних органов. Самой опасной считается латентная фаза, при которой признаки артрита скрыты, а болезнь обнаруживаются запоздало.
Сначала поражаются мелкие суставы – запястье, пальцы, пятки, лодыжки, челюсти. Со временем изменяется структура соединительной ткани, разрушаются крупные суставы – локтевые, голеностопные, коленные сочленения.
Ревматоидный артрит классифицируется на четыре вида:
серонегативный. При диагностике ревматоидный фактор не обнаруживается, поэтому течение болезни неагрессивное. Патология развивается медленнее и структурные изменения суставов не наблюдаются,
серопозитивный. В анализе крови обнаруживается ревматоидный фактор, который вкупе с иммуноглобулином разрушает суставы и костно-мышечные структуры,
системный. Очаг воспаления находится не только в суставной полости, но и в почках, сердце, легких. Болезнь протекает тяжело и прогноз неутешительный,
ювенальный. Развивается у подростков и осложняется воспалением внутренних органов. Артрит быстро переходит с мелких суставов на крупные.
Подтверждено три теории развития болезни, которые могут объединяться воедино:
аутоиммунное происхождение. Иммунная система воспринимает собственные клетки организма за чужеродные и выделяет антитела к ним,
инфекционное заражение. Причиной может стать ОРВИ, вирус герпеса и т.д. В борьбе с инфекцией иммунная система выделяет чересчур много защитных клеток для подавления патологического агента в полости сустава. Они и поглощают здоровые ткани,
наследственность. Сам артрит не передается, но генетически передается предрасположенность и особенности иммунной системы. Если один из родителей болеет, то вероятность патологии увеличивается.
Чаще ревматоидному артриту подвержены женщины в возрасте 40-60 лет. У них клиническая картина обширная:
боль в суставах симметрична, т.е. если болит запястье на одной руке, боль передается и на вторую конечность. Ощущения ноющие, монотонные,
ощущается тепло. Кажется, что сустав горит. При прикосновении чувствуется жар,
кожа краснеет, отекает. Отек связан с нарушением оттока синовиальной жидкости,
ограничивается подвижность настолько, что кисть или другой сустав сложно разогнуть/согнуть. Из-за этого больной не может обслужить себя в быту. Ему сложно выполнить элементарные движения – нарезать хлеб, расчесать голову и др. В момент схватывания боль в суставах обостряется настолько, что становится невозможным удержать предмет. Скованность можно сравнить с ощущением узкой перчатки,
обостряется синдром запястного канала. Конечность немеет из-за сжатия срединного нерва,
воспаляется сухожилие. Данный симптом – признак осложнения,
утренняя скованность, длящаяся один-два часа после пробуждения,
низкая работоспособность, вялость и усталость даже после сна,
повышенная температура. Практически всегда на градуснике держится отметка 37°С.

На поздних этапах болезни под кожей появляются уплотнения, так называемые ревматоидные узелки размером с горошину. В основном они образуются вблизи локтей, пальцев, колен.
При подозрении нужно проконсультироваться с ревматологом. На основе результатов обследования он установит форму, стадию болезни и разработает схему лечения.
Для подтверждения диагноза выявляются антистрептококковые антитела. Для этого назначаются следующие анализы:
общий анализ крови и мочи. Воспаление присутствует при повышенном уровне лейкоцитов и высокой СОЭ,
биохимия крови. Определяется уровень мононуклеаров и фибрина,
анализ синовиальной жидкости,
анализ на ревматоидный фактор,
ЭКГ для выявления осложнений со стороны сердца.
МРТ и УЗИ суставов обозначает степень поражения, воспаление окружающих тканей, осложнения.
Артрит лечится комплексной медикаментозной терапией. Прием лекарств снижает воспаление, уменьшает боль. Ревматолог назначает следующие средства:
нестероидные противовоспалительные средства,
антибиотики пенициллиновой или цефалоспориновой группы,
хондропротекторы для замедления дегенерации и восстановления хрящевой ткани.

На момент лечения, а также в 30-дневный срок после него нужно соблюдать покой, уменьшить физическую активность, придерживаться щадящего режима. В качестве поддерживающей терапии назначаются местные средства в виде гелей, мазей.
Если не обратиться к врачу при первых признаках болезни, в короткий срок наступает инвалидность.
После подавления острого воспалительного процесса для увеличения ремиссии прибегают к ЛФК и физиотерапии. Лечебная гимнастика под контролем инструктора поддерживает подвижность суставов, а сеансы электрофореза, ультразвука улучшают регенерацию хрящей.
Больным нужно дважды в год проходить профилактический осмотр и следить за состоянием суставов. Своевременно необходимо лечить любые заболевания, чтобы инфекционные агенты не распространились по организму и не вызвали обострение.
- Все
- А
- Б
- В
- Г
- Д
- И
- К
- Л
- М
- Н
- О
- П
- Р
- С
- Т
- Ф
- Х
- Ц
- Э
Точная причина возникновения ревматоидного артрита неизвестна, но как предполагается заболевание возникает из-за комбинации генетических, экологических, и гормональных факторов. При ревматоидном артрите какие-то факторы служат триггерами, вызывающими аутоиммунную реакцию организма и воздействие на ткани суставов. Не исключается также определенная роль курения, как фактор, провоцирующий иммунную систему.
Исследования пока не смогли выявить роль генетических факторов в развитии ревматоидного артрита. Но, тем не менее, у некоторых пациентов удается выявить генетическую предрасположенность к этому заболеванию.
Как только иммунная система начинает работать против собственных тканей, лимфоциты мигрируют из крови в суставы и выстилающую сустав ткань, называемую синовиальной оболочкой. Там лимфоциты вырабатывают вещества, вызывающие воспаление. Увеличенное количество лимфоцитов и факторов воспаления вызывает раздражение сустава и изнашивание хрящевой ткани, воспаление суставной сумки. Воспаление суставной сумки вызывает избыточное выделение синовиальной жидкости. Поскольку происходит истончение хряща, суставная щель уменьшается, и возникают условия для трения костных поверхностей друг о друга.
Поскольку воспалительный процесс вовлекает все ткани сустава, то воспаление может захватывать смежные костные поверхности, что может проявиться повреждением костной ткани (эрозии). Все эти нарушения приводят к болезненности, отечности и местному повышению температуры в области сустава. Для ревматоидного артита характерно наличие положительной реакции на ревмо-фактор. Но этот анализ может быть положительным и при других заболеваниях.
У людей с ревматоидным артритом может быть умеренная анемия. Анализы крови могут также выявить повышенную реакцию оседания эритроцитов (РОЭ) или увеличенный уровень. С реактивного белка, - которые являются маркерами воспаления.
У некоторых людей с ревматоидным артритом может также быть также выявлено наличие положительного анализа на антиядерные антитела.
Симптомы
Ревматоидный артрит (РА) является хроническим заболеванием. Симптомы ревматоидного артрита могут появляться и исчезать и у каждого пациента проявляются по своему. У некоторых пациентов отмечаются длительные промежутки ремиссии. В период ремиссии ревматоидный артрит не активный и симптоматика может быть минимальной или отсутствовать. У других же пациентов симптоматика может быть постоянной в течение месяцев.
Хотя при ревматоидном артрите могут быть вовлечены различные органы, но в первую очередь поражаются суставы. При дебюте или обострении заболевания возникает воспаление суставов. Воспаление - естественная реакция организма на инфекцию или другие факторы, но при ревматоидном артрите воспаление возникает спонтанно и без явных причин. В отличие от остеоартрита, симптоматика при ревматоидном артрите более тяжелая, (выраженный болевой синдром, утомляемость, скованность, повышение температуры, нарушение аппетита).
При ревматоидном артрите могут быть боли и скованность в руках, коленях, лодыжках, ногах шее. Боли, как правило, встречаются с обеих сторон, но иногда бывают и с одной стороны. Таким образом, происходит симметричное вовлечение суставов в воспалительный процесс. Воспалительный процесс в суставах нарушает обычную двигательную активность (вождение автомобиля, ходьбу и движения, необходимые для повседневной активности).
Скованность в движениях по утрам может быстро исчезать или же беспокоить в течение нескольких часов. Чувство усталости иногда носит изнурительный характер. Воспалительный процесс может вызвать снижение аппетита и похудание. Кроме того, возможно повышение температуры высыпания на коже или вовлечение в воспалительный процесс легких или сердца. Эти симптомы появляются, когда происходит расширение зоны аутоиммунного процесс, а за пределами суставов.
Наиболее частые симптомы воспаления суставов:
- Скованность (тугоподвижность). Сустав двигается тяжело и ограничен диапазон движений. В отличие от других видов артрита, где тоже бывает скованность в суставах, длительность тугоподвижности при ревматоидном артрите более продолжительная ( более часа) до нормализации объема движений.
- Отечность. Жидкость накапливается в суставе, и он становится опухшим; это также способствует тугоподвижности.
- Боль. Воспаление в суставе делает его более чувствительным и болезненным. Длительное воспаление тоже способствует боли.
- Гиперемия и повышение местной температуры. Суставы могут быть несколько более теплыми на ощупь и более красными, чем окружающая кожа.
- Суставы поражаются различные (почти всегда поражаются руки) и процесс носит симметричный характер
- Симптомы вторичного поражения органов при РА.
- Ревматоидный артрит может вовлечь различные органы, что проявляется определенными симптомами:
- Усталость (повышенная утомляемость)
- Общая слабость
- Потеря аппетита, что иногда приводит к потере веса
- Боли в мышцах
Эти симптомы похожи на симптомы острой вирусной инфекции, но более интенсивные и более длительные.
Ревматоидные узелки - небольшие образования под кожей, которые чаще всего появляются на локтях. Иногда они бывают болезненными.
Повреждение легких или плевры обычно протекает бессимптомно. При развитии одышки применяются лекарства, снижающие воспалительный процесс
Ревматоидный артрит может оказать воздействие на структуры гортани и вызвать дисфонию.
Ревматоидный артрит может вызвать воспаление слизистых оболочек вокруг сердца, как правило, бессимптомное. При развитии симптомов это может проявляться одышкой, болью в области груди. Кроме того, происходит повреждение и сужение коронарных артерий.
Повреждение глаз происходит менее чес у 5% пациентов с ревматоидным артритом. Проявляется это покраснением глаз, сухостью, болезненностью в глазах.
Диагностика
Диагностика ревматоидного артрита на ранних стадиях может быть затруднительна. К сожалению, нет патогномичного анализа, позволяющего уверенно выставить диагноз ревматоидного артрита. Но в настоящее время, диагноз ревматоидного артрита выставляется на основании факторов, тесно связанных с этим заболеванием. Существует ряд критериев для постановки диагноза ревматоидный артрит:
- Утренняя скованность в и вокруг суставов в течение, по крайней мере, одного часа.
- Одновременный отек в трех и более суставах
- Наличие отечности в области запястья или пальцев руки.
- Симметричное вовлечение аналогичных суставов с обеих сторон.
- Ревматоидные узелки,- опухолевидные образования в коже (в основном в области локтей).
- Наличие повышенного уровня ревмо-фактора в крови.
- Рентгенологические признаки изменений в руках и запястья с характерным для ревматоидного артрита повреждением костных тканей вокруг суставов.
Диагноз ревматоидного артрита может быть достоверно выставлен при наличии 4 и более факторов. Первые четыре фактора должны быть в течение как минимум 6 недель. Врачу необходимо видеть суставы при активизации процесса ввиду следующих причин:
- Пациенты не всегда могут описать свою симптоматику.
- Ревматоидный артрит может проявляться как другие заболевания суставов
- Пациенты подчас не обращают внимания на неинтенсивные боли и терпят, пока не приходит время обратиться за медицинской помощью
- Некоторые заболевания, маскирующие ревматоидный артрит, могут создать трудности для его диагностики: - подагра, фибромиалгия, другие аутоиммунные заболевания (например, СКВ).
Ввиду вышеизложенного ранняя диагностика бывает затруднительна. Фактически среднее время от дебюта симптомов до постановки диагноза занимает почти 9 месяцев.
Хотя диагностирование ревматоидного артрита задача не из легких, чрезвычайно важно правильно идентифицировать это заболевание. Несвоевременный диагноз может быть чреват последствиями из-за раннего вовлечения в процесс внутренних органов. Эксперты полагают, что своевременное лечение позволяет получить хорошие отдаленные результаты.
Врачу необходимо провести ряд мероприятий для того, чтобы поставить диагноз:
- История заболевания Необходимо предоставить врачу информацию о частоте, интенсивности и времени суток, когда появляются симптомы.
- Физикальный осмотр Осмотр позволяет визуально оценить наличие воспалительного процесса в суставах.
- Лабораторные исследования Они включают в себя как общие анализы, так и обнаружение ревмофактора и высокого уровня сиаловой кислоты или наличие аутоантител, изменение уровня различных ферментов и т.д.
- Рентгенография позволяет диагностировать любое повреждение костной ткани.
Лечение
НПВС. неотъемлемой частью медикаментозного лечения ревматоидного артрита являются препараты группы НПВС (ибупрофен индометацин вольтарен и т. д) Задача этих препаратов уменьшить болевой синдром и воспаление в суставах. Но они не останавливают прогрессирование ревматоидного артрита. Кроме того эти препараты обладают рядом побочных действий и их прием должен проходить под наблюдением лечащего врача
Антиревматические препараты. Эти лекарства помогают притормозить или остановить прогрессирование ревматоидного артрита. Наиболее известным препаратом для лечения ревматоидного артрита является метотрексат. Кроме этого, существует ряд препаратов из этой группы (Арава, Азулфидин, Цитоксан, Имуран, Неорал, Плаквенил). Эти препараты оказывают иммунносупрессивное действие и таким образом снижают активность аутоиммунных процессов. Во многих случаях, применение метотрексата помогло избежать деформации суставов и сохранить их функциональность. Но препараты этой группы не имеют тропного действия и при их приеме иногда возможны осложнения в виде инфекционных поражений (вследствие угнетения иммунной системы).
Кортикостероиды. Назначение стероидов возможно при наличии выраженной симптоматики (боль, скованность в суставах). В большинстве случаев, назначается короткий курс лечения для купирования обострения. Кортикостероиды могут быть введены как в сустав, так и быть назначены перорально или парентерально. При адекватном назначении стероидов не возникают такие осложнения как повышение давления, остеопороз или диабет.
Биологически активные препараты. Наиболее современное лечение ревматоидного артрита с помощью белков, синтезированных методами генной инженерии. Эти белки ингибируют специфические компоненты воспаления (ключевые в механизмах воспаления). Биологически активные препараты назначаются в случаях, когда не эффективно другое лечение. Одним из таких препаратов является белок, который называется фактор некроза опухолей. Фактор некроза опухолей останавливает прогрессирование ревматоидного артрита у части пациентов. Наиболее эффективно сочетание ФНО с метотрексатом. В группу этих препаратов входят Хумира, Ремикейд, Цимзиа и Симпони.
Физиотерапия. Физиопроцедуры помогают уменьшить воспалительный процесс увеличить подвижность суставов.
ЛФК. физические нагрузки при любой стадии ревматоидного артрита оказывают положительное влияние на функциональность суставов и, являются важной составляющей частью лечения. Физические упражнения помогают снизить боль, укрепить костную ткань, увеличить мышечную силу, улучшают общее самочувствие.
Читайте также:


