Дебют ревматоидного артрита что это такое

Врач-ревматолог, кандидат медицинских наук.
Сфера научных интересов: кардиоваскулярная патология при системных заболеваниях соединительной ткани, современные методы в диагностике и лечение ревматоидного, псориатического, подагрического и других артритов, реактивные артриты.
Автор методики и компьютерной программы ранней диагностики сердечной недостаточности у больных системной красной волчанкой, организатор и ведущий школ для пациентов.
-
This author does not have any more posts.
Ревматоидный артрит – хроническое воспалительное заболевание суставов с вовлечением в патологический процесс многих органов. В широком смысле “артрит” обозначает любое воспаление суставов, тогда как под ревматоидным артритом понимают именно аутоиммунное поражение, это можно назвать главным отличием. И хотя “визитная карточка” ревматоидного артрита — это именно эрозивный полиартрит (поражение одновременно нескольких суставов), для заболевания характерно системное течение процесса, а именно вовлечение в процесс многих органов и систем органов.

Чем опасен ревматоидный артрит
На сегодняшний день ревматоидный артрит рассматривается как одно из наиболее тяжелых хронических заболеваний человека, прежде всего, в связи с высоко инвалидизирующим характером течения болезни. Заболевание довольно распространено в общей популяции и составляет примерно 1% в общей структуре заболеваемости. Преимущественно болеют женщины (соотношение женщин и мужчин примерно 5:1). В большинстве случаев дебют ревматоидного артрита приходится на молодой возраст, наиболее трудоспособный и активный, что является несомненной проблемой современной медицины.
Причины ревматоидного артрита (этиология)
На сегодняшний момент однозначного ответа на вопрос о причине развития ревматоидного артрита, нет. Разрабатываются и обсуждаются различные теории: вирусная, гормональная (так как преимущественно болеют женщины), стрессовая, генетическая предрасположенность и другие. Однако существуют так называемые триггеры болезни, то есть те факторы, которые способны запустить развитие заболевания. Среди них можно выделить: перенесенные инфекционные заболевания (вирусные и бактериальные), травмы, беременность, роды, аборты, переохлаждение, стрессы и некоторые другие.
Но далеко не всегда можно четко выявить причину и триггерный фактор, и болезнь развивается исподволь и, казалось бы, без всякой причины. Несмотря на то, что причина болезни остается не ясной, то, что происходит во время болезни, а именно патогенез ревматоидного артрита, изучен весьма детально.
Итак, под воздействием какого-либо провоцирующего фактора в суставе при ревматоидном артрите запускается воспаление, которое приводит к развитию паннуса – особой агрессивной воспалительной ткани внутри сустава, которая поддерживает воспаление в суставе, приводя к его разрушению. Следует отметить, что воспаление в суставе носит НЕинфекционный характер, а так называемый, аутоиммунный, то есть собственные клетки организма атакуют свои клетки и ткани (аутоагрессия, дословно “агрессия на самого себя”).
Симптомы ревматоидного артрита
Симптомы и признаки ревматоидного артрита довольно разнообразны и не ограничиваются лишь поражением суставов, поэтому условно все проявления болезни делят на суставные и внесуставные. Симптомы ревматоидного артрита у мужчин и женщин схожи. У большинства пациентов болезнь начинается как бы исподволь, постепенно, что приводит к тому, что больные довольно поздно обращаются за медицинской помощью.
Болезнь может начинаться с довольно неспецифичных симптомов, а именно присутствуют слабость, повышенная утомляемость, снижение аппетита, повышение температуры тела, то есть без явных признаков артрита. Симптомы могут нарастать в течение нескольких месяцев, а иногда и лет, что значительно затрудняет трактовку болезни. Примерно у трети больных болезнь начинается остро, иногда даже молниеносно с быстрым нарастанием симптомов и обычно неблагоприятным прогнозом.
Обычно выделяют 3 основных типа дебюта болезни:
- симметричный полиартрит – одновременно поражаются несколько суставов,
- моноартрит (поражение одного сустава), который может довольно длительно существовать с исходом в классический полиартрит,
- эпизодический артрит (периодически возникающее воспаление в суставах), также приводящий в конечном итоге к развитию полиартрита.
Основные суставные жалобы при ревматоидном артрите следующие: боли (артралгии), припухлость, скованность в суставах. Наиболее характерна скованность утром, после сна, иногда настолько выраженная, что пациент не может выполнять обычные действия – держать стакан в руке, зубную щетку, расческу и др.
Скованность в суставах длится не менее часа, а зачастую намного дольше (до 4-5 часов). Припухлость, отёчность суставов связана с накоплением жидкости в полости суставов (синовит). Постепенно присоединяется ограничение движения в суставах вплоть до полного его обездвиживания – анкилоз. При этом развивается своеобразный “порочный круг” – больной бережет пораженный сустав, в результате чего происходит атрофия мягких тканей и мышц, что усугубляет поражение сустава, он становится сначала тугоподвижным, а впоследствии и вовсе неподвижным.
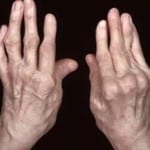
Для ревматоидного артрита характерно именно симметричное поражение суставов кистей, что, несомненно, является “визитной карточкой” заболевания.
Итак, в типичных случаях наблюдается поражение следующих суставов: пястно-фаланговых, проксимальным межфаланговых, 2-5 плюстне-фаланговых.
Суставы-исключения (те, которые страдают редко) — это дистальные межфаланговые, 1 пястно-фаланговый суставы.
Также страдать могут лучезапястные, локтевые, коленные, плечевые, тазобедренные суставы, позвоночник, височно-нижнечелюстной сустав. Голеностопные суставы поражаются не очень часто.
При длительном агрессивном течении болезни, а также при отсутствии должного лечения развиваются типичные деформации суставов (по типу шейки лебедя, пуговичной петли), что значительно уродует внешний вид рук и других суставов. Кроме того, довольно патогномоничным признаком (то есть характерным конкретно для этого заболевания) является образование ревматоидных узелков. Они встречаются относительно редко (только у 20-30% больных), но однозначно трактуются в пользу ревматоидного артрита. Они представляют собой безболезненные образования от нескольких миллиметров до нескольких сантиметров в диаметре (обычно не больше 3 см), располагающиеся на локтях, в области мелких суставов кистей и стоп. Узлы могут исчезать самостоятельно в период ремиссии болезни.
Как уже упоминалось, при ревматоидном артрите могут поражаться многие органы и системы органов, что обуславливает такое многообразие вариантов течения болезни. Так, среди наиболее частых внесуставных осложнений встречаются следующие: поражение мелких сосудов (синдром Рейно), атрофия мышц, увеличение лимфатических узлов, поражение кожи и слизистых оболочек. Также может наблюдаться поражение легких и плевры, крови, сердца с образованием ревматоидных узлов в этих органах. Такое разнообразие кинических проявлений не всегда позволяет вовремя заподозрить и диагностировать болезнь. Кроме того, выделяют 2 основных варианта течения болезни:
- медленно прогрессирующее – довольно медленно происходит повреждение суставов, как правило, хороший ответ на проводимую терапию. Обострение ревматоидного артрита сменяется довольно длительной ремиссией (отсутствие симптомов);
- быстро прогрессирующее течение – быстро происходит разрушения суставов, активно вовлекаются в патологический процесс все новые суставы, последствия ревматоидного артрита становятся необратимыми, наступает инвалидность.
Диагностика при ревматоидном артрите
При данном заболевании имеют значение лабораторные и инструментальные методы диагностики. Так, среди лабораторных методов имеет значение выявление ревматоидного фактора, повышение С-реактивного белка, ускорение СОЭ, изменения в общем анализе крови. По наличию/отсутствию ревматоидного фактора (РФ) в сыворотке крови выделяют следующие виды ревматоидного артрита: серопозитивный и серонегативный по РФ. На сегодняшний день наиболее чувствительным и специфическим маркёром являются АЦЦП (антитела к циклическому цитруллинированному пептиду), которые наиболее информативны в диагностике раннего ревматоидного артрита.
Кроме того, при ревматоидном артрите могут определяться и другие маркеры аутоиммунного воспаления, а именно антинуклеарные антитела, LE-клетки, что, как правило, свидетельствуют о тяжелом течении болезни. В диагностике имеет значение также исследование синовиальной жидкости, выполнение рентгенографии (КТ, МРТ) пораженных суставов, а также прочие методы при поражении других органов.
Рентгенологически выделяют 4 стадии ревматоидного артрита:
- начальные, незначительные разрушения костной ткани;
- сужение суставной щели;
- значительное сужение суставной щели, многочисленные узурации (эрозии);
- значительное разрушение сустава вплоть до анкилоза.
Дифференциальная диагностика проводится с другими воспалительными заболеваниями суставов (реактивными артритами, спондилоартритом), системной красной волчанкой, системной склеродермией, остеоартритом, подагрой. Следует также помнить, что иногда ревматоидный артрит может сочетаться с другими аутоиммунными заболеваниями, например, системной красной волчанкой, тогда речь идет о overlap-синдроме.
Лечение ревматоидного артрита
Как лечить ревматоидный артрит до сих пор остается сложной задачей, в первую очередь по причине такого многообразия симптомов и вариантов течения болезни. Следует помнить, что терапия должна подбираться индивидуально с учетом варианта течения болезни и степени поражения суставов. Основные задачи при лечении ревматоидного артрита следующие:
- достижение клинический ремиссии,
- устранение симптомов болезни,
- увеличение продолжительности жизни,
- сохранение трудоспособности как можно дольше.
Исходя из этих задач выдвигается основной принцип эффективного лечения ревматоидного артрита – как можно более раннее начало медикаментозной терапии.
Именно время начала терапии болезни впоследствии определит прогноз и исход заболевания. Специалисты называют терапию на начальных стадиях болезни “окном возможностей” (именно в этот период у врача оказываются “все карты в руках”). Поэтому на вопрос “лечить или не лечить ревматоидный артрит”, ответ однозначно — ЛЕЧИТЬ, на любой стадии!
Терапия ревматоидного артрита обычно начинается с назначения и подбора (препарата и дозы) так называемой базисной противовоспалительной терапии (БПВТ). Базисная терапия ревматоидного артрита этими препаратами способна не только подавить активности болезни, но и предупредить развитие необратимых поражений суставов и внутренних органов. Среди наиболее популярных базисных препаратов можно выделить следующие:
- метотрекстат и лефлунамид (препараты 1 линий),
- азатиоприн, циклофосфамид, цикроспорин, аминохинолиновые производные (препараты 2 линии).
Следует помнить, что базисные препараты обладают накопительным эффектом, то есть для оценки эффективности их действия требуется от 1,5 до 6 месяцев.
Схема лечения ревматоидного артрита выбирается только индивидуально!
По истечении этого времени специалистом решается вопрос о продолжении терапии конкретным препаратов, увеличении его дозы или замене препарата на другой. Иногда требуется назначение сочетания базисных препаратов. Кроме того, назначаются гормональные препараты в низких дозах, как вместе с базисными препаратами, так и в некоторых случаях отдельно. Для снятия боли при ревматоидном артрите используются нестероидные противовоспалительные препараты (НПВП) – симптоматическое лечение ревматоидного артрита.
Местное лечение (мази, кремы, гели, компрессы и др.) НЕ может и НЕ должно быть основой терапии, а может носить лишь вспомогательной характер при лечении базисными препаратами.
Также применяются для лечения внутрисуставные пункции, плазмаферез, лечебная физкультура, лечебный массаж, физиотерапевтическое лечение. Среди физиотерапевтических методов выделяют ультразвук, коротковолновую и микроволновую диатермию, УВЧ-терапию.
Хирургическое лечение (протезирование) применяют при полном анкилозе (обездвиживании) суставов, при обезображивающих поражениях суставов (мутилирующий артрит), то есть в тех случаях, когда с помощью медикаментозной терапии не удается приостановить прогрессирование болезни.
Отдельно стоит поговорить о современной терапии ревматоидного артрита. В последние десятилетия активно разрабатываются принципиально новые препараты для лечения ревматоидного артрита – так называемые генно-инженерные биологические препараты (ГИБТ). Эти препараты воздействуют на тонкие механизмы развития болезни и препятствуют ее прогрессированию. Однако это лечение не может быть рекомендовано всем пациентам по причине очень высокой стоимости препаратов, наличия многочисленных противопоказаний и возможных побочных эффектов. Но эта терапия дает надежду иногда даже в самых запущенных случаях. Поэтому на ответе на вопрос о том, как вылечить ревматоидный артрит, уже с надеждой можно утверждать, что ученые и медики близки к этому.
Профилактика ревматоидного артрита
Специфическая профилактика ревматоидного артрита не разработана, прежде всего, потому что доподлинно не известны причины возникновения болезни. Неспецифическая же профилактика ревматоидного артрита и тяжелого поражения суставов и внутренних органов сводится к отказу от курения, лечению и профилактике инфекций, раннему началу терапии болезни и соблюдению всех врачебных рекомендаций.
Ревматоидный артрит — это коварное воспалительное заболевание, которое невозможно распознать на ранней стадии, поскольку его симптомы ничем не отличаются от симптомов, характерных при обычной простуде. Чаще всего его диагностируют, когда болезнь перетекает в активную фазу, с появлением характерных именно для него признаков.
При заболевании поражаются крупные и мелкие суставы, причем в симметричном порядке. Помимо болей в суставах, системные обострения сопровождаются анемией, приступами лихорадки. Обострение болезни чревато воспалительными поражениями сердечной мышцы и почек, проявлением нейропатии.
К сожалению, ревматоидный артрит относится к необратимым хроническим заболеваниям, вызванным дисфункцией иммунной системы. Более двух третей заболевших при несвоевременном начале лечения становятся инвалидами.
По статистике, чаще всего эта болезнь поражает женщин: их количество составляет от 70 до 85 процентов от общего числа заболевших.
Дебют ревматоидного артрита (начало болезни) настигает людей в возрасте 30-35 лет, хотя встречается редкая форма ювенального артрита, которым заболевают дети до шестнадцати лет.
Причины заболевания ревматоидным артритом
Для всех аутоиммунных заболеваний, к которым относится и ревматоидный артрит, характерно, что они проявляются как следствие после нарушения работы иммунной системы организма.
В этот период защитные функции организма снижены, происходит переформатирование защитных агентов. В результате они начинают уничтожать собственные здоровые клетки, которые воспринимаются как внешняя угроза.
Это ведет к появлению хронического воспалительного процесса, который при сочетании комплекса факторов приводит к ревматоидному артриту.
Факторы, приводящие организм с нарушенной функцией иммунной системы к заболеванию, составляют так называемую ревматоидную триаду:
- Наследственность. Это, пожалуй, наиболее важная причина появления иммунного дисбаланса, приводящая к аутоиммунным заболеваниям, в том числе и к ревматоидному артриту. Человек может быть носителем конкретного антигена, или иметь общую склонность к проявлению аутоиммунных заболеваний на генном уровне.
- Хронические заболевания, приводящие к захвату организма инфекционными агентами, такими как микоплазма, стрептококки, ретро-вирусы, вирусы герпеса, кори, гепатита В, паротита.
- Нарушения в работе эндокринной системы, аллергены, вызывающие интоксикацию организма, стрессовые ситуации, низкие температуры, вызывающие переохлаждение, неправильный прием некоторых лекарств могут явиться спусковым крючком, запускающим механизм аутоиммунных заболеваний, и в частности, возникновение ревматического полиартрита.
Основные симптомы заболевания
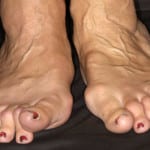
Как уже упоминалось, на начальной стадии ревматоидный артрит очень трудно распознать. Болезнь протекает достаточно долгое время, проявляясь как обычное простудное заболевание, сопровождающееся болями в суставах рук и ног. Чаще всего сначала поражаются мелкие суставы, но в некоторых случаях заболевание охватывает сразу все соединения – и мелкие, и крупные.
Чаще всего воспалением охватываются соединения парных органов – рук и ног. Такое воспаление получило название полиартрит. Если развитие болезни вовремя не приостановить, ею поражаются нервная система и внутренние органы: легкие, почки, сердце, печень и селезенка.
Развитие ревматоидного артрита в большинстве случаев может быть скрытым длительный период, с обострениями и ремиссиями. Иногда он проявляет себя внезапно и мгновенно охватывает весь организм, что неизбежно ведет к потере трудоспособности.
В обоих случаях – при длительном или быстром развитии болезни – деформируются суставы, что приводит к их функциональной дееспособности. Поэтому очень важно распознать болезнь на самых ранних ее стадиях развития, зная общую симптоматику:
- Ощущения скованности и ограниченности движений в утренние часы после сна;
- Потеря аппетита, сопровождающаяся снижением веса, развитие анемии;
- Частая смена настроения, угнетенность, депрессивные состояния;
- Ощущение общей слабости и утомляемость даже после незначительных нагрузок;
- Воспалительные процессы, охватывающие слюнные и слезные железы, мышцы, связки, сухожилия, коленные суставы;
- Появление ревматоидных узелков;
- Воспаления внутренних органов, ведущие к их дисфункции.
Совсем не обязательно, чтобы в каждом случае заболевания присутствовали все перечисленные симптомы – развитие болезни всегда индивидуально, и признаки ее у каждого человека проявляются в разный период развития.
Чаще всего свидетельством уже имеющегося заболевания являются возникшие ревматические уплотнения и деформация суставов пальцев на руках и ногах.
Методы диагностики ревматоидного артрита
Разработкой показателей, по которым можно диагностировать заболевание, занимались ученые многих стран. Американская коллегия ревматологов разработала свою систему критериев, которая, начиная с 1987 года, принята во всем мире как наиболее совершенная.
По этой системе заключение делается на основании ярко выраженных четырех из семи основных показателей, которые присутствуют в анамнезе больного более полутора месяцев.
Остальные показатели могут иметь нечетко выраженные признаки, что характерно для первичной стадии развития болезни. Согласно разработанной методике, диагноз о наличии болезни ставится на основании следующих критериев:
- Скованность суставов, наблюдаемая после пробуждения и не проходящая более часа;
- Воспаление более трех суставов, сопровождающееся отеками или скоплением жидкости;
- Поражен хотя бы один из суставов кисти руки: лучезапястный, проксимальный, межфаланговый, плюснефаланговый;
- Одновременное воспаление суставов на парных органах;
- Возникновение в области суставов ревматоидных уплотнений в виде узелков;
- Установлено присутствие ревматоидного фактора на основании анализа крови;
- Рентгенография, показывающая типичные изменения в суставах и костях в виде эрозии и костной декальцификации.
Помимо перечисленных критериев, существует два вида диагностики, позволяющие определить болезнь на самых ранних стадиях.
При отсутствии четких признаков, позволяющих установить диагноз, лабораторная диагностика необходима для точного определения заболевания. В данном случае для исследований на наличие маркеров ревматоидного артрита берутся пробы крови и синовиальная жидкость из воспаленного сустава и проводится их биохимический анализ.
- Для выявления ревматоидного фактора проводится несколько тестов, поскольку ни одним из них, отдельно взятым, невозможно поставить полноценный диагноз. Ревматоидный фактор, или РФ, считается относительной нормой, если он не превышает 10 ед/мл. Его наличие свойственно для людей так называемой группы риска – пожилых; в период менопаузы у женщин; при ряде некоторых других заболеваний. Наличие положительных результатов по нескольким тестам на РФ и присутствие ряда других признаков дает основание диагностировать серопозитивный ревматоидный артрит.
- С помощью клинического анализа крови можно наиболее точно установить наличие и степень тяжести заболевания. Об этом свидетельствуют повышенное СОЭ, увеличенное содержание тромбоцитов или лейкоцитов, повышение в крови церулоплазмина и С-реактивного белка.
- Установить диагноз с наибольшей точностью позволяет анализ на антитела к циклическому цитруллинированному петиду – АЦЦП. Он наиболее эффективен при диагностике серонегативного ревматоидного артрита, при котором показатели РФ в крови отсутствуют.
- Реже проводится гистологический анализ синовальной жидкости и ревматоидных уплотнений. С помощью гистологии можно увидеть изменения, которые характерны при ревматоидном артрите, однако только на основании полученных данных не всегда можно диагностировать конкретное заболевание.
Эти методы используются для уточнения уже полученных результатов лабораторных исследований и определения степени поражения суставов.
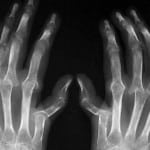
Среди наиболее распространенных методов аппаратного исследования является рентген – он более доступен и дает достаточную картину развития болезни. Единственный недостаток рентгенографии – невозможно распознать болезнь на ранней стадии.
Рентгенография пораженных суставов позволяет определить развитие ревматоидного артрита по следующим признакам:
- деформация суставных хрящей, уменьшение расстояния между сопрягающимися костями, видоизменение суставных щелей;
- эрозия участков костей в пораженной области;
- проявление анкилоза – сращение костей в области суставов, дальнейшая их неподвижность.
- Определить ревматоидный артрит на более ранних стадиях развития можно методом магнитно – резонансной томографии, или МРТ. Она дает возможность увидеть не только уменьшение толщины суставного хряща, а также изменения в мягких тканях, воспаления внутренней оболочки фиброзного влагалища сухожилий, отеки, являющиеся предвестниками эрозий, и сами эрозии. МРТ является наиболее достоверным методом при диагностировании пораженного шейного отдела позвоночника.
- УЗИ по методу Доллера – наиболее распространенный по своей доступности способ исследования и диагностики пораженных суставов. Особенно он уместен при диагностировании крупных суставов – тазобедренных, плечевых, коленных, локтевых. С помощью УЗИ можно обнаружить утолщения внутренних слоев суставной сумки до 5 мм, и образование скопления кровеносных сосудов.
В случае подозрения возникновения ревматоидного артрита, даже при наличии специфичного одного или двух маркеров, характерных именно для этой болезни, необходимо проводить дифференцированную диагностику.
Только всестороннее обследование поможет поставить правильный диагноз, исключив сторонние причины воспаления, а также другие факторы, характерные для прочих заболеваний или имеющие возрастной характер.
Стадии развития и течения болезни
Ревматоидный артрит относится к ряду хронических воспалительных заболеваний, поэтому его развитие, в соответствии с определенными критериями, уместно разделять на несколько стадий.
Для определения конкретной стадии течения болезни используются различные показатели, которые наиболее характерны для определенного периода. Учитываются внешние признаки протекания заболевания, данные рентгенологических исследований, функциональные возможности подвергшихся патологии суставов.
Клиническая симптоматика разделяется на четыре стадии:
- Очень ранняя, длящаяся с начала заболевания до 6 месяцев;
- Ранняя, от 6 месяцев до года;
- Развернутая, продолжительность которой превышает один год;
- Поздняя, если болезнь наблюдается больше, чем 2 года.
Рентгенологическая градация развития артрита:
- Появление единичных кист, развитие частичного остеопроза, уменьшение суставных щелей в пораженных соединениях, заметное уплотнение мягких тканей в околосуставной области;
- Сужение суставных промежутков, появление единичных эрозий – не более четырех, дальнейшее развитие остеопороза до стадии умеренного, образование кист, небольшие деформации кости;
- Увеличение количества кист и эрозий – более пяти, выраженное сужение щелей между суставами, развитие остеопороза в области суставов, деформация соединений, их вывихи или подвывихи.
- Ярко выраженный околосуставный остеопороз, срастание соединений, образование анкилоза, многочисленные эрозии, кисты, деформации, вывихи, подвывихи, возникновение патологических наростов на поверхности костной ткани (остеофиты), развитие субхондрального остеосклероза.
Течение ревматоидного артрита по степени потери функциональных возможностей (инвалидизации) больного разделяется на следующие стадии:
I – возможность самообслуживания и отсутствие ограничений в профессиональной деятельности;
II – полное самообслуживание и возможность непрофессиональной работы, с ограничениями в профессиональной сфере;
III – сохранение возможности самообслуживания, при потере возможности заниматься любыми видами деятельности;
IV – полная потеря функциональных возможностей.
Меры профилактики
Профилактика ревматоидного артрита должна сводиться в первую очередь к устранению факторов, способных спровоцировать возникновение болезни. Прежде всего, следует избавиться от возможных очагов возникновения и распространения инфекции – кариеса, тонзиллита, синусита.
Также необходимо избегать переохлаждений, повышать стрессоустойчивость организма, по возможности избавиться от вредных привычек. Особое внимание на здоровье необходимо обращать людям, находящимся в группе риска по наследственным признакам, а также тем, в чьей крови при клинических исследованиях обнаружен РФ.
Несмотря на то, что ревматоидный артрит относится к ряду неизлечимых болезней, при своевременном диагностировании и правильном лечении он может протекать вяло, в спящем режиме. Обострения наступают очень редко, а время ремиссии увеличивается.
Практика показывает, что около 15% пациентов, придерживающихся назначенного лечения, ведут полноценный образ жизни. Тем не менее, не следует упускать из виду неблагоприятные факторы, которые могут значительно ухудшить прогноз и привести к потере здоровья и трудоспособности, о чем подробно можно узнать в видео в этой статье.

Ревматоидный артрит – коварное заболевание, которое поражает людей всех возрастных категорий. При этом, женщин он поражает в 3-4 раза чаще, чем мужчин. Точные причины зарождения артрита до сегодня не определены, но есть группы факторов, которые его провоцируют.
Факторы, которые больше всего влияют на зарождение и развитие ревматоидного артрита
Лечение и диагностика будут полноценными только тогда, когда будут определены факторы, провоцирующие дебют артрита.
- Генетика. Она провоцирует возникновение дисбаланса в иммунной системе. Этот же фактор способствует появлению аутоиммунных болезней, среди которых чаще всего возникает ревматоидный артрит. Любой человек может стать носителем такого антигена.
- Хронические заболевания, которые спровоцированы микоплазмой, стрептококками, вирусами кори, гепатита, герпеса или паротита, ретро вирусами.
- Сбои в эндокринной системе. Спусковым крючком, который может спровоцировать развитие артрита, принято считать также частые нервные напряжения, переохлаждение или перегрев, употребление некоторых лекарств.
Первые симптомы, которые могут говорить о дебюте болезни
Дебют артрита опасен тем, что в начале его очень сложно определить. Большинство из симптомов просто игнорируют. А скрытая форма болезни может продолжаться до полугода.
- После сна нужно расходиться, поскольку ощущается скованность, часто движения ограничены.
- Отсутствие аппетита, возможно резкое снижение веса, резко падает уровень гемоглобина.
- Резкая смена настроения, понижение стрессоустойчивости.
- Даже в самом начале болезни небольшие нагрузки могут повлечь за собой утрату сил и быструю утомляемость.
- Поражение воспалительными процессами слезных желез, мышц, сухожилий и связок, коленных суставов. В начале ревматоидного артрита воспалительные процессы могут проходить и во внутренних органах, что приводит к нарушению их работы.
- Появление ревматоидных узелков.
Как диагностируют дебют ревматоидного артрита?
При своевременном обращении в поликлинику лабораторные и аппаратные методы помогут диагностировать стадию артрита.
Если нет симптомов, по которым можно легко определить начало заболевания, то без лабораторных исследований не обойтись.
- Чтобы вовремя определить дебют ревматоидного артрита проводиться одновременно несколько исследований. Поскольку ни одному из них нельзя доверять на 100%, то требуется комплексная сдача анализов. Нормой ревматоидного фактора принято считать или его отсутствие, или показатель до 10 ед/мл.
- Общий анализ крови. Поможет определить степень заболевания или возможное её обострение. Об обострении ситуации может говорить низкий уровень гемоглобина, наличие лейкоцитоза, тромбоцитоза. Запущенное состояние сопровождается и повышенным СОЭ.
- Определение антител к циклическому цитруллинированному пептиду. Этот метод один из самых точных и дает самую полную информацию о начале артрита.
- Гистологические исследования применяют редко, поскольку надобность в такой диагностике есть не всегда. Такие исследования могут показать то, какие значительные изменения в организме произошли. Исследование проводят путем анализа синовиальной жидкости и ревматоидных узлов.

Они позволяют уточнить уже полученные лабораторные результаты и с точностью обнаружить пораженные участки.
- Рентген. Один из самых давних, информативных и недорогих способов определения дебюта ревматоидного артрита. С помощью рентгена можно диагностировать такие признаки как поражение щелей суставов с возможными деформациями, наличие эрозии на пораженных суставах. С помощью рентгена можно диагностировать и анкилоз – процесс срастания костных соединений. Не обнаруженный такой процесс в начале может быстро привести к инвалидности.
- МРТ. Идеальный вариант, который подойдет для желающих рано определить заболевание или склонность к нему. Метод позволяет обнаружить на ранних стадиях ослабление хрящей или мягких тканей, воспалительные процессы, начало эрозии. Метод является актуальным и для позвоночника (шейного отдела).
- УЗИ, метод Доплера. Такое исследование актуально проводить при начале поражения плечевых и коленных, тазобедренных суставов. Одним из главных преимуществ УЗИ считают обнаружение утолщений синовиальной оболочки.
Для того чтобы подтвердить или исключить дебют артрита, стоит использовать комплексное исследование.
Особенности лечения
Начало лечения ревматоидного артрита подразумевает применение такой терапии, как противовоспалительные препараты (Ибупрофена, Диклофенака, Напроксена) и другие препараты, которые избавляют от болевого синдрома.
Также используют базисные модифицирующие препараты, которые быстро устраняют симптомы болезни.
Дебют артрита имеет активные фазы. Важно не пропустить их начало и вовремя обратится за помощью.
- Об активности процесса может свидетельствовать слабость в руках и ногах, скачки температуры. Из-за этого, больным её стоит измерять хотя бы 2 раза в сутки.
- Частый осмотр и ощупывание суставов. Повышенная температура не всегда говорит именно о дебюте артрита, а вот болезненные участки в районе сустава или припухлость могут об этом свидетельствовать. При этом, можно наблюдать, что кожа над суставом горячая. Если ревматоидный артрит уже диагностирован, то нужно быть готовым к тому, что боль будет проявляться и на новых суставах.
- Если пациентом обнаружена активная фаза, не нужно отказываться от лечения в стационаре. Только опытные врачи могут подобрать нужный комплекс лечения и обследования.
- После того, как фаза обострения прошла, стоит позаботиться о санаторно-курортном лечении. Возможно, ревматолог поможет оформить бесплатную путевку или скидку в санаторий.
Процесс воспаления и поражения суставов при дебюте может повлечь за собой тяжелые последствия: нарушение работы легких, сердца, ЖКТ, почек и печени, сосудов. В таких случаях заболевание приобретает тяжелый характер.

Профилактические меры
Чтобы не допустить возникновения ревматоидного артрита, нужно тщательно изучить факторы, которые его провоцируют и направить все силы на их устранение.
- Диагностировать в организме и устранить всевозможные инфекции, в том числе, кариес, синусит, тонзиллит.
- Избавиться от вредных привычек, перейти на рациональное и сбалансированное питание.
- Избегать переохлаждение и перегрева, нервных перенапряжений.
- При наличии одного или нескольких симптомов провести своевременную диагностику. Лучше это сделать на начальной стадии, поскольку полностью излечить ревматоидный артрит невозможно.
- Избежать заболевания или облегчить симптомы можно только придерживаясь полноценного образа жизни и нужных назначений врачей.
Почти каждый 7 житель планеты болен или является носителем ревматоидного артрита. Эта болезнь провоцирует возникновение осложнений и новых болезней, в том числе, и злокачественных образований. Поэтому ранняя диагностика и лечение так важны для купирования болезни.
Читайте также:


