Циклофосфамид при красной волчанке
За последние два десятилетия благодаря рациональному использованию кортикостероидных гормонов (КГ) и цитотоксических иммунодепрессантов (ЦИ) удалось значительно улучшить жизненный прогноз больных системной красной волчанкой (СКВ). Проведение пульс-терапи
За последние два десятилетия благодаря рациональному использованию кортикостероидных гормонов (КГ) и цитотоксических иммунодепрессантов (ЦИ) удалось значительно улучшить жизненный прогноз больных системной красной волчанкой (СКВ). Проведение пульс-терапии метилпреднизолоном (МП) и циклофосфаном (ЦФ) у больных с волчаночным нефритом, поражением центральной нервной системы (ЦНС) и цитопеническим кризом способствует ускорению сроков достижения клинического улучшения. Патофизиологическим обоснованием для применения ударных доз метилпреднизолона является его способность активно влиять на систему иммунитета и подавлять воспалительные реакции. Один из важнейших эффектов ударных доз КГ — подавление активности нейтрофилов и моноцитов и способность вызывать транзиторную перераспределительную лимфопению. Угнетающее воздействие мегадоз кортикостероидов на функцию В-лимфоцитов приводит к стойкому снижению продукции иммуноглобулинов, а следовательно, и аутоантител, а также к уменьшению образования патологических иммунных комплексов. Из других важных компонентов механизма действия ударных доз КГ заслуживают внимания воздействие на систему цитокинов-интерлейкинов-1,6, фактора некроза опухоли, металлопротеиназ и липокортина, ингибиция экспрессии и функциональной активности Fc и СЗ рецепторов мононуклеарных фагоцитов.
Консервативная терапия с использованием подавляющих доз преднизолона и цитостатиков, назначаемых внутрь, у некоторых больных улучшает клиническую картину, но почти не влияет на жизненный прогноз, особенно в случаях прогрессирующего волчаночного нефрита, церебрального криза и геморрагического пневмонита. Однократное трехдневное применение ПТ МП может за сравнительно короткое время уменьшить клиническую и лабораторную активность при нефротическом синдроме. Однако 5-летняя выживаемость пациентов, как правило, не превышает 60%. Другими словами, ударные дозы МП прекрасно зарекомендовали себя в качестве фактически ургентной терапии, с успехом применяющейся в ситуациях, непосредственно угрожающих жизни пациента, при нарастании симптоматики и в случаях неэффективности или невозможности использования консервативной схемы лечения.
Практически при всех прогрессирующих хронических заболеваниях, в том числе и аутоиммунных, жизненный и социальный прогноз в огромной степени зависит от системного, программного подхода к терапии.
Различные схемы и программы интенсивной терапии у больных СКВ стали появляться уже с середины 80-х годов и сводились к назначению ПТ в ежемесячном режиме в течение полугода. Несколько позже появилась схема программного назначения ПТ в комбинации с циклофосфаном: 1 г циклофосфана может быть добавлен к стандартной пульс-терапии обычно на 2-3-й день лечения или дополнительно к метипреду при ежемесячном режиме. Показанием для комбинированного использования циклофосфана и метипреда является манифестная высокоактивная СКВ с выраженными иммунологическими нарушениями. Программное применение пульс-терапии ЦФ у больных быстро прогрессирующим люпус-нефритом впервые в стране предложила группа исследователей во главе с профессором И. Е. Тареевой. Согласно этой методике, ЦФ вводится внутривенно из расчета 1 г на 1 м 2 поверхности тела 1-2 раза в месяц в течение года. По сравнению с пероральным назначением ЦФ эта программа позволяет добиться хороших и стабильных результатов более чем у 70% больных с прогрессирующим нефритом. Особенно важным представляется то, что внутривенное введение мегадоз ЦФ оказывает значительно меньшее токсическое воздействие на эпителий мочевого пузыря и костный мозг, практически не вызывая геморрагических циститов и агранулоцитоза.
Другое направление интенсивной терапии ревматических заболеваний — экстракорпоральные методы лечения: плазмаферез (ПФ) и практически все сорбционные технологии, гемо- и плазмосорбция. В современном исполнении ПФ осуществляется с помощью центрифужной или мебранной технологии с удалением 40-60 мл плазмы на 1 кг веса больного. Для замещения потери белка используется альбумин или свежезамороженная плазма. Стандартные курсы ПФ состоят из 3-6 процедур, проводимых последовательно или с короткими интервалами, с суммарной эксфузией плазмы до 15 л.
Интерес к ПФ у ревматологов возник на рубеже 60-80-х годов после фундаментальных исследований, посвященных иммунокомплексной природе СКВ, изучению механизмов иммунокомплексного поражения органов и тканей и патогенетической роли антител к нативной ДНК. Представлялось вполне рациональным уменьшить степень тканевых повреждений за счет удаления из циркуляции иммунных комплексов (ЦИК), антител к ДНК (а-ДНК), криоглобулинов и цитокинов.
Первые попытки применения терапевтического ПФ у больных СКВ продемонстрировали возможности этого метода в первую очередь в ситуациях, когда кортикостероидная и иммуносупрессивная терапия оказывается неэффективной, при наличии высокого уровня ЦИК, а-ДНК, криоглобулинемии, цитопениях. Выявлена прямая зависимость между адекватным удалением из циркуляции патологических белковых структур и клиническим эффектом, изучены механизмы деблокирования РЭС и повышения естественного клиренса.
Эффективность плазмафереза (от нескольких процедур до многократно повторяемых серий при неблагоприятном течении СКВ) хорошо известна и доказана в ходе многочисленных, в основном зарубежных, исследований 80-90-х годов. Пока не получено убедительных данных об эффективности ПФ у больных люпус-нефритом. Результаты проведенных в США и Канаде открытых и контролируемых испытаний весьма противоречивы.
Идея синхронной ИТ материализовалась уже в 80-х годах и является практически неотъемлемой частью лечения некоторых системных васкулитов, синдрома Гудпасчера, Вегенера, Хаммана-Ричи, криоглобулинемической пурпуры и поражения центральной и периферической нервной системы при болезни Шегрена. Первые успешные попытки применения синхронной ИТ у больных СКВ были предприняты в 1984 году в Японии, России и Германии: за рубежом — плазмаферез в комбинации с ЦФ, в России — ПФ в комбинации с пульс-терапией МП и ЦФ.
В Институте ревматологии начиная с середины 80-х изучалась эффективность синхронного применения ПФ и пульс-терапии МП и ЦФ у 56 больных СКВ с неблагоприятным жизненным прогнозом. Методика проведения синхронной интенсивной терапии (СИТ) заключалась в следующем: в течение первого месяца больным проводились три процедуры ПФ с удалением не менее 1500 мл плазмы за сеанс, интервалы между процедурами составляли 5-6 дней. После каждой процедуры назначался внутривенно 1 г метипреда, а после второй процедуры к МП добавлялся 1 г ЦФ. Далее в течение года через каждые 3 месяца проводилась одна процедура ПФ с последующим введением 1 г МП и 1 г ЦФ. Основу группы составляли молодые женщины, в подавляющем большинстве с небольшим сроком заболевания, с развернутой клиникой СКВ. Почти у каждого пациента наблюдался прогрессирующий волчаночный нефрит, более чем у половины — нефротический синдром, церебропатия, у трети больных на фоне криоглобулинемии наблюдался распространенный генерализованный васкулит кожи и слизистых оболочек. Высокая клиническая активность сопровождалась значительным повышением уровня антител к ДНК, ЦИК и гипокомплементемией.
Особо следует подчеркнуть, что у половины больных этой группы стандартная терапия, включавшая в себя массивные дозы кортикостероидов и иммунодепрессантов, была неэффективной, а почти трети пациентов адекватная терапия вообще не проводилась.
Многолетнее наблюдение за этой группой больных по окончании 12-месячной СИТ позволило сделать заключение о ее высокой эффективности. Среди этих пациентов 5-летняя выживаемость составила 81%. Наиболее показательными оказались результаты применения СИТ в группе из 12 подростков, у которых течение волчанки, как правило, приобретает фатальный характер. За весь период наблюдения состояние, близкое к клинико-лабораторной ремиссии, было отмечено у 8 из 12 больных, у 2 пациентов эпизодически наблюдались кратковременные обострения СКВ. Ежедневная доза преднизолона составляла от 2,5 до 15 мг, у одной пациентки кортикостероиды были полностью отменены. Большинству больных удалось вернуться к нормальной жизни, учебе, посильной работе, некоторые пациентки вышли замуж и имеют здоровых детей.
Таким образом, программа синхронной интенсивной многомесячной терапии оказывает значительное влияние на клинико-лабораторные проявления и существенно улучшает жизненный и социальный прогноз у больных СКВ с прогностически неблагоприятным вариантом течения. Синхронное назначение ПФ и внутривенное введение ударных доз МП и ЦФ могут использоваться по жизненным показаниям в случаях так называемого волчаночного криза — при тромбоцитопенической пурпуре, церебральной коме, развитии тромбозов, инфарктов и инсультов у больных с антифосфолипидным синдромом и геморрагическим пневмонитом. В этих ситуациях проведение СИТ обычно ограничивается 3-4 последовательными процедурами — вплоть до купирования ургентной ситуации. В случаях с заведомо неблагоприятным долгосрочным жизненным прогнозом — прогрессирующий гломерулонефрит или поражение ЦНС, язвенно-некротический васкулит, острое начало болезни у подростка — требуется проведение длительных программ СИТ.
Нам представляется, что возможности программной СИТ далеко не исчерпаны. Перспективным может оказаться добавление в схему внутривенного иммуноглобулина, моноклональных антител и интерферонов, применение которых способно блокировать образование аутоантител и патологических ЦИК. Весьма актуальным остается индивидуальный подбор программы с более частым (ежемесячным, еженедельным) назначением плазмафереза и ПТ. Особенно важным аспектом, обеспечивающим возможность проведения более длительных и полноценных курсов экстракорпоральных процедур, является внедрение новых технологий обработки плазмы, таких, как каскадная фильтрация и иммуносорбция, применение которых позволяет сводить к минимуму потерю альбумина и селективно удалять из циркуляции патологические аутоантитела и иммунные комплексы.
За последние два десятилетия благодаря рациональному использованию кортикостероидных гормонов (КГ) и цитотоксических иммунодепрессантов (ЦИ) удалось значительно улучшить жизненный прогноз больных системной красной волчанкой (СКВ). Проведение пульс-терапи
За последние два десятилетия благодаря рациональному использованию кортикостероидных гормонов (КГ) и цитотоксических иммунодепрессантов (ЦИ) удалось значительно улучшить жизненный прогноз больных системной красной волчанкой (СКВ). Проведение пульс-терапии метилпреднизолоном (МП) и циклофосфаном (ЦФ) у больных с волчаночным нефритом, поражением центральной нервной системы (ЦНС) и цитопеническим кризом способствует ускорению сроков достижения клинического улучшения. Патофизиологическим обоснованием для применения ударных доз метилпреднизолона является его способность активно влиять на систему иммунитета и подавлять воспалительные реакции. Один из важнейших эффектов ударных доз КГ — подавление активности нейтрофилов и моноцитов и способность вызывать транзиторную перераспределительную лимфопению. Угнетающее воздействие мегадоз кортикостероидов на функцию В-лимфоцитов приводит к стойкому снижению продукции иммуноглобулинов, а следовательно, и аутоантител, а также к уменьшению образования патологических иммунных комплексов. Из других важных компонентов механизма действия ударных доз КГ заслуживают внимания воздействие на систему цитокинов-интерлейкинов-1,6, фактора некроза опухоли, металлопротеиназ и липокортина, ингибиция экспрессии и функциональной активности Fc и СЗ рецепторов мононуклеарных фагоцитов.
Консервативная терапия с использованием подавляющих доз преднизолона и цитостатиков, назначаемых внутрь, у некоторых больных улучшает клиническую картину, но почти не влияет на жизненный прогноз, особенно в случаях прогрессирующего волчаночного нефрита, церебрального криза и геморрагического пневмонита. Однократное трехдневное применение ПТ МП может за сравнительно короткое время уменьшить клиническую и лабораторную активность при нефротическом синдроме. Однако 5-летняя выживаемость пациентов, как правило, не превышает 60%. Другими словами, ударные дозы МП прекрасно зарекомендовали себя в качестве фактически ургентной терапии, с успехом применяющейся в ситуациях, непосредственно угрожающих жизни пациента, при нарастании симптоматики и в случаях неэффективности или невозможности использования консервативной схемы лечения.
Практически при всех прогрессирующих хронических заболеваниях, в том числе и аутоиммунных, жизненный и социальный прогноз в огромной степени зависит от системного, программного подхода к терапии.
Различные схемы и программы интенсивной терапии у больных СКВ стали появляться уже с середины 80-х годов и сводились к назначению ПТ в ежемесячном режиме в течение полугода. Несколько позже появилась схема программного назначения ПТ в комбинации с циклофосфаном: 1 г циклофосфана может быть добавлен к стандартной пульс-терапии обычно на 2-3-й день лечения или дополнительно к метипреду при ежемесячном режиме. Показанием для комбинированного использования циклофосфана и метипреда является манифестная высокоактивная СКВ с выраженными иммунологическими нарушениями. Программное применение пульс-терапии ЦФ у больных быстро прогрессирующим люпус-нефритом впервые в стране предложила группа исследователей во главе с профессором И. Е. Тареевой. Согласно этой методике, ЦФ вводится внутривенно из расчета 1 г на 1 м 2 поверхности тела 1-2 раза в месяц в течение года. По сравнению с пероральным назначением ЦФ эта программа позволяет добиться хороших и стабильных результатов более чем у 70% больных с прогрессирующим нефритом. Особенно важным представляется то, что внутривенное введение мегадоз ЦФ оказывает значительно меньшее токсическое воздействие на эпителий мочевого пузыря и костный мозг, практически не вызывая геморрагических циститов и агранулоцитоза.
Другое направление интенсивной терапии ревматических заболеваний — экстракорпоральные методы лечения: плазмаферез (ПФ) и практически все сорбционные технологии, гемо- и плазмосорбция. В современном исполнении ПФ осуществляется с помощью центрифужной или мебранной технологии с удалением 40-60 мл плазмы на 1 кг веса больного. Для замещения потери белка используется альбумин или свежезамороженная плазма. Стандартные курсы ПФ состоят из 3-6 процедур, проводимых последовательно или с короткими интервалами, с суммарной эксфузией плазмы до 15 л.
Интерес к ПФ у ревматологов возник на рубеже 60-80-х годов после фундаментальных исследований, посвященных иммунокомплексной природе СКВ, изучению механизмов иммунокомплексного поражения органов и тканей и патогенетической роли антител к нативной ДНК. Представлялось вполне рациональным уменьшить степень тканевых повреждений за счет удаления из циркуляции иммунных комплексов (ЦИК), антител к ДНК (а-ДНК), криоглобулинов и цитокинов.
Первые попытки применения терапевтического ПФ у больных СКВ продемонстрировали возможности этого метода в первую очередь в ситуациях, когда кортикостероидная и иммуносупрессивная терапия оказывается неэффективной, при наличии высокого уровня ЦИК, а-ДНК, криоглобулинемии, цитопениях. Выявлена прямая зависимость между адекватным удалением из циркуляции патологических белковых структур и клиническим эффектом, изучены механизмы деблокирования РЭС и повышения естественного клиренса.
Эффективность плазмафереза (от нескольких процедур до многократно повторяемых серий при неблагоприятном течении СКВ) хорошо известна и доказана в ходе многочисленных, в основном зарубежных, исследований 80-90-х годов. Пока не получено убедительных данных об эффективности ПФ у больных люпус-нефритом. Результаты проведенных в США и Канаде открытых и контролируемых испытаний весьма противоречивы.
Идея синхронной ИТ материализовалась уже в 80-х годах и является практически неотъемлемой частью лечения некоторых системных васкулитов, синдрома Гудпасчера, Вегенера, Хаммана-Ричи, криоглобулинемической пурпуры и поражения центральной и периферической нервной системы при болезни Шегрена. Первые успешные попытки применения синхронной ИТ у больных СКВ были предприняты в 1984 году в Японии, России и Германии: за рубежом — плазмаферез в комбинации с ЦФ, в России — ПФ в комбинации с пульс-терапией МП и ЦФ.
В Институте ревматологии начиная с середины 80-х изучалась эффективность синхронного применения ПФ и пульс-терапии МП и ЦФ у 56 больных СКВ с неблагоприятным жизненным прогнозом. Методика проведения синхронной интенсивной терапии (СИТ) заключалась в следующем: в течение первого месяца больным проводились три процедуры ПФ с удалением не менее 1500 мл плазмы за сеанс, интервалы между процедурами составляли 5-6 дней. После каждой процедуры назначался внутривенно 1 г метипреда, а после второй процедуры к МП добавлялся 1 г ЦФ. Далее в течение года через каждые 3 месяца проводилась одна процедура ПФ с последующим введением 1 г МП и 1 г ЦФ. Основу группы составляли молодые женщины, в подавляющем большинстве с небольшим сроком заболевания, с развернутой клиникой СКВ. Почти у каждого пациента наблюдался прогрессирующий волчаночный нефрит, более чем у половины — нефротический синдром, церебропатия, у трети больных на фоне криоглобулинемии наблюдался распространенный генерализованный васкулит кожи и слизистых оболочек. Высокая клиническая активность сопровождалась значительным повышением уровня антител к ДНК, ЦИК и гипокомплементемией.
Особо следует подчеркнуть, что у половины больных этой группы стандартная терапия, включавшая в себя массивные дозы кортикостероидов и иммунодепрессантов, была неэффективной, а почти трети пациентов адекватная терапия вообще не проводилась.
Многолетнее наблюдение за этой группой больных по окончании 12-месячной СИТ позволило сделать заключение о ее высокой эффективности. Среди этих пациентов 5-летняя выживаемость составила 81%. Наиболее показательными оказались результаты применения СИТ в группе из 12 подростков, у которых течение волчанки, как правило, приобретает фатальный характер. За весь период наблюдения состояние, близкое к клинико-лабораторной ремиссии, было отмечено у 8 из 12 больных, у 2 пациентов эпизодически наблюдались кратковременные обострения СКВ. Ежедневная доза преднизолона составляла от 2,5 до 15 мг, у одной пациентки кортикостероиды были полностью отменены. Большинству больных удалось вернуться к нормальной жизни, учебе, посильной работе, некоторые пациентки вышли замуж и имеют здоровых детей.
Таким образом, программа синхронной интенсивной многомесячной терапии оказывает значительное влияние на клинико-лабораторные проявления и существенно улучшает жизненный и социальный прогноз у больных СКВ с прогностически неблагоприятным вариантом течения. Синхронное назначение ПФ и внутривенное введение ударных доз МП и ЦФ могут использоваться по жизненным показаниям в случаях так называемого волчаночного криза — при тромбоцитопенической пурпуре, церебральной коме, развитии тромбозов, инфарктов и инсультов у больных с антифосфолипидным синдромом и геморрагическим пневмонитом. В этих ситуациях проведение СИТ обычно ограничивается 3-4 последовательными процедурами — вплоть до купирования ургентной ситуации. В случаях с заведомо неблагоприятным долгосрочным жизненным прогнозом — прогрессирующий гломерулонефрит или поражение ЦНС, язвенно-некротический васкулит, острое начало болезни у подростка — требуется проведение длительных программ СИТ.
Нам представляется, что возможности программной СИТ далеко не исчерпаны. Перспективным может оказаться добавление в схему внутривенного иммуноглобулина, моноклональных антител и интерферонов, применение которых способно блокировать образование аутоантител и патологических ЦИК. Весьма актуальным остается индивидуальный подбор программы с более частым (ежемесячным, еженедельным) назначением плазмафереза и ПТ. Особенно важным аспектом, обеспечивающим возможность проведения более длительных и полноценных курсов экстракорпоральных процедур, является внедрение новых технологий обработки плазмы, таких, как каскадная фильтрация и иммуносорбция, применение которых позволяет сводить к минимуму потерю альбумина и селективно удалять из циркуляции патологические аутоантитела и иммунные комплексы.
Цитостатические иммунодепрессанты
Чаще всего при СКВ применяют азатиоприн, циклофосфан (циклофосфамид) и хлорбутин (хлорамбуцил, лейкеран). В отличие от кортикостероидов для оценки эффективности этих препаратов проведено довольно много контролируемых испытаний, однако единого мнения об их эффективности нет. Противоречия в оценке эффективности этих препаратов объясняются отчасти разнородностью групп больных, включенных в испытание. К тому же потенциальная опасность тяжелых осложнений требует осторожности при их использовании.
Тем не менее многолетнее наблюдение позволило разработать определенные показания к применению этих препаратов. Показаниями к включению их в комплексное лечение больных СКВ являются: 1) активный волчаночный нефрит; 2) высокая общая активность болезни и резистентность к кортикостероидам или появление побочных реакций этих препаратов уже на первых этапах лечения (особенно явлений гиперкортицизма у подростков, развивающихся уже при небольших дозах преднизолона); 3) необходимость уменьшить поддерживающую дозу преднизолона, если она превышает 15—20 мг/сут.
Существуют различные схемы комбинированного лечения: азатиоприн и циклофосфамид внутрь в среднем в дозе 2—2,5 мг/ (кг•сут), хлорбутин по 0,2—0,4 мг/(кг•сут) в сочетании с низкими (25 мг) и средними (40 мг) дозами преднизолона. В последние годы стали применять одновременно несколько цитостатиков: азатиоприн + циклофосфамид (1 мг/кг в день внутрь) в сочетании с низкими дозами преднизолона; комбинация азатиоприна внутрь с внутривенным введением циклофосфана (по 1000 мг на 1 м 3 поверхности тела каждые 3 мес). При таком комбинированном лечении отмечено замедление прогрессирования люпус-нефрита.
В последние годы предложены методы только внутривенного введения циклофосфана (по 1000 мг на 1 м 3 поверхности тела 1 раз в месяц в первые полгода, затем по 1000 мг на 1 м 3 поверхности тела каждые 3 мес в течение 1,5 лет) на фоне низких доз преднизолона.
Эффективность цитостатиков при СКВ подтверждается фактом подавления выраженной иммунологической активности. J. Hayslett и соавт. (1979) отметили значительное уменьшение воспалительных явлений в биоптате почки у 7 больных с тяжелым диффузным пролиферативным нефритом. При сочетанием лечении кортикостероидами и азатиоприном С. К. Соловьев и соавт. (1981) обнаружили изменение состава депозитов в дермоэпидермальном соединении при динамическом иммунофлюоресцентном исследовании биоптата кожи: под влиянием цитостатиков у больных активным люпус-нефритом исчезло свечение IgG.
Введение в комплекс лечения цитостатиков позволяет подавить активность болезни при меньших дозах кортикостероидов у больных с высокой активностью СКВ. Увеличилась и выживаемость больных люпус-нефритом. По данным И. Е. Тареевой и Т. Н. Янушкевич (1985), 10-летняя выживаемость наблюдается у 76% больных при комбинированном лечении и у 58% больных, леченных одним преднизолоном.
При индивидуальном подборе доз, регулярном наблюдении можно значительно снизить число побочных реакций и осложнений. Такие грозные осложнения, как злокачественные опухоли типа ретикулосарком, лимфом, лейкозы, геморрагический цистит и карцинома мочевого пузыря, чрезвычайно редки [Cash Т., Klippel J., 1991]. Из 200 больных, получивших цитостатики в Институте ревматологии РАМН и наблюдавшихся от 5 до 15 лет, у одного больного отмечено развитие ретикулосаркомы желудка, что не превышает частоту появления опухолей у больных с аутоиммунными заболеваниями, не леченных цитостатиками.
Постоянный комитет Европейской антиревматической лиги, изучивший результаты применения цитостатических иммунодепрессантов у 1375 больных с различными аутоиммунными заболеваниями, не зарегистрировал пока большей частоты появления у них злокачественных новообразований по сравнению с группой, в которой не применялись эти препараты. Агранулоцитоз нами наблюдался у двух больных. Он купировался увеличением дозы кортикостероидов. Присоединение вторичной инфекции, в том числе вирусной (herpes zoster), встречалось не чаще, чем в группе леченных только преднизолоном.
Тем не менее с учетом возможности осложнений цитостатической терапии необходимы строгое обоснование применения этих сильнодействующих препаратов, тщательное наблюдение за больными, обследование их каждую неделю с момента назначения лечения. Оценка отдаленных результатов показывает, что при соблюдении методики лечения число осложнений невелико, не отмечается и вредного воздействия терапии на последующее поколение. По нашим данным, 15 детей, родившихся у больных СКВ, леченных цитостатиками, здоровые (срок наблюдения за ними более 12 лет).
Плазмаферез, гемосорбция
В связи с отсутствием совершенных методов лечения больных СКВ продолжаются поиски новых средств, позволяющих оказать помощь больным, у которых общепринятые методики не дают благоприятного результата.
Применение плазмафереза и гемосорбции основано на возможности удаления из крови биологически активных веществ: медиаторов воспаления, циркулирующих иммунных комплексов, криопреципитинов, различных антител и др. Полагают, что механическое очищение помогает на некоторое время разгрузить систему мононуклеаров, стимулируя таким образом эндогенный фагоцитоз новых комплексов, что в итоге уменьшает степень органных повреждений.
Не исключено, что при гемосорбции происходит не просто связывание сывороточных иммуноглобулинов, но и изменение их состава, что ведет к уменьшению массы иммунных комплексов и облегчает процесс их удаления из кровяного русла [Насонов Е. Л. и др., 1982]. Возможно, при прохождении крови через сорбент иммунные комплексы меняют свой заряд, что объясняет выраженное улучшение, наблюдаемое у больных с поражениями почек даже при неизменном уровне иммунных комплексов в крови. Известно, что лишь положительно заряженные иммунные комплексы способны осаждаться на базальной мембране клубочков почки.
Обобщение опыта использования плазмафереза и гемосорбции показывает целесообразность включения этих методов в комплексное лечение больных СКВ с торпидным течением болезни и резистентностью к предшествующей терапии. Под влиянием процедур (3—8 на курс лечения) отмечается значительное улучшение общего самочувствия больных (нередко не коррелирующее со снижением уровня циркулирующих иммунных комплексов и антител к ДНК), уменьшение признаков активности болезни, в том числе нефрита с сохранением функции почек, исчезновение выраженных кожных изменений и отчетливое ускорение заживления трофических язв конечностей. Как плазмаферез, так и гемосорбции проводят на фоне приема кортикостероидов и цитостатиков.
Хотя еще и нет достаточных данных, полученных в контрольных исследованиях и при определении выживаемости больных, леченных с использованием плазмафереза или гемосорбции, применение этих методов открывает новые возможности снижения высокой активности болезни и предупреждения ее прогрессирования в результате воздействия на иммунопатологический процесс.
Из других методов так называемой агрессивной терапии, применяемых при тяжелых формах СКВ, следует упомянуть о локальном рентгеновском облучении над и поддиафрагмальных лимфатических узлов (на курс до 4000 рад). Это позволяет уменьшить чрезвычайно высокую активность болезни, что не достижимо при использовании других методов лечения. Этот метод находится в стадии разработки.
Иммуномодулирующие препараты — левамизол, френтизол — не получили широкого применения при СКВ, хотя имеются отдельные сообщения об эффекте, получаемом при включении этих препаратов в терапию кортикостероидами и цитостатиками при рефракторных к обычным методам лечения формах болезни или при присоединении вторичной инфекции. Большинство авторов сообщают о большом числе серьезных осложнений почти у 50% больных, леченных левамизолом. При более чем 20летнем наблюдении больных СКВ мы использовали левамизол в единичных случаях и всегда отмечали серьезные осложнения. В контролируемом испытании левамизола при СКВ не выявлено его эффективности. Видимо, целесообразно присоединение левамизола при выраженной бактериальной инфекции.
Аминохинолиновые производные и нестероидные противовоспалительные средства служат основными препаратами в лечении больных СКВ без тяжелых висцеральных проявлений и в период снижения доз кортикостероидов и цитостатиков для поддержания ремиссии. Наше многолетнее наблюдение показало, что риск развития офтальмологических осложнений значительно преувеличен. Это подчеркнуто и J. Famaey (1982), отмечающего, что осложнения развиваются лишь при дозе, значительно превышающей оптимальную суточную. В то же время длительное применение этих препаратов в комплексном лечении больных СКВ весьма эффективно.
Из аминохинолиновых препаратов обычно используют делагил (0,25—0,5 г/сут) и плаквенил (0,2—0,4 г/сут). Из НПВП чаще применяют индометацин в качестве дополнительного препарата при стойких артритах, бурситах, полимиалгиях, а также вольтарен, ортофен.
Учебная медицинская литература, онлайн-библиотека для учащихся в ВУЗах и для медицинских работников
Системная красная волчанка (СКВ) — системное полисиндромное воспалительное заболевание соединительной ткани, развиваюшееся преимущественно у девушек и молодых женщин на фоне генетически обусловленного дефекта иммунорегуляторных процессов, приводящего к неконтролируемой продукции антител к собственным клеткам и их компонентам.
Лечебная программа при СКВ.
- Режим.
- Диета.
- Лечение гормональными иммунодепрессантами.
- Лечение негормональными иммунодепрессантами.
- Иммунотерапия.
- Интенсивная терапия.
- Лечение аминохинолиновыми соединениями.
- Применение НПВС.
- Лечение антикоагулянтами и антиагрегантами.
- Эфферентная терапия.
- Лечение люпус-нефрита.
- Диспансеризация.
1. Режим
Режим больного СКВ зависит от характера течения, степени активности заболевания, выраженности системных проявлений. Лечение в фазе обострения проводится в стационаре, при тяжелом течении (особенно при развитии диффузного миокардита, эндокардита; люпус-нефрита), высокой активности процесса рекомендуется постельный режим; в случае диффузного миокардита — строгий постельный режим до улучшения состояния, показателей гемодинамики и ликвидации недостаточности кровообращения.
При хроническом течении СКВ и минимальной активности процесса лечение проводится амбулаторно.
2. Лечебное питание
В питании больного следует предусмотреть достаточное количество витамина С, витаминов группы В, ненасыщенных жирных кислот. При развитии недостаточности кровообращения, поражении почек необходимо ограничить потребление поваренной соли, жидкости.
3. Лечение гормональными иммунодепрессантами
Этиологическое лечение СКВ в настоящее время невозможно. Патогенетическая терапия является ведущей и направлена на подавление иммунокомплексной патологии.
Гормональные иммунодепрессанты — глюкокортикоиды — являются лекарствами первого ряда при СКВ.
В. А. Насонова указывает, что обоснована необходимость применения длительной терапии глюкокортикоидами, позволяющей сохранить или продлить жизнь многим больным, значительно улучшить прогноз этого заболевания — от безнадежного до вполне удовлетворительного. Следует учесть, что неадекватное прерывистое лечение глюкокортикоидами сопровождается развитием синдрома отмены с последующими еще более тяжелыми обострениями.
Адекватное лечение глюкокортикоидами в подавляющих дозах, длительное применение их в поддерживающих дозах дает возможность добиться длительной ремиссии. Эффект глюкокортикоидов обусловлен их способностью подавлять иммунокомплексный воспалительный процесс и аутоиммунные реакции.
Абсолютным показанием к назначению глюкокортикоидов является острая, подострая форма СКВ и обострение хронической СКВ. Из всех глюкокортикоидных препаратов наибольшее значение имеет преднизалон, обладающий достаточно высоким терапевтическим эффектом и вызывающий сравнительно нетяжелые побочные реакции при многолетнем приеме. Лучшей переносимостью и хорошим терапевтическим эффектом обладает метилпреднизолон (урбазон). Он значительно реже, чем другие глюкокортикоиды, вызывает поражение ЖКТ (стероидные эрозии и язвы).
Согласно данным В. А. Насоновой, лечение СКВ преднизолоном проводится следующим образом. Доза препарата зависит от остроты течения и активности процесса.
При остром течении с самого начала заболевания, а при подостром и хроническом течении при II и III ст. активности патологического процесса назначаются глюкокортикоиды.
Преднизолон в подавляющей дозе 40-50 мг в сутки назначают при остром и подостром течении (III ст. активности), а при нефротическом синдроме или менингоэнцефалите — в дозе 60 мг в сутки и более.
При подостром течении II ст. активности, а также при хроническом течении II-III ст. активности подавляющая доза может быть меньше 30-40 мг, при I ст. активности — 15-20 мг в сутки. Продолжительность приема преднизолона в подавляющей дозе определяется степенью выраженности клинико-лабораторных признаков (обычно не менее 3 месяцев, а при необходимости — до 6 месяцев и более). В случаях длительной терапии большими дозами глюкокортикоидов можно применять следующую альтернирующую методику приема этих препаратов. При снижении клиниколабораторных признаков активности до II ст. (обязательно исчезновение полиартрита, полисерозита, миокардита) суточную дозу преднизолона можно давать следующим образом: 20 мг утром между 8 и 9 ч после завтрака, два приема по 10 мг в дневные часы (в 12 и 14 ч) после легкого обеда. Достигнув эффекта, дозу преднизолона снижают постепенно: сначала дневную (в 14 ч), затем назначаемую в полдень (в 12 ч), затем утреннюю (после 8 ч утра) (табл. 12).
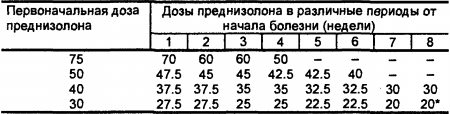
Табл. 12. Примерная схема снижения доз преднизолона (в мг) при достижении терапевтического эффекта. * Далее очень медленно — по 2.5 мг через 1-3 месяца (по показателям общего состояния больного и лабораторных исследований).
Чрезвычайно важен подбор поддерживающей дозы преднизолона, т.е. той наименьшей дозы, которая позволяет поддерживать клинико-лабораторную ремиссию. Преднизолон в поддерживающей дозе 5-10 мг в сутки назначается годами. Для уменьшения побочных явлений преднизолона (кушингоидный синдром, атрофия мышц, артериальная гипертензия, гипокалиемия, остеопороз коры надпочечников) при длительной терапии принимаются удвоенные поддерживающие дозы через день.
Критериями эффективности лечения преднизолоном являются: уменьшение активности патологического процесса, устранение или значительное уменьшение выраженности висцеральных проявлений, особенно со стороны почек, стабилизация течения заболевания.
Величина поддерживающей дозы глюкокортикоидов является одним из критериев глубины клинико-лабораторной ремиссии:
чем меньше поддерживающая доза, тем надежнее ремиссия. Величина поддерживающей дозы 15-20 мг может указывать на активность процесса и на необходимость увеличения дозы, а также, возможно, на целесообразность применения цитостатиков.
Причины неэффективности глюкокортикоидноЙ терапии: нерегулярность приема, неадекватная доза, позднее начало лечения, тяжелая степень иммунокомплексной органной патологии.
При отсутствии преднизолона можно применять триамцинолон, дексаметазон, исходя из паритета : 1 таблетка этих препаратов равна 1 таб летке преднизолона.
О побочных системных действиях глюкокортикоидной терапии см. гл. “Лечение ревматоидного артрита”.
4. Лечение негормональными иммунодепрессантами
Негормональные иммунодепрессанты обладают противовоспалительным эффектом, способностью подавлять иммунокомплексный противовоспалительный процесс и аутоантителообразование.
Показания к назначению цитостатиков:
- высокая активность процесса и быстропрогрессирующее течение;
- активный нефротический и нефритический синдромы;
- генерализованный васкулит (поражение легких, ЦНС, язвенное поражение кожи);
- недостаточная эффективность глюкокортикоидноЙ терапии;
- необходимость быстро уменьшить подавляющую дозу преднизолона из-за плохой переносимости и выраженности побочных действий (подростковый и климактерический возраст больных, значительная и быстрая прибавка в массе тела, тяжелая артериальная гипертензия, стероидный сахарный диабет, психоз, выраженный остеопороз с признаками спондилопатии, аваскулярные некрозы костей);
- необходимость уменьшить поддерживающую дозу преднизолона, если она превышает 15-20 мг в сутки;
- глюкокортикостероидная зависимость.
Наиболее часто применяют азатиоприн (имуран) и циклофосфамид в дозе 1-3 мг на 1 кг массы тела, т.е. от 100 до 200 мг в сутки в сочетании с 30 мг преднизолона. Указанные дозы назначают в течение 2-2.5 месяца (обычно в стационаре), а затем переходят на поддерживающие дозы 50-100 мг в сутки в течение многих месяцев и лет. К этому времени обычно удается снизить дозу глюкокортикоидов.
Критериями эффективности лечения цитостатиками являются:
- исчезновение или уменьшение клинических признаков болезни, в первую очередь нефрита;
- исчезновение или уменьшение кортикостероидной зависимости;
- стойкое снижение активности СКВ и отсутствие в дальнейшем рецидивов;
- предотвращение прогрессирования люпус-нефрита.
Наиболее эффективным цитостатиком при лечении СКВ является циклофосфамид. При высокой активности патологического процесса целесообразно начать лечение с циклофосфамида, но учитывая наибольшую его активность через 4-5 недель следует перейти на азатиоприн или лейкеран для дальнейшего лечения (В. А. Насонова, 1989).
В последние годы стали применять одновременно несколько цитосгатиков: азатиоприн + циклофосфами д (1 мг/кг в д ень внутрь) в сочетании с малыми дозами преднизолона; комбинация азатиоприна внутрь с внутривенным введением циклофосфамида (по 1000 мг/м 2 поверхности тела каждые 3 месяца). При таком комбинированном лечении замедляется прогрессирование люпус-нефрита. Предложена также методика только внутривенного введения циклофосфамида п о 1000 м г/м 2 1 раз в месяц в первые полгода, затем по 1000 мг/м 2 каждые 3 месяца в течение полутора лет на фоне низких доз преднизолона. М. М. Ивановой (1994) установлено, что циклофосфамид более эффективно снижает протеинурию и уменьшает изменения мочевого осадка, синтез антител к ДНК, азатиоприн — наиболее эффективен при диффузном поражении кожи.
О побочных действиях цитостатиков см. в гл. “Лечение ревматоидного артрита”.
5. Иммунотерапия
Разрабатываются следующие методы иммунотерапии СКВ: применение антиидиотипических моноклональных анти-СD4-антител при люпус-нефрите; внутривенное введение иммуноглобулинов (по 0.4 г/кг в сутки в течение 5 дней при выраженных формах СКВ с тромбоцитопенией); лечение любензаритом (подавляет синтез антител к ДНК, ингибирует синтез IgM-ревматоидного фактора); внутривенное введение рекомбинантных препаратов интерферона (а, у) ежедневно в течение 3 недель, а затем дважды в неделю в течен ие 2 м есяцев.
6. Интенсивная терапия
К интенсивной терапии СКВ относятся: пульс-терапия ударными дозами метилпреднизолона, комбинированная пульс-терапия метилпреднизолоном и циклофосфаном.
Показания:
- неэффективность пероральной (даже массивной) глюкокортикоидноЙ терапии, особенно при нефротическом синдроме;
- быстрое прогрессирование болезни и неэффективность обычной терапии СКВ.
Методика пульс-терапии : вводят внутривенно капельно п о 1000 мг метилпреднизолона в 100 м л изотонического раствора натрия хлорида в течение 3 дней подряд. В капельницу добавляют 5000 ЕД гепарина.
Во время пульс-терапии и после нее больные продолжают принимать внутрь ту же дозу преднизолона, что и прежде.
Под влиянием пульс-терапии быстро улучшается функциональное состояние почек, исчезают эритематозная сыпь на лице, капилляриты, полиартрит, в целом наблюдается выраженная положительная клиническая динамика.
Во время пульс-терапии возможны побочные явления: повышение АД, зуд и гиперемия кожи, судорожные подергивания, нарушения ритма сердца, описаны случаи внезапной остановки сердца. Учитывая это, пульс-терапия преднизолоном назначается строго по показаниям и в ходе ее проведения необходимо тщательно контролировать работу сердца.
R. Lugmani (1993) рекомендует после пульс-терапии применять циклофосфамид в дозе 200 мг в неделю в течение 3-6 месяцев в сочетании с преднизолоном в дозе 20-25 мг в сутки.
Этот вид интенсивной терапии применяется при СКВ с тяжелым, торпидным к лечению нефротическим синдромом и генерализованным васкулитом.
Методика: в первый день внутривенно капельно в 100 мл изотонического раствора натрия хлорида в течение 30-40 мин вводя т 1000 мг метилпреднизолона и 1000 мг циклофосфана, в последующие два дня больному вводят капельно по 1000 мг м етилпреднизолона, в капельницу добавляют 5000 ЕД гепарина.
Больным с высоким АД вводят гипотензивные и мочегонные средства. Начиная с четвертого дня, больным назначается преднизолон в той же дозе, что до пульс-терапии, но не ниже 40 мг в сутки в сочетании со средними дозами цитостатиков.
Метод комбинированной пульс-терапии метилпреднизолоном и циклофосфаном высокоэффективен, приводит к значительному клиническому улучшению, особенно это заметно у больных с нефротическим синдромом (снижается или нормализуется АД, повышается диурез, уменьшаются альбуминурия и отеки).
Побочные действия те же, что при пульс-терапии метилпреднизолоном, кроме того, возможны выпадение волос, лейкопения.
7. Лечение аминохинолиновыми соединениями
Механизм действия аминохинолиновых соединений описан в гл. “Лечение ревматоидного артрита”.
Эти препараты назначают больным хронической СКВ прежде всего при поражении кожи, суставов: делагил по 0.25-0.5 г в сутки и плаквенил по 0.2-0.4 г в сутки. Лечение продолжается длительно — месяцы, годы.
Кроме того, аминохинолиновые соединения могут применяться при люпус-нефрите. В. А. Насонова рекомендует в этом случае плаквенил по 0.2 г 4-5 раз в день (всего 0.8-1 г) в течение длительного времени — до года и более.
Аминохинолиновые соединения могут применяться в сочетании с глюкокортикоидами, что позволяет уменьшить дозы препаратов. При лечении аминохинолиновыми соединениями возможны побочные явления: лейкопения, анемия, алопеция, дегенерация сетчатки, диспептические явления. Лечение проводится под контролем анализа крови и исследования состояния глазного дна.
8. Применение НПВС
НПВС обладают выраженным противовоспалительным действием, умеренным иммунодепрессантным эффектом, стабилизируют лизосомальные мембраны.
НПВС назначаются при подостром течении (в ранней стадии) и хроническом течении СКВ, преимущественно при наличии артрита. Эти препараты применяются в обычных терапевтических дозах (как при ревматоидном артрите) длительно, до исчезновения воспаления в суставах и нормализации температуры тела. Однако при лечении НПВС необходимо учитывать нередкое развитие побочных эффектов (см. гл. “Лечение ревматоидного артрита”).
9. Лечение антикоагулянтами и антиагрегантами
Антикоагулянты и антиагреганты в комплексной терапии СКВ применяют при наличии поражения почек, ДВС-синдрома, при нарушениях микроциркуляции.
Из антикоагулянтов рекомендуется гепарин — 10,000-20,000 ЕД в сутки (4 инъекции под кожу живота) в течение нескольких месяцев.
В качестве антиагрегантов используются курантил в суточной дозе 150-200 мг, трентал — 400-600 мг в течение нескольких месяцев.
10. Эфферентная терапия
К эфферентной терапии относятся плазмаферез и гемосорбция.
Плазмаферез — метод эфферентной, экстракорпоральной терапии, направленной на освобождение организма от продуктов метаболизма, циркулирующих иммунных комплексов путем удаления плазмы больного.
Показанием к назначению плазмафереза при СКВ является наиболее тяжелое течение, когда обычная терапия глюкокортикоидами, включая и пульс-терапию метилпреднизолоном, а также применение цитостатиков, оказывается неэффективной.
На курс лечения рекомендуется от 3 до 5 процедур плазмафереза при однократном удалении 800-1000 мл плазмы.
Гемосорбция — экстракорпоральный метод очищения крови путем пропускания ее через колонку с гранулами активированного угля. Метод обладает иммунокорригирующим действием, а также повышает чувствительность клеток крови и тканей к действию глюкокортикоидов.
Показания к гемосорбции при СКВ:
- сохраняющаяся активность СКВ, несмотря на большие дозы глюкокортикоидов и цитостатиков;
- активный люпус-нефрит;
- упорный суставной синдром;
- васкулиты кожи с изъязвлениями;
- невозможность увеличения дозы глюкокортикоидов из-за развившихся осложнений.
М. М. Иванова (1985), учитывая высокую эффективность и хорошую переносимость гемосорбции, рекомендует проводить ее на ранней стадии болезни для более активного воздействия на иммунопатологическую реактивность.
На курс лечения рекомендуется от 3 до 5 процедур гемосорбции, проводимых еженедельно с применением отечественных активированных углей ИГИ, АДБ, ГСУ.
Плазмаферез и гемосорбция проводятся на фоне приема глюкокортикоидов и цитостатиков.
11. Лечение люпус-нефрита
Люпус-нефрит у больных СКВ может принимать тяжелое течение и определять прогноз.
Основными методами лечения люпус-нефрита являются:
- лечение глюкокортикоидами с начальной суточной дозой преднизолона 60-80 мг;
- пульс-терапия метилпреднизолоном;
- комбинированная терапия глюкокортикоидами и цитостатиками;
- пульс-терапия метилпреднизолоном и циклофосфаном;
- лечение аминохинолиновыми соединениями;
- применение гепарина и антиагрегантов;
- плазмаферез, гемосорбция;
- диета № 7 с коррекцией содержания белка в зависимости от уровня его потерь с мочой за сутки при нефротическом синдроме.
М. М. Иванова (1995) предлагает при недостаточной эффективности пульс-терапии проводить лечение метилпреднизолоном внутривенно по 250 мг в сутки в течение еще 2-3 недель.
При развитии у больного ХПН лечение проводится та к, как это описано в гл. “Лечение хронической почечной недостаточности”.
12. Диспансеризация
Диспансеризация больных СКВ осуществляется ревматологом, а при его отсутствии — терапевтом.
Частота наблюдений врачом: при минимальной активности — 2 раза в год, при II ст. активности — 4 раза в год.
ЛОР-врач, стоматолог, гинеколог офтальмолог осматривают больных 2 раза в год; невропатолог, психиатр, нефролог — по показаниям.
Перечень и частота необходимых лабораторных и инструментальных исследований при диспансеризации:
- клинический анализ крови, общий анализ мочи — 4-6 раз в год;
- число тромбоцитов — 2 раз а в год;
- при применении цитостатических препаратов — ежемесячный контроль анализов, рентгенография (флюорография) органов грудной клетк и 2 раза в год;
- рентгенография суставов — по показаниям;
- биохимическое исследование крови (фибриноген, серомукоид, белковые фракции, мочевина) — не реж е 2 раз в год;
- ЭхоКГ и ФКГ — по показаниям;
- исследование крови на содержание волчаночных клеток и антинуклеарного фактора — 2 раза в год.
Основным лечением является применение глюкокортикоидов и цитостатиков в индивидуально подобранных дозах; при III ст. активности — обязательно стационарное лечение.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Читайте также:


