Что такое проксимальный отдел большеберцовой кости
Переломы проксимального конца большеберцовой кости
Переломы большеберцовой кости тотчас ниже уровня коленного сустава называются переломами проксимального конца большеберцовой кости. Проксимальный конец большеберцовой кости – это ее верхняя расширенная часть, участвующая в образовании коленного сустава.
В дополнение к перелому возможно одновременное повреждение окружающих мягких тканей – кожи, мышц, нервов, кровеносных сосудов и связок. Лечение всех этих повреждений должно выполняться одновременно. Во многих случаях для восстановления прочности, подвижности и стабильности голени, а также снижения риска развития посттравматического остеоартрита лечение таких повреждений хирургическое.
Коленный сустав – это самый крупный несущий нагрузку сустав человеческого тела. Он образован тремя костями: бедренной, большеберцовой и надколенником. Связки и сухожилия как прочные веревки удерживают эти кости вместе. Они же работают и как некие сдерживающие структуры, обеспечивающие возможность одних движений и препятствующие другим. Дополнительную стабильность коленному сустава обеспечивает также форма сочленяющихся суставных поверхностей костей.
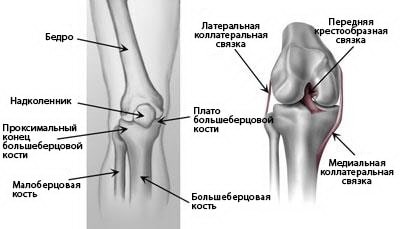
(Слева) Проксимальный конец большеберцовой кости – это верхняя часть кости, участвующая в образовании коленного сустава. (Справа) Связки соединяют бедренную кость с большеберцовой и малоберцовой костями.
Выделяют несколько типов переломов проксимального конца большеберцовой кости. Это могут быть поперечные переломы или переломы с образованием нескольких костных фрагментов (оскольчатые переломы).
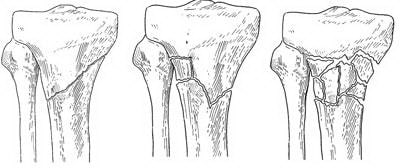
Примеры различных типов переломов проксимального конца большеберцовой кости.
Иногда эти переломы распространяются в коленный сустав, разделяя суставную поверхность большеберцовой кости на несколько отдельных фрагментов. Такие переломы называются внутрисуставными или переломами плато большеберцовой кости.
Верхняя поверхность большеберцовой кости (плато) образована губчатой костью, напоминающей по виду пчелиные соты и более мягкой, чем кость нижележащих отделов большеберцовой кости. Переломы плато большеберцовой кости возникают вследствие давления нижнего конца бедренной кости на более мягкую кость плато наподобие пресса. В результате такого воздействия губчатая кость сминается и поверхность плато погружается вглубь.
Подобное повреждение суставной поверхности может вести к изменению нормальной оси конечности и со временем – развитию остеоартрита, нестабильности и ограничения движений в коленном суставе.
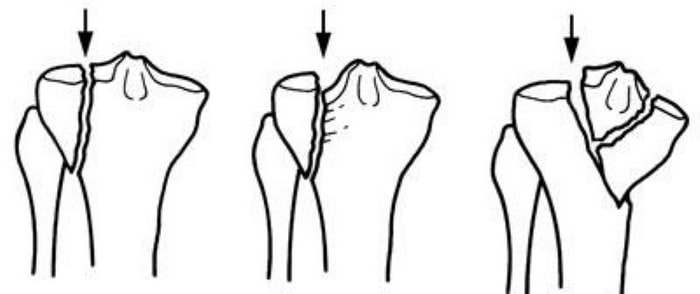
Варианты переломов большеберцовой кости, проникающие в коленный сустав и затрагивающие плато.
Переломы проксимального конца большеберцовой кости могут быть закрытыми, т.е. без повреждения кожных покровов, и открытыми. При открытых переломах костные фрагменты перфорируют кожу либо имеется рана, сообщающаяся с местом перелома. Открытые переломы сопровождаются более значительным повреждением окружающих мышц, сухожилий и связок. Они характеризуются более высоким риском инфекционных осложнений и заживают дольше закрытых.
Переломы проксимального конца большеберцовой кости могут быть результатом стрессовых нагрузок (постепенно формирующийся перелом на фоне необычных и интенсивных физических нагрузок) или патологических изменений самой кости (рак или инфекция). Однако чаще всего эти переломы возникают в результате травмы.
У лиц молодого возраста эти переломы часто являются результатом высокоэнергетической травмы, например, падения со значительной высоты, спортивной травмы или автомобильной аварии.
У лиц пожилого возраста с низким качеством костной ткани такие переломы могут возникать в результате низкоэнергетической травмы (например, падения с высоты собственного роста).
- Боль, усиливающаяся при нагрузке на ногу
- Отек коленного сустава и ограничение движений
- Деформация – коленный сустав может выглядеть не так, как обычно
- Бледность, похолодание стопы – основание подозревать нарушение кровоснабжения
- Онемение стопы или ощущение покалывания – позволяет заподозрить повреждение нервов или слишком сильный отек мягких тканей голени
Если после травмы у вас появились названные симптомы, немедленно обратитесь в ближайшее экстренное приемное отделение.
Доктор расспросит вас о обстоятельствах полученной вами травмы, об имеющихся у вас жалобах и других возможных проблемах со здоровьем, например, нет ли у вас сахарного диабета.
Доктор осмотрит мягкие ткани в области коленного сустава на предмет кровоизлияний, отека, открытых ран, оценит чувствительность и кровообращение голени и стопы.
Дополнительные методы исследования
- Рентгенография. Это наиболее распространенный метод диагностики переломов, который позволяет в т.ч. оценить характер имеющегося перелома.
- Компьютерная томография (КТ). КТ позволяет более точно оценить характер перелома, дает доктору ценную информацию, касающуюся тяжести перелома, и помогает ему выбрать наиболее оптимальную тактику лечения.
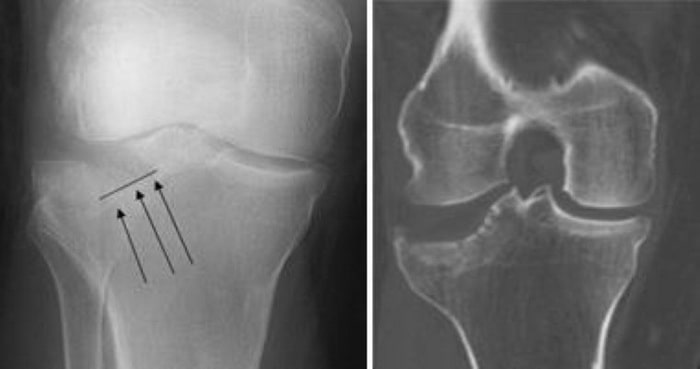
Рентгенографию (слева) и КТ (справа) нередко назначают для оценки локализации перелома и характера смещения костных фрагментов.
- Магнитно-резонансная томография (МРТ). Этот метод исследования используется для визуализации мягких тканей, например, сухожилий и связок. В рутинной диагностике переломов большеберцовой кости этот метод не применяется, однако он позволяет выявить сопутствующие повреждения мягких тканей в области коленного сустава. Кроме того, если у вас есть все признаки перелома плато большеберцовой кости, однако на рентгенограммах его не видно, может быть назначена МРТ. При переломах обычно бывает реакция со стороны окружающего перелом костного мозга, что хорошо видно на МРТ и что означает, что перелом все же есть.
- Другие исследования. Доктор может назначить вам исследования других областей тела, чтобы исключить повреждения и там (голова, грудь, живот, таз, позвоночник, руки, другая нога). Иногда назначаются специальные исследования, помогающие оценить состояние кровообращения конечности.
Лечение переломов проксимального конца большеберцовой кости может быть консервативным и хирургическим. Каждый из этих методов имеет свои преимущества и недостатки.
Решение об оперативном лечении должно приниматься совместно пациентом, членами его семьи и лечащим врачом. Предпочтительный метод лечения выбирается исходя из типа перелома и индивидуальных запросов пациента.
Составляя план лечения, доктор учитывает несколько вопросов, в т.ч. ваши ожидания, образ жизни и состояние вашего здоровья.
У физически активных пациентов хирургическое восстановление сустава обычно является оптимальным методом лечения, позволяющим максимально полно восстановить стабильность и подвижность сустава и минимизировать риск развития посттравматического остеоартрита.
У других пациентов, однако, преимущества хирургического лечения могут быть не так очевидны. Некоторые сопутствующие заболевания или исходные проблемы с нижней конечностью могут свести на нет возможные преимущества операции. В таких случаях операция лишь увеличивает возможные риски для пациента (риски анестезии или инфекции, например).
Открытые переломы. При повреждении кожных покровов в области перелома возможна контаминация перелома бактериальной флорой и развитие инфекции. В таких случаях показано максимально раннее хирургическое лечение, направленное в т.ч. на очищение загрязненных мягких тканей и снижение риска инфекции.
Наружная фиксация. При значительном повреждении мягких тканей (кожи и мышц) в области перелома или если состояние вашего здоровья внушает опасения относительного того, как вы перенесете обширную операцию, доктор может временно наложить вам наружный фиксатор. При этой операции в кости выше и ниже уровня перелома вводятся металлические спицы или стержни, которые фиксируются к аппарату наружной фиксации. Последний представляет собой рамку, удерживающую кости в правильном положении до тех пор, пока вы не будете готовы к операции.

В ранние сроки после травмы и без того поврежденные кожа и мягкие ткани в области перелома могут подвергнуться еще более значительному повреждению в результате операции. В таких случаях с целью временной стабилизации перелома и создания условий для заживления мягких тканей может быть наложен наружный фиксатор.
Компартмент-синдром. В небольшом числе случаев отек мягких тканей голени может быть выраженным настолько, что начинает угрожать кровоснабжению мышц и нервов голени и стопы. Это состояние называется компартмент-синдромом, и оно требуют немедленного хирургического лечения. Во время операции, называемой фасциотомией, выполняются вертикальные разрезы стенок мышечных футляров голени. Эти разрезы оставляются открытыми и закрываются только через несколько дней или недель после операции, когда отек купируется. В некоторых случаях для закрытия таких разрезов необходима кожная пластика.
Консервативное лечение включает иммобилизацию гипсом или брейсом, а также ограничение движений и нагрузки на ногу. В процессе такого лечения доктор периодически будет назначать вам контрольную рентгенографию для оценки сращения костей. Движения в коленном суставе и нагрузка на ногу будут зависеть от типа перелома и особенностей выбранного метода лечения.
Существует несколько методов, позволяющих хирургу добиться восстановления правильного положения костных фрагментов и удержания их в этом положении до наступления сращения.
Внутренняя фиксация. Во время этой операции костные фрагменты сначала возвращаются в свое нормальное положение. В этом положении они удерживаются специальными фиксаторами – интрамедуллярными стержнями или пластинами и винтами.
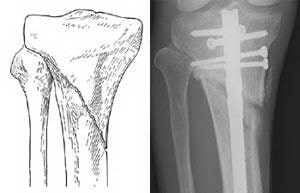
(Слева) Перелом проксимального конца большеберцовой кости. (Справа) Такой же тип перелома, фиксированный интрамедуллярным стержнем.
При переломах проксимальной четверти большеберцовой кости, если линия перелома не проникает в сустав, возможная фиксация как стержнем, так и пластиной. Стержень вводится в костномозговой канал в центре кости, а пластина фиксируется винтами к наружной поверхности кости.
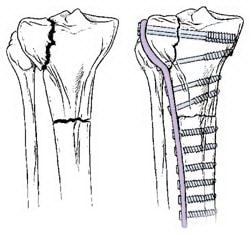
Переломы, проникающие в сустав, обычно требуют стабилизации пластиной. Пластина фиксируется к наружной поверхности кости.
Пластины и винты обычно используются при переломах, проникающих в сустав. Если перелом сопровождается вдавлением суставной поверхности, для восстановления нормальной анатомии и функции сустава необходимо восстановить эту суставную поверхность. После этого обычно образуется дефект кости в области перелома. Такие дефекты заполняются костным материалом, взятым у самого пациента или из костного банка. Также возможно использование синтетических или естественных продуктов, стимулирующих регенерацию кости.
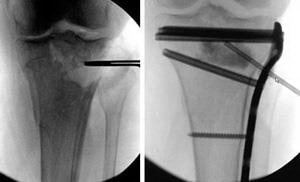
При вдавленных переломах для восстановления сустава необходимо вернуть вдавленный фрагмент не место. Это уменьшает риск развития остеоартрита и нестабильности. После этого в области перелома обычно образуется дефект (слева), который заполняется костью, синтетическими или естественными материалами (справа).
Наружные фиксаторы. В некоторых случаях мягкие ткани в области перелома могут быть повреждены настолько, что использование внутренних методов фиксации не представляется возможным. В таких случаях описанный выше наружный фиксатор может использоваться в качестве окончательного метода лечения и снимается только после сращения перелома.
После операции вы будете испытывать в той или иной мере выраженные болевые ощущения. Это неотъемлемая часть процесса заживления. Врач и медицинские сестры сделают все необходимое, чтобы уменьшить выраженность болевого синдрома и тем самым ускорить процесс вашего восстановления.
С целью обезболивания в послеоперационном периоде применяются различные типы препаратов: опиоиды, нестероидные противовоспалительные препараты и местные анестетики. С тем, чтобы оптимизировать их эффект и снизить потребность в опиоидных анальгетиках препараты могут назначаться в различных комбинациях друг с другом.
Помните, что хотя опиоиды и позволяют эффективно купировать послеоперационный болевой синдром, они являются наркотиками и к ним возможно развитие привыкания. Наркотическая зависимость и передозировка наркотиков давно уже стали социально значимыми проблемами в большинстве развитых стран. Применение опиоидов возможно только по назначению врача. Как только болевой синдром становится менее выраженным, от них лучше отказаться. Если этого не происходит в течение нескольких дней после операции, проблему следует обсудить с лечащим врачом.
Доктор расскажет вам, когда лучше всего начать восстановление движений в коленном суставе для предотвращения его контрактуры. Это зависит от того, как хорошо заживают мягкие ткани в области перелома и насколько прочно фиксированы костные фрагменты.
Раннее восстановление движений иногда начинается с пассивной мобилизации коленного сустава, когда физиотерапевт без вашего участия аккуратно осуществляет движения в суставе либо для этого используется специальный аппарат.
При многооскольчатых переломах или низком качество костной ткани переломы могут срастаться медленней, в связи с чем разрешить мобилизацию суставов доктор может разрешить позже.
Что касается нагрузки на ногу, то чтобы избежать проблем, необходимо четко соблюдать все рекомендации доктора, касающиеся этого вопроса.
Вне зависимости от выбранного метода лечения, консервативного или хирургического, доктор скорее всего запретит вам наступать на ногу до появления первых признаков сращения перелома. Безопасно опираться на ногу можно будет только через 3 месяца или даже позже. В этот период вам придется пользоваться костылями или ходунками. Также для дополнительной стабилизации перелома вам, возможно, придется использовать брейс для фиксации коленного сустава.
Доктор будет регулярно назначать вам контрольную рентгенографию для оценки темпов сращения перелома. При консервативном лечении эти рентгенограммы назначаются в т.ч. для исключения вторичного смещения фрагментов. Когда доктор решит, что перелом уже достаточно стабилен, вы сможете нагружать ногу, однако и в этом случае вы все равно еще будете периодически пользоваться костылями или ходунками.
Когда вы только начнете нагружать ногу, у вас будет чувство, что нога слабая, не держит вас и плохо вас слушается. Это нормально, однако мы все же рекомендуем вам поделиться этой информацией с вашим доктором. Для вас будет подобран план реабилитационных мероприятий, который позволит восстановить нормальную силу мышц и движения в суставах.
Ваш физиотерапевт как тренер будет сопровождать вас на протяжении всего реабилитационного периода. Строго соблюдая все рекомендации и отказавшись от вредных привычек, вы быстро поймете, как на самом деле все хорошо и быстро у вас получается. Например, если вы курите, доктор или физиотерапевт могут порекомендовать вам отказаться от этой привычки. Некоторые врачи считают, что курение мешает нормальному сращению переломов и могут даже порекомендовать профессионалов, которые помогут вам бросить курить.
Поскольку переломы проксимального конца большеберцовой кости могут проникать в коленный сустав, в отдаленным периоде после перелома у пациента могут возникнуть проблемы с этим суставом, связанные с ограничением движений, нарушением стабильности, а также выраженные в виде посттравматического остеоартрита.
Доктор обсудит с вами все вопросы, касающиеся ваших личных проблем, рисков и ожиданий. Также доктор расскажет вам, как ваша травма может повлиять на вашу повседневную жизнь, работу и т.д. в будущем.
Переломы проксимального отдела большеберцовой кости включают переломы, располагающиеся выше бугристости большеберцовой кости. Их следует разделить на внесуставные и внутрисуставные. К внутрисуставным переломам относятся повреждения мыщелков, в то время как к внесуставным — переломы межмыщелкового возвышения, бугорков и подмыщелковые переломы. Эпифизарные переломы большеберцовой кости считают внутрисуставными. Переломы проксимального отдела малоберцовой кости особого значения не имеют, поскольку малоберцовая кость не несет весовой нагрузки.
Внутренний и наружный мыщелки большеберцовой кости формируют площадку, передающую вес тела от мыщелков бедра к диафизу большеберцовой кости. Переломы мыщелков, как правило, связаны с некоторой степенью раздавливания кости вследствие осевой передачи веса тела. Кроме того, раздавливание мыщелка приводит к вальгусной или варусной деформации коленного сустава. Как показано на рисункежмыщелковое возвышение составляют бугорки, к которым прикреплены крестообразные связки и мениски.
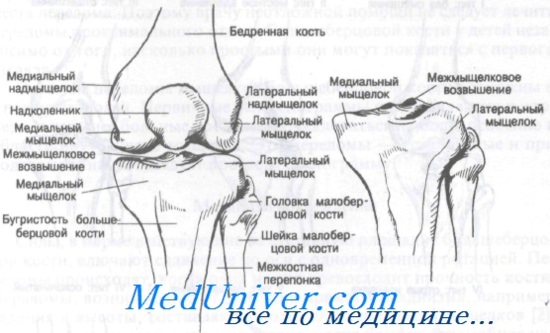
Основы анатомии коленного сустава
На основании анатомических признаков переломы проксимального отдела большеберцовой кости можно разделить на пять категорий:
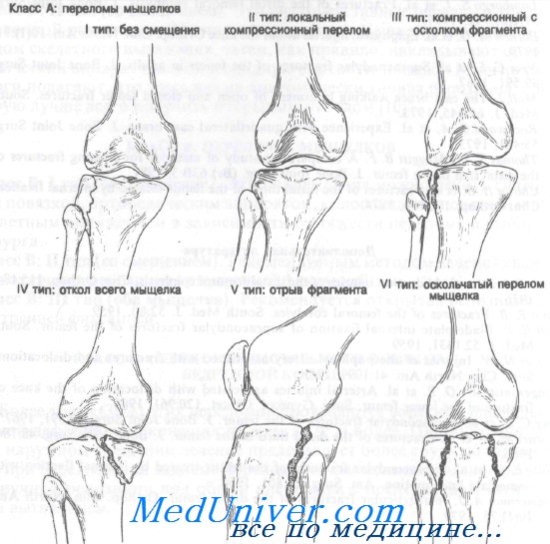
Класс А: переломы мыщелков
Класс Б: переломы бугорков
Класс В: переломы бугристости большеберцовой кости
Класс Г: подмыщелковые переломы
Класс Д: переломы эпифизеолизов, переломы проксимального отдела малоберцовой кости
Переломы мыщелков большеберцовой кости встречаются нередко. Они были классифицированы Hohl на основании анатомических данных и принципов лечения. Рассматривая переломы мыщелков большеберцовой кости, следует указать, что под отломом мыщелка имеют в виду смещение вниз его более чем на 4 мм. Серьезная деформация коленного сустава может возникнуть после, казалось бы, незначительных переломов проксимального отдела большеберцовой кости у детей. Причина ее остается неясной. Она появляется у детей до 4-летнего возраста и проявляется вальгусной деформацией коленного сустава через 6—15 мес после травмы.
Создается впечатление, что развитие этой деформации происходит в первую очередь из-за искривления диафиза большеберцовой кости ниже места перелома. Поэтому врачу неотложной помощи не следует лечить переломы проксимального отдела большеберцовой кости у детей независимо от того, насколько простыми они могут показаться с первого взгляда.
Скрытые переломы мыщелков большеберцовой кости возможны и у пожилых людей. Первичные рентгенограммы представляются в норме; тем не менее больные продолжают жаловаться на боли, особенно в области внутреннего мыщелка. Эти переломы — усталостные и при подозрении на них следует провести сканограмму.
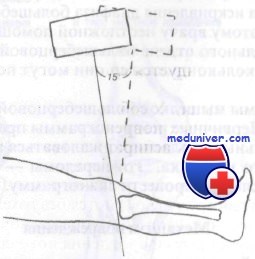
Силы, в норме действующие на суставную площадку большеберцовой кости, влючают сдавление по оси с одновременной ротацией. Переломы происходят, когда одна из сил превосходит прочность кости. Переломы, возникающие от действия прямого механизма, например падения с высоты, составляют около 20% переломов мыщелков. Дорожно-транспортные происшествия, когда бампер автомобиля наносит удар по проксимальному отделу большеберцовой кости, являются причиной приблизительно 50% этих переломов. Остальные переломы вызываются комбинацией сдавления по оси и одновременного ротационного напряжения.
Переломы наружной площадки большеберцовой кости обычно происходят при насильственном отведении ноги. Переломы медиальной площадки, как правило, результат сильного приведения дистального отдела голени. Если в момент повреждения колено разогнуто, чаще возникает передний перелом. Большинство поздних мыщелковых переломов происходит при травме, когда коленный сустав в момент удара был согнут.
Как правило, больной жалуется на боль и припухлость, при этом его колено слегка согнуто. При осмотре часто можно обнаружить ссадину, указывающую на место удара, а также выпот и уменьшение объема движений из-за болей. Вальгусная или варусная деформация обычно указывает на отлом мыщелка. После выполнения простых рентгенограмм для диагностики скрытых повреждений связок или менисков могут потребоваться рентгенограммы под нагрузкой.
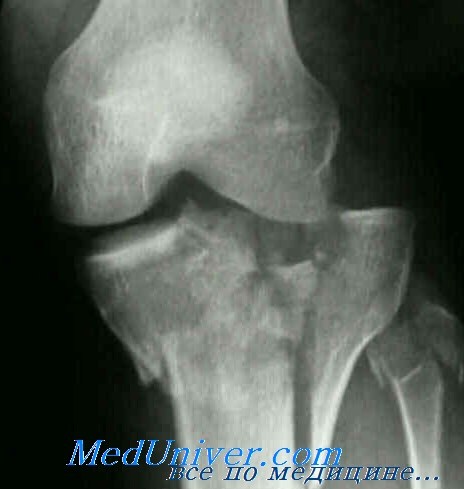
Для выявления этих переломов обычно достаточно снимков в боковой и косой проекциях. Кроме того, для оценки степени вдавления очень информативным может оказаться снимок суставной площадки. Анатомически суставная площадка имеет скос назад и вниз. На рутинных рентгенограммах этот скос не будет заметен, что замаскирует некоторые вдавленные переломы. Проекция суставной площадки компенсирует этот скос и позволит точнее выявить вдавленные переломы суставной площадки. При определении протяженности перелома всегда оказываются полезными рентгенограммы в косых проекциях.
Все рентгенограммы коленного сустава необходимо тщательно просмотреть на наличие отрывных фрагментов головки малоберцовой кости, мыщелков бедра и межмыщелкового возвышения, указывающих на повреждение связочного аппарата. Расширение суставной щели в сочетании с переломом противоположного мыщелка предполагает повреждение связок. Для выявления скрытых компрессионных переломов могут понадобиться томограммы.
Проекция суставной площадки большеберцовой кости
Переломы мыщелков большеберцовой кости часто сочетаются с рядом серьезных повреждений коленного сустава.
1. Эти переломы часто сопровождаются повреждениями связок и менисков как по отдельности, так в сочетании. При переломе наружного мыщелка следует заподозрить повреждение коллатеральной связки, передней крестообразной связки и наружного мениска.
2. После этих переломов могут наблюдаться либо острые, либо проявляющиеся позже повреждения сосудов.
Четыре наиболее распространенных способа лечения перелома в зоне коленного сустава включают наложение давящей повязки, закрытую репозицию с наложением гипсовой повязки, скелетное вытяжение и открытую репозицию с внутренней фиксацией. Независимо от способа целями лечения являются:
1) восстановление нормальной суставной поверхности;
2) раннее начало движения в коленном суставе для профилактики контрактуры; 3) воздержание от нагрузки на сустав до полного заживления.
Выбор метода лечения зависит от типа перелома, опыта и мастерства хирурга-ортопеда, возраста больного и его дисциплинированности. Настоятельно рекомендуется срочная консультация хирурга-ортопеда.
Класс А: I тип (без смещения). У соблюдающего режим амбулаторного больного без сопутствующих повреждений связок перелом мыщелка без смещения можно лечить аспирацией гемартроза с последующим наложением давящей повязки. К конечности прикладывают пузырь со льдом и придают ей приподнятое положение не менее чем на 48 ч. Если через 48 ч рентгенограммы остаются без изменений, можно начинать движения в коленном суставе и упражнения для четырехглавой мышцы бедра. До полного выздоровления ногу не следует полностью нагружать. Можно использовать частичную нагрузку с ходьбой на костылях или гипсовый тутор.
Пребывание в гипсовой повязке более 4—8 нед с момента повреждения дисциплинированному больному не рекомендуется из-за высокой частоты развития контрактур коленного сустава. Если больной амбулаторный и не имеет повреждений связок, но в то же время недисциплинирован, рекомендуется иммобилизация гипсовой повязкой. Активные изометрические упражнения для тренировки четырехглавой мышцы бедра следует начинать рано, а гипсовую повязку оставлять до полного заживления. Госпитализированных больных без повреждений связок обычно лечат методом скелетного вытяжения в сочетании с ранними двигательными упражнениями.
Класс А: II тип (локальная компрессия). Неотложное лечение этих переломов зависит от следующих моментов: 1) отрывной перелом мыщелка со смещением его вниз более чем на 8 мм требует оперативной коррекции (поднятия фрагмента): 2) локализация вдавления в переднем или среднем отделах опаснее, чем в заднем; 3) наличия сопутствующих повреждений связок.
При диагностике этих переломов необходимы снимок с выведением проекции суставной площадки и проведение нагрузочных проб для выяснения целостности связок коленного сустава. Если связки повреждены, показано оперативное восстановление. Консервативное лечение перелома без смещения и повреждений связок включает: 1) аспирацию крови при гемартрозе; 2) наложение давящей повязки или задней лонгеты сроком от нескольких дней до 3 нед с полной разгрузкой конечности; 3) раннюю консультацию ортопеда.
Если больной госпитализирован, рекомендуется скелетное вытяжение по Buck с активными двигательными упражнениями.
Класс А: III тип (компрессионный, с отрывом мыщелка). Неотложная помощь при этих переломах включает лед, иммобилизацию задней лонгетой и точную рентгенологическую диагностику со срочным направлением к специалисту. Лечение варьируется от гипсовой иммобилизации с разгрузкой конечности до оперативной репозиции или скелетного вытяжения.
Класс А: IV тип (полный отрыв мыщелка). Неотложное лечение этих переломов включает лед, иммобилизацию и точную рентгенологическую диагностику со срочным направлением к ортопеду. Отщепление 8 мм и более считают значительным смещением, которое лучше лечить методом открытой или закрытой репозиции.
Класс А: V тип (откол). Эти переломы обычно захватывают внутренний мыщелок и могут быть передними или задними. Рекомендуемый метод лечения — открытая репозиция с внутренней фиксацией.
Класс А: VI тип (оскольчатый). Неотложная помощь при этих переломах включает лед, приподнятое положение конечности, иммобилизацию задней лонгетой, аспирацию крови при гемартрозе (при строгом соблюдении правил асептики) и госпитализацию для скелетного вытяжения.
Переломы мыщелков большеберцовой кости могут сопровождаться развитием нескольких серьезных осложнений.
1. После длительной иммобилизации возможна полная потеря движений в коленном суставе.
2. Несмотря на оптимальное лечение, может развиться дегенеративный артроз.
3. Даже при первично несмещенных переломах в первые несколько недель может развиться угловая деформация коленного сустава.
4. Эти повреждения могут осложниться нестабильностью коленного сустава или рецидивирующим подвывихом из-за разрыва связочного аппарата.
5. Леченные хирургическим методом открытые переломы могут осложниться инфекцией.
6. Туннельный синдром приводит к повреждению сосудисто-нервного пучка и может осложнить лечение этого вида переломов.
Читайте также:


