Что такое частичный разрыв камбаловидной мышцы

Камбаловидная мышца расположена возле икроножной мышцы в области голени. Она имеет небольшой размер, по форме напоминает рыбу камбалу. Мышца участвует в ходьбе, помогает удерживать равновесие, обеспечивает стабильность большеберцовой кости и коленного сустава. Также с ее участием происходит сгибание и разгибание стопы при ходьбе и беге. Камбаловидная мышца нередко подвергается травмам, таким как разрыв различных степеней тяжести. Причинами повреждения камбаловидной мышцы являются перенапряжение голени при занятиях спортом (футбол, бег, боевое искусство), удар в область голени, ДТП.
- Симптомы разрыва камбаловидной мышцы
- Консервативное лечение надрыва камбаловидной мышцы
- Хирургическое лечение разрыва камбаловидной мышцы
- Реабилитация после разрыва камбаловидной мышцы
- Комплекс упражнений при разрыве камбаловидной мышцы
Симптомы разрыва камбаловидной мышцы
Первый симптом растяжения камбаловидной мышцы – интенсивная боль, которая блокирует движения стопы. Болевой синдром может сосредотачиваться в икре, в пятке, в стопе и даже в пояснице. Интенсивность боли указывает на степень повреждения мышцы. Ноющая боль свидетельствует о частичном разрыве камбаловидной мышцы (небольшом растяжении). Более серьезное повреждение сопровождается отеком, подкожным кровоизлиянием, сильной нарастающей болью, неспособностью передвигаться. Иногда разрыв камбаловидной мышцы становится причиной болевого шока.
Травма камбаловидной мышцы может иметь три степени тяжести.
Для первой степени характерны:
- внезапная резкая боль в камбаловидной мышце во время занятий спортом;
- быстрое утихание боли или полное исчезновение дискомфортных ощущений;
- ощутимое напряжение в мышце.
Для второй степени характерны:
- сильная боль в камбаловидной мышце;
- невозможность продолжать тренировку;
- боль во время ходьбы или бега;
- отек и гематома.
Травма третьей степени сопровождается:
- не проходящей сильной болью;
- невозможностью двигать ногой;
- образованием обширного отека и кровоизлияния.

Для диагностики травмы камбаловидной мышцы врач проводит осмотр, пальпацию, направляет на УЗИ, МРТ или КТ, которые позволяют определить степень повреждения мышечных волокон. Заключение врача также основывается на ощущениях пострадавшего. Растяжение камбаловидной мышцы сопровождается болью при сокращении икроножной мышцы, при нажатии на ахиллово сухожилие, при совершении движений стопой, во время подъема на носки.
Консервативное лечение надрыва камбаловидной мышцы

Ультразвук и магнитотерапия ускоряют процесс регенерации, и восстановление после растяжения камбаловидной мышцы проходит гораздо быстрее. После полного исчезновения боли и любого дискомфорта (через 2-6 недель) можно возвращаться к занятиям спортом. Первое время тренировки должны быть легкими, непродолжительными, с хорошим предварительным разогревом мышц.
Хирургическое лечение разрыва камбаловидной мышцы
Обширный или полный разрыв камбаловидной мышцы лечится хирургическим способом. Операция проводится под общим наркозом открытым методом. Хирург сшивает разорванные волокна, иногда наращивает фрагмент мышцы, используя трансплантат. После этого накладывает фиксирующую повязку и назначает медикаментозную терапию, которая включает в себя прием противовоспалительных средств в виде мазей и таблеток и витаминного комплекса.

Также необходимо будет пройти курс диадинамотерапии, магнитотерапии, ультразвукового лечения или лазеротерапии. Воздействие на камбаловидную мышцу лазером повышает скорость местного обмена веществ, ускоряет регенерацию тканей, что способствует быстрому заживлению мышечных волокон. После этого врач назначает в качестве реабилитации ЛФК. Полное восстановление после разрыва камбаловидной мышцы наступает в течение шести месяцев.
Реабилитация после разрыва камбаловидной мышцы
После разрыва камбаловидной мышцы назначаются массаж и лечебная физкультура. Массаж можно делать самостоятельно или обратиться к специалисту. Он улучшает кровообращение в тканях и доставку к волокнам питательных веществ, что помогает подготовить мышцу к активной работе.
В качестве ЛФК используется растяжка и упражнения на укрепление камбаловидной мышцы. При выполнении упражнений следует прислушиваться к ощущениям и останавливать тренировку при возникновении неприятных ощущений или боли. Мышцу необходимо разогревать перед каждым занятием. Для этого подходят такие упражнения, как подъем на носочки, перенос веса тела на пятки, ходьба, имитация езды на велосипеде, при отсутствии дискомфорта – езда на велотренажере и бег трусцой. В качестве силовых упражнений используются приседания. Сначала не используется дополнительный вес, затем добавляется утяжеление при помощи гантели или штанги.

Для растяжки камбаловидной мышцы следует стать лицом к стене, руками о нее опереться, одну ногу отставить назад немного дальше другой, переднюю ногу согнуть в колене и переместить вес тела на неё, не отрывая при этом пяток. Стараться постепенно тянуться грудью к стене. Каждый подход должен делаться на выдохе и длиться 15-30 секунд. Повторить 2-4 раза на каждую ногу.
Второе упражнение на растяжку выполняется сидя на полу. Ноги соединить и отклонить носки от себя, задерживаясь в таком положении на 5 секунд. Сделать 10-12 повторений. Затем сделать то же самое, но аккуратно тянуть носки на себя. Количество подходов – до 12.
Комплекс упражнений при разрыве камбаловидной мышцы
Самостоятельное лечение разрыва камбаловидной мышцы нежелательно, поскольку неправильное восстановление приведет к развитию осложнений и утрате эластичности и выносливости мышцы. После завершения курса лечения необходимо тщательно разогревать мышцы перед предстоящей нагрузкой, стараться избегать перенапряжения камбаловидных мышц и придерживаться сбалансированного питания. При повторном появлении болей следует незамедлительно обратиться к врачу.
Камбаловидная мышца относится к задней группе мышц голени, берёт своё начало от верхней трети большеберцовый кости, идёт в глубине от икроножной мышцы и заканчивается вместе с последней ахилловым сухожилием. Вместе с икроножной мышцей составляют трёхглавую мышцу голени. Камбаловидная мышца участвует в нашей повседневной деятельности, такой как бег, ходьба, плавание, танцы и многое другое.


Мышечные травмы являются одними из самых распространённых в спорте. Их правильное лечение и диагностика играет ключевую роль в максимально быстром восстановлении спортсмена.
Травмы камбаловидной мышцы чаще всего встречаются у бегунов. Причиной травмы являются изнурительные физические нагрузки и переутомление, поэтому бегуны на длинные дистанции подрежены наиболее высокому риску получения травмы. Другой причиной травмы может стать длительное нахождение колена в согнутом состоянии, например, во время бега в гору или по пересечённой местности.

Другие травмы мышц голени, включая икроножную, более характерны для спортсменов, совершающих быстрые рывки и передвижения, например, для теннисистов.
Достаточно сложно диагностировать повреждения камбаловидной мышцы только по результатам физикального осмотра. Поэтому врачи часто используют для диагностики магнитно-резонансную томографию (МРТ) и ультразвуковое исследование (УЗИ).
УЗИ менее эффективно в определении типа травмы, но доктора могут использовать его в некоторых случаях.
Врач спросит о симптомах, которые беспокоят пациента. При растяжении камбаловидной мышцы человек почувствует боль:
- при сокращении трёхглавой мышцы голени
- при давлении на ахиллово сухожилие
- при разгибании стопы
- во время ходьбы на цыпочках
По результатам обследования, можно выделить 3 степени повреждения камбаловидной мышцы:
Степень 1
Для 1-й степени характерно:
- резкая боль в начале физической нагрузки
- небольшой дискомфорт или отсутствие боли в дальнейшем
- напряжение и боль в восстановительном периоде
Степень 2
Для 2-й степени повреждения характерны следующие симптомы:
- боль во время физической нагрузки
- невозможность продолжить активные движения
- боль во время ходьбы после физической нагрузки
- припухлость в проекции мышцы
Степень 3
К симптомам 3-й степени относят:
- сильная постоянная боль
- невозможность выполнять физические упражнения
- значительные кровоподтёки и припухлость
К ним относят повреждения икроножной мышцы. Другое её название - двуглавая мышца голени. Берёт своё начало позади коленного сустава и по размерам значительно превосходит камбаловидную мышцу.
В то время как травмы камбаловидной мышцы связаны с физическим перенапряжением, повреждения икроножной мышцы, как правило, возникают внезапно при совершении резких движений, например прыжков и забегов на спринтерские дистанции.
В лечении любых мышечных травм врачи рекомендуют следующий комплекс мер:
- Отдых: не нагружайте повреждённую мышцу как можно дольше. Хороший сон позволит организму восстановиться быстрее.
- Холод: приложите лёд на повреждённый участок, это поможет уменьшить боль и снимет воспаление.
- Компрессия: используйте эластичный бинт или специальный бандаж, чтобы предотвратить развитие отёка. Не оборачивайте ногу слишком плотно, чтобы не нарушить кровоток.
- Возвышенное положение конечности: это поможет уменьшить боль и предотвратить развитие кровоподтёков.
Предотвратить травмы проще, чем лечить. В предотвращении мышечных травм помогут следующие советы:
- Обращайте внимание на дискомфорт. Во время тренировки прислушивайтесь к своему организму и вовремя остановитесь, если почувствовали дискомфорт в мышцах.
- Хорошо разминайтесь. Разогрейте мышцы легкой пробежкой, прежде чем приступать к интенсивным упражнениям.
- Уделите время растяжке до и после тренировки.
Исследования показали, что у 10 процентов людей с симптомами повреждения камбаловидной и икроножной мышц может иметь место тромбоз глубоких вен нижних конечностей. Подобное состояние может привести к серьёзным осложнениям в случае, если тромб оторвётся и с током крови попадёт в систему легочной артерии, что требует оказания неотложной медицинской помощи.
Следует незамедлительно обратиться к врачу, если:
- возникает острая выраженная боль в нижней конечности
- резко снижается её чувствительность
- появляется отёк конечности
- меняется цвет кожного покрова
Таким образом, своевременная диагностика и лечение мышечных повреждений обеспечат быстрое восстановление и позволят в кротчайшие сроки вернуться к тренировкам.

Именно летом чаще всего приходят клиенты с жалобами на боли в камбаловидной мышце. Даже малейшая травма этой мышцы приводит к сильным и продолжительным болям и, чаще всего, такие травмы получают бегуны. Особенно те, что бегают по холмистой местности.
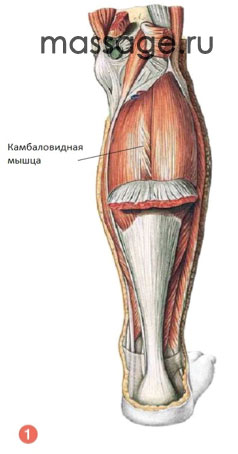
Камбаловидная мышца (Рис.1) – самая большая и сильная мышца голени. Она настолько сильна, благодаря своему сложному строению. Камбаловидная мышца сверху прикрепляется к головке и верхней трети тела малоберцовой кости по её задней поверхности, а также к линии камбаловидной мышцы большеберцовой кости, а снизу мышца крепится к пяточному бугру ахилловым сухожилием. Она залегает внутри от икроножной мышцы. Эти две мышцы тесно связаны между собой, некоторые их волокна идут параллельно. Некоторые считают эти две мышцы одной структурой, но их функции различаются, и для определения наличия травм нужны специфические для каждой мышцы тесты.
Боль в камбаловидной мышце может ощущаться как боль в глубине голени, в верхней части под коленом. Дискомфорт может ощущаться в конкретной точке или распространяться на область, так как в некоторых случаях может воспаляться целая группа мышечных волокон и причина этому – чрезвычайно большая длина данной мышцы .
Также на состояние камбаловидной мышцы влияет осанка и походка. Например, если при ходьбе у клиента наблюдается пронация стопы и, к тому же, плоскостопие, давление большей части веса тела приходится на медиальную часть стопы. Это, в свою очередь, смещает давление веса тела с латеральной на медиальную часть камбаловидной мышцы, в результате чего одна часть мышцы получает большую нагрузку, чем другая и, следовательно, появляется дисбаланс в развитии мышечных волокон. Следовательно, когда усилие физиологически направлено на срединную часть мышцы, все части мышцы подвержены травмированию – медиальная часть из-за чрезмерной нагрузки, а латеральная из-за своей слабости.
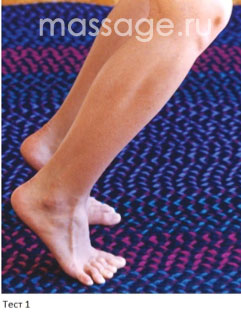
Попросите клиента встать голыми стопами на пол, ноги на ширине плеч, стопы параллельно друг другу. Далее клиент должен согнуть колени как можно сильнее, твердо упираясь пятками в пол, спина прямая. Попросите его несколько раз подняться вверх на носках стоп, держа колени согнутыми, отрывая пятки на максимально возможную высоту. При травме камбаловидной мышцы это вызовет дискомфорт или боль.
Если первый тест не выявил никаких симптомов травмы, попробуйте следующую вариацию, увеличивающую нагрузку на травмированную область. Попросите клиента встать на одной ноге (на той, в которой наблюдаются болевые ощущения), держась за что-нибудь для равновесия. Далее клиент должен с согнутой в колене ногой подняться на носок, оторвав пятку от пола на максимально возможную высоту. Как говорилось ранее, камбаловидная мышца очень сильна, и один этот тест может не выявить болевых ощущений, особенно если боль у клиента проявляется после пятикилометровой пробежки или получасовой игры в теннис. Если болевых ощущений во время теста не наблюдалось, повторите этот тест сразу после выполнения какой-либо активности, которая обычно является причиной боли, в этом случае выполнение данного теста должно многократно усилить болевые ощущения или дискомфорт. Если тест и в этом случае ничего не показал, скорее всего, причиной боли в этом случае является травма икроножной мышцы.
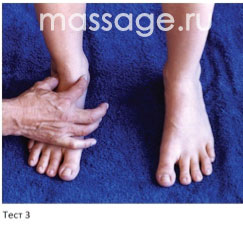
Попросите клиента встать в привычную позу и тщательно оцените положение его стоп. В идеале они должны находиться параллельно или развернуты наружу максимум на 5 градусов. Если стопы развернуты латерально на 10-20 градусов, их своды могут практически касаться пола. Если клиент сгибает ноги в коленях на 5-6 см вперед, при развернутых наружу стопах колени будут смотреть прямо.
Чтобы снять нагрузку с медиальной части ноги и предотвратить повреждение, необходимо выработать у клиента привычку стоять правильно. Лечение камбаловидной мышцы обычно длительное: чем сильнее напряжение, тем дольше длится период реабилитации.
Существует множество способов избавиться от болей в камбаловидной мышце. При травмах средней тяжести зачастую достаточно выполнять подъемы на носки с согнутыми в коленях ногами и избегать чрезмерного напряжения. В таком случае восстановление займет несколько месяцев.
Главная ошибка – ранний возврат к привычной активности – до полного восстановления функционирования мышцы.
Фрикционная терапия вместе с массажем ускоряет процесс восстановления, сокращая период выздоровления до 4-6 недель в легких случаях и до 8-12 недель при тяжелых травмах.
При фрикционной терапии клиент должен лежать лицом вниз на массажном столе. Подойдя к столу сбоку, согните ногу клиента в колене до 90 градусов. Поместите его лодыжку на своё плечо, удерживая колено согнутым под углом 90 градусов. Обхватите ногу ладонями так, чтобы кончики ваших пальцев указывали прямо на центр икры, придерживая голень большим пальцем. Переместите кончики пальцев в центр икроножной мышцы для контакта с камбаловидной мышцей. Прилагая давление антериально, двигайтесь горизонтально, от медиальной до латеральной части, на протяжении 1-2 минут. После переместите ладони к другому отделу камбаловидной мышцы, покрывая последовательно всю зону. После 5-6 минут дайте клиенту отдохнуть и снова проделайте то же самое. После данных фрикций сделайте пятиминутный массаж икроножной мышцы.
Мы рекомендуем следующие упражнения всем клиентам с травмами камбаловидной мышцы. Их ежедневное выполнение многократно ускоряет выздоровление.
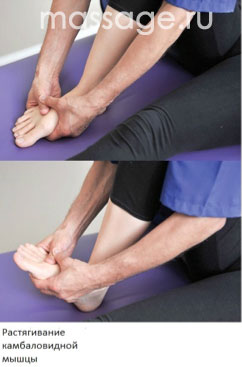
Начните с разминки – ходьба на протяжении пары минут или сгибание и разгибание ног в положении сидя. Далее сядьте на пол и согните одну ногу в колене под углом 90 градусов. Колено должно быть направлено в потолок, а стопа твердо стоять на полу. Убедитесь, что стопа стоит ровно относительно голени (не развернута ни внутрь, ни наружу). Сначала подтяните носок ноги по направлению к голени усилием мышц, после возьмите стопу ладонями и потяните её по направлению к колену (см. рис.) Тяните носок на протяжении двух секунд, после опустите ногу на пол. Не тяните носок дольше двух секунд. Повторите это упражнение 8-10 раз с каждой ногой.
Встаньте прямо и поднимитесь на носки с согнутыми коленями. Стопы должны располагаться параллельно на ширине плеч. Поднимитесь на носки 3 раза по 10 повторений с небольшим отдыхом между подходами. Если вы почувствуете, что вам легко даются эти три подхода, усложните упражнение – разверните стопы на 45 градусов внутрь и наружу.
Также это упражнение можно усложнить, встав носками на край ступеньки, опуская пятку ниже параллели со стопой. Попробуйте начать упражнение с прямыми ногами и постепенно сгибать ноги в коленях в процессе выполнения.
Последний этап – использование утяжелителей. Вы должны научиться выполнять это упражнение с утяжелителем, стоя на одной ноге, держась за что-нибудь для устойчивости. Это упражнение тренирует не только камбаловидную, но и икроножную мышцу, особенно при согнутых коленях. По мере укрепления мышц клиенту будет все легче и легче выполнять все стадии упражнения с согнутыми в коленях ногами.
В некоторых случаях ортопед может помочь исправить неправильное положение стоп. Однако это потребует много времени и хорошего терапевта – не все могут себе это позволить.
Есть решение проще – использовать ортопедические изделия (обувь, стельки и т.д.), позволяющие снять напряжение с камбаловидной мышцы, вызванное неправильным положением стоп. Их можно купить в аптеках, обувных магазинах, или заказать в Интернете. Однако для достижения наилучшего терапевтического эффекта обувь или стельки должны быть сделаны на заказ с учетом индивидуальных особенностей строения стопы.
Для травмирования камбаловидной мышцы необходимо чрезвычайно интенсивное воздействие, а на восстановление может потребоваться очень много времени и терпения. Совмещая фрикционную терапию, массаж, укрепление и растяжку мышцы, можно ускорить процесс восстановления, а исправление неправильного положения стоп поможет избежать травмирования в дальнейшем.
Психология человека такова, что если он начал заниматься спортом, и у него стали расти результаты, то моментально хочет ощутить эффект от тренировок и поддаётся эмоциям. Это приводит к форсированию тренировки, переоценке своих возможностей, нерациональному построению тренировочного плана со скачкообразным увеличением интенсивности и объёма тренировок, неполному восстановлению и функциональной перегрузке органов и систем, которые являются пусковым механизмом заболеваний, травм и значительным тормозом в подготовке спортсменов любителей и профессионалов к ответственным соревнованиям.
Что такое спортивная травма
Спортивная травма – это повреждение с нарушением или без нарушения целостности тканей спортсмена, вызванное внешним воздействием (механическим, химическим, физическим) с временным или стойким нарушением двигательной активности.
Среди всех видов травматизма спортивная травма занимает далеко не первое место. Среднее число спортивных травм на 1000 участников равно 4,7. Во время спортивных соревнований интенсивный показатель увеличивается до 8,3, на тренировках он не превышает 2,1, а на учебно-тренировочных сборах он доходит до 15. Общий годовой коэффициент травмированности среднего бегуна, который регулярно тренируется и участвует в соревнованиях на длинные дистанции, составляет 37-56%. В силу своей специфичности нам важна описательная характеристика травм.
Делаете первые шаги в беге? Присоединяйтесь к 2-месячному онлайн-курсу
"Как начать бегать и не бросить"
Травмы различают по обширности (макротравмы и микротравмы), по характеру (острые и усталостные), по тяжести течения и воздействия на организм (лёгкие, средние, тяжелые).
Микротравмами считают травмы с частичным повреждением части тела (растяжение, надрыв, и д.р); макротравмами с полным повреждением (разрыв и д.р). Острые травмы возникают вследствие действия однократно максимальной силы или скорости; усталостные – вследствие перегрузки или сверхинтенсивной нагрузки. Лёгкими считают травмы, не вызывающие значительных нарушений в организме и потери общей и спортивной работоспособности. Средними – травмы с выраженными изменения в организме, потерей общей и спортивной работоспособности. Тяжёлыми – травмы, вызывающие резко выраженные нарушения здоровья, когда травмированный нуждается в стационарном или длительном домашнем лечении.
В последнее десятилетие увеличение числа занимающихся бегом и джоггингом привело к росту количества пациентов с жалобами на боли в области мышц нижних конечностей и с повышенным давлением в какой-то полости. Наиболее типичным острым повреждением нижней конечности является растяжение медиальной головки икроножной мышцы. Наиболее распространенным усталостным повреждением в марафонском беге является медиальный и передний большеберцовый синдром или синдром глубокого заднего компартмента и синдром переднего компартмента. В большинстве исследований чаще всего встречались повреждения коленного сустава – до 25%, а 70-80% приходилось на повреждение ниже коленного сустава.
Какие бывают травмы
По моему личному наблюдению, распространенные травмы спортсменов-марафонцев можно разделить на 4 отдела.
1. Травмы связочно-мышечного аппарата таза: синдром грушевидной мышцы, синдром ущемления седалищного нерва, растяжение длинной приводящей мышцей бедра, растяжение прямой мышцы бедра, растяжение паховых связок, фрикционный подвздошно-большеберцовый синдром.
2. Травмы колена: тендинит связки надколенника, тендинит сухожилия четырехглавой мышцы, надколенно-бедренный синдром, синдром чрезмерного латерального давления надколенника.
3. Травмы голени: растяжение и разрыв икроножных, камбаловидных мышц, синдром медиального и переднего компартмента.
4. Травмы стопы: сесамоидит, вальгусная деформация большого пальца, мозоли, вросший ноготь, пяточно-подошвенный фасциит, пяточная шпора, тендинит ахиллова сухожилия.
- боль в ягодице ноющего характера. Боль может отдавать в тазобедренный и крестцово- подвздошный суставы, при этом усиливаясь во время ходьбы, беге, при длительном пребывании в положении стоя или в полуприсиде;
- нарушение сна, возникающее в связи с усилением болевого синдрома за счет позного напряжения.
- при пассивном приведении бедра с одновременным поворотом внутрь возникает болевой синдром;
- боль уменьшается при пребывании в положении лежа;
- в расслабленном состоянии большой ягодичной мышцы можно прощупать напряженную грушевидную мышцу;
- при постукивании по грушевидной мышце боль отдается на заднюю поверхность ноги;
- напряжение грушевидной мышцы часто сочетается с напряжением иных мышц тазового дна;
- уменьшение боли при растяжении пораженной мышцы.
- боли тупого характера, сопровождающиеся чувством онемения, жжения в области компрессии.
- боли проявляются после перенесения стрессовых ситуаций, перемены погоды;
- уменьшение ахиллова рефлекса;
- болевые ощущения локализуются в мышцах задней поверхности голени и бедра.
- боль разной локализации в области проекции паховой связки;
- отек и припухлость в паховой области через некоторое время после растяжения;
- образование гематомы;
- местное повышение температуры в пораженном месте;
- нарушение функции смены положения ноги и отведения ее в сторону.
- проявление характерного хруста в бедренной области;
- иногда уплотнение в районе паховых связок, которое может появиться спустя сутки после получения растяжения;
- появление впадин на поврежденной ноге, которые могут стать следствием сокращения треугольных мышц.
- рассеивающаяся боль во время двигательной активности и после в участке над сухожилием длинной приводящей мышцы с иррадиацией во внутреннюю часть бедра, надколенную область, пах, мошонку, промежность, ягодицы или в направлении к прямой мышце живота.
- тугоподвижность мышцы, которая уменьшается во время и после разминки и через некоторое время снова возобновляется;
- боль возникает при полном пассивном отведении тазобедренного сустава.
- боль в мышце, которая отдаёт в переднюю часть бедра, область наколенника и пах.
- при пальпации болезненные ощущения локализуются над мышцей в области сухожилия;
- повреждения прямой мышцы бедра могут вызывать кровоизлияния, которые могут приводить к кальцификации;
- при подъеме прямой ноги из положения лежа, спортсмен испытывает боль при сгибании тазобедренного или разгибании коленного суставов.
- боль локализуется с наружной стороны выше колена и в области тазобедренного сустава;
- отёк и хруст в области воспаленной вязки.
- при подъеме прямой ноги из положения лежа спортсмен испытывает боли в области трения связки при сгибании и разгибании в коленном и тазобедренном суставе.
- первоначально спортсмен жалуется на боль после бега и физической нагрузки. Постепенно боль ощущается во время бега, со временем она не покидает его даже во время отдыха, невозможность заниматься спортом.
- активное разгибание коленного сустава, а также непосредственное надавливание на пораженное сухожилие вызывает боль.
- симптоматика такая же, как и при тендините связки надколенника, однако, имеет другую локализацию и наблюдается реже у молодых спортсменов.
- надавливание на пораженное сухожилие вызывает боль.
- острая пульсирующая боль, которая усиливается при длительном пребывании в положении сидя или согнувшись;
- острые приступы боли могут возникать при поднимании или спускании по ступенькам;
- может возникать рефлекторное перенапряжение четырехглавой мышцы;
- жалобы на ощущение блокирования коленного сустава;
- отечность в области наколенника.
- в положении лежа на спине (коленный сустав полностью выпрямлен, а четырехглавая мышца расслаблена) осуществляют пальпирование надколенно-бедренного сустава, выявляя болезненные участки;
- надколенник можно сместить вбок и кнутри, чтобы определить степень повреждения в покое, а также направление, обуславливающее возникновение болевых симптомов. Избыточное латеральное (боковое) движение надколенника в этом случае будет очевидным;
- в положении сидя, понаблюдайте за движением надколенника в диапазоне 0—90°. Активное сгибание и выпрямление коленного сустава может выявить заметное движение надколенника вбок и кнутри. Перемещение надколенника не плавное, а с резкими движениями.
- болевые ощущения во время бега в области мягких тканей с наружной стороны сустава при латеральном сухожильном растяжении;
- возможен симптом крепитации (хруста), а также синовиит – накопление синовиальной жидкости в суставе.
- во время обследования при чрезмерном латеральном (боковом) ограничении чаще всего выявляют болезненные ощущения по ходу латерального сухожильного растяжения;
- при сгибании колена напряжение латеральных структур увеличивается и может привести к сдавливанию небольших нервов, следствием чего и является боль;
- при пальпации латеральное сухожильное растяжение является плотным и тугоподвижным.
- боль, отёк, дискомфорт во время выполнения движений, незначительное снижение силы и ограничение двигательной функции в пораженной мышце при растяжении;
- боль, гематома или кровоподтёк ниже от участка повреждения, значительное снижение силы и полное отсутствие двигательной функции в пораженной мышце при разрыве.
- небольшие гематомы и гематомы, находящиеся в глубине мышечной массы, трудно клинически диагностировать.
Для этой цели используют различные методы: УЗИ (ультразвуковое исследование), МРТ (магнитно-резонансную томографию), КТ (компьютерную томографию). Метод ультразвуковой эхографии позволяет также наблюдать за процессом заживления мышечной травмы.
Симптомы и диагностика такая, как при растяжениях и разрывах икроножных мышц, только отличие в топографии поражения.
- хроническая, ноющая боль в верхней и средней и нижней трети голени;
- отек и поднадкостничная гематома в болевых зонах;
- отсутствие пульса на пораженной конечности;
- кожа пораженной конечности становится холодной;
- повышенная чувствительность пальцев стопы или её отсутствие.
- развитие постепенное. Сначала бегун отмечает у себя неприятные ощущения во внутренней поверхности подушечки стопы. Если травмирующий фактор не устранить, через некоторое время боли становятся невыносимыми. Характерно, что внешне заболевание ничем себя не выдает: нет отека, покраснения кожи или изменения формы сустава.
- осмотр стопы (исключение боли по причине мозолей, нарастания огрубевшей кожи и др.), ощупывание, проведение тестов (сгибание пальцев, тест на нагрузку);
- рентгеновский снимок. При наличии признаков отека и воспаления могут потребоваться дополнительные методы диагностики, чтобы исключить артрит, подагру и другие заболевания.
- вначале появляется участок раздражения кожи;
- затем болезненная деформация и отёк в области сустава.
- визуально деформация сустава и изменение угла наклона пальца;
- характерное изменение походки с переносом центра опоры на здоровые участки;
- далее делается рентгеновский снимок, при необходимости более детальной диагностики проводится КТ, а также УЗИ мягких тканей сустава (для выявления нарушений кровообращения).
Симптомы и диагностика: мозоль распознается сразу по затвердевшим участкам кожи на поверхности стопы или болезненным пузырям, заполненными жидкостью.
- вросший ноготь по мере своего роста причиняет все большую боль;
- в пальце ощущается жжение, образуется припухлость, отёк, покраснение кожи в области вросшего ногтя;
- прикосновение к пальцу вызывает боль.
- диагностика не представляет трудностей, достаточно визуального осмотра.
- жгучая стреляющая или острая боль, пронизывающая заднюю часть стопы и голень. Особенно болезненны первые шаги после полного покоя ног.
- вытягивание пятки и носка вызывает нестерпимую боль.
- сильная боль в заднем отделе стопы;
- любые нагрузки, такие как ходьба, бег или стояние на месте, приносят мучение.
- прощупывание стопы и рентгеновский снимок.
Читайте также:


