Что такое артроскопическая операция крупных суставов
Что такое артроскопия?
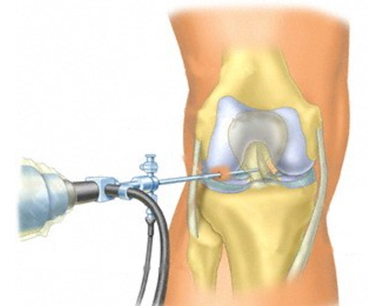
Суть артроскопии заключается в том, что в области сустава делают два маленьких разреза размером 5–6 мм. Через разрез в полость сустава вводится трубочка – артроскоп – это объектив телевизионной камеры, диаметр которой 3-4 мм. Введенный в сустав, он освещает и, благодаря присоединенной видеокамере, позволяет увидеть на экране монитора все внутрисуставные структуры. И не просто увидеть, а рассмотреть с увеличением в 40-60 раз! Именно поэтому во время артроскопии врач может обнаружить и точно оценить все, даже мельчайшие повреждения сустава и грамотно их устранить.
С помощью артроскопии можно удалить поврежденную часть мениска, восстановить связки, "залатать" поврежденный хрящ и выполнить множество других сложных хирургических манипуляций. Кроме того, артроскопические операции показаны людям с запущенным остеоартрозом.
Преимущества артроскопии по сравнению с открытой оперативной техникой:
- минимальная инвазивность
наиболее часто для атроскопических операций используются переднее-внутренний и переднее-наружный доступы - это разрезы по бокам от связки надколенника длинной 3-5 мм (ранее, при открытой методике хирургу требовался разрез длинной до 15-20 см) для оптики и артроскопического инструментария - позволяют произвести осмотр почти всех отделов сустава и решить большинство внутрисуставных проблем - возможность полноценной диагностики патологии коленного сустава
достоверность артроскопии, как диагностической процедуры приближается к 100%. В сравнении с открытой методикой, когда хирургу доступны для осмотра только области сустава в проекции разреза, артроскопия даёт возможность исследовать почти все отделы сустава, а также оценить функциональное состояние сустава без нарушения его анатомической целостности - короткий период реабилитации
возможность ранней опорной нагрузки на конечность (ходьба без дополнительной опоры на 1-3 сутки), уменьшение сроков нетрудоспособности с 4-6 недель до 2-3, при спортивной травме - возможность приступить к тренировкам через 6 недель и выступать в соревнованиях через 12 недель - снижение сроков пребывания в стационаре
выписка из стационара через 1-3 суток после операции (14-25 дней при открытой методике)
Показания для проведения артроскопии
- Повреждение менисков
- Повреждения крестообразных связок коленного сустава
- Воспалительные заболевания синовиальной оболочки
- Привычный вывих надколенника
- Повреждение и заболевание суставного хряща
- Повреждения и заболевание жирового тела - хроническая гиперплазия жирового тела (болезнь Гоффа)
- Деформирующий артроз коленного сустава
- Неясная клиника при повреждении или заболевании сустава, которая не может в достаточной степени быть уточнена с помощью клинических и рентгенологических методов исследования
- Неясные жалобы после ранее выполненных оперативных вмешательств
Какие артроскопические операции мы выполняем в нашем Центре.
- Артроскопическое удаление менисков
- Шов мениска
- Артроскопическая пластика передней и задней крестообразной связки
- Артроскопическое замещение дефектов хряща
- Удаление хондромных тел
- Резекция синовиальных складок и жирового теле коленного сустава
- Санационная артроскопия коленного сустава при деформирующем артрозе
- Диагностическая артроскопия коленного сустава
- Артроскопическая стабилизация плечевого сустава при привычном вывихе плеча
Артроскопическое удаление менисков, шов мениска
Цель операции состоит в том, чтобы как можно больше, насколько это возможно сохранить тело мениска. Решение относительно того, действительно ли делать попытку ушивания разрыва, основано на нескольких факторах, включая давность травмы, возраст пациента, стабильность колена, локализацию разрыва и его ориентацию. Разрыв с высоким шансом на успешное заживление - это свежий продольный разрыв в периферической трети мениска у молодого пациента. Дегенеративные процессы, разрывы со смещением, горизонтальные расслоения и сложные повреждения - слабые кандидаты на заживление. Молодые пациенты имеют большую вероятность успеха. Разрывы со смещением могут потребовать удаления оторвавшийся части мениска (менискэктомия).
Операция на менисках в современных клиниках делается путем артроскопии, которая выполняется через несколько небольших хирургических отверстий и занимает приблизительно 1 час. Хирург через эти отверстия вводит в полость сустава хирургические инструменты, в том числе маленькую видеокамеру которая позволяет видеть сустав изнутри.
Сроки реабилитации определяются врачом индивидуально. Пациенты, у которых был частично или полностью удален мениск должны приготовится к ходьбе на костылях в течение 4 - 7 дней. Небольшая опухоль может сохраняться в течение 3-6 недель. Через 4-6 недель, а может быть и раньше пациент сможет возвратиться к нормальной физической активности. Если было выполнено ушивание разрыва мениска, то костыли необходимо использовать значительно дольше (4-6 недель) и не давать нагрузку на травмированное колено, чтобы позволить мениску полностью зажить. По сравнению с устаревшей открытой хирургией колена и с большими хирургическими разрезами артроскопическая хирургия сводит к минимуму необходимые нарушения тканей, что, конечно, сильно сокращает время восстановления после операции и позволяют быстро вернуться к работе и спорту.
Артроскопическая пластика передней и задней крестообразной связки
Связка восстанавливается артроскопически из ткани пациента или донора с помощью рассасывающихся имплантов-фиксаторов.
Послеоперационная реабилитация
Существует общепринятый курс реабилитации после реконструкции передней крестообразной связки, который включает 5 этапов. Курс рассчитан минимум на 24 недели (6 месяцев) переход к следующему этапу осуществляется при условии достижения целей, поставленных на предыдущем этапе.
1 этап - до 4-й недели.
Цель: уменьшить боль и отек в суставе, улучшить пассивный диапазон движений в суставе, вернуть контроль над мышцами бедра, улучшить проприорецепцию сустава, достигнуть хождения без костылей (не ранее, чем через 4 недели).
Для восстановления нормальной проприоцептивной афферентации медиальной головки четырехглавой мышцы бедра используется электростимуляция. Массаж способствует улучшению периферического кровообращения и повышению сократительной способности четырехглавой мышцы бедра. На этом же этапе проводятся общеукрепляющие физические упражнения в условиях гимнастического зала.
2 этап - до 10-й недели.
Цель: полное устранение отека, возвращение полного диапазона движений, улучшить силу мышц бедра, проприорецепцию и баланс сустава, достичь полного контроля при ходьбе.
Наиболее ответственным является период восстановления функции оперированной конечности (до 3—4 мес). Лечебная гимнастика является ведущим средством на данном этапе и включает физические упражнения, направленные на дозированное увеличение подвижности в коленном суставе и укрепление разгибательного аппарата оперированной конечности, преимущественно внутренней головки четырехглавой мышцы бедра. С этой же целью применяют массаж (ручной, подводный), физические упражнения в воде (в ванне, бассейне), активную электростимуляцию.
3 этап -до 16 недели.
Цель: совершенствование силы, мощности и выносливости мышц без боли, постепенное возвращение к функциональной деятельности, возможность нормально бегать. Применяются свободные активные движения, упражнения с самопомощью, приседания, выпады. На всех этапах послеоперационного лечения для поддержания тренированности применяют общеподготовительные и специальные имитационные подготовительные упражнения: например, беговая дорожка, велоэргометр, гребной аппарат.
4 этап (предтренировочный период) - до 24 недели.
Цель: полный диапазон активных движений, отсутствие боли или отеков во время активности, максимальная сила и выносливость, нейромускульная координация.
Продолжительность предтренировочного периода до 6 мес. Основной его задачей является восстановление выносливости мышц к длительной статической и динамической нагрузкам. При этом используются физические упражнения с вертикальной нагрузкой на оперированную конечность с постепенным усложнением локомоций: выпады, ходьба на носках, бег по прямой в медленном темпе, с ускорением, прыжки со скакалкой на месте на обеих ногах, с продвижением и изменением направления движения, езда на велосипеде.
5 этап (тренировочный период) - до 28 недели.
Цель: полный диапазон движения, никакой боли и отеков во время и после физической активности, в функциональном тестировании изокинетического, концентрического и эксцентрического и среднего и пикового вращающего момента для квадрицепса и подколенных мышц результат > 90 % по сравнению с другой ногой.
Цель тренировочного периода — восстановление специальных двигательных навыков. По индивидуальной программе восстановления тренированности, которая способствует приобретению высокой общей подготовленности.
Артроскопическая стабилизация плечевого сустава при привычном вывихе плеча
Артроскопическая операция является вариантом лечения данной патологии, основным преимуществом которой является её малотравматичнсоть (капсула сустава повреждается на маленьких (7-9 мм) участках, необходимых для проведения специальных инструментов (артроскопа - прибор, позволяющий передавать картинку из сустава в увеличенном виде на экран монитора, и манипуляционных инструментов).
Суть артроскопических операций заключается в устранении (ушивании) того дефекта капсулы и суставной губы лопатки (а именно патология этих структур приводила к вывиху головки плечевой кости, а значит мы устраняем саму причину вывиха, в отличие от открытых стабилизирующих операций, где целью операции является создание из структур окружающих сустав некого препятствия на пути вывиха).
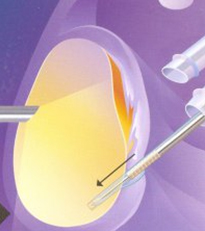
2-й этап формирование каналов и введение специальных якорных фиксаторов
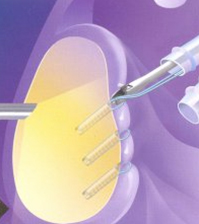
Ушивание дефекта суставной губы.
При правильном выполнении данной операции успех достигается в 95% случаев.
Тем не менее, артроскопическая операция при нестабильности плечевого сустава показана не всем. При определённых патологических изменениях суставной поверхности лопатки и капсулы сустава, изменении головки плечевой кости, с образованием значительных дефектов возникает необходимость открытых оперативных вмешательств, которые так же проводятся у нас в Центре.
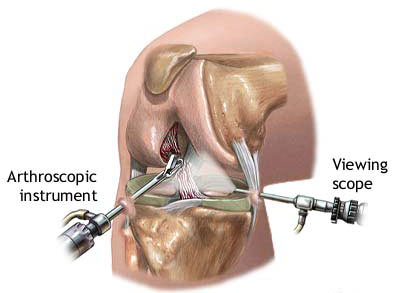
Различные болезни и травмы суставов очень часто встречаются у людей, которые ведут довольно активный образ жизни. В этом случае очень часто используют артроскопию.
Артроскопия коленного сустава заслуженно считается одной из наиболее современных, малоинвазивных и крайне эффективных манипуляций, применяемых в настоящее время при лечении травм, заболеваний суставов. Данная процедура в диагностических целях - самая достоверная манипуляция. Для проведения этой операции на суставах используют самые различные специальные инструменты, основным из них является артроскоп.
Артроскоп представляет собой волоконно-оптический телескоп, вставляемый в сустав (плечевой, тазобедренный, коленный, голеностопный) в целях возможности оценки и лечения отдельных патологий. Видеокамеру присоединяют к артроскопу, после чего картинка отображается на специально сконструированном мониторе. Данная процедура считается самой распространенной ортопедической операцией, осуществляемой по всему миру.
Показаниями могут быть:
- повреждение (и разрыв) мениска коленного сустава;
- повреждение суставного хряща (поврежденная область выравнивают либо обрабатывают при помощи высокочастотной холодной аблации, значительные площади повреждения обычно лечат микрофрактурированием (формированием множества отверстий в субхондральной кости);
- удаление свободного внутрисуставного тела (хряща, кости) на суставах;
- резекция воспаленной ткани синовиальной оболочки (синовэктомия);
- реконструкция (восстановление или пластика) передней связки крестообразной коленного сустава.
Основные виды артроскопии коленного сустава
В наше время применяют такие основные виды артроскопии: диагностическая и лечебная.
Диагностическая операция применяется практически для всех суставов. Ее можно использовать при различных видах патологий, травмах или органических нарушениях, а также исследуются как органические, так и неорганические заболевания. Для диагностики используется артроскоп различных диаметров, в зависимости от исследуемого сустава (например, для коленного сустава применяют прибор, диаметр которого составляет 5 мм). С помощью диагностической процедуры исследуют характер заболевания и степень ее тяжести.
Лечебная манипуляция проводится за счет хирургического вмешательства. Она предусматривает осуществление хирургического лечения. С ее помощью могут восстанавливать целостность связки, удалять костные (или хрящевые) отломки, устранение обычных вывихов и другие операции.
Лечебную артроскопию используют при каком-либо повреждении сустава, которое требует хирургическое вмешательство.
Перед артроскопией коленного сустава непременно требуется предварительная подготовка. За пару недель до операции непременно нужно прекратить употребление лекарств сильного действия. Если без них не можно обойтись, то необходимо проконсультироваться с врачом.
Также перед походом в больницу не стоит употреблять пищу, то есть лучше всего идти на голодный желудок.
Артроскопия коленного сустава также нередко применяется в диагностических целях.
Противопоказаниями к артроскопии коленного сустава могут быть:
- аллергия (т.е. непереносимость некоторых препаратов, применяемых в предоперационном, интраоперационном и послеоперационном периодах;
- хроническое или острое инфекционное заболевание;
- опухолевое заболевание;
- отдельные заболевания сердечнососудистой системы и центральной нервной системы;
- и некоторые другие особенности и состояния.
Как бы нам всем не рассказывали о преимуществе бесплатной медицины, практика неоднократно подтвердила эффективность лечения в частных лечебных заведениях. Частные клиники обеспечивают максимальный комфорт, минимализуют бюрократию и гарантируют пациенту профессиональный уход.
Наша клиника предоставляет такие услуги:
- квалифицированный осмотр пациента несколькими специалистами: хирургом, реабилитологом, физиотерапевтом и другими специалистами, которые будут курировать весь процесс лечения и составят его план с учетом индивидуальных пожеланий больного;
- определение всех задач операционного вмешательства, используя навигационное оборудование;
- тщательная диагностика текущих процессов в коленном суставе, а также сбор анамнеза и определение наличия противопоказаний для проведения хирургического вмешательства;
- проведение самой процедуры командой профессиональных хирургов, анестезиологов, ассистентов и другого медицинского персонала;
- составление личной реабилитационной программы и курирование на каждом ее этапе;
- помощь и поддержку в послеоперационный период.
Прежде чем начинать любые медицинские исследования, пациент попадает на прием к врачу. После сбора устного анамнеза, начинается более тщательный сбор данных, который включает в себя сдачу анализов, проведение МРТ и ЭКГ, а также рентгенографию. Прежде чем приступить к операции, необходимо также проконсультироваться с анестезиологом и ортопедом.
Подготовка непосредственно к проведению самой процедуры начинается за 12 часов. На протяжении этого времени пациенту рекомендуется прекратить прием пищи и воды, вечером накануне проводится очищение организма с помощью клизмы. Для тестирования на возможные аллергические проявления организма на обезболивание назначают премедикационные препараты.
Для первого периода после проведения операции пациенту понадобятся костыли, поэтому запастись ими рекомендуют заранее.
Специалисты нашей клиники для проведения такого рода медицинского вмешательства используют современное европейское сверхточное оборудование, которое включает в себя:
- артроскоп;
- инструменты для прокалывания поверхностных слоев – троакары;
- трубки для подачи и отвода жидкости;
- зонд, с помощью которого удается менять расположение тканей, улучшая обзор.
Все инструменты, которые используются при артроскопии, выполнены из специальных медицинских сплавов и являются абсолютно гиппоалергенными. Перед началом процедуры они тщательно обрабатываются современными дезинфицирующими средствами в условиях идеальной стерильности.
Прежде чем приступать к хирургическому вмешательству, проводится обезболивание. Анестезия подбирается для каждого пациента индивидуально, она зависит от прогнозированной длительности вмешательства, а также от особенностей организма.
Для артроскопических операций применяют:
- местное обезболивание;
- проводниковую анестезию;
- эпидуральную или спинномозговую анестезию;
- общий наркоз.
Средняя длительность артроскопического вмешательства составляет 1 час, но это статистические данные, по факту все зависит от сложности случая и индивидуальных особенностей организма пациента.
Все хирургическое вмешательство проводится в операционной в условиях стерильности. Пациент ложится на кушетку, сгибая ногу в колене под прямым углом. Для надежной фиксации колена в положении 90 0 используют держатели, которые не причиняют дискомфорта пациенту. На ногу налаживают жгут для того, чтобы уменьшить поступление крови внутрь сустава, и прокалывают его на глубину до 1,27 см. Использование современных методик позволяет получить разрез в диаметре от 5 до 7 миллиметров, куда непосредственно вводится оборудование (артроскоп, видеокамера, соединенная с монитором в режиме онлайн и осветительный прибор). Во второй прокол внутрь сустава вводится зонд для промывания внутренней части колена.
В зависимости от сложности и типа заболевания проделывается различное количество надрезов, куда вводится дополнительный хирургический инструментарий.
После проведения всех хирургических манипуляций из сустава выкачивается жидкость и извлекаются все инструменты. С целью профилактики инфекционных осложнений пациенту прописываются медикаментозные препараты антибактериального и противовоспалительного характера.
Прооперированное колено закрывают стерильной тугой повязкой, и на него накладывается пузырь со льдом для охлаждения и снятия отечности.
Артроскопические медицинские процедуры позволяют:
- восстанавливать хрящевые покровы;
- промывать внутреннюю полость суставной сумки и откачивать из нее вещество;
- проводить трансплантацию и восстановление частей сустава.
Как правило, артроскопические операции осуществляются в день поступления пациента в стационар или через день после этого и проводятся обычно под спинальной или местной либо комбинированной анестезией.
При проведении операции артроскопия коленного сустава возможно применение пневможгута, помещаемого вокруг бедра для улучшения видимости в коленном суставе. Артроскоп вводят через очень маленький (0,5-1 cм) разрез, производимый на внешней стороне колена. На внутренней стороне колена делают второй разрез, чтобы ввести инструменты, позволяющие точно поставить диагноз и применять меры для лечения заболевания либо травмы.
После лечения на коленный сустав обязательно накладывается повязка.
После операции производится перевязка сустава на следующий же день. Пациент уже может ходить, опираясь на трость, а через 2-3 дня - самостоятельно.
Обезболивающий, противовоспалительный и иные препараты пациенту следует принимать в строгом соответствии с назначением своего врача.
После лечения , возможно, область коленного сустава будет отекать. Снижению отека способствует возвышенное положение конечности, а также применение ледяного пакета (так называемая локальная гипотермия).
После артроскопии коленного сустава пациенту дается инструкция, показываются специальные упражнения, позволяющие ускорить процесс послеоперационного восстановления.
Укреплять мышцы бедра (четырехглавую мышцу и подколенные сухожилия) крайне важно в реалибитационном периоде. Для этого рекомендуют практиковать езду на велосипеде (велотренажере), плавание, так как они являются общедоступными способами, позволяющими укрепить указанные мышцы и улучшать движения в коленном суставе.
Помните , что срок проведения любой послеоперационной процедуры или мероприятия определяется исключительно лечащим врачом.
Артроскопию коленного сустава могут проводить под местным, регионарным и общим наркозом. Он подбирается для каждого пациента индивидуально. При этом учитывается длительность операции, хронические заболевания больного и его психологический настрой.
Местный наркоз предусматривает введения в область разрезов кожи лекарств обезболивания. Это может быть новокаин, лидокаин, ультракаин и другие. С их помощью устраняется боль, но неприятные ощущения все-таки остаются. В этом случае пациент может ощущать дискомфорт.
Регионарный наркоз (его еще часто называют спинальным или эпидуральным) осуществляется за счет введения в спинномозговую жидкость специальных обезболивающих медикаментов. Пациент находится в сознании, но всевозможные болевые и неприятные ощущения устраняются. Данный вид анестезии отлично подходит для проведения артроскопии голеностопного, бедренного и коленного суставов.
Общий наркоз являет собой обычную анестезию, во время которой больной находится без сознания. Обычно этот тип используется при продолжительных операциях.
Риск возникновения осложнений после артроскопического вмешательства коленного сустава очень низки. Тем не менее, осложнения, которые характерны для такого вмешательства коленного сустава, не исключают:
- послеоперационного кровотечения;
- тромбоза глубоких вен;
- инфекционного заражения;
- онемения части кожи вокруг разреза;
- повреждения сосудов, нервов, что может привести к хроническому болевому синдрому;
- прогрессирование заболевания (к примеру, остеоартроз).
Бывает, что при выполнении артроскопии хирургом определяется более значительное повреждение в колене, чем считалось первоначально. Это может существенно повлиять на время, необходимое для восстановления.
Если хрящ колена значительно изношен, артроскопическая хирургия дает не более 75% гарантии, что произойдёт улучшение симптомов в кратко- и среднесрочной перспективе. В будущем может возникнуть необходимость проведения более сложных и объемных операций (к примеру, эндопротезирование сустава).
Итак, артроскопическая операция может оказаться не способной улучшить течение отдельных заболеваний коленного сустава, таких как остеоартроз (гонартроз). Однако при этом артроскопия может обеспечить значительное облегчение мучительных симптомов на длительное время.
Артроскопия коленного сустава – малоинвазивная (а, значит, малотравматичная) операция, которая показана при различных травмах (внутрисуставных повреждениях), а также заболеваниях коленного сустава, после которой довольно быстро проходят восстановление и реабилитация, и низок риск послеоперационных осложнений.
Осуществление процесса имеет ряд преимуществ перед обычными манипуляциями на суставах. К ним относятся такие аспекты:
- минимальное нарушение тканей;
- краткое время реабилитации и восстановление всех необходимых функций сустава;
- низкий уровень вероятности появления осложнений после операции;
- прекрасная возможность проведения хирургического вмешательства с отличным обзором;
- рубцы после операции практически незаметны.
Особенности реабилитации и восстановление после лечения
После проведения процедуры артроскопии требуется определенный период реабилитации. Она способствует максимально быстрому восстановлению функциональной деятельности суставов, а также возвращение всех движений.
На протяжении двух недель после артроскопии ни в коем случае нельзя принимать горячие ванны, сильно переохлаждаться, загорать и исключить из продуктов питания цитрусовые.
Также непременно нужно выполнять специальные физические упражнения и можно заниматься плаванием. Это позволит создать необходимую дозированную нагрузку на сустав. Помимо этого за рекомендациями врача можно провести физиотерапевтическое восстановление. Этот курс реабилитации может включать магнитолазер, лимфодренажная электромиостимуляция и другие процедуры.
Для лучшей реабилитации рекомендуется принимать витамины: витрум, центрум, супрадин. А также нужно употреблять лекарственные препараты, в составе которых есть гиалуроновая кислота или хондроитин-сульфат: гиалуром, остеонил, артрин, хондроксид и другие лекарства.
Упражнения для коленного сустава после артроскопии.
Необходимые упражнения после лечения
Комплекс необходимых упражнений направлен на укрепление мышц и возобновление функции сгиба-разгиба сустава, на котором была проведена операция.
Основным правилом является занятие физическими упражнениями, которые нужно проводить как можно быстрее после артроскопии коленного сустава. Выполнять их нужно максимально часто. В первые дни рекомендуется осуществлять примерно 30 поворотов. С каждым днем нагрузку необходимо понемногу увеличивать, чтобы быстрее добиться полного сгибания-разгибания сустава. Каждый раз после проведения упражнений на больной сустав необходимо на полчаса прикладывать пузырь со льдом. Если после физкультуры есть отеки, то уровень нагрузки нужно немного уменьшить.
Таким образом, артроскопия коленного сустава – это действенная и эффективная процедура, которая содействует возобновлению здоровья и работоспособности суставов. При появлении болевых ощущений сразу обращайтесь к врачу.
Вы можете быть уверены, что обратившись в нашу клинику за помощью, Вами будут заниматься только высококвалифицированные врачи с многолетним опытом работы. Диагностика и проведение лечения непременно будет выполнена в самом лучшем качестве и в наивысшем уровне.

Колено – двухкостный мыщелковый сустав, считающийся в организме человека самым сложным по строению. Он регулярно испытывает повышенные нагрузки, поэтому у большинства людей к 40-50 годам уже частично изнашивается – хрящи высыхают, уменьшаются в размерах. Без лечения начинают развиваться различные болезни, воспалительные процессы, деформации, повышается риск травмирования. В некоторых ситуация помочь больному может только операция – артроскопия коленного сустава, ведь зачастую консервативные меры оказываются неэффективными.
Что такое артроскопия коленного сустава?

Артроскопия колена – это разновидность эндоскопической операции на коленном суставе, которая проводится с диагностической или лечебной целью. Она предполагает введение артроскопа (устройство в форме трубки с подсветкой) в суставную полость через небольшой прокол. Информацию о состоянии менисков, связок и других структур коленного сустава специалист получает по видео на мониторе: для этого внутрь колена вводится одна или несколько камер. Изображение на экране увеличено в 40-60 раз, благодаря чему хирург может детально рассмотреть даже мельчайшие патологические изменения.
Кроме специальной оптики, в ходе артроскопии применяются тонкие манипуляционные инструменты:
- кусачки;
- зонды;
- шейверы;
- крючки;
- канюли;
- иглы для биопсии.
Артроскопия коленного сустава является малоинвазивной операцией, и все-таки она относится к хирургическим вмешательствам, может иметь осложнения и требует реабилитации. Тем не менее, артроскопия переносится пациентом легче, чем открытая операция, зато сложна для специалиста: все действия должны быть точными, скоординированными, иначе сустав может быть поврежден.
Преимущества процедуры
Артроскопическая операция на коленном суставе позволяет выполнять самые тонкие манипуляции на менисках, связках, суставной капсуле, хрящах, при этом повреждения окружающих тканей будут минимальными. Риск травмирования самого сочленения костей при артроскопии практически отсутствует.
Прочие достоинства операции:
- малое количество разрезов, следовательно, короткий восстановительный период;
- отсутствие необходимости долго лежать в больнице;
- возможность ходить уже через несколько дней, а на костылях – буквально через сутки;
- практически полное отсутствие шрамов и рубцов, скорое заживление ран;
- решение широкого спектра проблем – от лечения артроза до восстановления поврежденного мениска.
Виды операций
В зависимости от цели и типа операции в ее ходе можно:
- изучить состояние полости коленного сустава, менисков и связок;
- выявить все существующие патологические изменения;
- оценить функцию основных структур;
- провести необходимые лечебные манипуляции – сделать пластику, удалить ткани и т.д.
Чаще всего операция артроскопия проводится при травме коленного сустава, особенно, при повреждении менисков. Если требуется резекция менисков, вмешательство называется менискэктомией. Операция направлена на восстановление целостности поврежденных элементов, которые сшивают специальными рассасывающимися нитями. При застарелой травме осуществляют удаление части хрящей – экстирпацию.
Прочие виды артроскопии коленного сустава:
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ? "Эффективное и доступное средство для восстановления здоровья и подвижности суставов поможет за 30 дней. Это натуральное средство делает то, на что раньше была способна только операция."
- Полная замена менисков – установка донорских трансплантатов. Также может осуществляться вживление хрящей из коллагеновых волокон.
- Артропластика для восстановления стабильности колена. Назначается при разрыве или сильном растяжении связок. Может включать пересадку трансплантата из подколенного сухожилия (абразивная артропластика).
- Артроскопическая санация. Предполагает удаление гноя, остатков крови, пораженных инфекцией зон, очагов некроза из сустава.
- Диагностическая артроскопия. Используется как самая надежная мера при диагностике сложных, сочетанных заболеваний и травм колена. Чаще всего выполняется диагностическо-лечебная операция, предполагающая последующее хирургическое лечение обнаруженных заболеваний.
Показания к проведению
Изначально артроскопия области колена применялась только как исследовательская процедура. Сейчас она назначается для выполнения широкого спектра реконструктивных манипуляций малоинвазивным способом. Очень часто артроскопия назначается больным с ревматоидным артритом – тяжелой деформирующей патологией, вызывающей сильные боли и тугоподвижность колена. Вмешательство поможет восстановить функцию колена, причем чем раньше оно будет проведено, тем больше шансов у человека на полноценную жизнь в будущем.
Среди патологий травматического характера, которые чаще всего становятся показаниями для артроскопической операции на разных участках коленного сустава, значатся:

Не менее часто артроскопия производится на запущенной стадии гонартроза, при воспалении синовиальной оболочки – синовите, при остром гнойном бурсите (воспалительном процессе в бурсе). Также показаниями могут служить некроз мыщелков, крупные кисты, рассекающий остеохондрит. Менее часто встречающиеся заболевания тоже могут стать основанием для операции — синдром медиопателлярных складок, контрактуры сустава, гиперплазия жирового тела, болезнь Кенига.
Противопоказания к процедуре
В некоторых случаях оперативное лечение не может быть проведено из-за высокого риска осложнений. Так, артроскопия коленного сустава воспрещена при ряде острых состояний в области колена: в большинстве ситуаций поможет только открытое вмешательство с удалением пораженных тканей.
Речь идет о таких заболеваниях:
- тяжелый гнойный процесс, в том числе – угрожающий системным распространением;
- обильное кровоизлияние, обширный гемартроз;
- остеомиелит – гнойное воспаление кости;
- туберкулез костной ткани;
- полный разрыв всех связок;
- сложные сочетанные травмы.
Нельзя производить артроскопию при общем нестабильном состоянии больного, после сердечного приступа. Запрещены манипуляции при неполном восстановлении от инсульта, инфаркта, в шоковом и ослабленном состоянии. Сложности с улучшением функции сустава артроскопическим методом будут при анкилозе – разросшуюся фиброзную ткань лучше удалять через открытый доступ. При высоком риске последствий от наркоза меняют тип анестезии на эпидуральный или локальный, либо вовсе отказываются от вмешательства.
Временными противопоказаниями до исчезновения или коррекции также служат:
- ОРВИ, грипп, иные инфекции;
- период менструации;
- нарушения свертываемости крови;
- обострение хронических патологий.
Подготовка к операции

Перед выполнением артроскопии коленного сустава с целью лечения или диагностики нужна определенная подготовка. Она предусматривает полное обследование сустава и консультацию специалиста хирургического отделения – ортопеда, травматолога.
Непосредственно перед помещением в отделение пациент должен сделать ряд анализов и пройти обследования:
- ОАК, БАК;
- общий анализ мочи;
- флюорографию;
- кардиограмму;
- анализ на РВ;
- определение группы крови, резус-фактора.
Обязательно производится консультация с анестезиологом, в ходе которой врач изучит показатели здоровья и подберет самый подходящий вид наркоза. Накануне перед артроскопией нужно отказаться от тяжелой пищи и курения, за 12 часов до вмешательства – перестать кушать, за 4 часа – прекратить пить. Обязательно бреется нога в области колена, чтобы антисептическая обработка была более надежной. Перед артроскопией коленного сустава делают клизму и дают успокоительное, если в этом есть потребность. В ряде случаев делают премедикацию – вводят комплекс седативных, антигистаминных, анальгезирующих средств.
Как выполняется артроскопия коленного сустава?
Операция проводится после введения анестезии. Нужно помнить, что это вмешательство чрезвычайно редко осуществляется под местным обезболиванием, поскольку его действие слабое и кратковременное. 
Обычно специалисты применяют такие формы анестезии:
Крайне нежелательно, чтобы артроскопия шла более 2 часов. В таком случае мениски, мыщелки, нервные стволы слишком долго остаются обескровленными и могут повреждаться.
Ход вмешательства выглядит таким образом:
- вводится анестезия согласно выбранному протоколу;
- на ногу накладывается эластичный бинт, жгут с целью обескровливания;
- делается 2-3 разреза размером до 3-6 мм, затем через них осуществляются проколы троакаром;
- вводятся инструменты и средства видео, фотообзора;
- в полость сустава закачивается стерильная жидкость для промывания от крови, продуктов воспаления с целью оптимизации обзора;
- сустав обследуется, выявляются все отклонения от нормы;
- производятся лечебные манипуляции (пластика связок, иссечение мениска, санация, ушивание, удаление инородных тел и т.д.);
- проколы зашиваются (с оставлением дренажа).
Результаты артроскопии – что дает операция?
Артроскопия коленного сустава помогает специалисту рассмотреть все структуры данной анатомической зоны – суставные поверхности костей, хрящи, надколенник, связки и сухожилия, синовиальные сумки. Нормальный суставной хрящ имеет толщину 3-4 мм, на вид гладкий, эластичный, белый. Если состояние хряща изменено, чаще диагностируется самое распространенное заболевание колена – артроз. Обычно в ходе операции не только уточняется степень артроза, но и производятся лечебные мероприятия.
Во время проведения артроскопии можно решить различные проблемы с менисками, заболевания которых становятся осложнениями травм, занятий спортом. Плотные, упругие хрящевые образования внутри колена прикреплены к суставной капсуле, и при резком ударе могут отрываться или разрываться. Если раньше существовало мнение, что при разрыве хрящ надо полностью удалять через открытый разрез, то сейчас и медиальный, и латеральный мениски сохраняют в как можно большем объеме, а все действия производят путем артроскопии. Это помогает снизить риск развития артроза, быстро вернуться к повседневной жизни.
Кроме прочего, вмешательство дает возможность произвести:
Давно забытое средство от боли в суставах! "Cамый эффективный способ лечения суставов и проблем с позвоночником" Читать далее >>>
- реконструкцию связочного аппарата;
- удалить свободные фрагменты (обломки) костей, хрящей;
- откачать гной, кровь и промыть суставную полость;
- удалить некротизированные ткани;
- закрепить надколенник при его вывихе;
- иссечь рубцы, спайки, соединительнотканные тяжи.
Осложнения после операции
Осложнения артроскопии встречаются редко, обычно она успешно переносится пациентом и не вызывает последствий. Есть ряд неприятных симптомов, которые считаются нормальными после любого хирургического вмешательства, и избежать их практически невозможно. К таковым относятся боль, отек мягких тканей в первые 1-3 суток после проведения процедуры. В течение 2-4 недель также наблюдается ограничение подвижности сустава, что тоже является нормой.
Аномальные осложнения встречаются редко и обычно связаны с нарушением правил обработки ран или неправильным поведением самого больного. Игнорирование обязательных процедур, перевязок, ранние избыточные нагрузки на ногу сильно увеличивают опасность неприятных последствий.
Среди них можно назвать:
- воспаление мягких тканей;
- проникновение инфекции в суставную полость;
- гемартроз (кровоизлияние);
- тромбоз окружающих сосудов.
Изредка в ходе артроскопии случайно повреждаются связки, нервные стволы, сосуды, что может вызвать необходимость в выполнении нового вмешательства (сразу или спустя 4-6 недель после заживления тканей). Нужно срочно обратиться к доктору, если наблюдаются сильное покраснение тканей, резкий отек и болезненность при касании, гипертермия ноги или повышение температуры тела. Устранять такие последствия надо без промедления, иначе есть риск инфекционного поражения тканей!
Реабилитация пациента
Восстановительный период может длиться от 2 до 12 месяцев в зависимости от сложности манипуляций, возраста больного, соблюдения рекомендаций врача, правильности назначенных мер реабилитации.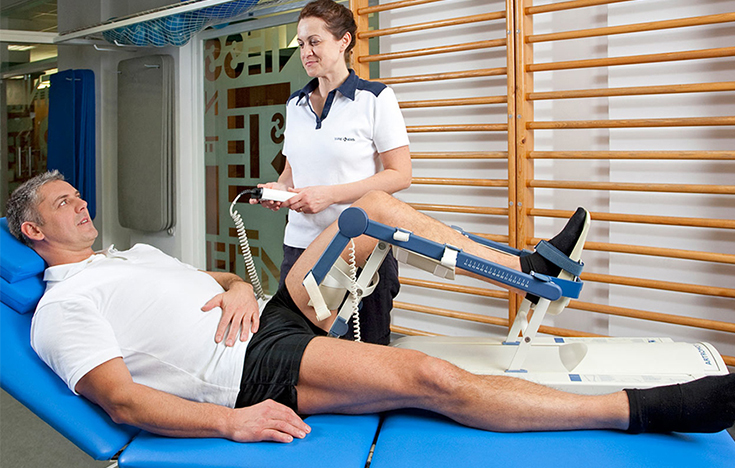
Обычно в стационаре человек находится 3-5 суток, во время которых ему:
- обездвиживают нижнюю конечность, ставят ее на возвышение, чтобы снизить отек;
- регулярно меняют повязки, обрабатывают кожу антисептиками;
- дают антибиотики, анальгетики;
- накладывают холодные компрессы на 40 минут;
- делают эластическое бинтование ноги, либо выдают компрессионное белье;
- применяют шину или жесткий ортез (после сложного вмешательства);
- к концу 2 дня убирают дренаж.
В течение недели нужно ходить с опорой на костыли, ортопедическую трость. Если же проводилась артроскопическая пластика, нога и вовсе должна быть обездвижена на 2 недели до заживления тканей. Согласно рекомендациям врача, с 4 по 15 день начинают делать лечебную гимнастику, которая направлена на восстановление подвижности мышц, сухожилий.
Вначале ЛФК выполняется только в положении лежа, затем – стоя, а в позднем восстановительном периоде к ней добавляются занятия на тренажерах, плавание, пешие прогулки. Полная нагрузка на ногу разрешается только спустя 1-2 месяца. Также при реабилитации посещают сеансы физиотерапии (по показаниям), массажа. Обязательно следят за правильным питанием, обогащая его мясом, желатином, яйцами, молочной пищей. Эти меры помогут быстро восстановиться после проведенной артроскопии.
Читайте также:


