Что делать при приступе крестцового отдела
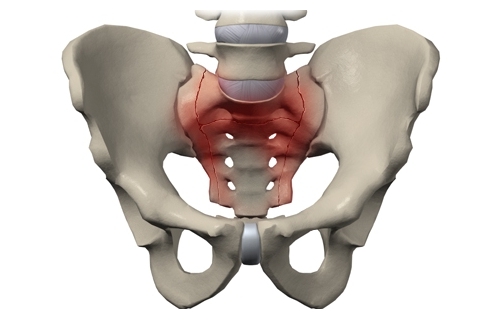
Боль в крестце — защитная реакция организма, возникающая в ответ на развитие патологии. Избавиться от ноющих или острых дискомфортных ощущений в нижней части спины можно только после устранения их причины, а они многочисленны и разнообразны. Боль в области крестца провоцируют травмы, патологии внутренних органов и опорно-двигательного аппарата.
Характерные признаки саркодинии
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Саркодиния — эпизодическая или постоянная боль в крестце. Это не клиническое проявление, а целая совокупность симптомов, интенсивность которой зависит от спровоцировавшей ее патологии. Если заболевание деструктивно-дегенеративного характера, то выраженность дискомфортных ощущений нарастает по мере его прогрессирования. При воспалительной патологии боль острая, жгучая, пронизывающая. Обычно она не локализуется в области крестца, а иррадиирует в близко расположенные участки тела — ягодицы, бедра, пах, лодыжки и даже стопы.
Причины болей в крестце
Самые частые причины саркодинии — патологии пояснично-крестцового отдела позвоночника и заболевания, поражающие органы малого таза. Нередко боль является отраженной, то есть распространяется с участка тела, иннервируемого общими с крестцом нервными сплетениями.
Причины дискомфорта могут быть как естественными, так и патологическими. Боль считается физиологичной, если она возникает во время менструации из-за колебаний гормонального фона. А в период вынашивания ребенка растущая матка давит на пояснично-крестцовый отдел позвоночника.
Тяжесть в нижней части спины ощущается после чрезмерных физических нагрузок, например, подъема тяжестей или во время интенсивных спортивных тренировок. В роли провоцирующих факторов выступают мышечное перенапряжение, скопление в волокнах молочной кислоты.
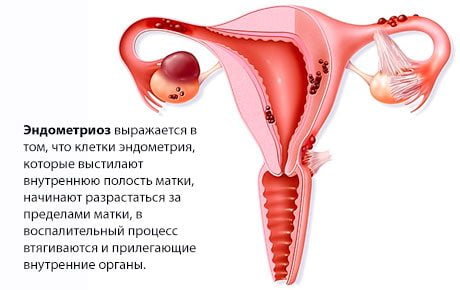
Патологическими причинами саркодинии становятся злокачественные и доброкачественные новообразования, предшествующие травмы, гинекологические и эндокринные патологии. Боль в копчике — ведущий симптом поясничного остеохондроза, тромбофлебита, поражающего подвздошные и тазовые сосуды.
Характеристика болей в крестце при различных заболеваниях
На интенсивность болевого синдрома влияют многие факторы. Это вид диагностированной патологии, стадия ее течения, степень повреждения тканей, количество возникших осложнений. Саркодиния может быть единственным клиническим проявлением заболевания или сопровождаться другими симптомами различной выраженности.
Во время перелома боль настолько острая, что человек в большинстве случаев теряет сознание. Дискомфорт в крестце возникает и на этапе реабилитации при перемене погоды или при избыточной нагрузке на позвонки. Остаточная саркодиния сохраняется при повреждении хрящевых или костных структур в результате травмирования. А интенсивность болезненных ощущений после удара или ушиба постепенно снижается.
Это типичный признак деструкции сегментов пояснично-крестцового отела позвоночника. Выраженность саркодинии при отсутствии врачебного вмешательства неуклонно повышается. На заключительной стадии артроза или пояснично-крестцового остеохондроза боли становятся постоянными.
Могут быть симптомом пилонидальной болезни, опухоли, расстройства кровообращения. Саркодиния данной локализации проявляется обычно внезапно, а ее интенсивность повышается после физических нагрузок или обострения хронических патологий.
Нередко боли сигнализируют о поражении патологией одной из почек, поэтому часто становятся диагностическим признаком. Могут быть острыми, появляться во время движения и в состоянии покоя. Также это характерный симптом воспаления или повреждения крестцово-подвздошного сочленения.

Такая саркодиния характерна для патологий опорно-двигательного аппарата на стадии ремиссии. Обычно сопровождается незначительной тугоподвижностью и отечностью. Ноющий характер ощущений в пояснице и крестце также указывает на наличие вялотекущего воспалительного процесса в области органов малого таза.
Если причиной саркодинии стал эндометриоз шейки матки, то синдрому сопутствует кровомазание перед месячными. При острых вагинитах, вульвовагинитах боли в крестце являются отраженными, указывающими на серьезное воспаление.
При врожденных или приобретенных аномалиях (кифоз, сколиоз) изменения лордоза провоцируют боли в сочетании с повышенным тонусом мышц. В таких случаях саркодиния возникает даже при незначительной физической нагрузке.
Острым или ноющим дискомфортным ощущениям сопутствуют резкая потеря веса, лихорадка и слабость. Болезненность возникает в ночное и дневное время, не устраняются нестероидными противовоспалительными средствами даже в инъекционной форме.
Острое воспаление провоцирует сильные боли, повышение местной температуры, симптомы общей интоксикации организма. При вялотекущей патологии саркодиния возникает во время рецидивов.

Подагра, сахарный диабет, расстройства функционирования надпочечников и щитовидной железы предрасполагают к дегенеративным изменениям структур пояснично-крестцовых дисков и позвонков. Выраженность болей возрастает по мере разрушения хрящевых и костных тканей.
Нередко у мужчин они указывают на прогрессирующий простатит, локализованы с одной стороны или имеют опоясывающий характер. Сопровождаются частыми позывами к мочеиспусканию, болезненной эрекцией, ослабленной потенцией.

Дискомфортные ощущения во время менструации возникают приступообразно, разливаются по всему тазу, иррадиируют в область бедер и пах. Интенсивность болей у женщины существенно повышается при наличии воспалительных патологий половых органов, после переохлаждения, избыточных физических нагрузок.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.

Возникают обычно во 2 и 3 триместрах беременности. Боли ощущаются при длительном нахождении на ногах из-за давления плода на кости малого таза. Причиной также становится выработка особого гормона, подготавливающего родовые пути к появлению ребенка.

Психоэмоциональные перегрузки приводят к возникновению болей. Они локализованы в крестце или распространяются на ноги, в бока, среднюю часть грудной клетки. От такой саркодинии не помогает прием анальгетиков — необходимо использование седативных средств или транквилизаторов.
Диагностические методы
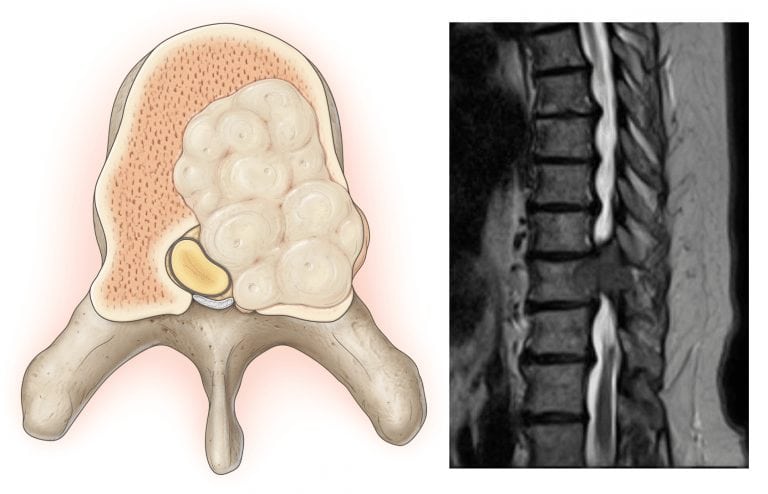
Первичный диагноз выставляется на основании внешнего осмотра пациента, его жалоб, изучения анамнеза. Локализация и интенсивность болей часто становятся подсказкой для выявления причины саркодинии. Для подтверждения диагноза и дифференцирования других заболеваний проводятся рентгенография, МРТ, КТ, УЗИ. При подозрении на инфекционное происхождение саркодинии проводятся биохимические, серологические исследования, бакпосев биологических образцов.
Когда и к какому врачу обращаться
С болями в области крестца можно обратиться к ортопеду, травматологу, неврологу, вертебрологу. Не станет ошибкой запись на прием к терапевту. Врач широкого профиля обладает должными навыками для диагностирования причины саркодинии. После выявления основной патологии пациент будет направлен к врачу узкой специализации для проведения терапии.

Способы лечения
Методы терапии зависят от вида диагностированной патологии. Так как саркодиния является только симптомом, то избавиться от нее можно, вылечив основное воспалительное или дегенеративно-дистрофическое заболевание.
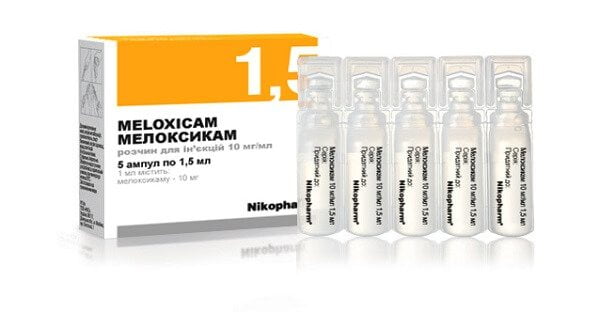
Для устранения острых, пронизывающих болей проводятся медикаментозные блокады с глюкокортикостероидами (Дипроспан, Дексаметазон, Триамцинолон) и анестетиками (Новокаин, Лидокаин). С саркодинией такой выраженности справляются и нестероидные противовоспалительные средства (НПВС) для парентерального введения — Ортофен, Мелоксикам, Кеторол.
При ноющих, давящих, тупых болях пациентам назначаются таблетки Диклофенак, Ибупрофен, Кетопрофен. От слабых дискомфортных ощущений избавляют препараты для локального нанесения — Вольтарен, Найз, Кеторол, Фастум, Артрозилен.

Хорошо зарекомендовали себя мази с отвлекающим и местнораздражающим действием — Наятокс, Випросал, Эфкамон.
Механическое дозированное воздействие на крестец применяется для устранения болей, причиной которых стали патологии опорно-двигательной системы, в том числе травмы. При проведении рефлексотерапии, классического, вакуумного, точечного массажа улучшается кровообращение и микроциркуляция, укрепляется мышечный корсет, стабилизирующий диски и позвонки.
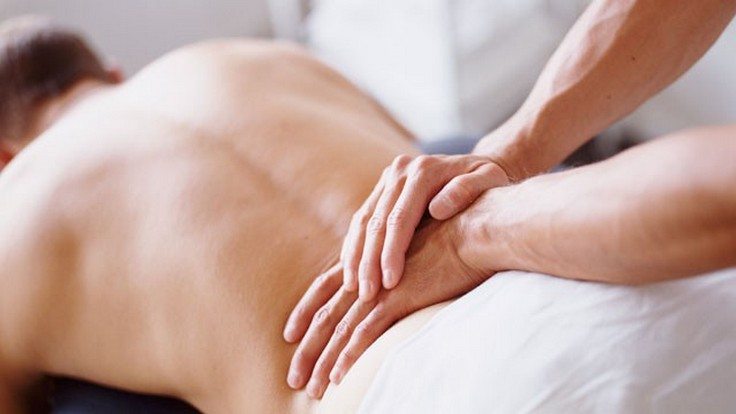
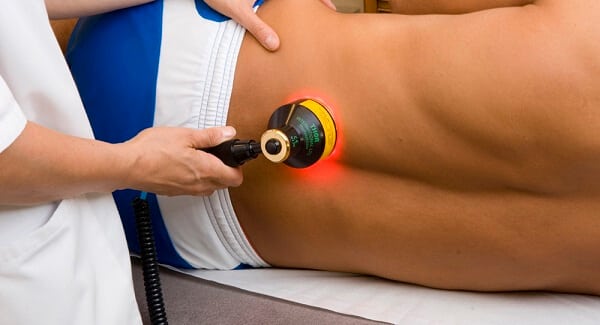
Физиотерапевтические мероприятия усиливают и пролонгируют действие препаратов, мануальной терапии, массажа. Большинство процедур проводится только после купирования острых болей и воспаления. Практикуется использование 5-10 сеансов магнитотерапии, лазеротерапии, УВЧ-терапии, ударно-волновой терапии. Снизить интенсивность саркодинии помогают аппликации с озокеритом, парафином, грязелечение, гирудотерапия.
На этапе реабилитации всех воспалительных и дегенеративно-дистрофических заболеваний пациентам рекомендованы регулярные занятия лечебной физкультурой и гимнастикой. Они не только устраняют болезненную симптоматику, но и становятся отличной профилактикой распространения патологии. Первые занятия проводятся под руководством врача ЛФК, подсказывающего пациентам, как избежать нагрузки на позвоночник. В дальнейшем тренироваться можно самостоятельно в домашних условиях.
Использование ортопедических приспособлений способствует снижению выраженности болевого синдрома. Минимизируется вероятность смещения позвоночных структур, уменьшается нагрузка на органы малого таза. В зависимости от вида диагностированной патологии пациентам показано ношение мягких бандажей, корсетов с пластиковыми или металлическими вставками, полужестких или жестких ортезов.
Представители официальной медицины выступают против использования народных методов для устранения саркодинии. При наличии воспалительного процесса в органах малого таза или позвоночных сегментах применение растирок и компрессов станет причиной его распространения на здоровые ткани. Мази домашнего изготовления, аппликации, настойки и отвары могут использоваться только по достижении устойчивой ремиссии и по согласованию с лечащим врачом.
Возможные осложнения и последствия
Так как саркодиния не является заболеванием, то она не способна спровоцировать какие-либо осложнения в отличие от патологий, ставших ее причиной. При игнорировании болей в крестце, необращении за медицинской помощью воспалительные и дегенеративные процессы стремительно прогрессируют. Поэтому саркодиния — первый сигнал о развивающейся в организме патологии. Чем раньше будет обнаружена ее причина, тем быстрее начнется лечение. А это позволит избежать развития серьезнейших осложнений.
Прогноз
Избавиться от болей в крестце можно с помощью фармакологических перпаратов, физиопроцедур, ЛФК. Но прогноз на полное выздоровление зависит только от поставленного диагноза и своевременной терапии.
Методы профилактики
Чтобы избежать саркодинии, необходимо ежегодно проходить полный медицинский осмотр. Женщинам раз в полгода рекомендуется посещать гинеколога, мужчинам — уролога. Своевременное обнаружение патологии позволит избавиться от нее до появления первых симптомов.
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки - не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
Симптомы
Болевые ощущения и дискомфорт, возникающие при остеохондрозе, зависят от локализации проблемы. К общим симптомам можно отнести боль в пояснице, плечевом поясе, шейном и поясничном отделах, похолодание конечностей, мурашки на коже, онемение кончиков пальцев.
- болевой синдром в верхних конечностях, плечевом поясе, шее с ирридацией в затылочную часть головы;
- нарушение слуха и зрения, возможны головокружения;
- онемение кончиков пальцев на руках или всей конечности;
- мурашки на коже головы;
- скованность шеи и затылка.

У вас уже несколько раз был сердечный приступ, но нитроглицерин не помог, а на ЭКГ нет никаких патологических изменений? Вполне вероятно, что виноват в подобных симптомах больной позвоночник. Симптомы остеохондроза грудного отдела отличаются не только локализацией:
- боль за грудиной, которую больной может принять за сердечный приступ (нет реакции на приём нитроглицерина);
- болевой синдром в районе сердца и лёгких;
- в зоне риска все внутренние органы, за которые отвечают нервные окончания, выходящие из позвонков Th1 – Th12.
Поясничный (пояснично-крестцовый) отдел позвоночника несёт максимальные нагрузки. Несмотря на довольно крупный размер каждого позвонка, остеохондроз этой части спины – явление почти обычное. Симптомы поясничного-крестцового остеохондроза:
- боль в пояснице;
- болевой синдром может уходить ниже пояса через ягодицу в одну или обе ноги;
- проблемы в органах малого таза (мочеполовая система).
Лечение
Приступ поясничного или шейного остеохондроза может настигнуть человека где угодно. Часто это происходит внезапно для больного, который вроде бы никогда не испытывал проблем со спиной.
Первое, что приходит в голову в такой момент – чем полечиться, чтобы без вреда и помочь заболевшей спине. Кто-то решает отправиться за пиявками, кому-то по душе иглотерапия, изучение самодельных настоек и заматывание поясницы тёплым поясом.
Но стоит понимать, что этим можно принести себе больше вреда, чем пользы, если заниматься самолечением.

Самый правильный вариант – обратиться к специалисту. У традиционной медицины множество способов лечения, помогающих если не излечить полностью (это возможно лишь на первой стадии), то привести в состояние длительной ремиссии больной позвоночник.
Адекватные средства народной медицины можно использовать, как дополнение к традиционному лечению.
Болевой синдром обычно снимается нестероидными противовоспалительными препаратами (приём таблеток). Но будьте с ними осторожны, если у вас проблемы с желудочно-кишечным трактом, в частности, язва желудка и двенадцатиперстной кишки.
Локально снять боль помогут мази и гели, на основе тех же НПВП. Фастум-, Быструм-гель и Кетонал-крем разработаны на основе кеторола. В качестве отвлекающей терапии можно применить разогревающие мази типа Финалгона или обычный Меновазин.
Все средства имеют определённые противопоказания, поэтому сообщите врачу о ваших хронических заболеваниях.

При любых заболеваниях позвоночника, и остеохондроз (шейного, грудного и поясничного отдела) не исключение, характерно ослабление мышечного корсета, поддерживающего позвоночный столб. Помочь в такой ситуации может лечебная физкультура, занятия определёнными видами спорта, специальные тренажёры.
Польза от занятий спортом очевидна. Обязательно нужно придерживаться рекомендаций врача и тренера. От излишних нагрузок ничего, кроме вреда, вы не получите. Прекращаться занятия, даже обычной гимнастикой, нужно при появлении лёгкого болевого синдрома.
Для больных грудной и поясничной формой остеохондроза может быть назначено ношение корсета (специального пояса). Это поможет при сильных болях.
Рекомендуемый многими врачами корригирующий корсет народная медицина часто отрицает. И на это есть свои причины. Многие целители считают его своеобразной подпоркой, костылём для позвоночника (или гипсом). Поэтому подобные приспособления должны подбираться только врачом в индивидуальном порядке. На консультации можно определиться с моделью корсета и временем его ношения.
Правильно подобранный корсет поможет исправить осанку, уменьшит боль и вернет здоровье спине.
Но следует помнить, что корсет – это только часть терапии и необходимо вместе с ним обязательно заниматься ЛФК, делать массаж и следовать другим рекомендациям врача.
Питание больного остеохондрозом должно быть пересмотрено. Очевидно, что он недополучает полезные для хрящевой ткани витамины и микроэлементы.
Вполне вероятно в дополнение к овощам, фруктам и молочным продуктам врач выпишет приём внутрь хондропротекторов. Дополнительно могут быть назначены мази, а также инъекции. Особенно это важно при приступе остеохондроза.

Больной должен чётко понимать – разрушение хряща (межпозвоночного диска) можно предотвратить лишь комплексом мер, среди которых примочки, мази и прочие методы нетрадиционной медицины стоят далеко не на первом месте.
Попытка купировать приступ боли незнакомым средством может обернуться попаданием в больницу. Многие методы нетрадиционной медицины перекликаются с рекомендациями дипломированных врачей:
- здоровый образ жизни;
- иглоукалывание;
- йога;
- пиявки.
Приступ остеохондроза не застигнет внезапно, если ваша жизнь – это регулярные вылазки на природу, пешие прогулки, занятие малотравматичными видами спорта, например, спортивной или скандинавской ходьбой, плаванием, йогой.
Активный образ жизни помогает держать в тонусе мышечный корсет, что самым благотворным образом сказывается на состоянии всех отделов позвоночника, в частности шейного.
Лечение иголками даёт выраженный обезболивающий и седативный эффект. Кроме того, усиливается кровообращение вдоль позвоночного столба, соответственно улучшается питание повреждённых позвонков, ускоряется регенерация хрящевой ткани.
Выделяющиеся при процедуре эндорфины и кортизол эффективно снимают боль и воспаление, выступая отличной альтернативой медицинским средствам с аналогичным алгоритмом действия.
Иглоукалывание уменьшает спазм мышц позвоночника, существенно снижая болевой синдром. Уменьшается скованность мышц плечевого пояса. Этот метод эффективно снимает приступ остеохондроза. Его рекомендуется использовать при традиционном лечении как дополнение и в качестве средства, усиливающего действие лекарственных препаратов.
Польза от этого метода очевидна. Но есть и противопоказания. Иглорефлексотерапия запрещена:
- беременным женщинам;
- больным со злокачественными образованиями;
- маленьким и пожилым пациентам (абсолютное противопоказание – возраст до 3 и свыше 75 лет).
Нельзя ставить иголки, если у человека вирусная инфекция, гемофилия или гнойничковые высыпания на коже. Пренебрежение этими противопоказаниями может нанести существенный вред больному.

Использование гирудотерапии или лечения пиявками при остеохондрозе довольно спорно. Впрочем, их применение оправдано, так как слюна пиявок способна:
- расширить кровеносные сосуды;
- снять воспаление (болевой синдром);
- обезболить.
Непосредственно на межпозвоночный диск пиявки никак не воздействуют. Кроме того, их действие может причинить вред организму, если использовать у больных с гемофилией, низким АД, анемией, у беременных и детей младше 3 лет.
Хороший эффект от гирудотерапии наблюдается у больных с шейной формой остеохондроза и при проблемах с плечевым поясом. Пиявок прикрепляют в биологически активных точках, поэтому их укусы можно сравнить с воздействием иголок (иглорефлексотерапия). Пиявки обеспечивают выраженный противоотёчный и противовоспалительный эффект, снижают спазм мышц, усиливают кровообращение.
Советы народной медицины иногда весьма полезны и действенны. Но к этому виду лечения необходимо подходить разумно. Многие рекомендации могут быть бесполезны, а некоторые способны значительно усугубить течение болезни и спровоцировать появление новых симптомов. Прежде чем воспользоваться рекомендациями такого лечения нужно поговорить с лечащим врачом и обсудить с ним целесообразность назначения и опасность/эффективность метода.
Так же, как и традиционная медицина, народные целители рекомендуют включать в своё дневной рацион холодец и заливную рыбу. Здесь содержится некоторое количество мукополисахаридов (хондропротекторов), а также необходимый для построения хряща белок. Неплохо самостоятельно сделать желе из фруктового сока. Помимо хондропротекторов оно неплохой источник витаминов. Если нет иных противопоказаний, то количество воды должно быть достаточным, так как при остеохондрозе межпозвоночный диск активно теряет её.
С холодцом из свинины или курицы будьте осторожны. Кроме несомненной пользы для хрящей и связок, он принесёт в организм большое количество холестерина, а это реальный вред для ваших сосудов. Диета должна содержать треть белка. Его запас помогут пополнить рыба, орехи, нежирное мясо (лучший вариант индейка или куриная грудка без кожи).
Также нужно обеспечить поступление в организм в достаточном количестве кальция, фосфора, магния, плюс обязательно витамина D, A, C и группы B.

Некоторые растирки, рекомендуемые народными целителями способны дополнить или полностью заменить аптечные мази. Вот несколько рецептов:
- В состав разогревающей растирки входит адамов корень. Его нужно около 200 гр. Натрите его на мелкой тёрке, чтобы улучшить выход полезных веществ, залейте пол литром водки, вылейте смесь в тёмную бутылку и дайте настояться минимум в течение 5 дней. Растирку можно использовать вместо финалгона. Она отлично разогревает, поэтому натираются на ночь, поясницу дополнительно укутывают шерстяным платком.
- Хорошим действием отличается настойка корней двух лекарственных растений – лопуха и сабельника. Берут корни в равных пропорциях (по 50 гр) и заливают водкой (пол-литра). Настаивают в течение недели в тёмном месте. Получается одновременно и растирка, и капли для приёма внутрь. Во время лечения поясницу растирают настойкой, укутывают шерстяным платком, а внутрь употребляют от 25 до 40 капель 4 раза в день (растворяют в малом количестве воды).
Простейшая и вполне действенная рекомендация – постоянно носить на пояснице пояс из собачьей, можно верблюжьей шерсти.
Общие рекомендации
Проблемы с поясницей или шеей, если их не лечить, могут сильно ухудшить качество жизни больного. Как снять боль при остеохондрозе? Идти к врачу или воспользоваться рекомендациями народной медицины?
Ответ прост – обратиться к врачу, пройти полное обследование и получить рекомендации по лечения.
Некоторые методы народной медицины, такие как пиявки или иглорефлексотерапия, могут стать отличным дополнением к традиционному лечению.
И иголки, и пиявки способны уменьшить до минимума приём нестероидных противовоспалительных препаратов, тем самым сохранив здоровье вашего желудочно-кишечного тракта. Использование поддерживающего недопустимо без консультации врача. Важно максимально укрепить мышечный корсет вокруг позвоночника.

Жалобы на боли в крестце возникают у больных, страдающих как от дистрофии межпозвоночных дисков, так и от тех, кто знает, что такое деформация подвздошно-крестцового и тазобедренного суставов. Если болит крестец позвоночника во время беременности, то это может быть признаком симфизита или расхождения лонных костей. Патология опасна для здоровья будущей матери, поэтому при появлении боли в крестце следует обратиться к ортопеду или вертебрологу.
Если человек ведет малоподвижный образ жизни, то у него может болеть спина и крестец по причине дистрофии мышц. Слабость мышечного каркаса спины и поясницы – одна из ведущих причин появления болезненности на фоне увеличения амортизационной нагрузки на позвоночный столб. Чтобы иметь возможность фиксировать положение тел позвонков и обеспечивать полноценное диффузное питание хрящевой ткани межпозвоночных дисков, мышечный каркас тела должен быть тренированным и находится в нормальном тонусе. А для этого необходимы регулярные адекватные физические нагрузки. Посещение спортзала, бег, спортивная ходьба – это хорошие способы профилактики боли в области крестца как для мужчин, так и для женщин.
Пояснично-крестцовый остеохондроз является дегенеративным дистрофическим процессом, разрушающим фиброзное кольцо диска L5-S1. Под влиянием значительной физической нагрузки обезвоженные волокна фиброзного кольца разрываются и между ними может произойти выпячивание пульпозного ядра. Это межпозвонковая грыжа, провоцирующая сильнейшую боль в области крестца и поясницы.
Если болит спина в области крестца, то рекомендуется как можно быстрее обратиться к неврологу или вертебрологу. Врач при проведении осмотра сможет исключить выпадение грыжи позвоночника. Может быть назначено проведение рентгенографического обследования, подтверждающего поставленный диагноз. При затруднениях в диагностике доктор может порекомендовать провести МРТ обследование.
Причины боли в области крестца
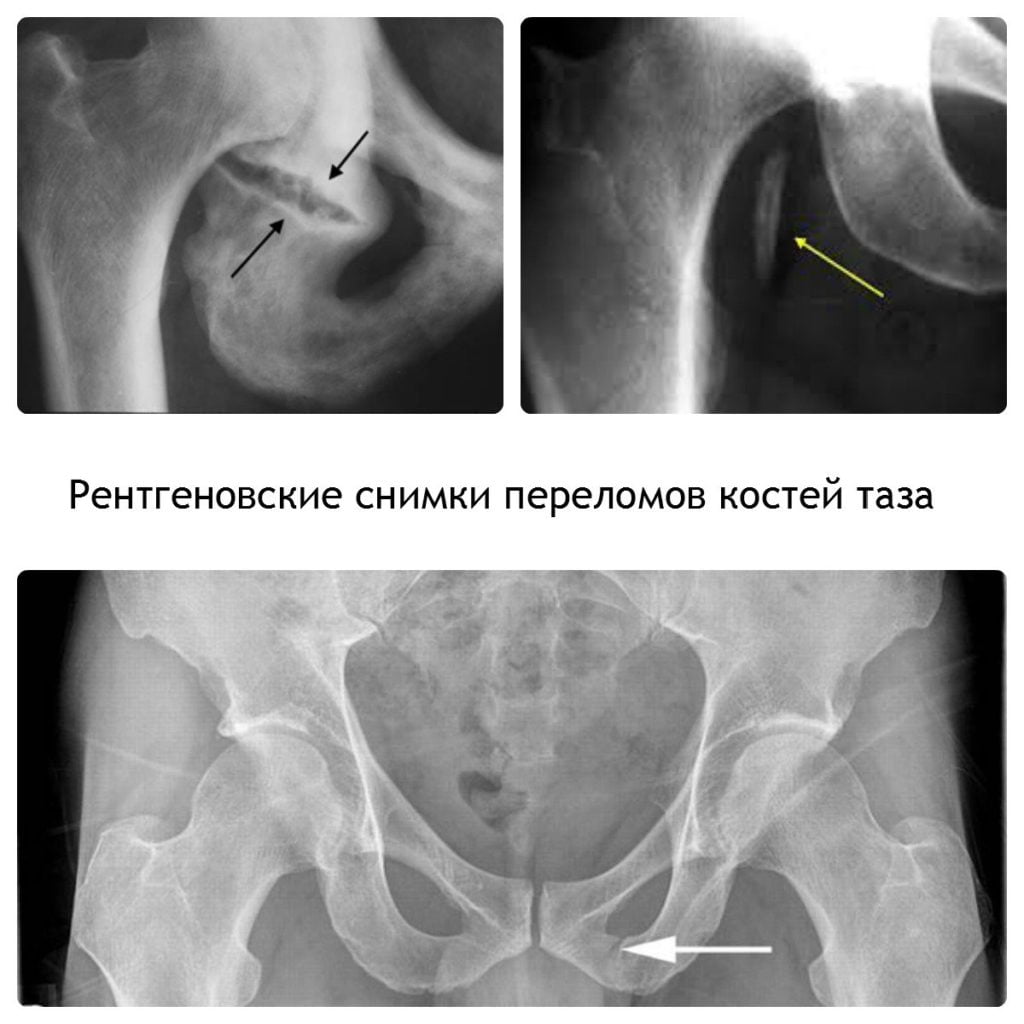
Существует множество причин того, почему болит крестец – без обследования и осмотра доктора сложно будет самостоятельно установить потенциальные факторы негативного влияния. В ряде случаев к этому приводит травматическое поражение крестца. Напрмиер, если накануне было падение на спину и ягодичную зону, ушиб, удар, резкое скручивание туловища в области поясницы и т.д. Довольно часто травма происходит при поскальзывании на льду. Даже если после этого человек не упал и не ударился, возможны внутренние микроскопические разрывы связок, сухожилий и фасций мышц на фоне избыточного напряжения в момент балансировки равновесия на скользком покрытии.
Если были подобные инциденты накануне появления болевого синдрома, незамедлительно обратитесь к травматологу. Без рентгенографического снимка в таких ситуациях поставить точный диагноз будет очень сложно.
Вторая группа причин того, что болит крестец, включает в себя поражения мышечного каркаса спины. Это сложный многофункциональный каркас, который обеспечивает:
- стабильность положения человеческого тела в пространстве;
- возможность прямохождения на ногах;
- диффузное питание хрящевой ткани межпозвоночных дисков;
- выполнение различных движений туловища (наклоны, повороты, сгибания, скручивания и т.д.).
При ослаблении мышечного каркаса спины происходят многочисленные деформации позвоночного столба (искривления, смещения тел позвонков, дегенерация и разрушение межпозвоночных дисков). Первичным признаком поражения позвоночника всегда является синдром натяжения мышечного волокна. Это компенсаторная реакция организма, в результате которой происходит спазмирование миоцитов. Они не проводят нервный импульс, отдающий сигнал о расслаблении. Поэтому мышцы сильно напряжены и на ощупь могут быть достаточно твердыми.
При спазме мышц происходит компрессионное сдавливание нервных окончаний и нарушение капиллярного кровоснабжения. Это одновременно запускает воспалительную реакцию, расширение капиллярного русла и трофическую ишемию. Появляется отечность тканей, их воспаление и резкая болезненность. В ряде случаев при пальпации можно обнаружить триггерные точки – это локализации наиболее сильного сокращения мышечных клеток. Прощупываются в виде уплотнений округлой или овальной формы.
Потенциальные причины того, что болит спина и крестец, могут скрываться за следующими заболеваниями:
- пояснично-крестцовый остеохондроз и его осложнения в виде протрузии, грыжи диска и её секвестрирования;
- спондилез и спондилоартроз (дегенерация унковертебральных и фасеточных суставов между телами позвонков);
- анкилозирующий спондилит (болезнь Бехтерева);
- растяжение мышц, связок и сухожилий спины и тазобедренных суставов;
- искривление позвоночника с уплощением физиологического поясничного изгиба;
- нарушение постановки стопы в виде косолапости или плоскостопия;
- синдром короткой ноги;
- деформация головки бедренной кости тазобедренного сустава с укорочением одной конечности;
- симфизит и расхождение лонных костей при беременности;
- подвздошно-крестцовый деформирующий остеоартроз;
- синдром грушевидной мышцы;
- защемление седалищного нерва.
Эти патологии без своевременного лечения могут быстро прогрессировать и приводить к инвалидности человека. Поэтому необходимо при появлении боли сразу же обращаться к опытному врачу вертебрологу, который сможет точно установить причину появления симптома. После обнаружения того или иного заболевания пациенту будет назначено лечение. Домашняя самостоятельная терапия боли в области крестца редко дает положительный результат. Обезболивающие препараты лишь на короткий промежуток времени купируют боль. Затем она возвращается вновь до тех пор, пока не будет проведено комплексное лечение основного заболевания.
Помните о том, что боль в области крестца может быть связана с патологиями внутренних органов брюшное полости им алого таза. У женщин это может быть связано с опухолями матки и яичников, у мужчин подобный клинический признак часто свидетельствует о росте аденомы предстательной железы.
Потенциальные причины боли в области крестца – это предрасполагающие факторы риска:
- избыточная масса тела, увеличивающая фактическую амортизационную нагрузку на тазобедренные суставы и межпозвоночные диски пояснично-крестцового отдела позвоночника;
- ведение малоподвижного образа жизни с преимущественно сидячей работой;
- неправильная организация спального и рабочего места;
- нарушение осанки (привычка сутулится или сидеть с круглой спиной);
- отказ от ношения дородового корсета и бандажа на поздних сроках беременности;
- ношение обуви на высоком каблуке;
- регулярные переохлаждения поясницы;
- подъем тяжестей и экстремальные физические нагрузки без предварительной подготовки.
Исключение всех вероятных факторов риска – это профилактика патологий опорно-двигательного аппарата. Если заболевания уже развились, то необходимо планомерное устранение всех выявленных факторов риска и потенциальных причин болезни для того, чтобы начать процесс восстановления поврежденных тканей.
Болит в области крестца при сидении и ходьбе
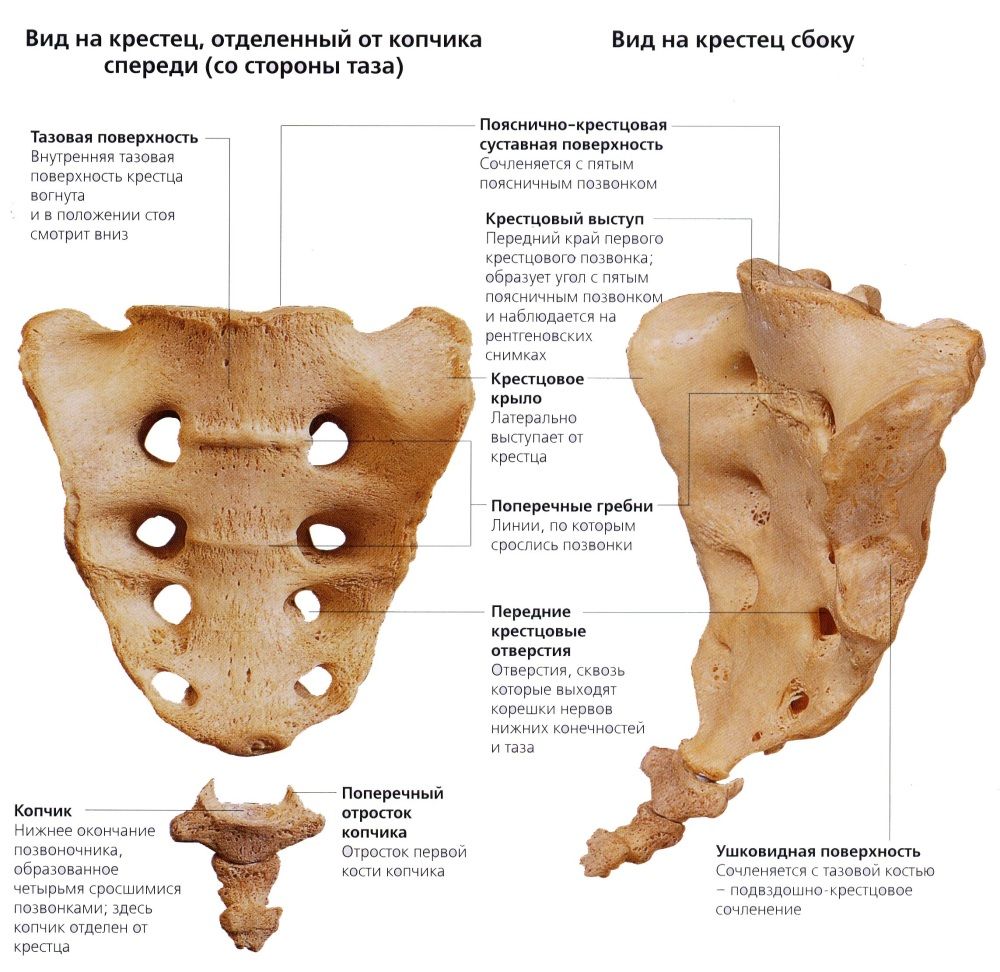
Если болит крестец при сидении, то это может быть клиническим признаком нарушения положения тел позвонков. Крестец — это изначально раздельные тела позвонков, разделенные между собой хрящевыми дисками. Процесс срастания начинается после завершения периода полового созревания (в 18 – 20 лет). Окончательно крестец приобретает форму единой кости к возрасту в 25-28 лет. Поэтому до наступления 28 лет вполне может развиваться крестцовый остеохондроз и нестабильность положения тел позвонков.
При сидении болит в районе крестца сдавленный нерв. Здесь отходят от спинного мозга корешковые нервы, отвечающие за иннервацию области ягодиц, задней поверхности бедра.
Часто таким образом проявляется туннельный синдром, при котором ущемляется седалищный нерв. Он проходит по узкому туннелю, образованному несколькими крупными мышцами. При развитии синдрома грушевидной мышцы часто возникает болезненность в области крестца при сидении.
У многих пациентов сильно болит крестец только в положении стоя и при длительной ходьбе. Этот клинический симптом заставляет врача в первую очередь исключать патологические дегенеративные процессы в области тазобедренных суставов и подвздошно-крестцовых сочленений костей. Именно эти заболевания сопровождаются сильнейшими болями в области крестца при ходьбе.
Диагностировать их довольно сложно, поскольку болевой синдром может локализоваться отдаленно. Так, при разрушении тазобедренного сустава боль может ощущаться в области колена. И только диагностический тест с разведением коленей в положении сидя может помочь врачу заподозрить развитие патологии в совершенно ином месте.
При развитии артроза подвздошно-крестцового сустава зачастую боль является не характерным симптомом. В покое, при размеренной ходьбе, наклонах и совершении других движений этот признак не появляется, но сильно болит крестец при ходьбе и даже просто при длительном нахождении на ногах.
Следующая характерная патология – синдром грушевидной мышцы. Для него характерно появление боли в области крестца при отведении ноги в сторону. Шаг в сторону сопровождается сильнейшей пронизывающей болью. Прямо ходить не больно.
Лечение боли в крестце в домашних условиях
Первое, что делать, если болит крестец – обращаться на прием к врачу. Лечение боли в области крестца предполагает комплексную терапию того заболевания, которое дает подобный клинический симптом. Сама по себе боль в крестце не является болезнью, это признак неблагополучия. Поэтому первый шаг на пути к избавлению от неприятных ощущений – диагностика. Она позволяет установить причину, устранить её и избавить пациента тем самым от боли.
Если болит крестец, прежде чем лечить этот отдел позвоночника, необходимо убедиться в том, что отсутствуют другие клинические признаки, указывающие на неблагополучие в области брюшной полости и малого таза. Повышение температуры тела, длительный запор, учащенное мочеиспускание, колющие и давящие боли в животе – это повод срочно обратиться на прием к терапевту. Хотя в ряде случаев боль в животе, спастический запор и гиперактивность мочевого пузыря могут быть признаками компрессии корешковых нервов в области пояснично-крестцового отдела позвоночника, что и вызывает боль в крестце.
Для лечения целесообразно применять вытяжение позвоночного столба, массаж и остеопатию, лечебную гимнастику и кинезиотерапию, рефлексотерапию и фармакопунктуру, физиотерапию.
Имеются противопоказания, необходима консультация специалиста.
Читайте также:


