Чем отличается артрит от спондилоартрита
Из этой статьи вы узнаете про спондилоартрит – воспаление дугоотросчатых суставов позвоночника. При каких заболеваниях возникает данное воспаление, что может его вызвать, и как оно себя проявляет. Диагностика, лечение и прогноз.

Автор статьи: Ячная Алина , хирург-онколог, высшее медицинское образование по специальности "Лечебное дело".
Спондилоартритом называется воспалительный процесс суставного аппарата любого отдела позвоночника. При такой патологии, независимо от причины болезни, в межпозвоночных (дугоотросчатых или фасеточных) суставах на фоне воспаления идет процесс разрушения хрящевых и связочных структур. По мере развития недуга нормальная ткань замещается соединительнотканными волокнами.


В ответ на суставную патологию возникает напряжение окружающих мышц – они пытаются укрепить нестабильность позвоночного столба. Это ведет к вторичному вовлечению в процесс межпозвоночных дисков (спондилит). При этом диски проседают, просвет между позвонками уменьшается, происходит раздражение нервных корешков спинного мозга. Это еще больше усиливает болевой синдром.


Анкилозирующий спондилоартрит приводит к прогрессирующему нарушению подвижности позвоночника
Другой патологией позвоночного столба, которая иногда может имитировать признаки воспаления фасеточных суставов, является спондилоартроз – возрастные или нагрузочные изменения данных суставов. Данная болезнь имеет более мягкое течение, редко ведет к потере трудоспособности.

Спондилоартрит (или, по-другому, артрит межпозвоночных или фасеточных суставов) может стать причиной развития спондилоартроза.
При спондилоартрите чаще всего поражается поясничный отдел позвоночника; в дальнейшем болезнь распространяется выше на грудной и шейный отделы позвоночника. Это связано с большей нагрузкой на тело и суставные элементы поясницы даже в повседневной жизни, не говоря уже о профессиональных тяжелых нагрузках.
Вне зависимости от зоны поражения, проявления заболевания имеют сходную картину, разница лишь в области распространения болевого синдрома.
При спондилоартрите любого отдела позвоночника есть опасность прогрессирующей деформации позвонков с полной потерей подвижности на последней стадии своего развития. Невозможность полноценного движения в позвоночном столбе всегда ведет к потере трудоспособности, а поражение болезнью нескольких отделов может привести даже к инвалидности.
Основной специалист, который проводит диагностику и лечение спондилоартрита, – это ревматолог. Но на определенных стадиях процесса может возникнуть необходимость вмешательства травматолога-ортопеда.
Виды спондилоартритов, их общее описание
Спондилоартрит – это не изолированное заболевание, а проявление другой болезни. Существует 4 основных вида данного воспаления:
- Ревматоидный, или серопозитивный.
- Серонегативный.
- Инфекционный.
- Реактивный, или токсический.
В некоторых вариантах классификации болезни последние две группы также относят к серонегативным спондилоартритам, опираясь на отсутствие повышения специфических маркеров в крови (ревматоидный фактор и др.). Но при этих формах воспалительного поражения позвоночника нет генетической предрасположенности к заболеванию, тогда как у всех заболеваний из группы серонегативных артритов она есть.
Рассмотрим виды болезни подробнее.
Поражение межпозвоночных суставов при ревматоидном артрите – один из вариантов течения этого заболевания. Обычно поражение позвоночника спондилоартритом возникает в сочетании с воспалительным процессом в мелких суставах кисти. Страдают преимущественно женщины 30–60 лет. Болезнь регистрируют у 0,5–1,5 % людей. Патологические изменения в позвоночнике есть у 10–13 % больных.
Причина патологии неизвестна. Начало заболевания может быть связано с действием провоцирующих факторов:
- высокой или низкой температуры окружающей среды;
- воспалительного или инфекционного процесса любой локализации в дыхательной, пищеварительной или мочеполовой системе.
Такой артрит носит название серопозитивного благодаря высокому уровню ревматоидного фактора в анализах венозной крови.

Причиной серонегативного спондилоартрита может быть целая группа заболеваний. Характерные признаки этой патологии:
Анкилозирующий спондилоартрит, или болезнь Бехтерева
Заболеваемость такой формой артрита составляет 0,3–0,5%
Мужчины страдают в 9–10 раз чаще женщин
Средний возраст больных – 18–30 лет
Патологические изменения в позвоночном столбе – ведущий симптом болезни, но может быть поражение глаз (увеит), серозной выстилки легких и сердца (плеврит, перикардит).
Патология имеет длительное, прогрессирующее течение без возможности полного избавления от недуга
Регистрируют один случай патологии на 100 тыс. населения (1–4 %)
Более чем в 75–85 % болеют мужчины от 20 до 40 лет
Межпозвоночные суставы задействованы в 5–9 %
Заболевание связано с инфекционным поражением мочеполового тракта хламидиями и уреаплазмами, реже возникает после кишечных воспалений (иерсиниоз, шигеллез, сальмонеллез)
Полный симптомокомплекс болезни развивается в течение 6–12 месяцев
У 20–30 % пациентов изменения в суставном аппарате переходят в хроническую форму, ведут к деформации и потере подвижности
В европейских странах патология отмечена в 1 случае на 300 тыс. населения
Заболевают главным образом мужчины 20–30 лет
У женщин заболевание протекает в более легкой форме
Поражение позвоночника есть у 1–5 % пациентов
Ведущие симптомы: изъязвления на коже, слизистых желудочно-кишечного и мочеполового тракта, глазах и суставах конечностей
Заболевание встречается у 1–5 % населения
Изменения в суставном аппарате встречаются у 3–4 %, из них поражение позвоночника отмечено у 1–1,5 %
Женщины и мужчины заболевают одинаково часто
Для патологии есть возрастные пики, когда регистрируют максимальное количество случаев: 14–16, 25–30 и 60–65 лет
Ведущее проявление болезни – кожные поражения, но могут быть изменения и внутренних органов
Патологией одинаково часто заболевают люди обоих полов
Случаи заболевания регистрируют у 20–40 человек на 100 тыс. населения
Самый частый возраст развития болезни – между 16 и 33 годами
Изменения суставов отмечено у 6–12 %, а вовлечение позвоночника есть только у 1–2 %
Главный симптом патологического процесса – поражение слизистых кишечного тракта, преимущественно толстой кишки
Спондилоартрит из этой группы вызывает специфический возбудитель. Изменения в суставах при таких патологиях отмечены у 8–12 %, позвоночный столб страдает в 1–2 % случаев.
При такой форме патологии воспалительный процесс захватывает лишь один отдел позвоночника, распространения на близлежащие сегменты нет.
Заболевания, которые могут вызывать специфические изменения в суставах:
- Туберкулез.
- Сифилис.
- Гонорея.
Поражение суставных элементов связано с воспалительным процессом любой локализации без связи с типом возбудителя. Это может быть вирусная, бактериальная или грибковая инфекция на коже, слизистых или во внутренних органах. Воспаление суставов носит реактивный характер и связано с повышенной активностью иммунной системы на фоне инфекционного заболевания.
Суставной синдром отмечен у 3–10 % людей любого возраста и пола, а вовлечение в процесс позвоночника составляет менее 1,5 % людей.
Характерные симптомы
В статье рассмотрены только проявления со стороны межпозвоночных суставов, прочие симптомы, характерные для каждой причинной патологии, в краткой форме представлены выше – в классификации спондилоартритов.
Для всех видов воспалительного процесса в зоне позвоночника характерны общие признаки:
- боль;
- нарушение подвижности;
- изменения кожи и окружающих тканей;
- нарушение самочувствия.
Выраженность проявлений зависит от причины и стадии процесса.
- На ранних этапах, когда нет разрушения суставных элементов, пациенты ограничивают себя очень умеренно, исключая интенсивный физический труд и работу с тяжестями на период обострения.
- По мере нарастания деформации в межпозвоночных суставах, окостенения их поверхностей уровень допустимой нагрузки прогрессивно снижается.
- В конечной фазе болезни наступает инвалидность пациентов, часть из них требует посторонней помощи даже в уходе за собой.
Болевой синдром соответствует пораженному сегменту. Боль носит тупой, постоянный, ноющий характер. Интенсивность болевого синдрома возрастает при сдавлении нервных окончаний спинного мозга – она становится острой, обжигающей и мучительной.

А вы знали, что даже фараоны болели анкилозирующим спондилоартритом? Оказывается, наиболее старые археологические находки человеческих останков, изменения в позвоночнике которых можно связать с анкилозирующим спондилоартритом, происходят из Древнего Египта и Нубии (территория современного северного Судана и южного Египета). Они датированы 1500 г. до н. э. Исследования 2002 года выявили, что три фараона XVIII и XIX династий Древнего Египта (Аменхотеп II, Рамзес II и сын последнего Меренптах) также имели рентгенологически подтвержденный анкилозирующий спондилоартрит. Но сегодня речь немного о другом…
Я уже упоминала, что анкилозирующий спондилоартрит относится к группе так называемых серонегативных спондилоартритов. Да, действительно, одним из наиболее ярких и известных представителей спондилоартритов является именно анкилозирующий спондилоартрит или болезнь Бехтерева. Известно, что сначала анкилозирующий спондилоартрит был описан как атипичный вариант ревматоидного артрита. Открытие ревматоидного фактора позволило выделить как самостоятельные заболевания анкилозирующий спондилоартрит, болезнь Рейтера и псориатический артрит.
В начале 70-х г. возникла теория о серонегативных артритах, при которых в той или иной мере поражаются суставы и связки позвоночника. К этой группе в то время относили:
- первичный спондилоартрит (болезнь Бехтерева);
- псориатический артрит;
- синдром Рейтера;
- синдром Бехчета;
- артриты при неспецифическом язвенном колите и болезни Крона.
Тогда же были замечены некоторые характерные общие черты для заболеваний этой группы:
- семейный анамнез;
- инфекционный пусковой фактор (триггер);
- генетическая предрасположенность.
В 1973 году обнаружена связь антигена системы гистосовместимости HLA-B27 с анкилозирующим спондилоартритом, а далее и с другими болезнями этой группы. В настоящее время в группу серонегативных спондилоартритов включены:
- спондилоартрит первичный, идиопатический (болезнь Бехтерева),
- болезнь (синдром) Рейтера,
- спондилоартрит, на фоне хронический воспалительных заболеваний кишечника (болезнь Крона, болезнь Уипла, неспецифический язвенный колит),
- псориатическая артропатия,
- ювенильный вариант хронического спондилоартрита,
- острый передний увеит,
- энтезопатии,
- SAPHO — синдром,
- спондилоартрит недифференцированный.

В общем виде можно выделить основные черты заболеваний этой группы:
- ассиметричный артрит нижних конечностей (60-100%)
- энтезит (56%),
- сакроилеит;
- боли в спине (53-80%),
- рентгенологические признаки сакроилеита (16-30%),
- поражения позвоночника (20%).
- характерные системные проявления (увеит, конъюктивит (35%), поражения слизистых оболочек (16%), поражения мочеполовой системы (28%), поражения кишечника (4%), поражения сердца (8%)).
- отсутствие ревматоидного фактора (100%)
- связь с носительством HLA-B27 (80-84%)
- семейный анамнез.
Роль HLA-B27 в развитии серонегативных спондилоартритов
Было отмечено, что среди индейцев HLA-B27 антиген встречается у 50% в популяции, а анкилозирующий спондилоартрит всего лишь у 2-5%. В Японии антиген HLA-B27 встречается только у 1% популяции, а анкилозирующий спондилоартрит встречается в некоторых районах у 25% населения. Почему же так происходит?
В целом распространенность анкилозирующего спондилоартрита в общей популяции составляет 1-2%, но возрастает в 10 раз у родственников больных, являющихся носителями антигена HLA-B27.
Существует мнение о прямом участии HLA-B27 в патогенезе спондилоартритов. Сейчас известно более 9-ти субтипов этого антигена. У населения Чукотки превалирует 5-й субтип HLA-B27, среди них преобладают анкилозирующий спондилоартрит, болезнь и синдром Рейтера; среди негров ЮАР в основном встречается 3-й субтип антигена HLA-B27, а случаи выявления анкилозирующего спондилоартрита довольно редки.
Был проведен эксперимент на трансгенных мышах, которым был перенесен HLA-B27 человека. В ходе эксперимента было отмечено, что следующие клинические проявления преобладали у самцов: воспаление кишечника, синовит задних лапок, спондилит, орхит, увеит, изменение кишечной микрофлоры. Однако, при содержании в стерильных условиях у этих животных не развивается спондилоартрит. Следовательно, кроме генетических факторов, определённое значение имеют и факторы внешней среды.
Кроме того, есть несомненные доказательства наличия инфекционных аспектов при спондилоартритах, например, обнаружение антигенов инфекционных агентов в синовиальной жидкости. Основные гипотезы возникновения спондилоартитов следующие:
Отмечена так же ассоциация спондилоартритов с другими антигенами HLA системы: В13, В36, DR3, CW3.
Причины возникновения серонегативных спондилоартритов
Сегодня подлинно неизвестно о причинах спондилоартритов. Существует версия, согласно которой недуг развивается при наличии в организме кишечных и мочеполовых инфекций. Однако воспаление в органах выделительной системы встречается у многих людей, а серонегативный спондилоартрит развивается только у нескольких.
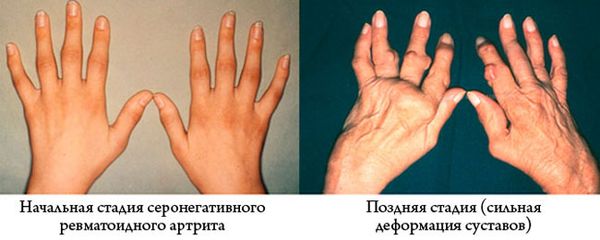
Это объясняется наследственностью. Если инфекция появляется в организме человека, который содержит антиген, вскоре в нем развивается воспаление в суставах и костях. Генетики утверждают, что этот антиген провоцирует реакцию антигенов хламидий и шигелл. В результате иммунная система начинает разрушать не только чужеродные клетки, но и собственные.
Симптомы и диагностика спондилоартритов
Аксиальный спондилоартрит проявляется разными симптомами. Все признаки этой болезни можно поделить на группы, в зависимости от того, на каком органе они проявляют себя.
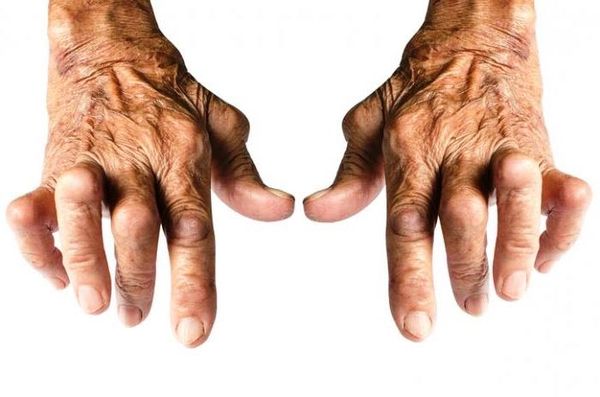
- Суставы. Этот синдром определяет вид болезни, ведь он выделяется в зависимости от того, какой сустав поражен. К примеру, болезнь Бехтерева поражает костные сочленения таза или позвоночника.
- Кожа. В зависимости от вида недуга на дерме могут появляться пустулы, бляшки, а также эритематозные высыпания. Псориатический недуг характеризуется воспалением мелких суставов.
- Глаза. При их поражении развивается увеит, ирит, иридоциклит. По мере течения болезни у больных могут развиться более серьезные недуги, к примеру, катаракта, трофические изменения роговицы. В особо тяжелых случаях поражается зрительный нерв, что может привести к полной утрате зрения.
- Сердечно-сосудистые болезни напрямую не связаны со спондилоартритами. В ряде случаев сердечные симптомы доминируют, поэтому больной регулярно посещает кардиолога, а к ревматологу при этом не обращается вовсе. В таком случае серонегативные артриты сопровождаются аортитами и нарушением проводимости сердца.
- Почки. При поражении этих органов у больного развивается нефротический синдром, сопровождающийся присутствием крови в моче и значительной потерей белка. Изредка поражение при аксиальном недуге заканчивается почечной недостаточностью в хронической форме.
Диагностика серонеативного и аксиального артрита непроста ввиду множества видов болезни. Существуют и недифференцированные формы недуга, обнаружить которые еще сложнее. Пациенты должны обследоваться не только у ревматолога, но и у ортопеда, кардиолога, уролога и окулиста. Нелишним будет и обращение к дерматологу.
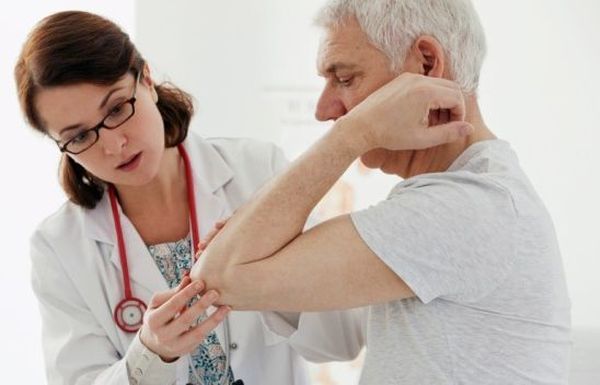
Кроме того, обнаружить недифференцированную форму артрита поможет рентген суставов, а изредка и артроскопия. Для того чтобы оценить характер воспаления, проводят суставную пункцию сустава и подвергают анализу суставную жидкость. В случае наличия жалоб на сбоях в работе сердца, назначается ЭКГ, УЗИ и МРТ. Кроме того, при спондилоартрите обязательно исследуют кишечник различными методами. Если анализ мочи свидетельствует о поражении почек, пациенту назначают томографию поясницы.
Прогноз для пациента
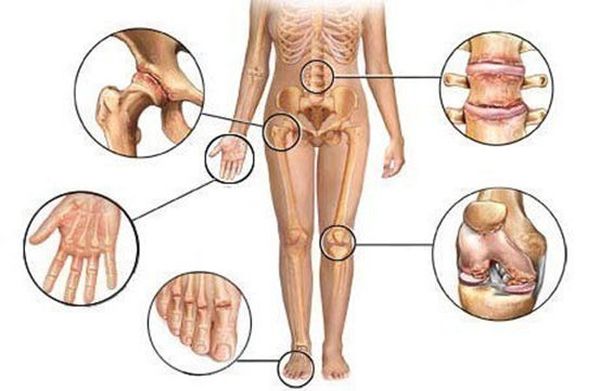
Прогноз при серонегативном артрите неблагоприятный. Даже при правильно организованном и своевременном лечении устранить причину развития болезни нельзя. Терапия в этом случае только замедлит прогрессирование недуга. Инвалидность разовьется в любом случае, но только от пациента зависит, будет ли полностью утрачена работоспособность.
Лечение серонегативных спондилоартритов
Серонегативный спондилоартрит требует длительного, иногда длящегося всю жизнь лечения. При радикальном подходе допустимо проведение оперативного вмешательства, предусматривающего установку искусственных суставов. Однако даже хирургический способ не сможет полностью решить проблему.
Базовая терапия предусматривает применение нестероидных противовоспалительных медикаментов. Одновременно необходимо защитить слизистую желудка, ведь использование подобных препаратов может спровоцировать язвы желудка или кровотечения.

Некоторые специалисты утверждают, что при поражении аксиальными и другими недугами целесообразно применять иммунологические лекарства. Однако такое лечение еще исследуется и не может быть однозначно рекомендовано.
Избавиться от недифференцированной формы артрита можно и с помощью народных средств. При заражении серонегативным недугом псориатического типа рекомендуется использоваться настойку из Гинкго билоба и почек сирени. Эту же болезнь хламидийного типа можно вылечить при помощи редьки с хреном, мази окопника с морской солью. Однако решаясь на народное лечение, помните: результативность таких средств сомнительная, поэтому предварительно стоит посоветоваться с врачом.
Итак, серонегативные спондилоартриты – опасные заболевания, которые практически всегда приводят к инвалидности. Полностью вылечить их невозможно, однако терапия поможет затормозить развитие недуга.
Из этого видео вы узнаете о сопутствующих симптомах ревматоидного артрита.
Что такое спондилоартрит?
Спондилоартрит – зонтичный термин, обозначающий несколько заболеваний, которые поражают как суставы, так и энтезы (места крепления связок и сухожилий к костям). Наиболее распространенной из этих болезней является анкилозирующий спондилит. В ряду других патологий можно указать реактивный артрит, псориатический артрит и энтеропатический артрит, связанный с воспалительным заболеванием кишечника.
В большинстве случаев спондилоартрит поражает, прежде всего, позвоночник. Некоторые формы болезни могут затрагивать периферические суставы рук, ног, кистей и стоп.
Причины спондилоартрита
Установленная причина спондилоартрита имеет генетическую природу. Учеными выявлены не менее 30 генов, связанных с развитием анкилозирующего спондилоартрита. Основной ген обозначен как HLA-B27. Почти все представители европеоидной расы, болеющие анкилозирующим спондилитом, являются носителями этого гена. Кроме того, людей с геном HLA-B27 чаще поражает энтеропатический артрит; другие причины этого заболевания не установлены. Ученые полагают, что его развитие может быть связано с бактериями, проникающими в поврежденный кишечник.
Симптомы спондилоартрита
Для спондилоартрита характерны два основных набора симптомов. У большинства пациентов в качестве проявления болезни преобладают боли в пояснице. Если течение болезни не контролировать, недуг способен поразить позвоночник, что приводит к сращиванию позвонков и ограничению подвижности позвоночного столба.
Менее распространена симптоматика в виде отека рук и ног. Такое состояние называется периферическим спондилоартритом.
Может развиваться и проходить воспаление суставов, сопровождающееся усталостью. На фоне спондилоартрита возможно развитие таких расстройств как остеопороз, болезненность и покраснение глаз, воспаление аортального сердечного клапана, воспаление кишечника и псориаз кожи.
Диагностика спондилоартрита
Диагностирование спондилоартрита в основном базируется на результатах ознакомления с историей болезни и физического осмотра пациента, однако для подтверждения спондилоартрита врачи могут назначить дополнительное обследование, включающее методики визуализированного диагностирования и анализы крови. Часто у людей со спондилоартритом рентгенография позволяет выявить специфические изменения крестцово-подвздошных суставов – парного соединения в области таза. В случае, когда эти изменения на рентгеновском снимке не видны, но симптомы указывают на вероятность спондилоартрита, врач может назначить магнитно-резонансную томографию (МРТ), которое позволяет визуализировать измененные состояния, недоступные для оценки методом рентгенографии.
Также подтвердить предполагаемый диагноз спондилоартропатии может анализ крови на наличие гена HLA-B27. Следует учитывать, что не у всех носителей этого гена имеется либо развивается артрит. Следовательно, положительный результат указанного анализа не означает автоматически наличие спондилоартрита.
Лечение спондилоартрита
Для облегчения боли и снятия воспаления при спондилоартрите эффективными являются различные лекарства, в ряд которых входят нестероидные противовоспалительные препараты (НПВП). Когда отек в районе сустава не охватывает значительную площадь, быстрого облегчения можно достичь при помощи инъекций кортикостероидных препаратов непосредственно в сустав или мембрану, окружающую пораженный участок.
В случае, когда прием перечисленных медикаментов не сопровождается улучшением состояния пациента, лечащий врач может назначить болезнь-модифицирующие противоревматические базовые противовоспалительные препараты (БПВП). Наиболее эффективны БПВП при артрите, поражающем суставы рук и ног.
Блокаторы некроза опухоли-альфа (TNF-alpha) – класс лекарств, эффективных при артропатия х как позвоночника, таки суставов рук и ног. Недостатками этих препаратов являются их дороговизна и риск серьезного инфицирования.
Прием антибиотиков рекомендован при реактивном артрите.
В случае, когда результатом воспаления является разрушение хряща в бедренном соединении устранить боль и восстановить функциональность сустава возможно путем проведения операции по замене соединения протезом.
Индивидуальная организация образа жизни при спондилоартрите
Самоорганизация пациентов при спондилоартрите должна быть направленной на преодоление как физического, таки эмоционального влияния болезни путем выбора в пользу здорового образа жизни, например, путем организации регулярных тренировок и отказа от курения. Кроме того, полезным может оказаться консультирование группами поддержки или непосредственное участие в их работе.

- Что такое спондилоартрит?
- Почему появляется спондилоартрит?
- Симптоматика
- Критерии диагностики
- Как лечится спондилоартрит?
- Профилактика
Развитие спондилоартрита связано с наследственной предрасположенностью. Проявляется данная группа заболеваний характерными синдромами: суставным, кожным, глазным, кардиальным, кишечным и почечным. Диагностика проводится по характерным клиническим критериям, после чего назначается противовоспалительная терапия. Выздоровление невозможно, однако заболевание подлежит лечению в целях торможения общего поражения организма.

Что такое спондилоартрит?
По данным статистики около 1% людей Земли страдают спондилоартритом. Эпидемиологи отмечают, что речь идет о 80-ти миллионах человек по всей планете, большинство из которых составляют мужчины зрелого и старшего возрастов. Ранее считалось, что недугу подвержены лишь старики.
Однако сегодня пик встречаемости недуга отмечен у людей трудоспособного возраста, а именно 25-45-ти лет. Спондилоартрит – это комплексный термин, включающий целую группу заболеваний воспалительного характера.
Так, к спондилоартритам относят:
- анкилоз крестцово-подвздошного сочленения (болезнь Бехтерева);
- реактивный и ювенильный артриты;
- болезнь Рейтера и синдром Бехчета;
- артриты при псориазе и патологиях кишечного тракта (болезни Крона и др.);
- острый иридоциклит.
Данные заболевания имеют сходные причинные факторы, механизм развития и клинику. Протекают недуги с характерным поражением суставов конечностей и позвоночного столба, кишечного тракта, кожи, глаз, сердца и почек.
Почему появляется спондилоартрит?
Сегодня клиницисты выделяют два основных вида спондилоартритов: первичный (образующийся на здоровом суставе) и вторичный (возникающий как следствие ранней патологии). Ревматологи до сих пор спорят о причинах первичного спондилоартрита, тогда как этиология вторичного уже известна:
Один из указанных факторов (наследственность, инфекция или травма) активирует иммунную систему организма. Последняя необъяснимым образом начинает воспринимать собственную хрящевую ткань как чужеродную. Вырабатываются специальные белковые агенты – антитела – которые атакуют хрящи организма, провоцируя клиническую картину поражений суставов.
По этой причине спондилоартриты относят к аутоиммунным заболеваниям, связанным с самоагрессией иммунной системы к собственным тканям организма.

Симптоматика
Как отмечалось выше, заболевания, отнесенные к спондилоартритам, имеют общие не только причины, но и симптоматику. Последняя включает следующие симптомокомплексы.
Суставной синдром
При болезни Бехтерева процесс локализуется преимущественно в крестцово-подвздошных и межпозвонковых суставах. Нередко появляется искривление позвоночника в виде дуги, сутулость. В подобном деформированном состоянии позвоночный столб обездвиживается, в результате чего человек не может выпрямиться.
Артрит при псориазе связан с воспалительной реакцией фаланговых суставов пальцев, тогда как поражение позвоночника развивается крайне редко. Реактивный артрит появляется через неделю-две после инфекционного или вирусного заболевания. Обычно воспаляются суставы нижних конечностей: колено голеностоп и мелкие стопные сочленения.
Кожный
Кожные проявления при спондилоартритах могут сопровождаться псориатическими бляшками (обширными зудящими и шелушащимися образованиями, которые иногда трескаются и нагнаиваются) или узловатой эритемой (плотными красными узлами под кожей от 0,5-5 сантиметров). В некоторых случаях наблюдается кератодермия (избыточное ороговение кожи), поражение ногтевых пластин, а также образование изъязвлений (афт) на слизистой рта.
Глазной
Офтальмологические нарушения при спондилоартритах проявляются воспалением радужки и сосудистой оболочки глаза (увеит, ирит), поражением роговицы (кератит), повышением внутриглазного давления (глаукома), а также расстройствами проводимости зрительного нерва. Подобные проявления нередко приводят к ухудшению или полной потере зрения.
Кардиальный
Нарушения в работе сердечной мышцы обычно не связаны с выраженностью суставного синдрома. Нередко перебои сердечного ритма при спондилоартрите являются первой и единственной жалобой пациента. Так, больных часто беспокоит слабость, одышка, головокружение и обмороки, связанные с нарушением проводимости нервных импульсов в сердце. Иногда развивается воспаление в стенках аорты (аортит), сопровождающийся болью в груди по типу стенокардии, гипертензией, лихорадкой, а также расстройствами кровообращения в верхних и нижних конечностях.
Кишечный
Встречается у 20% больных и коррелирует с активностью суставного синдрома. Так, кишечные расстройства нередко сопровождаются болью и появляются перед активизацией симптомов спондилоартрита. Обычно это продолжительная диарея, которая наблюдается месяц и более.
Почечный
Поражение мочевыделительной системы сочетается с накоплением в почках специфического белка – амилоида. В моче нередко появляется кровь и белок, определить которые можно при рядовом анализе. Клинические проявления по типу боли встречаются редко. Течение подобных нарушений обычно доброкачественное и не ведет к почечной недостаточности.

Критерии диагностики
Диагноз спондилоартрита правомочен, если:
Наличие 3-х и более указанных симптомов является основанием для постановки диагноза спондилоартрита. При этом наибольший вес имеют изменения на рентгенограмме, определение специфического антигена в крови, а также характерные поражения суставов, глаз и кишечника.
Для подтверждения диагноза спондилоартрита и исключения сопутствующих патологий нередко проводят пункции (прокол) суставов с исследованием их содержимого, кардиограмму, УЗИ, КТ, МРТ, а также ряд лабораторных исследований крови, мочи и кала.
Как лечится спондилоартрит?
Полное излечение спондилоартрита невозможно, поэтому целью терапии является купирование воспаления и болевого синдрома в целях улучшения жизни пациентов.
Медикаменты
Так, больным назначаются их собственные врачи противовоспалительные средства (Диклофенак, Фенилбутазон, Нимесулид). При их неэффективности используются кортикостероиды (Метипред) или иммунодепрессанты (Сульфалазин, Метотрексат).
Среди современных препаратов выделяют биологические средства, направленные на модификацию иммунного ответа (Инфликсимаб, Ритуксимаб), а также иммуномодуляторы (Имунофан).
Вспомогательная терапия
Больным обеспечивается здоровый сон на жесткой постели с низкой подушкой. Исключаются стрессовые ситуации и эмоциональное напряжение, вводится посильная двигательная активность, а также назначается санация очагов хронической инфекции (кариеса, ангины, отита и пр.).
В периоды ремиссии (ослабевания недуга) пациентам рекомендуется физиолечение (дарсонвализация, магнито- и криотерапия), лечебная и дыхательная гимнастики, а также щадящий массаж. Целью подобной терапии становится избавление от мышечного спазма и легкое прогревание пораженных суставов.
Пациентам также рекомендуется сезонное закаливание и санаторно-курортное лечение не менее одного раза в год.
Профилактика
Профилактические меры при спондилоартрите направлены на контроль общего состояния людей из группы риска с:
Учитывая, что возникновение болезни во многом зависит от генетической отягощенности, то его проявление является вопросом времени. Поэтому особое внимание необходимо уделять сочетанному поражению суставов, воспалению оболочек глаз, а также поражению кишечника, сердца и мочевыделительной системы.
Спондилоартрит является неизлечимым недугом, который нередко приводит к нетрудоспособности и инвалидизации пациентов. Поэтому больным в целях поддержания должного уровня жизни необходимы своевременная диагностика и полноценное лечение.
Читайте также:


