Боли при остеоартрозе не проходят
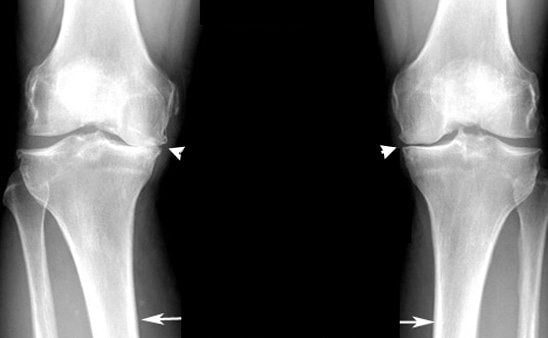
С возрастом заболеваемость остеоартрозом суставов резко увеличиваются. Он диагностируется примерно у 30% пациентов после 60 лет. Клинически патология проявляется болями в суставах, усиливающимися при сгибании или разгибании, утренней припухлостью, скованностью движений. При остеоартрозе 1-2 степени тяжести пациентам показан прием препаратов, проведение физиотерапевтических, массажных процедур. А сильное повреждение хрящевых и костных элементов сустава требует хирургического лечения.
Общее описание болезни
Важно знать! Врачи в шоке: "Эффективное и доступное средство от АРТРОЗА существует. " Читать далее.
Остеоартроз — дегенеративно-дистрофическая патология, чаще поражающая крупные суставы (тазобедренные, коленные, локтевые). Вначале начинает разрушаться хрящ. Из-за его уплотнения и истончения повышаются нагрузки на костные поверхности. Они с трудом смещаются относительно друг друга, что становится причиной их деформации.

Ситуацию усугубляет образование остеофитов — единичных или множественных костных наростов. При смещении они травмируют мягкие ткани, ущемляют нервные окончания, кровеносные сосуды.
Стадии заболевания
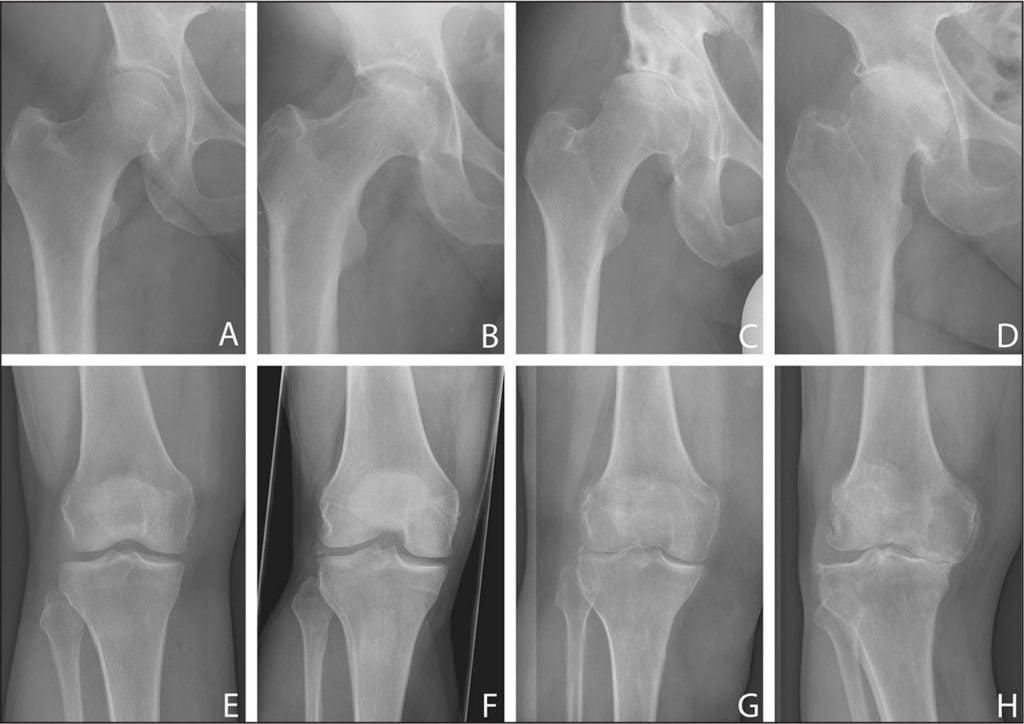
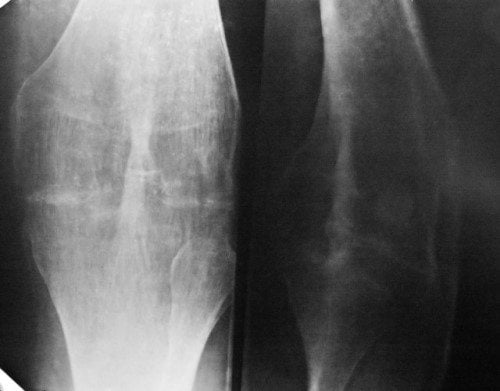
В ортопедии и травматологии остеоартроз классифицируют в зависимости от степени изменения хрящевых и костных структур, определяемой с помощью рентгенографии. Для каждой из них характерна своя клиническая картина.
Причины развития
Первичный остеоартроз, то есть развивающийся при изначально здоровом хряще, возникает из-за естественного старения, повышенных физических нагрузок, наследственной предрасположенности, врожденной дисплазии суставов. Причинами вторичного поражения хряща становятся уже присутствующие в организме заболевания:
- остеопороз;
- системная красная волчанка, склеродермия, ревматоидный артрит;
- метаболические нарушения;
- эндокринные патологии, в том числе сахарный диабет, гипотиреоз;
- приобретенная дисплазия.
К развитию остеоартроза предрасполагают инфекционные поражения, травмы, хирургические вмешательства, низкая двигательная активность, дефицит в организме витаминов и микроэлементов.
Симптоматика патологии
Остеоартроз 1 степени тяжести протекает бессимптомно. По мере разрушения хрящевой прокладки сустава появляются первые болезненные ощущения. Колени и тазобедренные суставы болят после продолжительной ходьбы, подъема по лестнице, а локти и плечи — после выполнения монотонных, частых движений.
Вскоре появляется хруст, щелчки при сгибании или разгибании сустава. Утром возникают отечность, тугоподвижность. На конечном этапе развития остеоартроза боли становятся постоянными. Они не четко локализуются, а распространяются на соседние участки тела.
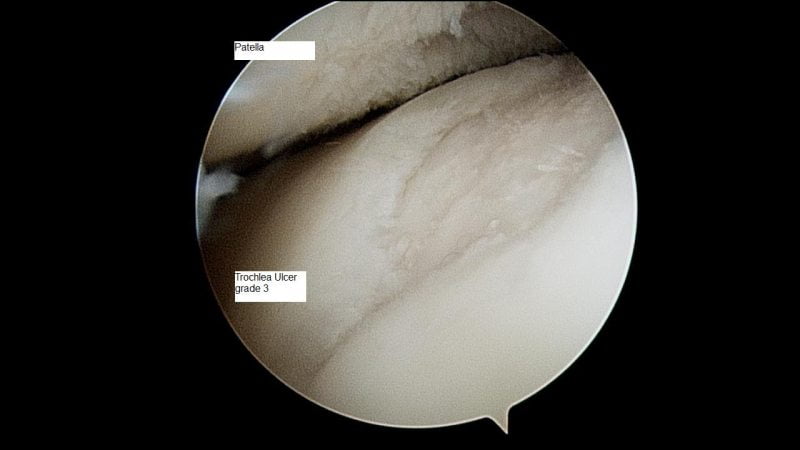
Методы диагностики
Диагноз может быть выставлен на первом приеме у ортопеда на основании внешнего осмотра, описания пациентов характерных признаков остеоартроза, данных анамнеза. Для его подтверждения и исключения заболеваний со сходной симптоматикой проводятся инструментальные исследования:
- рентгенография;
- МРТ или КТ;
- ультразвуковое исследование.
По показаниям выполняется артроскопия — обследование внутренней поверхности сустава с помощью артроскопических инструментов. При необходимости производится забор биоптатов синовиальной оболочки, суставной жидкости для дальнейшего изучения.
Как лечить остеоартроз суставов
Терапия остеоартроза направлена на устранение болей, отечности, скованности движений, профилактике распространения деструктивно-дегенеративной патологии на здоровые элементы сустава. Пациентам рекомендуется снизить двигательную активность, избегать нагрузок на сустав. При ходьбе нужно использовать трость, а при тяжелом течении остеоартроза — костыли. Стабилизировать сустав помогает и ношение ортопедических приспособлений: жестких и полужестких ортезов, эластичных бандажей (для коленных, плечевых и др.), в том числе согревающих.
Чтобы не чувствовать боль во время ходьбы, сгибания или разгибания сустава, человек намеренно ограничивает подвижность при остеоартрозе. Это приводит к мышечной атрофии и еще более быстрому прогрессированию заболевания. Поэтому одной из основных задач лечебной физкультуры становится укрепление мышечного каркаса для стабилизации всех поврежденных элементов.
Первые занятия обязательно проводятся под руководством врача ЛФК. Он показывает больным, как правильно распределять нагрузки, чтобы укрепить мышцы и избежать дальнейшего разрушения хрящей и костей.
Для устранения болей при остеоартрозе используются нестероидные противовоспалительные средства в форме инъекций, таблеток, гелей. Наиболее эффективны Диклофенак, Кетопрофен, Нимесулид, Мелоксикам, Кеторолак, Индометацин. От острых, пронизывающих болей помогают избавиться медикаментозные блокады с глюкокортикостероидами Триамцинолоном, Дипроспаном и анестетиками Новокаином, Лидокаином.
В лечение остеоартроза также применяются средства для улучшения кровообращения, хондропротекторы, миорелаксанты. Используются препараты с витаминами группы B, согревающие мази, сбалансированные комплексы витаминов и микроэлементов.
Даже "запущенный" АРТРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Внутрисуставная оксигенотерапия, или насыщение сустава кислородом, обычно применяется одновременно с сеансами гипербарической оксигенации. После проведения нескольких процедур отмечается улучшение метаболизма, преобладание восстановительных реакций над процессами разрушения. Внутрисуставная оксигенотерапия также показана пациентам для укрепления костей, их минерализации, улучшения регионарного кровообращения.
Это физиотерапевтический метод лечения остеоартроза, основанный на применении излучения оптического диапазона с фиксированной длины волны, которое генерирует лазер. Лазеротерапия используется для подавления воспаления в мягких структурах, снижения выраженности болей, ускорения регенерации тканей. Физиопроцедуры часто назначаются пациентам для профилактики нежелательных последствий применения глюкокортикостероидов.
Для снижения повышенного давления внутри костей при коксартрозе (остеоартрозе тазобедренного сочленения) проводится декомпрессия зоны метаэпифиза бедра. Процедура также применятся в качестве профилактики ишемии тканей — стойкого расстройства кровообращения, провоцирующего быструю гибель клеток. Наиболее востребован в ортопедии метод туннелизации зоны метаэпифиза с декомпрессией кости и проведением внутрикостных блокад.
Электромиостимуляция — стимуляция мышц электрическим током, вызывающим их сокращение. Физиопроцедура проводится при расстройствах чувствительности, проявляющихся в онемении, покалывании, ползании мурашек. После нескольких сеансов мышечный каркас пораженного остеоартрозом сочленения укрепляется, повышается объем движений.
Это радикальный и часто единственный способ вернуться к активному образу жизни. Производится однополюсная или двухполюсная замена деформированных костных структур искусственным имплантатом. После непродолжительной реабилитации подвижность конечности полностью восстанавливается. Нередко снимается группа инвалидности, так как человек возвращается на место службы, вновь приступает к спортивным тренировкам.
Пациентам с лишним весом врачи рекомендуют похудеть для снижения нагрузки на больной сустав. Следует ограничить, а лучше полностью исключить употребление полуфабрикатов, колбас, кондитерских изделий, в том числе выпечки. В рационе должны преобладать свежие овощи, фрукты, жирная рыба, злаковые каши, кисломолочные продукты.
Из биоактивных добавок наиболее полезны те, в состав которых входит глюкозамин, хондроитин, коллаген, гиалуроновая кислота, витамины, минералы.
Санаторно-курортное лечение — неотъемлемая часть комплексной реабилитации пациентов с остеоартрозом. Его основными задачами становятся улучшение самочувствие пациента, профилактика обострений, укрепление защитных сил организма. В санаториях для этого используются минеральные воды, лечебные грязи, различные виды массажа, сауны, физиопроцедуры, ЛФК.

При тяжелом поражении коленных, тазобедренных сочленений проводится эндопротезирование. В остальных случаях пациентам показана артропластика — иссечение остеофитов, реконструкция костных поверхностей. Если сустав сильно деформирован, то выполняется артродез. Так называется его полное обездвиживание в функционально выгодном положении. Один из инновационных методов лечения заболевания — использование стволовых клеток, которые замещают поврежденные клетки хрящевых тканей.
Осложнения
Если больной не обращается за медицинской помощью, то на конечном этапе развития остеоартроза возникает анкилоз — полное или частичное обездвиживание сустава. Нередко течение патологии осложняется реактивным синовитом, кровоизлияниями в полость сустава, остеонекрозом мыщелка бедра, наружными подвывихами наколенника.
Прогноз специалистов
Прогноз зависит от формы и локализации остеоартроза, возраста и общего состояния здоровья пациента. Это заболевание пока не удается вылечить полностью. Но при его раннем обнаружении, проведении грамотного лечения удается устранить все симптомы, предупредить повреждение здоровых суставных элементов.
Меры профилактики
Первичная профилактика заболевания заключается в своевременном лечении травм, инфекционных, воспалительных патологий. Необходимо также корректировать плоскостопие, исправлять деформации стоп, коленных суставов, избавиться от врожденного вывиха бедра. Врачи рекомендуют 1-2 раза в год проходить полный медицинский осмотр, включая рентгенографическое обследование, МРТ или КТ.
К развитию заболевания приводят как избыточные физические нагрузки, так и малоподвижный образ жизни. Поэтому следует придерживаться умеренной двигательной активности для сохранения подвижности сочленений, укрепления мышц, связочно-сухожильного аппарата. В качестве профилактики отлично подойдет плавание, аквааэробика, пилатес, фитнес, езда на велосипеде, скандинавская ходьба.
Лишний вес — один из основных факторов, провоцирующих развитие остеоартроза голеностопа, коленных, тазобедренных сочленений. При снижении массы тела на 1 кг нагрузка на суставы ног уменьшается сразу на 4 кг. Для похудения применяются не только низкокалорийные диеты, но и ежедневные занятия лечебной физкультурой, в том числе аэробные тренировки.
Если дисплазия тазобедренного сустава вовремя не устранена, то во взрослом возрасте велика вероятность развития коксартроза. Избежать этого позволит исключение повышенных нагрузок, контроль веса, регулярное выполнение упражнений лечебной физкультуры. Ортопеды не рекомендуют при дисплазии заниматься бегом, прыжками, поднимать тяжести.
Как забыть о болях в суставах и артрозе?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки - не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от АРТРОЗА существует! Читать далее >>>
Артропатии чаще поражают костные сочленения нижних конечностей. Факторы, провоцирующие заболевание различны. Боли при артрозе являются основным признаком болезни. Резкие и интенсивные болевые проявления возникают не случайно. Им предшествует длительный дискомфорт при ходьбе, физических нагрузках. Именно постепенное нарастание болевых ощущений является главным признаком негативных изменений в суставных тканях.

Причины болей при артрозе
Артропатия начинается с нарушения местной гемодинамики в суставе. Мелкие сосуды теряют пропускную способность, результатом чего является нарушение трофики хряща. Он ссыхается — становится тоньше, уменьшается его эластичность. Потеря внутрисуставной жидкости приводит к уменьшению щели между костями сочленения. В результате этого костные образования механически взаимодействуют друг с другом, что провоцирует болезненность и характерный хруст. Со временем на костях появляются остеофиты, приводящие к боли в мышцах.
При артрозе болевые ощущения отличаются многообразием — скоротечные, интенсивные, постоянные, ноющие.
Сила проявления болезненных ощущений указывает на стадию развития болезни. Правильная диагностика позволяет подобрать адекватную тактику лечения. Поэтому необходимо узнать причину, провоцирующую боль под коленом. Врачи классифицируют артроз на первичный и вторичный. Первопричиной первичной артропатии являются травмы, продолжительная физическая нагрузка. Вторичная же форма — это следствие:
- инфекционных заболеваний;
- нарушения метаболических реакций;
- болезней сосудов и почек.
В любой ситуации болевые ощущения могут предвещать артроз коленного сустава. Поэтому не стоит медлить с визитом к врачу. Потребуется комплексное обследование для выяснения причины болезненности. На разных стадиях артроза боли проявляются по-разному. Обычно дискомфортные ощущения связаны с болевым синдромом, возникающим после активных физических нагрузок, во время ходьбы и уменьшающимися в покое.
Характер болевого симптома
Боль в колене при артрозе на 1-м этапе недуга возникает по утрам, после ночного сна. Ощущения постепенно проходят при двигательной активности. При энергичных движениях сочленение издает характерный хруст, но болезненность отсутствует. Болит колено на этой стадии при длительных и значительных нагрузках. В покое боли исчезают, поэтому на начальном этапе заболевания пациенты не обращаются к врачу.
Обострение артроза на этой стадии приводит к появлению резей и прострелов. Хруст в сочленении слышен при любом движении. Наблюдается значительная контрактура костного соединения, нарушение механизма движения, но сустав сохраняет свою подвижность. Это симптомы артроза второй стадии, при которой проявляется острая продолжительная боль в начале двигательной активности. На 2-м этапе уменьшаются амортизирующие способности хрящей, снижается трудоспособность.
На 3 ст. боль при артрозе коленного сустава носит постоянный режущий характер при движении или в покое. Болевые проявления связаны со спазмом близлежащих мышечных волокон и развитием синовита. Движения резко ограничены. Суставы чувствительны к изменениям погодных условий, что выражается нарастанием боли в левой или правой ноге. Третья степень артроза ведет к стойкой инвалидности.
Как устранить симптом?
Облегчить боль в колене при артрозе и приостановить деструктивные процессы в пораженном суставе на начальном этапе недуга еще возможно. Для этого больному врачом рекомендуются медпрепараты:
- хондропротекторы, улучшающие состояние хрящей;
- поливитаминные комплексы;
- обезболивающие мази;
- бальнеологические процедуры.

Целесообразно подобрать комплексный подход к лечению.
Лечение второй стадии артроза не всегда успешно. Главная задача терапевтических мероприятий сводится к купированию сильных болей лекарственными средствами, уменьшению проявлений воспалительного процесса, по возможности произведению восстановления соединительной ткани. Для снятия болей на 3-й стадии используют анальгезирующие средства, которые принимают перорально, в виде внутримышечных или внутривенных уколов, новокаиновых блокад. Для кардинального решения проблемы необходима операция на сочленении. Хирургическим путем заменяют изношенный сустав эндопротезом. С его помощью пациенту возвращают былую подвижность суставного соединения.
Лечить проявления болевого синдрома помогают НПВС и анальгезирующие средства. Если подобная тактика не дает положительной динамики, то сильные боли купируют кортикостероидами. Их вводят в сустав инъекционно. Уменьшить боль сможет сочетание анальгезирующих средств, седативных медикаментов и миорелаксантов. Дозировку любого препарата назначает врач. Все обезболивающие препараты следует принимать через 30 мин. после еды, потому что медикаменты негативно воздействуют на слизистую ЖКТ.
Безопасно снять боль смогут мази, гели, растирки, в состав которых входят обезболивающие компоненты, а также природные вещества — эфирные масла, змеиный или пчелиный яд.
Полезными для снятия болезненности будут согревающие или холодные компрессы. Делать процедуру следует в одно и то же время. Чтобы унять боль в ноге можно сделать солевую ванну с добавлением эфирного масла. Лечение народными средствами суставной боли зачастую дает положительные результаты. Фитотерапевты советуют использовать следующие растения:
- душицу;
- зверобой;
- боярышник;
- череду;
- тысячелистник.
Из растительного сырья готовят настои. В период обострения недуга необходима ударная доза фитопрепарата. Берут 5 ст. л. измельченного сырья, настаивают в полулитровом заварнике. Употребляют внутрь в течение дня перед едой. Через 30 дней, если самочувствие улучшилось необходимо снизить дозировку ингредиентов до 3 ст. ложек на 500 мл воды. Терапия дает стойкий результат.
Остеоартрит (деформирующий остеоартроз) — является наиболее распространенным видом артрита, и представляет собой хроническое заболевание, поражающий сустав, суставной хрящ, суставную сумку, кости, мышцы и связки. При этом хрящ твердеет, теряет свою эластичность, в результате чего он разрушается, а скольжение суставных поверхностей ухудшается. Хрящи могут истончаться, что приводит к нарушению их амортизационных функций во время ударов.
Заболевание чаще всего развивается на крупных суставах человеческого организма — коленных, тазобедренных, суставах позвоночника и мелких суставах кистей рук, особенно на больших пальцах. Во время болезни сустав может деформироваться.
Остеоартриту подвержены мужчины и женщины, причем тазобедренные суставы чаще поражаются у мужчин, а кистевые и коленные – у женщин. Это заболевание прогрессирует с годами и может привести к потере работоспособности.
Болезнь обычно проявляется в двух формах. Наиболее распространен первичный остеоартрит, который развивается после 45 лет и неуклонно прогрессирует с годами. Первичный артрит поражает в первую очередь тазобедренные и коленные суставы. Причинами его выступают чрезмерные нагрузки на суставы.
Вторичный остеоартрит чаще всего поражает молодых людей, имеющих повторяющиеся травмы или повреждения суставов, а также инфицирование сустава, врожденный порок суставов, нарушения обмена веществ, ожирение.
Остеоартрит развивается в результате того, что в хрящевой ткани нарушается обмен веществ, что приводит к постепенному ее разрушению. В результате первоначального повреждения сустава начинается разрушение хряща. Он теряет эластичность, на нем образуются микротрещины, которые приводят к отделению хрящевых фрагментов, вплоть до полного разрушения хряща. Это может привести к тому, что кости могут начать соприкасаться друг с другом при ходьбе.
К причинам развития остеоартрита медики также относят:
- возраст, т.к. с возрастом хрящ имеет тенденцию к потере эластичности;
- избыточный вес, который способствует ускорению процесса разрушения хряща;
- повреждение хряща чрезмерными нагрузками, а именно – травмы, переломы, вывихи, растяжение связочного аппарата сустава, а также постоянные микротравмы сустава – вывихи, подвывихи, например, у профессиональных спортсменов и у представителей определенных профессий;
- интоксикация организма, т.к. алкоголь, курение, вирусные инфекции приводят к тому, что токсины накапливаются в хрящевой ткани;
- сосудистые нарушения – атеросклероз. Например, если стенки артерии, питающей головку и сустав тазобедренной кости, поражены атеросклерозом, то это приводит к нарушению питания головки и развитию остеоартроза;
- эндокринные нарушения – сахарный диабет, гипотиреоз, климактерический период;
- варикозное расширение вен голени, что приводит к венозному застою и гипоксии тканей, что способствует нарушению обменных процессов в суставах;
- наследственная слабость хряща, в результате чего некоторые формы остеоартрита проявляются в семьях.
Симптомы остеоартрита
Если остеоартритом поражены коленные суставы, то боль возникает при сгибании колена, например, при спуске с лестницы. При остеоартрите тазобедренных суставов чаще всего наблюдается боль в бедре, но также могут беспокоить и болезненные ощущения в паху, ягодицах.
Могут также наблюдаться такие симптомы остеоартрита как скованность суставов и усиление боли при их сгибе, длящиеся обычно до 15 минут, особенно после периода неподвижности, например, по утрам после сна, долгого сидения, или после периода повышенной активности. Облегчение наступает после физической разминки.
Также сустав может изменить внешний вид – увеличиться в объеме, может наблюдаться повышение температуры сустава, его покраснение. В суставах может скапливаться жидкость из-за постоянного раздражения синовиальной оболочки (внутреннего слоя суставной сумки).
Одним и сложнейших осложнений остеоартрита является появление костных выростов в суставах кистей, чаще встречающееся у женщин в возрасте после 40 лет. Эти выросты могут быть болезненными, а могут не сопровождаться болезненными ощущениями, и тогда люди продолжают вести активный образ жизни.
Часто вторичный остеоартрит может протекать бессимптомно, даже тогда, когда рентген показывает изменения сустава.
Диагностика остеоартрита
Диагноз может ставиться на основании данных опроса и осмотра пациента, а также результатах лабораторных исследований. Кроме того, больному обычно назначают рентгенографию и ультразвуковое исследование сустава.
Доктор будет интересоваться повреждениями, которые вызвали симптомы остеоартрита в суставе, об образе жизни. Осмотр будет направлен на внимательное изучение внешнего вида беспокоящих суставов.
Также назначается рентгенологическое исследование суставов, т.к. с его помощью можно увидеть изменения, сопровождающие остеоартрит, например, краевые разрастания кости, сужение суставной щели. Рентген показывает, насколько серьезно повреждены суставы. Для оценки толщины суставного хряща, состояния суставной сумки и тканей возле сустава и выявления в них воспаления, проводится ультразвуковое исследование суставов. Как дополнительная диагностика остеоартрита, для подтверждения диагноза, могут проводиться артроцентез – пункция сустава, или же магнитно-резонансная томография.
Специальных лабораторных исследований для выявления остеоартрита не существует. Из-за отсутствия воспалительных изменений, анализ крови проводится обычно для того, чтоб исключить другие формы артрита, например, ревматоидный артрит, подагра.
Лечение остеоартрита
В основе лечения остеоартрита лежат мероприятия по защите суставов от воздействия факторов, которые способствуют прогрессированию заболевания. К сожалению, в настоящее время пока не существует лекарств, которые могли бы восстановить суставной хрящ.
Целями лечения являются:
- уменьшение боли в суставе;
- улучшение функционирования сустава, увеличение его подвижности;
- уменьшения рисков прогрессирования заболевания;
- работа с больным для того, чтоб он научился справляться с заболеванием, избегать длительного стояния на ногах, длительной ходьбы, подъема и переноса тяжестей, занятий спортом, способствующих повышенным нагрузкам на суставы.
Целью медикаментозной терапии является устранение симптомов болезни, а именно: уменьшение болезненных ощущений в суставах и улучшение состояния хрящевой ткани. Для снижения боли врачи назначают обезболивающие препараты и нестероидные противовоспалительные средства.

Если боли сильные то назначают диклофенак (диклонат). При их применении нужно быть осторожными, так как эти лекарства обладают побочными эффектами, например, длительный прием парацетамола может привести к повышению артериального давления. Нестероидные противовоспалительные средства отрицательно действуют на желудочно-кишечный тракт, и могут привести к воспалению слизистой оболочки желудка, к развитию язвы желудка, нарушению функций почек. Для улучшения кровоснабжения элементов сустава также назначаются сосудистые препараты, например, агапурин, трентал, ксантинола никотинат.
На начальной стадии остеоартрита применяются также препараты, способствующие улучшению состояния хряща – хондропротекторы, например, хондроитина сульфат и глюкозамина сульфат, диацереин, гиалуроновая кислота. При их постоянном приеме, у больных может наблюдаться улучшение подвижности суставов, т.к. в организм вводится материал для восстановления хряща. Эти препараты действуют медленно, поэтому принимать их нужно длительно.
Для улучшения скольжения в суставе и для снятия воспаления, врач может назначать и внутрисуставное введение глюкокортикоида, кеналога, дипроспана, раствора гиалуроната натрия. Одновременно вводятся обезболивающие лекарства – например, лидокаин. Этот метод лечения действует очень быстро, что приводит к тому, что больные начинают активно его применять, однако этот метод не лечит заболевание, а лишь убирает симптомы остеоартрита. Также частое применение этого метода может привести к повреждениям хряща и костей. Поэтому часто использовать этот метод нельзя.
При высокой степени поражения сустава, которое сопровождается резким ограничением подвижности, при выраженном болевом синдроме, который не поддается медикаментозному лечению, назначают эндопротезирование суставов – замена сустава механическим протезом. Чаще всего эта операция проводится на тазобедренных и коленных суставах. После этой операции больной может увеличить свою физическую активность. Также может проводиться артропластика – пластическая операция на суставе для восстановления или исправление функций сустава, путем замены поверхностей сустава искусственными материалами.
При вторичном остеоартрите назначается также санитарно-курортное лечение остеоартрита. В санатории можно проводить комплексную реабилитацию, в которую входят лечебные грязи, физиотерапевтические процедуры, лечебная физкультура, ванны, массаж. К физиотерапевтическим процедурам относятся ультрафиолетовое облучение, электрофорез, переменные магнитные поля. Полезны также различные тепловые процедуры, аппликации озокерита, торфяной и иловой грязей. Благоприятное воздействие оказывают лечебные ванны, а именно морские, сульфидные и йодобромные.
Для укрепления мышц вокруг суставов применяют электростимуляцию. Позитивно влияют на течение болезни постоянное пребывание на свежем воздухе и отсутствие стрессовых ситуаций. Однако такое лечение показано вне периодов обострения заболевания.
Очень важно при этом изменить свой стиль жизни, регулировать массу тела и обязательно давать себе физические нагрузки. Специальные физические упражнения помогут сформировать вокруг сустава крепкий мышечный корсет и достаточное кровообращение во всей конечности. В домашних условиях перед занятиями спортом можно прикладывать к больному суставу грелку или специальную согревающую лампу. Очень важно не переохлаждать суставы.
Деформирующий артроз называют болезнью века. Считается, что таким образом мы расплачиваемся за нашу малоподвижность. С проблемами, которые влечет за собой это заболевание, люди сталкиваются, как правило, после 50 лет и, считая, что ничем нельзя помочь, терпят их годами. Мучаются, становятся инвалидами и объясняют все это естественными процессами - старостью и изношенностью организма. Многие в итоге из-за болей перестают ходить.
ОДНИ называют эту болезнь деформирующим остеоартрозом, другие - остеоартрозом, третьи - остеоартритом. Наиболее правильным считается термин "остеоартроз". При остеоартрозе, в отличие от других заболеваний суставов (а их около 100), прежде всего поражается хрящ - часть сустава, соединяющая две поверхности кости и окруженная синовиальной жидкостью (своеобразной смазкой сустава). При движении хрящ играет роль амортизатора и обеспечивает плавное скольжение костей относительно друг друга. Со временем слой хряща, покрывающий поверхности суставов, становится все тоньше и тоньше и наконец разрушается окончательно. Вместе с хрящом изменяется и костная ткань под ним. По краям сустава образуются костные выросты, как бы компенсирующие потерю хряща за счет увеличения суставных поверхностей. Этим и объясняется деформация суставов при артрозе, из-за которой раньше болезнь называли деформирующим артрозом. Справедливости ради надо сказать, что такие серьезные изменения появляются не сразу, не у всех, а могут и не появиться вовсе.
Чаще всего артроз поражает опорные суставы, которые испытывают наибольшую нагрузку: тазобедренные, коленные, голеностопные, плечевые.
Боль при остеоартрозе механическая, то есть появляется после того, как человек долгое время ходил, поднимал тяжести, стоял, часто проявляет себя во время спуска или подъема по лестнице. По мере того как болезнь развивается, боль может возникать при первых шагах после долгого состояния покоя (сидения или лежания). Это так называемые стартовые боли.
Бывает и другой характер боли - боль внезапная и резкая, которая пронизывает сустав как бы ни с того ни с сего, на ровном месте, без видимых причин. На самом же деле причина есть - "блокада" сустава: кусочек разрушенного хряща попадает между поверхностями костей, образующих сустав. Если остеоартроз осложняется остеоартритом, появляются припухлость, отеки, бывает очень трудно преодолеть утреннюю скованность, "расходиться".
На начальных стадиях артроза боль бывает несильной и проходит после небольшого отдыха. На далеко зашедших стадиях боль практически постоянна, подвижность сустава может быть ограниченна (особенно при коксартрозе). Чтобы точно определить, какое именно заболевание суставов вас поразило, необходимо обратиться к терапевту или ревматологу.
Берегите ноги!
ПОЧЕМУ каждый шестой житель Земли страдает артрозом? Потому что так или иначе попадает под действие факторов риска: возраст, непосильные физические нагрузки, микротравмы, гипоксия и ишемия, нехватка движения. В результате с течением времени хрящ становится менее эластичным и утрачивает свою сопротивляемость нагрузке. Это не значит, что у всех людей в старости развивается артроз. Но при наличии других предрасполагающих факторов с возрастом риск заболеть повышается. Свою роль может сыграть и наследственность: у женщин, мать которых страдала этой формой артроза, риск заболеть повышен. Часто остеоартроз развивается у людей, страдающих сахарным диабетом, подагрой, ожирением, заболеваниями эндокринной системы - то есть болезнями нарушенного обмена веществ либо жирового, либо эндокринного. Причиной может стать и врожденная слабость соединительной ткани, проявляющаяся гиперподвижностью суставов, ранним развитием остеохондроза, плоскостопием.
Артроз можно назвать профессиональным заболеванием футболистов и шахтеров (артроз коленного сустава), балерин (голеностопного), дорожных рабочих, работающих с отбойным молотком (локтевых и плечевых суставов), боксеров (артроз суставов рук), секретарей-машинисток (мелких суставов кистей). Во всех этих случаях причиной атроза будет постоянная микротравматизация.
В молодом возрасте он может встречаться после перенесенных травм суставов, воспалительных процессов, у пациентов с врожденной патологией опорно-двигательного аппарата.
Любая суставная боль должна быть поводом для посещения врача. На ранних стадиях бороться с болезнью проще. Для подтверждения диагноза необходимы: общий анализ крови, исследование синовиальной жидкости, рентгенограммы наиболее беспокоящих суставов. Многие люди с рентгенологическими признаками остеоартроза не имеют никаких клинических признаков заболевания.
Из дополнительных методов исследования могут помочь термографическое (тепловидение) и ультразвуковое (УЗИ) исследования, которые помогут выявить воспаления в суставах или окружающих их тканях (их нельзя увидеть на рентгенограмме). Магнитно-резонансная томография - сравнительно новое исследование, которое позволяет видеть состояние связочного аппарата, хряща послойно, что помогает выяснить, на каком участке сустава какая патология. Это исследование назначается в основном тогда, когда недостаточно ясна клиническая картина.
Справиться с болью
БЫВАЕТ, что человек страдает деформацией суставов, но они при этом не болят. Безболезненные деформации суставов влекут за собой, например, параличи и сифилис. Любой деформирующий артроз, особенно в тазобедренном суставе, сопровождается болью. Она беспокоит человека ночью, утром он просыпается, "раскачивает" свою ногу, расхаживается - вроде ничего. Ночью опять начинаются мучения. Это один из признаков недостаточного обеспечения кровью тазобедренного сустава - состояние ишемии (как бывает с сердцем). Консервативное лечение, включающее в себя мануальную терапию, лечебную физкультуру, введение препаратов, которые устраняют воспаление сустава и окружающих его тканей, магнитно-лазерное лечение и т. п., безусловно дает свой эффект. К сожалению, он, как правило, носит временный характер и не устраняет причину болезни, однако помогает справиться с ее последствиями - воспалением сустава и болью.
При необходимости и отсутствии противопоказаний 2 раза в год могут быть назначены курсы физиолечения. Если нет противопоказаний, полезен и массаж, который улучшает общее самочувствие, снимает болезненный спазм мышц, улучшает кровообращение, тем самым обеспечивая улучшение питания суставного хряща. Массаж нужно делать у опытного специалиста при отсутствии обострения артроза. Область самого сустава массируется очень осторожно. Более интенсивно обрабатывается позвоночник, откуда выходят нервы, питающие сустав, и прилегающие к нему мышцы.
Тазобедренный сустав обязательно должен быть согрет: тепло снимает мышечные спазмы, которые усиливают ишемию. Но не стоит злоупотреблять. Что касается ванн и бани, с ними надо быть осторожными. Боль в суставе может быть обусловлена не только первичным остеоартрозом, но и некрозом головки бедренной кости, и тогда баня противопоказана категорически. Поэтому правильнее будет сказать, что ванны и бани не противопоказаны для неосложненного остеоартроза. В этом случае можно сделать ванну с морской солью, ромашкой, шалфеем или зверобоем.
Разгружают сустав и с помощью специальных ортопедических средств: костылей, колясок.
Что касается обезболивающих средств, то их надо использовать очень рационально, ведь боль - это сигнал о нездоровье, и, если человек будет бесконечно заглушать ее, он придет к врачу только тогда, когда тот уже не сможет помочь радикально. Надо провести обследование, определить стадию болезни и тактику лечения, и уже в схеме лечения болеутоляющие препараты будут обязательно. Какие именно, должен определить врач, ведь, как и любое другое лечение, применение анальгетиков имеет оборотную сторону: многие из них могут вызвать осложнения. Сейчас классическим считается применение современных нестероидных противовоспалительных препаратов (ортофен, диклофенак, мовалис, ибупрофен) в сочетании с парацетамолом, который дает дополнительный обезболивающий эффект. Из-за возможного отрицательного влияния этих препаратов на желудочно-кишечный тракт принимать их надо после еды.
Хондропротекторы - препараты, которые помогают не только снимать боль, но и сохранять клетки хряща, еще не подвергшиеся разрушению. Как правило, хондропротекторы содержат в своем составе биологически активные вещества хряща. Прием этих препаратов не снимет воспаления в суставе, но может способствовать замедлению прогрессирования артроза, укреплению хрящевой ткани. Хондропротекторы могут приниматься внутрь, а также вводиться внутримышечно и внутрисуставно. Для хорошего эффекта курсы лечения хондропротекторами необходимо повторять 2 раза в год на протяжении нескольких лет.
Что касается местного лечения, которое, как правило, сочетается с приемом обезболивающих средств, в аптеках сейчас большой выбор мазей, обладающих противовоспалительными свойствами: "Индометациновая", "Бутадионовая", "Фастум-гель", "Диклофенак-гель", "Долгит-крем", "Эразон", "Ревмагель". Мазь наносится на чистую кожу над суставом 2-3 раза в день. Очень хорошим противовоспалительным эффектом обладают компрессы с димексидом. Димексид продается в аптеках, разбавляется кипяченой водой в 2-3 раза. В полученный раствор можно добавить новокаин или анальгин и гидрокортизон (последний противопоказан при гипертонии и заболеваниях вен). Компрессы ставятся над областью больных суставов на 40 минут перед сном, курс составляет 20-30 процедур.
Не пытайтесь снять обострение в суставе самостоятельно. Опыт показывает, что лучших и более быстрых результатов можно добиться при раннем обращении к врачу, желательно к специалисту (ревматологу или артрологу).
Если слишком запущено
ТЕРПЕНИЕ - вещь хорошая, но иногда опасная. Люди терпят боль, терпят и приходят к врачу уже тогда, когда необходимыми оказываются самые решительные меры. Остеоартроз - наиболее частая причина эндопротезирования тазобедренного и коленного суставов. Как правило, поражение более 2/3 хряща означает необходимость хирургического вмешательства. Эндопротезирование - замена собственного изношенного сустава искусственным - используется за рубежом уже около 40 лет. В США в год ставят около 800 тысяч искусственных суставов. Теоретически потребность в нашей стране примерно такая же, однако на практике количество операций исчисляется лишь сотнями. К сожалению, очень немногие россияне пока могут осилить эти операции в экономическом плане, несмотря на то что в России их проведение почти в 6 раз дешевле, чем в других странах (у них - 25 тысяч долларов, у нас - порядка 3 тысяч).
Возрастных ограничений к эндопротезированию практически нет. Как правило, необходимость в подобных операциях возникает в 50-70 лет. Единственная проблема в том, что наши пациенты в отличие, например, от американских - глубоко больные люди, которые обращаются к врачу уже в очень запущенных случаях, когда нарушаются функции нижних конечностей, появляется выраженное ограничение подвижности и т. д. После операции это может замедлять срок восстановления за счет того, что приходится разрабатывать уже утраченные функции. Что касается осложнений, эндопротезирование - серьезная операция, и осложнения могут быть, как при любой другой, однако в умелых руках это практически безопасно при хорошем физическом и моральном состоянии самого больного. Нагрузка на оперированную конечность начинается уже на 2-3-й день. Всего в клинике человек находится от 7-10 дней до 3 недель. Срок службы современных протезов - 15-20 лет. Нуждается ли конкретный пациент в операции, должен решать врач, знакомый с историей болезни конкретного человека.
Существуют отечественные и зарубежные протезы и тазобедренных, и коленных суставов. Операции эндопротезирования на высоком уровне делаются в Институте ревматологии РАМН, в ЦИТО, на кафедре травматологии и ортопедии Российского государственного медицинского университета.
Можно и нельзя
Тяжелые нагрузки, бег, длительная ходьба или длительное стояние на месте совершенно определенно противопоказаны при артрозе. Не рекомендуются частые спуски и подъемы по лестнице. Ходьба должна чередоваться с 5-10-минутным отдыхом. Больным следует пользоваться палкой.
Полезны физические упражнения, способствующие укреплению мышц, если они проводятся грамотно и не сопровождаются большими нагрузками на суставы. Врачи всего мира считают, что в случае остеоартроза лучшей физической нагрузкой является плавание, во время которого не нагружается хрящ, зато есть четкое влияние на мышцы, окружающие сустав. Тренируясь, они начинают выполнять функцию пораженного сустава.
Необходим отказ от алкоголя (алкоголизм приводит к раннему развитию артроза тазобедренного сустава), нормализация массы тела, разгрузочные дни, уменьшение калорийности питания.
Читайте также:


