Бандаж при колостомической грыже
Одним из наиболее частых осложнений после операции по формированию стомы является параколостомическая грыжа, иногда сопровождающаяся постоянной болью. Чаще всего она встречается у людей с колостомой, примерно у 30% из числа прооперированных.
Симптоматика грыжи варьируется от ощущения легкого физического дискомфорта из-за боли при растяжении тканей до нарушения проходимости стомы из-за сдавливания, что может привести к серьёзным, а порой и к угрожающим жизни, осложнениям. В серьезных случаях выпячивание или видимая опухоль, которую трудно скрыть под одеждой, может причинять стомированным сильные муки, не говоря уже об эстетической стороне дела.
Откуда же она берется?
Параколостомическая грыжа – это значительное выпячивание кишечника через мышцы брюшного пресса рядом с местом наложения колостомы.
Внутрибрюшное давление создается при чихании, или кашле или при поднятии груза. К другим причинам относятся инфекция, ожирение, неправильно выбранное месторасположение стомы или технические погрешности при операции (слишком большое отверстие в брюшной стенке).
Принимаем меры
Вы, возможно, думаете, что упражнения по укреплению мышц живота могут снизить шансы развития грыжи или помочь тем, у кого она уже есть. Эти упражнения делать не рекомендовано. Мышцы стомированного человека по существу ослаблены, поэтому определенные виды спортивной тренировки, вроде упражнений по приседанию, могут только способствовать образованию грыжи или ухудшить положение дел.
Но это не означает, что стомированные люди и те, у кого имеется грыжа, должны бездейственно сидеть дома. Наоборот, для поддержания нормального веса целесообразно вести активный образ жизни.
Большинство стомированных согласятся, что постоянное ношение фиксирующего пояса будет наилучшим способом поддержания грыжи и предотвращения ее дальнейшего роста.
Для каждого вида деятельности можно подобрать свой тип пояса. Чтобы не ошибиться в выборе, учитывайте:
- Брюшной обхват на линии расположения стомы
- Предпочтительную ширину пояса, чтобы закрыть стому
- Размер дренажного мешка
- Расположение колостомы (справа, слева)
- Материал, из которого изготовлен пояс
Диагностика и лечение
Во время визита к стома-терапевту стомированные проходят полное диагностическое обследование.
Операция по удалению грыжи рекомендована всем больным, кто не имеет медицинских противопоказаний. Существует ряд мер, приняв которые, можно избежать оперативного вмешательства.
При грыже у пациентов возникают трудности во время крепления аксессуаров на перистомальную поверхность, работа стомы становится весьма непредсказуемой. При росте грыжи вздутие в области колостомы становится заметнее, эвакуация содержимого кишечника сопровождается то диареей, то протекает очень вяло (испражнения сухие, мелкими шариками), что осложняет крепление мешка. У некоторых стомированных пациентов при росте грыжи наблюдается появление болей. Пациентам становится тяжелее подобрать одежду, часто приходится брать большие размеры, чтобы скрыть недостаток.
Иногда операции по коррекции грыжи не избежать.
Выбор способа устранения грыжи зависит от особенностей случая конкретного пациента. Чаще всего делают перемещение колостомы и накладывают сетку. Как упоминалось раньше, при удалении грыжи напрямую часто возникают рецидивы ее образования из-за наличия давления внутренних органов на ослабленные мышцы живота.
Терапевты разрабатывают методы по устранению образования грыж и их рецидивов. Возможно, в будущем данная проблема будет решена.
До настоящего времени эффективность внедрения сеток при первой операции и снижение риска образования грыж после этого пока не была доказана.
Почему же наиболее предпочтительным является хирургическое удаление грыжи, если известно, что она может заново появиться? Когда грыжа начинает мешать необходимому креплению дренажной системы, становится слишком большой и сопровождается выраженным болевым синдромом, операция неизбежна.
Заключение
Параколостомическая грыжа – осложнение, сопутствующее операции по формированию колостомы. Однако с грыжей можно жить, определенными способами снизив клиническое проявление симптомов и ее рост, грыжу можно удалить хирургическим путем или, следуя советам врачей и медсестер, избежать ее возникновения после операции. При реализации новых методик борьбы с возникновением параколостомических грыж не все так плохо, как кажется!
Вход в систему
Главное меню





Ребята подскажите кто оперировал околостомн грыжу,как долго восстанавливались,переделывали стому? И самый мой больной вопрос,всем ли устанавливали этот ужасный зонд в нос

Aleksa,здравствуйте! Я делала такую операцию 3 года назад, стому переносили в другое место. В реанимацию не возили и трубок после операции не было, но период восстановления был не простым. все можно преодолеть, перетерпеть.Сейчас мне меньше нравится и сама стома и место расположения, раньше было удобнее, но выбора не было, грыжа была очень большая.
Здравствуйте, osa777! Хочу Вас спросить, как себя проявляет грыжа? Она начинает выпячиваьтся если да, то когда через месяц, полгода? Через какой промежуток времени можно понять что у тебя грыжа? Болит ли она, если да, то как? Год назад на плановом обследовании попросил хирурга посмотреть есть ли у меня грыжа, сказал есть маленькая. был на УЗИ и там попросил посмотреть, там сказали что её нет и это уже не первый раз.Один говорит одно, а другой другое. Вот решил спросить у Вас, человека который непосредственно с этим сталкивался. Симптомы этой грыжи. Спасибо.

I-55,здравствуйте! У меня грыжа появилась через 10 лет после операции и ходила я с ней еще 8 лет. Первое время совсем не беспокоила, только иногда появлялся вал под стомой, но его спокойно можно было вправить , затем вал увеличивался и появлялись боли, то резкие, приступообразные, то длительные и тянущие, стали и частые расстройства кишечника, но грыжа вправлялась и боли уходили.Приходилось уже постоянно носить бандаж.Но пришел тот момент, когда приступы стали ежедневными, грыжа не вправлялась, боли нестерпимые, в любой моменнт могло произойти ущемление . Тянула с операцией из-за болезни мамы, нужен был постоянный уход. После последнего приступа сын уже за руку повел к врачу. тот был в шоке. как можно ходить с такой грыжей. Категорически НЕЛЬЗЯ затягивать! Из-за моей беспечности и сам процесс операции и после, сильно усложнились. Берегите себя, не поднимайте тяжести, носите бандаж, ходите к врачу, прислушивайтесь к рекомендациям и не затягивайте.
Спасибо Вам за полный развёрнутый ответ. Честно говоря, не думал, что грыжа может появиться через столько лет и Вам она наверно усыпила бдительность, чтоб через столько лет и на тебе. Стараюсь беречься, при физических нагрузках одеваю бандаж, но вот с весом бороться толком не получается-перебор 15 кг. Беда ещё в том, что врачи не едины в своём мнении, вот я и обратился к Вам, чтоб знать её симптомы. С прошедшими Вас праздниками и со Старым Новым Годом, который не за горами! Здоровья, достатка и удачи. Будьте здоровы!
А где вы делали операцию?

Aleksa,если Вы меня спрашиваете, то я делала операцию в нашем городе( Киров).
Для повышения надежности системы сбора кала (калоприёмников) и увеличения комфорта пациента в повседневной жизни применяют специальные приспособления для стомированных.

Пояс широкий имеет внутренний карман куда заправляется мешок калоприемника. Благодаря этому поддерживается вес мешка, он не оттягивает пластину.
Эластичный материал мягко прижимает мешок, не давая ему выпирать. Таким образом продлевается время использования пластины, живот становится плоским,калоприемник скрывается полностью.
Производители калоприемников Coloplast, Bbraun снабжают ушками для фиксации пояса пластины. У Convatec имеют ушки мешки. Пояс улучшает фиксацию пластины,не давая мешку оттягивать ее при наполнении. Данный пояс особенно актуален для конвексных (выпуклых ) пластин.


В магазинах представлен большой выбор бандажей для стомированных. В том числе бандажи в виде нижнего белья, со специальными конструктивными особенностями.
Отверстие вырезается самостоятельно. Бандаж фиксирует положение калоприемника (уроприемника), дренажных приспособлений, предотвращая их смещение во время движения, поддерживает брюшную стенку.

Также есть бандажи с вырезаемым отверстием в виде поясов. Отверстие для стомы вырезается самостоятельно в нужном месте специальной панели. Края вырезанного отверстия, за счет специальной вязки трикотажного полотна, не распускаются как при носке, так и при стирке изделия.

Бандаж создан специально для реабилитации после операции по выведению стомы, для профилактики образования грыж в области стомы, для поддержки передней брюшной стенки у пациентов со стомой. Бандажи имеют отверстия разного диаметра: 70, 90, 95 мм и др. Бандаж снижает риск возникновения болевых ощущений, жжения или зуда, связанных с раздражением кожи вокруг стомы или с усиленной перистальтикой кишечника. Разгружает собственные ткани брюшной стенки. Создает оптимальные условия для отведения кишечного содержимого или мочи. Фиксирует положение калоприемника, дренажных приспособлений, предотвращая их смещение во время движения. Равномерное компрессионное воздействие бандажей способствует улучшению кровообращения мышц и кожи передней брюшной стенки.

Трусы женские и мужские для стомированных людей имеют дополнительный карман — отсек для хранения в нем мешка калоприемника. Карман поддерживает мешок не давая при наполнении оттягивать пластину. Трусы скрываут калоприемник,что позволяет переодеваться в общественных местах.

6. Трусы — плавки для купания>> скрывают и поддерживают калоприемник, что не заменимо на пляже, в бане, сауне и др.

Для того чтобы спокойно принимать ванную, плавать в бассейне, речке или ванной, ходить в аквапарк и на другие водные процедуры, и не намочить стому, калоприемник или уроприемник используйте чехол — пояс специальной конструкции.
С помощью специальной помпы создается вакуум и обеспечивается герметичное прилегание пояса — чехла к телу. Вода не попадет на стому или стомный мешок.

Вы можете порадовать себя или своих близких с помощью яркого и красивого чехла для стомного мешка из ткани. Он не только поднимет настроение, но и сделает шуршание мешка менее заметным, скроет калоприемник. Подходит как для открытых (дренируемых), так и для закрытых мешков, однокомпонентных и двухкомпонентных калоприемников.
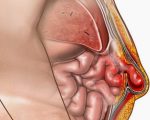
Параколостомическая грыжа (ПКГ) — это выпячивание органов живота, покрытых брюшиной, через патологически сформированные отверстия в области кишечной стомы. Заболевание проявляется периодической или постоянной болью, косметическим дефектом, затруднениями при пользовании калоприемником. Для диагностики ПКГ проводится физикальное обследование пациента, с целью уточнения диагноза назначается рентгенография пассажа бария и УЗИ. В большинстве случаев показана хирургическая коррекция грыжи с последующим закрытием колостомы или сетчатой аллопластикой. Небольшие бессимптомные грыжевые выпячивания подлежат консервативному лечению.
МКБ-10
- Причины
- Патогенез
- Классификация
- Симптомы параколостомической грыжи
- Осложнения
- Диагностика
- Лечение параколостомической грыжи
- Консервативная терапия
- Хирургическое лечение
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Параколостомические (парастомальные) грыжи — наиболее распространенное осложнение после вмешательств по выведению колостомы. Анатомическая особенность ПКГ заключается в том, что одной из стенок грыжевого мешка является стенка выведенной кишки. В зависимости от техники хирургического вмешательства патологические образования встречаются у 10-60% пациентов. Грыжи, связанные с наложением колостомы, развиваются в 3 раза чаще, чем после илеостомы. Осложнение в основном возникает у людей старше 75 лет, а также страдающих сопутствующим сахарным диабетом или онкологическими болезнями.

Причины
Основным этиологическим фактором формирования грыж признаны гнойно-воспалительные процессы в параколостомической области. Воспаление нарушает процессы заживления раны, способствует формированию спаек в брюшной полости. Образование грыжевого выпячивания невозможно без наличия факторов риска, которые подразделяются на 3 группы:
- Предрасполагающие. Включают конституциональные особенности человека: недостаточность мышечного каркаса передней брюшной стенки, истощение или ожирение, синдром слабости соединительной ткани. Риск появления параколостомической грыжи повышается у многократно рожавших женщин, которые имеют перерастянутые мышцы живота.
- Производящие. К ним относят упорные запоры, затрудненное мочеиспускание, приступы мучительного кашля. Эти факторы способствуют внезапному повышению внутрибрюшного давления с дальнейшим выпячиванием органов через параколостомическое отверстие. Такая же ситуация возникает при поднятии тяжестей.
- Особенности формирования стомы. При выведении кишки через косые мышцы живота частота осложнения превышает 20%, тогда как при проведении через прямую мышцу — до 3%. Вероятность параколостомической грыжи возрастает при формировании слишком большого отверстия в апоневрозе либо при прочной фиксации брюшины к стенке живота.
Патогенез
Таким образом, сальник и петли тонкой кишки не могут свободно перемещаться по левому боковому каналу живота, как это происходит в норме. При повышении внутрибрюшного давления брюшные органы выходят в сформировавшийся карман. Чаще всего грыжевые ворота образуются около латеральной полуокружности колостомы. Грыжевой мешок постепенно увеличивается, его содержимым могут быть петли толстой и тонкой кишки, большой сальник.
Классификация
По диаметру образования грыжи подразделяют на небольшие (до 10 см), большие (10-20 см), гигантские (более 20 см). По отношению к колостоме выпячивания бывают локализованы с одной стороны от выведенной кишки либо имеют кольцевое расположение вокруг стомы. На основе анатомических особенностей строения грыжевого мешка английский хирург Х.Б. Делвин в 1983 году предложил выделять 4 типа параколостомических грыж:
- Интерстициальная. Грыжевой мешок локализован между мышцами передней стенки живота. Такие грыжи характеризуются асимметричным увеличением колостомы и цианозом кожи вокруг нее.
- Подкожная. Выпячивание проходит вблизи стенки толстого кишечника и располагается на уровне подкожной клетчатки. Мышечные слои брюшной стенки в процесс не вовлекаются.
- Интрастомальная. При данном осложнении подвижные органы живота проникают в выходное отверстие выведенной кишки, но не выпячиваются наружу через колостому.
- Чрезстомальная. Самый редкий тип параколостомической грыжи, когда органы брюшной полости выходят непосредственно через колостому.
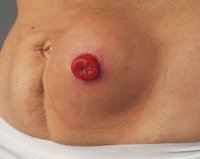
Симптомы параколостомической грыжи
По характеру течения грыжи бывают бессимптомными либо сопровождающимися клиническими проявлениями. Бессимптомное или малосимптомное течение характерно для образований небольшого размера, которые не нарушают пассаж каловых масс по кишечнику. Ведущим симптомом параколостомических выпячиваний большого диаметра является боль. Сначала болевые приступы беспокоят при смене положения тела, наклонах, а затем принимают постоянный характер.
Пациенты жалуются на наличие выпячивания в параколостомической зоне, которое болит при надавливании или трении одеждой. В начале грыжа самостоятельно вправляется в брюшную полость, исчезает в положении лежа. В дальнейшем произвольное или ручное вправление органов становится невозможным. Характерно постепенное увеличение образования в размерах. Кожа над грыжей имеет обычный цвет и температуру.
Патогномоничное проявление параколостомической грыжи — нарушение ритма испражнения кишечника. У больных с колостомой со временем устанавливается регулярная порционная дефекация 2-3 раза в день. При развитии грыжевого выпячивания частота выделения кала возрастает до 10-20 раз в сутки, усиливается выделение газов. Частые дефекации сменяются продолжительными запорами.
При нарушениях стула возникают трудности в использовании калоприемника, а при больших выпячиваниях это становится практически невозможным. Такие проблемы оказывают серьезное психологическое давление на человека: пациент с параколостомической грыжей становится раздражительным, тревожным. Больные избегают контактов с друзьями и семьей, что еще более усугубляет невротические реакции.
Осложнения
При длительном существовании параколостомической грыжи наблюдается рубцовое сужение выходного отверстия кишки, что сопровождается тяжелой толстокишечной непроходимостью. Частая травматизация выпячивания провоцирует воспаление в грыжевом мешке, которое заканчивается формированием спаек между кишечными петлями. Реже наступает выпадение петли кишечника через колостому из-за возрастания внутрибрюшного давления.
Опасным осложнением параколостомической грыжи является ущемление органов в грыжевых воротах, которое вызывает ишемию и некроз участка кишечника. В результате формируется флегмона, которая постепенно распространяется по всей полости брюшины с развитием гнойного или калового перитонита. Состояние относят к прогностически неблагоприятным, у ослабленных больных оно нередко заканчивается смертью.
Диагностика
Для постановки диагноза параколостомической грыжи опытному хирургу достаточно произвести физикальный осмотр пациента в горизонтальном и вертикальном положении. Врач обращает внимание на размеры и форму выпячивания, возможность его самостоятельного вправления. Производится пальцевое исследование грыжевых ворот. Чтобы уточнить диагноз, назначают инструментальные методы:
- Рентгенологическое исследование.Рентгенография пассажа бария по кишечнику в динамике проводится для визуализации содержимого грыжевого мешка, установления анатомических взаимоотношений петель тонкой кишки. На рентгенограммах удается обнаружить признаки спаечного процесса.
- Сонография.УЗИ параколостомической грыжи — быстрый и неинвазивный способ визуализации органов, которые находятся внутри грыжевого мешка. Методика помогает выявить осложнения — наличие воспалительного процесса и экссудата, спайки между петлями кишечника.
Лечение параколостомической грыжи
Избежать оперативного лечения возможно при маленьких параколостомических грыжах, которые никак клинически не проявляются. Пациентам подбирают соответствующий калоприемник и детально объясняют особенности его использования. Рекомендуется ограничение физической активности, специальную диету для профилактики запоров. Больные подлежат регулярному диспансерному наблюдению у хирурга.
Абсолютными показаниями к операции служит наличие большой или гигантской параколостомической грыжи, клинических проявлений или осложнений. Хирурги определяют тактику оперативного вмешательства с учетом общего состояния больного и тяжести основного заболевания, по поводу которого накладывалась стома:
- Закрытие временной колостомы. Во время реконструктивной операции ликвидируется кишечная стома и восстанавливается анатомическая целостность кишечника. Вмешательство обеспечивает хорошие отдаленные результаты, возвращает больных к полноценной жизни.
- Реконструктивная операция. Зачастую в абдоминальной хирургии прибегают к герниопластике параколостомической грыжи с применением сетчатого протеза, поскольку такая операция имеет минимальный риск рецидива. Реже проводят иссечение грыжевого мешка и реконструкцию колостомы без пластики.
Прогноз и профилактика
Современные хирургические методики позволяют устранить негативные проявления параколостомической грыжи и значительно снижают вероятность рецидива. Сочетание оперативных и реабилитационных мероприятий улучшает качество жизни больных, поэтому прогноз благоприятный. Вызывают опасение ПКГ, развивающиеся на фоне опухолевого процесса, которые трудно поддаются лечению. Профилактика заключается в ликвидации производящих факторов риска.

- Что такое стома и зачем нужен бандаж?
- Характеристики бандажа со стомой: как выбрать?
- Как надевать и носить бандаж со стомой?
- Как сделать бандаж для стомы самостоятельно?
После некоторых видов операций врачи назначают пациентам ношение специального бандажа для стомы с отверстием. Какие функции берет на себя данное изделие? В каких случаях назначается? Как его правильно выбрать и носить?
Что такое стома и зачем нужен бандаж?

Проведение ряда операций на кишечнике предполагает вывод кишки на поверхность передней брюшной стенки. Проще говоря, кишечная стома – это анальное отверстие, перемещенное на живот. Основной проблемой является невозможность контролировать дефекацию, поэтому используется калоприемник, который выводится в специальное отверстие на бандаже.
Болезни, которые могут заставить хирургов вывести стому:
- непроходимость кишечника;
- травмы внутренних органов;
- колит, в том числе язвенный;
- воспаление желудочно-кишечного тракта (болезнь Крона).
Будет ли стома временной или постоянной, решает врач с учетом многочисленных факторов: ход протекания основной болезни, которая привела к необходимости вывести стому, наличие послеоперационных осложнений, обострение параллельных заболеваний, возраст пациента и т.д.
Послеоперационный бандаж на брюшной полости для стомы не только ускоряет восстановление после операции. Он также является профилактической мерой, препятствующей образованию грыж, так как прекрасно поддерживает брюшную полость и защищает ее от перенапряжения. Изделие благотворно влияет на формирование послеоперационных рубцов
Характеристики бандажа со стомой: как выбрать?

При выборе фиксирующего бандажа после операции обратите внимание на следующие характеристики изделия:
- натуральный эластичный материал, хорошо вентилируемый и не вызывающий аллергии или раздражений;
- гигиеничность – бандаж должен хорошо стираться и быстро сохнуть.
Важно правильно подобрать размер бандажа – ширину и обхват. Ширина определяется на основе роста и комплекции пациента, а также параметров шва – длины и расположения. Ширины бандажа должно хватать на то, чтобы закрыть послеоперационный шов как минимум на сантиметр со всех сторон. Обхват бандажа уточняется по объему талии.
Как надевать и носить бандаж со стомой?

Надевать бандаж следует в положении лежа, закрепляя плотно, но не туго, чтобы он не создал излишнее давление на внутренние органы и стому.
Одним пациентам ношение бандажа может быть рекомендовано на срок до 6 месяцев, большинству же придется использовать поддержку в течение многих лет. Правда, через 2-3 года с момента операции врач может разрешить использовать бандаж не постоянно, поэтому удастся надевать его, например, при длительных прогулках пешком или в поездки. Его можно будет не постоянно носить дома и снимать на ночь.
Как сделать бандаж для стомы самостоятельно?

Кроме готовых изделий можно изготовить бандаж на живот со стомой из полотенца. Конечно, такое изделие вряд ли окажет необходимый уровень компрессии, но, как говорится, на безрыбье и рак - рыба.
Для изготовления самодельного бандажа нужно выполнить следующее.
- Выбрать плотное и эластичное полотенце достаточной ширины.
- Плотно, но не туго обернуть его вокруг брюшной полости и закрепить.
- Аккуратно прорезать щель на уровне или на 4 см ниже нижнего края калоприемника.
- Вытащить через отверстие мешок калоприемника, но не целиком, а на половину или треть.
Пациенты, которые выполняют все рекомендации врача, в том числе правильно носят бандаж для стомированных больных, демонстрируют хорошие темпы выздоровления и избегают серьезных осложнений.
- Главная
- Аксессуары
- Бандажи
Кишечная стома является прототипом анального или мочевого отверстия, расположенного в нетипичном для него месте (на передней брюшной стенке). Существует ряд операций на кишечнике, которые заканчиваются формированием такого отверстия для неприродного выведения человеческих отходов. Основной проблемой после такой операции является смена привычного образа человека и отсутствие контроля за процессом дефекации. В данной ситуации пациент вынужден постоянно носить кало или мочеприемник – мешочек, в который собирается содержимое.
Стома может быть временной или постоянной. Решение о необходимости ее выведения принимает врач в зависимости от особенностей организма, тяжести заболевания, сопутствующих заболеваний, осложнений и т.д.
Бандаж для стомы является приспособлением, через специальное отверстие которого выводится калоприемник. Сам бандаж предохраняет переднюю стенку живота от чрезмерных напрягающих усилий, ускоряет процесс заживления рубца после операции и препятствует появлению грыж в области стомы и на животе.
Приспособление имеет ряд преимуществ:
- многослойный, изготавливается из качественных дышащих материалов;
- гипоаллергенный, снижает риск появления опрелостей;
- препятствует формированию грыж;
- конструкция бандажа часто разъемная, благодаря чему проста в использовании и легко подстраивается под индивидуальные особенности тела;
- плотно фиксирует калоприемник даже при активных движениях человека;
- минимизирует риск появления зуда, боли, жжения, других неприятных ощущений в проекции стомы;
- не требует особых средств для стирки и чистки.
Бандаж для стомы рекомендуется носить пациентам, имеющим стому вследствие:
- кишечной непроходимости;
- травм кишечника;
- язвенного колита;
- опухолей;
- болезни Крона, других воспалительных процессов кишечника;
- для профилактики формирования грыж в проекции стомы и на передней брюшной стенке.
Правильное ношение бандажа позволяет хорошо поддерживать брюшную стенку, препятствовать ее перенапряжению, ускоряет формирование послеоперационного рубца.
Читайте другие статьи на темы:
Ношение бандажа противопоказано при нарушении целостности кожи в области контакта ее с бандажом. Не рекомендуется носить бандаж при дерматитах, гнойничковых поражениях, при наличии грыж и выраженного дискомфорта, обусловленного ношением изделия.
При выборе бандажа важно обратить внимание на некоторые его параметры:
- должен изготавливаться из эластичного материала (желательно перфорированного и гипоаллергенного);
- должен хорошо поддерживание стенку живота;
- гигиеничность (воздухопроницаемость, легкость в уходе);
- должен быть подобран по размеру.
Бандаж для стомы может иметь разную ширину и обхват. Ширина бандажа зависит от статуры пациента, его роста, от локализации стомы. Правильно подобранный бандаж должен закрывать шов на расстояние 1 см со всех сторон. Обхват бандажа определяется показателем объема талии.
Бандажи могут иметь разный размер и место локализации отверстия под стому. Диаметр отверстия для стомы является стандартным и составляет: 5, 7 или 9 см. Если размер стомы нестандартный, для пациента необходим индивидуальный бандаж, который изготавливают на протезном заводе.
Отверстие в бандаже под калоприемник имеет плотные края, обеспечивая его надежную фиксацию. Бандаж может иметь вращающийся съемный модуль с отверстием, это помогает выбирать удобную позицию отверстия для стомы. Бандаж часто имеет продольные эластичные ребра жесткости, которые моделируются в соответствии с изгибами тела и обеспечивают плотное прижатие брюшной стенки.
Ношение бандажа назначается на длительный срок (от 6 месяцев до нескольких лет, иногда рекомендуется пожизненное ношение). Носить его желательно не круглосуточно, а при необходимости (поездка, длительная прогулка, работа, связанная с небольшими физическими нагрузками, при передвижении с тростью). Бандаж можно не надевать, находясь дома или во время сна. Изделие не нарушает работу ЖКТ и не препятствует естественному опорожнению кишечника при правильном использовании калоприемника.
Бандаж для стомы необходимо стирать только вручную с мягкими моющими средствами, которые не содержат агрессивных компонентов (хлор, отбеливатель). Нельзя сильно отжимать, влажное изделие нужно сушить на хлопчатобумажном полотенце в условиях естественного проветривания. Нельзя гладить бандаж утюгом. Аккуратное пользование изделием существенно продлевает срок его службы.
Читайте также:


