Атрофия мышцы между большим и указательным пальцем
здравствуйте, меня зовут Павел, 23 года. 4 недели назад был в отпуске в Калининграде не море. в один из дней заметил анамию пальцев на левой руке (мезинец и безымянный) и часть ладони возле них. к врачу сразу не обратился. но по приезду в питер пошел на прием к терапевту, который меня и направил в неврологическое отделение, куда меня и положили. сейчас у меня практически полностью пропала сила в этих двух пальцах, ттоесть не могу их удержать когда прямо ставлю на стол, также не могу развести средний и указательные пальцы. кольцо из пальцев разрывается без особого усилия. Движения руки которые требуют усилия, надавить, застегнуть пуговицу, взять тарелку с супом ограничены ощутимо. Например стало открывать дверь ключом. Ну и вообще вся мелкая моторика страдает. также заметил, что мышцы ладони начали пропадать, особенно заметно между большим и указательным пальцем. врач назначил массаж рук, Мрт шейного отдела позвоночника, электрофорез, ЛФК, капельницы и уколы, улучшающие проходимость сосудов. и как результат диагноз как таковой не поставила. сказала что умерли мышцы на груди, которых и так не было (телосложение у меня худощавой) мышечной массы как таковой нет, после того как я дал нагрузку на эти мышцы в виде плавания. также говорит что эти мышцы не восстановить теперь и бкдет хорошо если работу этих мышц (между большим и указательным пальцем) возьмут на себя другие мышцы. что конкретно указано в больничной карте пока не знаю, получу выписку только 27 августа и сразу отпишусь. МРТ шейного отдела позвоночника ничего не выявило. кроме небольшого остеохондроза. что делать дальше незная. собственно вопрос. что это может быть? защемление нерва? атрофия мышц? лечащий врач упирается в то что это умерли мышцы на груди еще давно и я дал на них нагрузку, и из за этого перестали поступать вещества в руку, и как следствие привели к атрофии мышц на самой руке и кисти. и их не восстановить. а анемия пальцев и нижней части ладони говорит пройдет постепенно и это будет длительное восстановление. какие анализы можно еще сдать или какие обследования? чтобы точно определиться с диагнозом. если что то не понятно я допишу, просто я не медицинский работник и поэтому написал все сумбурно в одну кучу, но если спросите, то сразу отвечу на какой нибудь вопрос по конкретнее. просто не знаю что еще писать.
сегодня вот пришел результат МРТ шейного отдела позвоночника: На серии МР томограмм взвешенных по Т1 и Т2 в двух поекциях лордоз выпрямлен. Высота межпозвоночного диска С4/С5 и сигналы по Т2ВИ от дисков С4-С6 снижены, высота и сигналы от остальных дисков исследуемой зоны сохранены. Задняя продольная связка уплотнена. Дорзальных грыж не определяется. Дорзальная медиальная протузия диска С5/С6, размером 0,15 см, суживающая переднее эпидуральное пространство. Просвет позвоночного канала не сужен, спинной мозг структурен, сигнал от него по Т1 иТ2 не изменен. форма и размеры тел позвонков обычные, дистрофические изменения в телаф позвонков. Заключение: МР картина дегенеративных изменений шейного отдела позвоночника.
вот что написали. врач в невролог в больнице сказала что ничего криминальног тут нет.
сегодня врач невролог поставила диагноз, сказала что синдром малой грудной мышцы, порез 4. 5 пальцев, плюс возможно кубитальный канал или мыщцы.
результат элктронейромиографии. Стимуляционная электронейромиография.
Сенсорное проведение n.medianus слева амплитуда ПД нерва, скорость проведения на границе нормы.
Сенсорное проведение n.ulnaris слева амплитуда ПД нерва при стимуляции на запястье в норме, скорость проведения умеренно снижена дистально (на 20-25%) при стимуляции выше медиального надмышечника ПД нерва не регистрируется.
Сенсорное проведение n.Dorsalis cutaneus ulnaris слева ПД нерва не регистрируется.
Сенсорное проведение n.medialis cutaneus antebrachii слева ПД нерва нв норме.
F-волны , m-ответы n.ulnaris слева - увеличина мин. латентность F-волн.
Моторное проведение n.ulnaris слева с регистрацией на m.abductor digiti minimi - амплитуда М-ответов при стимуляции на запястье, ниже и выше локтя, в подмышечной области в норме - блоков проведения нет. Дистанальная латентность м-ответов на границе нормы. Скорость проведения в локтевом сегменте снижена на 30-35%.
Моторное проведение n.ulnaris с лева с регистрацией на m.1-interosseus - достоверные м-ответы не регистрируются.
Исследование n.ulnaris слева методом коротких сегментов с регистрацией на m.abductor digiti minimi - максимальное увеличение латентности при стимуляции на уровне медиального надмыщелка (в 3 раза по сравнению с дистанальными и проксимальными участками).
Игольчатая ЭМГ.
m.abductor digiti minimi слева ПФ+, параметры ПДЕ в норме, ратттерн активации ДЕ редуцирован
m1. interosseus слева - ПФ++, ПОВ, при произвольном усилии паттерн единичных ПДЕ.
Заключение: Полученные данные соответствуют локальному поражению преимущественно моторных волокон n.ulnaris слева на уровне медиального надмышечника с частичной денервацией мышц кисти. Признаки реиннервации на момент исследования не определяются.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Один из возможных алгоритмов проведения дифференциального диагноза основан на учёте такого важного клинического признака, как односторонность или двусторонность клинических проявлений.

[1], [2], [3], [4], [5], [6]
Основные причины атрофии мышц кисти:
I. Односторонняя атрофия мышц кисти:
II. Двусторонняя атрофия мышц кисти:
- Боковой амиотрофический склероз;
- Прогрессирующая спинальная амиотрофия дистальная;
- Наследственная дистальная миопатия;
- Атрофия мышц кисти
- Плексопатия (редко);
- Полинейропатия;
- Сирингомиелия;
- Синдром запястного канала;
- Травма спинного мозга;
- Опухоль спинного мозга.
При синдроме запястного канала гипотрофия развивается в мышцах тенара (в мышцах возвышения большого пальца кисти) с их уплощением и ограничением объёма активных движений 1 пальца. Болезнь начинается с болей и парестезии в дистальных отделах руки (I-III, а иногда и все пальцы руки), а затем и гипестезии в области ладонной поверхности 1 пальца. Боли усиливаются в горизонтальном положении или при поднимании руки вверх. Двигательные нарушения (парез и атрофия) развиваются позже, спустя несколько месяцев или лет от начала заболевания. Характерен симптом Тинеля: при перкуссии молоточком в области запястного канала возникают парестезии в области иннервации срединного нерва. Аналогичные ощущения развиваются при пассивном максимальном разгибании (знак Фалена) или сгибании кисти, а также во время манжетного теста. Характерны вегетативные нарушения на кисти (акроцианоз, нарушения потоотделения), снижение скорости проведения по двигательным волокнам. Почти в половине всех случаев синдром запястного канала бывает двусторонним и, как правило, асимметричным.
Основные причины: травма (часто в виде профессионального перенапряжения при тяжёлом ручном труде), артроз лучезапястного сустава, эндокринные нарушения (беременность, гипотиреоз, повышенная секреция СТГ при климаксе), рубцовые процессы, системные и метаболические (сахарный диабет) заболевания, опухоли, врождённый стеноз запястного канала. Атетоз и дистония при ДЦП - возможная (редкая) причина синдрома запястного канала.
Факторы, способствующие развитию синдрома запястного канала: ожирение, сахарный диабет, склеродермия, болезни щитовидной железы, системная красная волчанка, акромегалия, болезнь Педжета, мукополисахаридозы.
Дифференциальный диагноз. Синдром запястного канала иногда приходится дифференцировать с сенсорными парциальными эпилептическими припадками, ночной дизестезией, радикулопатией СV - СVIII, синдромом лестничной мышцы. Синдрому запястного канала иногда сопутствуют те или иные вертеброгенные синдромы.
Нейропатия срединного нерва в области круглого пронатора развивается в силу компрессии срединного нерва при его прохождении через кольцо круглого пронатора. Наблюдаются парестезии в кисти в области иннервации срединного нерва. В этой же зоне развивается гипестезия и парез сгибателей пальцев и мышц возвышения большого пальца (слабость оппозиции большого пальца, слабость его абдукции и парез сгибателей II-IV пальцев). При перкуссии и надавливании в области круглого пронатора характерна болезненность в этой области и парестезии в пальцах. Гипотрофии развиваются в зоне иннервации срединного нерва, в основном в области возвышения большого пальца.
Нейропатия локтевого нерва (ульнарный синдром запястья; синдром кубитального канала) в большинстве случаев связана с туннельным синдромом в области локтевого сустава(компрессия нерва в кубитальном канале Муше) или в области лучезапястного сустава (канал Гийона) и проявляется, помимо атрофии в области IV-V пальцев (особенно в области гипотенара),болями, гипестезией и парестезиями в ульнарных частях кисти, характерным симптомом поколачивания.
Основные причины: травма, артриты, врождённые аномалии, опухоли. Иногда причина остаётся не выявленной.
Синдром лестничной мышцы со сдавлением верхней или нижней части сосудисто-нервного пучка (вариант плексопатии) может сопровождаться гипотрофиями мышц гипотенара и, частично, тенара. Сдавливается первичный ствол сплетения между передней и средней лестничными мышцами и предлежащим 1 ребром. Боли и парестезии наблюдаются в области шеи, надплечья, плеча и по ульнарному краю предплечья и кисти. Характерна боль в ночное время и днём. Она усиливается при глубоком вдохе, при поворотах головы в сторону поражения и при наклоне головы в здоровую сторону, при отведениях руки. Наблюдается отёчность и припухлость в надключичной области; болезненность при пальпации напряжённой передней лестничной мышцы.Характерно ослабление (или исчезновение) пульса на a. radialis больной руки при поворотах головы и глубоком вдохе.
Синдром малой грудной мышцы также может вызывать компрессию плечевого сплетения (вариант плексопатии) под сухожилием малой грудной мышцы (гиперабдукционный синдром). Наблюдаются боли по передневерхней поверхности грудной клетки и в руке; ослабление пульса при закладывании руки за голову. Болезненность при пальпации малой грудной мышцы. Могут быть двигательные, вегетативные и трофические нарушения. Выраженные атрофии наблюдаются редко.
Синдром верхней грудной апертуры проявляется плексопатией (компрессия плечевого сплетения в пространстве между первым ребром и ключицей) и характеризуется слабостью мышц, иннервируемых нижним стволом плечевого сплетения, то есть волокнами срединного и локтевого нерва. Страдает функция сгибания пальцев и запястья, что приводит к грубому нарушению функций. Гипотрофия при этом синдроме развивается на поздних этапах преимущественно в области гипотенара. Болевые ощущения обычно локализованы по ульнарному краю кисти и предплечья, но могут ощущаться в проксимальных отделах и грудной клетке. Боль усиливается при наклоне головы в сторону, противоположную напряжённой лестничной мышцы. Часто вовлекается подключичная артерия (ослабление или исчезновение пульса при максимальном повороте головы в противоположную сторону). В области надключичной ямки выявляется характерная припухлость, при компрессии которой усиливается боль в области руки. Ущемление ствола плечевого сплетения чаще происходит между I ребром и ключицей (thoracic outlet). Синдром верхней апертуры может быть чисто васкулярным, чисто нейропатическим или, реже - смешанным.
Предрасполагающие факторы: шейное ребро, гипертрофия поперечного отростка седьмого шейного позвонка, гипертрофия передней лестничной мышцы, деформация ключицы.
Плексопатия. Длина плечевого сплетения составляет15-20 см. В зависимости от причины могут наблюдаться синдромы тотального или парциального поражения плечевого сплетения. Поражение пятого и шестого шейного корешка (C5 - С6) или верхнего первичного ствола плечевого сплетения проявляется параличом Дюшенна-Эрба. Боли и нарушения чувствительности наблюдаются в проксимальных отделах (надплечье, шея,лопатка и в области дельтовидной мышцы). Характерен паралич и атрофии проксимальных мышц руки (дельтовидной, двуглавой мышцы плеча, передней плечевой, большой грудной, над- и подостной, подлопаточной, ромбовидной, передней зубчатой и других), а не мышц кисти.
Поражение восьмого шейного и первого грудного корешка или нижнего ствола плечевого сплетения проявляется параличом Дежерина-Клюмпке. Развивается парез и атрофии мышц, иннервируемых срединным и локтевым нервом, главным образом мышц кисти, за исключением тех, которые иннервируются лучевым нервом. Чувствительные нарушения также наблюдаются в дистальных отделах руки.
Необходимо исключать добавочное шейное ребро.
Известен также синдром изолированного поражения средней части плечевого сплетения, но он встречается редко и проявляется дефектом в зоне проксимальной иннервации лучевого нерва с сохранной функцией m. brachioradialis, которая иннервируется из корешков С7 и Сб. Сенсорные нарушения могут наблюдаться по задней поверхности предплечья или в зоне иннервации лучевого нерва на задней поверхности кисти,но обычно они выражены минимально. Фактически этот синдром не сопровождается атрофиями мышц кисти.
Указанные плексопатические синдромы характерны для поражения надключичной части плечевого сплетения (pars supraclavicularis). При поражении же подключичной части сплетения (pars infraclavicularis) наблюдаются три синдрома: задний тип (поражение волокон подмышечного и лучевого нервов); боковой тип (поражение n. musculocutaneus и боковой части срединного нерва) и средний тип (слабость мышц, иннервируемых локтевым нервом и медиальной частью срединного нерва, что приводит к грубой дисфункции кисти).
Синдром Панкоста (Pancoast) - злокачественная опухоль верхушки лёгкого с инфильтрацией шейной симпатической цепочки и плечевого сплетения, проявляющаяся чаще в зрелом возрасте синдромом Горнера, трудно локализуемой каузалгической болью в области плеча, груди и руки (чаще по ульнарному краю) с последующим присоединением чувствительных и двигательных проявлений. Характерно ограничение активных движений и атрофии мышц руки с выпадениями чувствительности и парестезиями.
Боковой амиотрофический склероз в дебюте заболевания проявляется односторонней амиотрофией. Если процесс начинается с дистальных отделов руки (самый частый вариант развития болезни), то его клиническим маркёром является такое необычное сочетание симптомов как односторонняя или асимметричная амиотрофия (чаще в области тенара) с гиперрефлексией. В далеко зашедших стадиях процесс становится симметричным.
Опухоль спинного мозга, особенно внутримозговая, при расположении в области переднего рога спинного мозга в качестве первого симптома может дать локальную гипотрофию в области мышц кисти с последующим присоединением и неуклонным нарастанием сегментарных паретических, гипотрофических и чувствительных расстройств, к которым присоединяются симптомы компрессии длинных проводников спинного мозга и ликворного пространства.
Сирингомиелия в дебюте заболевания может проявляться не только двусторонней гипотрофией (и болью), но иногда и односторонними симптомами в области кисти, которые по мере прогрессирования заболевания приобретают двусторонний характер с присоединением других типичных симптомов (гиперрефлексия на ногах, трофические и характерные чувствительные нарушения).
Болезнь моторного нейрона (БАС) на стадии развёрнутых клинических проявлений характеризуется двусторонней атрофией с гиперрефлексией, другими клиническими знаками поражения мотонейронов спинного мозга (парезы, фасцикуляции) и (или) ствола головного мозга и кортикоспинальных и кортикобульбарных трактов, прогрессирующим течением, а также характерной ЭМГ-картиной в том числе в клинически сохранных мышцах.
Наследственная дистальная миопатия имеет похожие клинические проявления, но без клинических и ЭМГ-проявлений вовлечения передних рогов спинного мозга. Обычно выявляется соответствующий семейный анамнез. На ЭМГ и при биопсии мышц указания на мышечный уровень поражения.
Плексопатия (редко) плечевая может быть двусторонней и тотальной при некоторых травматических воздействиях (костыльная травма и др.), добавочном ребре. Возможна картина двустороннего вялого пареза с ограничением активных движений, диффузными атрофиями в том числе в области кистей и двусторонними чувствительными нарушениями.
Полинейропатия с преимущественным поражением верхних конечностей характерна для интоксикации свинцом, акриламидом, при контакте кожи с ртутью, гипогликемии, порфирии (руки поражаются в первую очередь и преимущественно в проксимальных отделах).
Сирингомиелия в области шейного утолщения спинного мозга, если она преимущественно переднероговая, проявляется двусторонней атрофией мышц кисти и другими симптомами вялого пареза в руках, диссоциированными нарушениями чувствительности по сегментарному типу и, как правило, пирамидной недостаточностью на ногах. МРТ подтверждает диагноз.
Синдром запястного канала нередко может наблюдаться с двух сторон (профессиональная травматизация, эндокринопатии). В таком случае атрофия в зоне иннервации срединного нерва будет двусторонней, чаще - асимметричной. В этих случаях необходимо проводить дифференциальный диагноз с полинейропатией.
Травма спинного мозга на этапе остаточных явлений может проявляться картиной полного или частичного повреждения (перерыва) спинного мозга с образованием полостей, рубцов, атрофии и сращений с самой разнообразной симптоматикой, включая атрофии, вялые и центральные параличи, чувствительные и тазовые нарушения. Данные анамнеза обычно не дают повода для диагностических сомнений.
Опухоль спинного мозга. Интрамедуллярные первичные или метастатические опухоли поражающие передние рога спинного мозга (вентрально расположенные) вызывают атрофические параличи наряду с симптомами компрессии боковых столбов спинного мозга с проводниковыми чувствительными и двигательными симптомами. Прогрессирующие сегментарные и проводниковые расстройства с нарушением функций тазовых органов, а также данные КТ или МРТ помогают поставить правильный диагноз.
Дифференциальный диагноз в таких случаях часто проводят прежде всего с сирингомиелией.
К довольно редким синдромам относится врождённая изолированная гипоплазия тенара, которая в большинстве случаев носит односторонний характер, но описаны и двусторонние случаи. Иногда она сопровождается аномалиями развития костей большого пальца. Большинство описанных наблюдений имели спорадический характер.
Диагностические исследования при атрофии мышц кисти
Общий и биохимический анализ крови; анализ мочи; активность мышечных ферментов (в основном КФК) в сыворотке крови; креатин и креатинин в моче; ЭМГ; скорость проведения возбуждения по нервам; биопсия мышцы; рентгенография грудной клетки и шейного отдела позвоночника; КТ или МРТ головного мозга и шейно-грудного отдела позвоночника.

[7], [8], [9], [10]
Вовсе необязательно! Наряду с туннельной нейропатией в кубитальном канале, возможно (и, в данном случае, наиболее вероятно) сдавление нерва в ложе Гюйона на уровне запястья.
А почему вдруг синдром канала Гийона в данном случае более вероятен, чем кубитальный канал? Посмотрите, что сообщает больной об электродиагностических исследованиях.
Рекомендую проконсультироваться с опытным неврологом/хирургом отделения кисти по этому поводу.
100%.
Возможный вариант лечения, кроме медикаментозного, - введением анестетика в область туннеля.Расскажите немножко о медикаментозном лечниии. И зачем вводить анестетик в область канала? Это лечебная или какая-то диагностическая манипуляция?
Посмотрите, что сообщает больной об электродиагностических исследованиях.
И зачем вводить анестетик в область канала? Это лечебная или какая-то диагностическая манипуляция?
Сообщает "сопоставить с клиникой". При валлеровском процессе возможно распространение и в проксимальном направлении, как и иррадиация возбуждения при вызывании симптомы Тинеля.
И диагностическая и лечебная.
Сообщает "сопоставить с клиникой".
Сопоставить с клиникой - очень дельное предложение. Но вот что-то о канале Гийона ни одного слова упоминания электродиагност не приводит. И еще. Вы так и не объяснили. почему более вероятен канал Гийона, а не кубитальный канал?
При валлеровском процессе возможно распространение и в проксимальном направлении,
Трудно себе представить, что за такой срок ни с того ни с сего валлеровская дегенерация "проползла" все предплечье, сантиметров 30. И это при компрессионно-ишемической нейропатии( правда, если это она). Так и до передних рогов скоро доберется. Не слышал о такой "злокачественности" и агрессивности синдрома канала Гийона. Может быть у Вас есть литературные ссылки. С удовольствием с ними ознакомлюсь.
как и иррадиация возбуждения при вызывании симптомы Тинеля.
Не совсем понял. Почему вдруг при выполнении теста Гоффманна-Тинеля иррадиация - в проксимальном направлении. Разве Тинель об этом писал? Мне кажется, что в дистальном направлении. Да, и почему все забывают о бедном Гоффманне, а помнят только Тинеля. Обыдно.
И диагностическая и лечебная.
Опять не понял. Поясните, желательно со ссылками на достоверные литературные данные ( лучше на иноземные).
И причина предельно ясна.
Господа! Я ещё здесь,и улучшения пока нет.Может совет дельный по лечению дадите,без операции пока.
Возможная причина возникшего онемения - продолжительное сдавление (микротравматизация) локтевого нерва в области ладони с локтевой стороны (на стороне мизинца). Предполагаю, что это м.б. связано с Вашей профессиональной деятельностью. Тактика - объективизировать уровень компрессии (это делается при очном осмотре) и выполнить декомпрессию нерва. Декомпрессия выполняется путем местного введения анестетика, например новокаина, в область компрессии, в некоторых ситуациях, обычно при неэффективности консервативного (медикаментозного) лечения, выполняется хирургическое вмешательство по "освобождению" нерва. Проводится и медикаментозное лечение направленное на улучшение микроциркуляции и трофики пострадавшего нерва, физиолечение.
Возможная причина возникшего онемения - продолжительное сдавление (микротравматизация) локтевого нерва в области ладони с локтевой стороны (на стороне мизинца). Предполагаю, что это м.б. связано с Вашей профессиональной деятельностью.
Кем и когда это было доказано-установлено, что компрессия локтевого нерва именно на уровне ладони? А может быть это брахиоплексопатия, или цервикальная радикулопатия, или опухоль верхушки легкого, или БАС и т.д.?
Тактика - объективизировать уровень компрессии (это делается при очном осмотре) и выполнить декомпрессию нерва.
Абсолютная поддержка предложения.
Декомпрессия выполняется путем местного введения анестетика, например новокаина, в область компрессии,
Как это, как это? Местный анестетик уже вызывает декомпрессию нерва? Это Ваши личные наблюдения или проверенные литературные данные? Если в литературе про такое написано, то, еще раз прошу, поделитесь знаниями, желательно из иностранных изданий. А если это Ваши личные ощущения, то не надо такого больному и советовать.
Проводится и медикаментозное лечение направленное на улучшение микроциркуляции и трофики пострадавшего нерва, физиолечение.
Какое медикаментозное лечение? И где об этом написано, особенно в иностранных изданиях? Меня этот вопрос по многим причинам сильно интересует.
Какое медикаментозное лечение? И где об этом написано, особенно в иностранных изданиях? Меня этот вопрос по многим причинам сильно интересует.
В имеющихся у меня зарубежных изданиях основной упор делается на хирургические, г.о. эндоскопических процедуры, но небольшая информация по консервативной терапии, несколько схематичная, приведена. Если имеется, желание вышлю на е-мэйл (весят много).
если не трудно вышлите.Я думаю что то полезное извлеку отттуда. [Ссылки могут видеть только зарегистрированные и активированные пользователи]
Они на английском и ориентированы на врачей. Вам же рекомендую обратиться к опытному неврологу или, как я уже писал, хирургу отделения кисти, т.к. проблема в определенной степени общая. Замеченные Вами разногласия между мной и моим коллегой Golosa не носят принципиального для Вас значения, а касаются вопросов тактики и некоторых подходов. По сути они близки. Успехов!
- Свежее
- Старое
- Друзья
- Про Мышь
- Memories
Кубитальный туннельный синдром
Кажется, не существует человека, который хоть раз не ударился локтем обо что-то твердое и не испытал всю гамму чувств и эмоций. А ведь это он, локтевой нерв. :)
Сегодня я расскажу о том, что происходит, если локтевой нерв сдавливается в течение довольно длительного времени, или если прямая травма повторяется с завидной регулярностью.
Итак, "кубитальный туннельный синдром", или же компрессионно-ишемическая невропатия локтевого нерва, или туннельная невропатия, или синдром кубитального канала, или. названий много, но суть одна: нерв сдавливается в своем ложе, начинает плохо кровоснабжаться (то есть происходит его ишемия) и возникает его дегенерация со всеми вытекающими.
Чтобы все было понятно, рассмотрим вначале анатомию локтевого нерва.
Локтевой нерв отходит от плечевого сплетения (от его медиального пучка), спускается вниз, огибает сзади медиальный надмыщелок плечевой кости (здесь он расположен наиболее поверхностно), и, выйдя из кубитального канала, "ныряет" в предплечье между головками локтевого сгибателя запястья.
На своем пути нерв отдает веточки к разным мышцам.
Какие мышцы он иннервирует?
Их не так уж и мало. Это локтевой сгибатель кисти, глубокий сгибатель пальцев (локтевая половина), мышца, отводящая мизинец, короткий сгибатель мизинца, мышца, противопоставляющая мизинец, 2 локтевые червеобразные мышцы, ладонные и тыльные межкостные мышцы.
То есть, локтевой нерв - двигательный нерв для большинства мышц кисти и немножко для мышц предплечья.
На рисунке видно, как идет локтевой нерв и куда отдает ветви (спасибо Неттеру, надеюсь, он не обидится, что я сперла его картинку):

Также локтевой нерв обладает и чувствительной функцией.
Он иннервирует кожу запястья и кисти, и кожу V пальца и половины IV пальца (закрашено синим цветом, картинка из атласа Неттера).
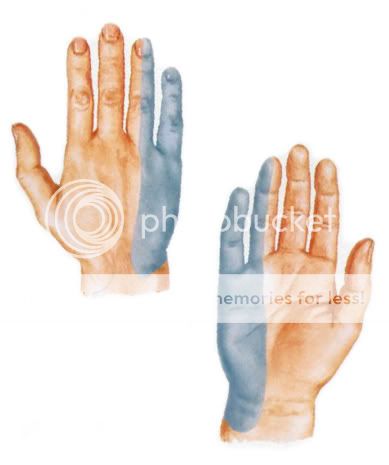
Таким образом, локтевой нерв является смешанным.
Но это вовсе не значит, что двигательные и чувствительные пучки располагаются в нем беспорядочно.
В кубитальном канале чувствительные пучки локтевого нерва и пучки к собственным мышцам кисти лежат более поверхностно. А двигательные пучки к локтевому сгибателю кисти и глубокому сгибателю пальцев лежат более глубоко. Именно поэтому вначале нарушается чувствительность.
На своем пути нерв встречает ряд препятствий, которые могут приводить к его сдавлению. В области локтя существует целых 5 таких мест (про них читать необязательно, поэтому я уменьшу шрифт, но на картинке их видно).
1. Аркада Стразера (Struthers) - это часть фасции, которая в виде мостика перекидывается между медиальной межмышечной перегородкой и медиальной головкой трехглавой мышцы.
2. Медиальная межмышечная перегородка.
3. Медиальный надмыщелок.
4. Собственно кубитальный канал.
5. Фасция.
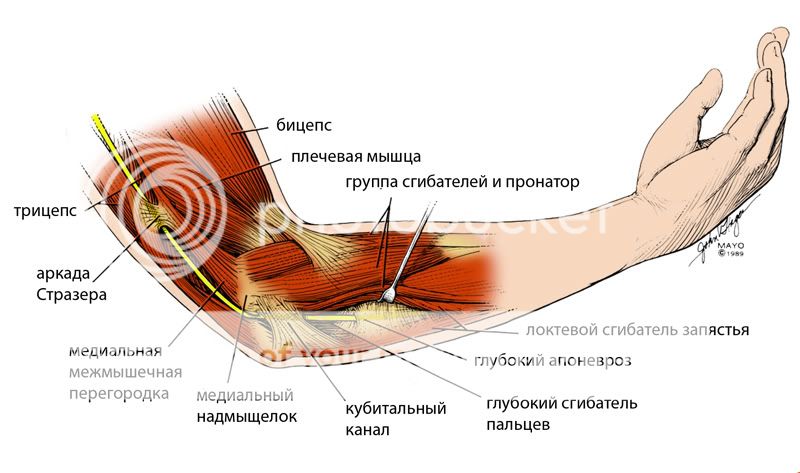
Итак, что происходит с нашим нервом при его сдавлении?
Конечно, все зависит от силы и продолжительности сдавления. Но вкратце происходит следующее: нерв в результате компрессии отекает и утолщается, затем происходит нарушения кровоснабжения нерва, что постепенно приводит к его дегенерации. Причем поверхностные (чувствительные) пучки претерпевают изменения раньше.
Одна из причин компрессии локтевого нерва - уменьшение объема канала.
При разогнутом локтевого суставе объем канала наибольший. При сгибании сустава объем канала сильно уменьшается.
Так как локтевой нерв расположен поверхностно, то он подвержен и травмам извне. В результате микрокровоизлияний образуются спайки, которые ограничивают нормальное скольжение нерва, нарушают его микроциркуляцию, способствуют нарушению функции самого нерва. Это также приводит к развитию неврологической симптоматики.
И все-таки, почему сдавливается нерв?
Причин великое множество.
К синдрому кубитального канала могут привести часто повторяющиеся сгибания в локтевом суставе. Часто это связано с определенной профессиональной деятельностью.
Прямая травма также может способствовать развитию синдрома кубитального канала.
При занятиях некоторыми видами спорта (тяжелая атлетика, гимнастика, метание копья и т. д.) локтевой нерв подвергается чрезмерному натяжению в кубитальном канале с возникновением микрокровоизлияний и частичным повреждением волокон.
Компрессию нерва могут вызывать ганглий, оссификаты, свободные тела, перещелкивание медиальной головки трицепса через медиальный надмыщелок, а также врожденные аномалии (например, дополнительные фиброзные тяжи, мышцы, сухожилия).
Способствовать развитию туннельного синдрома могут некоторые заболевания (сахарный диабет, акромегалия, гипотиреоз, ревматоидный артрит, ревматизм, подагра), состояния, сопровождающиеся гормональными изменениями (беременность), объемные образования самого нерва (шваннома, неврома) и вне нерва (гемангиома, липома).
Причем это далеко не полный список.Все эти состояния могут приводить к компрессии локтевого нерва.
Уже становится не очень просто, ведь нужно выявить причину и устранить ее.
Но самое неприятное то, что другие заболевания имеют похожие симптомы. Поэтому про них тоже нужно знать.
Вот некоторые из них:
Синдром канала Гюйона (Guyon) - при этом заболевании также сдавливается локтевой нерв, но не в области локтя, а в области кисти.
Синдром грудного выхода. В этом случае помимо симптомов, характерных для синдрома кубитального канала, появляется боль в плече.
Радикулопатия корешка C8. В этом случае ограничен объем движений в шейном отделе, и присутствует боль.
Правда, наличие этих заболеваний не исключает синдром кубитального канала. Два заболевания могут сосуществовать вместе.
Как же проявляется кубитальный туннельный синдром?
Вначале периодически возникают парестезии V пальца (мизинца) и IV (безымянного) пальца с локтевой стороны. Парестезии - это нарушение чувствительности в виде, например, онемения, покалывания или "бегания мурашек". "Мурашки" бегают сильнее при сгибании локтя и часто приводят к пробуждению ночью. Если оставить эту проблему без внимания, то в дальнейшем чувствительность может полностью исчезнуть.
Дальше больше.
К чувствительным расстройствам присоединяются двигательные. Грубо говоря, развивается паралич мышц, которые иннервирует локтевой нерв.
Что при этом наблюдается?
Вначале может отмечаться потеря ловкости, неуклюжесть. Возникают трудности при письме, открывании бутылки и т.д. и т.п. Изначально симптомы непостоянны, то есть возникают, когда локоть находится в согнутом положении (разговор по телефону, к примеру). Постепенно симптомы прогрессируют до очень сильной слабости. Развивается когтеобразная деформация IV-V пальцев. Выглядит приблизительно так (почему приблизительно? Потому что это моя рука, а у меня нет "когтистости", я просто попыталась ее изобразить):

V палец отведен от IV (симптом Вартенбурга):

Кроме того, нарушается сгибание IV и V пальцев.
Также становится невозможным сведение и разведение пальцев.
Ну, и в конечном итоге мышцы кисти атрофируются и межкостные промежутки западают. Зрелище, надо сказать, не самое приятное.
Однако, даже если все симптомы вроде подходят, не стоит быть на 100% уверенным в диагнозе (собственно, для этого и нужно обратиться к врачу, ведь он долго учился различать одинаковое).
Как уже говорилось выше, проблемы могут таиться и в других местах, например, в шейном отделе позвоночника (казалось бы, какая шея, если пальцы онемели?) или в плечевом сплетении.
Так как же узнать, он это или не он? Для этого существуют специальные тесты.
Симптом Тинеля. Если слегка постучать по нерву (в том месте, где бывает очень неприятно при ударе, например, об угол), то боль и "мурашки" в пальцах усилятся. Иногда этот симптом бывает выражен очень сильно, так что даже при легком прикосновении пациент чувствует сильный "удар током" в пальцы. Но если заболевание только началось, или, наоборот, срок заболевания длительный, то симптом Тинеля может быть отрицательным. Почему? Потому что он присутствует только там, где происходит регенерация нервных структур.
Симптом Wadsworth - если максимально согнуть руку в локтевом суставе и подождать около двух минут, то онемение в зоне иннервации локтевого нерва усиливается. Этот тест очень специфичен. Он положителен только при синдроме кубитального канала.
Что еще может помочь поставить диагноз?
Например, банальная рентгенография. Если компрессия нерва вызвана, скажем, оссификатом, то его прекрасно будет видно на рентгенограмме.
УЗИ - можно увидеть, изменен ли нерв и на каком уровне, увидеть неврому и утолщенные стенки канала.
ЭНМГ (электронейромиография) - позволяет определить уровень компрессии.
Правда, я не специалист в функциональной диагностике, поэтому подробностей не знаю.
Как лечить?
Если симптомы преходящие, или умеренные, и нет атрофии мышц, то лечить нужно консервативно.
Пункт первый – необходимо не допускать действий, при которых происходит давление на нерв.
Что это значит?
Когда вы работаете за компьютером, то локоть должен быть согнут под углом 30°, а кисть должна быть в нейтральном положении (то есть, не нужно ее сгибать под разными углами).
Если вы разговариваете по телефону, используйте гарнитуру.
Когда вы спите, не сгибайте руки в локтевых суставах, иначе повышается давление на локтевой нерв. Для этого даже существуют специальные шины.
Вообще, стоит избегать положений, при которых рука сильно согнута в локтевом суставе, или движений, при которых приходится часто и сильно сгибать локоть.
Второе - лекарственная терапия.
Нестероидные противовоспалительные препараты (но говорят, что они особо не помогают).
Кортикостероиды тоже не наш метод (есть опасность попасть в сам нерв, что не есть хорошо, а еще может развиться некроз подкожно-жировой клетчатки), хотя есть работы, где говорится о хорошей эффективности КС.
Витамины группы В - нейромультивит, мильгамма.
Нейромедин – ингибитор антихолинэстеразы. Улучшает проводимость нервов.
Если консервативное лечение не эффективно (только не нужно через неделю бежать к доктору, и говорить, что ничего не помогает, потерпите пару-тройку месяцев), или вы больше не в силах терпеть столько ограничений, то в этом случае проводится операция. Существует несколько вариантов операций, но все они сводятся к одному: устранить компрессию локтевого нерва, освободить нерв из заточения. Операция может выполняться как открыто, так и эндоскопическим способом.
Как-то так. :)
Конечно, здесь всего не опишешь. Да и не нужно. Для этого есть специально обученный доктор, который все знает.
Если я кому-то помогу, это хорошо.
Критика (обоснованная) приветствуется, дополнения принимаются.
Читайте также:


