Артроз суставов лечение жировой тканью
Артроз — заболевание, симптомы которого должен знать каждый. Эта опасная и очень распространенная патология на ранней стадии может быть почти незаметна, однако, прогрессируя, способна причинять нестерпимую боль и даже привести к инвалидности. О том, как этого избежать, поговорим в нашей статье.

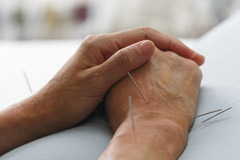


Почему возникает артроз и когда следует приступать к его лечению
Остеоартроз, или деформирующий артроз, представляет собой заболевание, которое заключается в разрушении и истончении суставной хрящевой ткани. При этом ткань сустава становится более рыхлой и разрастается, приводя в итоге к появлению костных отростков и воспалению внутри сустава.
На ранней стадии больные испытывают небольшой дискомфорт при движениях, на который могут не обращать внимания. На второй стадии заболевания возникают сильные боли, приводящие к ограничению подвижности сустава. Третья стадия, помимо болей, сопровождается полным или почти полным разрушением суставной хрящевой ткани. Еще несколько десятилетий назад больные с третьей стадией артроза оказывались прикованными к инвалидному креслу. Сегодня возможности медицины значительно расширились, и в случае полной деградации хрящевой ткани пациентам предлагается операция по протезированию.
Если во второй половине ХХ века болезнь диагностировали преимущественно у лиц старше шестидесяти лет, то сейчас исследователи говорят о повышенной заболеваемости уже после сорока. Группа риска довольно обширна: в нее входят не только граждане старше указанного возраста, но и лица, занятые физическим трудом, страдающие избыточным весом, спортсмены, те, кто перенес травмы или имеет генетическую предрасположенность. Заболеванию больше подвержены женщины, нежели мужчины.
Существенно замедлить развитие артроза, помочь сохранить подвижность конечностей и избежать серьезного хирургического вмешательства можно при помощи своевременной терапии — вот почему так важно при первых же симптомах обратиться к ревматологу.
С точки зрения европейской медицины, лечение такого серьезного заболевания, как артроз, требует комплексного подхода с учетом симптоматики на различных стадиях заболевания. В комплекс лечебных мер, кроме приема лекарственных препаратов, включают мероприятия по снижению веса, кинезиотерапии, физиотерапии, а при необходимости назначают хирургическое вмешательство. Программа лечения составляется врачом-ревматологом с учетом локализации болезни, особенностей организма пациента, но обязательно включает в себя целый спектр действий, направленных на борьбу с проявлениями заболевания.
Взгляд же традиционной китайской медицины (ТКМ) на лечение артроза отличается. Основными причинами заболевания, приводящими к истончению и деформации хрящевой ткани, с точки зрения ТКМ, являются нарушения обменных процессов, патологии эндокринной и лимфатической систем, снижение иммунитета. Именно на устранение данных причин и направлено воздействие методов китайской медицины. При этом в случае положительной динамики устраняются и симптомы болезни.
Именно поэтому сегодня все чаще можно встретить мнение специалистов о необходимости сочетания методов западной и восточной медицины [1] .
Первой задачей, возникающей при лечении артроза, становится снятие боли и воспаления в суставе. Для этого назначают нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен, кеторолак, пироксикам, диклофенак и их производные — в форме таблеток, инъекций, гелей, мазей или ректальных свечей. Помните, что применение этой группы лекарств лишь снимает основные симптомы недуга. Более того, длительный прием НПВП способен ускорить процесс разрушения хрящей, поэтому применять их необходимо с большой осторожностью и только по назначению врача.
В тяжелых случаях и при низкой эффективности лечения нестероидными противовоспалительными препаратами для устранения боли и воспаления применяют кортикостероиды. Как правило, их вводят в организм в виде инъекций непосредственно в капсулу сустава. Кортикостероиды при длительном применении могут ухудшать состояние хрящей, поэтому назначают их лишь при сильных болях. Как и НПВП, данная группа медикаментов служит для устранения болевых ощущений и воспаления и не замедляет течение артроза.
Хондропротекторы являются одной из самых важных составляющих медикаментозного лечения артроза: они насыщают хрящевые ткани питательными веществами, стимулируя рост клеток. К группе хондропротекторов относится, например, глюкозамин, выпускаемый в форме таблеток или капсул. Не следует ожидать быстрого эффекта от применения хондропротекторов: улучшение состояния хрящей можно заметит лишь после длительного приема препаратов. Кроме того, они не помогут в том случае, если болезнь достигла третьей, самой тяжелой, стадии.
В китайской медицине восстановление здоровья сустава начинается с диагностики, во время которой оценивается общее состояние организма и выявляется первопричина артроза. Затем доктор составляет программу воздействия на биологически активные точки. Комплексное лечение артроза включает в себя следующие методы ТКМ:
При этом основное внимание уделяется иглорефлексотерапии как наиболее эффективному методу лечения в традиционной китайской медицине. Результаты терапии во многом зависят от квалификации специалиста. Находясь в руках умелого врача, пациент в скором времени сможет отметить улучшение самочувствия, сопровождающееся снятием боли, восстановлением подвижности суставов, укреплением иммунитета, нормализацией кровообращения и обмена веществ [2] .
- Пункция (малоинвазивное вмешательство). Применяется и для диагностики заболевания. В суставную капсулу вводят иглу, забирая часть жидкости, — это позволяет получить материал для анализов, снизить нагрузку на капсулу, а при необходимости еще и ввести кортикостероидные препараты непосредственно в очаг воспаления.
- Артроскопия диагностическая. Артроскопия представляет собой введение специального аппарата артроскопа через микроразрезы в коже. Это позволяет тщательно обследовать сустав, а также удалить отделившиеся фрагменты хрящей, устранив причины воспалительного процесса и болей.
- Остеотомия коррегирующая. Суть этой хирургической процедуры заключается в подпиливании костей больного с их последующей фиксацией под другим углом. Операция позволяет снизить нагрузку на сустав и устранить боли на длительный период. Такое радикальное воздействие назначается нечасто — слишком велика нагрузка на организм пациента и слишком продолжителен срок реабилитации.
- Эндопротезирование. В тех случаях, когда иные виды лечения не помогли, а болезнь полностью или почти полностью разрушила суставы, их заменяют протезами из пластика, металла или керамики. Эндопротезирование — тяжелая и дорогостоящая операция, требующая продолжительной реабилитации. Многих пациентов в течение нескольких месяцев после хирургического вмешательства мучают боли. Однако эндопротезирование для больного зачастую является единственной альтернативой перспективы быть обездвиженным. Срок службы современных протезов достигает двадцати лет, и все эти годы пациент сможет жить полноценной жизнью.
Несмотря на общие черты в симптоматике, артроз разных суставов имеет свои признаки и особенности лечения. Например, использование мазей при артрозе тазобедренного сустава неэффективно из-за мышечной и жировой ткани, препятствующей попаданию препарата к месту воспаления. Зато те же мази хорошо показывают себя при нанесении на коленный или локтевой сустав. Давайте рассмотрим, какие симптомы характерны для артроза суставов (голеностопного, коленного, локтевого, плечевого, пальцев рук и тазобедренного) и какое лечение подходит каждому из случаев.
Чтобы избежать возникновения артроза, особенно при наличии предрасположенности, следует придерживаться простых правил: носить удобную обувь, поддерживать физическую активность, соблюдая при этом меру при нагрузках, избегать травм и переохлаждения. Для профилактики заболевания особенно важно поддерживать нормальный вес, ведь каждый лишний килограмм увеличивает нагрузку на суставы.
«Болезненные симптомы при артрозе являются следствием дегенеративно-дистрофических изменений в тканях сустава. При лечении, которое после необходимых диагностических процедур назначают специалисты по китайской медицине, целью является не просто снятие болезненных симптомов, а в первую очередь устранение самих причин возникновения патологии. Обычно прибегают к иглорефлексотерапии — воздействию на 300 активных точек тела очень тонкими стерильными иголками. Дополнительно может быть показан точечный массаж туйна, моксотерапия (прогрев полынными сигарами), а также фитотерапия.
* Лицензия на оказание медицинских услуг №ЛО-77-01-000911 от 30 декабря 2008 года выдана Департаментом здравоохранения города Москвы.

- Суть метода
- Показания
- Как проходит процедура?
- Использование стволовых клеток
- Как делают уколы стволовых клеток?
- Механизмы действия
- Трансплантация стволовых клеток в сустав
Терапия стволовыми клетками в России стремительно развивается. Это мировая тенденция. В клеточных технологиях врачи видят основные достижения, которые ждут медицину в двадцать первом веке. Они в наибольшей мере внедрены в онкогематологическую практику. На втором месте по частоте и эффективности использования клеточных технологий стоит ортопедия и травматология. В России уже есть клиники, врачи которых вводят стволовые клетки в сустав колена с целью лечения артроза, и достигают хороших результатов терапии. Эти клетки они получают из жировой ткани.
Суть метода

Закачивание собственного жира в суставы – новый метод лечения артроза, травматических повреждений хрящей и связок. Он является источником стволовых клеток, которые способны восстанавливать практически любые ткани.
Стволовые клетки выделяются костным мозгом и постоянно циркулируют в крови. Они принимают участие в регенераторных процессах: восстанавливают органы человека в случае их повреждения. Но сустав кровоснабжается плохо. Туда стволовые клетки в адекватных количествах попросту не попадают. В такой ситуации на помощь приходит жировая ткань. Она хорошо васкуляризирована (содержит много кровеносных сосудов) и является одним из лучших источников стволовых клеток.
Они способны встраиваться в костную, хрящевую ткань, помогают быстрее сращивать сухожилия и связки в случае их разрыва. Поэтому они идеально подходят для лечения болезней суставов.
Показания
Чаще всего практикуется введение жира в сустав при артрозе. Процедура также используется при травматических повреждениях крупных суставов, остеонекрозе бедренной кости. Лечение гонартроза жировыми клетками пока что не внедрено повсеместно. Это не методика первого выбора, потому что она новая. Но процедура уже хорошо себя зарекомендовала в развитых странах, таких как Германия и США, где одобрена для использования в ортопедии с 2016 года.
Лечение артроза коленного сустава стволовыми клетками обычно используется в таких случаях:

начальные стадии заболевания, когда необходимости в хирургическом лечении ещё нет, но пациента мучают хронические боли в суставе;
неэффективность консервативных методов: физиотерапии, лечебной физкультуры, обезболивающих препаратов;
поздние стадии остеоартроза, когда операция противопоказана по медицинским причинам, либо пациент от неё отказывается.
Лечение гонартроза стволовыми клетками позволяет уменьшить боль, снизить выраженность функциональных нарушений (улучшить подвижность сустава), замедлить развитие болезни. Клеточная терапия способствует регенерации хрящевой ткани. Вполне вероятно, что её широкое внедрение позволит в будущем уменьшить потребность населения в эндопротезировании – травматичной операции, при которой собственный сустав человека полностью удаляют, а на его место ставят искусственный эндопротез.
Как проходит процедура?
Лечение суставов жиром из живота проходит в два этапа. Вначале доктор проводит забор жира из передней жировой стенки. Он отсасывает его через небольшой прокол. Процедура не болезненная благодаря использованию местной анестезии или общего наркоза. При выборе способа обезболивания врач учитывает пожелания пациента.
После забора жировая ткань препарируется с использованием специального устройства. Полученный материал вводится внутрь колена. Жир находится там длительное время, являясь источником мезенхимальных стволовых клеток.
Преимущества:
минимально инвазивная операция, которая длится 30 минут;
может быть выполнена без общего наркоза;
не требуется госпитализация: пациент возвращается домой в день проведения процедуры, а затем лишь посещает врача для выполнения перевязки;
так как пересаживаются собственные жировые клетки, а не донорские, риск иммунных реакций сведен к нулю;
жировая ткань не центрифугируется, что позволяет сохранить наибольшее количество функциональных стволовых клеток.
Использование стволовых клеток
Не только уколы жира в коленный сустав, но и трансплантация выделенных из жировой ткани стволовых клеток помогает восстановить целостность хрящевой поверхности. Эта методика позволяет продлить жизнь собственному суставу, отсрочив необходимость в эндопротезировании, либо вовсе отказавшись от него.

Основными источниками получения мезенхимальных стволовых клеток в настоящее время являются жировая ткань и костный мозг. Причем в жировой ткани их содержится в 100-1000 раз больше на единицу объема. Выделяемые из жира стволовые клетки:
генетически более стабильны при длительном культивировании;
имеют низкий коэффициент старения;
обладают высокой пролиферативной активностью.
Жировую ткань легко получить под местной анестезией. Из липоаспирата получают стромально-васкулярную фракцию. Она используется в качестве источника не только мезенхимальных стволовых клеток, но и других типов клеток, принимающих участие в регенерации тканей. В их числе предшественники:
Стволовые клетки не только замещают дефекты гиалинового хряща. Они также оказывают иммуномодулирующее и противовоспалительное действие.
Клеточная терапия стволовыми клетками имеет доказанную высокую безопасность. Ряд исследований подтвердили эффективность метода при начальных стадиях деформирующего остеоартроза. Установлено, что процедура введения увеличивает толщину гиалинового хряща. При необходимости возможно замещение дефектов хрящевой поверхности путем артроскопической трансплантации (пересадки) стволовых клеток, закрепленных на фибриновом клее (матрице).
Как делают уколы стволовых клеток?

Врач получает липоаспират в ходе проведения процедуры липосакции. Его отмывают физраствором и забуференными фосфатами. Затем подвергают ферментативной диссоциации. После завершения инкубации фермент инактивируют, клеточную суспензию отмывают. Нерасщепленные жировые фрагменты удаляют при помощи специального фильтра.
В результате получают ядросодержащие клетки. Их называют стромально-васкулярной фракцией. Для введения в колено может изготовляться суспензия, содержащая стволовые клетки. Перед введением оценивается их количество и жизнеспособность.
В сустав вводят несколько миллилитров суспензии. Врач может выполнять внутрисуставную инъекцию под контролем УЗИ. В дальнейшем оцениваются результаты. Обычно через 1 неделю у пациента уменьшается боль, через 1 месяц улучшается качество жизни, через 6 месяцев всё ещё сохраняются положительные эффекты, достигнутые с помощью введения в сустав стволовых клеток из жировой ткани. Через 3 месяца на УЗИ можно увидеть утолщение гиалинового хряща, что свидетельствует о том, что под действием терапии он действительно лучше регенерирует.
Механизмы действия
Стромально-васкулярная фракция, полученная из жировой ткани, работает в первую очередь за счет присутствия в ней мезенхимальных стволовых клеток. Они оказывают выраженное трофическое действие за счет секреции:
О лечении артроза стволовыми клетками в Москве отзывы можно встретить разные, но в большинстве своём они позитивные. У пациентов быстро уменьшается боль, а через несколько месяцев обнаруживается положительная динамика по данным инструментальных исследований. Быстрый и выраженный клинический эффект во многом связан с тем, что полученные из жировой ткани клетки вводятся именно в сустав, а не в кровоток пациента. Хондрогенез усиливает не только стромально-васкулярная фракция, но и синовиальная жидкость, реагирующая на введение препарата.
Трансплантация стволовых клеток в сустав

В лечении суставов стволовыми клетками в Москве могут использоваться технологии, позволяющие замещать небольшие дефекты гиалинового хряща. Они нередко формируются в результате травмы. При этом самостоятельное восстановление хрящевой ткани практически невозможно. Без использования медицинских процедур хрящ регенерирует очень плохо, потому что практически не кровоснабжается. Метаболические процессы в нем протекают очень медленно. Поэтому хрящ быстрее разрушается под действием трения, чем восстанавливается.
Дефекты хрящевой поверхности вызывают хроническую боль. К тому же, патологические изменения продолжают прогрессировать. В качестве паллиативной меры может быть использован метод трансплантации стволовых клеток из жировой ткани. Они фиксируются на фибриновом клее. В результате заполнения дефекта стволовые клетки преобразуются в хрящевую ткань и замещают дефект.
В процессе лечения проводится две хирургические операции. Вначале врач берет 100-300 мл подкожного жира из области живота. Процедура обычно выполняется под местной анестезией. Затем из жировой ткани получают около 10 миллионов стволовых клеток. Они фиксируются фибриновым клеем. В ходе артроскопической операции врач вводит фиксированные стволовые клетки в область хрящевого дефекта. Клинические исследования этого метода лечения показывают сохранение терапевтического эффекта даже через 4-5 лет наблюдения.
Инъекции жира в коленный сустав в Москве используются всё чаще. Это эффективный метод восстановления разрушенного патологическим процессом хряща. Цена введения жира в коленный сустав сопоставима с другими оперативными методиками лечения остеоартроза или других заболеваний суставов. При этом эффективность этого способа терапевтического воздействия достаточно высокая: через несколько месяцев наблюдается не только снижение боли, но и увеличение толщины гиалинового хряща. Таким образом, процедура лечения стволовыми клетками влияет не только на симптоматику заболевания, но и на его исход. Она позволяет отсрочить потребность в эндопротезировании или вовсе избежать операции по замене сустава.
Как действует плазмолифтинг

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
При артрозах, как и при другой патологии важно восстановить поврежденных клетки и ткани. После структурного и клеточного восстановления решаются появившиеся проблемы: проходит болезненность, восстанавливается подвижность и осевой угол подвижности сустава, уходит отечность и покраснение. С этим помимо нестероидных противовоспалительных средств поможет справиться плазмолифтинг.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Суть процедуры — использование собственной плазмы. Метод называют также аутоплазмотерапия.
Плазма вводится в полость сустава и начинает действовать. В веществе содержатся биологически активные компоненты, которые запускают регенерацию. При этом поврежденные клетки замещаются здоровыми новообразованными. Последние являются дочерними клетками здоровых взрослых компонентов хрящевой ткани.
Еще один механизм регенерирующих процессов хрящевой и костной структур сустава — активация стволовых клеток, заложенных в костном мозге полых трубчатых костей. Это универсальные тельца, которые в закладке недифференцированы и могут разрастись в любую ткань.
Может показаться, что это вредно и опасно, так как суставная сумка имеет гематоартикулярный барьер (кровь не смешивается с синовиальной жидкостью). В противном случае, при нарушении этой границы и попадании кровяных телец в синовию и на поверхность хряща в центральную иммунную систему поступают сигналы о чужеродном агенте, так как они не знакомы с хрящевой тканью и не знают о ее наличии. Тогда вырабатываются аутоантитела в ответ на собственную ткань, которые разрушают целостность и функцию структуры.
В этом случае важно акцентировать внимание на том, что используется плазма — жидкая часть крови, очищенная от телец кровяной системы. В ней содержатся только система комплемента, которая запускает иммунные механизмы и активаторы регенерации, и противосвертывающие факторы
Синовит
Синовит — острое воспаление синовиальной оболочки сустава, которое сопровождается скоплением жидкости в суставной полости. Собравшийся транссудат или экссудат вызывает чувство распирания, сильные боли, ограничение подвижности колена. Из-за всего этого больному становится трудно ходить.
Характерными симптомами заболевания являются баллотирование надколенника и наличие флюктуации при пальпации коленного сустава. Выявить и идентифицировать эти признаки может опытный врач. Для этого ему нужно лишь осмотреть и ощупать больное колено.
- серозный. Характеризуется скоплением невоспалительного транссудата. Развивается после легких травм, ушибов, падений на колено. Может иметь аллергическую природу или возникать на фоне хронических дегенеративно-деструктивных заболеваний суставов;
- гнойный. Сопровождается скоплением в суставной полости воспалительного экссудата. Причина гнойного синовита — занесение инфекции (чаще из внешней среды). Спровоцировать развитие патологии могут проникающие ранения колена, воспалительные заболевания кожи и мягких тканей нижних конечностей;
- серозно-фибринозный. Сопровождается образованием серозного выпота, в котором находятся фибриновые нити. Развивается после сильных ушибов, гемартрозов, вывихов, подвывихов коленного сустава;
- пигментно-виллезный. Возникает вследствие незначительных травм, приводит к пролиферативно-диспластическим изменениям синовиальной оболочки. В суставной полости может собираться до 200 мл выпота.

При скоплении небольшого количества невоспалительной жидкости синовит лечат консервативно. Больной сустав туго бинтуют, а нижнюю конечность иммобилизируют, придают ей возвышенное положение. Пациенту назначают УВЧ, электрофорез с новокаином или УФ-облучение. Если в суставной полости находится много выпота, человеку выполняют лечебную пункцию для его удаления.
При затяжном течении синовита больным назначают электрофорез с гиалуронидазой или фонофорез с кортикостероидами. Если патология имеет хроническую форму и доставляет человеку массу страданий, выполняют синовэктомию. В ходе операции врачи удаляют воспаленную синовиальную оболочку.
Бурсит – это острая, подострая или хроническая болезнь, для которой характерно воспаление суставных сумок коленного сустава. Поражаться может подкожная, подфасциальная или подсухожильная сумка. По характеру выпота бурсит бывает гнойным, серозным, геморрагическим и фибринозным. Клиническая картина заболевания зависит от его причины, формы и характера скопившейся жидкости.

- боль в области коленной чашечки, усиливающаяся при движениях;
- боли при сгибании и разгибании колена;
- отечность, покраснение кожи, повышение температуры в области коленного сустава;
- снижение трудоспособности, ухудшение сна;
- головная боль, лихорадка, слабость, апатия, потеря аппетита и другие признаки интоксикации (при гнойном бурсите).
Какова тактика лечения бурсита? При легком течении болезни на колено накладывают давящую повязку, а нижней конечности обеспечивают полный покой. Вместе с этим могут применять медикаментозное лечение и физиотерапию.
При остром гнойном и тяжелом хроническом бурситах выполняют лечебную пункцию. В ходе манипуляции скопившийся выпот удаляют, а суставную полость промывают растворами антисептиков и антибиотиков. После операции человек проходит непродолжительную реабилитацию.
Среди всех бурситов выделяют кисту Бейкера. Патология развивается на фоне воспалительных болезней коленных суставов. Причинами могут быть травмы, гонартроз, ревматоидный артрит, хронический синовит. У людей с кистой Бейкера в подколенной ямке формируется большое опухолевидное образование. Оно вызывает дискомфорт и некоторые трудности при ходьбе. Заболевание имеет хроническое течение.
Для патологии характерно воспаление околосуставных тканей (сухожилий, связок, мышц, капсулы) без вовлечения в процесс самого сустава. Патология чаще встречается у людей старше 50 лет. Заболевание нередко сопровождается отложением солей кальция в связках и мышечных сухожилиях.
Факторы, способствующие развитию периартрита:
- постоянные переохлаждения;
- тяжелая физическая работа;
- длительное ежедневное пребывание на ногах;
- частая травматизация коленей;
- малоподвижный образ жизни;
- эндокринные и гормональные нарушения;
- атеросклероз;
- хронические артриты, артрозы.

Для данного заболевания коленного сустава более характерно хроническое течение. Лечат патологию с помощью медикаментозных средств, тепловых и физиотерапевтических процедур. При тяжелом течении болезни показано хирургическое вмешательство. В ходе операции врачи удаляют спайки и кальцификаты, ограничивающие подвижность сустава.
Не путайте термины периатрит и полиартрит. Это разные понятия. При периартрите воспаляются околосуставные ткани, при полиартрите – сразу несколько суставов разной локализации.

Чаще всего гонартриты возникают у лиц с полиартритом – множественным поражением суставов различной локализации. К острому воспалению могут приводить перенесенные инфекционные заболевания и ИППП (хламидиоз, уреаплазмоз, микоплазмоз). Хронические воспалительные процессы обычно развиваются на фоне ревматоидного артрита, подагры, остеоартрита, некоторых других патологий.
Основные симптомы данной группы болезней коленных суставов:
- ограничение подвижности колена;
- боли, интенсивность которых зависит от тяжести патологии;
- легкая отечность мягких тканей;
- покраснение кожных покровов вокруг колена;
- локальное повышение температуры,
- неприятный хруст в колене при движениях.
В зависимости от причины и механизма развития выделяют несколько видов гонартрита.
Возникает из-за проникновения патогенных микроорганизмов в суставную полость. Микробы могут заноситься из внешней среды при травмах или оперативных вмешательствах. Также они могут попадать туда из очагов инфекции в организме гематогенным или лимфогенным путем. Инфекционный артрит обычно сопровождается скоплением гноя, удалить который можно с помощью пункции.
Обычно развивается после перенесенных урогенитальных и кишечных инфекций. Патология чаще всего поражает мужчин в возрасте 20-40 лет. Причина реактивного артрита — повреждение тканей сустава иммунными комплексами. В суставной полости скапливается негнойный транссудат. Реактивный гонартрит обычно хорошо поддается консервативному лечению.
Поражает в основном женщин, которые более 10 лет страдают ревматоидным артритом мелких суставов кисти. Такой гонартрит имеет хроническое, медленно прогрессирующее течение. Медикаментозная терапия позволяет облегчить самочувствие больной и замедлить развитие болезни. Однако полностью вылечить болезнь невозможно.
Для подагры характерен острый рецидивирующий артрит пястно-фалангового сустава большого пальца стопы. В некоторых случаях может развиваться гонартрит. Причина — отложение солей мочевой кислоты в тканях суставов. Для успешной борьбы с подагрической формой требуется специальная диета и медикаментозная терапия.
Воспаление коленного сустава возникает вследствие кровоизлияний в синовиальную полость, разрывов связок, отрывов менисков, повреждений хрящей или суставной капсулы. Непосредственная причина развития патологии — занесение инфекции или механическая травматизация сустава.
Тендинитом называют воспалительное поражение сухожилий с их последующей дегенерацией. В процесс вовлекается собственная связка надколенника. Патологией страдают в основном спортсмены и лица, ведущие активный образ жизни. Тендинит считается профессиональным заболеванием футболистов, теннисистов, баскетболистов, легкоатлетов и т. д.
- боли, которые усиливаются при активных движениях и исчезают после отдыха;
- неприятные ощущения при надавливании на пателлярную связку;
- локальная отечность, покраснение кожи;
- незначительное ограничение движений в колене.
Чтобы избавиться от тендинита, больному требуется на время отказаться от физических нагрузок и занятий спортом. Человеку рекомендуют покой, а пораженный сустав иммобилизируют с помощью гипсовой или пластиковой лангеты. Из лекарственных препаратов обычно назначают нестероидные противовоспалительные средства (Диклофенак, Ибупрофен) в мазях или таблетках. После затихания воспалительных процессов к лечению добавляют ЛФК, массаж, физиотерапию.
Если болезнь сопровождается нестерпимыми болями в коленном суставе, пациенту выполняют лекарственную блокаду. Ее суть заключается в инъекционном введении стероидных гормонов (Гидрокортизон, Дипроспан). Кортикостероиды оказывают мощное противовоспалительное и обезболивающее действие, помогая быстро победить болезнь.
Наиболее распространенная болезнь коленных суставов. По статистике, каждый третий человек, имеющий проблемы с коленями, страдает именно от этой патологии. Деформирующий остеоатроз обычно развивается в возрасте более 40 лет. Чаще всего страдают женщины, спортсмены, лица с избыточной массой тела и люди, выполняющие тяжелую физическую работу.
Деформирующий гонартроз – это хроническое дегенеративно-дистрофическое заболевание, ведущее к постепенному разрушению внутрисуставных хрящей. При отсутствии адекватной терапии патология ведет к прогрессирующему снижению работоспособности и даже инвалидности. Но правильное своевременное лечение не позволяет избавиться от остеоартроза, а всего лишь замедляет его развитие.
На начальных стадиях симптомы этой болезни коленного сустава слабо выражены или вовсе отсутствуют. Со временем больного начинают беспокоить ноющие боли в суставе, возникающие после резкого вставания со стула, во время ходьбы, при подъеме по лестнице. Вскоре заболевание приводит к выраженному нарушению подвижности колена.
Таблица 2. Степени развития гонартроза
| Степень | Клиническая картина | Лечение | Течение и прогноз |
| I | Периодические несильные боли, исчезающие после отдыха. Незначительная, быстропроходящая отечность. Отсутствие деформации | Коррекция образа жизни, лечебная физкультура, ношение ортопедической обуви. Обезболивающие мази, хондропротекторы в виде таблеток | Не мешает человеку вести привычный образ жизни. Вызывает некоторый дискомфорт при физических нагрузках. При адекватном лечении не прогрессирует и не приводит к осложнениям |
| II | Частые выраженные боли, характерный хруст. Появление скованности, затрудненности при движениях. Начальная деформация коленных суставов | ЛФК, физиотерапия, массаж. Применение обезболивающих, противовоспалительных средств, хондропротекторов, препаратов кальция. Фонофорез с гидрокортизоном или внутрисуставное введение кортикостероидов | Затрудняет выполнение простых действий и мешает человеку вести привычный образ жизни. Правильное консервативное лечение улучшает состояние больного, приостанавливает разрушение суставных хрящей |
| III | Постоянные сильные боли при ходьбе, резкое ухудшение подвижности колена. Заметное увеличение объема, деформация сустава | Лекарства, ЛФК, медикаментозная терапия малоэффективны. Они незначительно облегчают самочувствие человека, но не помогают полностью избавиться от неприятных симптомов | Вызывает резкое снижение трудоспособности. Чтобы избавиться от постоянных болей, снова начать нормально ходить, человеку требуется операция |
Особенность патологии — ее развитие в молодом возрасте. Болезнью Кенига страдают мужчины 15-30 лет. Считается, что заболевание возникает из-за локального нарушения кровообращения в костях, вызванного тяжелыми физическими нагрузками или травмами. Это приводит к появлению зоны некроза (омертвения) в суставном хряще. В последующем поврежденный участок хряща отрывается и начинает мигрировать по синовиальной полости.
Для лечения суставов наши читатели успешно используют Сусталайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…

Основной симптом болезни коленных суставов — артралгия. Поначалу боль появляется периодически, имеет ноющий характер. Со временем она усиливается, а вскоре становится постоянной. При отсутствии лечения у человека развиваются синовит и деформирующий остеоартрит.
Наиболее современным эффективным методом лечения болезни Кенига является артроскопия коленного сустава. С помощью этой операции можно удалить фрагменты хряща, провести ревизию суставной полости.
Патология относится к остеохондропатиям – заболеваниям коленного сустава, которые сопровождаются асептическим разрушением костной ткани. Повреждается ядро большеберцовой кости. Причина — частая травматизация нижних конечностей в период активного роста скелета. Болезнью Осгуда-Шляттера страдают в основном мальчики и парни в возрасте 10-18 лет. Поражаться может одно или сразу оба колена.
- резкая боль в колене при крайнем сгибании/разгибании ноги;
- неприятные ощущения при надавливании на бугристость большеберцовой кости;
- легкая отечность мягких тканей, локальное повышение температуры;
- трудности при поднятии по лестнице, приседании, езде на велосипеде.
Заболевание в большинстве случаев проходит самостоятельно спустя 1-2 года. Дети выздоравливают, как только у них завершается формирование скелета — к 17-19 годам. В некоторых случаях ребенку требуется лечение. При выраженной деструкции большеберцовой кости показано хирургическое вмешательство. Во время операции врачи удаляют разрушенные костные фрагменты.
Для лечения и профилактики БОЛЕЗНЕЙ СУСТАВОВ и ПОЗВОНОЧНИКА наши читатели используют метод быстрого и безоперационного лечения, рекомендованный ведущими ревматологами России, решившими выступить против фармацевтического беспредела и представивших лекарство, которое ДЕЙСТВИТЕЛЬНО ЛЕЧИТ! Мы ознакомились с данной методикой и решили предложить её вашему вниманию.Читать подробнее…
Читайте также:


