Артроз сустава у грудничка

Врожденная дисплазия тазобедренного сустава диагностируется у трех новорожденных из тысячи обследованных детей. На патологию указывают ограничение отведения бедра, асимметричное положение бедренных и ягодичных складок. Лечение дисплазии у новорожденных преимущественно консервативное с использованием ортопедических приспособлений, проведение физиотерапевтических и массажных процедур.
Что такое дисплазия тазобедренных суставов
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
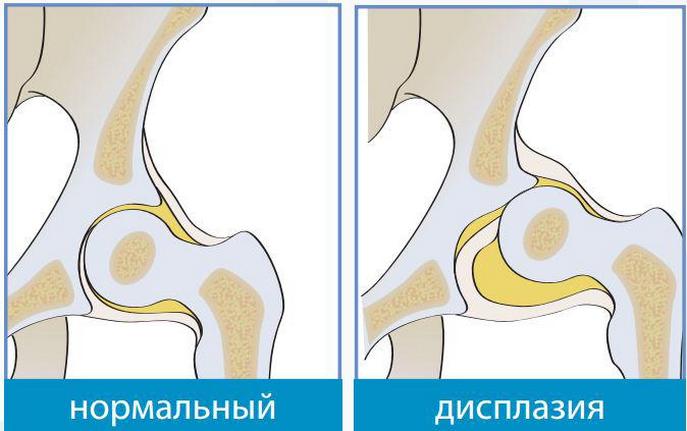
Дисплазией тазобедренного сустава (ТБС) называется врожденная патология, провоцирующая частые вывихи или подвывихи. При рождении ТБС младенца еще окончательно не сформирован. Вертлужная впадина уплощена, расположена почти вертикально, а головку бедренной кости удерживают только эластичная круглая связка, вертлужная губа и суставная капсула.
На определенном этапе эмбриогенеза происходит сбой — нарушается развитие связок, хрящевых и костных структур или мышечных тканей. Головка бедра уже не удерживается в вертлужной впадине, а периодически смещается или полностью выскальзывает из нее. Дисплазии разнятся степенью недоразвития ТБС. У новорожденных диагностируются как грубые нарушения, так и повышенная подвижность на фоне слабого связочного аппарата.
Классификация
В основе классификации дисплазии лежит нарушение развития определенного отдела тазобедренного сустава. При ацетабулярной патологии неправильно формируется вертлужная впадина — ее размер уменьшен, а хрящевой ободок недоразвит. Для дисплазии бедренной кости характерно нарушение угла сочленения шейки бедра с его телом. А ротационная патология проявляется изменением геометрии костей в горизонтальной плоскости.
Также детские ортопеды классифицируют дисплазии новорожденных в зависимости от тяжести недоразвития ТБС. Степень патологии всегда становится определяющим фактором при выборе методов лечения.
| Степень тяжести дисплазии ТБС | Характерные особенности патологии |
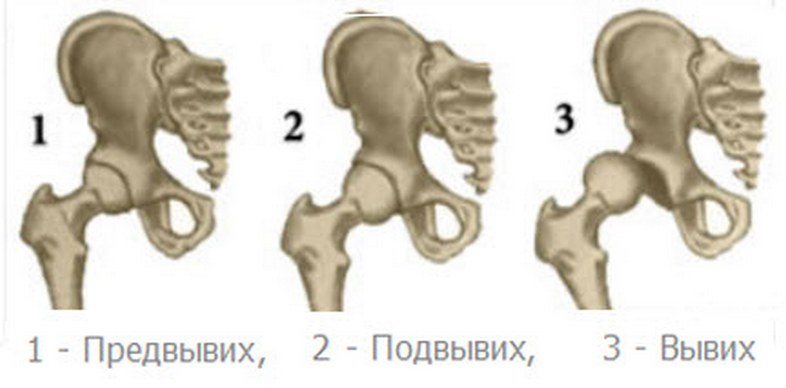
| Первая (предвывих) | Костно-хрящевые элементы недоразвиты, мышцы и связки патологически не изменены, головка бедренной кости не отклонена |
| Вторая (подвывих) | Недоразвитие костных и хрящевых структур ТБС стало причиной смещения (дислокации) бедренной головки кверху и кнаружи |
| Третья (вывих) | Суставные поверхности не контактируют друг с другом, что приводит к выскальзыванию головки бедренной кости из вертлужной впадины |
![]()
Почему возникает заболевание
Дисплазия ТБС является мультифакторной патологией. Считается доказанной теория наследственной предрасположенности. Недоразвитие тазобедренного сустава в 10 раз чаще наблюдается у новорожденных, родители которых страдали нарушением внутриутробного формирования ТБС.

Существуют и другие теории, объясняющие происхождение дисплазии:
- повышенный уровень прогестеронов на поздних сроках вынашивания беременности, вырабатывающихся в организме для расслабления мышц, связок, подготовки родовых путей;
- воздействие токсичных веществ, прием матерью в период беременности определенных препаратов (глюкокортикостероиды, цитостатики), негативно влияющих на кости, хрящи, связочно-сухожильный аппарат.
Дисплазия тазобедренного сустава также может быть спровоцирована ягодичным предлежанием плода, нехваткой в организме женщины витаминов, микроэлементов, ограничением подвижности плода в матке, в том числе и из-за его крупных размеров.
Симптоматика патологии
Характерные симптомы дисплазии ТБС являются и основными диагностическими критериями. Патология может быть обнаружена детским ортопедом при осмотре ребенка в роддоме. Врач оценивает состояние тазобедренных суставов по положению и размерам ног, взаимному соответствию кожных складок в области бедер, мышечному тонусу, объему активных, пассивных движений.
Наиболее информативен у новорожденных симптом укорочения бедра. Врач укладывает ребенка на спину, сгибает его тазобедренные и коленные суставы. На диспластические изменения указывает расположение одного колена ниже другого. Обязательно проводится выявление симптома Маркса-Ортолани в положении ребенка лежа на спине с согнутыми ногами. О дисплазии свидетельствует характерный щелчок, отчетливо слышимый при равномерном и постепенном отведении бедер в стороны.
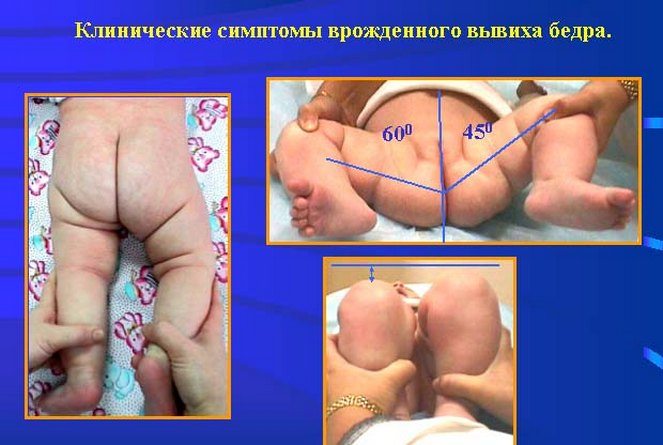
У детей до 12 месяцев, помимо вышеперечисленных симптомов,диагностировать патологию позволяет обнаружение и других специфических признаков недоразвития ТБС. Асимметричное расположение паховых, подколенных, ягодичных кожных складок информативно только после 2-3 месяцев. У детей младшего возраста подобное состояние вполне физиологично, является вариантом нормы. О дисплазии свидетельствует также ограничение движений при отведении ног до 50-60 градусов.
Как проводят диагностику
Первичный диагноз выставляется на основании внешнего осмотра новорожденного, проведения ряда функциональных тестов для оценки мышечной силы, чувствительности, объема движений. Но даже при обнаружении характерных признаков дисплазии ТБС требуется проведение дополнительных диагностических мероприятий.
Диагноз уточняется с помощью рентгенографии и (или) ультразвукового исследования ТБС. УЗИ информативно при обнаружении недоразвития сустава у детей с первых дней жизни. Рентгенография проводится только по достижению ими 2-3 месяцев, так как на полученных изображениях неокостеневшие хрящевые структуры не визуализируются.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
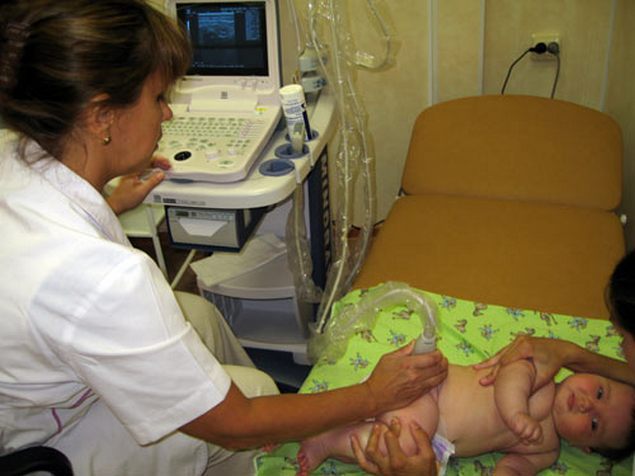
Под симптомы дисплазии ТБС могут маскироваться другие заболевания опорно-двигательного аппарата. Рентгенографическое и ультразвуковое исследования проводятся и в качестве дифференциальной диагностики для исключения патологического и паралитического вывиха бедра, метафизарного перелома, артрогрипоза, рахита, эпифизарных остеодисплазий.
Методы лечения
Терапия направлена на правильное дальнейшее формирование тазобедренного сустава у новорожденных. Применяется только комплексный подход с использованием всех консервативных методов лечения дисплазии. Они дополняют друг друга, усиливают и пролонгируют терапевтическое воздействие.

При обнаружении дисплазии высокой степени тяжести лечение проводится одномоментным вправлением вывиха с дальнейшей иммобилизацией конечности гипсованием. Подобную манипуляцию ортопеды выполняют только по достижению ребенком 2 лет. Лечение также может быть дополнено скелетным вытяжением.
Ортопедическая коррекция — наиболее эффективный метод терапии недоразвития ТБС любой степени тяжести. Длительное, часто постоянное использование приспособлений способствует правильному формированию тазобедренного сустава, постепенному повышению объема движений, восстановлению всех его функций.

Стременами Павлика называется первая мягкая ортопедическая конструкция, которую стали использовать в лечении патологии. Она востребована до сих пор, так как излишне не ограничивает свободу движений в тазобедренных суставах. Стремена Павлика состоят из грудного бандажа, крепящегося на теле с помощью лямок, небольших мягких накладок на колени и штрипок, соединяющих все части изделия в одно целое. В зависимости от тяжести патологии приспособление надевают на срок от 2 до 12 часов в день.
Подушка Фрейка — мягкое ортопедическое изделие, фиксирующее и удерживающее согнутые в коленях детские ножки в разведенном положении. В ее конструкции присутствует плотный валик для отведения коленок, ремешки и фиксаторы для надежного крепления приспособления на теле ребенка. Подушка Фрейка может использоваться в терапии дисплазии с 1 месяца. Обычно ее надевают в дневные часы и снимают перед сном. Но при врожденном вывихе нередко показано круглосуточное ношение.
Шина Виленского — ортопедическое приспособление в виде распорки для ног, оснащенное фиксирующими ремнями и шнуровкой. В конструкции также предусмотрен регулятор, с помощью которого врач корректирует угол отведения бедер. Шина Виленского чаще используется в терапии выраженного недоразвития ТБС. Приспособление предназначено для круглосуточного ношения на протяжении 3-6 месяцев.
Шиной Тюбингера называется отводящий ортопедический механизм для терапии дисплазии у младенцев от рождения до 1 года. Основные составляющие приспособления — мягкие наплечники, набедренные упоры, регулировочная распорка, застежки белого и красного цвета, нити с бусинами. Шина Тюбингера используется для постоянного ношения с непродолжительными перерывами на гигиенические процедуры.
Шина Волкова — ортопедическое изделие из полиэтилена, состоящее из кроватки для спины, верхней части, укладывающейся на живот и боковых элементов, фиксирующих голени и бедра. Режим ношения определяется индивидуально в зависимости от тяжести патологии и возраста ребенка. Шина Волкова в последнее время почти не используется из-за отсутствия регулирующего механизма в конструкции и сильного ограничения движений.
Лечебная гимнастика применяется с первых дней терапии. Регулярные занятия способствуют укреплению мышц, связочно-сухожильного аппарата, удержанию бедренной головки в вертлужной впадине. При выборе упражнений врач учитывает возраст ребенка, общее состояние его здоровья, а также текущий этап терапии — разведение ног, стабилизация ТБС или реабилитация. Обязательно выписывается направление к профессиональному массажисту, специализирующемуся на лечении дисплазии для обработки ягодичных мышц.
На протяжении всего лечения дисплазии у новорожденных проводятся физиотерапевтические процедуры — магнитотерапия, лазеротерапия, гипербарическая оксигенация, амплипульстерапия, ультразвуковая терапия. Под воздействием физических улучшается кровоснабжение тканей питательными веществами, необходимыми для правильного формирования костных и хрящевых структур ТБС.
При неэффективности консервативной терапии, выраженной деформации элементов ТБС показано хирургическое лечение. Чаще проводится открытое вправление вывиха — рассечение суставной капсулы с последующей установкой головки бедренной кости в вертлужной впадине. К хирургическим методам лечения дисплазии также относится остеотомия, осуществляемая для придания проксимальному концу бедренной кости правильной конфигурации.
Прогнозы и осложнения
Как предупредить развитие дисплазии у новорожденного
Основная профилактика недоразвития тазобедренных суставов у новорожденных заключается в регулярном посещении ортопеда для внешнего осмотра и проведения УЗИ. Врачи также рекомендуют родителям детей, предрасположенных к диспластическим изменениям ТБС, ежедневно заниматься с ребенком лечебной физкультурой, расслабляющим и общеукрепляющим массажем, исключить тугое пеленание.
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки - не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
Артроз у детей стал возникать чаще, несмотря на то, что патология в большинстве случаев поражала пациентов старше 45 лет. В группе риска оказываются дети, родственники которых страдают артрозом.

Симптомы
Нарастание симптомов происходит постепенно:
- Ощущение тяжести, боль ноющего характера после длительной физической нагрузки. Поражение суставов нижних конечностей может сопровождаться периодически появляющейся хромотой.
- Интенсивность боли усиливается даже после небольших нагрузок, подвижность ограничивается, появляется отечность.
- Боль носит постоянный характер, подвижность сильно ограничена, отмечается деформация органа.
Первая стадия характеризуется начинающимся разрушением хряща, постепенной потерей эластичности и образованием шероховатости на его поверхности. В результате пациент испытывает боль и скованность в начале движения, в дальнейшем быстро исчезающие.
По мере разрушения хряща увеличивается нагрузка на поверхности суставов. При разрушении хрящевой ткани происходит выработка агрессивных веществ, вызывающих раздражение синовиальной оболочки и ее воспаление.
Образование выпота в полости сустава сопровождается его отеком и увеличением в размерах. Прикосновения вызывают боль, повышается температура, возникает покраснение кожных покровов.
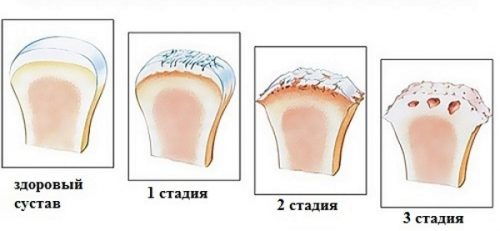
Для второй стадии развития заболевания характерен синовит. На суставных площадках (по краям) начинают разрастаться костные шипы (остеофиты). Наличие костных разрастаний, цепляющихся друга за друга, приводит к ограничению подвижности сустава.
Со временем они становятся настолько крупными, что выпячиваются, поэтому сустав становится деформированным. Происходящие в костной ткани процессы вызывают сдавливание небольших кровеносных сосудов и нервных окончаний, что сопровождается постоянными сильными болями.
При движении появляется хруст — характерный симптом артроза. По мере ограничения подвижности сустава окружающие мышцы слабеют, уменьшаются в объеме.
При поражении коленного сустава возникает болевой синдром во время ходьбы (особенно по лестнице): при движении происходит трение тканей. Артроз колена представляет опасность, связанную с деформацией сустава и развитием анкилоза.

При артрозе бедра патология у пациентов проявляется по-разному. Признаки зависят от степени воспаления.
Если не принять меры, со временем патологический процесс прогрессирует, воспаление поражает другие суставы.
Причины детского остеоартроза
У детей артрозы могут развиваться из-за повышенных нагрузок, которые больше функциональных возможностей суставов. Нередко факторов возникновения болезни бывает несколько:
- врожденная дисплазия тазобедренного сустава;
- слабый мышечно-связочный аппарат;
- травмы, перенесенные в раннем детстве;
- избыточная масса тела;
- нарушение процессов обмена.
Созревание тканей у детей не завершилось, они легко подвергаются травмам во время активного движения. У подростков заболевание нередко связано с травмами, полученными во время подвижных игр, занятий спортом.
Полученные травмы (подвывихи, растяжения, переломы) сопровождаются воспалительным процессом, оказывающим негативное влияние на хрящевую ткань, суставную жидкость, мягкие ткани.

В результате травмы может произойти деформация сустава, смещение относительно естественного положения. Отсутствие своевременного лечения приводит к развитию необратимых процессов: трущиеся ткани изнашиваются быстрее.
Дисплазия тазобедренного сустава сопровождается нарушением строения костей. В результате неестественного расположения костей повышается риск возникновения артроза: из-за смещения суставы подвергаются перегрузкам, лишний вес принимают на себя мышцы. Дисплазия — распространенная причина, вызывающая коксартроз.

Нарушения процессов обмена могут привести к дистрофии хрящевой ткани из-за несвоевременного поступления необходимых веществ.
При избыточной массе тела давление на неокрепшие суставы возрастает, оказывая на них негативное влияние. Юношеский возраст характеризуется быстрым ростом костей и одновременным отставанием силы мышц, увеличением массы.
Диагностика
Для постановки диагноза необходимо провести комплексное обследование. Врач уточняет жалобы, проводит осмотр и пальпацию сустава, отмечает объем движений.
Мышечную атрофию выявляют путем измерения окружности и длины больной конечности, затем сравнивают с показателями здоровой. Из дополнительных методов используют:
- анализы крови и мочи;
- биохимический анализ крови;
- анализ синовиальной жидкости;
- рентген-диагностику;
- УЗИ;
- КТ;
- МРТ.

Лечение
При комплексном подходе к лечению применяют методики, направленные на спасение сустава. Отличительной особенностью терапии является невозможность применения медикаментозных средств, разрешенных для взрослых, она имеет больше сходства с методами лечения заболевания у беременных, когда есть много ограничений.
Главные задачи, которые предстоит решить доктору:
- не допустить закостенение;
- вернуть подвижность;
- нормализовать кровоснабжение и необходимое питание.
Для этого используют:
- хондропротекторы;
- ЛФК;
- физиотерапевтические процедуры;
- народную медицину;
- медикаментозное лечение при острой форме;
- оперативное лечение;
- санаторно-курортное лечение.

Из медикаментозных средств для снятия острых проявлений применяют НПВС (Индометацин, Напроксен, Диклофенак, Ибупрофен). При сильном воспалении назначают глюкокортикоиды.
Хондропротекторы применяют с целью воздействия на гиалиновый хрящ. У препаратов имеются противопоказания и нежелательные эффекты. Курс длится несколько месяцев.

При обострении применяют анальгетики, противовоспалительные препараты в форме инъекций. При мышечных спазмах назначают миорелаксанты.
При использовании хирургических методов лечения больной орган заменяют искусственным (артропластика, эндопротезирование) или выполняют шлифовку головки (артроскопию), остеотомию, очистку с помощью специального оборудования (дебридмент).

Операции отличаются высокой стоимостью, их проводят не во всех клиниках, поэтому такой метод применяется в крайних случаях.
Физиотерапевтическое лечение улучшает циркуляцию крови в больном суставе. Применяют ультразвук, ударно–волновую терапию, токи низкой частоты.
ЛФК способствует увеличению подвижности костей, улучшению микроциркуляции. Упражнения делают вне периода обострения. Можно выполнять специальную гимнастику в домашних условиях.

Санаторно–курортное лечение направлено на улучшение процессов обмена и питания опорно-двигательной системы. Многие санатории имеют бассейны, специальные тренажеры и др.
Осложнения
При поражении суставов пациент испытывает сильную боль, утрачивает возможность совершать привычные действия. Неприятным осложнением становится потеря функций органа, ухудшение качества жизни, инвалидизация.
Пытаясь уменьшить нагрузку на больную конечность, пациенты нагружают здоровую, что способствует развитию других патологий, ухудшению состояния.
Если поражаются крупные суставы нижних конечностей, больная нога укорачивается, происходит смещение центра тяжести тела, нагрузка на позвоночник увеличивается. Это не может пройти бесследно для организма.
Профилактика подросткового ДОА

Предупредить заболевание проще, чем лечить. Мерами профилактики являются:
- двигательная активность, которая не приводит к перегрузке слабых суставов;
- прогулки, плавание (способствуют укреплению мышц и связок);
- правильное питание (включение в рацион продуктов, укрепляющих хрящевую ткань, содержащих витамины С, группы В);
- контроль массы тела (вес ребенка должен находиться в соответствии с нормальными показателями для данного возраста);
- обращение к врачу при появлении дискомфорта, боли в суставах.
Рекомендуется научить ребенка группироваться при падении. Обувь должна быть удобной, изготовленной из натуральных материалов, иметь устойчивую подошву.
Заключение
Принято считать, что ДОА — первичное заболевание суставов в хронической форме и характеризуется первичной деформацией хряща. Патология может развиться после артритов, которые не лечились своевременно.
Течение детского артроза может быть по схеме деформирующего артроза, т. к. заболевание относится к хроническим артрито-артрозам. Чтобы лечение оказалось результативным, важно как можно раньше обнаружить заболевание.
Вопреки сложившемуся в обществе заблуждению о том, что артроз сугубо старческая болезнь, она встречается и у детей. Но обычно у ребенка наблюдается специфический артроз, механизм развития и прогноз которого уникален и встречается исключительно у детей.
Несмотря на то, что детский организм имеет больший регенеративный и иммунный потенциал, нежели у людей преклонного возраста, лечение ювенильных (детских) форм артроза очень тяжелое. Медикаментозно очень часто удается затормозить прогрессию болезни, но вот полностью вылечить ее – серьезная проблема.
1 Бывает ли артроз у детей, и как часто?
Считающийся старческой болезнью артроз встречается и у детей, чему предрасполагают частые травмы и генетически обусловленные особенности строения суставов. Бывают и врожденные болезни, предшествующие артрозу (наиболее частая из них – дисплазия).
Детские формы артроза протекают иногда серьезнее, чем взрослые. Организм ребенка, несмотря на его высокие показатели регенерации, очень часто неспособен справиться с болезнью, из-за чего может потребоваться оперативное вмешательство.

Артроз коленного сустава у ребенка
Детский артроз встречается очень редко, в основном болезнь встречается после 45 лет (в 91-95% случаев). Столь редкая частота детских артрозов играет злую шутку в диагностике – часто врачи на первичном осмотре (обычно в рамках плановой диспансеризации) упускают болезнь просто из-за неверья в то, что у ребенка может быть именно артроз.
Средний возраст ребенка при развитии у него артроза (диспластического, реактивного, травматического) – 10 лет.
У детей чаще всего встречается коксартроз, гонартроз и остеоартроз кистей и пальцев рук. Поражение колен встречается в 65-75% случаев.
к меню ↑
2 Причины артроза у детей
Существует четыре основных причины развития артрозов у детей – врожденные (генетически обусловленные) и приобретенные в течение жизни. Конкретный механизм развития болезни напрямую влияет на тяжесть ее протекания и на итоговый прогноз (в плане инвалидности).
- Частая травматизация суставов, либо одиночные тяжелые травмы сустава.
- Дисплазия суставов (чаще всего встречается врожденная дисплазия тазобедренного сустава).
- Нарушения обмена веществ (как врожденные, так и приобретенные из-за экологических или социальных факторов).
- Лишний вес – не является прямой причиной заболевания, а лишь серьезным фактором риска. Кроме того, у тучных больных артроз протекает гораздо тяжелее из-за дополнительной нагрузки на суставы и нарушений метаболизма.
Самой парадоксальной причиной можно назвать частые травмы, которые у детей связаны с излишней физической активностью. Парадокс в том, что физическая активность является одним из лучших способов избежать артроза, но при стечении обстоятельств (специфические травмы, врожденные особенности строения суставов, нарушения метаболизма) все может окончиться заболеванием.
к меню ↑
3 Чем это опасно, и можно ли вылечить?
Нельзя сказать, что единственной проблемой артроза является возможность инвалидизации больного. Это лишь самое серьезное осложнение болезни, но и без него проблем может быть много. Так серьезной проблемой является то, что болезнь кардинально меняет жизнь больного.

Артроз у детей протекает примерно так же, как у взрослых
Возникает множество ограничений: нельзя принимать горячую ванну из-за увеличения интенсивности воспаления (горячая вода расширяет капилляры, что и приводит к усилению воспаления). Вводятся ограничения на физическую активность (бегать, прыгать, делать резкие движения – нельзя), нельзя переохлаждаться или, напротив, долго находиться в жарких условиях.
При этом полностью вылечить артроз не представляется возможным. В лучшем случаев удается остановить прогрессирование болезни и частично устранить дегенеративные и дистрофические процессы в пораженном суставе.
Этого обычно достаточно для предотвращения инвалидности и устранения болей с воспалением, но недостаточно для возвращения ребенка к привычной жизни. Это может поспособствовать развитию еще одной проблемы – психологической, когда ребенок будет понимать, что серьезно ограничен по сравнению со сверстниками.
к меню ↑
4 Симптомы детского артроза
Симптоматика детских артрозов очень вариабельна, на ранних стадиях и вовсе симптомы могут напоминать клинику десятков других заболеваний. Поэтому без диагностических процедур, основываясь только на клинической картине, окончательный диагноз не ставится.
- болевой синдром различной интенсивности и протекающий как хронически, так и эпизодически (временные боли, чаще всего возникающие после физической нагрузки на пораженный сустав);
- деформации в пораженном суставе, видимая отечность вокруг него (вызванная воспалением);
- увеличения в размерах пораженного сустава, что заметно невооруженным глазом, особенно если затронут коленный или голеностопный сустав;
- покраснения кожных покровов над пораженным суставом, что обычно свидетельствует о распространении воспалительного процесса на синовиальную оболочку;
- хруст при движениях в суставе – крайне неспецифический симптом, который очень часто встречается у здоровых людей;
- существенное снижение в двигательной активности сустава, ощущение дискомфорта (что особенно заметно при подъеме в гору или по лестнице, если поражены суставы нижних конечностей).
Стандартным методом первичной диагностики детского артроза является рентгенография (желательно цифровая). Проблемы с рентгеном могут возникнуть только на первой стадии заболевания, когда его можно пропустить или спутать с другой болезнью дегенеративно-дистрофического характера.
Если имеются сомнения в эффективности рентгена, то для диагностики используется магнитно-резонансная или компьютерная томография. Первая методика хорошо подходит в случаях, когда предполагаются осложнения артроза, затрагивающие мягкие ткани вокруг него.

Массаж крайне эффективен при артрозе у детей
Компьютерная томография хороша для прицельного исследования сустава и костей, которые к нему примыкают. Могут потребоваться и лабораторные анализы, в частности ревмопробы на наличие системного воспаления или аутоиммунных процессов в организме.
к меню ↑
5 Лечение артроза у детей
Лечение детского артроза должно быть комплексным с применением физиотерапевтических и медикаментозных средств. Лечение на первых порах обычно проводиться в стационаре, после купирования заболевания пациента переводят на домашнее лечение с периодическим очным посещением врача.
Используемые методы лечения:
- Медикаментозная терапия – назначаются болеутоляющие средства, нестероидные противовоспалительные препараты, хондропротекторы, витаминные и минеральные комплексы. Препараты на ранних стадиях артроза назначаются перорально, при запущенной болезни – в виде инъекций (нередко внутрисуставных).
- Физиотерапевтические методики: иглоукалывание, иногда гирудотерапия, лечение в грязевых ваннах, воздействие лазером.
- Индивидуально подобранные физические упражнения в рамках лечебно-физкультурного комплекса и общей гимнастики.
- Массажные процедуры (только щадящий легкий массаж пораженных суставов, детям мануальная терапия не назначается).
Если консервативная терапия не помогла – собирается консилиум врачей по поводу возможности проведения операции. Чаще всего назначается эндопротезирование – процедура подразумевает удаление головки сустава, с последующей установкой импланта.
к меню ↑
Читайте также: