Артроскопия крестообразной связки боли после операции
Среди всех ортопедических операций артроскопия считается наименее инвазивной. Тем не менее ее проведение сопряжено с определенным риском. По статистике, артроскопические вмешательства сопровождаются развитием осложнений в 0,6-1,7% случаев. Вероятность появления нежелательных последствий напрямую зависит от сложности операции. Реже всего они возникают при диагностической артроскопии, наиболее часто – при неполной медиальной менискэктомии.
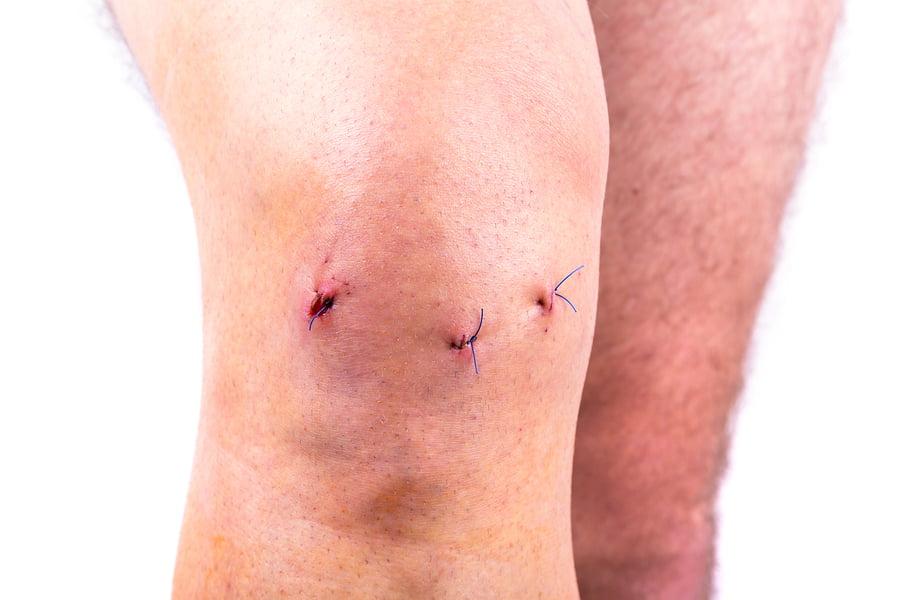
Вскоре после операции.
Любопытно! Риск развития осложнений не зависит от опыта хирурга и пола пациента. Однако определенную роль играет возраст больного. Известно, что у лиц старше 50 лет нежелательные последствия возникают намного чаще, чем у молодых людей.
Таблица 1. Частота развития различных осложнений артроскопии.
% среди всех осложнений
Факт! В плане развития осложнений наиболее опасными считаются операции на менисках, синовиальной оболочке, передней и задней крестообразных связках. При этих хирургических вмешательствах у больных чаще всего возникает гемартроз, инфекционные и тромботические осложнения.
Повреждение связок
Чтобы получить доступ к медиальному мениску хирурги искусственно расширяют суставную щель перед артроскопией. Для этого они используют специальные держатели ноги и силовую тягу. Проведение подобных манипуляций может приводить к повреждению связок коленного сустава (0,04% всех артроскопий). Отметим, что у большинства пациентов страдает медиальная коллатеральная связка, которая располагается с внутренней стороны колена.
Легкие растяжения или надрывы связок вызывают боль в колене и могут сопровождаться лигаментитом. Избавиться от неприятных симптомов помогают обезболивающие средства (Диклофенак, Ибупрофен) и временная иммобилизация колена.
Ишемия мышц нижней конечности
Для профилактики кровотечения во время артроскопии врачи накладывают на ногу больного жгут. К сожалению, его длительная экспозиция может спровоцировать временный паралич нижней конечности. Для патологии характерно непродолжительное нарушение сократительной способности мышц и двигательных функций ноги.
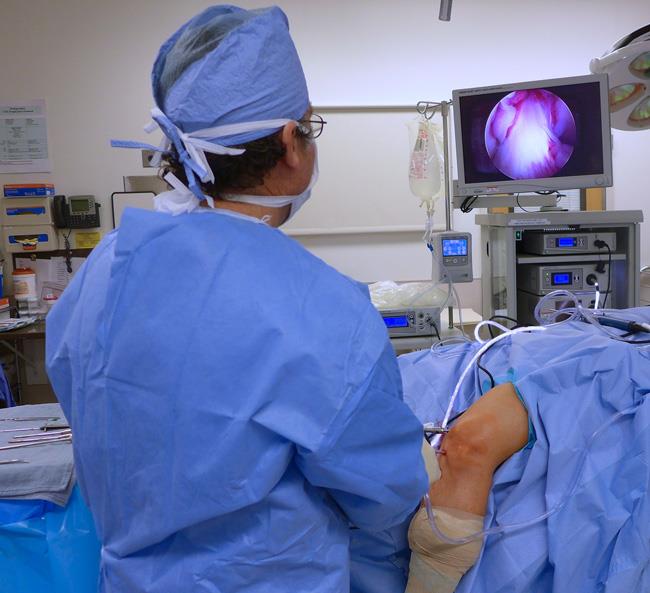
Таблица 2. Риск развития пареза в зависимости от возраста пациентов и времени наложения жгута.
| Низкий | Наблюдается у пациентов моложе 50 лет, которым накладывали жгут менее чем на 40 минут. Прогнозируемая частота осложнений у таких больных составляет 7,6%. |
| Средний | Характерен для лиц моложе 50 лет со временем экспозиции 40-60 минут и лиц старше 50 лет с временем экспозиции менее 40 минут. Среди данной группы больных парезы развиваются в 10-16% случаев. |
| Высокий | Равняется 28% и более. Характерен для всех пациентов, которым жгут накладывали более чем на 60 минут. |
Таким образом вероятность временных парезов гораздо выше среди пожилых людей. Больше рискуют и те пациенты, которым выполняли сложные длительные операции. Избежать появления нежелательных осложнений можно путем сокращения времени наложения жгута.
Факт! Временные парезы обычно неопасны и хорошо поддаются лечению. Для борьбы с ними используют лечебную физкультуру, массаж и физиотерапевтические процедуры.
Компартмент-синдром
Возникает вследствие утечки ирригационной жидкости при наличии дефекта в суставной капсуле. Развитию патологии способствует повышение ирригационного давления и блокада дренажа. Компартмент-синдром сопровождается отеком мягких тканей и резким повышением внутрифасциального давления. Как правило, он приводит к некрозу мышечной ткани и появлению контрактур в послеоперационном периоде.
Компартмент-синдром лечат консервативно. Больным назначают анальгетики (Трамадол, Кеторолак), противоотечные (Фуросемид) и противоишемические средства. Также им вводят препараты, которые улучшают реологические свойства крови и снимают сосудистый спазм. При неэффективности консервативной терапии пациентам делают операцию – декомпрессионную фасциотомию.
Повреждение внутрисуставных структур
Во время артроскопии могут пострадать:
- мениски;
- суставные хрящи;
- крестообразные связки;
- капсула сустава.
Повреждение интрасиновиальных структур очень опасно и может иметь тяжелые последствия. Оно способно спровоцировать утечку ирригационной жидкости, деформацию менисков или внутрисуставных связок, развитие деформирующего остеоартроза в послеоперационном периоде и т.д. Естественно, в будущем все это приведет к наружению функций коленного сустава.
Если хирург вовремя заметил травму связок, менисков или суставной капсулы – он может сразу же ее устранить. К сожалению, сделать это получается не всегда.
Поломка инструментов
В последние годы происходит все реже благодаря совершенствованию артроскопического оборудования. Если поломка инструмента все же случилась – врачи немедленно останавливают ирригацию и аспирацию. Затем они аккуратно удаляют отломленный фрагмент с помощью специального оборудования. Если кусочек небольшой и труднодоступный – его могут оставить в синовиальной полости.

Повреждение нервов и сосудов
Возникают очень редко, всего в 0,06-0,08% случаев. Неврологические расстройства могут развиваться из-за применения жгута или на фоне компартмент-синдрома. Причиной повреждения сосудов чаще всего выступает неосторожное обращение хирурга с инструментами. Как известно, подколенная артерия располагается очень близко к задней капсуле коленного сустава. Следовательно, рассечение последней нередко сопровождается нарушением целостности сосуда.
Структура повреждений различных нервов при артроскопии:
- подкожный – 84%;
- малоберцовый – 10%;
- бедренный – 6%;
- седалищный – 6%.
Факт! Ишемические и тракционные повреждения нервов хорошо поддаются лечению. А вот при нарушении их анатомической целостности устранить неврологические расстройства практически невозможно.
Боль после артроскопии коленного сустава
Ярко выраженный болевой синдром возникает после синовэктомии, внутрисуставной реконструкции связок и операций на менисках. В раннем послеоперационном периоде боль купируют с помощью опиоидных анальгетиков или внутримышечных инъекций нестероидных противовоспалительных средств (Кеторолак, Диклофенак). В дальнейшем НПВС могут назначать в виде таблеток.
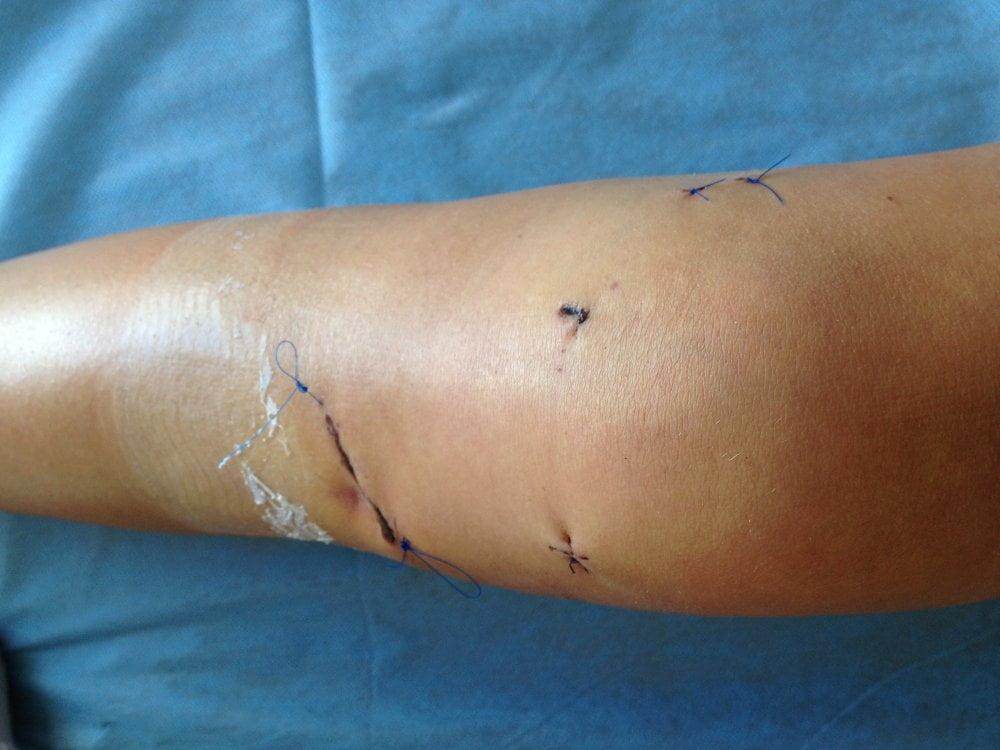
3-й день после операции.
У некоторых пациентов боли в колене могут появляться через несколько после артроскопии. Этот симптом нередко свидетельствует о развитии деформирующего остеоартроза. Причина этого – интраоперационное повреждение суставных хрящей.
Совет! Если после артроскопии вас длительное время беспокоит боль в колене – сделайте УЗИ или МРТ. Исследование поможет выявить патологические изменения в коленном суставе и поставить диагноз.
Гемартроз — скопление крови в колене
Обычно развивается из-за повреждения восходящей латеральной артерии, огибающей бедренную кость. Гемартроз лечат путем артроскопического промывания синовиальной полости и внутрисуставного введения местного анестетика (Лидокаин, Новокаин) с адреналином. После этого на колено пациента обязательно накладывают давящую повязку.
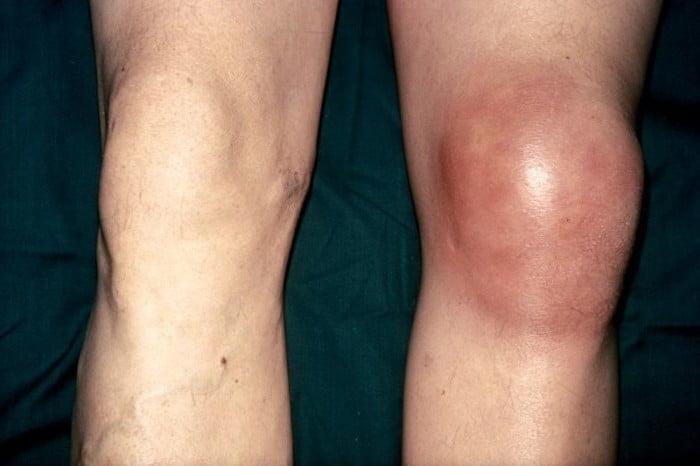
Скопление крови в капсуле.
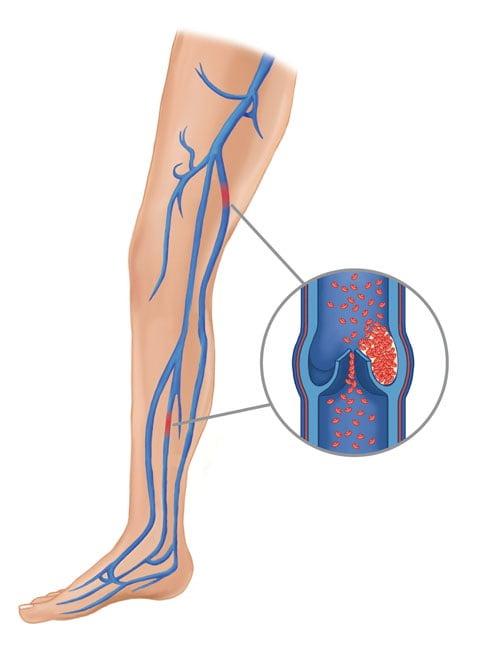
Тромбоэмболические осложнения
Встречаются редко благодаря низкой травматичности процедуры и непродолжительной иммобилизации пациента. Примечательно, что тромбозу глубоких вен нижних конечностей больше подвержены лица старше 40 лет. Профилактику и лечение патологии проводят по стандартных медицинских протоколах.
Инфекция
Классические признаки септического артрита:
- острая боль;
- выраженный отек;
- покраснение кожи;
- лихорадка;
- повышение СОЭ и нейтрофильный лейкоцитоз в крови.
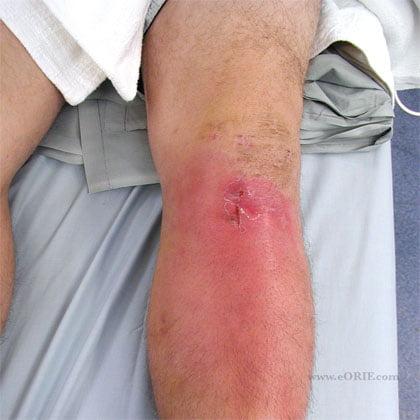
Отметим, что отсутствие типичных симптомов артрита еще не говорит о полном здоровье пациента. Исключить инфекцию можно лишь с помощью бактериологического исследования синовиальной жидкости. Анализ необходимо делать при малейшем подозрении на септический артрит.
При артроскопических вмешательствах врачи могут не назначать пациентам профилактическую антибиотикотерапию. Это, как и внутрисуставное введение кортикостероидов во время артроскопии, повышает риск инфекционных осложнений.
Лечение септического артрита может занять от нескольких дней до 6 недель. В некоторых случаях больным достаточно парентерального введения антибиотиков. Иногда пациентам требуется промывание и дренирование полости сустава. Выбор тактики лечения обычно зависит от тяжести артрита.
Появление выпота и синовит
Скопление выпота в синовиальной полости – это привычное явление, которое редко превращается в проблему. По разным данным, неинфекционный воспалительный процесс в суставе развивается в 2-15% случаев. Его лечат консервативно, с помощью временной иммобилизации конечности, давящей повязки и нестероидных противовоспалительных средств.
Синовиальная фистула
Представляет собой патологическое отверстие в суставной капсуле в месте ее прокола во время артроскопии. По статистике, формируется на третий-шестой день после операции. Не требует специального лечения. Все, что требуется пациенту при появлении фистулы, – временная иммобилизация колена до ее закрытия.
Комплексный регионарный болевой синдром
Может возникать при любых повреждениях колена, в том числе и после артроскопических операций. Предполагается, что синдром имеет рефлекторную природу и возникает из-за повреждения вегетативных нервных волокон подкожного нерва. Синдром может развиваться в любом возрасте у представителей обоих полов, однако чаще всего им страдают женщины 40 лет.
Клинические проявления данной патологии очень вариабельны. Чаще всего синдром проходит три фазы развития (вазодилятации, вазоконстрикции, атрофии) и приводит к артрофическим изменениям кожи, мышц, параартикулярных тканей. Практически у всех больных с КРБС в итоге формируются контрактуры коленного сустава. Отметим, что рентгенологические изменения у пациентов выявляют спустя 2-8 недель после появления первых симптомов.
Нога не разгибается полностью.
- хроническая боль в нижней конечности;
- выраженный отек мягких тканей;
- изменение цвета кожных покровов;
- повышенная чувствительность кожи в области колена;
- остеопороз, который выявляют с помощью рентгенографии.
Комплексный регионарный болевой синдром лечат консервативно, с помощью психотерапии и медикаментозных средств. Больным назначают противосудорожные средства, антидепрессанты, миорелаксанты, НПВС, бисфосфонаты, кальцитонин, витамины группы В и препараты, улучшающие венозный отток. Пациентам нередко выполняют блокаду звездчатого ганглия или поясничную симпатическую блокаду.
Лечение КРБС эффективно лишь в том случае, если его начали в первые 3 месяца после появления первых симптомов. Если этого не произошло – у больного появляются необратимые изменения в нервах, мышцах и костях.
Синдром инфрапателлярной контрактуры
Обычно развивается после сложных реконструктивных операций. Характеризуется значительным нарушением подвижности надколенника. Причина – патологическое разрастание соединительной ткани в области пателло-феморального сочленения. Заболевание лечат консервативно, с помощью лечебной физкультуры и нестероидных противовоспалительных средств. Если это не помогает – образовавшиеся спайки рассекают хирургическим путем.
Артроскопия является современным лечебно-диагностическим малоинвазивным методом, получившим широкое применение в клинической практике. Его суть состоит в том, что через минимальные разрезы тканей в сустав вводится тонкая трубка, оснащенная видеокамерой и подсветкой (артроскоп).
Артроскопия является современным лечебно-диагностическим малоинвазивным методом, получившим широкое применение в клинической практике. Его суть состоит в том, что через минимальные разрезы тканей в сустав вводится тонкая трубка, оснащенная видеокамерой и подсветкой (артроскоп).
- Недорого прием травматолога-ортопеда, к.м.н. от 4000 рублей
- Срочно Быстрая запись на прием в день обращения
- Близко 12 минут от метро Фонвизинская и Улица Милашенкова
- Удобно Индивидуальный прием по предварительной записи
Артроскопия предполагает проведение хирургического вмешательства через минимальные разрезы на колене. Через них вводится гибкая трубка с камерой, освещением. Изображение сустава изнутри врач видит на мониторе. Он может таким способом удалить мениск, восстановить связку и выполнить другие необходимые манипуляции.
Строение

Колено является одним из самых сложных компонентов опорно-двигательного аппарата человека. Оно обладает достаточно высокой подвижностью, при этом выдерживает высокие нагрузки, связанные с массой тела.
Укрепление и стабилизация сустава обеспечивается парными соединительнотканными компонентами, которые имеют название передняя (ПКС) и задняя (ЗКС) крестообразные связки. Они прикрепляются к бедренной кости и голени, за счет чего предотвращают чрезмерное сгибание и разгибание колена.
Механизм повреждения
Передняя крестообразная связка обеспечивает укрепление и стабилизацию сустава в отношении чрезмерного сгибания. Повреждение данного компонента развивается за счет реализации нескольких патогенетических механизмов, к которым относятся:
- Значительное сгибание сустава, приводящее к растяжению соединительнотканных волокон связки и нарушению их целостности.
- Ротация или вращение костных основ сустава (бедро и голень) относительно друг друга.
- Механическое воздействие в области передней крестообразной связки, которое имеет место при выраженном ушибе передней поверхности колена или падении на него.
Также возможно повреждение соединительнотканных волокон на фоне обычных нагрузок на колено. Оно обычно является результатом патологического снижения прочности.
Основные причины

Полный или неполный разрыв передней крестообразной связки преимущественно является результатом перенесенной травмы, которая часто развивается у молодых активных людей или спортсменов. У пожилых людей возможно патологическое повреждение структур, связанное с дегенеративно-дистрофическими процессами в компонентах опорно-двигательного аппарата, которые приводят к разрушению тканей и являются результатом нарушения питания (трофики).
В детском возрасте нарушение целостности соединительнотканных компонентов может быть результатом врожденного ослабления связок, обусловленного изменениями функционального состояния определенных генов. Разрывы независимо от возраста достаточно часто развиваются на фоне длительного воспалительного процесса, причиной которого может быть инфекционный или аутоиммунный процесс (ревматизм, ревматоидный артрит), характеризующийся образованием антител к тканям структур опорно-двигательного аппарата.
Что такое артроскопия
Артроскопия является современным лечебно-диагностическим малоинвазивным методом, получившим широкое применение в клинической практике. Его суть состоит в том, что через минимальные разрезы тканей в сустав вводится тонкая трубка, оснащенная видеокамерой и подсветкой (артроскоп).
Это дает возможность доктору на экране монитора зрительно оценить состояние внутренних компонентов. Дополнительно вместе с артроскопом может вводится специальный микроинструментарий, при помощи которого медицинский специалист выполняет необходимые реконструктивные и пластические манипуляции.
Виды артроскопии
Показания
Артроскопия передней крестообразной связки коленного сустава проводится по определенным диагностическим и лечебным медицинским показаниям. Проведение диагностики при помощи данной методики включает визуализацию внутренних компонентов колена с возможностью определения вида, характера, выраженности, а также локализации повреждений. Показания для выполнения лечебной артроскопии включают:
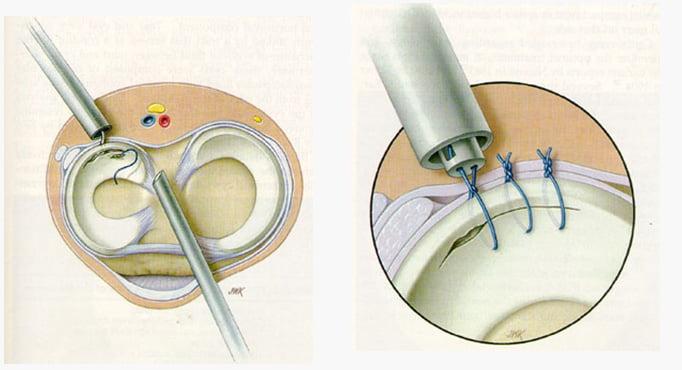
- Пластика поврежденной передней крестообразной связки, которая обычно включает сопоставление краев структуры, а также их последующую фиксацию при помощи специальных швов.
- Удаление структур, которые не подлежат восстановлению. Обычно такая операция проводится при комбинированной травме, которая затрагивает переднюю крестообразную связку и мениск.
- Реконструкция компонентов колена после их удаления. Она проводится при помощи имплантации соединительнотканных и хрящевых структур, изготовленных из искусственного материала или взятых из других участков тела.

Определение показаний к проведению артроскопии проводится при помощи различных методик визуализации структур колена.
Послеоперационный период
Несмотря на низкую травматизацию тканей, после того, как была проведена артроскопия крестообразной связки коленного сустава, требуется определенный период времени для восстановления тканей. Он включает консервативное лечение при помощи лекарственных средств, которые стимулируют скорейшее заживление, предотвращают развитие кровотечений, бактериального инфицирования, а также улучшают обменные процессы в тканях.
Длительность данного периода после операции артроскопия варьирует в пределах от 3 до 5 дней. При этом пациент находится в стационаре медицинского центра под наблюдением медицинских специалистов.
Реабилитация
Проведение реабилитационных мероприятий является важным этапом восстановления функционального состояния после операции. Оно включает помощь в адаптации передних крестообразных связок к нагрузкам при помощи специальных гимнастических упражнений.
Длительность зависит от выраженности повреждений и объема оперативного вмешательства. Обычно она составляет период времени от нескольких месяцев до одного года.
Восстановление передней крестообразной связки коленного сустава
Передняя крестообразная связка – одна из самых чувствительных мышц, которая способствует активности колена. Благодаря ей связывается верхняя часть суставной поверхности большеберцовой кости и задняя часть межмыщелковой поверхности латерального мыщелка бедренной кости. Также она уберегает от сильного смещения голени при активном движении, от вывихов, растяжений.

Разорванная крестообразная связка восстановиться без хирургического вмешательства не может. Ее можно оставить без вмешательства медиков, но естественно, она уже не будет работать нормально и будет вызывать постоянные болевые ощущения. В таком случае стоит помнить, что с таким коленом нельзя заниматься спортом, танцами. Если его не лечить, то это спровоцирует развитие артроза.
Людям в пожилом возрасте и с малоактивным способом жизни можно не делать операцию, а просто не давать сильных нагрузок на больную ногу и делать легкий комплекс упражнений. Более юным особам, которые хотят жить активно и не ощущать боли, без операции не обойтись.
Операция на передней крестообразной части – это замена связки заменителем (трансплантатом). В наше время современная медицина позволяет взять для транспланта связки часть надколенника самого пациента. В случае если этого сделать нельзя, берутся донорские сухожилья. Операция может проходить под различными видами анестезии, которую назначает доктор. Также для вашего комфорта может применяться медикаментозный сон. Во время операции хирург делает небольшие разрезы по 0,5 в диаметре для замены связки. Продолжительность такой операции составляет не больше, чем два часа.
Какие осложнение могут возникнуть после оперирования?
- сильные боли;
- кровоточивость и мелкие ссадины;
- тромбоз;
- повреждение нервных каналов;
- ограниченная активность;
- рецидив;
- небольшой дискомфорт.
С целью избегания ухудшений очень важно внимательно следить за своим состоянием и время от времени посещать вашего лечащего хирурга.
После оперирования вы некоторое время будете находиться в больнице под присмотром медиков, после чего вас выпишут домой. Некоторое время следует ходить на костылях. После того, как затянутся раны, вам снимут швы. Потом нужно достаточно длительное время носить повязки, чтобы уберечься от рецидива. Приживление транспланта длится около 12 недель после операции, в зависимости от вашего организма и процесса реабилитации.
Таким образом, операция на крестообразной связке – это путь к здоровью, активному способу жизни без дискомфорта.
Длительность реабилитации вследствие артроскопии зависит от нескольких характеристик. Например, насколько серьезными были нарушения в суставе или как проходила операция. Важно помнить, что у пациента после процедуры в связи с артроскопией может возникнуть множество диагнозов. Артроскопические операции для каждого пациента проводятся по-разному.
Нельзя забывать , что после операции такие сильные физические занятия, как упражнения, ходьба, могут вызвать сильные боли и отечность или даже спровоцировать рецидив. Нужно не меньше одной недели для того, чтобы начать водить машину. После операции активность стоит повышать постепенно, в зависимости от состояния сустава. Необходимо внимательно следить за своим самочувствием. Как правило, к легкой активности и не большим нагрузкам можно приступать уже через семь дней , а к привычной жизни больной может возвращаться через два или три месяца . Определить готовность к активности можно по болевым ощущениям (если они есть) и по отекам сустава.
В результате проведения артроскопии в редких случаях (1% со всех операций) могут возникать осложнения. Бывают случаи, когда в суставах скапливается кровь, возникают тромбозы или тромбоэмболии.
Необходимо срочно обратится к доктору, если наблюдаете следующие симптомы:
- высокая температура;
- озноб;
- покраснения вокруг сустава;
- отечность сустава;
- сильные боли;
- тяжелое дыхание.
Если вовремя обратиться к доктору, можно избежать многих послеоперационных осложнений!
После хирургического вмешательства на коленном суставе остаются небольшие ранки до 6 мм в диаметре. Как правило, они заживают на протяжении двух недель, после чего нужно снять швы у хирурга. После снятия швов возможна небольшая отечность и боли.
На протяжении реабилитации необходимо сделать 2-3 визита к вашему лечащему врачу для замены повязок, снятия швов и осмотров для быстрейшего выздоровления. Уже через 7 дней можно постепенно возвращаться к бытовой работе, садиться за руль машины или заниматься плаваньем. Если вы работаете в офисе, то можете возвращаться к выполнению своих обязанностей уже через 3 недели, умеренные физические нагрузки начните через 6 недель, а через 15 недель можно активно заниматься спортом.
После недели реабилитации нужно придерживаться таких рекомендаций:
- спокойствие, после операции обязательно на 4 дня ограничить активность оперированного сустава;
- холод - нужно приставлять к больному колену лёд на 10 минут несколько раз на день;
- тугая перевязка. Обязательно нужно забинтовывать больной сустав, снимая повязку несколько раз в день не меньше чем на 15 минут;
- высокое положение больного колена. Сустав нужно держать на более высоком положении, чем сердце.
Для возобновления активности мышц в оперированном колене нужно спустя две недели заняться легкими упражнениями. Но если нагрузка будет очень сильная, вы почувствуете боли и увеличится отечность, поэтому лучше составить комплекс упражнений с доктором. Их нужно делать дома не меньше 20 минут 3 раза в день.
Упражнение 1. Активность задних мышц тазобедренного сустава.
Лежа на полу спиной, поднимите колени, пока не возникнет легкая боль. Вдавливайте пяты в пол и подтяните ягодичные мышцы. Зафиксируйте такое положение несколько секунд, потом расслабьте мышцы. Повторите упражнение 6 раз.
Упражнение 2. Активность передних мышц тазобедренного сустава.
Лягте на лопатки, скрутите полотенце в трубочку и поставьте под пяты. Надавливайте на полотенце по очереди каждой ногой, задействуйте при этом передние мышцы, отпуская их. Повторяйте до 10 раз.
Упражнение 3. Подъем ровного сустава.
Ложитесь на лопатки и подогните здоровое колено. Другую ногу, на которой была операция, медленно поднимайте вверх, но чтобы это не вызывало боли. Повторяйте упражнение до 7 раз.
Оставайтесь на лопатках, подогните и приподнимите колени. Поднимайте мышцы ягодичной части на несколько сантиметров и держите пару секунд. Потом опуститесь, повторяйте на протяжении 20 минут.
Упражнение 5. Подъем ровного колена.
Упритесь на стенку или удобную опору рукой. Основной вес на нормальную ногу. Больную ногу не спеша приподнимайте, пока не появятся болезненные ощущения и опускайте. Повторяйте до 5 раз.
Примите положение лежа на лопатках, под сустав подставьте твердую подушку. Упритесь в валик и по возможности распрямите колено. Задержите на несколько минут и подогните обратно. Продолжайте повторять, пока не появится усталость.
Лежа на полу, подогните здоровую ногу. Больную разровняйте и не спешно поднимите на 90°, задержите и опустите. Повторяйте несколько раз.
Упражнение 3. Опора на стуле.
Упритесь в спинку стула обеими ручками и медленно приседайте, до незначительных покалываний в колене. Потом встаньте. Продолжайте повторять 20 минут. При этом попытайтесь держать осанку ровной.
Упражнение 4. Растяжка передней части бедра.
Стойка как в предыдущем занятии. Опора на нормальную ногу. Больную подогните и не спеша пяткой тянитесь к ягодицам. Выровняйте ногу и повторяйте 10 раз.
Упражнение 5. Приседание.
Тело остается в прежнем положении. Больное колено немного вперед и в таком состоянии приседайте. Когда возникнет чувство боли – остановитесь.
Упражнение 6. Хода по ступенькам.
Станьте на невысокую стремянку или лестницу. Станьте больной ногой на ступеньку и поднимитесь. Делайте такие шажки на протяжении 10 минут. Но не больше!
Упражнение 7. Выпрямление сустава.
Сядьте на удобное для вас место. А другую ногу поставьте прямо на твердую подставку. На прооперированный сустав поставьте груз не больше одного килограмма весом. Оставайтесь в таком состоянии 5 секунд, снимите груз и подождите 2 минуты. Повторяйте несколько раз.
Упражнение 8. Занятие с велотренажером.
Можно попробовать заниматься на велотренажере, но сначала убедитесь, что это не вызывает болезненных ощущений. Начните с 5 минут в день, если нога не беспокоит, увеличивайте время тренировки на минуту в день.
Упражнение 9. Ходьба.
Можно гулять в привычном режиме каждый день по 15 минут, не больше.
Личные занятия, тренировки с пациентами проводят инструкторы нашей клиники. Для этого получите консультацию у лечащего врача и составьте график занятий.
На первые шесть или восемь суток вас положат на лечение в больницу, где вам окажут правильное лечение и уход.
На этот период мы рекомендуем следующие упражнения:
- Поднимать руки вверх на полном вдохе и опускать на выдохе.
- Лягте на спину и поставьте под пятки смотанное полотенечко. Тяните пальчики на ногах как можно сильнее в свою сторону.
- Выровняйте колени в прежнем положении, и медленно напрягите мышцы передней стороны тазобедренного сустава.
- Повторяйте предыдущее занятие, активируя ягодичные мышцы, и приподнимайтесь, опершись на локти.
Подберите для себя легкий комплекс упражнений для напряжения мышечных тканей рук и плечевого отдела.
В это время нужно носить тугую повязку, принимать антибиотики, противовоспалительные средства и лекарства для разрежения крови. Также важный холод вокруг оперированной части и её поднятое положение. Строго запрещены прямые нагрузки на колено. Можно делать легкие упражнения для мышц и дыхательную гимнастику.
На второй неделе вам уже снимут швы, после которых нужно все время носить тугую повязку. Следует также приставлять лед к суставу и противовоспалительные препараты. Обязателен визит к лечащему врачу. При наблюдении новых симптомов, нужно срочно обратиться к доктору.
На второй неделе мы советуем такие занятия:
- Примите положение на лопатках и поднимите колени, пока не возникнет чувство дискомфорта. Вдавливайте пяты в нижнюю опору и активируйте ягодичные ткани. Задержите такое положение несколько минут, потом расслабьте мышцы. Продолжайте повторять в течение 10 минут.
- Подгибайте больное колено и задерживайте на протяжении 20 секунд.
- Лягте на спину и поставьте под пятки твердую подушку. Тяните пальчики на ногах как можно сильнее к себе.
- Упритесь в стенку или другую удобную опору и не спеша поднимайте больную ногу на пару сантиметров выше земли. Не спеша опускайте и отдохните. Продолжайте повторение 20 минут.
Можете самостоятельно делать легкий массаж, разминая кожу вокруг больного сустава.
Третью неделю нужно продолжать с таким же графиком, как и вторую. Можно немного усложнить комплекс упражнений для разминки мышц сустава. Но если почувствуете дискомфорт, лучше не рисковать.
Наши врачи советуют такие занятия:
- Активность обеих частей мышц тазобедренной части тела.
- Медленное подгибание и выравнивание колена.
- Самостоятельно делать массаж коленной чашечки.
- Ставить на больной сустав лед на пару минут, после небольшого перерыва снова поставьте лед.
Только на шестой неделе можно снять повязку, но если нет отечности и болей. Также нужно наносить противоотечные гели и делать аккуратный массаж сустава. Разрешается не длительная ходьба с палочкой. Можно делать более активные упражнения , если они безболезненны и нет отечности:
- Приседание, на половину опершись на спинку стульчика;
- поднимание и отведение ноги в разные стороны;
- самостоятельно делать массаж коленной чашечки;
- поднятие колена лежа на животе;
- махи больным коленом вперед и назад;
- сядьте на пол и тянитесь пальчиками рук к пальчикам ног, стоп;
- приседайте под небольшим градусом до того момента, пока не возникнет усталость или боль.
Все упражнения рекомендуется исполнять небольшое количество раз, которое не будет вызывать у вас дискомфорта или болевых ощущений.
С восьмой до двенадцатой недели можно ходить без ограничений, но время от времени делать перевязку сустава. Обязательны физические занятия и гимнастика, а также противоотечные гели и мази. Позволено плаванье не больше получаса за день.
В конце двенадцатой недели – заключительный осмотр у лечащего врача.
В это время хирурги рекомендуют такой же комплекс занятий , как и на шестой и седьмой неделе. Можно увеличить их количество и интенсивность. Но нельзя повышать нагрузку, особенно на больную ногу.
Здесь позволено активно заниматься гимнастикой и исполнять такие упражнения:
- удерживать равновесие на каждой ноге по очереди;
- беговая дорожка и велотренажеры;
- пробежки на улице;
- медленные приседания;
- прыжки со скакалкой;
- занятия со штангой;
- дыхательная гимнастика;
- упражнения с надувной подушкой или шаром;
- отведения больной ноги в сторону, вверх, вниз;
- упражнения с помощью проволочной тяги, которая помогает сопротивлению при занятиях;
- поднятие больной конечности с грузом;
- подъем груза больной ногой.
Постепенно переходите к тренировкам в спортзале, участвуйте в массовых спортивных играх.
В завершение можно сказать, что операции подобного рода ведут за собой длительную реабилитацию. При качественном наблюдении доктора реабилитация не доставит вам неудобств или дискомфорта, вы сможете наслаждаться жизнью, как и прежде.
Возможно, уже через несколько дней вы будете чувствовать себя полностью здоровым, но не спешите снимать повязку и давать на ногу сильные нагрузки. Ведь у вас только прошли болевые симптомы, а колено еще не зажило. Торопиться со здоровьем нельзя.
Верим, что наша программа вас заинтересовала и поможет выздороветь. Наши опытные врачи сделают ваше лечение максимально комфортным и безболезненным.
Читайте также:


